中国缺血性卒中亚型
CISS-两大特色解读

其他原因
烟雾病 夹层动脉瘤 动脉炎 等
但其实没有必要改名心源称性卒中
高山
• 血管检查发现ICA或者 MCA狭窄,病因
– 粥样硬化 – 烟雾病 – 动脉夹层 – ----
血栓形成可继发于很多不同的病理情况
而不是一种独立的病因
高山
CISS 中国缺血性卒中亚型
大动脉粥样硬化 主动脉弓
颅内外 大动脉
心源性
穿支动脉疾病 其他病因
病因不确定 多病因
无确定病因 检查欠完整
载体动脉斑块 动脉到动脉 低灌注/
ቤተ መጻሕፍቲ ባይዱ
堵塞穿支
栓塞
栓子清除下降
混合型
高山
大
动
脉
粥
样
硬
化 缺
机制
血
性
卒
中
斑块延伸或 血栓形成
高山
机制: 载体动脉斑块堵塞穿支
穿支动脉梗死
高山
5
1989年,Caplan教授根据病理画的图
载体斑块堵塞穿支 联合斑块延至穿支
Caplan LR.Neurology. 1989 Sep;39(9):1246-50
粥大样动硬脉化粥血样栓硬形化成
心源性
小动脉疾病
其他
原因不明
粥样硬化血栓形成
Atherothrombosis
高山
4
韩国改良-TOAST-2007年
粥样硬化血栓形成
心源性
小动脉疾病
其他
原因不明
同一的病因
高山
缺血性卒中病因亚型:
小动脉疾病
动 血大大脉 栓动动粥 形脉脉样 成粥粥硬 (样样化A硬T硬化)化
高山
动脉到动脉栓塞
• 多发皮层或流域性梗 死灶
中国脑卒中相关指南解读2024

内科治 疗
七、并发症治疗 1.颅内压增高的处理 推荐意见: 颅内压升高者,应卧床、适度抬高床头、严密观察生命体征(Ⅰ级推荐, C级证据)。 需要脱水降颅压时,应给予甘露醇(Ⅰ级推荐,C级证据)和高渗盐水(Ⅱ级推荐,B 级证据)静脉滴注,用量及疗程依个体化而定。同时,注意监测心、肾及电解质情况。 必要时,也可用呋塞米、甘油果糖和(或)白蛋白(Ⅱ 级推荐,B级证据)。对伴有意 识障碍的脑积水患者可行脑室引流以缓解颅内压增高(Ⅱ级推荐,B级证据)。
出血性脑卒中诊治
院前处理 推荐意见: 对突然出现脑卒中症状的患者, 急救人员应 进行简要评估和急救处理并尽快送往附近有救治条件的医 院(Ⅰ级推荐,D级证据)。
诊断与评估
推荐意见:
(1)尽早对脑出血患者进行全面评估,包括病史、一般检查、神经系统检查和有 关实验室检查,特别是血常规、凝血功能和影像学检查(Ⅰ级推荐,C级证据)。 (2)对疑似脑卒中患者应尽快行CT或MRI检查以明确诊断(Ⅰ 级推荐,A级证 据)。 (3)脑出血后数小时内常出现血肿扩大,加重神经功能损伤,应密切监测(Ⅰ级 推荐,A级证据)。CTA和增强 CT的“点征”(spot sign)有助于预测血肿扩大风 险,必要时可行有关评估(Ⅱ级推荐,B级证据)。 (4)如怀疑血管病变(如血管畸形等)、肿瘤或CAA者,可根据需要选择行CTA、 CTV、增强 CT、增强 MRI、MRA、MRV、DSA、GRE-T 2 或 SWI 检查,以明确 诊断(Ⅱ 级推荐,B级证据)。 (5)可应用GCS或NIHSS等量表评估病情的严重程度(Ⅱ级推荐,C级证据)。
内科治 疗
五、药物治疗 推荐意见: 止血药rFⅦa治疗脑出血的临床疗效尚不确定, 且可能增加血栓栓塞的风险,不推 荐常规使用(Ⅰ级推荐,A级证据)。氨甲环酸有助于限制血肿体积扩大和降低早 期病死率, 但长期获益不确定,不推荐无选择性使用(Ⅱ 级推荐,A级证据)。神 经保护剂、中药制剂的疗效与安全性尚需开展更多高质量临床试验进一步证实(Ⅱ 级推荐,C级证据)。
中国缺血性脑卒中和短暂性脑缺血发作二级预防指南2014

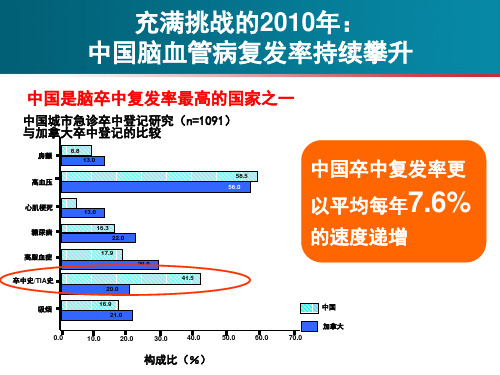
中国缺血性脑卒中和短暂性脑缺血发作二级预防指南缺血性脑卒中和短暂性脑缺血发作(transient ischemic attack,TIA)是最常见的脑血管病类型,我国脑卒中亚型中,近70%的患者为缺血性脑卒中。
最新数据显示,我国缺血性脑卒中年复发率高达17.7%。
有效的二级预防是减少复发和死亡的重要手段。
撰写组通过复习相关研究证据,结合中国国情和临床现状,征求各方意见并充分讨论达成共识,集体制定了《中国缺血性脑卒中和短暂性脑缺血发作二级预防指南2014》,以期为神经科医生提供针对缺血性脑卒中和TIA 合理、科学的二级预防治疗策略,从而减少我国缺血性脑卒中及TIA患者的死亡率、复发率和致残率。
危险因素控制脑血管病的危险因素包括可预防和不可预防两类,应积极控制可预防的危险因素,减少脑血管病的发生或复发。
相关危险因素可参考以往脑卒中一级预防指南及二级预防指南。
本文重点介绍循证医学证据充分、关注度高且可以进行干预的危险因素。
一、高血压高血压是脑卒中和TIA最重要的危险因素。
在近期发生过缺血性脑卒中的患者中,高血压的诊断率高达70%。
目前我国约有3.25亿高血压患者,但高血压的知晓率、治疗率及控制率均较低(分别为42.6%、34.1%和9.3%)。
第1个证实脑卒中二级预防降压治疗有效性的随机对照试验(randomized controlled trial, RCT)是我国开展的脑卒中后降压治疗研究(Post–stroke Antihypertensive Treatment Study, PATS),该研究入选5 665例近期发生TIA 或小脑卒中(包括出血性和缺血性)的患者,完全随机法分为吲达帕胺组和安慰剂组,平均随访24个月,结果显示吲达帕胺组的再发脑卒中率显著低于安慰剂组(30.9%与44.1%),脑卒中复发的相对风险降低30%,提示对于我国以高钠型为主的高血压人群,利尿剂有显著预防脑卒中复发的作用。
2020年脑卒中规范化诊治简明手册21.脑卒中量表

第二十一节卒中相关量表目录一、缺血性卒中发生与复发风险评估量表1.缺血性卒中一级预防风险评估a)改良弗明汉卒中量表(表1)b)非瓣膜性心房颤动发生缺血性卒中风险的评分量表CHADS2和CHA2DS2-VASc(表3)2.缺血性卒中及TIA二级预防风险评估a)ABCD评估系统(表4)b)Essen量表(表5)c)卒中预测工具(SPI-2 表6)二、早期识别与诊断量表1.辛辛那提院前卒中量表(CPSS,表7)2.国际通用的快速识别脑卒中的FAST评估法(表8-1)3.中国版脑卒中简易识别法-中风120(表8-2)三、病因诊断评估量表1.STAF评分(表9)2.RoPE评分(表10)四、脑卒中后神经功能缺损与分级评估量表1.美国国立卫生研究所脑卒中(NIHSS表11)2.Glasgow 昏迷评分(表12)3.SAH临床分级:a)Hunt-Hess评分(表13)b)WFNS分级(表14)4.脑出血临床分级(ICH评分表15)5.动脉畸形分级:SPETZLER分级(表16)五、卒中分型:中国缺血性卒中亚型—CISS分型及临床干预六、卒中并发症发生风险评估量表1.深静脉血栓评估住院病人深静脉血栓形成(DVT)风险评估(表17)2.压疮风险评估Braden评估表及其评估指引细则(表18)3.营养风险筛查NRS-2002评估表(表19)4.卒中后肺炎a)AISAPS量表(表20)b)A2DS2 评分(表21)c)急性缺血性卒中相关性肺炎评分(Acute Ischemic Stroke-associated Pneumonia Score, AIS-APS)(计算相对复杂,较少使用)七、卒中并发症诊断评估量表1.中风后抑郁状态的评估a)综合医院焦虑/抑郁(HAD)情绪测定表(表22)b)汉密尔顿焦虑/抑郁量表(HAMA/D)(表23)c)PHQ-9(表24)2.中风后认知障碍的评估a)MMSE简易智能精神状态检查量表(表25)b)蒙特利尔认知评估量表(MoCA量表26)3.中风后吞咽障碍的评估a)进食评估问卷调查工具-10(EAT一10表27)b)洼田饮水试验(表28)4.中风后残疾评估a)功能残疾程度:mRS评分(表29)b)日常生活活动能力:Barthe指数(表30)八、各种治疗措施预后评估量表1.溶栓后出血风险的评估:HAT评分(表31-1)2.溶栓后出血风险的评估:SICH评分(表31-2)3.溶栓预后不良:DRAGON评分(表32)4.房颤抗凝治疗出血风险评估HAS-BLED评分(表33)5.缺血性卒中预后评估:IScore评(表34)九、其他量表1.ASPECTS评分(表35)2.Hachinski缺血指数量表(表36)3.匹茨堡睡眠质量指数量表(表37)4.大血管梗死的评估(表38)注:心血管疾病包括心肌梗死、心绞痛、冠状动脉功能不全、间歇性跛行、充血性心力衰竭等,左心室肥厚是指心电图诊断的心室肥厚。
缺血性卒中TOAST分型和CISS分型 ppt课件

经典TOAST
2001年英国南伦敦改良-TOAST 2005 年美国 SSS-TOAST 2007 年韩国改良-TOAST 2009年欧美国际卒中专家 A-S-C-O分型
2010年中国缺血性卒中亚型-CISS分型
缺血性卒中TOAST分型和CISS分型
CISS分型--中国缺血性卒中亚型 (Chinese Ischemic Stroke Subclassification)
如果是非穿支动脉孤立梗死灶类型,则需排除心源性卒中
排除其他可能的病因
缺血性卒中TOAST分型和CISS分型
穿支动脉疾病
诊断标准 与临床症状相吻合的发生在穿支动脉区的 孤立梗死灶,不考虑梗死灶大小 载体动脉无粥样硬化斑块(HR-MRI)或任 何程度狭窄的证据,或其近端相应颅内外 大动脉无易损斑块或粥样硬化性狭窄≥50%。 载体动脉未行HR-MRI检查,即未能排除狭 窄<50%的粥样硬化斑块,也归到此类。 排除了其他病因
粥样硬化
原因不明
无确定病因 难分类病因
多种病因
载体动脉斑块 穿支动脉孤立梗死
堵塞穿支 载体动脉粥样狭窄/斑块 大
动
脉
动脉到动脉 多发、皮层或
粥 样
栓塞
区域性梗死 MES(+)Leabharlann 硬机化 缺制
血
低灌注/
交界区梗死
栓子清除下降
性
卒
中
缺血性卒中TOAST分型和CISS分型
混合机制
谢谢聆听 开饭!
缺血性卒中TOAST分型和CISS分型
经典TOAST分型
缺血性卒中的病因学分型
发表时间:1993年
发表地点:美国
中国缺血性脑卒中二级预防指南他汀解读
2008 AHA/ASA
卒中合并冠心病或症状性动脉粥样硬化病的患者,他汀降LDL-C的目标值为<100mg/dl,对合并多种危险因素的极高危患者LDL-C <70mg/dl。
基于SPARCL研究的证据,对于动脉粥样硬化性卒中或TIA的患者,即使无冠心病病史,也推荐强化降脂治疗,以降低卒中和心血管事件风险。
Ann Pharmacother 2007;41:1937-45
2009系统性回顾:在所有降脂药物中, 只有他汀能减少卒中再发风险
Manktelow BN, et al. Stroke. 2009;40:00-00.
他汀
卒中 12% (P=0.05)
贝特
卒中 48% (P=0.09)
Donnan GA, J Hypertens.2003,21:s25
对切除标本进行组化分析
ATROCAP
阿托伐他汀20mg/日 能够稳定颈动脉斑块
“稳定斑块是他汀减少心脑血管事件的重要机制”
各参数的降低百分比(%)
-60
-50
-40
-30
-20
-10
0
溃疡
炎症
巨噬细胞
安慰剂(n=30)
立普妥20mg(n=29)
Cortellaro M et al. Thromb Haemost. 2002;88:41-47.
荟萃分析亦表明: 他汀治疗使卒中患者获益
2007荟萃分析
2009荟萃分析
他汀用于卒中一级、二级人群:卒中发生风险降低21%(P<0.05)
他汀用于卒中二级预防人群:卒中再发风险降低12%(P=0.003)
Amarenco P, et al. Lancet Neurol. 2009;8:453-63
缺血性卒中患者中国缺血性卒中亚型与临床短期预后的关系研究

2 9 5 1・
・Байду номын сангаас
论 著 ・
缺 血 性 卒 中患 者 中国缺 血 性 卒 中亚 型 与 临床 短 期 预 后 的 关 系研 究
付娜 娜 ,袁 薇 ,石正 洪
【 摘要 】 目的 探讨 中国缺血性卒 中亚型 ( C I S S ) 与临床短期预后 的关 系。方法 连 续收集急性缺 血性 卒 中患
L an z ho u 7 30 0 30, Ch i n a
【 A b s t r a c t 】 O b j e c t i v e T o e x p l o r e t h e r e l a t i o n s h i p s b e t w e e n i s e h e m i e s t r o k e e t i o l o g i c a l s u b t y p e s a n d s h o t—t r e r m p r o g —
s u b t y p e s a c c o r d i n g t o t h e C h i n e s e I s c h e m i c S t r o k e S u b—c l a s s i i f c a t i o n( C I S S )c r i t e r i a . he T d e g r e e s o f t h e i r n e u r o l o g i c a l f u n c t i o n i m p a i r m e n t w e r e e v lu a a t e d b y t h e N a t i o n a l I n s t i t u t e s o f H e l a t h S t r o k e S c l a e( N I H S S )o n a d m i s s i o n a n d a t d i s c h a r g e . T h e c l i n i c l a
中山市缺血性脑卒中分型的亚型分布:基于中山市人民医院住院病人的初步研究

s t r o k e a n d l e s i o n l o c a t i o n : a s y s t e ma t i c r e v i e w [ J ] . L a n c e t , 2 0 0 0 ,3 5 6( 9 2 2 4):1 2 2 — 1 2 6 . f 8 ] L e n z i GL, A l t i e r i M , Ma e s t r i n i I .P o s t - s t r o k e
n x i e t y( P S D A) :t h e R e s t o r e 4 S t r o k e -P S D A t r i a l [ J ] .
[ 1 ] 郝伟 . 精 神病 学 【 M 】 . 4版 . 北京 :人 民卫生 出版社 ,
2 0 0 3: l 1 0 .
1 6( 6):2 3 — 2 5 . ( 收稿 日 期 :2 0 1 3 — 1 0 — 1 6 )
( 责任 校对 :成观星 )
中 山市 缺 血 性 脑卒 中分 型 的亚 型 分 布 : 基 于 中山市人 民医院住 院病人 的 初 步研究
d e p r e s s i o n a n d f u n c t i o n a l o u t c o me : a c r i t i c a l r e v i e w o f
分析 的结果显示 ,老年冠心病伴抑郁组与不伴抑 郁组患高血压的几率差异有统计学意义 ,卒 中后
接近 ,这可能是 由于这两种疾病有着共同的病理 生理学基础 ,这与前人的研究结果相似 。深入
缺血性脑卒中的分型

缺血性脑卒中的分型卒中的分型有各种不同的用途。
通常是出于学术目的而分型,描述临床研究中患者的特征或根据患者的特征对患者组进行分型,但其分型的临床目的-为卒中患者确定适当的治疗计划也很重要。
迄今为止进行的大多数卒中登记研究显示,25% - 40%的卒中患者无法找到卒中的病因。
频率的变化取决于脑卒中病因诊断检查的质量、完整性和检查时间。
病因不明的卒中称为“不明原因卒中或隐匿性卒中”。
而且,有很多病例可能有两种以上的病因,很难确定哪一种是真正的病因(如伴有心房纤颤和与脑梗死位置相关的颈内动脉明显狭窄的病例)。
卒中数据库亚型分类缺血性脑卒中以前并没有一个完整的分型系统,但由于计算机断层扫描(CT)的出现开启了神经影像学的时代,提出了分型方法。
卒中数据库亚型分类是一种最初来源于哈佛大学卒中登记方案的方法,将卒中分为以下五种类型,这五种类型是由美国国家神经疾病与卒中研究所(NINDS)建立的卒中数据库所指出的:(1)脑出血,(2)脑梗死(动脉粥样硬化血栓性和串联动脉病理异常),(3)心源性卒中,(4)腔隙性卒中,(5)罕见原因或病因不明的卒中。
该分型中动脉粥样硬化性血栓性脑梗死的定义为相关脑动脉90%以上狭窄,比例非常有限。
因此,诊断为动脉粥样硬化血栓性脑梗死的患者比例被低估,进而病因不明的卒中病例增加,约占所有卒中病例的40%。
也就是说,在这种分型方法中,约有一半的脑卒中患者无法确定其病因。
此外,腔隙性卒中的定义过于宽泛,仅根据临床症状和体征就可以诊断,这是不可避免的,因为在建立这种分类方法时,还没有CT血管造影或MR血管造影等可以确定颅内动脉病理的脑成像技术。
牛津郡社区卒中项目亚型分型牛津郡社区卒中项目(OCSP)最初用于确定牛津郡社区流行病学研究的受试者特征(表1)。
因为当时英国所有的卒中患者都是由初级保健医生治疗的,OCSP的研究人员努力达到英国公共医疗系统可用的诊断测试标准。
除了临床表现,CT是其中最好的检查方法,当时还没有办法确认脑血管本身的问题或心脏病的存在。
中国缺血性卒中分型 基于TOAST分型的急性缺血性卒中临床疗效分析.doc

摘要:目的研究急性缺血性卒中TOAST分型与临床短期预后的关系。
方法收集2010年5月2011年4月在三峡中心医院神经内科病房住院治疗的700例急性缺血性卒中患者。
缺血性卒中依据TOAST标准分型,即大动脉粥样硬化型(LAA)、心源性栓塞型(CE)、小动脉闭塞型(SAO),其他明确病因型(SOE)和不明原因型(SUE)5型。
应用NIHSS评分了解不同亚型患者入院时和出院时的功能状态,以出院时神经功能好转率评价其临床短期预后,分析各亚型与临床短期预后的相关性。
结果缺血性脑卒中男性患者发病年龄较女性患者早(P[1];发病时间≤7 d,住院时间≥14 d;以往无卒中史或有卒中史但未遗留神经功能缺损者;神经功能缺损持续时间≤24 h,但DWI显示责任病灶。
排除标准:近期有感染和手术者;有严重心、肺、肝、肾功能不全,恶液质;其他疾病导致严重运动感觉功能残疾。
1.3 分型方法 TOAST分型参照1993年由美国Adams提出的分型法进行病因分型,将ACI患者分为五个亚型:大动脉粥样硬化型(LAA)、心源性栓塞型(CE)、小动脉闭塞型(SAO)、其他明确病因型(SOE)和不明原因型(SUE)。
1.4 临床神经功能损害程度及临床疗效评价于入院24 h内及出院时采用美国国立卫生研究院卒中量表(NIHSS)对ACI患者临床神经功能损害程度进行评分,并分为三型:轻型为NIHSS<4分,中型为NIHSS 4分~15分,重型为NIHSS>15分。
比较入院时和出院时NIHSS分值变化,按全国第四届脑血管病会议通过的《脑卒中临床疗效评定标准》评价临床疗效。
基本治愈:功能缺损评分减少91%~100%,病残程度0级;显著进步:功能缺损评分减少46%~90%,病残程度1级~3级;进步:功能缺损评分减少18%~45%;无变化:功能缺损评分减少17%以下;恶化:功能缺损评分增加18%以上;死亡。
为消除入院时患者病情严重程度的影响,根据公式(入院时NIHSS-出院时NIHSS/入院时NHISS×100%)来计算神经功能好转率。
CISS分型课件

受重视 大动脉粥样硬化梗死特点更注重分水岭区
梗死和穿支动脉区梗死 腔梗的概念被淡化,采用穿支动脉孤立梗
死灶,不强调直径
梗死灶影像和辅助检查
血液化验(血常规、肝肾功能、血糖、血脂全套、hs-CRP、 HCY等)
心脏(常规十二导联ECG、超声心动图) 血管影像(Duplex、TCD、CTA、MRA、DSA) 斑块性质(Duplex、CTA、DSA、TCD-MES、HR-MRI) 脑梗死结构影像(DWI、Flair、MRI-T2、SWI) 必要时特殊诊断方法
A1
小血管病
S3
心源性
C1
其他病因
O3
举例:一个病人病灶同侧颈内动脉狭窄70%,有弥漫 白质损害,有房颤,还有血小板计数70万
A1-S3-C1-O3
病人的A-S-C-O病因图
A1-S3-C1-O3
强调辅助检查的重要性,弱化临 床表现
TOAST第一次把辅助检查作为分型的重要依据
尽管在早期批评TOAST分型的声音中,有 人把需要辅助检查才能很好地进行TOAST 分型作为其缺点之一,但从后续在此基础 上演变的分型中可以看到辅助检查被不断 强调。如果我们现在还只是根据临床表现 和一张头颅CT来治疗脑梗死已经远远不够。
烟雾病
CISS(中国缺血性卒中亚型)
大动脉粥样硬化
主动脉弓
颅内外 大动脉
心源性
穿支动脉疾病
其他病因
病因不确定
多病因 无确定病因 检查欠缺
病因不确定
背景:采用了韩版 诊断标准
多病因:发现两种以上病因,但难以确定哪一 种与该次卒中有关
无确定病因:未发现确定的病因,或有可疑病 因但证据不够强,除非再做更深入的检查。
CISS分型

中国缺血性卒中亚型(急性缺血性卒中正确的临床分型对患者的急性期治疗、二级预防以及卒中相关研究如临床试验、流行病学与基因学研究都至关重要。
目前,在临床试验与临床实践中应用最为广泛的卒中分型系统是TOAST分型,该分型中沿用的概念主要来源于哈佛卒中登记分型与美国国家神经疾病与卒中研究所卒中数据库的分型标准。
最近国外又发表了两种新的卒中分型标准:SSS-TOAST与韩国改良TOAST分型,这两种分型都在原来TOAST 分型基础上对动脉粥样硬化与小动脉闭塞的诊断标准进行了改良与优化。
而最近发表的A-S-C-O分型更适合于二级预防、临床试验以及基因相关研究。
但是,上述所有分型均忽视了穿支动脉粥样硬化疾病,也没有哪个分型再将大动脉粥样硬化所致缺血性卒中的病理生理机制进一步分类。
临床工作中,我们会看到这样的一些病人,穿支动脉区孤立梗死灶,直径不一定大于1.5cm,血管影像检查未发现载体动脉有狭窄,但这样的病人用已有的分类都被分到小动脉闭塞、小动脉疾病或小血管病,且现代的大多数神经科医生通常认为这就是小动脉玻璃样变引起的,而这显然不太符合疾病的临床过程,这样的病人尽管应用了抗血小板药或抗凝药物可能都无效,病情常常进展。
这样的临床表现不得不使人想到或许还是与穿支动脉口的病变有关,而我们以往的分型在这方面的考虑是有欠缺的,需要一个新的分型,把穿支动脉口的病变纳入到分型中去。
1随着影像学技术的不断进步如64 排CT、增强MRA(CEMRA)、CT 血管成像(CTA)、灌注CT、磁共振灌注成像(DWP)、高分辨MRI/MRA (HR-MRI/MRA)、TCD微栓子监测(TCD-MES)、经食道超声(TEE)以及心脏磁共振成像的出现,使得越来越多以前无法看到的病理结构与模棱两可的病灶可以很清晰地显示出来。
在这里我们要提出的是一个新的卒中分型诊断标准—中国缺血性卒中亚型(CISS)。
CISS 定义大动脉粥样硬化(LAA)CISS 分型中,大动脉粥样硬化(LAA)包括主动脉弓与颅内/颅外大动脉粥样硬化。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
中国缺血性卒中亚型(CISS)(急性缺血性卒中正确的临床分型对患者的急性期治疗、二级预防以及卒中相关研究如临床试验、流行病学和基因学研究都至关重要。
目前,在临床试验和临床实践中应用最为广泛的卒中分型系统是TOAST分型,该分型中沿用的概念主要来源于哈佛卒中登记分型和美国国家神经疾病与卒中研究所卒中数据库的分型标准。
最近国外又发表了两种新的卒中分型标准:SSS-TOAST和韩国改良TOAST 分型,这两种分型都在原来TOAST分型基础上对动脉粥样硬化和小动脉闭塞的诊断标准进行了改良和优化。
而最近发表的A-S-C-O分型更适合于二级预防、临床试验以及基因相关研究。
但是,上述所有分型均忽视了穿支动脉粥样硬化疾病,也没有哪个分型再将大动脉粥样硬化所致缺血性卒中的病理生理机制进一步分类。
临床工作中,我们会看到这样的一些病人,穿支动脉区孤立梗死灶,直径不一定大于1.5cm,血管影像检查未发现载体动脉有狭窄,但这样的病人用已有的分类都被分到小动脉闭塞、小动脉疾病或小血管病,且现代的大多数神经科医生通常认为这就是小动脉玻璃样变引起的,而这显然不太符合疾病的临床过程,这样的病人尽管应用了抗血小板药或抗凝药物可能都无效,病情常常进展。
这样的临床表现不得不使人想到或许还是和穿支动脉口的病变有关,而我们以往的分型在这方面的考虑是有欠缺的,需要一个新的分型,把穿支动脉口的病变纳入到分型中去。
1随着影像学技术的不断进步如64排CT、增强MRA(CEMRA)、CT血管成像(CTA)、灌注CT、磁共振灌注成像(DWP)、高分辨MRI/MRA(HR-MRI/MR A)、TCD微栓子监测(TCD-MES)、经食道超声(TEE)以及心脏磁共振成像的出现,使得越来越多以前无法看到的病理结构和模棱两可的病灶可以很清晰地显示出来。
在这里我们要提出的是一个新的卒中分型诊断标准—中国缺血性卒中亚型(CISS)。
CISS定义大动脉粥样硬化(LAA):CISS分型中,大动脉粥样硬化(LAA)包括主动脉弓和颅内/颅外大动脉粥样硬化。
1.主动脉弓粥样硬化1)急性多发梗死病灶,特别是累及双侧前循环和/或前后循环同时受累;2)没有与之相对应的颅内或颅外大动脉粥样硬化性病变(易损斑块或狭窄≥50%)的证据;3)没有心源性卒中(CS)潜在病因的证据;4)没有可以引起急性多发梗死灶的其他病因如血管炎、凝血异常以及肿瘤性栓塞的证据;5)存在潜在病因的主动脉弓动脉粥样硬化证据(经高分辨MRI/MRA和/或经食道超声证实的主动脉弓斑块≥4mm和/或表面有血栓)。
2.颅内外大动脉粥样硬化1)无论何种类型梗死灶(除外了穿支动脉区孤立梗死灶),有相应颅内或颅外大动脉粥样硬化证据(易损斑块或狭窄≥50%)。
2)对于穿2支动脉区孤立梗死灶类型,以下情形也归到此类:其载体动脉有粥样硬化斑块(HR-MRI)或任何程度的粥样硬化性狭窄(TC D、MRA、CTA或DSA);3)需排除心源性卒中;4)排除其他可能的病因。
心源性卒中(CS)诊断标准:1、急性多发梗死灶,特别是累及双侧前循环或前后循环共存的在时间上很接近的包括皮层在内的梗死灶;2、无相应颅内外大动脉粥样硬化证据;3、不存在能引起急性多发梗死灶的其他原因,如血管炎、凝血系统疾病、肿瘤性栓塞等;4、有心源性卒中证据;5如果排除了主动脉弓粥样硬化,为肯定的心源性,如果不能排除,则考虑为可能的心源性。
心源性卒中的潜在病因包括:二尖瓣狭窄,心脏瓣膜置换,既往4周内的心肌梗死,左心室附壁血栓,左心室室壁瘤,任何有记录的永久性或阵发性房颤或房扑、伴有或不伴有超声自发显影或左房栓子,病窦综合症,扩张性心肌病,射血分数<35%,心内膜炎,心内肿物,伴有原位血栓的卵圆孔未闭(PFO),在脑梗死发生之前伴有肺栓塞或深静脉血栓形成的卵圆孔未闭(PFO)。
穿支动脉疾病(PAD):由于穿支动脉口粥样硬化或小动脉纤维玻璃样变所导致的急性穿支动脉区孤立梗死灶称为穿支动脉疾病。
诊断标准:1、与临床症状相吻合的发生在穿支动脉区的急性孤立梗死灶,不考虑梗死灶大小;2、载体动脉无粥样硬化斑块(HR-MR I)或任何程度狭窄(TCD、MRA、CTA或DSA)。
3、同侧近端颅内或颅外动脉有易损斑块或>50%的狭窄,孤立穿支动脉急性梗死灶归类到不明原3、因(多病因);4、有心源性栓塞证据的孤立穿支动脉区梗死灶归类到不明原因(多病因);5、排除了其他病因。
其他病因(OE)存在其他特殊疾病(如血管相关性疾病、感染性疾病、遗传性疾病、血液系统疾病、血管炎等)的证据,这些疾病与本次卒中相关,且可通过血液学检查、脑脊液(CSF)检查以及血管影像学检查证实,同时排除了大动脉粥样硬化或心源性卒中的可能性。
病因不确定(UE)未发现能解释本次缺血性卒中的病因。
多病因:发现两种以上病因,但难以确定哪一种与该次卒中有关无确定病因:未发现确定的病因,或有可疑病因但证据不够强,除非再做更深入的检查。
检查欠缺:常规血管影像或心脏检查都未能完成,难以确定病因。
颅内外大动脉粥样硬化性缺血性卒中潜在病理生理机制分型的定义第二步在CISS分型体系中,进一步对颅内外大动脉粥样硬化所致缺血性卒中的潜在发病机制进行了分类,定义如下:载体动脉(斑块或血栓)阻塞穿支动脉、动脉-动脉栓塞、低灌注/栓子清除下降以及混合机制。
1.载体动脉(斑块或血栓)阻塞穿支动脉:穿支动脉分布区的急性孤立梗死灶,载体动脉存在斑块或任何程度狭窄的证据。
例如:发生在基底节区的急性孤立梗死灶,在同侧MCA分布区不存在其他急性梗死病灶;或者在脑桥发生的急性孤立梗死灶,而在基底动脉供血区内不存在其他急性梗死病灶。
该急性孤立梗死灶推断是由载体动脉的斑块突出后堵塞了穿支动脉的血流所致。
2.动脉-动脉栓塞:影像学上显示在粥样硬化的颅内外大动脉分布区内的皮层小的梗死灶或单发的区域性梗死灶。
在该病变血管分布区内不存在与之相关的分水岭区梗死。
如果病灶为多发,或者虽为单一梗死病灶但在TCD上发现微栓子信号,则该诊断可以明确。
但是,即使皮层梗死病灶为单发或者虽有流域性梗死但TCD未发现微栓子信号也可以诊断动脉-动脉栓塞。
3.低灌注/栓子清除下降:此类机制的梗死病灶仅位于分水岭区。
在病变血管分布区内没有急性皮层梗死灶或区域性梗死灶。
与临床症状相对应的颅内或颅外血管狭窄程度通常>70%,伴有或不伴有低灌注或侧枝代偿不好的证据。
4.混合机制:上述2种或2种以上机制同时存在。
病因分型的说明5.CISS将缺血性卒中病因学分成以下五型:LAA、CS、PAD、OE和UE。
与以前的分类比较,CISS有以下不同:在大动脉粥样硬化性类型中,包括了主动脉弓粥样硬化。
经典TOAST和韩版TOAST[6]都没有提到主动脉弓粥样硬化,SSS-TOAST则将其归类到心源性卒中。
尽管主动脉弓粥样硬化病变所导致的梗死灶类型更接近心源性卒中,从操作层面考虑归类到心源性卒中更容易,但其病变则是粥样硬化,归类到粥样硬化应该更合理。
在大动脉粥样硬化性类型中,如果属于穿支动脉孤立梗死灶类型,则其载体动脉只要有粥样硬化斑块或任何程度的狭窄都归类到大动脉粥样硬化,而不要求有>50%的狭窄或易损斑块证据。
这样可以避免将部分因狭窄少于50%的斑块堵塞穿支而造成的梗死被归类到穿支动脉疾病。
病因诊断中,提出了一个新的名称“穿支动脉疾病”,其诊断标准非常简单,没有梗死灶直径的要求,也没有“腔梗综合症”临床表现的要求,排除了其他疾病,考虑由穿支动脉本身病变所导致的穿支动脉区孤立梗死灶。
穿支动脉病理显示,导致症状性梗死灶的穿支动脉自身病变主要是穿支动脉口粥样病变,而导致无症状性腔隙或弥漫白质疏松的穿支动脉病理主要是终末小动脉的脂质玻璃样变,尽管Caplan在20年前就提出穿支动脉口粥样病变是一个被忽略的疏于研究和未被应用的概念,但这些年来在穿支动脉病理方面的研究并没有进展,多数研究者或者仅研究其载体动脉(发现了载体动脉粥样病变)或者仅研究终末动脉(发现了纤维玻璃样变),穿支动脉口粥样病变仍然是一个被研究所遗漏的病变。
尽管没有反证据证明纤维玻璃样变不会导致症状性梗死灶,但也缺乏纤维玻璃样变导致症状性梗死灶的直接证据,因此,目前通常将因穿支动脉病变所致症状性梗死灶等同于小血管病的做法是欠妥的,即使不认为这一型中主要是由穿支动脉口粥样病变所致,至少应该同时考虑穿支口粥样病变和纤维玻璃样变这两种病理改变。
C ISS中提出穿支动脉疾病这个概念,就是为了有别于既往病因分类中多将穿支动脉病变等同于小血管的做法,并将穿支动脉口粥样病变明确引入到病因诊断的这一型中。
如果在临床病因诊断中能将穿支动脉口粥样病变和纤维玻璃样导致的症状性梗死灶区别开是最理想的,但尽管弥漫白质疏松可以反应小动脉玻璃样变,但由于动脉粥样硬化与纤维玻璃样变常共存,而目前的影像学又不能检测到穿支动脉壁情况,因此,在临床诊断上还难以区分两者。
随着影像学的发展,将来会有可能对穿支动脉疾病做更进一步的分类。
另外,穿支动脉疾病这个概念的提出,不仅避免了与小血管病的混淆,也避免了与“腔梗”的混淆。
病理生理机制分型的说明尽管发病机制有四个分型,由于其中一型是混合机制,因此主要是三型,即载体动脉(斑块或血栓)堵塞穿支、动脉到动脉栓塞和低灌注/栓子清除下降。
对于颈内动脉起始和椎动脉颅外段病变而言,斑块表面的血栓形成会加重狭窄程度,继而可能导致完全闭塞。
颈动脉粥样硬化血栓形成性狭窄或闭塞有以下几个特点:1)如果斑块碎片或血栓形成不脱落,而且Willis环侧枝代偿良好的话,则不出现梗死灶;2)如果斑块碎片或血栓形成不脱落,但Willis环侧枝代偿不好,在血压下降等诱发血流灌注不足因素存在的情况下,可能会导致分水岭梗死,称之为低灌注;3)如果斑块碎片或血栓形成脱落至远端,则根据梗死灶部位不同称之为动脉到动脉栓塞或栓子清除下降。
椎动脉病变梗死的发病机制类似颈内动脉颅外段。
于颅内大动脉而言,譬如大脑中动脉,斑块表面形成的血栓会加重狭窄度,继而可能导致完全闭塞。
大脑中动脉粥样硬化血栓形成性狭窄或闭塞有以下几个特点:1)如果斑块碎片或血栓不脱落,也没有堵塞穿支动脉,而且皮层软脑膜侧枝代偿良好,供应穿支动脉区的新生侧枝血管丰富,整个大脑中动脉供血区经历了长时间缺血耐受,因此,即使完全闭塞,在其供血区可以不出现梗死灶;2)如果斑块碎片或血栓不脱落,也没有堵塞穿支动脉,但侧枝代偿不够丰富,在血压下降等诱发血流灌注降低因素存在的情况下,可能会导致分水岭区梗死,称之为低灌注;3)如果血栓形成堵塞穿支动脉口,则造成穿支动脉区梗死灶,称之为载体动脉堵塞穿支;4)如果斑块碎片或血栓脱落到远端,根据梗死灶部位不同称之为动脉到动脉栓塞或栓子清除下降。
