颅脑创伤脑保护药物指南
颅脑创伤临床救治指南

颅脑创伤临床救治指南颅脑创伤是指由于外力作用使颅骨发生断裂、颅内脑组织受损或颅内血肿形成的病理状态。
颅脑创伤的发病率较高,危害极大。
针对颅脑创伤的救治需制定符合临床实际的救治指南,以确保患者得到及时、科学、全面的治疗。
本文将详细介绍颅脑创伤临床救治指南,以期提高对颅脑创伤的救治水平。
一、评估患者情况1. 患者初期救护颅脑创伤患者需要立即得到救治,因此在患者发生事故后及时进行急救十分重要。
救护人员需要对患者进行快速评估,包括清除呼吸道、止血、拍打患者双肩以唤醒其意识等措施,以确保患者的基本生命体征得到维持。
2. 评估颅脑损伤程度在将患者送往医院的过程中,医护人员需要对患者的伤情进行初步评估。
评估颅脑损伤程度需要观察患者的意识状态、瞳孔反应、肢体运动情况等,以便在后续治疗中能够及时调整救治方案。
3. 评估CT影像医院到达后,患者需要进行头部CT检查,以明确颅脑损伤的具体情况。
根据CT影像的结果,医护人员可以更加准确地判断患者的伤情,制定更加精准的治疗方案。
二、调整患者体位1. 保持呼吸道通畅颅脑损伤患者的呼吸道管理尤为重要。
在救治之初需要确保患者的呼吸道通畅,清除吐血、呕吐物,保持患者呼吸道的畅通。
2. 避免颅内压增加针对颅脑创伤患者,应避免头部下垂,以防止颅内压增加。
需要将患者头部略微抬高,以有利于颅内高压的排出。
三、药物治疗1. 治疗颅高压对于颅脑创伤患者,颅内高压是一种常见的并发症。
在救治中需要尽快降低颅内压,常用的药物有甘露醇、呋塞米等,也可采取脱水疗法、高渗糖液等手段进行治疗。
2. 抗生素应用在严重颅脑创伤的患者中,由于颅内感染的风险较大,因此通常会给予预防性使用抗生素,以避免感染的发生。
3. 镇痛及镇静颅脑创伤患者在疼痛及不适感较为明显,故需给予镇痛及镇静处理,以减轻患者的不适感。
四、外科治疗1. 紧急手术对于颅脑创伤患者,当出现颅内压增高、颅脑损伤伴有颅内血肿、脑挫伤、脑水肿等情况时,往往需要立即进行紧急手术,以减轻颅内压,救治颅内血肿等。
美国第四版《重型颅脑损伤救治指南》解读

4、重症监测
对于重型颅脑损伤患者,应进行严密的监测。指南推荐在伤后24小时内每小时 进行一次生命体征监测,并定期进行神经系统检查和影像学检查。同时,应注 意观察并发症的出现,如肺部感染、深静脉血栓等。
5、康复治疗
康复治疗是颅脑损伤救治的重要环节。指南强调了早期康复的重要性,并建议 在伤后24-48小时内开始进行物理治疗、言语治疗等康复干预。同时,还推荐 了康复治疗应贯穿于整个病程中。
四、结论
《重型地中海贫血的诊断和治疗指南》对于提高重型地中海贫血的诊断和治疗 水平具有重要意义。本次演示通过对该指南的解读,详细介绍了基因治疗、免 疫抑制剂治疗、输血治疗、饮食治疗和其他支持治疗等方面的治疗方法及其原 理、适应证和注意事项。在应用该指南时,应注意安全问题、医疗纠错和预后 评估等方面,以确保患者的治疗效果和安全性。
参考内容
重型地中海贫血(SEA-DMD)是一种严重的遗传性疾病,由于β-地中海贫血 或α-地中海贫血的相关基因突变所致。为了提高对重型地中海贫血的诊断和 治疗水平,本次演示将解读《重型地中海贫血的诊断和治疗指南》,以期为相 关医务工作者和患者提供有益的参考。
一、概述
重型地中海贫血的病因是由于基因突变导致血红蛋白合成障碍,机体无法正常 制造足够的血红蛋白。诊断方法主要包括基因检测和血常规检查。治疗目的是 减轻患者症状、改善生活质量,并尽可能延长患者的生存期。治疗原则应综合 考虑患者的病情、年龄、并发症等多个因素,采取综合治疗方案。
4、饮食治疗和其他支持治疗
饮食治疗主要是限制患者的铁摄入量,以减轻铁过载的症状。此外,还可以采 用一些抗氧化剂、生长因子等支持治疗方法,以缓解患者的症状和提高生活质 量。
三、应用和注意事项
在应用《重型地中海贫血的诊断和治疗指南》时,应注意以下几点:
古立西(脑蛋白水解物片)使用说明

古立西(脑蛋白水解物片)【用法用量】口服,一日用3次,成人每次2-4片,儿童酌减或遵医嘱。
【注意事项】1.过敏体质者慎用。
2.当药品性状发生改变时禁止使用。
【不良反应】尚未发现有关报道。
【禁忌】1.严重肾功能不良者禁用。
2.孕妇、哺乳期妇女禁用。
3.对本品过敏者禁用。
【适应症】用于改善失眠、头痛、记忆力下降、头晕及烦躁等症状,可促进脑外伤后遗症、脑血管疾病后遗症、脑炎后遗症、急性脑梗塞和急性脑外伤康复。
【药物相互作用】1.与抗抑郁药同时服用时,建议减少后者剂量。
2.同时服用单胺氧化酶抑制剂,药效有相加作用。
【药理毒理】本品为一种大脑所特有的肽能神经营养药物。
能以多种方式作用于中枢神经,调节和改善神经元的代谢,促进突触的形成,诱导神经元的分化,并进一步保护神经细胞免受各种缺血和神经毒素的损害。
本品可通过血脑屏障,促进脑内蛋白质的合成,影响呼吸链,具有抗缺氧的保护能力,改善脑内能量代谢。
激活腺苷酸环化酶和催化其他激素系统。
提供神经递质、肽类激素及辅酶前体。
【儿童用药】儿童服用本品应酌减或遵医嘱,其他尚不明确。
【老人用药】老年患者是本品应用的主要对象,但安全性尚未有确切报道,临床使用中应严密观察,并适当减量或遵医嘱。
【包装】13mg:28.8mg*36片/盒【药物过量】服用本品过量会导致精神兴奋或紧张,停药即消失。
【类型】处方药【医保】非【国家/地区】国产【剂型】片剂(薄膜衣)【药代动力学】本品可通过血脑脊液屏障进入神经细胞,氨基酸在脑内迅速代谢,半衰期(t1/2)由数秒至数小时。
【成份】本品是从健康猪新鲜大脑组织中提取的一种活性肽类水解物,含有多种氨基酸及脑磷脂、卵磷脂、肽类神经生长因子等。
【执行标准】WS1-XG-131-2002。
重型颅脑创伤指南第四版

1.去骨瓣减压
(2)推荐行额颞顶去大骨瓣开颅减压 (骨 瓣不小于12 cm×15cm或直径15cm), 与去小骨瓣开颅减压相比,前者可显著 降低重型颅脑创伤患者的病死率和改善 神经功能预后 。
13.颅内压阈值
ⅡB级推荐建议对ICP>22mmHg的患者予以 治疗,因为高于此阈值与病死率增加相关。
Ⅲ级推荐综合ICP数值、临床症状以及脑CT检 查结果,可将其作为临床治疗决策的依据。
脑室引流 脑实质内导管 硬膜外传感器 硬膜下导管 硬膜下螺栓
14.脑灌注压监测
脑灌注压(CPP)被定义为脑血管床的压力差, 即流入血流和流出血流的压力差。流入压力为 平均动脉C压PP(=mMeAaPn-ICaPrt-Xerial pressure,MAP), 流出压力I为CP 颅内压(ICP)。
支持,以1、降选低择聚病氨死酯材率质导。丝型鼻肠管。 2、测量置入深度(同置胃管方法)标记为第一刻度。
ⅡB级推3荐、清洁鼻腔,润滑导管。 4、将导管置入胃内,到达第一刻度,评估导管是否
建议采在胃用内经:(a胃)回空抽胃肠液营;(b养)听支气过持水,声。以降低呼吸机相 关肺炎人配的5合、发,确(a生认)负导率责管用。在2胃0 内ml后或,50协m助l注患射者器取分右次侧缓卧慢位脉,冲需向两胃
16.血压阈值
Ⅲ级推荐 对于l5-49岁或70岁以上的患者,收缩压应维
持在110mmHg或以上;对于50-69岁的患者, 应使收缩压维持在100mmHg或以上,以降低 病死率和改善预后。 血压管理在重型颅脑创伤救治中为最基础的一 环,其总体原则是避免持续性低血压的出现。
最新 颅脑创伤诊疗指南和操作规范

15、一个人炫耀什么,说明他内心缺 少什么 。。20 21年5 月202 1/5/1 42021 /5/14 2021/ 5/145 /14/2 021
16、业余生活要有意义,不要越轨。 2021/ 5/142 021/5 /14May 14, 2021
17、一个人即使已登上顶峰,也仍要 自强不 息。20 21/5/ 14202 1/5/1 42021 /5/14 2021/ 5/14
中型(Ⅱ级): GCS 9~12分
➢轻度脑挫裂伤或颅内小血肿,有或无颅骨骨折、颅底骨折及蛛网膜 下腔出血 ➢无脑受压,昏迷在6小时以内 ➢有轻度神经系统阳性体征,有轻度生命体征改变
重型(Ⅲ级): GCS 3~8分
➢广泛颅骨骨折,广泛脑挫裂伤,脑干损伤或颅内血肿 ➢昏迷在6小时以上,意识障碍逐渐加重或出现再昏迷 ➢有明显的神经系统阳性体征,有明显生命体征改变
头皮损伤
头皮血肿:必要时穿刺 头皮裂伤:清创缝合 头皮撕脱伤:清创缝合
对于单纯头皮裂伤出血的病人,应该在急诊室行 清创缝合止血;
对于严重撕脱伤、合并颅骨骨折和脑损伤的头皮 伤、明显出血的病人,应该在急诊室行简单清创 缝合止血,再到手术室彻底清创缝合;
24小时内肌肉注射TAT 1500U
颅骨骨折
监测颅内压的重要性!
脑灌注压= 平均动脉压 - 颅内压力 颅内压监测是判断患者脑损伤的重要依据
肺部并发症防治
重型颅脑创伤昏迷病人容易发生NPE(神经源性肺 水肿)和肺部感染
尽早行气管切开 及时使用呼吸机辅助呼吸,维持血气正常 定期行痰培养,按药敏使用适当抗生素 加强呼吸道护理 发生NPE的病人,除使用呼吸机外、建议使用激素
急诊救治原则
➢ 抢救生命 ➢ 解除脑疝 ➢ 复合伤的治疗
中国颅脑损伤诊疗指南最新版

中国颅脑损伤诊疗指南最新版《中国颅脑损伤诊疗指南最新版:守护脑袋的重要“说明书”》嗨,大家好!今天我想跟你们聊聊一个超级厉害又特别重要的东西——中国颅脑损伤诊疗指南最新版。
你们知道吗,咱们的脑袋就像一个超级精密的小宇宙,里面装着好多好多重要的东西,就像电脑里超级复杂的芯片一样,要是脑袋受伤了,那可不得了。
我有个好朋友叫小明,有一次他不小心从楼梯上摔下来,脑袋磕到了。
当时他就晕乎乎的,可把我们吓坏了。
那时候我就想啊,要是医生们有一个特别棒的指南来知道怎么治好他就好了。
这时候啊,这个中国颅脑损伤诊疗指南最新版就像是一个超级英雄出现了。
这个指南里可有好多超级详细的东西呢。
比如说,对于不同程度的颅脑损伤,就像轻度的、中度的和重度的,都有不一样的治疗方法。
就好比把颅脑损伤当成不同等级的小怪兽,那这个指南就是告诉医生们用什么武器去打败这些小怪兽。
轻度的颅脑损伤可能就像小蚂蚁轻轻咬了一口,治疗起来可能相对简单一些,可能就是需要好好休息,再吃点药啥的。
但是中度和重度的那可就像大老虎在捣乱了。
我就问医生叔叔啦,我说:“叔叔,这个指南是不是就像一个魔法书啊?”医生叔叔笑着说:“可以这么说呀,小朋友。
这个指南里告诉我们很多判断病情的方法。
比如说,通过看病人的症状,像头疼得有多厉害呀,有没有呕吐呀,就像侦探找线索一样,能知道脑袋里面伤得有多严重。
”这个指南里还提到了很多先进的检查方法呢。
就像CT呀,MRI呀,这些东西就像是能钻进脑袋里的小眼睛,能把脑袋里面的情况看得清清楚楚。
我就在想啊,这多神奇啊,就像孙悟空的火眼金睛一样。
我又好奇地问医生叔叔:“叔叔,那这些检查会不会很疼呀?”叔叔说:“不会的,小朋友。
这些检查就像给脑袋拍个特殊的照片,一点都不疼的。
”在治疗方面啊,这个指南也有好多好办法。
如果有淤血在脑袋里,就像有脏东西在一个很精密的机器里一样,那就要想办法把淤血弄出来。
有时候可能要做手术呢。
我听医生叔叔说手术的时候啊,那些医生就像超级厉害的工匠,小心翼翼地在脑袋这个最珍贵的“工艺品”上工作。
颅脑创伤临床救治指南

一. 建立创伤救治体系与实施颅 脑创伤早期专科救治
• 所有地区均应建立标准的创伤救治体系和实施颅脑创伤早 期专科救治。
• 神经外科医师应具备的知识与灵活的应变能力以诊颅脑创 伤患者,应能够制定颅脑创伤救治方案,其中包括院前处 置措施。
• 创伤救治机构处置重型或中型颅脑创伤,应具有专门的神 经外科科室,一位值班创伤外科医师,一位能参加急诊手 术的神经外科医师,以及常备可有的手术室、监护病房, CT扫描设备应随时可以使用。
12
• 颅脑创伤患者伤后激素的使用应严格掌握适应证,不宜常规 使用。
• 对于减轻神经损伤、减轻脑水肿、促进神经功能恢复为目的 使用激素时应慎重,因大多数前瞻性随机双盲多中心临床对 照研究证明,激素对降低颅内压和病死率、提高生存质量等 指标均没有明显作用;在没有禁忌症的前提下,激素作为治 疗用药可大剂量、早期、短时应用,目的在于减少颅脑创伤 后内源性损害因子的产生。对于脑创伤后内分泌素乱应常规 使用激素替代疗法。目前,临床常用的激素有地塞米松、泼 尼松龙、甲泼尼龙、氢化可的松、倍他米松等。临床使用剂 量分为常规剂量和大剂量。
2021/11/14
11
CT检查价值
• 动态CT检查是确诊颅脑损伤患者的首选方法。有条件的医院应将 CT检查作为颅脑损伤患者常规诊治措施。
• CT应用之前,颅骨平片可以显示大局部骨折,而脑组织损伤仅局
部可以通过脑血管造影这种有创方式检出;对脑挫裂伤、脑水肿、
小的脑内外血肿以及蛛网膜下腔出血那么很难诊断清楚。CT检查
2021/11/14
3
二. 重型颅脑创伤患者血压及呼 吸复苏
• 应尽一切可能防止低血压〔收缩压<12kPa)或低氧血症(现 场呼吸暂停、发绀、PaO2<8.0kPa)。一旦出现这些情况应 立即予以纠正。
中国颅脑创伤脑保护药物指南

《中国颅脑创伤脑保护药物指南》正式发表[打印] [关闭] 作者:[江基尧] 发布时间:[2008-11-10]颅脑创伤病人的福音——中国颅脑创伤病人脑保护药物治疗指南发布《指南》出炉的动因及意义颅脑创伤占全身创伤发生率排第二位,但致死率和致残率却位居第一位。
美国每年发生颅脑创伤的人数约占总人口的2%,而我国每年大约有60万颅脑创伤病人,其中死亡约10万人,颅脑创伤已成为发达国家儿童和青年人伤病致死的首要因素。
随着我国国民经济和道路交通的快速发展,颅脑创伤的发生率也在逐渐上升,已成为国家严重的公共卫生问题。
颅脑创伤病人通常存在意识丧失、运动神经功能障碍、记忆功能障碍和精神功能异常。
为了挽救病人的生命,神经科医师不惜绞尽脑汁给病人使用各种脑保护药物,期盼能够促进病人脑功能的恢复。
但是,目前我国医院之间颅脑创伤救治水平差距很大,治疗方法不够规范和合理,认识上亦有差异,尤其现在临床使用的大量药物是否有效?如何正确选用药物存在着很大的盲目性,此刻临床急迫需要国家和学术组织出面干预或规范用药环节,由此中国颅脑创伤病人脑保护药物治疗指南(以下称指南)应运而生。
迄今为止,全世界神经科学家、临床医师和药厂都在通力合作,力争把通过长期实验研究发现的大量能够促进神经功能恢复的药物,逐步过渡到临床应用研究。
国外学者已经采用医学循证方法,将200多种脑保护药物用于治疗急性颅脑创伤病人,但未能发现任何一种临床有效的药物,其中包括现今临床常用的谷氨酸拮抗剂、自由基清除剂、钙离子拮抗剂、镁离子、大剂量激素等。
我们知道,颅脑创伤病人救治过程中除了抢救时间要快之外,更重要的工作是如何合理化、规范化地使用有效的脑保护药物。
因此,为了指导我国神经外科医生正确使用脑保护药物,减少颅脑创伤病人不良反应,减轻国家和病人的医疗负担,提高治疗效果,10月28日中国医师协会神经外科医师分会、中国神经创伤专家委员会在中华神经外科杂志上首次发布了中国颅脑创伤病人脑保护药物治疗指南。
颅脑创伤临床救治指南

颅脑创伤临床救治指南颅脑创伤是指外力作用于头颅或头脑结构所造成的一种创伤。
颅脑创伤多发生在交通事故、工伤、跌倒等意外事件中,是造成死亡和残疾的主要原因之一。
在临床医学中,对于颅脑创伤的救治工作尤为重要。
制定一份科学严谨的颅脑创伤临床救治指南对于提高救治质量和效果极为重要。
一、患者的评估和初步处理1、现场处理颅脑创伤患者常常发生在突发意外的情况下,首先要做好现场的处理工作。
包括稳定患者的体位、保护患者的颈部、避免进一步损伤等。
立即拨打急救电话,并告知相关信息,如患者的年龄、情况、发生地点等。
2、GCS评分GCS(Glasgow Coma Scale)评分是评价患者神志状态的辅助工具,对于判断颅脑损伤的程度和预后具有重要的意义。
在现场救治时,可通过观察患者的眼睛反应、言语反应和运动反应来进行初步评估。
3、体征监测包括血压、心率、呼吸等生命体征的监测。
同时要重点关注颅内压的变化,包括头痛、呕吐、意识障碍等症状,及时进行干预。
4、颅内外出血的评估通过头部CT、MRI等影像学检查,及时明确是否存在颅内外出血,并确定损伤的部位和程度,为后续救治提供重要依据。
5、颅内压的监测对于颅脑创伤患者,颅内压的监测尤为重要。
可通过颅内压监测仪进行实时监测,及时发现和处理颅内压增高的情况。
二、颅脑创伤临床救治的治疗原则1、保持呼吸道通畅颅脑创伤患者常常伴有意识障碍和呕吐等症状,容易造成呼吸道阻塞。
要保持患者的呼吸道通畅,及时清理呕吐物,必要时进行气管插管或呼吸机辅助通气。
2、控制颅内压颅内压的增高是颅脑创伤患者常见的并发症,可导致脑组织的缺血缺氧,加重患者的病情。
控制颅内压的方法包括降低颅内外脑脊液的产生、促进颅内外脑脊液的排出、改善脑血流灌注等。
3、外科手术治疗对于出现严重颅内外出血、脑挫裂伤等情况的患者,需要进行紧急的外科手术治疗。
手术的目的是清除颅内外血肿、减轻颅内压,阻止脑组织继续受损。
4、神经保护和功能恢复对于颅脑创伤患者,在救治的还要做好神经保护和功能恢复的工作。
颅脑创伤临床救治指南(全)

药物治疗注意事项
严格掌握用药指征
注意药物相互作用
药物治疗应严格掌握适应症和禁忌症,避 免滥用药物。
颅脑创伤患者可能同时服用多种药物,应 注意药物之间的相互作用,避免不良反应 。
严密监测不良反应
根据病情调整治疗方案
药物治疗过程中应严密监测患者情况,及 时发现和处理不良反应。
药物治疗过程中应根据患者病情变化及时 调整治疗方案,以确保治疗效果。
初步评估
对患者的意识状态、瞳孔 变化、生命体征等进行初 步评估,为后续救治提供 依据。
持续监测
在转运过程中持续监测患 者的生命体征和病情变化, 及时处理异常情况。
院内急救
完善检查
行头颅CT、X线、心电图等相 关检查,全面评估患者病情。
手术治疗
对于严重的颅脑创伤患者,根 据病情需要采取手术治疗,如 开颅血肿清除术、去骨瓣减压 术等。
多学科合作
康复治疗涉及多个学科 领域,需要多学科团队 的合作,共同制定和实 施治疗方案。
06
颅脑创伤的护理与预防
护理要点
密切监测生命体征
包括呼吸、心率、血压、体温等,以及意识状态 和瞳孔变化,以便及时发现病情恶化。
控制颅内压
对于颅脑创伤患者,颅内压升高可能导致脑疝等 严重后果,应采取措施降低颅内压。
鼓励公众保持健康的生活方式, 如合理饮食、适量运动等,以降
低颅脑创伤的风险。
物
如甘露醇、甘油果糖等,用于降低颅 内压,减轻脑水肿。用法为静脉滴注。
抗癫痫药物
如苯妥英钠、丙戊酸钠等,用于预防 和治疗癫痫发作。用法为口服或静脉 注射。
神经营养药物
如神经节苷脂、胞磷胆碱等,用于促 进神经功能恢复。用法为静脉注射或 口服。
2016重型颅脑创伤指南(第四版)

河南中医药大学第一附属医院 重症医学科 朱智琦
1.去骨瓣减压
去骨瓣减压手术是通过去除部分颅骨以
降低颅内高压并减少继发性损害,从而 改善患者的预后。对于该方法的争议在 于缺乏高等级证据予以佐证。另外,对 于手术技术、手术时机、对象选择等方 面,各项研究的结果也不尽相同。
17.高级脑监测
Ⅲ级推荐 将颈静脉球监测所得的动静脉血氧含量差 (arteriovenous oxygen content diference, AVDO2)数据作为治疗决策的参考信息,可降低 病死率、改善伤后3个月和6个月的预后。 颈内静脉氧饱和度 <50%可能是一个治疗阈值 , 应予避免,从而降低病死率和改善预后。
(2) 对于入院 CT 扫描正常的重型颅脑创伤患者, 如有≥ 2 个以下特征:年龄超过 40 岁;单侧或 双侧肢体运动障碍;收缩压 ( 血压 )<90mmHg , 则应行ICP监测。
13.颅内压阈值
ⅡB级推荐建议对 ICP>22mmHg 的患者予以治疗, 因为高于此阈值与病死率增加相关。 Ⅲ级推荐综合 ICP 数值、临床症状以及脑 CT 检 查结果,可将其作为临床治疗决策的依据。
10.预防深静脉血栓形成
Ⅲ级证据 可使用低分子肝素或小剂量普通肝素同时结合 机械性预防措施。但是,该方法可能会增加颅 内出血扩散的风险。
11.预防癫痫
ⅡA级推荐 (1) 不推荐预防性使用苯妥英或丙戊酸钠以防 止晚期(伤后7d后)创伤后癫痫。 (2) 如认为整体获益大于治疗相关并发症的不 利影响,推荐使用苯妥英以降低早期 ( 伤后 7d 以内 ) 创伤后癫痫的发生率。然而,早期创伤 后癫痫与预后不良并无相关性。
2023中国脑部损伤康复治疗指南

2023中国脑部损伤康复治疗指南简介此指南旨在为脑部损伤患者提供全面的康复治疗方案,提高其生存质量和社会功能。
本指南涵盖了以下方面:- 脑部损伤的定义和分类- 康复治疗期间的饮食和营养- 运动治疗和物理治疗- 语言和认知康复- 心理治疗和社会支持脑部损伤的定义和分类脑部损伤是指大脑、小脑或脊髓的损伤或疾病。
脑部损伤主要有以下几种类型:1. 颅脑损伤2. 中风3. 脑肿瘤4. 脑出血5. 脑蛛网膜下腔出血6. 脊髓损伤康复治疗期间的饮食和营养脑部损伤患者需要摄取足够的营养来满足康复治疗的需要。
建议患者摄入适当的蛋白质、碳水化合物、脂肪和水分。
患者还需要避免饮酒和吸烟,以及摄入过多的咖啡因和糖分。
运动治疗和物理治疗运动治疗和物理治疗是脑部损伤康复治疗的重要部分。
这些治疗有助于促进神经系统的可塑性,增强肌肉和关节协调性,和促进运动控制的恢复。
运动治疗和物理治疗的类型根据患者的具体情况而定,可能包括:- 肌肉功能训练- 平衡和协调性训练- 步态和行走训练- 热疗和冷疗- 功能电刺激治疗语言和认知康复脑部损伤可能会对语言和认知造成不同程度的影响。
因此,康复治疗期间应该包括语言和认知康复,旨在帮助患者改善语言和认知功能。
这些康复措施包括:- 语言理解和表达训练- 认知功能训练,如注意力和记忆力- 心理治疗和语言治疗心理治疗和社会支持心理治疗和社会支持可以帮助脑部损伤患者缓解焦虑、抑郁和创伤后应激障碍等心理问题,以及提高社交技能和适应能力。
这些治疗可能包括:- 个体和群体心理治疗- 家庭治疗- 支持组织和社会资源结论此指南提供了全面的脑部损伤康复治疗方案,涵盖了饮食和营养、运动治疗和物理治疗、语言和认知康复、心理治疗和社会支持等方面。
患者和家属应该密切协作,确保治疗计划和目标的实施。
颅脑创伤病人脑细胞保护药物的选择

用脑 细 胞 保 护 药 物 对 降 低 病^ 致 残 基大量 生成 . 成神 经细 胞结 构 和功 为 3 % , 慰 剂 对 照 组 重 残 和 死 亡 造 95 安 率 、 善 预 后 具有 重要 意 义 但 有关 能 上 的损 伤 。 抗 氧 化 剂 甲 基 强 的 松 龙 率 为 4 % , 改 0 6 两者 差 异 无 统计 学 意 义 : 颅 脑 创 伤 病 人 脑 细 胞 保 护 药 物 的 选 择 ( 称 甲 强 龙 ) 维 生 素 C、 生 索 E等 但对于外 伤性蛛 网膜 下 腔 出血 病人 . 简 、 维
争议较大 。 均 具 有 较 强 的 抗 氧 化 作 用 … 大 剂 量 尼莫地平 治疗组 死亡 率 2 % , 0 安慰 剂
1 药 物作用机理
的甲强龙 能通 过抑制伤 后氧 自由基价 对照组死 亡率 3 % , 者 差异有 显著 5 两
导 的 脂 质 过 氧 化 反 应 而 保 护 神 经 细 统 计 学 意 义 。说 明 尼 莫 地 平 对 重 度 颅
维普资讯
现代实用医学
20 0 2年 4月 第 1 4卷 第 4期
13 6
・
医学 进 展 ・
颅 脑 创 伤 病 人脑 细胞 保 护 药物 的选 【 文章编号】 17 — 802 0 14 0 6 0 6 1 00 { 20 — 13 3 0
脑 细胞 保 护 药 物种 类 繁 多, 床 胞 。 。G 对神经元损害有 明显 的 脑刨伤无 任 何 治疗 作 用, 可 明显 改 临 。 川 M, 但 上 常用的脑 细胞保 护药物 大致 包括 钙 保护作 用 . 能 阻断 兴奋 性氨 基 酸对 善外 伤性 蛛 网膜 下腔 出血 病 人 的 预 它 神经元 的 毒性 作用 , 改善 脑缺 血 后神 后” 。为 了进一步证 明尼 莫地平在治 剂、 神经节 苷脂 ( GM 、 炎性 反应 剂 经传 导 和 记 忆 功 能 障 碍 , 止 脑 组 织 疗外伤性蛛 网膜下 腔出血 病人 中的疗 )抗 阻 等 。钙离 子 拮抗 剂 对 局灶 性 、 脑性 钙浓度 升 高 , 全 维持 神 经细 胞膜 和 神经 效 , 括 上 海 长 征 医 院 在 内 的 全 世 界 包 脑映血 均有 冶疗作 用 , 治疗 作用 机 腔 质 细 胞 N K A P 酶 的 活 性 , 其 3 7个医学 中心 已进行 了 四 a 一 一 T 减 L 个 国家 3 理大致可分 为两个 方面 : 方 面. 一 尼莫 少神经 细胞 膜脂 肪 酸 的丢 失, 高神 期 尼莫地平治疗 80例外伤 性蛛网膜 提 0
颅脑创伤的急救服务指南与规范

颅脑创伤的急救服务指南与规范引言本文档旨在为颅脑创伤急救提供指南与规范,旨在帮助医务人员在紧急情况下提供高效和安全的急救服务。
颅脑创伤是一种严重的损伤,及时和适当的急救对于患者的生存和康复至关重要。
急救准备1. 紧急医疗设备确保急救场所配备必要的医疗设备,包括心电监护仪、血压计、呼吸机等。
这些设备可以帮助医务人员监测患者的生命体征,并提供相应的治疗手段。
2. 急救药物和工具准备必要的急救药物和工具,如止血药、镇痛药和氧气。
这些药物和工具可以帮助缓解患者的疼痛,控制出血,并提供氧气支持。
3. 人员培训和演练确保急救人员接受相关的培训和演练,掌握颅脑创伤的急救知识和技能。
定期进行模拟演练,以保持急救人员的应急反应能力和团队协作能力。
急救流程1. 评估患者状况第一步是评估患者的生命体征,包括意识状况、呼吸、血压和脉搏等。
根据评估结果判断患者的急救优先级,并采取相应的急救措施。
2. 给予氧气如果患者呼吸困难或氧气饱和度低于正常范围,应立即给予氧气。
使用将氧气输送至患者口鼻的面罩或导管。
3. 确保通畅呼吸道在急救过程中,确保患者的呼吸道畅通。
可以采用头后仰、下颌提拉等方法,以保持气道通畅并促进呼吸。
4. 控制出血如果患者出现严重出血,应尽快控制出血源。
使用合适的止血方法,如直接压迫、绷带包扎等。
5. 病情监测和记录在急救过程中,定期监测患者的生命体征,并记录相关数据。
这有助于及时发现病情变化,并提供给后续的医疗救治。
急救注意事项1. 避免颠簸和震动在抬运和转运患者时,避免颠簸和震动。
这可以减少颅脑创伤的进一步恶化,并降低患者的痛苦。
2. 防止二次伤害在急救过程中,尽量避免给患者造成二次伤害。
注意保护患者的颈椎和脊柱,并避免不必要的动作。
3. 移送至专科医院颅脑创伤需要及时的专业救治,因此,在急救过程中,应尽快将患者移送至专科医院。
与专科医院保持密切联系,准备接诊并提供必要的信息。
总结本文档提供了颅脑创伤急救的指南与规范。
脑保护剂
过敏、严重肾功能损害禁用。
轻、中度肾功能不全慎用, 必需使用时,须减量;精神 兴奋和睡眠紊乱时减量。
中糖类的利用,对中枢抑制 甲氯芬酯 患者有兴奋作用。
精神过度兴奋、锥体外系症 状患者及对本品过敏者禁用 高血压慎用
分类
作用
药物 代表
注意事项
自由基清 可清除自由基,抑制脂质过氧化,
鼠神经生 长因子
脑蛋白水 解物
注意事项
肾损伤、肾衰竭、 肾功能不全、过敏 禁用。
过敏禁用 过敏体质慎用
脑保护剂
分类
钙拮抗剂
阿片受体 拮抗剂
神经节苷 脂
作用
药物 代表
注意事项
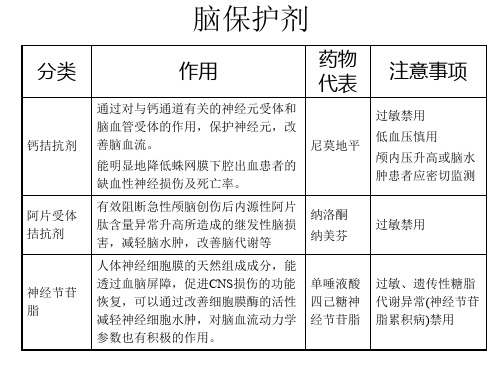
通过对与钙通道有关的神经元受体和 脑血管受体的作用,保护神经元,改 善脑血流。
能明显地降低蛛网膜下腔出血患者的 缺血性神经损伤及死亡率。
尼莫地平
过敏禁用 低血压慎用 颅内压升高或脑水 肿患者应密切监测
有效阻断急性颅脑创伤后内源性阿片 纳洛酮
尼莫地平过敏禁用低血压慎用肿患者应密切监测阿片受体拮抗剂有效阻断急性颅脑创伤后内源性阿片肽含量异常升高所造成的继发性脑损害减轻脑水肿改善脑代谢等纳洛酮过敏禁用神经节苷人体神经细胞膜的天然组成成分能透过血脑屏障促进cns损伤的功能恢复可以通过改善细胞膜酶的活性减轻神经细胞水肿对脑血流动力学参数也有积极的作用
甲泼尼龙琥珀酸钠不 应作为颅脑损伤的常 规治疗
分类
作用
药物 代表
植物药
使机体提高ACTH和可的松血浆浓 度,促进血管壁增加PGF2α的分泌,七叶皂苷 清除自由基,从而起到抗炎、抗渗 钠 出,提高静脉张力,加快静脉血流, 促进淋巴回流,改善血液循环和微 长春西汀 循环,保护血管壁的作用
生物制剂 促进神经损伤恢复
颅脑损伤的脑保护措施

颅脑损伤的脑保护措施进展名字单位通讯作者创伤是严重威胁人们生命安全的杀手,是导致死亡和伤残的最重要原因之一。
我国因创伤导致的死因顺位不断前移,其中颅脑外伤占创伤总数的15%左右,死亡率占创伤总数的8 5%。
在国外,2000-2006年平均每年美国颅脑外伤为170万人,死亡率高达30%,2000年美国为此花费600亿美元,国内的发生率约为240/10万人,死亡率在50鸠上,(在不知不觉中,删除)社会发展把创伤医学提到了前所未有的重要位置。
如何降低颅脑外伤的死亡率,成为医务人员的一大课题。
近年来,随着相关学科的发展和认识水平的提高,医学界对颅脑外伤病人的治疗和监护方面的研究也在逐步深入。
因为神经系统的特殊性,人们在对于颅脑创伤的脑保护认识方面存在一些争议,近年来随着循证医学的发展,对于颅脑创伤的脑保护措施有了新的认识和应用。
本文探讨近年来对于颅脑损伤的脑保护方面取得的进展。
一.脑灌注压(cerebral perfusion pressure ,CPP 和血压的控制临床上通常将提高CPP保证脑组织的血流供应作为创伤后的重要目标,而CPP等于平均动脉压(mean arterial blood pressure MAP 与颅内压(in tracra nial pressure ICP )之差,适当的调节血压是维持足够的CPP和降低ICP的重要措施。
Rosner等推荐最低CPP为70 mnHg,最佳CPP为100 mm Hg, 认为系统的、自发的或医源性高血压不需控制,否则加重颅内高压、包括使用药物提高平均动脉压和CPP改善脑血流(cerebral blood flow ,CBF [1]。
但是后来人们发现在病理状态下,血管渗漏增加,较高的CPP反而引起血管源性脑水肿加重,导致ICP升高。
Lund大学的研究团队认为合适的CPP为60 70mmHg 如果为了降低ICP的需要,成人降至50mmHg,儿童降至40mmH也是可以接受的[2-4]。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
颅脑创伤脑保护药物指南The final revision was on November 23, 2020中国颅脑创伤脑保护药物指南一、宗旨为了指导我国神经外科医生正确使用脑保护药物治疗颅脑损伤病人,减轻脑功能障碍、促进脑功能恢复、减少毒副作用、提高颅脑创伤病人治疗效果,减轻国家和病人的医疗负担。
二、科学依据通过收集和分析已经完成的国外有关脑保护药物治疗颅脑损伤病人疗效的I 级临床循证医学证据(Evidence Class I),经过中国神经外科医师协会、中国神经损伤专家委员会有关专家的认真讨论和仔细分析,做出比较客观科学结论。
三、I 级临床循证医学证据1. 激素: 国内外多个临床医学中心曾开展类固醇激素治疗颅脑损伤病人的临床研究,其疗效存在较大争议,大多数临床研究结果令人失望。
2004 年英国《柳叶刀》杂志发表大剂量激素治疗 10008例急性颅脑损伤病人前瞻性随机双盲临床对照研究结果让人震惊。
5007 例急性颅脑损伤病人(GCS<14 分)伤后8 小时内给予大剂量甲基强的松龙治疗(48小时甲基强的松龙总剂量克),另5001 例同样伤情病人给予安慰剂作为对照组,结果表明甲基强的松龙组病人死亡率 %,对照组死亡率为 %,显着增加了病人死亡率 (P= 。
导致死亡率增加的主要原因是感染和消化道出血。
研究结果呼吁急性颅脑损伤病人不应该使用大剂量激素(1)。
有关常规剂量激素治疗急性颅脑创伤病人的疗效争议很大,目前尚无确切结论。
2. 钙离子拮抗剂: 欧洲和国际多中心对钙离子拮抗剂-尼莫地平(尼莫同)治疗颅脑损伤和外伤性蛛网膜下腔出血(tSAH)进行了为期 12 年、共进行了四期前瞻性随机双盲临床对照研究。
I 期对 351例急性颅脑损伤病人进行了前瞻性随机双盲临床对照研究,结果发现无效。
随后进行了 II期对 852 例急性颅脑损伤病人前瞻性随机双盲临床对照研究,同样证明对颅脑损伤病人无效,但在分析临床资料后发现,尼莫同对外伤性蛛血病人(tSAH)有效。
为了证明它对tSAH病人的确切疗效,欧洲又进行了 III 期尼莫同治疗 123例 tSAH 病人的前瞻性随机双盲临床对照研究,结果也表明有效。
随后,又开展了 IV 期大样本前瞻性随机双盲临床对照研究,研究在 13个国家 35个医院进行,592 例 tSAH 病人的前瞻性随机双盲临床对照研究,结果令人失望,尼莫同无任何治疗作用。
由于尼莫同的临床效果争议很大,故国际上已经不把尼莫地平列为治疗急性颅脑损伤病人和 tSAH 病人的药物(研究结果公开未发表)(2,3)。
3.白蛋白:白蛋白是目前临床治疗急性颅脑损伤脑水肿的常用药物。
但是,国际多中心临床研究结果得出相反的结论。
2007 年《新英格兰医学》杂志发表有关白蛋白与生理盐水治疗急性颅脑损伤病人前瞻性随机双盲对照研究结果。
460 例病人的入选标准:急性颅脑损伤、GCS≤13、CT扫描证实有颅脑损伤。
460 例病人随机分为两组:231 例%)白蛋白治疗组,全部采用 4%白蛋白液体治疗28 天或直至死亡;229 例%)为生理盐水对照组。
两组病人治疗前的临床指标(年龄、伤情、CT 扫描)无统计学差异。
460例病人中,重型颅脑损伤病人(GCS 3~8 分):白蛋白治疗组 160 例(%),生理盐水对照组 158例(%)。
伤后 24 个月临床疗效随访结果,214 例白蛋白组死亡 71 例%), 206 例生理盐水组死亡 42 例 %)(P = . 重型颅脑损伤病人中,146例白蛋白治疗组死亡61 例%),144 例生理盐水对照组死亡 32 例%)(P<。
中型颅脑损伤病人中,50 例白蛋白治疗组死亡 8 例%),37 例生理盐水对照组死亡 8例%) (P = .研究发现白蛋白增加重型颅脑损伤病人死亡率(4)。
4. 镁离子:2007 年英国《柳叶刀神经病学》杂志上发表了的一组美国 7个医学中心采用硫酸镁治疗 499 例前瞻性随机双盲临床对照研究结果。
研究分组:低剂量组(血浆镁离子浓度高剂量组和对照组。
研究结果发现病人死亡率:对照组(48%)、低剂量组(54%)(p=、高剂量组(52%)(p=。
研究表明硫酸镁对急性颅脑创伤病人无效,甚至有害(5)。
5.谷氨酸拮抗剂:Selfotel 是于 1988 年世界上合成的第 1种谷氨酸受体拮抗剂。
Ⅰ期志愿者试验时,发现它会引起精神/心理疾病的副作用;Ⅱ期 108例急性颅脑损伤病人的临床研究显示具有降低颅内压作用;Ⅲ期临床试验对 860例重型颅脑损伤病人进行了大规模前瞻性随机双盲临床对照研究,研究结果证明无效。
Cerestat 是谷氨酸的非竞争性拮抗剂,它结合在谷氨酸受体通道上镁的结合位点,并且只有当受体被高浓度谷氨酸激活时才发挥药理作用。
Ⅲ期临床试验共有欧洲和美国的70个中心对340例颅脑损伤病人进行了前瞻性随机双盲临床对照研究,研究结果显示无效。
谷氨酸拮抗剂 CP101-606 比前二者的副作用少。
它在脑组织的浓度是血浆中的 4 倍,可以很快达到治疗浓度。
Ⅲ期临床试验对 400 例颅脑损伤病人进行了前瞻性随机双盲临床对照研究,研究结果显示无效。
谷氨酸拮抗剂 D-CPP-ene 在欧洲 51 个中心进行了前瞻性随机双盲临床对照研究,治疗 920例急性颅脑损伤病人。
伤后 6 个月时随访结果显示,治疗组病人预后比安慰剂组差,但无统计学意义。
Dexanabinol 不但是非竞争性NMDA 抑制剂,还是自由基清除剂、抗氧化剂和抗α 肿瘤坏死因子致炎作用的抑制剂。
以色列 6 个神经外科中心进行急性颅脑创伤病人前瞻性随机双盲临床对照研究。
101 个病人随机受了不同剂量 Dexanabinol 或安慰剂。
结果显示它能降低颅脑创伤病人低血压和死亡率,但无统计学差异(6)。
6.自由基清除剂: Tirilazad是一种很强的自由基清除剂。
它被认为比传统类固醇的抗脑水肿更有效,并且没有糖皮质激素的副作用。
通过美国和全世界对 1700 例重型颅脑伤病人的前瞻性随机双盲临床对照研究,结果表明它对急性颅脑创伤病人无显着疗效。
聚乙烯包裹超氧化物歧化酶(PEG-SOD)是另一种强大的自由基清除剂。
美国弗吉利亚医学院 Muizelaar 报道 PEG-SOD治疗颅脑损伤病人有效的Ⅱ期临床研究结果。
但随后美国 29 个中心的对 463例重型颅脑损伤病人进行前瞻性随机双盲临床对照研究。
伤后 3 个月随访结果显示:1 万单位/kg PEG-SOD 治疗组病人 GOS 评分提高%,伤后 6个月时提高 6%,但都未达到统计学意义。
其他剂量治疗与对照组无差异。
目前还有其他类型自由基清除剂正在临床试验中,疗效有待评价(6)。
7. 缓激肽拮抗剂: 缓激肽拮抗剂--Bradycor 的前瞻性随机双盲临床对照研究在美国的 39 个中心进行,以 ICP 作为主要观察目标,共治疗 139 个病例。
结果表明治疗组和对照组之间没有显着差异。
由于该药物的安全性差,中止了该项目的临床研究(6)。
8.线粒体功能保护剂: 线粒体功能保护剂--SNX-111用于治疗急性颅脑损伤病人的临床多中心研究。
160 例病人治疗结果令人失望,治疗组病人死亡率为25%,安慰剂组死亡率为 15%。
由于给药组的死亡率高于安慰剂组时,这个试验被停止(6)。
9.其他神经营养药物: 神经生长因子,脑活素等多肽类营养药物都未行严格随机双盲多中心前瞻性对照研究,疗效尚无法判断(2,5-9)。
四、药物治疗的专家指导意见1.超大剂量激素、镁制剂和超大剂量白蛋白存在增加急性颅脑损伤病人死亡率的风险,强烈不推荐使用;2. 钙拮抗剂(尼莫地平)、谷氨酸受体拮抗剂(Selfotel,Cerestat,CP101-606,D-CPP-ene,Dexanabinol)、自由基清除剂(Tirilazad,PEG-SOD)、缓激肽拮抗剂(Bradycor)和线粒体功能保护剂(SNX-111)治疗急性颅脑损伤病人无效,不推荐使用;3. 多种肽类脑神经营养药物在治疗颅脑损伤病人疗效方面,缺乏 I 级临床循证医学证据,建议慎用;4. 尽管 ATP、 CoA、维生素 B6 和维生素 C 治疗急性颅脑创伤病人也缺乏 I级临床循证医学证据,但经过长期临床应用实践证明它们无毒副作用、价格便宜、药理作用明确,推荐使用。
鉴于国际多中心临床研究设计仍存在某些不合理性,如:国际前瞻性随机双盲多中心临床对照研究的药物剂量明显超过我国临床实际使用剂量(连续静脉滴注 4%白蛋白液体 28 天,48 小时静脉滴注超大剂量甲基强的松龙克等)。
所以,中国神经外科医师应该结合颅脑损伤病人实际情况,依据中国《药典》,合理选择使用脑保护药物。
五、说明由于临床医学不断进步,药物治疗颅脑损伤病人的 I级循证医学证据将不断增加,《中国颅脑损伤脑保护药物治疗指南》将不断修改完善,我们将及时客观地反映将来神经外科和神经科学领域最权威的科学结论,造福颅脑损伤病人。
中国神经外科医师应该与相关药厂联合攻关,积极开展前瞻性随机双盲多中心临床对照研究(循证医学 I 级证据),开发治疗颅脑损伤病人有效的脑保护营养药物,确实提高颅脑损伤病人治疗效果。
《中国颅脑损伤脑保护药物治疗指南》属于神经外科专家推荐方案,仅供我国神经外科医师临床参考指导,不具有法律效果。
参考文献 1. Crash Trail collaborators. Effect of intravenous corticosteroids on death within 14 days in 10008 adults with clinically significant headinjury (MRC CRASH trial): randomised placebo-controlled trial. Lancet, 2004, 364:1321-1328.2. 江基尧. 脑保护药物治疗颅脑损伤的现状与展望(专家论坛)。
中华创伤杂志, 2006, 22:241-242.3. 江基尧,徐蔚,朱诚. 钙拮抗剂在颅脑创伤治疗中的应用。
见: 江基尧朱诚, 罗其中主编. 颅脑创伤临床救治指南, 第3版. 上海: 第二军医大学出版社, 2007: 137-145.4. The SAFE study investigators. Saline or Albumin for FluidResuscitation in Patients with Traumatic Brain Injury。
N Eng J Med, 2007, 357:874-884.5. Winn HR, Temkin NR, Anderson GD, et al. Magnesium sulfate for neuroprotection after traumatic brain injury. Lancet Neurology, 2007,6: 478-479.6. Narayan RK, Michel ME. Clinical trials in head injury. J Neurotrauma, 2002, 19: 503-557.7. Brain Trauma Foundation: Guidelines for the management of severe traumatic brain injury, steriods. J Neurotrauma, 2007, 24:S91-95.8.江基尧。
