麻醉效果评定表
麻醉效果评定个案表

日期:患者姓名:年龄:住院号:手术名称:
效果评级
I级
n级
川级
"级
诱导期
麻醉诱导平稳、
麻醉诱导时稍有
麻醉诱导经过不平稳,
无躁动、无呛咳
呛咳和血流动力
插管有呛咳、躁动,血
及血液动力学的
学的改变
液动力学不稳定,应激
变化,插管顺利
反应强烈
无损伤
全
维持期
麻醉维持期深浅
麻醉维持期深度
麻醉维持期深浅掌握
身
适度,既无明显
掌握不够熟练,
不熟练,致使应激反应
麻
的应急反应,又
血液动力学有改
激烈,呼吸和循环的抑
醉
无呼吸循环的抑
变,肌松尚可,
制或很不稳定,肌松不
制,肌松良好,
配合手术欠理想
良,配合手术勉强。
为手术提供良好
的条件
麻醉结
麻醉结束,苏醒
麻醉结束缝皮时
麻醉结束,病人苏醒冗
他麻醉方
为手术提供良好
肌松欠佳,有内
动,辅助用药后,情况
法,才能完
条件,心肺功能
脏牵引痛,需用
有改善,但不够理想,
成手术
和血流动力学保
镇静剂,血流动
勉强完成手术
持相对稳定
力学有波动。(非
病情所致)
神经阻滞
阻滞范围完善,
阻滞范围欠完
阻滞范围不完善,疼痛
麻醉失败,
病人无痛、安静,
善,肌松效果欠
较明显,肌松效果较
束
期平稳,既没有
病人略有躁动,
长伴有呼吸抑制或缝
过早或过迟苏
医院医疗质量检查表(麻醉科)

6
4、4、麻醉前知情同意
5
□有制度与流程规定麻醉前由麻醉医师与患方进行充分沟通。
查看资料与科室随访患者,了解制度执行情况
1
□向患者、家属或授权委托人说明所选的麻醉方案及术后镇痛风险,益处和其他可供选择的方案,说明与沟通的结果记录在病程记录中。
查看病历之麻醉沟通记录
2
□签署麻醉知情同意文件存放在病历中
□总结,每月活动1次;
□有明确的质量与安全指标,每月有完整的记录,每季度有分析);
□有能够显示持续改进效果的记录。
查阅科室资料和记录
4
□定期进行质量与安全管理培训;
□使医护人员能知晓、掌握并执行质量与安全管理核心制度;
□人员岗位职责;
□诊疗规范、技术操作常规。
查看制度和培训记录
4
□定期开展麻醉质量评价;
查看麻醉记录单
4
6、有麻醉后复苏室,管理措施到位,规范的全程监测,防范麻醉并发症的措施到位。
20
□复苏室床位要配备抢救用药及必需设备并有定期检查安全精确性记录
查看相应记录单
4
□麻醉复苏室必须配备足够数量的具有专业技术的医护人员;
□有定期考核培训记录。
查看科室人员构架图及培训考核记录
4
□有复苏室入、出室标准与交接程序;
15
□有麻醉前病情评估制度、流程,并有相关记录;
□麻醉师手术前一日访视患者(评估病情、制订合理的麻醉方案、参与疑难危重手术病人的术前讨论)。
查看相关资料
3
□由具有资质和授权的麻醉医师行麻醉风险评估;
□制定麻醉计划或方案。
查看手术病历-麻醉记录
6
□对高风险择期手术、新开展手术或麻醉方法,进行麻醉前讨论。
拜糖平治疗糖尿病患者的临床效果观察

拜糖平治疗糖尿病患者的临床效果观察杨雪平戴晓金(龙岩市第一医院,福建龙岩364000)【摘要】目的分析拜糖平治疗糖尿病患者的临床效果。
方法选取2016年2月—2017年2月收治的78例糖尿病患者作为研究对象,根据随机数字表法分为2组,各39例。
二甲双胍组采用二甲双胍缓释片进行治疗,拜糖平组给予降糖药物拜糖平进行治疗,比较2组糖尿病治疗总有效率;空腹血糖、餐后2h 血糖达标时间、糖化血红蛋白降低1%的时间;干预前后患者空腹状态血糖、餐后2h 血糖、糖化血红蛋白水平;用药不良反应。
结果拜糖平组糖尿病治疗总有效率高于二甲双胍组(P <0.05);拜糖平组空腹血糖、餐后2h 血糖达标时间、糖化血红蛋白降低1%的时间均短于二甲双胍组(P <0.05)。
干预前,2组空腹血糖、餐后2h 血糖、糖化血红蛋白水平相近(P >0.05);干预后,拜糖平组空腹血糖、餐后2h 血糖、糖化血红蛋白水平低于二甲双胍组(P <0.05)。
2组患者均无严重不良反应出现,均各有1例恶心、呕吐和胃肠胀气。
结论拜糖平治疗糖尿病的临床效果确切,起效快,可更好地降低血糖以及糖化血红蛋白水平,对患者预后有一定的改善作用,且无明显不良反应,用药安全,值得推广。
【关键词】糖尿病拜糖平二甲双胍临床效果DOI :10.19435/j.1672-1721.2018.11.015糖尿病是常见内分泌疾病,也是常见慢性病,以慢性血葡萄糖水平升高为主要特征,病情严重的患者可出现严重代谢紊乱,并引发多器官、多组织进行性病变和多脏器功能衰退,降低患者生活质量,提高病死率。
目前,选择合理安全有效的降糖药物已经成为糖尿病患者治疗的研究重点[1]。
本文选取2016年2月—2017年2月收治的78例糖尿病患者作为研究对象,探讨拜糖平治疗糖尿病的临床效果,报告如下。
1资料与方法1.1一般资料选取2016年2月—2017年2月收治的78例糖尿病患者作为研究对象,根据随机数字表法分为2组,各39例。
心功能分级及麻醉处理

3.维持正常左室舒张末期容积 液体超负荷导致的左室过度扩张会增加收缩期室壁压力及心肌氧耗。中心静脉 压力及肺动脉压力监测都可用来评估左室容积,但这些监测手段也有其局限性。
4.充足的动脉血氧含量 维持正常以上的血红蛋白氧饱和度(脉搏血氧仪监测)、动脉血氧分压(PaO2)(动脉血气监测)、血红蛋白含量(≥80g/L),将最大程度的提高冠状动脉血氧含量。 5.正常体温 围术期应避免低体温的发生,低体温促进组织释放氧。低体温的不良反应如寒颤将增加心肌氧耗, 有导致心肌缺血的风险。
Ⅰ级: 患者患有心脏病但活动量不受限制, 平时一般活动不引起疲 乏、心悸、呼吸困难或心绞痛。 Ⅱ级:心脏病患者的体力活动受到轻度的限制,休息时无自觉症状,但 平时一般活动下可出现疲乏、心悸、呼吸困难或心绞痛。 Ⅲ级:心脏病患者体力活动明显限制,小于平时一般活动即引起上述的 症状。 Ⅳ级:心脏病患者不能从事任何体力活动。休息状态下也出现心衰的症 状,体力活动后加重。
2、1994,AHA对N的补充 根据 ECG,运动负荷试验,X-ray,心 超,放射学显像等客观检查结果 进行第二类分级。
A级:无心血管病的客观证据 B级:有轻度心血管病的客观证据 C级:有中度心血管病的客观证据
D级:有重度心血管病的客观证据 1级:心功能不全 能胜任一般日常劳动,但 稍 重体力劳动即有心悸、气急
或优秀的FC(≥4METs),无需进一步评估即可进行手术。
步骤⑥:如果患者FC较差(<4METs=或未知,临床医师应咨询患者和围术期团队,以明确进一步的检测是否会影响患者手
术决策和围术期管理[如选择原来的手术或术前需要接受冠脉搭桥手术(coronary artery bypass graft,CAGB )或经皮冠脉介入手 术(percutaneous coronary intervention,PCI )的治疗]。如果有影响,可行药物负荷试验。对于FC未知的患者,也可行运动负荷 试验。如果负荷试验结果异常,可根据结果的异常程度,考虑冠状动脉造影和血运重建手术;之后患者可在GDMT 下进行手术,也 可考虑替代治疗,如无创治疗(如癌症的射频治疗)或对症治疗。如果负荷试验结果正常,可根据GDMT 进行手术。
评价舒芬太尼在术后镇痛及临床麻醉中的应用效果和价值

· 药物与临床研究 ·162020年 第24期评价舒芬太尼在术后镇痛及临床麻醉中的应用效果和价值陈史伟1 张接玫11.西昌市人民医院 四川省西昌市 615000摘 要:目的:对舒芬太尼在术后镇痛以及临床麻醉中的应用效果进行评价,把握舒芬太尼的应用效果,以做好临床推广及实践应用。
方法:在研究中选择了我院全身麻醉患者共计42例,并对患者采取随机分组的方式分为观察组和对照组,每组患者为21例。
观察组患者利用舒芬太尼进行麻醉和镇痛;对照组患者则采取芬太尼进行麻醉,之后对比观察组和对照组的麻醉效果和镇痛效果。
结果:通过利用舒芬太尼进行镇痛及麻醉,取得的麻醉及镇痛效果要明显优于对照组,差异具有显著性(P<0.05)。
结论:在术后镇痛及临床麻醉过程中,要注重对舒芬太尼进行有效地应用,更好地满足患者的实际需要,以做好患者治疗工作,促进患者的早日康复。
关键词:舒芬太尼;镇痛效果;麻醉效果;应用价值前言:相对于传统的芬太尼麻醉和镇痛而言,舒芬太尼的应用,能够有效地保护患者的心肌功能,并且具有良好的麻醉和镇痛效果。
舒芬太尼是阿片类镇痛药物中的一种,在临床麻醉及镇痛中的应用,能够有效地满足患者的实际需要,对于促进患者手术工作的有效开展,起到了良好的促进作用。
本研究对舒芬太尼在术后镇痛及临床麻醉中的应用效果及价值进行了对比研究分析,把握舒芬太尼的应用效果,以做好临床推广及实践应用。
现就本研究报道如下。
1 资料与方法1.1一般资料在评价舒芬太尼应用效果及价值过程中,选择了我院全身麻醉患者共计42例,并对患者采取随机分组的方式分为观察组和对照组,每组患者为21例。
观察组患者当中,男性患者为11例,女性患者为10例,患者的年龄在22——70岁之间,平均年龄为(45.26±1.58)岁。
对照组患者当中,男性患者为为12例,女性患者为9例,患者的年龄在20——70岁之间,患者平均年龄为(45.21±1.59)岁。
麻醉常用术后疼痛分级评估表

术后疼痛的分级
▪ 0 级 (无痛) : 病人咳嗽时切口疼痛。 ▪ 1 级 (轻痛) : 轻度可忍受的疼痛,能正常生活,睡眠基本不受干扰;
咳嗽时感受切口轻度痛,但仍能有效的咳嗽。 ▪ 2 级 (中痛): 中度持续的疼痛,睡眠受干扰,需用镇静药;病人不愿咳
嗽,怕轻微振动,切口中度疼痛。 ▪ 3 级 (重痛): 强烈持续的剧烈疼痛,睡眠受到严重干扰,需用镇痛
“无痛”,另一端标示“最剧烈的疼痛”,患者根据疼痛的强度标定 相应的位置,由医师确定其分值。
疼痛强度评估方法
疼痛强度评估方法
(二)数字等级评定量表(numerical rating scale,NRS): ▪ 用0~10数字的刻度标示出不同程度的疼痛强度等级,由患者指
认,“0”为无痛,“无0”为最剧烈疼痛,4以下为轻度痛(疼痛不影 响睡眠),4~6为中度痛,7以上为重度痛(疼痛导致不能睡眠 或从睡眠中痛醒)。
术后疼痛对机体的影响
5、对泌尿系统功能的影响:尿道及膀胱肌运动力减弱,引起尿潴留。 6、对骨骼、肌肉和周围血管的影响:肌张力增加,肌肉痉挛,限制机体活动; 促发深静脉血栓甚至肺栓塞。 7、对神经内分泌及免疫的影响:神经内分泌应激反应增强,引发术后高凝状态 及免疫炎性反应;交感神经兴奋导致儿茶酚胺和分解代谢性激素的分泌增加,合 成代谢性激素分泌降低;抑制体液和细胞免疫。 8、对心理情绪方面的影响:可导致焦虑、恐惧、无助、忧郁、不满、过度敏感、 挫折、沮丧;也可造成家属恐慌、手足无措的感觉。 9、睡眠障碍会产生心理和行为上的不良影响。
谢谢观看
术后疼痛对机体的影响
(二)长期不利影响 1、术后疼痛控制不佳是发展为慢性疼痛的危险因素。 2、术后长期疼痛(持续1年以上)是心理、精神改变的风险因素。
麻醉镇痛效果评价
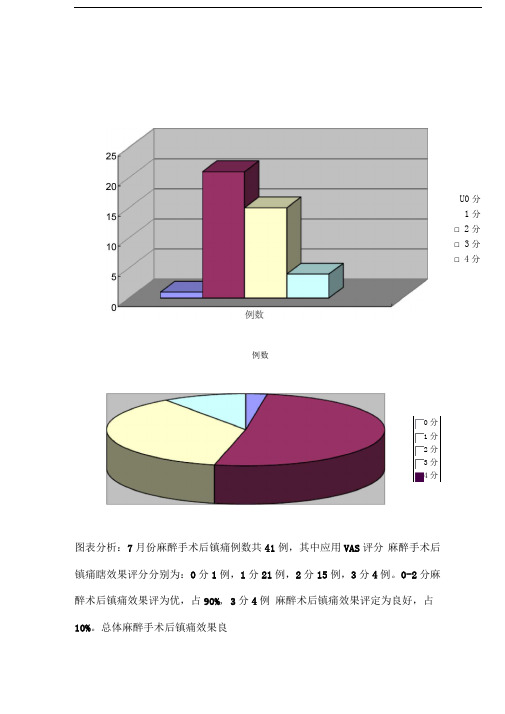
图表分析:7月份麻醉手术后镇痛例数共41例,其中应用VAS 评分 麻醉手术后镇痛瞎效果评分分别为:0分1例,1分21例,2分15 例,3分4例。
0-2分麻醉术后镇痛效果评为优,占90%, 3分4例 麻醉术后镇痛效果评定为良好,占10%。
总体麻醉手术后镇痛效果良例数U0分 1分 □ 2分 □ 3分 □ 4分□ 0分□ 1分 □ 2分 □ 3分 ■4分好,患者满意度高。
下一步工作过程中逐步提高麻醉手术后镇痛的使用,最大程度上减轻或消除因手术切口带给患者的疼痛刺激,减少术后并发症。
I 0分 1 1分 -1 2分 □ 3分 口 4分图表分析:8月份麻醉手术后镇痛例数共 93例,相比较7月份有了 很大的提高,这与7月份手术量增加有关。
其中应用 VAS 评分麻醉 手术后镇痛瞎效果评分分别为:0分3例,1分46例,2分33例,3 分5例,4分6例。
0-2分麻醉术后镇痛效果评为优,占 89%, 3-4分50 45 40 35 30 25 20 15 10 5 0U0分 1分 □ 2分 □ 3分 □ 4分例数例数麻醉术后镇痛效果评定为良好,占11%。
总体麻醉手术后镇痛效果良好,患者满意度高,对麻醉手术后镇痛认可程度加强。
评分为4 分的主要为骨科的患者,麻醉手术后疼痛刺激大,有些患者影响睡眠。
下一步工作过程中不断总结镇痛泵的配药剂量,制定个性化方案,做到持续改进。
■o分ni分丄2分ZI3分■4分一15分图表分析:9月份麻醉手术后镇痛例数共63例,相比较月份例数减少,这与9月份手术量较少有关。
其中应用VAS评分麻醉手术后镇痛瞎效果评分分别为:0分1例,1分29例,2分22例,3分4例,4 分6例,5分1例。
0-2分麻醉术后镇痛效果评为优,占82%, 3-4分□0分□1分□2分□3分LI4分□5分例数麻醉术后镇痛效果评定为良好,占16%,5 分镇痛麻醉手术后镇痛效果为一般,占2%。
总体麻醉手术后镇痛效果良好,较上月镇痛效果评定为优所占比有所下降。
各种医学评分表word版本

视觉模拟评分法(Visual Analogue Scale/Score,简称VAS):该法比较灵敏,有可比性。
具体做法是:在纸上面划一条10 cm的横线,横线的一端为0,表示无痛;另一端为10,表示剧痛;中间部分表示不同程度的疼痛。
让病人根据自我感觉在横线上划一记号,表示疼痛的程度。
轻度疼痛平均值为2.57±1.04;中度疼痛平均值为5.18±1.41;重度疼痛平均值为8.41±1.35〔1〕。
VAS用于疼痛的评估在我国临床使用较为广泛,基本的方法是使用一条长约10cm的游动标尺,一面标有10各刻度,两端分别为“0”分端和“10”分端,“0”分表示无痛,“10”分代表难以忍受的最剧烈的疼痛,临床使用时将有刻度的一面背向病人,让病人在直尺上标出能代表自己疼痛程度的相应位置,医师根据病人标出的位置为其评出分数,临床评定以“0-2”分为“优”,“3-5”分为“良”,“6-8”分为“可”,>“8”分为“差”。
临床治疗前后使用同样的方法即可较为客观的做出评分,并对疼痛治疗的效果进行较为客观的评价。
此方法简单易行,相对比较客观,而且敏感,目前临床常用的VAS尺正面“0”端和“10”端之间有一游动标,背面有“0-10”的刻度,实用而方便。
美国麻醉医师协会(ASA)根据病人体质状况和对手术危险性进行分类,于麻醉前可将病人分为5级:Ⅰ级:正常健康。
除局部病变外,无系统性疾病。
Ⅱ级:有轻度或中度系统性疾病。
Ⅲ级:有严重系统性疾病,日常活动受限,但未丧失工作能力。
Ⅳ级:有严重系统性疾病,已丧失工作能力,威胁生命安全。
Ⅴ级:病情危重,生命难以维持的濒死病人。
如系急诊手术,在评定上述某级前标注“急”或“E”。
Ⅰ、Ⅱ级病人,麻醉和手术耐受力良好,麻醉经过平稳。
Ⅲ级病人麻醉中有一定危险,麻醉前准备要充分,对麻醉期间可能发生的并发症要采取有效措施,积极预防。
Ⅳ级病人麻醉危险性极大。
Ⅴ级病人病情极危重,麻醉耐受力极差,随时有死亡的威协,麻醉和手术异常危险,麻醉前准备更属重要,做到充分、细致和周到。
麻醉科医师定期能力评价与再授权表

麻醉科医师定期能力评价与再授权表1. 背景和目的本文档的目的是为麻醉科医师定期进行能力评价,并根据评价结果决定是否给予再授权,以保证医师在麻醉科领域的专业能力和安全水平。
2. 评价内容2.1 基本信息:包括医师姓名、执业单位、职称、职务等基本信息。
2.2 临床实践能力评价:评估医师在麻醉工作中的临床能力、麻醉操作技术熟练程度、麻醉并发症处理能力等方面表现。
2.3 学术研究能力评价:评估医师在麻醉科学研究、学术论文发表、学术活动参与等方面的能力和贡献。
2.4 沟通与协作能力评价:评估医师与患者、家属、其他科室医务人员以及护士、技术人员等的沟通与协作能力。
2.5 专业知识与技能培训情况:记录医师接受的麻醉科相关培训情况,包括学术会议、进修课程、继续教育项目等。
3. 评价流程3.1 确定评价周期:根据国家相关规定和医院实际情况确定麻醉科医师的评价周期,一般为一年。
3.2 评价方法:综合运用多种评价手段,包括定期临床实践考核、学术研究成果评审、沟通与协作能力评估等。
3.3 评价结果:根据评价内容中的各项指标进行分数评定和综合评价,医师可根据评价结果得出自身在麻醉科领域的优势和不足,进一步制定个人能力提升计划。
3.4 再授权决策:根据医师的评价结果和综合素质,决定是否给予医师再次授权,以维护医疗质量和患者安全。
4. 实施与管理4.1 评价机构:确定麻醉科医师的评价机构,一般为医院内麻醉科。
4.2 评价人员:指定有相关专业背景和经验的医务人员组成评价小组,负责对医师进行评价。
4.3 申诉与复议:为医师提供申诉和复议机制,在评价结果公布后一定时间内接受医师的申诉和复议请求。
5. 总结与展望麻醉科医师定期能力评价与再授权表的建立是为了保证麻醉科医师的专业能力和安全水平,为医疗质量和患者安全提供保障。
未来,我们将不断完善评价体系和方法,进一步提高医师的专业水平,为患者提供更好的医疗服务。
麻醉效果评定表
需改用其他麻醉方法,才能完成手术
神经阻滞
阻滞范围完善,病人无痛、安静,肌松满意,为手术提供良好条件
阻滞范围欠完善,肌松效果欠满意,病人有疼痛表情
阻滞范围不完善,疼痛较明显,肌松效果较差,病人出现呻吟、躁动,辅助用药后,情况有所改善,但不够理想,勉强完成手术
麻醉结束缝皮时病人略有躁动,血压和呼吸稍有不平稳
麻醉结束,病人苏醒冗长伴有呼吸抑制或缝皮时病人躁动、呛咳;被迫进行拔管,
拔管呼吸恢复欠佳
椎管内麻醉
麻醉完善、无痛、肌松良好、安静,为手术提供良好条件,心肺功能和血流动力学保持相对稳定
麻醉欠完善,有轻度疼痛表现,肌松欠佳,有内脏牵引痛,需用镇静剂,血流动力学有波动。(非病情所致)
复查部门:麻醉科质控小组
由麻醉科质控小组为麻醉科麻醉效果评定小组,负责对本科室麻醉效果工作进行定期评定,每月一次。医务科定期对麻醉效果工作进行不定期检查、督导,对存在的问题督促整改。
麻醉维持期深浅适度,既无明显的应急反应,又无呼吸循环的抑制,肌松良好,为手术提供良好的条件
麻醉维持期深度掌握不够熟练,血液动力学有改变,肌松尚可,配合手术欠理想
麻醉维持期深浅掌握不熟练,致使应激反应激烈,呼吸和循环的抑制或很不稳定,肌松不良,配合手术勉强。
麻醉结束
麻醉结束,苏醒期平稳,既没有过早或过迟苏醒,呼吸和循环各项监测正常,肌松恢复良好,拔管恰当,无不良反应
麻醉失败,需改用其他麻醉方法后才能完成手术
有无并发症
无并发症
出现难以防止的轻度并发症
产生严重并发症
麻醉效果评定流程
达拉特旗中蒙医医院麻醉科麻醉效果检查单
各种医学评分表word版本

视觉模拟评分法<Visual Analogue Scale/Score,简称VAS>:该法比较灵敏,有可比性.具体做法是:在纸上面划一条10 cm的横线,横线的一端为0,表示无痛;另一端为10,表示剧痛;中间部分表示不同程度的疼痛.让病人根据自我感觉在横线上划一记号,表示疼痛的程度.轻度疼痛平均值为2.57±1.04;中度疼痛平均值为5.18±1.41;重度疼痛平均值为8.41±1.35〔1〕.VAS用于疼痛的评估在我国临床使用较为广泛,基本的方法是使用一条长约10cm的游动标尺,一面标有10各刻度,两端分别为"0”分端和"10”分端,"0”分表示无痛,"10”分代表难以忍受的最剧烈的疼痛,临床使用时将有刻度的一面背向病人,让病人在直尺上标出能代表自己疼痛程度的相应位置,医师根据病人标出的位置为其评出分数,临床评定以"0-2”分为"优","3-5”分为"良","6-8”分为"可",>"8”分为"差".临床治疗前后使用同样的方法即可较为客观的做出评分,并对疼痛治疗的效果进行较为客观的评价.此方法简单易行,相对比较客观,而且敏感,目前临床常用的VAS尺正面"0”端和"10”端之间有一游动标,背面有"0-10”的刻度,实用而方便.[ASA评分]美国麻醉医师协会〔ASA〕根据病人体质状况和对手术危险性进行分类,于麻醉前可将病人分为5级:Ⅰ级:正常健康.除局部病变外,无系统性疾病.Ⅱ级:有轻度或中度系统性疾病.Ⅲ级:有严重系统性疾病,日常活动受限,但未丧失工作能力.Ⅳ级:有严重系统性疾病,已丧失工作能力,威胁生命安全.Ⅴ级:病情危重,生命难以维持的濒死病人.如系急诊手术,在评定上述某级前标注"急"或"E".Ⅰ、Ⅱ级病人,麻醉和手术耐受力良好,麻醉经过平稳.Ⅲ级病人麻醉中有一定危险,麻醉前准备要充分,对麻醉期间可能发生的并发症要采取有效措施,积极预防.Ⅳ级病人麻醉危险性极大.Ⅴ级病人病情极危重,麻醉耐受力极差,随时有死亡的威协,麻醉和手术异常危险,麻醉前准备更属重要,做到充分、细致和周到.[Apgar评分]=====================体征评分标准=========================== ―――――――――――――0分―――――――1分―――――――2分皮肤颜色――――――――青紫或苍白―身体红、四肢青紫――全身红心率<次/分>――――――无―――――小于100次/分―――大于100次弹足底或导管插鼻反应―无反应――有些动作如皱眉―――哭、喷嚏肌张力――――――――松弛―――四肢略屈曲―――――四肢能活动呼吸―――――――――无――――慢、不规则―――――正常、哭声响================================================================= 注:娩出后1分钟评定一次,称Apgar 1min评分;娩出后5分钟评定一次,称Apgar 5min评分.[全麻效果评级标准]Ⅰ级:1、麻醉诱导平稳、无躁动、无呛咳与血液动力学的变化,插管顺利无损伤.2、麻醉维持期深浅适度,既无明显的应急反应,又无呼吸循环的抑制,肌松良好, 为手术提供良好的条件.3、麻醉结束,苏醒期平稳,既没有过早或过迟苏醒,呼吸和循环各项监测正常,肌松恢复良好,拔管恰当,无不良反应.4、无并发症.Ⅱ级:1、麻醉诱导时稍有呛咳和血液动力学的改变.2、麻醉维持期深度掌握不够熟练,血液动力学有改变,肌松尚可,配合手术欠理想.3、麻醉结束缝皮时病人略有躁动,血压和呼吸稍有不平稳.4、难以防止的轻度并发症.Ⅲ级:1、麻醉诱导经过不平稳,插管有呛咳、躁动,血液动力学不稳定,应激反应强烈.2、麻醉维持期深浅掌握不熟练,致使应激反应激烈,呼吸和循环的抑制或很不稳定,肌松不良,配合手术勉强.3、麻醉结束,病人苏醒冗长伴有呼吸抑制或缝皮时病人躁动、呛咳;被迫进行拔管,拔管后呼吸恢复欠佳.4、产生严重并发症.[椎管内麻醉〔硬、腰、骶〕效果评级标准]Ⅰ级:麻醉完善、无痛、肌松良好、安静,为手术提供良好条件,心肺功能和血流动力学保持相对稳定.Ⅱ级:麻醉欠完善,有轻度疼痛表现,肌松欠佳,有内脏牵引痛,需用镇静剂,血流动力学有波动.〔非病情所致〕Ⅲ级:麻醉不完善,疼痛明显或肌松较差,呻吟躁动,辅助用药后,情况有改善,但不够理想,勉强完成手术.Ⅳ级:需该其他麻醉方法,才能完成手术.[神经阻滞效果评级标准〔颈丛、臂丛、下肢神经等〕]Ⅰ级:阻滞范围完善,病人无痛、安静,肌松满意,为手术提供良好条件;Ⅱ级:阻滞范围欠完善,肌松效果欠满意,病人有疼痛表情;Ⅲ级:阻滞范围不完善,疼痛较明显,肌松效果较差,病人出现呻吟、躁动,辅助用药后,情况有所改善,但不够理想,勉强完成手术;Ⅳ级:麻醉失败,需改用其他麻醉方法后才能完成手术.[改良Bromage评分]0级——无运动神经阻滞;1级——不能抬腿;2级——不能弯曲膝部;3级——不能弯曲踝关节.[Ramsay镇静评分]1分为不安静、烦躁;2分为安静合作;3分为嗜睡,能听从指令4分为睡眠状态,但可唤醒;5分为呼吸反应迟钝;6分为深睡状态,呼唤不醒.其中2~4分镇静满意,5~6分镇静过度.[BCS〔Bruggrmann fort scale〕舒适评分]0分为持续疼痛;1分为安静时无痛,深呼吸或咳嗽时疼痛严重;2分为平卧安静时无痛,深呼吸或咳嗽时轻微疼痛3分为深呼吸时亦无痛;4分为咳嗽时亦无痛.[Ramsay镇静程度评分]Assess the level of sedation in patients receiving intravenous sedation.『静脉注射镇静药的镇静水平评定』[观察項目]============================ [计分]焦慮, 躁動,坐立不安======================== 0合作, 定向感佳, 安靜======================- 1入睡, 可唤醒==============================- 2入睡, 輕搖肢體,或輕敲額頭,或大聲叫可唤醒==== 3強刺激可唤醒, 如捏皮肤====================- 4任何刺激都唤不醒==========================- 5總分:代表鎮靜程度: 0无镇静; 1~3浅镇静; 4深镇静; 5过度镇静.[心脏危险程度改良Goldman评分]『Modified Goldman Cardiac Risk <Non-Cardiac Srugery>』1. 病史年齡大於70========================================== [5]6個月內有心肌梗塞==================================- [10]2.物理檢查奔马率〔S3 gallop〕or 颈静脉怒张〔JVD〕==============[11]显著的主动脉瓣狭窄〔Important VAS〕==================[4]3.心電圖非窦性心律or 房性期前收缩〔PACs,最末一次EKG〕======[7]室性早搏>5 bpm〔PVCs,任何时候的EKG〕================[7]4.一般狀況PaO2 <60 or PCO2 >50; K <3.0; HCO3 <20; BUN >50; Cr >3.0;GOT 不正常;慢性肝病征像;病人非心脏原因的卧床不起============- [3]5.手術种類腹腔, 胸腔內,或主動脈手術==========================- [3]急診手術============================================ [4]注:總分累计分越高,心血管并发症的風險性越大.[术前困难插管的评估与评分][張口]> 4 cm< 4 cm[Thyromental距離]〔喉结上缘至颏之间的距离〕>6.5 cm6.0-6.5 cm<6.0 cmMallampati <见下注解>IIIIII[頸部伸展度]〔头后仰度〕>90度80-90<80度[下颌前移动作]可以不可以[體重]〔磅〕< 9090-110>= 110[插管困難史]無不確定有有注:總分=難易度=[Mallampati Score]〔马氏评分〕分類====== 描述可看到的咽喉構造I ========-可看到悬雍垂、咽喉劈雳柱、软腭II======== 只看到咽喉劈雳柱、软腭III========只看到软腭[Modified Mallampati Score]〔改良马氏评分〕分類====== 描述可看到的咽喉構造I==========看到悬雍垂、咽喉、劈雳柱、软腭II======== 只看到悬雍垂、咽喉、软腭III======- 只看到悬雍垂根部、软腭IV========-软腭也看不到[术前ASA麻醉危险度分级][年齡]2个月~80歲之間2个月以内,或80岁以上[重要系统器官存在問題的數目]0個1個2個以上<如高血壓+糖尿病>,或一個主要系統疾病<心,肺,腦>[全身状态存在的問題]健康受到控制未控制,或末期[对身體功能的影响]無損受限制,無失调失调[生命危險性]無可能有濒死[ASA 分级 ][分级]====== [描述]I======== 身體健康,不包括 < 2个月或 >80 歲的年齡层.II======- 1個生理系統存在問題,在控制中,無身體活動限制.III======-1個以上或1個主要系統存在問題,在控制中,身體活動受限制,但尚未达到失代偿狀态,且无立即的生命危險.IV========至少1个器官系统有嚴重問題, 未得到控制,或达到末期狀態,失代偿,可能有生命危險.V========-濒死狀態,隨時有生命危險.[术后苏醒评估项目]『术后苏醒评估项目〔POR〕計分』[四肢活动度]自发性或命令可活动4个肢体自发性或命令可活动2个肢体四肢都不會动[呼吸功能]可做深呼吸或咳嗽呼吸困難或呼吸淺、慢完全無呼吸[收縮血壓]波动在術前血壓的20%以內波动在術前血壓的20-50%以內波动在術前血壓的50%以外[意識狀態]完全清醒可叫醒有反應[皮膚色]粉紅色蒼白,灰黑色,黃疸色,污锈色發紺色Score= 判讀=[心脏危险程度改良Goldman评分〔适用于非心脏手术病人〕] 『Modified Goldman Cardiac Risk <Non-Cardiac Srugery>』1. 病史年齡大於70========================================== [5] 6個月內有心肌梗塞==================================-[10] 2.物理檢查奔马率〔S3 gallop〕or 颈静脉怒张〔JVD〕==============[11] 显著的主动脉瓣狭窄==================================-[4]3.心電圖非窦性心律or 房性期前收缩〔PACs,最末一次EKG〕======[7] 室性早搏>5 bpm〔PVCs,任何时候的EKG〕==============-[7] 4.一般狀況PaO2 <60 or PCO2 >50; K <3.0; HCO3 <20; BUN >50;Cr >3.0;GOT 不正常;慢性肝病征像;病人非心脏原因的卧床不起==========================================- [3] 5.手術种類腹腔, 胸腔內,或主動脈手術========================== [3] 急診手術==========================================- [4] 總分:分級: 心血管併發症風險:[ASA分级<6级评级制>]ASA 1级无器官、生理、生化或精神系统紊乱.举例:无.ASA 2级伴有系统性疾病,尚无功能受限.举例:控制良好的高血压;非复杂性糖尿病.ASA 3级伴有严重系统性疾病,已出现功能不全.举例:糖尿病伴血管系统并发症;既往心肌梗塞史.ASA 4级伴有严重系统性疾病,经常威胁着生命.举例:充血性心力衰竭;不稳定型心绞痛.ASA 5级濒死病人,无论手术与否,不抱挽回生命的希望.举例:主动脉破裂;颅内出血伴颅内高压.ASA 6级确证为脑死亡,其器官拟用于器官移植手术.举例:ASA 1E病人脑死亡;又如健康病人急诊阑尾手术脑死亡E 需要急诊手术的病例〔在相应的ASA 级数之后加"E"字〕. [Steward苏醒评分]清醒程度==========================评分完全苏醒========================== 2对刺激有反应====================== 1对刺激无反应====================== 0呼吸道通畅程度可按医师吩咐咳嗽==================2呼吸支持可保持呼吸道通畅========- 1呼吸道需要给以支持==============- 0肢体活动度肢体能有意识的活动==============- 2肢体无意识活动==================- 1肢体无活动======================- 0注:评分在4分以上,方能离开手术室或恢复室.[焦虑视觉模拟评分〔anxiety visual analog test,AVAT〕]在一根长100mm的直线上,0代表完全无焦虑,100代表最剧烈的焦虑,由患者根据其自觉焦虑程度在直线上做标记,记录长度〔mm〕.[Tarlov 神经功能评分标准]0级:下肢完全瘫痪;1级:可觉察的下肢关节运动;2级:下肢可自由运动,但无法站立;3级:可站立但无法行走;4级:下肢运动功能完全恢复,能正常行走.[病人合作评分]1分:不合作;2分:稍合作,需固定四肢;3分:稍合作,但多语;4分:合作良好;5分:完全合作.=================================================[术后满意度评分]1分:非常不舒服;2分:比较舒服;3分:非常舒服.===============================================[镇静评分]1分:完全清醒;2分:思睡;3分:入睡,唤之睁眼;4分:入睡,轻物理刺激有反应〔牵拉耳垂〕;5分:入睡,轻物理刺激无反应.============================================[寒战评分]0级:无寒战;1级:面部或颈部轻度肌束寒战或心电图有细杂波形;2级:超过1个肌群有可见的寒战;3级:多个肌肉包括全身活动.[格拉斯哥〔Glasgow〕评分标准]格拉斯哥评分标准是国际上通用的评价病人意识和判断预后的方法.评分3~5分,表示有严重脑损害.文献报道病死率在6~8分是3倍.动态观察评分有助于了解病情变化的趋向.评分.........睁眼..............言语反应..........运动反应1分..........不睁眼...............无反应............无反应2分..........疼痛刺激时睁眼......不理解、无意识发音 ...去脑强直3分.........呼唤睁眼...........不确切、不能交谈....去皮质状态4分..........自由睁眼.......可交谈、言语紊乱不上...有疼痛躲避反应,但不定向5分..........对答切题..........能推避疼痛刺激6分 ...........................听从言语命令运动[新生儿疼痛评估量表 <NIPS评分>]面部表情0:肌肉放松:面部表情平静,中性表情1:皱眉头:面部肌肉紧张,眉头和下巴都有皱纹〔面部表情痛苦〕哭闹0:不哭:安静、不哭1:呜咽:间断的、轻微的哭泣2:大哭:大声尖叫、声音不断响亮的、刺耳的、持续的呼吸形态0:放松:孩子平常的状态1:呼吸形态改变:不规则、比平常快,噎住、屏气手臂0:放松或受限:没有肌肉的僵直,偶尔手臂随机的的运动1:屈曲、伸展:紧张、手臂伸直、很快地伸展或屈曲腿0:放松或受限:没有肌肉的僵直,偶尔腿部随机的运动1:屈曲、伸展:紧张、手臂伸直、很快地伸展或屈曲觉醒的状态0:入睡、觉醒:安静、平和、入睡或觉醒或平静的1:紧急、局促不安:激惹NIPS评分适用于婴儿、幼儿或任何不会讲话的孩子;对于严重生长发育迟缓或严重智力障碍患儿,在使用NIPS时需要家长协助合作,以更好地代表孩子的疼痛行为.[Ramsay 镇静分级标准]Ⅰ级:病人焦虑和〔或〕烦躁不安;Ⅱ级:安静合作,定向准确;Ⅲ级:仅对指令有反应;Ⅳ级:入睡,轻叩眉间或大声呼唤反应敏捷;Ⅴ级:入睡,轻叩眉间或大声呼唤反应迟钝;Ⅵ级:入睡,对刺激无反应.注:Ⅱ—Ⅴ级为理想镇静状态.[气管插管时肌松程度分级]1级:肌松差,呛咳与肢体活动,插管困难;2级:肌松一般,呛咳,可插管;3级:肌松较好,声门轻度活动,不妨碍插管;4级:肌松完全,插管容易,无任何反应.[内脏牵拉反应]0级:病人安静,无痛与不适感,无恶心与呕吐;1级:轻度不适,恶心,无牵拉痛、呕吐;2级:诉恶心,轻度牵拉痛,无呕吐;3级:牵拉痛明显,有恶心、呕吐、鼓肠.[清醒程度分级]0级:病人入睡,呼唤无任何反应;1级:病人入睡,呼唤时有肢体运动或睁眼、头颈部移动;2级:病人清醒,有1级的表现同时能张口伸舌;3级:病人清醒,有2级的表现并能说出自己的年龄或##;4级:病人清醒,有3级的表现并能认识环境中的人或自己所处的位置. [改良的OAA/S评分]<The Observer’s Assessment of Alertness/Sedation Scale>1级:完全清醒,对正常呼名的应答反应正常;2级:对正常呼名的的应答反应迟钝;3级:对正常呼名无应答反应,对反复大声呼名有应答反应;4级:对反复大声呼名无应答反应,对轻拍身体才有应答反应;5级:对拍身体无应答反应,但对伤害性刺激有应答反应.对伤害性刺激无反应,为麻醉状态.注:一般而言,手术所需要的镇静深度为3或4级.[MAC离院评分标准]1.麻醉后病人生命体征平稳,且与术前基础水平接近>1小时,2分;2.病人必须认知人员、地点、时间,能穿衣避让和自主行走,2分;3.病人无恶心、呕吐,2分;4.无剧烈疼痛、出血,2分;5.疼痛的部位、类型和范围与手术相符,2分.[改良Maab疗效评定标准]优:症状完全消失,恢复原来的工作和生活;良:有轻微症状,活动轻度受限,对工作生活无影响;可:症状减轻,活动受限,影响正常工作和生活;差:治疗前后无差别,甚至加重.。
戊巴比妥钠不同注射途径对大鼠麻醉效果的比较
受体花环率和红细胞免疫复合物花环率来看,雄性均高于雌性。
表明雄性Wistar大鼠红细胞C3b受体粘附活性似稍高于雌性。
3.3 S.D大鼠和Wistar大鼠两个品种比较,结果为:(1)S.D大鼠红细胞C3b受体花环率低于Wistar大鼠(P<0.05),表明Wistar大鼠红细胞免疫粘附活性强于S.D大鼠。
而S.D大鼠红细胞结合循环免疫复合物含量高于Wistar大鼠(P<0.05),可能S.D大鼠循环免疫复合物高于Wistar大鼠,有待进一步实验。
(2)与人体实验结果相反,两个品种大鼠红细胞免疫复合物花环率均高于C3b受体花环率。
这可能与小型动物血循环免疫复合物高于人体有关,也有待进一步实验研究。
4 参考文献1 郭峰等.红细胞免疫功能的初步研究.中华医学杂志,1982;62(12):7151998—05—16 收稿戊巴比妥钠不同注射途径对大鼠麻醉效果的比较丁运萍 刘旭学华西医科大学 成都610041 在动物实验中,戊巴比妥钠麻醉大鼠常用腹腔注射(IP)给药。
其与肌肉注射(IM)、静脉注射(IV)给药的麻醉效果比较未见详细报道。
作者将这3种给药途径对SD大鼠的麻醉过程及效果等进行了比较,以期为不同动物实验中选择适当的给药途径提供参考。
1 材料和方法实验药物为戊巴比妥钠,由佛山市化工实验厂提供,化学纯,批号:860901,使用时配成2%注射液。
实验动物为一级SD大鼠(质量合格证号:川实动管第70号),每只体重200g左右,由本校实验动物中心提供。
将SD大鼠随机分成I P、IM、IV3组,每组20只,雌雄各半,称重,按300mg/kg注射。
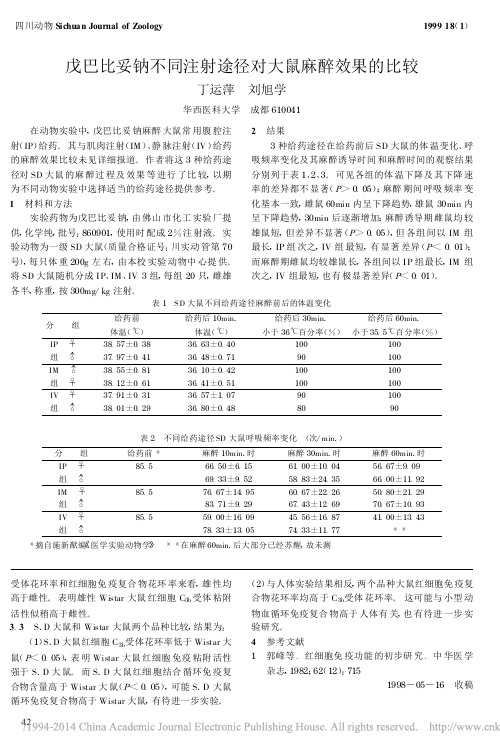
2 结果3种给药途径在给药前后SD大鼠的体温变化、呼吸频率变化及其麻醉诱导时间和麻醉时间的观察结果分别列于表1、2、3。
可见各组的体温下降及其下降速率的差异都不显著(P>0.05);麻醉期间呼吸频率变化基本一致,雌鼠60min内呈下降趋势,雄鼠30min内呈下降趋势,30min后逐渐增加;麻醉诱导期雌鼠均较雄鼠短,但差异不显著(P>0.05),但各组间以IM组最长,IP组次之,IV组最短,有显著差异(P<0.01);而麻醉期雌鼠均较雄鼠长,各组间以I P组最长,IM组次之,IV组最短,也有极显著差异(P<0.01)。
舒芬太尼与芬太尼用于子宫肌瘤手术麻醉的临床效果对比评价

舒芬太尼与芬太尼用于子宫肌瘤手术麻醉的临床效果对比评价摘要:目的:对比评价舒芬太尼与芬太尼用于子宫肌瘤手术麻醉的临床效果。
方法:入选时限:2019年8月-2020年8月,观察对象:80例子宫肌瘤手术治疗病例样本,以电脑Excel表格将观察对象分组,40例入对比组(芬太尼)、40例入研究组(舒芬太尼),比较麻醉临床效果。
结果:拔管前,两组血压、心率无明显差异(P>0.05),拔管后,研究组血压、心率优于对比组(P<0.05);研究组术后恢复时间(睁眼、呼吸以及定向力)均短于对比组(P<0.05);研究组不良反应发生率低于对比组(5.00%与22.50%)(P<0.05)。
结论:针对子宫肌瘤手术治疗患者,就芬太尼、舒芬太尼而言,应用舒芬太尼麻醉效果更优,表现在对血管反应影响小、患者术后恢复快以及不良反应少等方面,因此,可将舒芬太尼作为推荐在子宫肌瘤手术治疗中推广、应用。
关键词:子宫肌瘤;舒芬太尼;芬太尼;麻醉效果引言子宫肌瘤是由子宫平滑肌细胞增生形成的生殖器官良性肿瘤,经量增多、经期延长为疾病典型症状,同时,还可伴有下腹包块、白带增多等常见表现,目前,临床对于子宫肌瘤一般以手术治疗为主,麻醉方案是手术治疗重要环节,麻醉效果是保证和提升手术效果的关键所在,因此,选择有效、安全麻醉方案对患者意义重大[1]。
本文以80例子宫肌瘤手术治疗病例样本为观察对象,采取不同麻醉方案,比较麻醉临床效果。
1资料与方法1.1一般资料入选时限:2019年8月-2020年8月,观察对象:80例子宫肌瘤手术治疗病例样本,以电脑Excel表格将观察对象分组,40例入对比组:年龄25~55岁,均值数(40.1±12.5)岁;40例入研究组:年龄26~55岁,均值数(40.5±12.6)岁;入组样本符合子宫肌瘤诊断指南与标准[2],具有手术治疗指征、耐受性[3],对研究选用药物无既往过敏史、禁忌症,统计分析2组样本一般资料,P>0.05,研究有意义。
麻醉效果评定表、流程、定期评价

麻醉结束,病人苏醒冗长伴有呼吸抑制或缝皮时病人躁动、呛咳;被迫进行拔管,
拔管后呼吸恢复欠佳
椎管内麻醉
麻醉完善、无痛、肌松良好、安静,为手术提供良好条件,心肺功能和血流动力学保持相对稳定
麻醉欠完善,有轻度疼痛表现,肌松欠佳,有内脏牵引痛,需用镇静剂,血流动力学有波动。(非病情所致)
麻醉维持期深浅适度,既无明显的应急反应,又无呼吸循环的抑制,肌松良好,为手术提供良好的条件
麻醉维持期深度掌握不够熟练,血液动力学有改变,肌松尚可,配合手术欠理想
麻醉维持期深浅掌握不熟练,致使应激反应激烈,呼吸和循环的抑制或很不稳定,肌松不良,配合手术勉强。
麻醉结束
麻醉结束,苏醒期平稳,既没有过早或过迟苏醒,呼吸和循环各项监测正常,肌松恢复良好,拔管恰当,无不良反应
西昌市人民医院麻醉效果评定表(麻醉科科内存档)
日期: 患者姓名: 年龄: 住院号: 手术名称:
效果评级
Ⅰ级
Ⅱ级
Ⅲ级
Ⅳ级
全身麻醉
诱导期
麻醉诱导平稳、无躁动、无呛咳及血液动力学的变化,插管顺利无损伤
麻醉诱导时稍有呛咳和血流动力学的改变
麻醉诱导经过不平稳,插管有呛咳、躁动,血液动力学不稳定,应激反应强烈
维持期
麻醉不完善,疼痛明显或肌松较差,呻吟躁动,辅助用药后,情况有改善,但不够理想,勉强完成手术
需改用其他麻醉方法,才能完成手术
神经阻滞
阻滞范围完善,病人无痛、安静,肌松满意,为手术提供良好条件
阻滞范围欠完善,肌松效果欠满意,病人有疼痛表情
阻滞范围不完善,疼痛较明显,肌松效果较差,病人出现呻吟、躁动,辅助用药后,情况有所改善,但不够理想,勉强完成手术
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
出现难以防止的轻度并发症
产生严重并发症
南翔医院麻醉科麻醉效果检查单
科室
麻醉科
检查日期
检查内容
检查部门:麻醉科质控小组
所出现问题
检查部门:麻醉科质控小组
出现问题的原因分析
讨论部门:麻醉科
改进措施(科室意见)
负责人:
改进效果
复查部门:麻醉科质控小组
由麻醉科质控小组为麻醉科麻醉效果评定小组,负责对本科室麻醉效果工作进行定期评定,每月一次。医务科定期对麻醉效果工作进行不定期检查、督导,对存在的问题督促整改。
麻醉维持期深度掌握不够熟练,血液动力学有改变,肌松尚可,配合手术欠理想
麻醉维持期深浅掌握不熟练,致使应激反应激烈,呼吸和循环的抑制或很不稳定,肌松不良,配合手术勉强。
麻醉结束
麻醉结束,苏醒期平稳,既没有过早或过迟苏醒,呼吸和循环各项监测正常,肌松恢复良好,拔管恰当,无不良反应
麻醉结束缝皮时病人略有躁动,血压和呼吸稍有不平稳
麻醉结束,病人苏醒冗长伴有呼吸抑制或缝皮时病人躁动、呛咳;被迫进行拔管,
拔管后呼吸恢复欠佳
椎管内麻醉
麻醉完善、无痛、肌松良好、安静,为手术提供良好条件,心肺功能和血流动力学保持相对稳定
麻醉欠完善,有轻度疼痛表现,肌松欠佳,有内脏牵引痛,需用镇静剂,血流动力学有波动。(非病情所致)
麻醉不完善,疼痛明显或肌松较差,呻吟躁动,辅助用药后,情况有改善,但不够理想,勉强完成手术
南翔医院麻醉效果评定表(麻醉科科内存档)
日期:患者姓名:年龄:住院号:手术名称:
效果评级
Ⅰ级
Ⅱ级
Ⅲ级
Ⅳ级
全身麻醉
诱导期
麻醉诱导平稳、无躁动、无呛咳及血液动力学的变化,插管顺利无损伤
麻醉诱导时稍有呛咳和血流动力学的改变
麻醉诱导经过不平稳,插管有呛咳、躁动,血液动力学不稳定,应激反应强烈
维持期
麻醉维持期深浅适度,既无明显的应急反应,又无呼吸循环的抑制,肌松良好,为手术提供良好的条件
需改用其他麻醉方法,才能完成手术
神经阻滞
阻滞范围完善,病人无痛、安静,肌松满意,为手术提供良好条件
阻滞范围欠完善,肌松效果欠满意,病人有疼痛表情
阻滞范围不完善,疼痛较明显,肌松效果较差,病人出现呻吟、躁动,辅助用药后,情况有所改善,但不够理想,勉强完成手术
麻醉失败,需改用其他麻醉方法后才能完成手术
