小儿围术期输血输液管理指南
围术期输血指南

个体化输血
二.新鲜冰冻血浆
围术期凝血因子缺乏的患者。
研究表明北美洲、欧洲的白种人维持30%凝血 因子浓度或不稳定凝血因子仅需维持 5%~20%, 就可以达到正常凝血状况
输注FFP的指征
A.PT或APTT>正常1.5倍或INR>2.0, 创面弥漫性渗 血;
B.患者急性大出血输入大量库存全血或浓缩红细胞 (出血量或输血量相当于患者自身血容量);
稀有血型配血困难的患者; 对输异体血产生免疫抗体的手术患者。
禁忌证
血红蛋白<100g/L的患者; 有细菌性感染的患者; 凝血功能异常和造血功能异常的患者; 对输血可能性小的患者不需做自体贮血; 对冠心病、严重主动脉瓣狭窄等心脑血管疾病及重症患者慎用。
注意事项
按相应的血液储存条件, 手术前3天完成采集血液(可 一次或分多次);
每次采血不超过500ml(或自身血容量的10%), 两次 采血间隔不少于3天;
在采血前后可给患者铁剂、维生素C及叶酸(有条件 的可应用重组人红细胞生成素)等治疗。
急性等容性血液稀释(ANH)
急性等容性血液稀释一般在麻醉后、手术主 要出血步骤开始前, 抽取患者一定量自体血 在室温下保存备用, 同时输入胶体液或一定 比例晶体液补充血容量, 使手术出血时血液 的有形成份丢失减少。待主要出血操作完成 后或根据术中失血及患者情况将自身血回输 给患者。
红细胞输注指征
A.血红蛋白<70g/L; B.术前有症状的难治性贫血患者: 心功能Ⅲ~Ⅳ级,心脏病患者(充
血性心力衰竭、心绞痛)及对铁剂、叶酸和维生素B12治疗无效者; C.血红蛋白低于80g/L并伴有症状(胸痛,体位性低血压、对液体复
苏反应迟钝的心动过速或充血性心脏衰竭)的患者,应该考虑输注红 细胞; D.术前心肺功能不全、严重低血压或代谢率增高的患者应保持相对较 高的血红蛋白水平(80~100g/L)以保证足够的氧输送; E.对于围术期严重出血的患儿,建议血红蛋白维持高于80 g/L的水平;
小儿围术期液体和输血管理

• 心动过速、组织灌注(毛细血管再充盈时间)和中心-外 周温差是较可靠的参考体征
小儿围术期输血---术前评估
择期手术 Hb>100g/L;新生儿Hb>140g/L
贫血患儿急诊手术,可在术前输浓缩红细胞 (4ml/kg浓缩红细胞可提高血红蛋白10g/L)
• 以10kg的小儿为例,如果该患儿术前 Hct为42%,估计其 最大可允许失血量:MABL =70(估计血容量ml/kg)×10 ×(42-30)/42 =200ml
• 如果失血量<MABL的1/3时,可输注晶体液(2~3倍失血量 );如失血量>MABL的1/3,可输注体胶液(如羟乙基淀粉 或5%白蛋白);当失血量> MABL时,应输注浓缩红细胞, 同时应用晶体液作为维持液
围术期输液---注意事项
• 单纯输注生理盐水会引起小儿高氯高钠酸中毒 • 单纯输注葡萄糖液会导致细胞水肿 • 较大量输注乳酸林格氏液会出现乳酸性酸中毒 • 新生儿和婴儿要计算术中输注抗生素所用液体量(抗生素
不能与含钙液体混用,所以使用前后都要用生理盐水冲管 )
围术期输液---注意事项
小儿输液安全范围小 液体最小必需量与最大允许量之比较小 计算液量要包括稀释药的量
• 出血量达血容量50%,需加用白蛋白(除浓缩红细胞外) • 失血量超过全身血容量80%者,除补充以上成分外,还需
增加凝血因子的输注,如新鲜冰冻血浆 (fresh frozen plasma, FFP)和浓缩血小板等,以改善凝血机制
输异体血的危害
• 血源性传染病: 丙肝感染率4-27.9% AIDS
术中出现尿量减少、心动过速、低血压或 末梢灌注不良等血容量不足症状时 应积极进行补充容量治疗
基础知识:小儿围术期液体管理

基础知识:小儿围术期液体管理小儿患者的水平衡新生儿的含水量占体重80%;1岁后小儿的含水量占60%;儿童时期含水量将至57%;渗透压:280-300mOsm/L;电解质水平与成人相似。
脱水程度评估轻度:50ml/kg(占体重5%),皮肤张力低、舌唇粘膜干燥中度:100ml/kg(占体重10%),前囟凹陷、心动过速、少尿重度:150ml/kg(占体重15%),眼球凹陷、低血压,甚至昏迷小儿维持液体量计算“4-2-1”法则:即第一个10kg按照4ml/kg/h计算,第二个10kg按照2ml/kg/h计算,剩余体重数按照1ml/kg/h计算。
例如,患儿体重为13kg,那么每小时生理需求量为10*4+3*2=46ml;每日需水量:1000ml+50*3=1150ml。
小儿血容量估计年龄血容量(ml/kg)早产儿90-100足月新生儿80-90婴儿75-80学龄儿童70-75成人65-70小儿出血量评估方法根据血细胞比容前后变化计算,即EBL=EBV*(Hct术前-Hct测量时)/ Hct术前举例:患儿体重5kg,术前Hct32%,术中22%出血量:EBL=5*80*(32-22)/32=125 ml最大容许出血量(maximal available blood loss ,MABL)MABL= 估计血容量(EBV)*(HCT术前-30%) / HCT术前(注意:如果患儿术前脱水,HCT会增加,估算量会增加)小儿输血的原则失血量小于10%,不需要输血,用平衡液补充,需3倍的量。
失血量在10~15%之间,可输可不输。
可输(RBC)+平衡液(3:1)+可加用代血浆(1:1)。
失血量大于15%:补充红细胞或/和血浆。
早产儿输液相关问题1. 早产儿中需引起特别注意的包括:极低孕龄早产儿(extremely low gestational agenewborns, ELGANs)、极低体重早产儿(extremely low birth weight, ELBW)及低孕龄早产儿(low gestational age newborns, LGANs)。
婴幼儿围术期静脉输液护理管理措施

率。一次性 成功穿刺至关重要 , 南于现 在 几乎是一个孩 子 , 家长疼 爱孩 子 , 面 对 不
能一次性成功 穿刺 , 心 理容 易偏激 , 甚 至 说 出一 些 难 听 的言 语 , 影 响护士 的心情 , 甚 至 出现 一 些 纠 纷 , 因此 , 护 理 人 员 仔 细
体征 , 仔细观察 输注 部位 和输 注速 度 , 发
现 异 常及 时处 理 。
结 果
护 理 管理
静 脉输 液 是 治 疗 疾 病 的 重 要 的 给 药 途径 ” , 是 治 疗 的 一 种 重 要 措 施 。婴 幼
进针方 向改 为与血管平行 推进。 ( 4 ) 为 防 止小 儿乱 动 , 可 以选 择 夹 板 同
选择微泵控制输液器 , 这 样 便 于 控 制 每 小 时输液量 , 进行 总量 调节 ; ②根 据患 儿年 龄 和 病 情 选 择 合 理 的套 管针 , 如 1岁 之 内 的患儿 则选择 2 4号 套 管 针 , l岁 以 的 患儿 则 选 择 2 2号 套 管 针 , 若 患儿应 用脱
使 针头 活动 , 造成穿透 管或者从血管 内 滑脱 。对这 些/ ] , J L , 多数采取夹板 同定 的 方法, 用药盒 固定小手 , 用胶布缠 紧, 这样 取材方便 , 也 利 于 被 固 定 部 位 的 m 液 循 环, 而且质量也轻 , 患儿不适感较小 , 这样 有效的保障了手术 的静脉输液 。 ( 5 ) 术 中输液的管理 : 要 根据 患儿所用 的约物和体 重等 因素 , 控制 输液 速度 : ①
定 。 由 于f l , J L 年 龄小 , 好动 , 好奇 , 有时自 己 可 能把 输 液针 拔 I 叶 J , 有 时 由于 乱 动 可 能
小儿围术期液体与输血管理的指南(2017版)

小儿围术期液体和输血管理指南(2017版)左云霞、朱波、庄蕾、连庆泉(负责人/共同执笔人)、肖玮、宋兴荣、张马忠、张建敏、周期、姜丽华、倪诚、康荣田、曾睿峰(共同执笔人)、潘志英一、概述小儿围术期液体管理不当,液体输入过多或不足,未及时纠正水与电解质紊乱,均可引起诸多问题,较成人更易危及生命。
本指南在中华医学会麻醉学分会《小儿围术期液体和输血管理指南(2014版)》的基础上,吸纳近年该领域最新临床证据与研究成果,予以修订和补充。
本指南将主要涉及以下内容:各年龄组小儿液体生理需要量的计算方法、小儿围术期液体缺乏的评价和纠正、各年龄组小儿术中液体治疗的推荐意见和围术期血容量评估及输血的建议。
二、小儿液体管理特点要实现小儿液体的正确管理,须首先了解小儿的生理特点以及伴随其生长发育所发生的变化。
(一)体液总量和分布体液占人体体重的一半以上,胎儿期到儿童期的生长发育过程中,机体体液的比例发生着巨大的变化。
年龄越小,体液所占体重比例越大,主要是间质液量的比例较高,而血浆和细胞内液量的比例与成人相近(表1)。
表1 不同年龄的体液分布(占体重的%)体液分布新生儿1岁2~14岁成人体液总量80706555~65细胞内液35404040~45细胞外液45302515~20间质液40252010~15血浆5555(二)体液成分小儿体液成分与成人相似,新生儿在出生后数日内血钾、氯、磷和乳酸偏高,血钠、钙和碳酸氢盐偏低,细胞内、外液的化学成分见表2。
表2 小儿体液成分细胞外液细胞内液渗透浓度(mmol/L)290~310 290~310阳离子(mmol/L) 155 155Na+138~142 10K+ 4.0~4.5 110Ca2+ 2.3~2.5Mg2+ 1.5 20阴离子(mmol/L)155 155Cl-103HCO3-27 10SO42- 55PO42- 1.5有机酸 6蛋白质(mEq/L) 16 40(三)各年龄组体液代谢的特点1. 新生儿出生后的最初几天内,水的丢失可使体重下降5%~15%。
小儿围手术期液体和输血管理指南(2014)

小儿围手术期液体和输血管理指南(2014)中华医学会麻醉学分会王英伟左云霞李师阳连庆泉(共同执笔人/负责人)姜丽华张建敏曾睿峰(共同执笔人)目录概述小儿液体管理特点围手术期输液围手术期输血一、概述小儿围术期液体管理不当,液体输入过多或不足,未及时纠正水与电解质紊乱,均可引起诸多问题,且较成人更易危及生命。
参照中华医学会麻醉学分会2009年《小儿围术期液体和输血管理指南》,并根据患儿特点,特制定本指南。
本指南将涉及以下内容:1、各年龄组儿童液体生理需要量的计算方法2、小儿围术期体液缺乏的评价和纠正3、各年龄组儿童术中液体治疗的推荐意见4、围术期血容量评估及输血的建议二、小儿液体管理特点要实现婴幼儿液体的正确管理,就必须了解小儿的生理特点以及伴随其生长发育所发生的变化。
(一)体液总量和分布人体大部分由体液组成,胎儿期到儿童期的生长发育过程中,机体体液的比例发生着巨大的变化。
年龄越小,体液所占体重比例越大,主要是间质液量的比例较高,而血浆和细胞内液量的比例与成人相近(表35-1)。
(二)体液成分小儿体液成分与成人相似,唯新生儿在生后数日内血钾、氯、磷和乳酸偏高,血钠、钙和碳酸氢盐偏低,细胞内、外液的化学成分见表35-2。
(三)各年龄组体液代谢的特点1、新生儿出生后的最初几天内,水的丢失可使体重下降 5%~15%。
出生第1天的液体需要量相对较低,数天后液体丢失及需求相对增加,每日水转换率(100ml/kg)亦明显高于成人(35ml/kg),体液总量、细胞外液和血容量与体重之比均大于成人(表35-3)。
新生儿心血管代偿能力差,两侧心室厚度相近,液体过荷易出现全心衰。
体液丢失过多,易致低血容量、低血压,严重者可使肺血流量减少,引起低氧血症和酸中毒,致使动脉导管开放并可能恢复胎儿循环。
新生儿肾脏发育尚未完善,肾小球滤过率仅为成人的 15%~30%,肾小管未充分发育,肾脏维持水和电解质正常的能力比成人差。
2、婴儿期对容量过多的耐受性仍然较差,虽然发生全心衰的几率比新生儿小,但仍易发生心衰。
小儿围术期液体和输血管理指南(完整版)

小儿围术期液体和输血管理指南(完整版)一、概述小儿围术期液体管理不当,液体输入过多或不足,未及时纠正水与电解质紊乱,均可引起诸多问题,较成人更易危及生命。
本指南在中华医学会麻醉学分会《小儿围术期液体和输血管理指南(2014版)》的基础上,吸纳近年该领域最新临床证据与研究成果,予以修订和补充。
本指南将主要涉及以下内容:各年龄组小儿液体生理需要量的计算方法、小儿围术期液体缺乏的评价和纠正、各年龄组小儿术中液体治疗的推荐意见和围术期血容量评估及输血的建议。
二、小儿液体管理特点要实现小儿液体的正确管理,须首先了解小儿的生理特点以及伴随其生长发育所发生的变化。
(一)体液总量和分布体液占人体体重的一半以上,胎儿期到儿童期的生长发育过程中,机体体液的比例发生着巨大的变化。
年龄越小,体液所占体重比例越大,主要是间质液量的比例较高,而血浆和细胞内液量的比例与成人相近(表1)。
(二)体液成分小儿体液成分与成人相似,新生儿在出生后数日内血钾、氯、磷和乳酸偏高,血钠、钙和碳酸氢盐偏低,细胞内、外液的化学成分见表2。
(三)各年龄组体液代谢的特点1.新生儿出生后的最初几天内,水的丢失可使体重下降5%~15%。
出生第1天的液体需要量相对较低,数天后液体丢失及需求相对增加,每日水转换率(100ml/kg)亦明显高于成人(35ml/kg),体液总量、细胞外液和血容量与体重之比均大于成人。
新生儿心血管代偿能力差,两侧心室厚度相近,液体过负荷易出现全心衰。
如体液丢失过多,易致低血容量、低血压,严重者可使肺血流量减少,引起低氧血症和酸中毒,致使动脉导管开放并可能恢复胎儿循环。
新生儿肾脏发育尚未完善,肾小球滤过率仅为成人的15%~30%,肾小管未充分发育,肾脏维持水和电解质正常的能力比成人差。
2.婴儿期对容量过多的耐受性仍然较差,虽然发生全心衰的几率比新生儿低,但仍易发生心衰。
肾脏对水、电解质的调节能力较差。
婴儿体内液体不足时,易致代谢性酸中毒和高渗性脱水。
小儿围术期液体和输血管理指南(2017版)

小儿围术期液体和输血管理指南(2017版)左云霞、朱波、庄蕾、连庆泉(负责人/共同执笔人)、肖玮、宋兴荣、张马忠、张建敏、周期、姜丽华、倪诚、康荣田、曾睿峰(共同执笔人)、潘志英一、概述小儿围术期液体管理不当,液体输入过多或不足,未及时纠正水与电解质紊乱,均可引起诸多问题,较成人更易危及生命。
本指南在中华医学会麻醉学分会《小儿围术期液体和输血管理指南(2014版)》的基础上,吸纳近年该领域最新临床证据与研究成果,予以修订和补充。
本指南将主要涉及以下内容:各年龄组小儿液体生理需要量的计算方法、小儿围术期液体缺乏的评价和纠正、各年龄组小儿术中液体治疗的推荐意见和围术期血容量评估及输血的建议。
二、小儿液体管理特点要实现小儿液体的正确管理,须首先了解小儿的生理特点以及伴随其生长发育所发生的变化。
(一)体液总量和分布体液占人体体重的一半以上,胎儿期到儿童期的生长发育过程中,机体体液的比例发生着巨大的变化。
年龄越小,体液所占体重比例越大,主要是间质液量的比例较高,而血浆和细胞内液量的比例与成人相近(表1)。
表1 不同年龄的体液分布(占体重的%)体液分布新生儿1岁2~14岁成人体液总量80706555~65细胞内液35404040~45细胞外液45302515~20间质液40252010~15血浆5555(二)体液成分小儿体液成分与成人相似,新生儿在出生后数日内血钾、氯、磷和乳酸偏高,血钠、钙和碳酸氢盐偏低,细胞内、外液的化学成分见表2。
表2 小儿体液成分细胞外液细胞内液渗透浓度(mmol/L) 290~310 290~310阳离子(mmol/L)155155Na+ 138~142 10K+ 4.0~4.5 110Ca2+ 2.3~2.5Mg2+ 1.520阴离子(mmol/L) 155155Cl- 103HCO3- 2710SO42-55PO42- 1.5有机酸6蛋白质(mEq/L) 1640(三)各年龄组体液代谢的特点1. 新生儿出生后的最初几天内,水的丢失可使体重下降5%~15%。
小儿围术期液体和输血管理快捷指南(全文)

小儿围术期液体和输血管理快捷指南(全文)一、概述围术期液体管理不当,在婴幼儿较成人更易威肋生命安全液体输入过多或未及时纠正水与电解质平衡,均可引起诸多问题。
本指南将涉及各年龄组儿童液体生理需要量的计算方法;小儿围术期体液缺乏的评价和纠正;并提供各年龄组儿童术中静脉液体缺乏的评价和纠正;并提供各年龄组儿童术中静脉液体治疗和围术血溶量估计及输血的治疗建议。
二、小儿各年龄组体液体代谢的特点1、新生儿1)出生后的最初几天内,水的丢失可使体重下降 5%~15%。
2)因细胞外液较多,易发生液体丧失和低血容量,导致低血和外周循环不良,严重者可使肺血流灌注减少,引起低氧血症和酸中毒。
致使动脉导管开放并可能恢复胎儿循环。
3)新生儿维持正常体液的能力比成人差,当摄入减少或丢失液体增多时,可很快发生脱水。
4)由于肾功能发育尚末完善,对过多液体的排泄能力很差,一旦液休稍多,容易发生水中毒。
5)新生儿对体液量的要求比较高,一旦发现有容量毂多或不足都应及时给予利尿剂或补液。
2、婴儿期1)对容量过多的耐受性仍然较差,在容量过多时,仍易发生心衰。
2)在体内液体不足时,容易发生电解质和代谢产物的蓄积,引起代和、谢性酸中和高渗性脱水。
3)对容量和电解质的协定多或不足的调节能力仍显不足,体内电解质(尤其是Ca2+)本身储备少,动员骨Ca2+人血的能力非常有限,补充不及时容易导致钙血症。
3、幼儿期机体各器官的功能逐步接近成人水平,对液体的管理可与成人相似。
三、围术期输液1、术前评估1)术前失水量在各种情况下变化很大,择期手术患儿因在、术前禁食多存在轻度液体不足。
2)严重创伤、肠梗阻、伴有胸、腹水的患儿可能存在进行性的血容量的丢失和第三间隙的液体转移。
3)术前有发热、呕吐和腹泻等临床情况者可伴有不同程度的脱水。
4)婴幼儿可通过观察粘膜、眼球张力和前囟饱满度对失水程度进行粗略评估(见下表)。
5)在紧急情况下,儿童体重减少是判断脱水的良好指征。
小儿围术期液体和输血管理指南(2017)
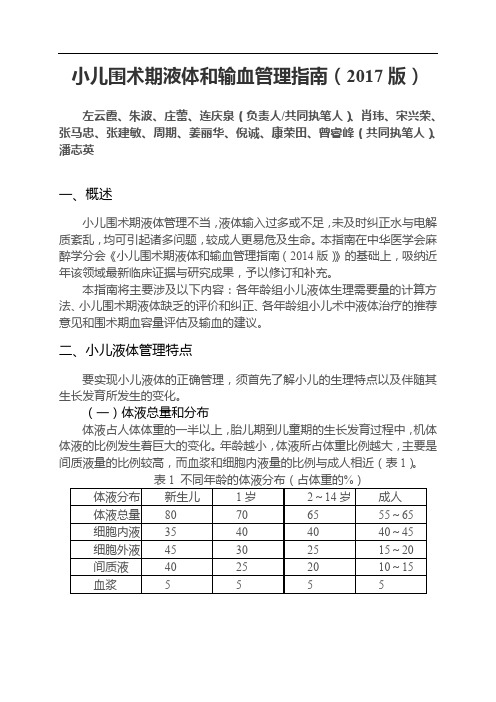
小儿围术期液体和输血管理指南(2017版)左云霞、朱波、庄蕾、连庆泉(负责人/共同执笔人)、肖玮、宋兴荣、张马忠、张建敏、周期、姜丽华、倪诚、康荣田、曾睿峰(共同执笔人)、潘志英一、概述小儿围术期液体管理不当,液体输入过多或不足,未及时纠正水与电解质紊乱,均可引起诸多问题,较成人更易危及生命。
本指南在中华医学会麻醉学分会《小儿围术期液体和输血管理指南(2014版)》的基础上,吸纳近年该领域最新临床证据与研究成果,予以修订和补充。
本指南将主要涉及以下内容:各年龄组小儿液体生理需要量的计算方法、小儿围术期液体缺乏的评价和纠正、各年龄组小儿术中液体治疗的推荐意见和围术期血容量评估及输血的建议。
二、小儿液体管理特点要实现小儿液体的正确管理,须首先了解小儿的生理特点以及伴随其生长发育所发生的变化。
(一)体液总量和分布体液占人体体重的一半以上,胎儿期到儿童期的生长发育过程中,机体体液的比例发生着巨大的变化。
年龄越小,体液所占体重比例越大,主要是间质液量的比例较高,而血浆和细胞内液量的比例与成人相近(表1)。
(二)体液成分小儿体液成分与成人相似,新生儿在出生后数日内血钾、氯、磷和乳酸偏高,血钠、钙和碳酸氢盐偏低,细胞内、外液的化学成分见表2。
(三)各年龄组体液代谢的特点1. 新生儿出生后的最初几天内,水的丢失可使体重下降5%~15%。
出生第1天的液体需要量相对较低,数天后液体丢失及需求相对增加,每日水转换率(100ml/kg)亦明显高于成人(35ml/kg),体液总量、细胞外液和血容量与体重之比均大于成人。
新生儿心血管代偿能力差,两侧心室厚度相近,液体过负荷易出现全心衰。
如体液丢失过多,易致低血容量、低血压,严重者可使肺血流量减少,引起低氧血症和酸中毒,致使动脉导管开放并可能恢复胎儿循环。
新生儿肾脏发育尚未完善,肾小球滤过率仅为成人的15%~30%,肾小管未充分发育,肾脏维持水和电解质正常的能力比成人差。
2. 婴儿期对容量过多的耐受性仍然较差,虽然发生全心衰的几率比新生儿低,但仍易发生心衰。
小儿围术期的输液

胶体液主要用于提高 血浆胶体渗透压,维 持血管内水分,以及 提供能量。
代血浆
代血浆是一种人造的血浆替代品,其 主要成分是晶体液和胶体液的混合物。
常用的代血浆包括羟乙基淀粉、右旋 糖酐等。
代血浆主要用于补充体液和血浆成分, 维持酸碱平衡,以及提供能量。
04
小儿围术期输液的注意事项
控制输液速度
输液速度应根据患儿年龄、体重、病情以及所输药物的性质进行调节,避免过快或 过慢。
总结词
心力衰竭是小儿围术期输液中可能出现 的严重并发症,可能导致循环衰竭和死 亡。
VS
详细描述
心力衰竭通常表现为心悸、气急、乏力等 症状,可能是由于心脏疾病、输液过量、 过快或电解质紊乱等原因导致。处理方法 包括立即停止输液,给予强心剂、利尿剂 和血管扩张剂等治疗,以及密切监测心功 能和生命体征。
06
若患儿出现电解质或酸碱平衡 失调的症状,应及时调整输液 方案对所输注的液体进行检查,确 保无菌、无热源、无异物。
在输液过程中,应注意观察患儿的生命 对于已经出现输液反应的患儿,应进行 体征和反应,如出现发热、寒战、呼吸 全面的检查和评估,找出原因并采取相 困难等过敏反应,应立即停止输液,并 应的预防措施,避免再次发生类似事件。
03
小儿围术期输液的类型
晶体液
晶体液是小儿围术期常用的输液 类型之一,其主要成分是电解质
和葡萄糖。
晶体液主要用于补充体液和电解 质,维持酸碱平衡,以及提供能
量。
常用的晶体液包括生理盐水、葡 萄糖溶液等。
胶体液
胶体液也是小儿围术 期常用的输液类型之 一,其主要成分是高 分子物质。
常用的胶体液包括白 蛋白、血浆等。
精准输液
根据患儿的体重、年龄、病情等因素, 精确计算输液量,确保治疗效果。
小儿围术期液体管理

Holliday M, Segar W. T Pediatrics 1957; 19: 823–832.
输液量
维持性输液:
胎龄>36周新生儿生后最初几天液体维持需要量减少(生理性体重 下降)
足月新生儿生后48 h内给与10%葡萄糖2~3ml/(kg.h)或40~ 80ml /(kg.d)
生后3天内推荐0.18%氯化钠+10%葡萄糖4ml/(kg.h)或100~ 120ml/(kg.d)
术中输液量计算:
生理维持性液体 术前缺欠的体液(包括脱水或禁食等因素) 创伤造成进入第三间隙的液体 失血量
输液种类的确定
术中输注液体的选择应根据患儿的需要,考虑渗透压及含 糖量
低渗性补液: 原则上维持补液,可选用轻度低张液,如0.25 %~0.5%氯化钠溶液或林格氏液
等渗性补液: 等渗液的丢失继发于创伤、烧伤、腹膜炎、出 血和上消化道的液体丢失。所有这些丢失的液体中含有较 高的Na+(120~160mmol/L),因此以输注林格氏液 或复方电解质溶液为主。
小儿围术期液体治疗
Perioperative Fluid therapy in Pediatrics
不同年龄组体液分布比例
血 间质 6% 37%
细胞内 35%
新生儿78%
血 间质 细胞内 5% 20% 40%
2~14岁65%
血 间质 5% 25%
细胞内 40%
~1岁70%
血 间质 细胞内
5%
10~ 15%
症状(尿量减少、心动过速、轻度低血 压或末梢灌注不良等)
脱水量占体重的百分比估算:轻度、中 度、重度
小儿液体的生理需要量(4-2-1法则)
体重 (kg)
<10 10-20 >20
小儿围术期液体和输血管理快捷指南ppt课件

概述
围术期液体管理不当,在婴幼儿较成人更 易威胁生命的安危。 液体输入过多或未及时纠正水与电解质平衡, 均可引起诸多问题。 本指南将涉及各年龄组儿童液体生理需要量 的计算方法;小儿围术期体液缺乏的评价和纠 正;并提供各年龄组儿童术中静脉液体治疗和 围术期血容量估计及输血的治疗建议。
糖的补充问题
动物实验研究表明,糖的 输注增加了缺血性脑损伤 的危险。临床观察研究认 为,糖可加重麻醉过程中 的缺氧致脑缺血缺氧损伤。 在脑缺血缺氧情况下,输 入的葡萄糖导致脑内的糖 增加,糖的无氧代谢产生 大量的乳酸,使脑细胞PH 下降,导致神经组织损伤。
近年来对小儿术中输注含糖液进行了重新评价, 认为新生儿比儿童和成人能耐受较低的血糖水平, 正常小儿术中禁食6小时,没有出现任何低血糖 的症状,因此大多数患儿术中不需输注含糖液。 但早产儿、术前接受含糖液或高能营养的危重病 儿,术中应继续给予。
3.输液种类的确定
1.平衡液:乳酸钠复方氯化钠 溶液(平衡液),平衡液输注可 补充血容量,减少输血量,维持 肾血流。术前禁食禁水失液量、 术中生理需要量、第三间隙失液 量均可用平衡液补充。 2.生理盐水:0.9%氯化钠溶液, 在没有平衡液时可代替平衡液用。 由于含氯离子较高,不要太大量 输入。
LOGO位置
LOGO位置
小儿的体液 分布
1.体液的总量:体液是以一定的电解质 和非电解质成分为溶质所组成的溶液。新 生儿约占体重的76%,1~2月时为65%, 1~10岁小儿为62%。体液的主要成分是 水。
2.体液的分布: 体液分为细胞内液和细胞外液。 细胞外液又分为血浆和组织间液两部分 组织间液随年龄增长变化较大,婴儿约占体 重40%,小儿20~25%。 血容量:新生儿85ml/kg,10岁以下小儿 70ml/kg,10岁以上60~65ml/kg。 LOGO位置
小儿围术期液体和输血管理

例:15kg 每小时水需要量=(4×10)+(2×5)=50ml/h
每日水需要量=(100×10)+(50×5)=1250ml/24h
维持性输液---临床考虑
• 足月新生儿
– 出生后最初几天会正常丢失占体重10%~15%的水分,生理需要 量稍减少 – 出生后48 h内应给予10%葡萄糖2~3ml/(kg· h)或40~80ml /(kg· d) – <2kg早产儿,液体治疗至少5ml/(kg· h)或100ml /(kg· d),并每日测 体重和电解质
我们的经验:
经过对术中电解质和血糖检测,这样的液 体输注较单纯输注林格氏液,电解质和血糖 更正常,麻醉苏醒更快且质量好
小儿围术期输液---注意事项
小儿输液安全范围小, 液体最小必需量与最大允许量之比较小 计算液量要包括稀释药的量
术中出现尿量减少、心动过速、低血压或末梢 灌注不良等血容量不足症状, 应积极进行补充容量治疗
体液分布
体液总量
新生儿
1岁
2~14岁
成人
80
70
65
质液 血浆
35
45 40 5
40
30 25 5
40
25 20 5
40~45
15~20 10~15 5
各年龄组体液代谢特点
1. 出生最初几 天,水丢失 致体重下降 5%~10% 2. 水需求大、 转换率高 3. 心血管代偿 能力差 4. 肾脏发育尚 未完善 新生儿
• 儿童出现以下情况需要量增加
– 发热(T↑1℃,10%~12%) – 多汗、呼吸急促、代谢亢进(烧伤) – 处于暖箱或光照治疗
小儿术中补液
1 2
补充因术前禁食引起的缺失量
小儿围手术期液体和输血管理指南(全文)

小儿围手术期液体和输血管理指南(全文)中华医学会麻醉学分会目录概述小儿液体管理特点围手术期输液围手术期输血一、概述小儿围术期液体管理不当,液体输入过多或不足,未及时纠正水与电解质紊乱,均可引起诸多问题,且较成人更易危及生命。
参照中华医学会麻醉学分会2009年《小儿围术期液体和输血管理指南》,并根据患儿特点,特制定本指南。
本指南将涉及以下内容:1、各年龄组儿童液体生理需要量的计算方法2、小儿围术期体液缺乏的评价和纠正3、各年龄组儿童术中液体治疗的推荐意见4、围术期血容量评估及输血的建议二、小儿液体管理特点要实现婴幼儿液体的正确管理,就必须了解小儿的生理特点以及伴随其生长发育所发生的变化。
(一)体液总量和分布人体大部分由体液组成,胎儿期到儿童期的生长发育过程中,机体体液的比例发生着巨大的变化。
年龄越小,体液所占体重比例越大,主要是间质液量的比例较高,而血浆和细胞内液量的比例与成人相近(表35-1)。
(二)体液成分小儿体液成分与成人相似,唯新生儿在生后数日内血钾、氯、磷和乳酸偏高,血钠、钙和碳酸氢盐偏低,细胞内、外液的化学成分见表35-2。
(三)各年龄组体液代谢的特点1、新生儿出生后的最初几天内,水的丢失可使体重下降 5%~15%。
出生第1天的液体需要量相对较低,数天后液体丢失及需求相对增加,每日水转换率(100ml/kg)亦明显高于成人(35ml/kg),体液总量、细胞外液和血容量与体重之比均大于成人(表35-3)。
新生儿心血管代偿能力差,两侧心室厚度相近,液体过荷易出现全心衰。
体液丢失过多,易致低血容量、低血压,严重者可使肺血流量减少,引起低氧血症和酸中毒,致使动脉导管开放并可能恢复胎儿循环。
新生儿肾脏发育尚未完善,肾小球滤过率仅为成人的 15%~30%,肾小管未充分发育,肾脏维持水和电解质正常的能力比成人差。
2、婴儿期对容量过多的耐受性仍然较差,虽然发生全心衰的几率比新生儿小,但仍易发生心衰。
肾脏对水、电解质的调节能力较差。
小儿围手术期液体和输血管理指南(全文)

小儿围手术期液体和输血管理指南(全文)中华医学会麻醉学分会目录概述小儿液体管理特点围手术期输液围手术期输血一、概述小儿围术期液体管理不当,液体输入过多或不足,未及时纠正水与电解质紊乱,均可引起诸多问题,且较成人更易危及生命。
参照中华医学会麻醉学分会2009年《小儿围术期液体和输血管理指南》,并根据患儿特点,特制定本指南。
本指南将涉及以下内容:1、各年龄组儿童液体生理需要量的计算方法2、小儿围术期体液缺乏的评价和纠正3、各年龄组儿童术中液体治疗的推荐意见4、围术期血容量评估及输血的建议二、小儿液体管理特点要实现婴幼儿液体的正确管理,就必须了解小儿的生理特点以及伴随其生长发育所发生的变化。
(一)体液总量和分布人体大部分由体液组成,胎儿期到儿童期的生长发育过程中,机体体液的比例发生着巨大的变化。
年龄越小,体液所占体重比例越大,主要是间质液量的比例较高,而血浆和细胞内液量的比例与成人相近(表35-1)。
(二)体液成分小儿体液成分与成人相似,唯新生儿在生后数日内血钾、氯、磷和乳酸偏高,血钠、钙和碳酸氢盐偏低,细胞内、外液的化学成分见表35-2。
(三)各年龄组体液代谢的特点1、新生儿出生后的最初几天内,水的丢失可使体重下降 5%~15%。
出生第1天的液体需要量相对较低,数天后液体丢失及需求相对增加,每日水转换率(100ml/kg)亦明显高于成人(35ml/kg),体液总量、细胞外液和血容量与体重之比均大于成人(表35-3)。
新生儿心血管代偿能力差,两侧心室厚度相近,液体过荷易出现全心衰。
体液丢失过多,易致低血容量、低血压,严重者可使肺血流量减少,引起低氧血症和酸中毒,致使动脉导管开放并可能恢复胎儿循环。
新生儿肾脏发育尚未完善,肾小球滤过率仅为成人的 15%~30%,肾小管未充分发育,肾脏维持水和电解质正常的能力比成人差。
2、婴儿期对容量过多的耐受性仍然较差,虽然发生全心衰的几率比新生儿小,但仍易发生心衰。
肾脏对水、电解质的调节能力较差。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
维持性输液
(1)足月新生儿(胎龄>36周)出生后最初 几天会正常丢失占体重10%~15%的水分, 液体的维持需要量减少(表6)
维持性输液
(2)足月新生儿在出生后48h内应给予10%葡萄糖2~ 3ml/(kg.h)或40~80ml/(kg.d); (3)<2kg的早产儿液体治疗推荐至少4ml/(kg.h)或 100ml/(kg.d),并应每日监测体重和电解质,及时确定治疗 方案; (4)儿童出现以下情况时液体维持需要量增加:发热(体温 每升高1℃,热卡消耗增加10%~12%)、多汗、呼吸急 促、代谢亢进(如烧伤)、处于暖箱中或光照治疗中的儿 童,失水量将明显增加,在计算需求量时应考虑; (5)PICU中处于镇静状态和吸入加湿气体的患儿,液体维持 量是否需减少意见尚不统一,多数认为不会影响液体的维 持量。
2、补充性输液
(三)输液种类的确定
围术期可供选择的液体包括晶体液和胶体液, 应根据患儿的需要,并考虑液体的电解质、含 糖量和渗透浓度进行选择(表7)
补充性输液
1、低渗性补液 原则上维持性补液可选用轻度低渗液,如0.25 %~0.5%氯化钠溶液。 2、等渗性补液 等渗液的 丢失继发于创伤、烧伤、腹膜炎、 出血和消化道的液体丢失,术中所有的体液丢 失都应以等渗溶液(林格氏液、复方电解质溶 液或生理盐水)补充。
三、围术期输液
小儿围术期液体治疗的目的在于提供基础代 谢的需要(生理需要量),补充术前禁食和手 术野的损失量,维持电解质、血容量、器官灌 注和组织氧合正常。
(一)术前评估
择期手术的患儿,因术前禁食多有轻度液体不足。减少禁 食时间,术前2h饮用清饮料,可以让患儿更舒适并使机体 不缺水,这对于婴幼儿更为重要(详见禁食指南) 严重创伤、肠梗阻、伴有胸、腹水的患儿可能存在进行性 的血容量的丢失和第三间隙的液体转移。术前有发热、呕 吐和腹泻等临床情况者可伴有不同程度的脱水。婴幼儿可 通过观察粘膜、眼球张力和前囟饱满度对失水程度进行粗 略评估(表4)。儿童体重减轻是判断脱水的良好指征。进 一步的生化检查将有助于确定脱水的性质:低渗性(血浆 渗透浓度<270 mOsm/L, 血钠<130 mmol/L)、等渗性(血 浆渗透浓度270~300mOsm/L, 血钠130~150 mmol/L)或 高渗性(血浆渗透浓度>310mOsm/L, 血钠>150 mmol/L)。
小儿围术期液体和输血 管理指南
北辰医院麻醉科
概述
婴幼儿围术期液体管理不当,液体输入过多 或不足,未及时纠正水与电解质紊乱,均 可引起诸多问题,且较成人更易危及生命。 参照中华医学会麻醉学分会《麻醉手术期 间液体治疗专家共识》与《围术期输血指 南》,并根据患儿特点,特制定本指南。
概述
本指南将涉及以下内容: 各年龄组儿童液体生理需要量的计方法 小儿围术期体液缺乏的评价和纠正 各年龄组儿童术中液体治疗的推荐意见 围术期血容量评估及输血的建议
补充性输液
3、葡萄糖液 大多数儿童对手术刺激有高血糖反应,而输入含糖溶液将 加重血糖的升高。 小儿手术过程中不建议常规输注葡萄糖液,但要注意以下几 点: (1)多数患儿术中给予无糖溶液,注意监测血糖; (2)低体重儿、新生儿或长时间手术的患儿应采用含糖(1 %~ 2.5%葡萄糖)维持液,并应监测血糖; (3)早产儿、脓毒症新生儿、糖尿病母亲的婴儿及接受全肠 道外营养的儿童,术中可用2.5%~5%葡萄糖溶液,应监 测血糖水平,避免单次静注高渗葡萄糖; (4)术前已输注含糖液的早产儿和新生儿术中应继续输注含 糖液。
(三)估计失血量
小儿术中应尽量精确估计失血量,但小儿失血量 的精确估计较困难,可采用纱布称量法、手术野 失血估计法(注意防止低估失血量)等估计失血 量,应使用小型吸引瓶,以便于精确计量,术中 可使用简易红细胞比积和血红蛋白测定,确定丢 失红细胞的情况;心动过速、毛细血管再充盈时 间和中心-外周温度差是较可靠的参考体征。 应注意可能存在的体腔内(腹腔、胸腔)积血。 小婴儿的某些诊断性抽血,可能会造成明显的失 血,应限量。
(四)输液注意事项
1、小儿输液的安全范围小,婴幼儿更为明显,即液体最 小必需量与最大许量之比较小,两者绝对值的差更小; 计算补液总量时应包括稀释药物(包括抗生素)在内 的液量。 2、补液速度取决于失水的严重程度,但小儿围术期输液 时要注意控制输液速度及输入液量,建议婴幼儿术中 补液使用微泵控制或选用带有计量的输液器。 3、术中如出现尿量减少、心动过速、低血压或末梢灌注 不良等血容量不足的症状,应积极进行补充容量治疗。 4、短小择期手术的患儿,一般情况良好,不必输液;患 儿手术时间超过1小时或术前禁食禁饮时间较长,应给 予静脉输液。
(五)监测要点
1、健康小儿行择期手术前无需检测血清电解质。 2、术前需要静脉补液的儿童,术前(无论择期或 急症手术)都需要检测血清电解质。 3、尿量能较好地提示输液是否适宜,至少应能维 持1ml/(kg.h)的尿量。 4、应注意监测收缩压的变化,必要时可建立有创 血压和中心静脉压监测。 5、婴幼儿前囟饱满度、皮肤弹性和粘膜湿润度可 作为评估容量是否充分的参考依据。 6、需要时,应测定血气、血糖和血细胞比积等。
(四)术中输血
1、术中应根据患儿年龄、术前血红蛋白、手术 出血量及患儿的心血管反应等决定是否输血。 2、婴幼儿术中少量出血,已丢失其相当大部分 的血容量,因此,失血操作一开始就必须积极、 快速、等量地输血或适量的胶体液(如羟乙基淀 粉或5%白蛋白)。 3、通常将30%作为血细胞比积可接受的下限, 患累及呼吸系统或心血管系统疾患的婴幼儿(如 紫绀型先心病患儿),需较高的血细胞比积,以 保证组织的氧供。
小儿液体管理特点
ቤተ መጻሕፍቲ ባይዱ
要实现婴幼儿液体的正确管理,就必须了解小 儿的生理特点以及伴随其生长发育所发生的变 化。
(一)体液总量和分布
人体大部分由体液组成,胎儿期到儿童期的 生长发育过程中,机体体液的比例发生着巨大 的变化。年龄越小,体液所占体重比例越大, 主要是间质液量的比例较高,而血浆和细胞内 液量的比例与成人相近(表1)。
四、围术期输血
(一)术前估计 择期手术患儿要求血红蛋白﹥100g/L(新 生儿140g/L),低于此标准,麻醉危险性增加。 贫血患儿应在纠正贫血后进行择期手术,某些贫 血患儿需行急症手术时,术前可输浓缩红细胞。 输注4ml/kg 的浓缩红细胞可增高血红蛋白10g/L。 预计术中出血量可能达血容量10%或以上者, 术前应查血型并充分备血。对低血容量及/或术 中可能需大量输血者,应预先臵入中心静脉导管。
(二)输液量的确定
维持性输液
正常条件下每代谢1kcal 热量需1ml 水,因此, 清醒儿童的热卡和水消耗是相等的。10kg 以下婴 儿对于热卡的生理需要量为100 cal/(kg.day),其 中50%用于维持基础代谢,另50%用于生长发育。 10kg 以上婴儿生长发育减缓,热卡需要相应减少 为50 cal/(kg.day),即1000 cal+50 cal/(kg.day)。 20kg 以上生长进一步减缓,热卡需要减至25 cal/(kg.day),即1500 cal+25 cal/(kg.day)。临床 治疗时须参考计算结果并根据患儿对液体治疗的 反应决定治疗方案:
(二)体液成分
小儿体液成分与成人相似,唯新生儿在生后 数日内血钾、氯、磷和乳酸偏高,血钠、钙和 碳酸氢盐偏低,细胞内、外液的化学成分见表 2
(三)各年龄组体液代谢的特点
1、新生儿 出生后的最初几天内,水的丢失可使体重下降5%~15%。出生第1 天的液体需要量相对较低,数天后液体丢失及需求相对增加,每日 水转换率(100ml/kg)亦明显高于成人(35ml/kg),体液总量、 细胞外液和血容量与体重之比均大于成人。 新生儿心血管代偿能力差,两侧心室厚度相近,液体过荷易出现全 心衰。 体液丢失过多,易致低血容量、低血压,严重者可使肺血流量减少, 引起低氧血症和酸中毒,致使动脉导管开放并可能恢复胎儿循环。 新生儿肾脏发育尚未完善,肾小球滤过率仅为成人的15%~30%, 肾小管未充分发育,肾脏维持水和电解质正常的能力比成人差。
2、婴儿期 对容量过多的耐受性仍然较差,虽然发生 全心衰的几率比新生儿小,但仍易发生心 衰。肾脏对水、电解质的调节能力较差。 婴儿体内液体不足时,易致代谢性酸中毒 和高渗性脱水。
3、幼儿期 机体各器官的功能逐步接近成人水平,在 不同前、后负荷情况下,维持正常心输出 量的能力以及肾小球的滤过率和肾小管的 浓缩功能已与成人接近,对液体的管理与 成人相似。
