从临床研究到临床实践晚期NSCLC一线方案选择
晚期NSCLC化疗方案选择

ECOG 1594研究
• 首次头对头的比较了第三代化疗药物一线治疗晚期 NSCLC的疗效。入组1163例IIIB/IV期NSCLC病人,随 机分为四组,对照组为紫杉醇/顺铂组,研究组分别为吉 西他滨/顺铂组,多西他赛/顺铂组和紫杉醇/卡铂。
• 结果显示:三代化疗药物在ORR与OS无显著差异,但 吉西他滨顺铂联合方案较对照组紫杉醇顺铂方案显著延 长患者的疾病进展时间TTP,达到4.2个月。
剂量
25 mg/m2 75 mg/m2
135~175 mg/m2 75 mg/m2 AUC=5~6 1000~1250 mg/m2 75 mg/m2 AUC=5~6 75 mg/m2 75 mg/m2 AUC=5~6 100 mg/m2 500 mg/m2 75 mg/m2 AUC=5~6
用药时间 第1、8天 第1天 第1天 第1、8天 第1天
• 对非小细胞肺癌有效的化疗方案很多,但总的疗效不如小细胞 肺癌,有效率一般在20%-40%。非小细胞肺癌化疗能达到完全 缓解的患者很少,不能通过化疗取得根治,需要配合其他治疗 手段如放疗或手术。
• 多个荟萃分析报告提示:晚期肺癌采用以铂类为主的联合化疗 与最佳支持治疗相比,降低死亡风险27%,提高一年生存率 10%,提高中位生存期6周,并且能提高生活质量。
• ECOG5508(NCT01107626)试验:关键纳入标准为晚期非鳞 NSCLC,PS 0/1,既往未接受化疗,无贝伐珠单抗禁忌证等。 受试者接受卡铂+紫杉醇+贝伐珠治疗4个周期(n=1516),直 至完全缓解(CR)/部分缓解(PR)/SD后随机分组,分别接 受贝伐珠单抗(n-287)、培美曲塞(n=294)和贝伐珠+培美 曲塞(n=293)治疗。
晚期NSCLC化疗方案选择
[医学]晚期NSCLC的治疗策略新版
![[医学]晚期NSCLC的治疗策略新版](https://img.taocdn.com/s3/m/41cce96110661ed9ac51f33f.png)
1 异,而且3、4级毒副作用明显增加。
长春瑞宾维持化疗疗效更不理想,不能增加生存期,反而对生活质量造成负面
2 影响。
吉西他滨,单药维持能明显的延长疾病的进展时间(TTP)经KPS分层分析, 患者的KPS评分>80分者,中位生存期明显延长,适宜于一般状况较好的晚期
同年该杂志又发表了一项在日本进行的吉非替尼(易瑞沙)与一 线化疗(紫杉醇加卡铂)用于EGFR突变的晚期NSCLC的随机 对照Ⅲ临床研究。入组203例病人,均携带EGFR敏感突变。 结果:一线吉非替尼治疗病例较一线化疗组显著的延长了PFS (中位PFS10.8个月VS 5.4个月, P<0,001),一线治疗后病 员的后续治疗由经治医生决定。一线化疗后有96%的病员在后 续治疗中接受吉非替尼治疗,而吉非替尼治疗后, 后续治疗仅 有60%的患者接受化疗。尽管如此,一线使用吉非替尼治疗的 病员,在总生存上仍然显示出延长的趋势(中位OS 30.5个月 VS 23.6个月 P=0.31 )
表2
18
12
顺铂+培美曲塞 JMDB
HR=0.84
12.6 10.9
顺铂+长春瑞滨 + 西妥昔单抗
FLEX
HR=0.94
12.0 10.3
卡铂+紫杉醇 + 贝伐珠单抗 ECOG4599
HR=0.69 14.2
10.3
中位OS(月)
6
n=411 n=436n=411 n=436 Nhomakorabea0
Cis/
Cis/
gem
晚期NSCLC的 治疗策略新版
1 晚期NSCLC的一线治疗 2 晚期NSCLC二线治疗及维持治疗 3 晚期NSCLC的靶向药物治疗
【2019WCLC】肺癌免疫治疗盘点(二)——NSCLC晚期一、二线治疗进展

【2019WCLC】肺癌免疫治疗盘点(二)——NSCLC晚期一、二线治疗进展2019年第20届世界肺癌大会(WCLC)在西班牙巴塞罗那盛大召开,今年的会议主题是“Conquering Thoracic Cancers Worldwide”。
目前已有4个不同的PD-1/PD-L1抑制剂被批准用于肺癌领域的治疗,包括PD-1抑制剂纳武利尤单抗(Nivolumab)和帕博利珠单抗(Pembrolizumab),以及PD-L1抑制剂阿特珠单抗(Atezolizumab)和德瓦鲁单抗(Durvalumab)。
本届WCLC大会上,我们也欣喜的看到国产PD-1抑制剂开始闪亮舞台,带来了源自中国肺癌临床研究的声音。
如今大会已落下帷幕,会上又有哪些免疫治疗领域的重要临床进展呢?本报特邀请中山大学肿瘤防治中心蔡修宇教授进行点评。
晚期二线治疗进展1CheckMate 017/057研究5年生存数据更新:显著提高长期生存达5倍CheckMate 017和CheckMate 057研究是Nivolumab两项关键大型开放随机的III期研究,也是免疫抑制剂开启NSCLC治疗大门的经典研究。
该研究主要评估Nivolumab(3 mg/kg,q2w)与标准治疗多西他赛(75 mg/m2,q3w)在既往含铂双药化疗期间或之后进展的晚期NSCLC患者中的疗效和安全性,对照组进展后允许交叉。
两项研究的主要研究终点均为OS。
2015年ASCO首次报道了CheckMate 017/057的1年生存率结果,在鳞癌组中,nivo vs 多西他赛为42% vs 24%,死亡风险降低41%;非鳞癌组为51% vs 39%,死亡风险降低27%。
基于这两项研究结果,Nivolumab成功获得了单药二线治疗晚期NSCLC的适应证。
研究设计本次WCLC大会公布了这两项研究的5年生存数据结果,经过5年随访,接受nivo治疗的患者有50例存活,接受多西他赛治疗的患者有9例。
晚期非小细胞肺癌抗血管生成药物治疗中国专家共识

晚期非小细胞肺癌抗血管生成药物治疗中国专家共识一、本文概述《晚期非小细胞肺癌抗血管生成药物治疗中国专家共识》旨在为中国的医疗专业人士提供一个全面、权威的指南,以便他们为晚期非小细胞肺癌(NSCLC)患者选择最适合的抗血管生成药物治疗方案。
随着医学研究的深入,抗血管生成药物在晚期NSCLC治疗中的作用日益凸显,其能够有效抑制肿瘤血管生成,从而阻断肿瘤的生长和扩散。
然而,如何选择和应用这些药物,以最大程度地提高患者的生活质量和生存期,一直是临床医生面临的挑战。
本文基于国内外最新的研究成果和临床实践,结合中国患者的具体情况,对抗血管生成药物在晚期NSCLC治疗中的应用进行了全面梳理和深入探讨。
共识内容涵盖了药物选择、剂量调整、不良反应管理等多个方面,旨在为临床医生提供科学、合理的治疗建议。
我们希望通过本文的发布,能够推动中国晚期NSCLC抗血管生成药物治疗的规范化、标准化,提高患者的治疗效果和生活质量,为我国的肺癌防治工作做出积极贡献。
我们也期待与广大医疗同仁共同学习、交流,不断完善和更新这一共识,以适应不断变化的医学环境和患者需求。
二、抗血管生成药物的作用机制与分类抗血管生成药物在晚期非小细胞肺癌(NSCLC)治疗中发挥着重要作用,其主要作用机制是通过抑制肿瘤新生血管的形成,从而切断肿瘤的营养供应,达到抑制肿瘤生长和转移的目的。
这类药物主要包括血管内皮生长因子受体(VEGFR)酪氨酸激酶抑制剂(TKI)、抗血管内皮生长因子(VEGF)单克隆抗体和多靶点酪氨酸激酶抑制剂等。
VEGFR TKI:此类药物通过抑制VEGFR的活性,阻断VEGF与VEGFR 的结合,从而抑制肿瘤新生血管的形成。
常见的VEGFR TKI包括帕唑帕尼、舒尼替尼、阿帕替尼等。
抗VEGF单克隆抗体:这些药物通过与VEGF结合,阻止其与VEGFR 的结合,从而抑制肿瘤新生血管的形成。
贝伐珠单抗是最常用的抗VEGF单克隆抗体之一,已经在晚期NSCLC的治疗中取得了显著疗效。
晚期NSCLC靶向和化疗方案选择的几个问题

晚期NSCLC靶向和化疗方案选择的几个问题1 一线治疗方案选择化疗还是靶向?一线治疗是选化疗还是靶向药对于多数家属是一个纠结的问题。
1.1对未经选择的晚期NSCLC患者,一线厄洛替尼二线健择/顺铂方案的疗效差于一线健择/顺铂二线厄洛替尼方案。
二线用TKI比一线用TKI有效率稍低,而一线TKI后二线化疗的有效率明显降低。
1.2对于EGFR突变阳性的患者,一线TKI有效率明显高于化疗。
而相对EGFR突变阴性的患者,EGFR突变阳性的患者一线化疗有效率及PFS也较高。
西班牙Rosell研究显示一线化疗/二线TKI的总生存期会长于一线TKI/二线化疗组。
一线使用TKI的优点:TKI有效率明显高于化疗,无进展生存期也长的多,副作用也小的多,容易耐受。
缺点:一线TKI,进展后PS状况变差,相当多的患者不愿意接受化疗。
1.3对于ALK突变阳性的患者,一线TKI (克里唑蒂尼)有效率明显高于化疗。
而相对ALK 突变阴性的患者,ALK突变阳性的患者培美曲塞化疗方案有效率较高。
1.4对于ALK和EGFR突变阴性的患者,一线TKI几乎接近无效,应首选化疗。
2 EGFR突变、扩增和表达对TKI以及化疗效率的影响从IPASS研究结果可以看出,EGFR突变状态是最关键的影响因素,EGFR扩增影响次之, EGFR表达影响最小。
3 EGFR TKI是选择易瑞沙、特罗凯还是凯美纳?易瑞沙和特罗凯结构上的差异使得两者在血浆、肿瘤和正常组织中分布浓度不同,其代谢作用、活体外活性均不同,使得药物所产生的临床效果和毒性不同。
易瑞沙之亲脂性约比特罗凯高三倍,因此较易被代谢、由胆汁排出、易与蛋白质结合、血浆中药物浓度较低。
特罗凯会被代谢成OSI-420 ,其活性与特罗凯原型类似;易瑞沙会被代谢成desmethyl易瑞沙,其活性约只有易瑞沙原型的10%。
若比较两者之药物动力学,服用特罗凯(150mg/day) 和易瑞沙(250 mg/day),特罗凯的Cmax和AUC0-24约是易瑞沙的三倍。
驱动基因阴性晚期NSCLC 一线免疫治疗

驱动基因阴性晚期NSCLC一线免疫治疗肺癌作为发病率第一的肿瘤,严重威胁人们的健康。
近年来,肺癌的诊疗从化疗到靶向治疗再到免疫治疗,引领肿瘤的精准治疗模式。
对于驱动基因阴性晚期非小细胞肺癌( non-small-cell lung cancer,NSCLC) 患者,多种程序性死亡受体 1( programmed death 1,PD-1) 和程序性死亡配体 1( programmed death-ligand 1,PD-L1) 抑制剂取得显著疗效,在晚期 NSCLC 一线、二线治疗中获得适应证,并丰富了从单药治疗到联合治疗的格局,使得“chemo- free”有望成为可能。
免疫治疗为肺癌治疗模式带来改变的同时,也对肺癌治疗方案、生物标志物的选择和相关不良反应的治疗带来一定的挑战。
2011 年 Nature 发表的《Cancer immunotherapy comes of age》点燃了免疫治疗的燎原之火,众多研究陆续推出,主要集中于程序性死亡受体1( programmed death 1,PD-1) 、程序性死亡配体1( programmed death-ligand 1,PD-L1) 和细胞毒性 T 淋巴细胞相关抗原-4( cytotoxic T lympho- cyte-associated antigen 4,CTLA-4) 抑制剂。
自 2013年美国《科学》杂志将癌症免疫治疗评为“重大突破”以来,PD-1 /PD-L1 抑制剂作为免疫治疗中的主力军,在癌症治疗领域备受瞩目。
2014 年美国食品药品监督管理局( Federal Food and Drug Adminstra- tion,FDA) 首先批准pembrolizumab 和nivolumab 用于晚期黑色素瘤治疗,其适应证不扩大。
其中,对非小细胞肺癌( non-small-cell lung cancer,NSCLC) 治疗的不断探索:从二线到一线,从晚期到局部晚期再到早期,从单药到联合,从泛人群到精准治疗,使得免疫治疗遍地开花。
CP方案——NSCLC的最佳选择?

• 谢谢!!!
CP方案——NSCLC的最佳选择?
肿瘤中心三病区
李高伟 2013.07.19
一项针对单药培美曲塞 vs 卡 铂+培美曲塞治疗ECOG状态 评分为2分的晚期非小细胞肺 癌患者的3期临床试验
J Clin Oncol 2013 Jun 17
目的: • 比较单药培美曲塞(P)对比卡 铂联合培美曲塞(CP)一线救 治东部肿瘤协作组状态评分 (ECOG PS)为2分的晚期非小 细胞肺癌(NSCLC)的疗效。
• 培美曲塞组(P)的中位OS为5.3个 月,卡铂联合培美曲塞组(CP)的 中位OS则达到了9.3个月(HR, 0.62; 95% CI, 0.46-0.83;P = 0.001)。 • 另外,两个治疗组的1年生存率分 别为21.9%、40.1%。
• 同样的结果也出现在被排除本试验 分析范围之内的鳞状细胞癌患者身 上。
不良事件:
• 卡铂联合培美曲塞组(CP)会更频繁地出 现贫血(3.9%为3级,11.7%为4级)和中性 粒细胞减少(1%为3级,6.8%为4级)的不 良反应。并且,卡铂联合培美曲塞组(CP) 出现了4例治疗相关的死亡事件。单药培美 曲塞出现恶心,呕吐,腹泻较联合组稍高。
结论:
• 卡铂联合培美曲塞的联合治疗方案能够显 著改善ECOG状态评分为2分的晚期非小细胞 肺癌患者的生存期。
患者和方法: • 在这项多中心研究的3期随机试 验中,入组患者应具备以下条 件:诊断为晚期非小细胞肺癌、 ECOG PS为2分、细胞组织学鉴 定为非鳞状细胞癌、既往未接 受过化疗治疗、器官功能良好。
• 符合条件的患者被随机分配为两组, 分别接受培美曲塞(P)治疗(500 mg/m2)或卡铂联合培美曲塞治疗 (CP)(曲线下面积为5,500 mg/m2),每3周进行总共4个疗程 的治疗。该试验的主要终点为总生 存期(OS)。
EGFR基因敏感的突变晚期NSCLC患者治疗策略

EGFR基因敏感的突变晚期NSCLC患者治疗策略EGFR基因敏感的晚期非小细胞肺癌(NSCLC)是一种较为常见的肺癌亚型,约占NSCLC患者的15%。
EGFR基因突变可以导致细胞信号传导通路的异常激活,促进肿瘤细胞增殖和进一步发展。
因此,针对EGFR基因突变的治疗策略可以有效地延长患者的生存期和改善其生活质量。
目前,EGFR基因突变晚期NSCLC患者的治疗策略主要包括靶向治疗和免疫治疗。
靶向治疗是针对肿瘤细胞的特定分子或信号通路进行干预的治疗方法。
EGFR基因突变是EGFR抑制剂治疗的关键预测因子。
对于EGFR基因突变阳性的患者,口服EGFR酪氨酸激酶抑制剂是一种常用的靶向治疗方法。
常见的EGFR抑制剂包括吉非替尼(gefitinib)、埃克替尼(erlotinib)和阿法替尼(afatinib)。
这些药物主要通过干扰EGFR激活的酪氨酸激酶活性来抑制肿瘤细胞的增殖和存活。
研究表明,EGFR抑制剂可显著延长EGFR基因突变晚期NSCLC患者的生存期,并且具有较好的耐受性。
然而,EGFR基因突变晚期NSCLC患者在接受EGFR抑制剂治疗过程中常常会出现耐药问题。
目前,一种常见的耐药机制是T790M二次突变。
为了克服这种耐药问题,第三代EGFR抑制剂奥希替尼(osimertinib)已被研发出来。
奥希替尼不仅可以抑制原有的敏感突变,还可以有效抑制T790M突变,从而延缓疾病进展并提高生存率。
因此,对于EGFR基因突变晚期NSCLC患者,奥希替尼是一种理想的治疗选择。
除了靶向治疗,免疫治疗也在EGFR基因突变晚期NSCLC患者中显示出潜力。
免疫治疗通过激活宿主免疫系统来打击肿瘤细胞。
目前,免疫检查点抑制剂是免疫治疗的主要代表,例如抗PD-1抗体(如帕博利珠单抗)和抗PD-L1抗体(如露珠单抗)。
研究显示,免疫检查点抑制剂在EGFR 基因突变阳性的晚期NSCLC患者中具有一定的疗效。
然而,与EGFR抑制剂相比,免疫治疗在EGFR基因突变晚期NSCLC患者中的应用仍然较为有限,需要进一步的研究和临床实践。
晚期NSCLC一线治疗策略演进及思考培训

Paz-Ares2
1047
127
厄洛替尼 82% 13.3 mos
Okamato3
118
32
吉非替尼 75%
ND
Sutani4
100
38
吉非替尼 78% 9.4 mos
Morikawa5
123
46
吉非替尼 62% 9.7 mos
Sequist6
98
31
吉非替尼 55% 11.4 mos
1JCO 2006; 2-5ASCO 2006; 6ASCO 2007
用于肺癌的靶向治疗药物
EGFR抑制剂
– 吉非替尼〔Iressa〕 – 埃罗替尼〔Tarceva〕
– Lapatinib
– 西妥昔单抗〔C-225〕
– 曲妥珠单抗〔Herceptin〕
– Pertuzumab
血管生成抑制剂
– 抗VEGF 〔bevacizumab〕 – Interferon-α/β – Marimastat
– ZD5416, ZD6474,
– Su5416, Su6688
– EMD121974,SCH221153
– 内皮抑素〔血管抑素〕
– 沙利度胺
基质金属蛋白酶抑制剂
– Marimastat – Tanomastat – Neovastat
– Prinomastat
法尼基转移酶抑制剂 – sch66336,r115777
Fukuoka et al 2003; Kris et al 2003
吉非替尼在NSCLC中疗效的II期试验
疗效参数 〔95% CI〕
ORR 〔%〕
疾病控制率 〔%〕
IDEAL 1 〔RoW〕 250 mg
吴一龙教授:EGFR19del突变和21L858R突变晚期NSCLC的一线治疗或需分别考虑

吴一龙教授:EGFR19del突变和21L858R突变晚期NSCLC的一线治疗或需分别考虑整理:肿瘤资讯来源:肿瘤资讯2019年欧洲肿瘤内科学会(ESMO)年会已圆满落幕,在ESMO 大会上,ARTEMIS(CTONG 1509)研究结果首次公开亮相,而万众瞩目的FLAURA研究也公布了其总生存时间(OS)结果。
那么对于EGFR突变阳性晚期非小细胞肺癌(NSCLC)患者的一线治疗,到底是使用A+T模式更好,还是使用奥希替尼更好呢?2019年辽宁省肺癌精准医疗高峰论坛期间,【肿瘤资讯】特邀CTONG 1509研究牵头人、广东省人民医院吴一龙教授,为我们详细解读CTONG 1509研究,探讨EGFR突变阳性晚期NSCLC的一线治疗策略以及肺癌诊疗方面的未来发展趋势。
吴一龙肿瘤学教授、博士生导师、IASLC杰出科学奖获得者广东省人民医院(GGH)终身主任国家肺癌质控中心主任广东省肺癌研究所(GLCI)名誉所长广东省肺癌转化医学重点实验室主任吴阶平基金会肿瘤医学部会长中国临床肿瘤学会(CSCO)前任理事长中国医师协会精准医学专委会副主任委员广东省临床试验协会(GACT)会长中国胸部肿瘤协作组(CTONG)主席国际肺癌研究会(IASLC)理事会(BOD)核心成员国际分期委员会前委员欧洲肿瘤学会(ESMO)中国区总代表解析CTONG 1509研究,看EGFR 21 L858R突变、脑转移、耐药模式方面,A+T模式如何大获全胜吴一龙教授: CTONG 1509研究旨在探索贝伐珠单抗(A)联合厄洛替尼(T),即A+T模式的疗效。
自第一代EGFR TKI问世至今,相关临床试验已经开展了非常多,然而其获得的无进展生存(PFS)只有10个月左右,总生存时间(OS)也大致在20个月左右。
因此,我们一直在思考能否联合抗血管生成药物,让第一代EGFR TKI的PFS和OS有所提高。
在今年的ESMO大会上,CTONG 1509研究结果正式公布,A+T组中独立评审的中位PFS达到了18个月,风险比(HR)为0.55,也就是说A+T模式可以减少EGFR突变阳性晚期NSCLC患者一半左右的疾病进展风险;而且在各个亚组中都显示出A+T模式优于单独使用厄洛替尼的趋势。
优选晚期NSCLC治疗的最新策略

顺铂+培美曲塞 N=862
鳞癌亚组(n=244) 62.8 15/85 82/7 32/68 36/64 81/12
顺铂+吉西他滨 N=863
鳞癌亚组(n=229) 63.3 21/80 82/7 28/72 31/69 80/11
Scagliotti GV, et al. The Oncologist 2009; 14:253-263.
HR=2.1 (95% CI:1.2~3.8)
OS(始于维持)
HR=2.1 (95% CI:1.2~3.8)
HR=0,8 (95% CI: 0.5~1.3)
HR=0,8 (95% CI: 0.5~1.3)
• KPS>80: n=99 • KPS≤80: n=107
Brodowicz T et al, Lung Cancer 2006; 52:155-163.
研究全程
健择组:6.6个月 BSC组:5.0个月
P<0.001
维持阶段
健择组:3.6个月 BSC组:2.0个月
P<0.001
Brodowicz T et al, Lung Cancer 2006; 52:155-163.
CECOG 研究
吉西他滨同药维持治疗:显著延长KPS>80患者患者OS
OS(始于诱导)
吉西他滨同药维持治疗:显著延长患者PFS
Pérol M, et al. J Clin Oncol.2012; 30(28): 3516-24.
2014NCCN指南
晚期NSCLC鳞癌同药维持治疗:吉西他滨
NCCN guideline NSCLC 2014.V.4
安慰剂 + BSC
入组患者
晚期NSCLC抗血管生成药物的治疗--推荐意见更新CSCO 2020

晚期NSCLC抗血管生成药物的治疗--推荐意见更新CSCO 2020肺癌是目前我国乃至全世界致死率最高的恶性肿瘤之一。
2018 年我国约有 77.4 万的新增肺癌病例,约有 69 万人死于肺癌。
非小细胞肺癌(NSCLC)是肺癌中最常见的组织学类型,占比超过 80%。
在驱动基因阴性NSCLC 治疗决策演变的过程中,抗血管生成药物一直处于十分重要的位置。
在2020 年CSCO 学术年会上,来自上海交通大学附属胸科医院的储天晴教授和大家分享了「晚期NSCLC 抗血管生成药物的治疗专家共识」-- 推荐意见更新。
主要就三大类抗血管生成药:抗VEGF/VEGFR 的大分子单抗,小分子多靶点抑制剂以及重组人血管内皮抑素的推荐使用意见进行了梳理。
抗血管生成药物用于晚期NSCLC 的临床证据及推荐意见更新由于药物可及性及临床适应症的限制,故今年指南更新与既往证据级别推荐相比采用了与CSCO 统一的等级推荐,I 级推荐主要为普适性的诊治措施。
晚期NSCLC 一线治疗及一线后维持治疗一线治疗主要更新要点:①对于驱动基因突变阴性,PS 0-1 分的晚期非鳞NSCLC 患者,推荐阿替利珠单抗联合贝伐珠单抗、卡铂及紫杉醇方案作为一线治疗选择(II 级推荐,1A 类证据,新增)。
②有EGFR 敏感型突变的晚期非鳞NSCLC 患者中,贝伐珠单抗联合其他TKI(吉非替尼)可作为一线治疗选择(II 级推荐,2B 类证据,新增)。
③ EGFR 敏感突变经TKI 治疗发生疾病进展后,且无证据提示T790M 突变的患者,或伴T790M 突变经奥希替尼治疗失败后的患者排除其他靶向药物治疗机会后,推荐使用阿替利珠单抗联合贝伐珠单抗紫杉醇卡铂四药方案作为后线治疗选择(III 级推荐,2A 类证据)。
④对于驱动基因突变阴性,PS 0-1 分的晚期NSCLC 患者(包括鳞状NSCLC 与非鳞NSCLC),可一线使用重组人血管内皮抑素联合长春瑞滨和顺铂治疗2-4 个周期(II 级推荐,2B 类证据,删除对延长内皮抑素使用时间推荐)。
驱动基因阴性晚期NSCLC一线免疫治疗

驱动基因阴性晚期NSCLC 一线免疫治疗肺癌作为发病率第一的肿瘤,严重威胁人们的健康。
近年来,肺癌的诊疗从化疗到靶向治疗再到免疫治疗,引领肿瘤的精准治疗模式。
对于驱动基因阴性晚期非小细胞肺癌 ( non-small-cell lung cancer,NSCLC) 患者,多种程序性死亡受体 1( programmed death 1,PD-1) 和程序性死亡配体 1( programmed death-ligand 1,PD-L1) 抑制剂取得显著疗效,在晚期NSCLC 一线、二线治疗中获得适应证,并丰富了从单药治疗到联合治疗的格局,使得“chemo- free”有望成为可能。
免疫治疗为肺癌治疗模式带来改变的同时,也对肺癌治疗方案、生物标志物的选择和相关不良反应的治疗带来一定的挑战。
20n 年 Nature 发表的《Cancer immunotherapy comes of age》点燃了免疫治疗的燎原之火,众多研究陆续推出,主要集中于程序性死亡受体1( programmed death 1,PD-1) 、程序性死亡配体1( programmed death-ligand 1 PD-L1)和细胞毒性 T 淋巴细胞相关抗原-4( cytotoxic T lympho- cyte-associated antigen 4,CTLA-4) 抑制剂。
自 2013年美国《科学》杂志将癌症免疫治疗评为“重大突破”以来,PD-1/PD-L1抑制剂作为免疫治疗中的主力军,在癌症治疗领域备受瞩目。
2014 年美国食品药品监督管理局( Federal Food and Drug Adminstra- tion,FDA) 首先批准pembrolizumab 和nivolumab用于晚期黑色素瘤治疗,其适应证不扩大。
其中,对非小细胞肺癌(non-small-cell lung cancer NSCLC)治疗的不断探索:从二线到一线,从晚期到局部晚期再到早期,从单药到联合,从泛人群到精准治疗,使得免疫治疗遍地开花。
晚期NSCLC的治疗和SCLC

肺癌的诊断和分期肺癌是我国最常见的恶性肿瘤之一,根据世界卫生组织估计,原发性肺癌的发病率在逐年递增,目前已成为大中城市的主要恶性肿瘤,其发病率和死亡率在北京、上海等大城市居恶性肿瘤的首位。
由于香烟的销售量在我国还在持续增加,估计在今后的20年里肺癌的发病率还会继续上升。
男性发病率高于女性,近年男女发病率差距有缩小的趋势。
肺癌又称原发性肺癌,指的是源于支气管黏膜上皮的恶性肿瘤,生长在叶、段支气管开口以上的肿瘤称中央型肺癌;位于段以下支气管的癌肿称周围型肺癌.生长在气管或其分叉处的为气管癌,很少见.根据生物学特性,肺癌可分为非小细胞肺癌和小细胞肺癌,非小细胞肺癌又包括鳞癌、腺癌、大细胞癌和鳞腺癌(或腺鳞癌)几种.国内学者发现,腺癌所占的比例在近30年有增高的趋势.非小细胞肺癌占所有肺癌病例的80%~85%,小细胞肺癌占15%~20%.80%的肺癌在诊断后的1年内死亡,5年生存率14%.一、肺癌的诊断和分期肺癌的诊断包括肺内病变的定位定性诊断和肿瘤的分期两大步骤.肺癌的临床诊断必须依据临床表现和各种影像学结果进行综合分析,但最后的确诊必须取得细胞学或病理组织学的证据.任何没有细胞学或病理组织学的证据,都不能视为最后的诊断.(一)诊断要点1.年龄>45岁,吸烟指数>400的男性,为肺癌的高危人群.职业环境、家族史。
2.咳嗽伴血丝痰者,应高度怀疑肺癌的可能.咳嗽(70%)、血痰(58%)、胸痛(39%)、发热(32%)、气促(13%)是肺癌常见的五大症状,其中最常见的症状为咳嗽,最有诊断意义的症状为血痰.3.症状和体征取决于原发病灶的部位和大小、转移灶的部位以及副癌征的出现等。
肺癌的症状学没有特异性,凡是超过两周经久不愈的呼吸道症状尤其是痰血、干咳,或原有的呼吸道症状发生改变,要警惕肺癌存在的可能性肿瘤压迫或侵犯临近器官的征象:5%-10%的肺癌患者以上腔静脉阻塞综合征为首发症状.其他还有贺纳氏综合征,累及喉返神经可引起声嘶.肺癌转移的表现,肺癌病人近期出现的头痛、恶心或其他的神经系统症状和体征应考虑脑转移的可能.骨痛、血液碱性磷酸酶或血钙升高应考虑骨转移的可能.血行转移到其他器官可见相应转移器官的症状.肺癌的肺外表现甚多,除了常见的发热、消瘦等全身症状,还可有异位激素分泌、神经肌肉系统、结缔组织和骨骼系统、脉管系统、血液系统以及皮肤表现,识别肺外表现有助于提高肺癌的诊断。
EGFR敏感突变晚期NSCLC的一线治疗,各大指南共识是如何推荐的?
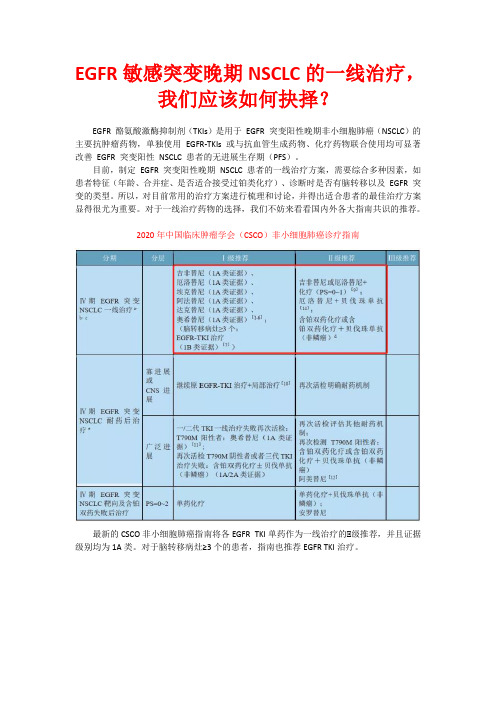
EGFR敏感突变晚期NSCLC的一线治疗,我们应该如何抉择?EGFR 酪氨酸激酶抑制剂(TKIs)是用于EGFR 突变阳性晚期非小细胞肺癌(NSCLC)的主要抗肿瘤药物,单独使用EGFR-TKIs 或与抗血管生成药物、化疗药物联合使用均可显著改善EGFR 突变阳性NSCLC 患者的无进展生存期(PFS)。
目前,制定EGFR 突变阳性晚期NSCLC 患者的一线治疗方案,需要综合多种因素,如患者特征(年龄、合并症、是否适合接受过铂类化疗)、诊断时是否有脑转移以及EGFR 突变的类型。
所以,对目前常用的治疗方案进行梳理和讨论,并得出适合患者的最佳治疗方案显得很尤为重要。
对于一线治疗药物的选择,我们不妨来看看国内外各大指南共识的推荐。
2020年中国临床肿瘤学会(CSCO)非小细胞肺癌诊疗指南最新的CSCO非小细胞肺癌指南将各EGFR TKI单药作为一线治疗的Ⅰ级推荐,并且证据级别均为1A类。
对于脑转移病灶≥3个的患者,指南也推荐EGFR TKI治疗。
中华医学会肺癌临床诊疗指南(2019版)对于EGFR敏感驱动基因阳性患者的一线治疗,中华医学会肺癌临床诊疗指南(2019版)推荐使用EGFR TKI,包括吉非替尼、厄洛替尼、埃克替尼、阿法替尼、奥希替尼(1类推荐证据),脑转移患者优先推荐奥希替尼(2A类推荐证据),无脑转移者也可使用达可替尼2A 类推荐证据);对于G719X、L861Q、S768I等少见突变的患者,首先推荐阿法替尼。
一线已经开始化疗的过程中发现EGFR驱动基因阳性的患者,推荐完成常规化疗(包括维持治疗)后换用EGFR TKI,或者中断化疗后开始靶向治疗(2A类推荐证据)。
第17届中国肺癌高峰论坛专家共识近期公布的第17届中国肺癌高峰论坛专家共识,对EGFR敏感突变晚期NSCLC患者进行了进一步的细化。
共识指出,需要细分EGFR敏感突变的两个亚型(Exon 19Del和Exon 21 L858R)和是否伴有脑转移,分别给予不同的治疗:对于Exon 19Del,优先推荐奥希替尼或阿法替尼;对于Exon 21 L858R突变,优先推荐达可替尼、厄洛替尼+贝伐珠单抗或埃克替尼;对于脑转移患者,优先推荐奥希替尼、埃克替尼。
晚期NSCLC患者一线治疗新选择

EGFR突变阳性晚期NSCLC患者一线治疗新选择今年8月31日,基于FLAURA的研究结果,NMPA批准奥希替尼用于EGFR突变阳性的局部晚期或转移性NSCLC患者的一线治疗。
FLAURA研究结果显示[1]:奥希替尼组的mPFS高达18.9m,相比于一代靶向药的10.2m几乎延长了一倍,并且奥希替尼可降低54%的疾病进展风险。
虽然奥希替尼一线治疗的研究结果如此优异,但我们不可忽略的是奥希替尼复杂的耐药机制,对于患者来说就有一个很现实的问题:奥希替尼一线治疗疾病进展后他们可能面临着无药可治,特别是当患者出现C797S耐药突变时,还没有有效的临床治疗方案。
那么还有没有其他的一线治疗方案既可以达到优异的治疗效果也可以避免无药可用呢?答案是:有的!方案一:吉非替尼联合化疗可作为一线治疗方案JCO于2019年8月14日发表了印度研究者Vanita Noronha教授团队的对比吉非替尼单药与吉非替尼联合培美曲塞和卡铂一线治疗EGFR突变阳性晚期非小细胞肺癌(NSCLC)的Ⅲ期临床试验结果[2]。
该研究共纳入350名未经治疗、具有EGFR敏感突变、PS评分为0~2分的晚期NSCLC患者。
入组患者按1∶1随机分组,给予吉非替尼(250 mg,qd)(Gef组,176名患者)或吉非替尼(250 mg,qd)+培美曲塞(500 mg/m2 )+卡铂(AUC 5),q21d *4周期后,继续培美曲塞(500 mg/m2,q21d)维持治疗(Gef+C组,174名患者)。
主要研究终点为无进展生存期(PFS),次要终点包括总生存期(OS)、客观缓解率(ORR)和安全性等。
主要研究终点分析显示,Gef+C组的中位PFS显著更长,达16个月(95%CI 13.5~18.5个月),而Gef单药组为8个月(95%CI 7.0~9.0个月),并且Gef+C 组治疗降低了49%的疾病进展或死亡风险(HR=0.51,95%CI 0.39~0.66,P <0.001;),同时在各亚组中,联合治疗组均显示出优势。
晚期NSCLC的一线标准化疗

程瑞瑞 郑大一附院呼吸内科
肺癌概述
肺癌(lung cancer),原发性支气管肺癌, 肿瘤细胞源于支气管粘膜或腺体。是最常见的恶 性肿瘤之一,近年发病呈上升趋势,2005年估计 中国肺癌的新发病例大约有50万例(男性约33万 例,女性约17万例)。卫生部最新公布的全国第 三次死因调查中,肺癌居我国肿瘤死因首位,占 肿瘤死因的22.7%。
不良反应
奥沙利铂(奥正南、奥铂):1.神经系统毒性: 感觉迟钝或者感觉异常,剂量限制性毒性,可蓄 积、可逆。和寒冷相关,期间应注意保暖。2.胃 肠道反应:较顺铂轻微。3.骨髓抑制:多为轻到 中度。4.可引起肝功能轻度异常,对心肾功能无 影响。单用奥铂不引起脱发。5.禁止和碱性液体 或药物配伍,因此必须用葡萄糖注射液溶解。
体表面积(m2)= 身高(cm)+体重(kg)-60 100 例如:某人体表面积(m2)= 180(cm)+70(kg)-60 100 = 1.9 m2
一线化疗新进展
CP:培美曲塞/顺铂推荐一线治疗晚期非鳞NSCLC。 (培美曲塞500mg/m2 ,d1) 长春瑞滨/顺铂联合Cetuximab(西妥昔单抗)一线治 疗晚期NSCLC提高生存。 EGFR突变的晚期NSCLC病人一线TKI治疗优于化疗。
期,对疾病稳定着一线化疗应在3-4个周期
后停止,而有效者的一线化疗也不应超过6
周期。
化 疗 的 “五 驾 马 车”
化疗药物
止吐药物
营养支持药物
升细胞(红、白、血小板)药物
抑制骨转移药物
注:1到3为必选包,4、5为可选包。 抗过敏?保护胃粘膜药物?
一线化疗方案
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
第一步:组织分型 第二步:分子分型
第3页/共50页
里程碑式的研究(1)--JMDB
JMDB研究开启晚期NSCLC依据组织学分型治疗的时代
1.0
0.8
生 0.6 存 率 0.4
中位OS( 95%CI ),月
1.0
力比泰/顺铂 11.8(10.4,13.2)
健择/顺铂 10.4(9.6,11.2)
0.8
里程碑式的研究(2)--IPASS
总体反应率(%)
IPASS研究开启晚期NSCLC依据分子分型治疗的时代
客观缓解率
80
71.2%
70
60
Gefitinib Carboplatin / paclitaxel
EGFR M+ odds ratio (95% CI) = 2.75 (1.65, 4.60), p=0.0001
BEYOND 关键排除标准
组织学类型以鳞癌为主
咯血(3个月内咯血量至 少1/2茶匙)
凝血功能障碍或正接受抗 凝治疗
药物不能控制的高血压
心血管疾病 CNS转移
侵犯大血管 CNS转移
Johnson DH, et al. J Clin Oncol. 2004; 22(11): 2184-91 Alan Sandler MD, et al. N Engl J Med 2006;355:2542-50 Luis Paz-Ares, et al. Lancet Oncol 2012:13:247-55
校正后HR(95%CI): 0.81(0.70,0.94)
生 0.6 存 率 0.4
0.2
0.2
0.0
0
6
12 18 24
30
0.0 0
非鳞癌患者生存时间(月)
中位OS( 95%CI ),月 9.4(8.4,10.2) 10.8(9.5,12.1)
校正后HR(95%CI): 1.23(1.00,1.51)
第5页/共50页
索拉非尼禁用于鳞癌
索拉非尼用于NSCLC治疗的探索
研究于2008-2-18宣布提早终止 中期分析没有生存获益(10.7m vs. 10.6m),而索拉非尼治疗组鳞癌患者的相关死
亡增加(HR 1.85)来自鳞癌非鳞癌Scagliotti GV, et al. J Clin Oncol. 2010; 28(11):1835-1842
第6页/共50页
国内外指南均强调 组织学类型对晚期NSCLC治疗选择很重要
疗效:培美曲塞对非鳞癌疗效更优 毒性:
– 在接受贝伐单抗治疗的鳞状细胞癌患者 中可发生潜在致命性大出血
– 索拉非尼禁用于鳞癌
Scagliotti GV, et al. J Clin Oncol. 2008;26(21):3543-51 ohnson DH, et al. J Clin Oncol. 2004; 22(11): 2184-91 Scagliotti GV, et al. J Clin Oncol. 2010; 28(11):1835-1842
6
12
18 24
30
鳞癌患者生存时间(月)
Scagliotti GV, et al. J Clin Oncol. 2008;26(21): 3543-51
第4页/共50页
贝伐单抗禁用于鳞癌
化疗±贝伐单抗只用于晚期非鳞患者
在一项随机II期研究中,有9例患者死于 治疗相关毒性,主要原因为大咯血、肺 出血、肝衰竭等
检测技术发展使肿瘤治疗趋于精准
临床肿瘤学
以疾病为指 导的治疗
现在
病理肿瘤学
分子肿瘤学 精准医学
以病理为指 导的治疗
以分子检测为 指导的治疗
肺腺癌靶向驱动基因研究现状 (截止2015年)
选择少: 手术,放疗,化疗
肺癌: 力比泰治疗非鳞
非小细胞肺癌
靶向驱动基因变异
Presented By Enriqueta Felip at 2015 ELCC Anne S,et al. J Thorac Oncol 2016;11(5):613-638
第7页/共50页 1、Gregory A, et al. Journal of Oncology Practice 2006;12::90-942、Azzoli CG, et al. J Clin Oncol 2009; 27(36): 6251-66.
3、NCCN Guideline 2016 V4. 4、石远凯等,中国肺癌杂志 2016;19(1):1-14
贝伐单抗治疗患者中有6例发生咯血,其 中4例为致命性的
该研究中观察到贝伐单抗治疗引起的致 命性出血和鳞状细胞组织学间的关联, 因此后期研究入组标准排除鳞癌患者
ECOG 4599 关键排除标准
组织学类型以鳞癌为主
咯血(咯血量每次至少 1/2茶匙)
凝血功能障碍或正接受抗 凝治疗
药物不能控制的高血压
50
47.3%
EGFR M- odds ratio (95% CI) = 0.04 (0.01, 0.27), p=0.0013
40
30
23.5%
20
10
0
(n=132) (n=129)
Mutation positive patients
1.1%
(n=91) (n=85)
Mutation negative patients
对全国12家综合医院/专科医院进行横断
面调查,共纳入897例患者病例
50.00%
40.00% 30.00% 20.00% 10.00%
2013年调研结果
12,086位患者记录
2010年的调研结果
9个城市
987位患者记录
12个城市
18.30%
9.60%
0.00%
2010
2013
2016
Xue C, et al. Lung Cancer 2012;77:371-375. Yatabe Y, et al. J Thorac Oncol 2015;10:438-445.
Mok et al, N Engl J Med 2009; 361(3): 947-57.
第8页/共50页
中国EGFR基因突变检测率提高
EGFR基因突变检测率 (%)
80.00% 70.00% 60.00%
2016年LUCAS研究结果 932位患者记录
12个71城.市40%
2016年LUCAS研究
第1页/共50页
新药研发使晚期NSCLC治疗选择多样化
化疗
Wan-Ling Tan,et ncet Oncology 2016; 17: e347-62 K Politi,et al. Clin Cancer Res 2015;21(10):2213-20
靶向治疗
第2页/共50页
免疫治疗
