特发性间质性肺炎定义和病理改变
什么是间质性肺炎 什么是间质性肺_治疗方法

什么是间质性肺炎什么是间质性肺_治疗方法间质性肺疾病(ILD)是以弥漫性肺实质、肺泡炎症和间质纤维化为病理基本病变,那么你对间质性肺了解多少呢?以下是由本文库整理关于什么是间质性肺的内容,希望大家喜欢!间质性肺的详细介绍ILD病谱的异质性(heterogeneity)具有多层含义,即病因学的多源性;发生或发病学的异质性;病种或表现型的多样性间质性肺以及临床症状的异因同效的相似性。
从异质角度的分类看,ILD病理组织学可呈肺泡炎、血管炎、肉芽肿、组织细胞或淋巴细胞增殖。
特发性肺纤维化(IPF)为肺泡炎,其病理异质性变化表现为普通型间质性肺炎(UIP)、脱屑型间质性肺炎(DIP)/呼吸性细支气管炎间质性肺病(RBILD)和非特异性间质性肺炎/纤维化(NSIP/fibrosis)。
此分类是由Katzenstein等(1998年)在Liebow(1970年)UIP、DIP、双侧性间质性肺炎(BIP)、淋巴细胞间质性肺炎(LIP)和巨细胞间质性肺炎(GIP)分类基础上经修正后提出的新分类。
Liebow原分类(1970年)中的BIP现已公认即为闭塞性细支气管炎并机化性肺炎(BOOP)。
LIP与免疫缺陷有关,GIP与硬金属有关,已不属于IPF分类范畴。
Katzenstein在新分类中指出DIP 命名不当而应采用RBILD。
UIP属IPF的原型,多见于老年人,激素疗效不佳,而RBILD和NSIP患者年龄较低,对糖皮质激素有疗效反应,预后良好。
UIP被认为是IPF主要病理改变,由于其炎症、纤维化、蜂窝样损害和正常区域在时相和病变分布的不均一性,故对病理标本取材的代表性、技术性很强。
约65%的ILD病因未明,迄今尚缺乏特异性病因分类、特异性病因诊断和有针对性的有效治疗方法。
以IPF为例,它被认为是ILD的原型代表,其发病率日趋增长,特别是UIP型致纤维化严重,呈进行性发展,病程短,平均病程3~5年,预后不良。
直至目前仍缺乏疗效满意的治疗手段,对药物疗效难以预估,且毒、副作用严重,常引起患者失望,并使医生陷入困境。
特发性间质性肺炎定义和病理改变

IPF病理组织学改变
UIP特征:肺叶外周片状腺泡结构毁损、纤维化、 蜂窝形成和轻中度间质性炎症;不同阶段病变同时 存在;肺泡隔淋巴细胞、肥大细胞浸润,Ⅱ型上皮 增生;纤维化区密集胶元纤维,散在成纤维细胞灶; 蜂窝区囊性气腔内衬细支上皮,可充粘液,周围平 滑肌增生;急性加重期有DAD
IPF病理改变(UIP)
DIP病理改变
DIP病理改变
淋巴细胞性间质性肺炎(LIP)
LIP由Liebow和Carrington于1969年 提出,不少学者视LIP为淋巴增殖性疾病, 尽管有争论,LIP仍归属于IIPs,表现为以 间质为主的肺弥漫性淋巴增生,仅极少数 发生恶性变
LIP影像学所见
肺下野或弥漫性片状磨玻璃影,血管周围束状或 蜂窝状影(特征性),50%有网状影,偶见小结节或小 片实变影
DIP影像学所见
CXR:不够敏感,3 % 22%正常 CT:全部有磨玻璃影,下肺野73%,周围59%, 均一18%,线网状影59%,蜂窝状影<1/3
DIP的病理组织学改变
远端肺泡大量巨噬细胞聚集;肺泡隔增厚并有 淋巴细胞、浆细胞等浸润,肺泡衬立方上皮;与 RB-ILD的区别无细支中心性改变
DIP 影像学
临床表现
❖ 平均发病年龄50岁,与吸烟无关,往往先有病毒 性上感史
❖ 畏寒、发热、肌痛、关节痛、乏力
❖ 数日后进行性劳力性呼吸困难
❖ 肺实变征及广泛湿罗音
❖ 迅速出现低氧血症,呼衰,需MV维持
❖ 多数病人符合ARDS诊断,病死率>50%,12月 内死亡
AIP的影像学所见
CXR:双肺实质性片影,伴空支气管征,两肋膈 角透明,阴影扩大至全肺实变
脱屑性间质性肺炎(DIP) 脱屑性间质性肺炎(DIP)
特发性间质性肺炎的类型

如对您有帮助,可购买打赏,谢谢
特发性间质性肺炎的类型
导语:特发性间质性肺炎是间质性肺炎的一种,它比起间质性肺炎更为的复杂,因为它一般是由多种疾病或细菌感染而成,并且病因各方面是比较复杂的。
特发性间质性肺炎是间质性肺炎的一种,它比起间质性肺炎更为的复杂,因为它一般是由多种疾病或细菌感染而成,并且病因各方面是比较复杂的。
一般来讲,患这种疾病也意味着间质性肺炎的晚期症状。
而且发病率是比较高的,在治疗后,一般能存活5~6年,那么转发性间质肺炎有什么类型呢?
1 、特发性肺纤维化(IPF)预后差,平均生存时间为5~6年,病死率为68%,对激素反应差,外科肺活检证实的IPF几乎没有长期存活者,现未发现完全康复病例。
2、淋巴细胞性间质性肺炎(LIP)预后不良,其存活时间与该病合并症密切相关,目前病死率、生存时间尚无循证学数据。
3、脱屑性间质性肺炎(DIP)的预后良好,平均生存时间为12年,病死率为27%,对激素治疗反应好、病程较稳定。
4、急性间质性肺炎(AIP)预后差,平均生存时间为1~2个月,病死率为62%,其预后与磨玻璃影、实变影、牵拉性支气管和细支气管扩张的范围有关,对激素治疗反应差,无完全恢复可能。
5、非特异性间质性肺炎(NSIP)预后不良,平均生存时间为17个月,病死率为11%,对激素反应好,临床上有完全康复病例报道。
6、隐原性机化性间质性肺炎(COP)愈后良好,平均生存时间为13年,病死率为13%,部分患者可长期生存,但对激素不敏感者,晚期发现、反复发作者及高热不退者预后较差。
这种疾病一般和患者的环境因素,药物因素,遗传因素等有关系,
预防疾病常识分享,对您有帮助可购买打赏。
特发性间质性肺炎病理特征及分类

Katzenstein A-L A, Fiorilli RF. Nonspecific interstitial pneumonia/ fibrosis: histologic features and clinical significance.
• 64 cases • 首次提出非特异性间质性肺炎
(NSIP)这一 概念
American Thoracic Society. idiopatic nonspecific interstitial pneumonia: report of an American Thoracic Society project. Am J Respir Crit Care Med,2008,177: 1338–1347.
COP AIP AFOP
有可能经小活检诊断,必须结合临床及CT
(UIP临床+典型HRCT可以不做肺活检) (RBILD临床+典型HRCT+BALF可以不做肺活检)
二、各型IIP的病理特点
(一)、慢性纤维化性IIP
IPF NSIP
特发性肺纤维化 (IPF)
特发性肺纤维化(IPF)
是一种不明原因的慢性进展性纤维 化性间质性肺炎,见于老年人,病变 局限于肺部,其HRCT及病理组织学表 现为UIP。
Hamman L,Rich AR. Acute diffuse interstitial fibrosis of the lungs.
特发性肺间质性肺炎(小)

特发性间质性肺炎(idiopathic interstitial pneumonia, IIPs)一、概述特发性间质性肺炎是弥漫性实质性肺疾病(diffuse parenchymal lung disease, DPLDs)中一组主要累及肺间质(炎症性和纤维化性病变),有着多种肺部异常表现的非肿瘤、非感染性肺病,它们虽具有明确的组织学和影像学表现,但致病因子,故称其为特发性间质性肺炎。
特发性间质性肺炎并不只限于肺间质(上皮与内皮基底膜间之腔隙、损伤的原发部位),病变常同时累及气腔、外围气道及血管,病因也不完全是特发(隐源)性的。
但该类疾病中的大多数都有一定程度的间质细胞浸润和(或)胶原沉积。
因此,详细、准确的临床-放射学-病理学诊断(clinco-radiologic-pathologic diagnosis,CRP)能够区别IIP与DPLDs中其他性质的疾病。
然而,CRP诊断中最重要的问题是首先区分特发性肺纤维化(idiopathic pulmonary fibrosis,IPF)与IIPs中其他种类的疾病。
2002年,美国胸科协会(ATS)和欧洲呼吸学会(ERS)组织多位学科专家,依据临床、放射学和病理学标准,共同制定了IIPs的ATS/ERS国际分类。
新分类中包括7个不同的临床病理类别,依据发生率高低依次是:(1)特发性肺纤维化(IPF);(2)非特异性间质性肺炎(NSIP);(3)隐源性机化性肺炎(COP);(4)急性间质性肺炎(AIP);(5)呼吸性细支气管炎-间质性肺病(RB-ILD);(6)脱屑型间质性肺炎(DIP);(7)淋巴细胞性间质性肺炎(LIP)。
.CT/HRCT在IIP的诊断中发挥重要作用。
IPF独特的组织-病理学变化(UIP),决定其在HRCT上呈现一组特征性的影像学表现,即以双肺基底部和肺外围分布为主的网状和蜂窝囊肿影。
而NSIP、DIP、LIP恰与IPF相反,组织学表现特征具有时间和空间上的一致性,HRCT 影像学则以磨玻璃影表现为主。
间质性肺疾病的影像学表现

间质性肺疾病的影像学表现正文:一、背景介绍间质性肺疾病是一组以肺间质受损为主要特征的疾病,包括多种病因,临床表现和病理改变也有所差异。
影像学在间质性肺疾病的诊断和评估中起着重要作用。
本文将详细介绍间质性肺疾病的影像学表现及其分类。
二、病因分类1. 特发性间质性肺炎(idiopathic interstitial pneumonias,IIPs)1.1 单纯性间质性肺纤维化(usual interstitial pneumonia,UIP)1.2 非特异性间质性肺炎(nonspecific interstitial pneumonia,NSIP)1.3 血管源性间质性肺炎(vasculitis-associated interstitial pneumonia,VP)1.4 周围型肺泡炎结节化肺炎(cryptogenic organizing pneumonia,COP)1.5 呼吸性细支气管炎-间质性肺病(respiratory bronchiolitis-ILD,RB-ILD)2. 继发性间质性肺病2.1 结缔组织病相关间质性肺病2.2 药物和放射治疗相关间质性肺病2.3 感染相关间质性肺病2.4 肺泡弱小化症2.5 硬皮病相关间质性肺病2.6 小细胞肺癌相关间质性肺病2.7 其他少见疾病相关间质性肺病三、影像学表现1. HRCT(高分辨率计算机断层扫描)的影像学特征1.1 磨砂玻璃影1.2 纤维化改变1.3 肺泡壁增厚1.4 胸膜下弥漫性结节状浸润1.5 支气管扩张1.6 肺泡填塞1.7 肺气肿2. HRCT的表现模式及分类2.1 UIP型2.2 NSIP型2.3 COP型2.4 RB-ILD型2.5 DIP(难治性特发性间质性肺炎)型 2.6 P(急性间质性肺炎)型2.7 特发性嗜酸粒细胞肺炎2.8 特发性肺嗜酸性粒细胞浸润症3. 影像监测指标的评估3.1 磨砂玻璃影的面积3.2 肺纤维化的程度3.3 肺容积的变化3.4 支气管扩张的分级3.5 肺泡填塞的程度3.6 气体交换功能的评估四、附件本文档附有以下内容:1. 附件一:HRCT影像示例2. 附件二:影像学评估表格五、法律名词及注释1. IIPs:idiopathic interstitial pneumonias,特发性间质性肺炎2. UIP:usual interstitial pneumonia,单纯性间质性肺纤维化3. NSIP:nonspecific interstitial pneumonia,非特异性间质性肺炎4. VP:vasculitis-associated interstitial pneumonia,血管源性间质性肺炎5. COP:cryptogenic organizing pneumonia,周围型肺泡炎结节化肺炎6. RB-ILD:respiratory bronchiolitis-ILD,呼吸性细支气管炎-间质性肺病7. HRCT:high-resolution computed tomography,高分辨率计算机断层扫描8. DIP:desquamative interstitial pneumonia,难治性特发性间质性肺炎9. P:acute interstitial pneumonia,急性间质性肺炎。
间质性肺炎
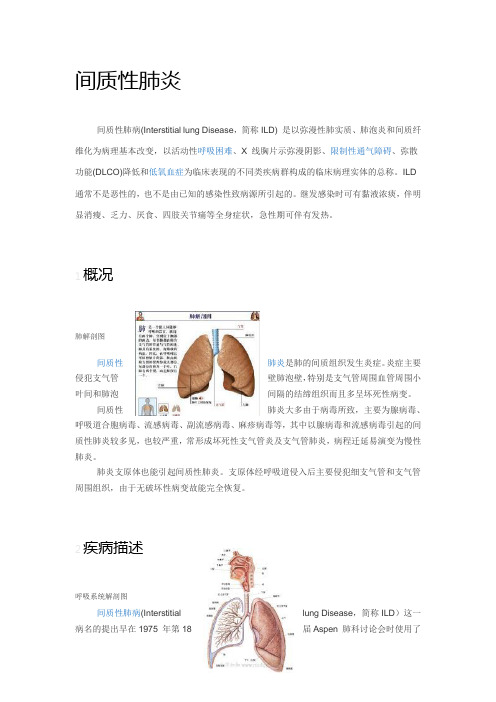
间质性肺炎间质性肺病(Interstitial lung Disease,简称ILD) 是以弥漫性肺实质、肺泡炎和间质纤维化为病理基本改变,以活动性呼吸困难、X 线胸片示弥漫阴影、限制性通气障碍、弥散功能(DLCO)降低和低氧血症为临床表现的不同类疾病群构成的临床病理实体的总称。
ILD 通常不是恶性的,也不是由已知的感染性致病源所引起的。
继发感染时可有黏液浓痰,伴明显消瘦、乏力、厌食、四肢关节痛等全身症状,急性期可伴有发热。
1概况肺解剖图间质性肺炎是肺的间质组织发生炎症。
炎症主要侵犯支气管壁肺泡壁,特别是支气管周围血管周围小叶间和肺泡间隔的结缔组织而且多呈坏死性病变。
间质性肺炎大多由于病毒所致,主要为腺病毒、呼吸道合胞病毒、流感病毒、副流感病毒、麻疹病毒等,其中以腺病毒和流感病毒引起的间质性肺炎较多见,也较严重,常形成坏死性支气管炎及支气管肺炎,病程迁延易演变为慢性肺炎。
肺炎支原体也能引起间质性肺炎。
支原体经呼吸道侵入后主要侵犯细支气管和支气管周围组织,由于无破坏性病变故能完全恢复。
2疾病描述呼吸系统解剖图间质性肺病(Interstitial lung Disease,简称ILD)这一病名的提出早在1975 年第18 届Aspen 肺科讨论会时使用了这一名词。
事隔10 年(1985)第28届Aspen 肺科讨论会再一次对ILD 做了研讨。
对ILD 的研究近十余年来虽然有了很大的进展,但对其概念的理解、分类的见解尚有不同的认识,特别是ILD 之中的特发性肺间质纤维化(亦称特发性间质性肺炎,特发性纤维化肺泡炎)的分类争论较多,未能取得一致的见解。
ILD 是以肺泡壁为主要病变所引起的一组疾病群,是以弥漫性肺实质、肺泡炎和间质纤维化为病理基本改变,以活动性呼吸困难、X 线胸片示弥漫阴影、限制性通气障碍、弥散功能(DLCO)降低和低氧血症为临床表现的不同类疾病群构成的临床病理实体的总称。
ILD 可呈急性、亚急性及慢性经过。
临床间质性肺病定义、分类、病理生理、治疗及影像学特征

临床间质性肺病定义、分类、病理生理、治疗及影像学特征疾病定义和分类ILD是一种以肺实质炎症和(或)纤维化为特征的肺部疾病,伴有进行性加重的呼吸困难,最终发展为呼吸衰竭。
根据病因分类,最常见的ILD形式是特发性肺纤维化(IPF),约占所有ILD病例的三分之一;过敏性肺炎(HP)占ILD病例的15%;结缔组织病(CTD)占ILD病例的25%,其余则包括药物性肺间质病和感染相关肺间质病。
根据组织病理学分类,分别为普通型间质性肺炎(UIP)、非特异性间质性肺炎(NSIP)、机化性肺炎(OP)、弥漫性肺泡损伤(DAD)和过敏性肺炎(HP)。
表1 ILD分类及特点表2 ILD组织学分类及特点ILD几乎不可能治愈,只能延缓疾病进展,改善生活质量,延长生存期。
影像学特征利用高分辨率CT(HRCT)诊断ILD至关重要。
普通型间质性肺炎(UIP)UIP是肺间质病中最常见的一种组织学类型,在HRCT中UIP常呈现出以胸膜下网状、蜂窝状结构为主,伴牵拉性支气管扩张,结构扭曲伴体积缩小。
网状结构呈线状密度影,主要由小叶间隔增厚引起。
蜂窝状表现为胸膜下聚集性囊肿,直径3~10mm不等(有时可达25mm),囊壁厚度1~3mm不等,囊腔间界限分明。
图1 A-C:典型的间质性肺炎,基底区胸膜下网状结构伴牵拉性支气管扩张和蜂窝状结构,基底部结构冠状图显示更明显。
CTD是UIP最常见原因之一,常见三种CT征象:(1)前上叶征:纤维化主要集中在前上叶,同时累及下叶;(2)蜂窝状结构占肺纤维化70%以上;(3)直缘征:肺基底区纤维化界限分明,在头-足位分界明显,外侧边缘无明显延伸。
图2 CTD-UIP影像表现,A.前上叶纤维化;B.蜂窝状结构占肺纤维化70%;C.纤维化局限于肺底部,界限分明。
UIP的其它表现还包括磨玻璃影(GGO)、弥漫性肺骨化(肺外周间质中存在多个点状骨化,不常见但值得注意)和纵隔疾病。
图 3 A.纤维化区域的磨玻璃影;B.多发点状钙化伴弥漫性肺骨化;C&D.严重UIP患者多灶性反应性纵隔和肺门淋巴结肿大,严重蜂窝状和牵张性支气管扩张。
间质性肺炎诊断标准

间质性肺炎诊断标准间质性肺炎(interstitial pneumonia,IP)是一种以间质性肺损伤为主要特征的炎症性疾病,临床上常见的类型包括特发性间质性肺炎(idiopathic interstitial pneumonia,IIP)、结缔组织病相关性间质性肺炎(interstitial pneumonia associated with connective tissue disease,CTD-IP)等。
间质性肺炎的诊断对于患者的治疗和预后具有重要意义,因此,制定准确的诊断标准对于临床工作具有重要意义。
1. 临床表现。
间质性肺炎的临床表现多种多样,常见的症状包括进行性呼吸困难、干咳、乏力、发热等。
部分患者可能伴有关节疼痛、皮疹、口腔溃疡等结缔组织病相关表现。
在临床上,需仔细了解患者的病史、症状及体征,包括吸烟史、职业暴露史等。
2. 影像学检查。
胸部高分辨率CT(HRCT)是间质性肺炎的首选影像学检查方法,HRCT可显示肺间质纤维化、炎症浸润等特征性表现。
常见的HRCT表现包括网状阴影、斑片状阴影、肺泡实变等。
HRCT检查结果对于间质性肺炎的诊断和分型具有重要意义。
3. 肺功能检查。
肺功能检查是间质性肺炎诊断的重要辅助手段,包括肺活量、弥散功能、气道阻力等指标。
患者常常表现为进行性肺功能受限,弥散功能减低等异常表现。
4. 组织学检查。
组织学检查是间质性肺炎诊断的“金标准”,包括支气管镜肺活检、开胸肺活检等方法。
组织学检查可显示肺泡壁增厚、间质纤维化、炎症细胞浸润等特征性改变。
5. 实验室检查。
间质性肺炎患者的外周血检查可发现白细胞计数增高、血沉增快、C反应蛋白升高等炎症指标异常。
部分患者可能出现抗核抗体、抗肺泡蛋白抗体等自身抗体阳性。
6. 诊断标准。
根据临床表现、影像学检查、肺功能检查、组织学检查和实验室检查结果,间质性肺炎的诊断需要综合分析,排除其他原因所致的肺部疾病。
目前尚无统一的诊断标准,但根据国际上的相关指南,一般诊断间质性肺炎需要符合以下条件,临床表现符合间质性肺炎特征、影像学检查显示间质性肺炎特征性表现、肺功能检查异常、组织学检查显示间质性肺炎特征性改变、实验室检查提示炎症活动。
特发性间质性肺炎的病理、影像学特征及诊断前景

肌炎等 )吸 烟 、 天 性 免 疫 缺 陷 病 、 得 性 免 疫 缺 、 先 获
陷综合征 、 肿瘤放射治疗 、 化学治疗 、 免疫抑制药或 大剂量 肾上 腺 皮质 激 素 治疗 等 _ 以病毒 感 染 引 起 8, 8 _
张耐 萍 综 述 , 张 进 审校 ( 山西医科大学第二临床医学院影像科, 太原 000) 301
关键词 : 间质性肺炎 ; 数 字 摄 影 ; 诊 断 中图分类号 : R 6 .3 5 3 1
文 献 标 识 码 : A
特发性 间质 性 肺 炎 ( i ahcitrt i n u i o ti nesia p e — dp tl mo i, I ) na IP 又名特 发性 肺 纤 维 化 , 一组 原 因不 明 为 的进 行性 下呼 吸道 疾 病 , 理 过程 一 般 为 进 展 缓 慢 病
维化 引起 的肺 实 质损 伤 的 非肿 瘤 性 疾 病 。IP的最 I 新 分类 按发生 率 多少 依 次 是 : 特异 性 间质 性 肺 炎 非
( o seicitrt i n u na n np c es t lp emo i,NSP) 特 发 性 i f n ia I 、 肺 纤维 化 ( ip ti p l n r irs I F 、 i o ahc u d mo ayf o ,P ) 隐源 性 b
者 多见 。炎 症 主要 累及 支 气 管 和血 管周 围 、 泡 间 肺
C P、 O ) 急性 问 质性 肺 炎 ( ct trt i n u n一 auei esia p emo i n tl
隔 、 泡壁 、 叶间隔等肺 问质 , 肺 小 而肺 泡 则 很 少 累
特发性间质性肺炎的分类及其临床病理诊断

特发性间质性肺炎的分类及其临床病理诊断关键词特发性间质性肺炎分类病理诊断近年来由于环境的污染、粉尘的吸入和职业因素及细菌、支原体、衣原体等原因引起。
特发性间质性肺炎(Ilp)间质性肺炎的发病率逐年上升炎症主要侵犯支气管壁、肺泡壁特别是支气管周围血管、周围的小叶间和肺泡间隔的结缔组织而且多呈坏死性病变。
由于病变在肺间质呼吸道症状早期较轻晚期呼吸困难较重最终导致肺纤维化病死率相对较高。
间质性肺炎是呼吸系统少见的一种肺炎但发病率逐年攀升病死率相对较高。
目前间质性肺炎尚无特效的治疗方法患者存在较大的心理压力和不良情绪反应。
特发性间质性肺炎(Ilp)病因和发病机制尚不清楚1~炎症主要侵犯支气管壁、肺泡壁特别是支气管周围血管、周围的小叶间和肺泡间隔的结缔组织而且多呈坏死性病变。
由于病变在肺间质呼吸道症状早期较轻晚期呼吸困难较重最终导致肺纤维化目前尚无特效的治疗药物死亡率较高5严重危害人们的健康为了解本病的临床分类和病理诊断本文结合工作实际和国内外有关文献报道进行阐述。
特发性间质性肺炎的分类及其临床病理诊断组织学类型:淋巴细胞性间质性肺炎(IP)、脱屑性间质性肺炎(DIP)、呼吸性细支气管炎(RB)、特发性弥漫性肺泡损伤(IDAD)、机化性肺炎(OP)、非特异性间质性肺炎(NIP)、普通型间质性肺炎(UIP)。
病理诊断类型:淋巴细胞性间质性肺炎(IP)、脱屑性间质性肺炎(DIP)、呼吸性细支气管炎伴间质性肺病(RBID)、急性间质性肺炎(AIP)、隐原性机化性肺炎(OP)、非特异性间质性肺炎(NIP)、特发性肺纤维化(IP)/隐原性致纤维化性肺泡炎(A)。
各组织性类型病理诊断情况普通型间质性肺炎(UIP)/特发性肺纤维化(IP):在特发性间质性肺炎中普通型间质性肺炎(UIP)最为常见而且发病年龄多为5岁以上的老年人对糖皮质激素反应较差注意表现为干咳、呼吸困难等。
UIP的病理学特点是病变进展不一致间质的炎症、纤维化和蜂窝变。
特发性间质性肺炎的七种病理类型

特发性间质性肺炎的七种病理类型1968年著名病理学家Liebow首次提出并命名为特发性肺纤维化,并将此病分为5个组织病理学类型,1998年Katzenstein和Myere对Liebow原分类加以修正,提出特发性间质性肺炎(IIP,idiopathic interstitial pneumonias)的新分类,并获得ATS(美国胸科学会)、ERA(欧洲呼吸学会)一致认同(2000年),关键词:特发性肺纤维化肺纤维化间质性肺炎1968年著名病理学家Liebow首次提出并命名为特发性肺纤维化,并将此病分为5个组织病理学类型,1998年Katzenstein和Myere对Liebow原分类加以修正,提出特发性间质性肺炎(IIP,idiopathic interstitial pneumonias)的新分类,并获得ATS(美国胸科学会)、ERA(欧洲呼吸学会)一致认同(2000年),见特发性间质性肺炎(IIP)病理分类为四种类型:普通型间质性肺炎(UIP,usual interstitial pneumonia)等同于病理学诊断间质性肺纤维化(IPF,idiopathic pulmonary fibrosis)、脱屑性间质性肺炎(DIP,desquamative interstitial pneumonia)、急性间质性肺炎(AIP,acute interstitial pneumonia)、非特异性间质性肺炎(NSIP,nonspecific intersititial pneumonia)。
并于2000年2月ATS/ERS/ACCP(美国胸科医师学院)联会发表了《特发性肺纤维化:诊断和治疗》的国际共识报告;2000年8月中华内科杂志刊登了《特发性肺纤维化:病理和临床界定、认知、共识和借鉴》及《特发性肺纤维化的诊断新进展》。
随后2002年,ATS/ERS发表了多学科国际共识报告,根据临床-影像学-病理学的特点将特发性间质性肺炎(IIP)分为7个亚型,在2000年认同基础上增加三个类型即:隐源性机化性肺炎(COP,cryptogenic organizing pneumonia)、呼吸性细支气管间质性肺炎(RBILD,RB-ILD,respiratory bronchiolitis-interstitial lung disease)、淋巴细胞间质性肺炎(LIP,lymphoid interstitial pneumonia)。
特发性肺间质性病变

特发性肺间质性病变概述本病为一组病因不明,临床特征相似,引起以肺泡间间质组织为主的弥漫性病理改变.职业性和过敏性肺疾病亦为间质性肺疾病,在第75节和76节讨论,结节病则在第288节讨论.各种间质性肺疾病(尤其是过敏性肺炎)中,多达10%的病人胸部X线可正常.高分辨率CT(HRCT)越来越多地用于评估弥漫性间质性肺疾病.因HRCT无结构重叠以及为曝光非依赖性,故有助于识别这类疾病.HRCT 在鉴别气腔疾病与间质性肺疾病方面比传统胸部X线更为准确,而且有助于早期发现及证实可疑的弥漫性肺疾病,特别是对胸片正常的有症状患者.HRCT能够较好评估病变的程度和分布,而且更有利于发现同时存在的疾病(如隐匿性纵隔淋巴结肿大,肿瘤,肺气肿).某些间质性肺疾病患者,对经支气管肺泡灌洗获取的细胞进行分析,可有助于缩小可能的鉴别诊断范围,确定疾病的分期,评估预后或对治疗的反应.然而,对大多数这类疾病的患者来说,这种方法在临床评估和处理方面的价值尚未确定特发性肺纤维化本病为原因不明的进行性纤维化的肺泡壁慢性炎症.特发性肺纤维化(IPF),或隐源性致纤维化肺泡炎占特发性间质性肺疾病病例的50%~60%.IPF有特殊的临床和病理特征,因此这一名称不能用于描述所有原因不明的间质性肺疾病.寻常性间质性肺炎(UIP)作为一个间质性肺炎特殊组织病理类型,是在IPF肺活检中发现的典型类型.在低倍镜下,组织表现异质性,在正常肺组织中夹杂病变区域,间质炎症,纤维化和蜂窝样改变,这些改变在胸膜下外周肺实质最为严重.间质炎症包括肺泡间隔淋巴细胞,浆细胞和组织细胞浸润,伴Ⅱ型肺泡细胞增生.纤维化区域主要是由致密的非细胞组成的Ⅱ型胶原构成,尽管也可见增殖性成纤维细胞散发灶(成纤维细胞性病灶,为病变早期活动性病灶部位),它通常位于肺泡内.蜂窝样区域是由囊性纤维化的气腔构成,经常内衬细支气管上皮细胞并有粘液充填,粘液中有中性粒细胞积聚.在纤维化和蜂窝样部位常有平滑肌增生.胸膜下和胸骨旁分布,斑片样特征,以及短时间的异质性是确定UIP最有价值的特点.在胶原血管性疾病(如风湿性关节炎,系统性红斑狼疮,进行性系统性硬化症和糖尿病),尘肺(如石棉肺),放射性损伤以及某些药物引起的肺疾病(如呋喃妥因)可出现相同类型的间质炎症和纤维化.然而,在上述情况下,这种病变类型不能称为UIP,因其仅限于特发性损害而与其他疾病损害无关.尚需与UIP鉴别的情况包括脱屑性间质性肺炎,呼吸性细支气管相关的间质性肺疾病,无法分类或非特异性慢性间质性肺炎,特发性阻塞性细支气管炎伴机化性肺炎,过敏性肺炎和肺嗜酸细胞性肉芽肿.症状和体征IPF的临床表现包括活动后气促,干咳和体检时发现吸气性Velcro捻发音.在疾病晚期,可出现肺心病体征,杵状指(图63-1)和发绀.实验室检查常规实验室检查常无帮助,常有血沉升高和高丙种球蛋白血症,即使在无结缔组织疾病情况下,许多病人也可发现有抗核抗体,类风湿因子和循环免疫复合物.LDH可升高,但无特异性.在无肺动脉高压或合并心脏疾病情况下,ECG常正常.IPF典型的胸部X线表现为肺底部网状阴影,可见弥漫性或斑片状毛玻璃样模糊影,小的囊性病变(蜂窝样变),肺容积减少表现和肺动脉高压征.HRCT上的表现包括毛玻璃样阴影;主要位于外周气腔的斑片状阴影;以及肺密度增高呈模糊状(即无法掩盖位于其下面的肺实质).在肺底部以网状影为主,主要由增宽的小叶间隔及小叶内线状影构成.根据疾病所处的阶段,也可出现蜂窝样变,牵拉造成的支气管扩张和胸膜下纤维化.肺功能检查常显示限制性通气功能障碍.回缩系数(最大静态经肺压/总肺容量)增加.一氧化碳弥散功能(DLCO)降低.动脉血气示低氧血症和低动脉血CO2 水平(PaCO2 ),常因运动而加重或诱发出.诊断IPF(以及许多其他间质性肺疾病)的诊断一般需要剖胸或有显像辅助的胸腔镜(VATS)进行肺活检,因为由经支气管的肺活检组织数量通常不够,然而,当X线显示广泛的蜂窝样变时则无需肺活检.预后和治疗IPF的临床病程呈进行性;诊断后的平均生存期为4~6年.经验性治疗,强的松通常以1.0mg/kg剂量开始,每日顿服,持续3个月.随后的3个月内逐渐减量至0.5mg/kg,再持续3个月.维持治疗量为0.25mg/kg,持续6个月,每次减量时,需评估临床,X线和生理反应.最常使用的第二线药物为细胞毒药物,尤其是环磷酰胺或硫唑嘌呤,每日1~2mg/kg.对治疗的反应差异较大,但疾病早期,在未明显纤维化之前,更多为细胞改变期时,皮质激素或细胞毒药物治疗似乎更能改善病情.如无客观的有效证据,则无需继续治疗.支持及姑息性治疗包括高浓度氧疗以缓解低氧血症;发生细菌性感染,给予抗生素.对晚期患者已成功进行肺移植.脱屑性间质性肺炎本病是以气腔单核细胞浸润为特征的慢性肺部炎症.脱屑性间质性肺炎(DIP)是一种临床及病理上独立的疾病名称,累及30~40岁的吸烟者,大多数病人有气促.DIP在组织病理上不同于寻常性间质性肺炎,前者倾向于表现为弥漫性和均匀性,可有因纤维化组织造成肺泡间隔,轻到中度增宽,伴中度的淋巴细胞,浆细胞以及偶为嗜酸性细胞间质浸润.肺泡壁排列有肿胀的立方型肺泡细胞.最显著的特征为大多数末梢气腔内有大量的巨噬细胞.可有蜂窝样变,但通常不像IUP中那样广泛和明显.某些专家认为区分DIP和UIP是人为性的,因为两种组织类型常常发生在同一个肺中(可能代表同一病程的不同时期).然而,UIP中DIP样反应通常很轻微,而且在DIP中未发现有类似的肺实质侵犯.肺功能检查显示限制型改变伴DLCO降低,动脉血气显示低氧血症.胸部X线在多达20%病例可正常.如有异常时,其严重程度低于间质性肺纤维化.HRCT示斑片状,胸膜下的毛玻璃样阴影.由于DIP比UIP有更好的预后(10年总生存率约为70%)以及对戒烟和使用皮质激素有更好的反应,因此临床上识别DIP很重要.急性间质性肺炎为一种罕见的发展迅速的暴发性肺损伤.急性间质性肺炎(AIP),或Hamman-Rich综合征,通常发生于以往身体健康者.男女受累比例相等,大多数病人大于40岁(平均年龄50岁;范围为7~83岁).AIP类似于成人呼吸窘迫综合征(ARDS)的表现,且可定为它的一个亚型(参见第67节).AIP的病理改变为机化性弥漫性肺泡损害,一种对多种造成肺损伤病因的非特异性反应.主要特点是非特异性及具有特征性的短暂分期,包括急性,机化和恢复等期,每一期有不同的组织学表现.由于活检常在临床病程的较晚阶段,故很少见到急性渗出阶段改变.机化阶段的特征包括因间质水肿引起的肺泡间隔显著增厚,炎症细胞浸润,间质和气腔内成纤维细胞增生,Ⅱ型细胞肥大,相邻肺泡间隔塌陷和融合,沿肺泡间隔分布的局部区域的透明膜(在急性期最为明显),以及小动脉内血栓.尽管在临床表现前7~14天常有前驱性病变,本病起病通常急骤,最为常见的症状为发热,咳嗽和呼吸困难.常规实验室检查无特异性且常无帮助.X线表现类似于ARDS.胸部X线可见弥漫性两肺气腔阴影.CT扫描示两肺斑片状对称性分布的毛玻璃样阴影,有时为双侧性气腔实变.分布以胸膜下为主.可见通常影响到不足10%肺的轻度蜂窝样变,大多数病人有中度至重度的低氧血症且发生呼吸衰竭.当病人有特发性ARDS临床综合征以及剖胸或胸腔镜活检,病理上证实有机化性弥漫性肺泡损害时,可诊断AIP.死亡率>60%;大多数病人出现临床表现后6个月内死亡(参见第294节).痊愈患者通常不会复发,肺功能绝大多数或完全恢复.尚不清楚皮质激素治疗是否对AIP有效,主要的治疗为支持治疗,常需机械通气.呼吸性细支气管相关的间质性肺疾病为发生于近期或以往吸烟者的一种不同的临床综合征.主要的病理表现为累及膜性和呼吸性细支气管的炎症性改变.棕褐色色素沉着的巨噬细胞具有特征性,细支气管可因粘液积聚而扩张,管壁轻度增厚.常可见化生的细支气管上皮延伸入邻近的肺泡.临床表现类似于其他间质性肺疾病,咳嗽,活动后气急以及胸部体检时发现捻发音.常规实验室检查无帮助.胸部X线可见弥漫性细网状,或(较少见的)结节样间质性阴影,通常肺容积正常.其他特点包括支气管壁增厚,支气管血管周围间隙突出,小的规则或不规则阴影以及小的外周性环状阴影.HRCT扫描常显示模糊阴影.肺功能检查常为阻塞性和限制性混合通气障碍.可有残气容量的单独升高,动脉血气示轻度低氧血症.尚不了解呼吸性细支气管炎的临床病程和预后,有报道戒烟对病情缓解很重要,且有利于对皮质激素的反应.特发性阻塞性细支气管炎伴机化性肺炎为一种病因不明的特殊临床病理综合征,可发展为灶性机化性肺炎,纤维化肉芽肿组织阻塞细支气管和肺泡管.特发性阻塞性细支气管炎伴机化性肺炎(特发性BOOP),或隐源性机化性肺炎累及男女比例相同,通常在40~50岁.几乎3/4病人,症状持续小于2个月,在诊断之前,很少有症状超过6个月.在2/5病人中,流感样疾病,表现为咳嗽,发热,不适乏力和消瘦,常表明本病发病.胸部体检经常闻及吸气性捻发音.常规实验室检查无特异性.约半数病人有无嗜酸性细胞增高的白细胞增多,开始时血沉常升高.尽管在21%的病中可发现阻塞性障碍[第1秒用力呼气容积占用力肺活量百分比(FEV1 /FVC)<70%],且肺功能偶可正常,但肺功能检查常显示为限制性障碍.静息及运动后低氧血症常见.胸部X线示伴正常肺容积的双侧性弥漫性肺泡性密度增高阴影.阴影呈外周性分布,也可发现类似于被认为是慢性嗜酸性细胞性肺炎的特征性表现.极少见情况下,肺泡性密度增高阴影呈单侧性.反复性游走性肺部阴影常见.表现为线状或结节状间质性阴影少见.肺HRCT扫描显示斑片状气腔实变,毛玻璃样阴影,小结节阴影以及支气管壁增厚和扩张.斑片状阴影在肺外周更常见,常位于肺底部.CT扫描比胸部X线能显示更广泛的病变.肺活检显示小气道和肺泡管内大量肉芽组织增生,伴肺泡周围慢性炎症.灶性机化性肺炎(即一种BOOP 类型)是一种对肺损伤的非特异性反应,亦可继发于其他病理过程,包括隐球菌病,Wegener肉芽肿,淋巴瘤,过敏性肺炎和嗜酸性细胞性肺炎.皮质激素治疗可使2/3病人临床痊愈.淋巴细胞性间质性肺炎为一种肺间质和肺泡腔内成熟淋巴细胞良性增生的不常见病变.淋巴细胞性间质性肺炎(LIP)在成人中罕见,但常见于儿童,为丙种球蛋白增多症.报道的LIP病中,1/4与SjÖgren综合征有关.肺部疾病可先于或在基础病变诊断后出现.LIP可成为多达1/2伴有HIV婴幼儿的问题.长达数月,或在某些病例长达数年缓慢进展的咳嗽和气促是最常见的症状.其他症状包括消瘦,发热,关节疼痛和胸痛.胸部体检可发现捻发音.诸如肝脾肿大,关节炎和淋巴结肿大等发现与基础疾病有关.肺功能检查示肺容积和一氧化碳弥散容量降低,伴气流受限.支气管肺泡灌洗可发现淋巴细胞数量增加.在胸部X线上,LIP可表现为肺底部线状间质性阴影或结节样病变.胸部HRCT有助于判断病变范围,明确肺门结构,以及明确胸膜受累情况.随着LIP发展,可发生蜂窝样变纤维化,肺实质消失.证实(淋巴细胞和浆细胞)间质浸润,生发中心形成,存在多核干细胞以及非干酪性肉芽肿,可作出诊断,浸润偶可沿支气管和血管分布,但最常见的是沿肺泡间隔分布.LIP的细胞浸润是多克隆性(既有T细胞也有B细胞),有别于肺淋巴瘤,后者通常产生单克隆性浸润.对LIP的自然病史和预后了解甚少。
特发性间质性肺炎的分类与诊断标准

特发性间质性肺炎的分类与诊断标准
于燕妮
【期刊名称】《贵州医药》
【年(卷),期】2004(28)7
【摘要】1969年Liebow检查了间质性肺炎(Interstitial Pneumonia,IP)的病变特征,按其特殊的组织学标准,将其分为5个亚型。
1990年,Kitaiehi在肺活检的诊断中提出了“不明原因的间质性肺炎”的术语。
1994年Hamma和Rich描述了IP的病理特征,随后陆续有很多报道。
对IP有不同的诊断名称,如:弥漫性肺间质纤维化、弥漫性纤维性肺泡炎、
【总页数】3页(P667-669)
【作者】于燕妮
【作者单位】贵阳医学院病理教研室,550004
【正文语种】中文
【中图分类】R563.1
【相关文献】
1.特发性间质性肺炎的分类及其临床病理诊断 [J], 张子杰
2.特发性间质性肺炎影像学新分类及HRCT特点分析 [J], 黎剑宇;邓宇;曾庆思
3.特发性间质性肺炎的HRCT诊断及新分类法解读 [J], 陈起航
4.中国精神疾病分类与诊断标准—Ⅱ周期性精神病诊断标准探讨 [J], 施慎逊;徐韬园
5.精神疾病的诊断标准与分类系统(一) 一、精神疾病的诊断标准 [J], 杨德森
因版权原因,仅展示原文概要,查看原文内容请购买。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
❖ 渐进性自然病程,对皮质激素等治疗反应差,中 位生存期2.5-3.5年,并病毒感染可突加重,出 现DAD,导致死亡
非特异性性间质肺炎(NSIP)
Katzanstein及Fiorelli 1994年提出,指 不符合任一特定病理类型的IIP,预后较好, 对皮质激素等治疗反应佳 Ⅰ型:病理改变以间质炎症为主,预后最好 Ⅱ型:兼有炎症及纤维化 Ⅲ型:以纤维化为主,预后差
临床表现
❖ 平均发病年龄55岁,男女无差别,不吸烟者多 (约21),就诊前病程<3个月
❖ 咳嗽、气短、咳白色清痰、体重减轻、多汗、 畏寒、间断发热、乏力等,酷似感染
IPF影像学所见
CXR:两肺外周弥漫性网状斑片状或结节状影, 双下肺为主;蜂窝状影;肺容积缩小;诊断敏 感性85%,特异性82%
HRCT:除以上改变外,牵拉性支扩和细支扩; 少数片状磨玻璃影,不及蜂窝影普遍,反映结 构毁损和扭曲占主导;HRCT诊断敏感性94%, 特异性100%
IPF 影像学
IPF 影像学:A.65岁男性;B.20个月后
肺实质 指各级支气管及肺泡结构,肺泡主要指 肺泡腔及肺泡上皮细胞
肺间质 肺泡上皮基底膜与毛细血管内皮基底膜 之间的潜在间隙,充填着弹力纤维、胶 原纤维、基质和少量细胞,肺的重要支 撑组织
特发性间质性肺炎主要损伤部位为肺间质, 但也累及肺泡腔、肺泡上皮、外周气道、小 血管及其内皮细胞
弥漫性肺实质性疾病(DPLDs)的分类
NSIP临床表现
❖ 中位发病年龄4050岁,较IPF约早10岁,可见于 儿童,与吸烟无关
❖ 亚急性起病,就诊前病程较IPF短,平均4.4个月 ❖ 气短、咳嗽、乏力,半数体重减轻(平均6kg) ❖少数有发热,10% 35% 有杵状指 ❖ 两肺底湿罗音,吱吱样高调杂音 ❖ 肺功能改变较轻,50%以上BALF淋巴细胞显著增
IPF病理改变(UIP)
IPF病理改变(UIP)
IPF的诊断
ATS/ERS临床诊断标准(无开胸肺活检资料) 主要指标
_除外其他已知病因的间质性肺病 -肺功能异常,限制性通气障碍和气体交换失常,P(A-a)O2,
PaO2,DLCO -HRCT:双肺基底部网状影及少量磨玻璃影 -TBLB或BAL无支持其他诊断的依据
❖ 诊断用排除法,病理定为NISP后,应再次评 估病情,除外胶原血管病等已知病因的NSIP
NSIP第一组病理改变
NSIP第二组病理改变
NSIP第三组病理改变
隐源性机化性肺炎(COP)
COP由Davison等1983年提出。1985 年Epler称本病为阻塞性细支气管炎伴肌化 性肺炎(BOOP)。病理特征为肺泡道、肺 泡及细支气管的机化
Neu 增高,Eos轻度增高,缺少Lym
正常BALF的细胞构成比
non-smoker smoker
Macrophage (%) Lymphocyte (%) Neutrophils (%) Eosinophils (%) CD4/CD8
78-98 1-20 0-1.5 0-0.6 1.0-3.8
89-100 0-9 0-1.4 0-0.7 0.0-2.6
特发性间质性肺炎定义和病理改变
特发性间质性肺炎的定义
(2002年AST/ERS国际多学科共识)
特发性间质性肺炎(IIPs)是一组弥漫性 肺实质性疾病(DPLDs)和/或间质性肺病 (ILDs),由异质性非肿瘤性疾病组成。 其特征为不同类型和程度的炎症和纤维 化所构成的肺实质损伤
肺实质及肺间质的定义
IPF的诊断
次要指标
-年龄>50岁 -隐袭起病,难以解释的劳力性呼吸困难 -病程>3个月 -双肺底吸气性Velcro型罗音
无免疫缺陷者,具备所有主要指标及任3项次要指 标,临床高度考虑IPF诊断;确诊有赖开胸肺活检或 经胸腔镜肺活检(非每例均需作)
有关IPF的现代概念
❖ IPF为一种主要局限于肺的独立疾病,具有特异 的临床和病理表现
脱屑性间质性肺炎(DIP) 脱屑性间质性肺炎(DIP)
淋巴性间质性肺炎(LIP) 淋巴性间质性肺炎(LIP)
特发性肺纤维化(IPF/CFA)
临床表现 ❖ 多于50岁后发病,男>女 ❖ 慢性进行性呼吸困难 ❖ 干咳,少痰,止咳药效果不佳 ❖ 两肺底吸气末高调Velcro罗音,晚期全肺可闻 ❖ 杵状指(25%50%) ❖ 晚期并发呼衰、肺心病和右心衰竭 ❖ 限制性通气障碍、弥散降低,低氧血症;BALF
高
NSIP影像学所见
CXR:两下肺野片状肺实质影,兼有间质索 条影
CT/HRCT:80%磨玻璃影(1/3为仅有异常), 胸膜下;52%索条或网状影,少数有牵拉 性支扩;27%肺实变影;仅4%蜂窝状影
NSIP影像学
NSIP病理组织学所见
❖ 不同程度的间质性炎症或纤维化,不具有UIP、 COP、DIP或LIP的特征;纤维化改变均一, 无成纤维细胞灶;肺泡隔以淋巴细胞、肥大细 胞浸润为主,但不及LIP密集;无OP、DAD和 透明膜形成;无或极少嗜酸细胞
病理组织学类型
临床-X线-病理诊断
寻常性间质性肺炎(UIP)
特发性肺纤维化/隐源性致纤维化性肺泡炎 (IPF/CFA)性肺炎(NSIP)
机化性肺炎(OP)
隐源性机化性肺炎(COP)
弥漫性肺泡损伤(DAD) 急性间质性肺炎(AIP)
呼吸细支气管炎(RB) 呼吸细支气管炎-间质性肺病(RB-ILD)
DPLDs
已知病因, 如药物性或 胶元血管病 的肺表现
特发性间 质性肺炎
肉芽肿性 DPLDs,如结 节病
其他DPLDs,如 淋巴管肌瘤病, 郎格罕组织细胞 增生症
特发性肺纤维 化(IPF)
IPF以外的特发性 肺纤维化
DIP AIP NSIP
RB-ILD COP LIP
特发性间质性肺炎的病理和临床分类
IPF病理组织学改变
UIP特征:肺叶外周片状腺泡结构毁损、纤维化、 蜂窝形成和轻中度间质性炎症;不同阶段病变同时 存在;肺泡隔淋巴细胞、肥大细胞浸润,Ⅱ型上皮 增生;纤维化区密集胶元纤维,散在成纤维细胞灶; 蜂窝区囊性气腔内衬细支上皮,可充粘液,周围平 滑肌增生;急性加重期有DAD
IPF病理改变(UIP)
