动态血糖图(已加说明)剖析
血糖趋势分析图表 (糖尿病心得版)
#### #### #### 11/1 周一 周二 周三 周四
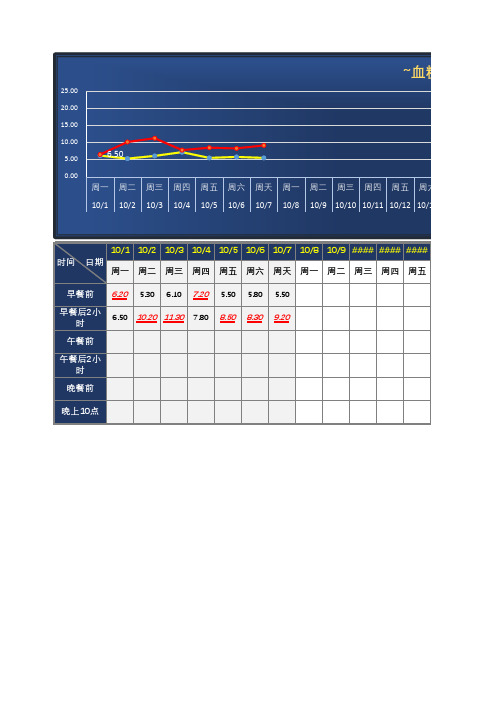
~血糖走势图
25.00 20.00 15.00 10.00 5.00 0.00
6.50
周一 周二 周三 周四 周五 周六 周天 周一 周二 周三 周四 周五 周六 周天 10/1 10/2 10/3 10/4 10/5 10/6 10/7 10/8 10/9 10/10 10/11 10/12 10/13 10/14
时间 期
日
10/1 10/2 10/3 10/4 10/5 10/6 10/7 10/8 10/9 #### #### #### #### 周一 周二 周三 周四 周五 周六 周天 周一 周二 周三 周四 周五 周六
6.20
5.30 6.10 7.20 5.50 5.80 5.50
早餐前
早餐后2小时 6.50 ##### ##### 7.80 8.50 8.30 9.20 午餐前 午餐后2小时 晚餐前 晚上10点
血糖走势图~
早餐前
早餐后2小时
午餐前
午餐后2小时
晚餐前
周天 周一 周二 周三 周四 周五 周六 周天 周一 周二 周三 周四 周五 周六 周天 周一 10/14 10/15 10/16 10/17 10/18 10/19 10/20 10/21 10/22 10/23 10/24 10/25 10/26 10/27 10/28 10/29
#### #### #### #### #### #### #### #### #### #### #### #### #### #### #### 周天 周一 周二 周三 周四 周五 周六 周天 周一 周二 周三 周四 周五 周六 周天
晚餐前
晚上10点
动态血糖监测基本原理和临床应用

治疗 目标
患者 教育
血糖监测
运 动
饮食 药物 治疗
4. 其他疾病的辅助诊断
Medtronic Confidential
黎明现象
CGMS
Medtronic Confidential
的 临 床 应 用 评 估 工 具
----
治疗 目标
患者 教育
血糖监测
运 动
饮食 药物 治疗
4. 其他疾病的辅助诊断
Medtronic Confidential
胃轻瘫的糖尿病患者
• •
进餐注射速效胰岛素 先低血糖后高血糖
Medtronic Confidential
CGMS的全面血糖信息
1. 糖尿病评估—重点关注 多日图
2. 制定,调整,评估治疗方案—重点关注 单日图 特定时间段图 3. 糖尿病教育工具—重点关注 大事件功能 4. 其他疾病的辅助诊断---重点关注 多日图
探头结构
葡萄糖
葡萄糖酸
铂电极
2 e-
ISIG
=探头的输入电流
葡萄糖 + O2 H2 O 2
H2 O2 + ; O2 + 2 e 电流:ISIG
电压:VCTR
Medtronic Confidential
3层结构: 半透膜,葡萄糖氧化酶,铂电极
1.CGMS 基本原理 2.CGMS 临床应用
CGMS---糖尿病教育工具
使患者 • 改变饮食结构和习惯 • 增加运动的积极性 • 改变生活规律 • 配合医生进行治疗方案的调整 • 更容易接受和使用712的高级功能 患者的高度参与,良好的控制血糖!
动态血糖图(已加说明书)

动态血糖图(已加说明书)动态血糖图(已加说明书)血糖是衡量人体血液中葡萄糖含量的指标之一,对于糖尿病患者特别重要。
为了更好地控制血糖水平,许多糖尿病患者需要经常检测血糖,并制作血糖图来监测和分析自己的血糖波动情况。
动态血糖图是一种通过记录和绘制血糖值的变化曲线,以便更好地了解血糖控制情况的工具。
一、动态血糖图的制作方法1. 测量血糖:使用血糖仪或其他测量设备,在不同的时间点测量血糖值,并记录下来。
通常,血糖的测量时间点可以选择在早晨、餐前、餐后和临睡前等重要时刻。
2. 绘制血糖图:将测量到的血糖值按照时间顺序绘制在图表中。
横轴表示时间,纵轴表示血糖值。
可以使用Excel或其他图表绘制工具来绘制动态血糖图。
3. 添加说明信息:除了图表本身,还可以在图表周围添加一些说明信息,如测量时间、进食情况、运动情况等。
这些信息有助于分析血糖的变化原因。
二、动态血糖图的分析和应用1. 分析波动趋势:通过观察动态血糖图中的血糖曲线,可以了解自己的血糖波动情况。
如果血糖曲线起伏较大,波动范围较广,则可能存在血糖控制不佳的情况;反之,如果血糖曲线平稳,则说明血糖控制良好。
2. 发现异常波动:动态血糖图能够更容易地发现异常的血糖波动。
如果在某个时间点,血糖值明显偏高或偏低,可以根据这些异常波动来判断是否需要调整饮食、药物或运动等。
3. 评估疗效:通过观察动态血糖图中的血糖变化情况,可以评估自身的治疗效果。
如果血糖曲线整体向下趋势,波动范围减小,说明治疗有效;反之,如果血糖曲线一直徘徊在高位或波动较大,则需要重新考虑治疗方案和药物调整。
三、动态血糖图的注意事项1. 数据准确性:在记录血糖值时,要尽量保证数据的准确性。
在测量前,清洁双手,正确使用血糖测量设备,并按照设备使用说明进行操作。
2. 规律性:为了更好地掌握血糖的波动情况,建议在相同的时间点进行测量,并且每天记录多个时间点的血糖值。
3. 综合考虑:动态血糖图只是一种辅助工具,对于血糖控制,还需要综合考虑其他因素,如饮食调整、药物治疗和运动等。
动态葡萄糖图谱报告临床应用专家共识(2023版)

动态葡萄糖图谱报告临床应用专家共识(2023版)摘要随着持续葡萄糖监测(CGM)技术的不断发展,动态葡萄糖图谱(AGP)报告已成为临床及研究应用中评估和分析CGM数据的重要方法。
通过对AGP报告进行系统性分析,能够全面评估患者血糖控制情况,为其制定个体化的治疗方案,同时可以持续评估治疗方案的有效性及安全性。
为了临床更好地了解AGP报告中各项指标的临床含义,掌握根据AGP报告进行临床决策的方法,中华医学会内分泌学分会、国家高性能医疗器械创新中心组织相关领域专家,对全球范围内已发表的关于CGM和AGP的共识、指南和文献综述进行了系统复习,并结合临床实践的经验,经多次讨论、修改,形成了《动态葡萄糖图谱报告临床应用专家共识(2023版)》。
内容主要包括AGP报告的定义、AGP报告及CGM核心指标、AGP报告的五步法解读及决策周期、AGP 报告的临床应用等。
动态葡萄糖图谱(ambulatory glucose profile,AGP)是通过软件对葡萄糖数据分析,并以图表和指标形式生成的报告[1]。
AGP 最初因受限于当时的血糖数据获取技术,只能呈现有限的自我血糖监测(self-monitoring blood glucose,SMBG)数据。
然而,随着持续葡萄糖监测(continuous glucose monitoring,CGM)技术的问世及不断发展,通过持续监测组织间液葡萄糖水平,并每隔几分钟记录一个数据点生成的AGP报告,“可视化”地展现了CGM获取的大量葡萄糖数据,从而呈现出更全面直观的葡萄糖信息,已成为临床及研究应用中评估和分析CGM数据的重要方法。
国内外多部指南均推荐将AGP报告作为标准化葡萄糖报告。
血糖监测是糖尿病管理的重要内容,对控制糖尿病并发症、提高生活质量以及改善远期预后至关重要。
与SMBG提供血糖“快照”的局限性不同,通过14 d佩戴CGM和AGP报告的回顾式数据分析,可以让医护人员看到更全面的血糖信息,反映高、低血糖变化及血糖波动情况,弥补传统糖化血红蛋白(glycated hemoglobin A 1c,HbA 1c)等监测指标的不足,可以协助医患双方更好地理解和识别存在的问题,提高糖尿病诊疗的精准性。
动态血糖监测

Dinner Bedtime 6:00 p.m. 10:30 p.m.
什么是血糖波动?
定义:血糖波动是血糖水平在 峰值与谷值之间震荡的非稳定 状态。
临床上,造成糖尿病患者血糖 波动过大的主要原因有两个: 未经合理控制的高血糖 治疗不当导致的低血糖
1.陈名道,国际内分泌代谢杂志,2006,26(5):312-314 2.Cryer PE,et al. Diabetes Care,2003;26:1902-1912
12:00
time
T2DM: MAGE = (8.2+5.2+6.3) /3 = 6.57 mmol/L NGE = 3 SD =2.4mmol/L
NGR: MAGE = ΣAGE / NGE= 2.2 mmol/L NGE = 3 SD =1.1mmol/L
周健, 贾伟平, 等. 中华内分泌代谢杂志, 2006, 22:286-288.
快照 录像
动态血糖参数
类型
参数名称
计算方法
特点和/或临床意义
平均血糖值
CGMS测定值的平均水平 评价总体的血糖水平
血糖 水平
餐前1小时 平均血糖值 餐后3小时 平均血糖值
血糖的时间百分 率 (PT)
三餐前1~ 60分钟 的血糖平均值 三餐后1~ 180分钟 的血糖平均值
血糖值高于、低于和处于目 标范围的次数和总时间 (饼图和统计数字)
回顾性分析
2. 提供准确性分析,评估报告质量
3. “大事件”功能记录血糖相关性事 件
1. 患者规律间歇性使用,坚持门诊 随访及与医生积极沟通
2.使用期间按要求监测血糖
3.记录血糖波动相关生活事件
实时CGM技术
1. 实时血糖监测及显示,包括点血糖和血糖 波动趋势实时报告 2. 高、低血糖报警 3. 数据储存,可供下载以便回顾性分析 4. “大事件”功能记录血糖相关性事件 5. 可与持续皮下胰岛素输注系统整合为一体
动态血糖图(已加说明)
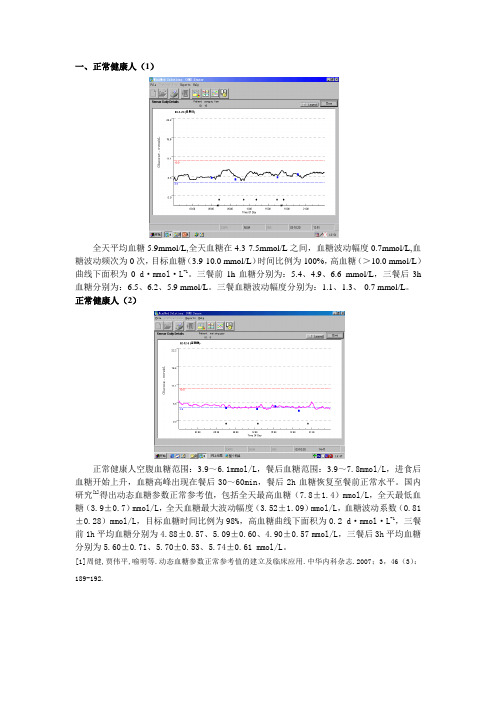
一、正常健康人(1)全天平均血糖5.9mmol/L,全天血糖在4.3-7.5mmol/L之间,血糖波动幅度0.7mmol/L,血糖波动频次为0次,目标血糖(3.9-10.0 mmol/L)时间比例为100%,高血糖(>10.0 mmol/L)曲线下面积为0 d·mmol·L-1。
三餐前1h血糖分别为:5.4、4.9、6.6 mmol/L,三餐后3h 血糖分别为:6.5、6.2、5.9 mmol/L。
三餐血糖波动幅度分别为:1.1、1.3、-0.7 mmol/L。
正常健康人(2)正常健康人空腹血糖范围:3.9~6.1mmol/L,餐后血糖范围:3.9~7.8mmol/L,进食后血糖开始上升,血糖高峰出现在餐后30~60min,餐后2h血糖恢复至餐前正常水平。
国内研究[1]得出动态血糖参数正常参考值,包括全天最高血糖(7.8±1.4)mmol/L,全天最低血糖(3.9±0.7)mmol/L,全天血糖最大波动幅度(3.52±1.09)mmol/L,血糖波动系数(0.81±0.28)mmol/L,目标血糖时间比例为98%,高血糖曲线下面积为0.2 d·mmol·L-1,三餐前1h平均血糖分别为4.88±0.57、5.09±0.60、4.90±0.57 mmol/L,三餐后3h平均血糖分别为5.60±0.71、5.70±0.53、5.74±0.61 mmol/L。
[1]周健,贾伟平,喻明等.动态血糖参数正常参考值的建立及临床应用.中华内科杂志.2007;3,46(3):189-192.二、初诊2型糖尿病(1)全天平均血糖为6.5mmol/L,最高、最低血糖为11.8、4.1 mmol/L,血糖波动系数为1.8,血糖波动频次为2次,目标血糖时间比例为93%,高血糖时间比例为7%,高血糖曲线下面积为0.1 d·mmol·L-1,三餐前1h平均血糖分别为:6.7、6.2、6.3 mmol/L,三餐后3h平均血糖分别为7.8、6.9、9.2 mmol/L,三餐后血糖波动幅度分别为:1.1、0.7、2.9 mmol/L。
动态血糖监测ppt课件

葡萄糖氧化酶
Glucose + O2
H2 O2 + Gluconic Acid
H2 O2 0.6 V 2H + + O2 + 2 e -
VCTR
ISIG
葡萄糖
半透膜
细胞间液
葡萄糖氧化酶
葡萄糖酸
2e-
PPT课件Pt 电极 0.6 volts
记录器
8
为了规范事业单位聘用关系,建立和 完善适 应社会 主义市 场经济 体制的 事业单 位工作 人员聘 用制度 ,保障 用人单 位和职 工的合 法权益
目录
➢ 一、背景 ➢ 二、动态血糖监测的简介 ➢ 三、动态血糖监测设备介绍 ➢ 四、动态血糖监测的临床应用 ➢ 五、动态血糖监测期间的护理及患者教育
PPT课件
19
为了规范事业单位聘用关系,建立和 完善适 应社会 主义市 场经济 体制的 事业单 位工作 人员聘 用制度 ,保障 用人单 位和职 工的合 法权益
实时动态胰岛素泵(722、GRT)特点
佩戴3天,监测血糖范围(2.2—22.2mmol/L) 实时显示过去3小时(5分钟一个值)、24小时(20分钟一
个值)的血糖值与血糖趋势图 高低血糖报警,具有血糖快速变化箭头提示 每日至少输入四次指血值(三餐前、睡前)进行校准 将胰岛素泵的数据与动态血糖监测的数据整合于一体,迈
紧凑,小巧,触摸屏
可透过衣物扫描,即可获得数据
无需指血值校准
存储90天葡萄糖数据
扫描仪显示葡萄糖趋势变化箭头
防水设计,可以洗澡游泳(不超过30分钟) PPT课件
18
为了规范事业单位聘用关系,建立和 完善适 应社会 主义市 场经济 体制的 事业单 位工作 人员聘 用制度 ,保障 用人单 位和职 工的合 法权益
糖尿病患者需要了解的血糖曲线(一)

糖尿病患者需要了解的血糖曲线(一)
“血糖”,顾名思义便是血中的糖,血液中的糖主要是葡萄糖,血糖不是恒定不变的,随时都在变化,但是人体存在精细的糖代谢调节机制,让血糖在一定范围内合理波动。
正常人空腹时血糖浓度相当恒定,维持在3.9~6.1毫摩尔/升,在一次摄入大量葡萄糖之后,血糖浓度波动不大,一般不超过9.99毫摩尔/升,人体这种耐受能力称葡萄糖耐量,糖尿病患者的糖耐量受损,进食富含碳水化合物的食物后血糖就容易升高。
正常人血糖曲线是如何的?
让我们看一下图中正常人的血糖波动曲线,在没有进食的情况下,血糖几乎是平稳没有波动地,维持在一个适宜的范围,当我们进餐时,随着食物的消化吸收,血中的葡萄糖量会随之增加,血糖也因此上升,在餐后1小时的时候,血糖一般是较高的,随着机体的调节机制,血糖逐渐下降,在餐后2小时的时候血糖基本回落在基线状态,直到下一次进餐时,血糖才又出现波动。
2型糖尿病患者的血糖曲线
从图中2型糖尿病患者的血糖曲线来看,不仅空腹时血糖的数值高,而且随着餐后血糖的升高,波峰没有那么陡,高血糖所持续的时间较长,而血糖降下来的时间也随之延长,血糖降低的幅度有限,从图中来看,全天24小时机体都处于高血糖状态(图中的黄色区域是血糖的正常范围),因此我们要想办法把血糖降下来,维持正常的血糖水平。
1型糖尿病患者的血糖曲线
糖尿病有不同的类型,有一类糖尿病患者因为其胰岛β细胞被破坏,导致胰岛素(降低血糖的激素)绝对缺乏,被称为1型糖尿病。
正因为1型糖尿病缺乏降血糖的利器——胰岛素,因此他们体内的血糖波动相当大,就像过山车一样,除了耸入云霄的高血糖之外,还有深入低谷的低血糖,因此这类患者需要合理补充外源性的胰岛素,来使血糖趋于正常平稳,减少血糖剧烈波动对机体造成的危害。
动态血糖监测ppt课件

预防低血糖事件
评估治疗效果
对于接受胰岛素治疗的患者,动态血 糖监测可以帮助医生评估治疗效果, 调整治疗方案。
实时血糖监测可以及时发现低血糖事 件,避免出现严重后果。
动态血糖监测的历史与发展
历史
动态血糖监测技术最早在上世纪70年代出现,但直到近年来才得到广泛应用。
发展
随着技术的不断进步,动态血糖监测的准确性和可靠性不断提高,使用范围也 越来越广。未来,随着传感器技术和数据分析技术的进一步发展,动态血糖监 测将会更加精准、智能。
动态血糖监测PPT课 件
目录
• 动态血糖监测简介 • 动态血糖监测的工作原理 • 动态血糖监测的应用场景 • 动态血糖监测的优缺点 • 如何选择动态血糖监测产品 • 动态血糖监测的未来发展方向
01
动态血糖监测简介
定义与特点
定义
动态血糖监测(CGM)是一种 连续、自动的血糖监测方法, 可以提供实时、连续的血糖数
02
动态血糖监测的工作原理
传感器的工作原理
01
02
03
葡萄糖氧化酶反应
传感器表面的葡萄糖氧化 酶会与血糖发生反应,产 生电信号。
电极转换
传感器内部电极将电信号 转换为可传输的数字信号 。
信号输出
数字信号通过无线方式传 输到接收器。
数据采集与传
数据采集
传感器实时采集血糖数据 。
数据传输
数据通过无线方式传输到 接收器。
个性化治疗
未来动态血糖监测将更加个性化,根据患者的具体情况制 定个体化的治疗方案,提高治疗效果和生活质量。
普及化
随着动态血糖监测技术的普及和推广,越来越多的患者将 受益于这种监测方式,为糖尿病的治疗和管理提供更加全 面的支持。
动态血糖仪及未来展望

每日图
每五分钟血糖数据
餐前1小时餐后3小时血糖图
适 应 症
所有已经用药或未用药的糖尿病病人 尤其: 难治性、脆性糖尿病病人 易发生严重 DKA的病人 易发生低血糖的病人 开始胰岛素注射的病人 开始胰岛素泵治疗的病人 评价药物、运动和饮食的效果 新发1型或2型糖尿病病人 IGT病人
将来的系统预期将会为患者提供建议使用的胰岛素剂量供患者批准.2
Paradigm® 512 / 712 胰岛素泵
将来的系统预期将会具备一种高级算法,自动调节血糖控制能力.1
外用人工胰腺
Guardian™ 系统
预期将实时显示葡萄糖的数据,并且当血糖太高或太低时发出报警1
传感器增强系统
下一代 Guardian™ 系统
HGMS System* Future Hospital Glucose Management System
Display System: Bedside IV pole Patient room monitor Central nursing station Infusion Pump Therapy Delivery: Integrated with monitor Existing infusion system Closed-loop Algorithm: Currently under development in external and implantable pump / sensor systems Expanding hospital sensor market Oxygen / SvO2 Lactate (CRM) Ions (Na, K, pH) MULTI-PARAMETER
42
“STRESSFUL DAY – Bad Hair Day”
动态血糖监测ppt课件

动态血糖检测病例分析---4
1. 夜间基础率需要改变 2. 餐前期血糖超出目标范围 3. 餐后血糖的漂移是主要问题 4. 1 和 2 5. 2 和 3 6. 以上所有
雅培实时顺感血糖监测报告
首先
寻找低血糖
其次
寻找高血糖
动态血糖检测病例分析---3
Step 3 Look at post-prandial period
首先
寻找低血糖
其次
寻找高血糖
动态血糖检测病例分析---3
1. 夜间高血糖 – 基础率问题 2. 餐前高血糖 3. 餐后高血糖 4. 早餐前低血糖 5. 午餐前高血糖 6. 1, 4 and 5
还能发现代谢正常人的肝酶ALT水平轻度升高首先 影响夜间血糖,这与肝脏胰岛素抵抗有关。
HbA1c控制比较理想的2型糖尿病患者中,超半数 的患者可表现为血糖波动异常,并导致发生微量 白蛋白尿风险增加,表明血糖波动是2型糖尿病患 者发生微量白蛋白尿的危险因素之一。
MRA无颈动脉斑块的患者中,颈动脉内中膜厚度 与血糖波动正相关,提示2型糖尿病患者血糖波动 水平与亚临床动脉粥样硬化密切相关。
First 寻找夜间低血糖
-问题: 基础率设定太高? -解决: 降低基础率?
Second 寻找夜间高血糖
-问题:基础率设定太低? -解决: 增加基础率?
11.1mmol/L
Step 2 观察餐前血糖
餐前血糖的定义: 在进餐或零食之前的时间 在“餐前”血糖中能看到什么信息?
前一餐注射的大剂量作用还在 前一餐还有残留食物尚未吸收 餐前运动
夜间时段高血糖 餐前值过低 餐后血糖高 锻炼时发生低血糖 饮食不规律/没有完全坚持治疗方案
动态血糖检测病例分析---3
动态血糖图(已加说明)
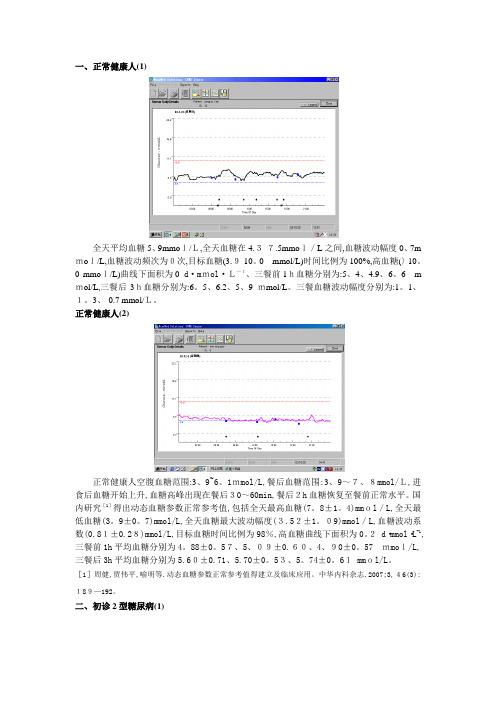
一、正常健康人(1)全天平均血糖5、9mmol/L,全天血糖在4.3-7.5mmol/L之间,血糖波动幅度0、7m mol/L,血糖波动频次为0次,目标血糖(3.9-10。
0mmol/L)时间比例为100%,高血糖(〉10。
0 mmol/L)曲线下面积为0 d·mmol·L—1、三餐前1h血糖分别为:5、4、4.9、6。
6m mol/L,三餐后3h血糖分别为:6。
5、6.2、5、9 mmol/L。
三餐血糖波动幅度分别为:1。
1、1。
3、-0.7 mmol/L。
正常健康人(2)正常健康人空腹血糖范围:3、9~6。
1mmol/L,餐后血糖范围:3、9~7、8mmol/L,进食后血糖开始上升,血糖高峰出现在餐后30~60min,餐后2h血糖恢复至餐前正常水平。
国内研究[1]得出动态血糖参数正常参考值,包括全天最高血糖(7。
8±1。
4)mmol/L,全天最低血糖(3。
9±0。
7)mmol/L,全天血糖最大波动幅度(3.52±1。
09)mmol/L,血糖波动系数(0.81±0.28)mmol/L,目标血糖时间比例为98%,高血糖曲线下面积为0。
2 d·mmol·L-1,三餐前1h平均血糖分别为4。
88±0。
57、5、09±0.60、4、90±0。
57 mmol/L,三餐后3h平均血糖分别为5.60±0.71、5.70±0。
53、5。
74±0。
61 mmol/L。
[1]周健,贾伟平,喻明等.动态血糖参数正常参考值得建立及临床应用。
中华内科杂志.2007;3,46(3):189—192。
二、初诊2型糖尿病(1)全天平均血糖为6.5mmol/L,最高、最低血糖为11。
8、4.1 mmol/L,血糖波动系数为1.8,血糖波动频次为2次,目标血糖时间比例为93%,高血糖时间比例为7%,高血糖曲线下面积为0、1d·mmol·L-1,三餐前1h平均血糖分别为:6。
A血糖监测新思维:动态葡萄糖图谱(AGP)提供胰岛素治疗参考信息

目标葡萄 糖范围
Dunn Timothy C., Crouther Nathan. Assessment of the variance of Ambulatory Glucose Profile over 3 to 20 days of continuous glucose monitoring. 46th European Association for the Study of Diabetes Annual Meeting, Stockholm. September 2010.
治疗
根据AGP图谱的血糖特征,合理选择胰岛素起 始治疗
• 易发生低血糖 • 血糖波动大
基础 胰岛素
预混 胰岛素
• 无严重低血糖风险 • 高血糖暴露 • HbA1c水平高且以餐后血糖升
高为主
根据患者血糖特征选择合适的胰岛素
在临床选择中,应根据每个患者的不同情况,如胰岛功能、HbA1c水平、血糖谱 特点、年龄、肥胖程度、治疗依从性以及低血糖风险等,
AGP图谱由五条曲线和一个范围组成,显示患者一 天的葡萄糖情况缩影
• AGP以简明方式展现了葡萄糖趋势和规律 • AGP表现了患者的日葡萄糖变化,将几天或数周的数据累计叠加到24小时内进行展示; • AGP通过第10、25、50(中位数)、75和90个百分位曲线显示患者一天24小时的葡萄糖情况,这
根据两周后的agp图谱选择起始基础胰岛素治疗并调整剂量目标范围预估hba1c每日均值中位数agp图谱解读?确认高血糖暴露?中位数高于血糖控制目标?血糖水平相对稳定?血糖波动可能由行为方式导致?无低血糖风险调整管理策略?由于不存在低血糖风险在早餐前启动基础胰岛素以降低总体血糖水平?由于扫描式葡萄糖监测采用回顾式cgm通过smbg监测空腹血糖以调整基础胰岛素剂量根据起始胰岛素治疗两周后的agp图谱进一步调整胰岛素方案目标范围预估hba1c每日均值中位数agp图谱解读?血糖暴露降低到目标范围内?血糖波动降低?餐后血糖波动较大?夜间低血糖风险较低调整管理策略?停用格列齐特?调整饮食以减少餐后血糖波动?考虑起始餐前胰岛素注射病例小结高血糖暴露且无低血糖风险起始基础胰岛素餐后血糖波动大调整饮食并起始餐前胰岛素选择胰岛素治疗方案并调整胰岛素剂量进行胰岛素方案转换matthaeisetal
动态葡萄糖图谱的临床解读(完整版)

动态葡萄糖图谱的临床解读(完整版)随着血糖监测技术的不断进步,各类血糖监测设备不断涌现,尤其是扫描式葡萄糖监测(flash glucose monitoring,FGM)的问世,为血糖监测领域带来重大革新。
但目前不同种类的持续葡萄糖监测(CGM)有各自的查看方式、参数指标及图表报告,临床医师在解读数据时有诸多不便,亟需统一的血糖管理报告。
在诊疗常规不断规范的形势下,动态葡萄糖图谱(ambulatory glucose profile,AGP)应运而生。
然而,目前关于AGP 及其指标的解读和分析方法众说纷纭,本文将复习总结国内外AGP的相关文献,对AGP发展史、重要指标、临床意义及图谱分析方法进行阐述。
一、AGP的发展史及定义AGP由Mazze等[1]于1987年首先提出,此后经不断完善,于2001年开始应用于CGM的数据分析,2013年应用于FGM的数据分析。
2016年美国临床内分泌医师学会和美国内分泌学院的血糖监测共识、2017年糖尿病先进技术与治疗国际会议的《CGM国际专家共识》、2018年中华医学会糖尿病学分会血糖监测学组的FGM专家共识以及2019年美国糖尿病学会发布的《糖尿病医学诊疗标准》一致推荐,AGP是血糖监测的标准化报告[2,3,4,5]。
理论上生成AGP至少需要1个完整的24 h血糖监测数据[2],实际上推荐最少采集2周且包含70%~80%以上的可用数据[6],亦或至少10 d 的完整数据[7]。
数据由软件分析,并以图表及指标的形式生成报告。
目前AGP主要包括血糖指标概要(一些标准化的葡萄糖指标)、总葡萄糖图谱、日趋势图以及额外的图表(如不同血糖范围内的时间等)。
AGP可准确直观地反映不同时段葡萄糖的波动、稳定性、暴露水平、高血糖及低血糖等[3,8]。
二、AGP指标介绍AGP中所列举的血糖指标可以反映血糖水平和血糖波动两个方面。
评价整体血糖水平的指标主要是平均葡萄糖、中位数葡萄糖和预估糖化血红蛋白(estimated HbA1c,eHbA1c)。
动态葡萄糖图谱报告临床应用专家共识2023版解读PPT课件

目前市场上存在多种不同品牌和型号的CGM设备,其数据采集、处理和分析方式存在差异,导致结 果可比性差。需要推动行业标准化,统一数据采集、处理和分析标准。
质量控制问题
CGM设备的生产、销售和使用环节需要严格的质量控制,以确保设备的安全性和有效性。包括设备生 产过程中的质量控制、销售前的审批和注册、使用过程中的定期校准和质控等。
。
AGP报告内容
AGP报告通常包括血糖均值、血 糖标准差、血糖变异系数、低血 糖和高血糖事件等指标,以及直
观的血糖波动图谱。
临床应用现状及发展趋势
应用现状
目前,AGP报告已广泛应用于糖尿病患者的血糖管理,尤其 在调整治疗方案、评估治疗效果和预测并发症风险等方面具 有显著优势。
发展趋势
随着CGM技术的不断进步和普及,AGP报告将在更多领域得 到应用,如妊娠期糖尿病管理、糖尿病前期干预等。同时, 基于AGP数据的智能化血糖管理系统也将成为未来发展的重 要方向。
制定个性化预防策略
针对不同患者的血糖波动特点,医生可以制定个性化的预防策略,帮助 患者降低并发症的发生风险。
03
监测治疗效果并调整方案
动态葡萄糖图谱可以实时监测患者的血糖变化,医生可以根据监测结果
评估治疗效果,并及时调整治疗方案,提高治疗效果和患者的生活质量
。
患者教育与自我管理支持
提高患者自我管理能力
目的
本次专家共识旨在规范AGP报告的临床应用,提高血糖管理水平,促进糖尿病 患者的健康管理。
动态葡萄糖图谱概述
AGP定义
AGP是一种通过连续血糖监测( Continuous Glucose
Monitoring, CGM)技术获得的 24小时动态血糖图谱,可反映患
动态葡萄糖图谱报告临床应用专家共识(2023版)解读PPT课件

汇报人:xxx
2024-02-22
目录
CONTENCT
• 引言 • 动态葡萄糖图谱报告概述 • 临床应用专家共识解读 • 动态葡萄糖图谱报告的临床应用 • 报告解读的注意事项与建议 • 结论与展望
01
引言
报告背景与目的
糖尿病的流行现状与挑战
以增强患者对治疗的信心和依从性。
在糖尿病管理中的应用
评估血糖控制水平
动态葡萄糖图谱报告可以作为评估患者血糖控制水平的重 要指标,帮助医生了解患者的血糖波动情况和控制效果。
发现血糖管理中的问题
通过分析动态葡萄糖图谱报告,医生可以发现患者在血糖 管理中存在的问题,如饮食、运动、药物使用等方面的问 题,并据此提出针对性的建议。
加强动态葡萄糖图谱在临床的推广应用
动态葡萄糖图谱作为一种先进的血糖监测手段,应在临床中得到更广泛的应用和推广, 以提高糖尿病的诊疗水平。
提高医生对动态葡萄糖图谱的解读能力
加强对医生的培训和教育,提高医生对动态葡萄糖图谱的解读能力和应用水平。
探索动态葡萄糖图谱在糖尿病管理中的应用价值
进一步研究动态葡萄糖图谱在糖尿病预防、诊断和治疗中的应用价值,为临床提供更多 有效的管理手段。
熟悉动态葡萄糖图谱的生成原理、监测方法和技术特点,有助于准确解读报告内容。
注重动态血糖监测的连续性和全面性
动态血糖监测能够提供连续、全面的血糖信息,解读时应注重整体血糖变化趋势和波动规 律。
结合临床实际情况进行分析
在解读报告时,应结合患者的病史、临床表现、治疗方案等实际情况,进行综合分析和判 断。
对临床应用的建议与展望
100%
指导临床实践
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
一、正常健康人(1)全天平均血糖5.9mmol/L,全天血糖在4.3-7.5mmol/L之间,血糖波动幅度0.7mmol/L,血糖波动频次为0次,目标血糖(3.9-10.0 mmol/L)时间比例为100%,高血糖(>10.0 mmol/L)曲线下面积为0 d·mmol·L-1。
三餐前1h血糖分别为:5.4、4.9、6.6 mmol/L,三餐后3h 血糖分别为:6.5、6.2、5.9 mmol/L。
三餐血糖波动幅度分别为:1.1、1.3、-0.7 mmol/L。
正常健康人(2)正常健康人空腹血糖范围:3.9~6.1mmol/L,餐后血糖范围:3.9~7.8mmol/L,进食后血糖开始上升,血糖高峰出现在餐后30~60min,餐后2h血糖恢复至餐前正常水平。
国内研究[1]得出动态血糖参数正常参考值,包括全天最高血糖(7.8±1.4)mmol/L,全天最低血糖(3.9±0.7)mmol/L,全天血糖最大波动幅度(3.52±1.09)mmol/L,血糖波动系数(0.81±0.28)mmol/L,目标血糖时间比例为98%,高血糖曲线下面积为0.2 d·mmol·L-1,三餐前1h平均血糖分别为4.88±0.57、5.09±0.60、4.90±0.57 mmol/L,三餐后3h平均血糖分别为5.60±0.71、5.70±0.53、5.74±0.61 mmol/L。
[1]周健,贾伟平,喻明等.动态血糖参数正常参考值的建立及临床应用.中华内科杂志.2007;3,46(3):189-192.二、初诊2型糖尿病(1)全天平均血糖为6.5mmol/L,最高、最低血糖为11.8、4.1 mmol/L,血糖波动系数为1.8,血糖波动频次为2次,目标血糖时间比例为93%,高血糖时间比例为7%,高血糖曲线下面积为0.1 d·mmol·L-1,三餐前1h平均血糖分别为:6.7、6.2、6.3 mmol/L,三餐后3h平均血糖分别为7.8、6.9、9.2 mmol/L,三餐后血糖波动幅度分别为:1.1、0.7、2.9 mmol/L。
初诊2型糖尿病(2)初诊2型糖尿病患者凌晨血糖基本正常,空腹及餐后血糖升高,以餐后血糖升高为显著,进餐后血糖峰值延迟。
黄淑玉等研究[2]表明初诊2型糖尿病患者血糖波动规律如下:夜间0~3时均为血糖最低时段,早餐后2 h内均为血糖最高时段,且均有早餐后2 h内血糖>晚餐后2 h 内血糖>中餐后2 h内血糖的特点。
如下图所示。
郎江明[3]等研究发现:新诊断T 2DM患者凌晨3时血糖(6.4±2.8)mmol/L, 24 h血糖最低值(5.1±1.8)mmol/L,分布在凌晨0~3时段,与正常血糖组相比差异无统计学意义(P>0.05);空腹血糖(7.1±2.5)mmol/L,晚上10时血糖(7.8±4.0)mmol/L,24 h血糖最高值(13.9±0.3)mmol/L(分布在早餐后1~2 h),明显高于正常血糖组(P<0.05~0.01);三餐后血糖较正常血糖组明显增高,血糖峰值延迟(P<0.05~0.01)。
[2] 黄淑玉,管晓峰,邹毅.初诊糖尿病和糖调节受损者动态血糖谱及毛细血管血糖的变异分析. 内科急危重症杂志2007年第13卷第6期:297-298.[3]郎江明,陈苹,魏爱生.新诊断2型糖尿病患者24小时血糖的波动特点.中华糖尿病杂志.2005年,13(1):43-45.三、磺脲类药继发失效(SFS)血糖图(1)全天平均血糖为15.7mmol/L,全天最高、最低血糖10.0-22.2mmol/L,血糖波动系数2.7 mmol/L,高血糖时间比例100%,高血糖曲线下面积5.7d·mmol·L-1,早、晚餐前1h平均血糖为:8.9、15.9 mmol/L,早晚餐后3h平均血糖为:6.9、14.2 mmol/L,早、晚餐后血糖波动幅度为:-2.0、-1.7 mmol/L。
全天最大血糖波动幅度为12.2 mmol/L。
磺脲类药继发失效血糖图(2)陈苹[4]等研究发现SFS患者全天高血糖时间段为23.1±0.5小时,低血糖时间段为0小时,目标血糖时间段为1.2±0.6小时;全天血糖最低值9.6±2.8mmol/L,时间分布于凌晨2-6时,全天血糖最高值21.2±1.4mmol/L,时间分布在餐后1-3小时,48%患者三餐后均为血糖最高峰值;早餐前1小时内平均血糖13.8±3.6mmol/L,餐后3小时内平均血糖21.0±3.6mmol/L,中餐前1小时平均血糖17.8±4.2mmol/L,餐后3小时内平均血糖19.6±2.5 mmol/L,晚餐前1小时内平均血糖14.6±4.5 mmol/L,餐后3小时内平均血糖20.0±4.3mmol/L。
SFS患者全天处于慢性高血糖状态,凌晨及空腹血糖明显升高,进食后血糖峰值较初发糖尿病患者进一步延迟,且血糖变化紊乱。
[4]陈苹,魏爱生,王甫能.磺脲类药继发性失效糖尿病患者优降糖敏感试验和动态血糖的波动特点.全国中西医结合内分泌代谢病学术会议论文汇编。
四、无症状性低血糖(1)无症状性低血糖(2)该患者低血糖发生时间段在22:31~次日凌晨3:16,在2.2-3.9mmol/L之间。
低血糖多出现在夜间及凌晨,为无症状性低血糖,患者不能感知低血糖发生。
亦是传统血糖监测方法无法发现的低血糖。
五、黎明现象患者凌晨血糖尚在正常范围,4点开始血糖升高,并且出现空腹高血糖。
空腹血糖为:10.8mmol/L。
六、苏木杰现象患者出现凌晨低血糖,在 2.22mmol/L以下,3点开始血糖升高,并出现空腹高血糖7.0mmol/L。
七、乙肝患者血糖图(1):暂没找到此类患者共同血糖变化特点该患者全天平均血糖7.0mmol/L,全天最高、最低血糖5.3-9.7mmol/L,全天最大血糖波动幅度为4.4mmol/L,血糖波动系数为1.3mmol/L,目标血糖时间比例为100%,三餐前1h 平均血糖为:5.9、7.6、6.7 mmol/L,三餐后3h平均血糖:8.0、8.3、8.1 mmol/L。
三餐后血糖波动幅度为2.1、0.7、1.4mmol/L。
乙肝患者血糖图(2)该患者全天平均血糖14.5mmol/L,全天最高、最低血糖7.9-19.3mmol/L,全天最大血糖波动幅度为11.4mmol/L,血糖波动系数为2.8mmol/L,目标血糖时间比例为6%,高血糖时间比例为94%。
三餐前1h平均血糖为:11.4、6.6、13.7 mmol/L,三餐后3h平均血糖:15.9、6.3、15.6 mmol/L。
三餐后血糖波动幅度为4.5、-0.3、1.9mmol/L。
乙肝患者血糖图(3)该患者全天平均血糖8.0mmol/L,全天最高、最低血糖2.2-13.8mmol/L,全天最大血糖波动幅度为11.6mmol/L,血糖波动系数为2.6mmol/L,目标血糖时间比例为75%,高血糖时间比例为20%,低血糖时间(<3.9mmol/L)比例5%。
高血糖曲线下面积0.4d·mmol·L-1,低血糖曲线下面积0.1d·mmol·L-1。
早餐前1h平均血糖为:7.5 mmol/L,早餐后3h平均血糖10.2mmol/L。
早餐后血糖波动幅度为2.7mmol/L。
八、来得时联用亚莫利、拜糖平治疗前血糖(1)来得时联用亚莫利、拜糖平治疗前血糖(2)治疗前患者血糖水平高,波动大,进餐前后血糖变化紊乱,无规律性。
来得时22U iH qd 亚莫利2mg qd,拜唐苹50mg tid治疗后血糖治疗后,患者整体血糖水平下降,波动减少,恢复三餐前后血糖变化规律,餐后血糖水平控制尚可。
模板:血糖均有明显改善(表1),24小时平均血糖从16.5±2.6mmol/L降至7.9~2.3mmol/L,FPG从11.2±3.6mmogL 降至5.9± 1.6mmol/L,PPG 从18.1±4.9mmol/L降至1O+2.8mmol/L,血糖>10mmol/L时间百分比从62.5±16.6%降至22.3±11.3%,HbA1C从11.8±1.6%降至6.8±1.3%(均P<0.01,表2),低血糖从0增加至5次,未见伴有意识障碍的严重低血糖发生,来得时平均剂量28.1±4.9U/d,诺和龙平均剂量206.6±35.8md餐,患者体重指数无明显变化。
甘精胰岛素是利用基因重组技术合成的长效胰岛素类似物,皮下注射后形成微沉淀,机体吸收延缓,从而作用时间延长,作用平缓和持久,作为基础胰岛素替代治疗更加符合生理性基础胰岛素分泌,能够控制夜间高血糖和黎明现象而不增加夜间低血糖的危险性【1】,对p细胞有改善作用。
1.Daliey G.New Strategies for basal insulin treatment in type 2diabetes mellitus.CKn Ther 2o04,26:889—9O1.瑞格列奈是一种苯甲酸类衍生物,属于非磺脲类口服胰岛素促分泌剂及餐时血糖调节剂。
与胰岛8细胞上的结合位点不同于磺脲类药物,不直接刺激p细胞的胰岛素胞吐作用,这就决定了其具有如下特点:起效迅速,作用时间短,餐时用可模拟生理性胰岛素分泌[2J,有效降低餐后血糖,从而可能在延缓p细胞功能衰减,有效保护p细胞功能,在提高长远疗效上占有很大优势。
2.Owens DR.repaglinide—pran出al glucose regulator:a rlexv class of oral antidiabetic drugs.Diabet Med 1998;15suppl(4):S28.九、唐力治疗前后血糖变化:(1)来得时22U iH qd没有加用唐力唐力治疗前后血糖变化:(2)来得时22U iH qd 加用唐力120mg tid第一天唐力治疗前后血糖变化:(3)来得时22U iH qd 加用唐力120mg tid第二天唐力治疗前后血糖变化(4)患者使用来得时,基础血糖水平控制尚可,三餐后血糖明显升高,加用餐时促泌剂(那格列奈)后纠正胰岛素快速分泌相的缺陷,使患者餐后血糖平稳回落,使患者全天血糖水平整体下降。
