脊柱肿瘤稳定性评分(SINS)
肿瘤缓解疗效评价标准

肿瘤缓解疗效评价标准
肿瘤缓解疗效评价标准(RECIST)是医学界用于评估肿瘤治疗效果的重要标准。
根据这个标准,肿瘤缓解可以分为以下几类:
1. 完全缓解(CR):所有目标病灶消失,无新病灶出现,且肿瘤标志物正常。
这意味着肿瘤已经完全被消除。
2. 部分缓解(PR):目标病灶最大径之和减少至少30%。
这意味着肿瘤体积已经明显缩小。
3. 疾病稳定(SD):目标病灶最大径之和缩小未达PR,或增大未达PD。
这意味着肿瘤大小没有明显的变化。
4. 疾病进展(PD):目标病灶最大径之和至少增加20%,或出现新病灶。
这意味着肿瘤体积已经增加,或者出现了新的肿瘤。
除了以上四类,还有一种情况被称为“无法评估”(NE)。
这通常是由于在规定的时间内无法进行准确的测量,或者患者没有按时进行检查等原因造成的。
在实践中,医生会根据这些标准来评估肿瘤的治疗效果,从而制定出更加合适的治疗方案。
肿瘤退缩分级标准gr

肿瘤退缩分级标准gr
肿瘤退缩分级标准根据不同的评估方法有所不同。
其中,TRG评分标准如下:
Grade 0:肿瘤无退缩(未见纤维细胞)。
Grade 1:轻度退缩(纤维细胞含量低于25%)。
Grade 2:中度退缩(纤维细胞含量在26%-50%之间)。
Grade 3:较好退缩(纤维细胞含量高于50%)。
Grade 4:完全退缩(仅见纤维细胞,未见癌细胞)。
而RECIST评分标准如下:
CR(完全缓解):肿瘤完全消失(影像学判断较难,由术后病理判断)。
PR(部分缓解):肿瘤最长径缩小≥30%。
SD(病情稳定):肿瘤最长径缩小<30%或增大<20%。
PD(病情进展):肿瘤最长径增大≥20%。
以上内容仅供参考,建议及时到正规医院的肿瘤科就诊,以获取专业、准确的评估结果。
癌症相关性疼痛评估中国专家共识(2023版)要点

癌症相关性疼痛评估中国专家共识(2023版)要点国际疼痛学会(IASP)将慢性癌症相关性疼痛(CCRP)定义为由癌症原发或转移,或癌症治疗所引起的疼痛(以下简称癌痛)o不同癌症病人、癌症的不同阶段,其疼痛的病因、病理机制和临床表现均有所不同。
疼痛评估是治疗癌痛的首要环节,准确全面的疼痛评估对制订个体化治疗方案和获得满意的治疗效果至关重要。
目前因规范化癌痛评估体系的缺乏,影响了癌痛病人的治疗效果。
一、癌痛评估概述癌痛评估是癌痛获得合理、有效治疗的前提,必须做到〃首诊评估〃,同时遵循〃常规、量化、全面、动态〃的评估原则。
通过评估做出疼痛诊断,包括疼痛强度(轻度、中度、重度\疼痛病因(肿瘤、肿瘤治疗、肿瘤无关)和疼痛机制及类型(癌症相关神经病理性疼痛、骨转移癌痛、癌性内脏痛和爆发痛λ(-)首诊评估首次接诊癌症病人时必须筛查和评估疼痛。
医护人员要主动询问病人的疼痛病史,相信病人的主诉,鼓励病人充分讲述疼痛的相关感受。
(二)癌痛评估原则1 .常规评估医护人员对癌症病人进行每日1次疼痛评估。
2 .量化评估采用疼痛强度评估量表,量化并记录病人描述的疼痛强度。
3 .全面评估对癌症病人的疼痛情况和相关病情做出全面系统地评估,包括疼痛病因和类型、疼痛发作情况、治疗疼痛情况、重要器官功能、心理和精神状态、家庭及社会支持情况以及既往史(如精神病史、药物滥用史)等。
4 .动态评估持续动态监测、评估癌症病人的疼痛变化情况,包括疼痛评分、治疗效果、不良反应和转归等,有利于滴定和调整镇痛方案。
(三)癌痛评估内容1 .疼痛情况(1)疼痛强度:采用单维度评估工具评估疼痛强度,包括当前的疼痛,过去24小时的平均疼痛、最严重和最轻微的疼痛,以及静息和活动状态下的疼痛等。
疼痛强度评估既是制订治疗方案的依据,更是评价治疗效果的基本手段。
(2)疼痛部位:可能有多个疼痛部位,应评估不同疼痛部位的疼痛强度。
(3)疼痛性质:躯体伤害感受性疼痛为定位明确的钝痛、酸痛、胀痛或锐痛等;内脏伤害感受性疼痛表现为定位模糊的弥漫性疼痛、绞痛,伴或不伴牵涉痛;神经病理性疼痛多数局限在特定的神经支配范围,表现为刺痛、烧灼样痛、放电样痛、枪击样疼痛、麻木痛、麻刺痛、幻觉痛等。
脊髓损伤的评估SCI-评估

• • • • •
C5 C6 C7 C8 T1
• 屈肘肌(肱二头肌,旋前圆 肌) • 伸腕肌(桡侧伸腕长肌和短 肌) • 伸肘肌(肱三头肌) • 中指屈指肌(指深屈肌) • 小指外展肌(小指外展肌)
• • • • •
L2 L3 L4 L5 S1
• • • • •
屈髋肌(髂腰肌) 伸膝肌(股四头肌) 踝背伸肌(胫前肌) 长伸趾肌(趾长伸肌) 踝跖屈肌(腓肠肌、比 目鱼肌)
AIS E 正常感觉或运动肌力
损伤程度与预后
• 损伤程度越重,预后越差。 • 完全性脊髓损伤患者约1%可以在损伤平面 之下恢复功能肌力,而皮肤感觉保留的不 完全性损伤患者,皮肤感觉保留区的肌力 有50%的可能性恢复功能肌力。
尿动力学评定
• 尿动力学是依据流体力学和电生理学的基 本原理和方法,检测尿路各部压力、流率 及生物电活动,从而了解尿路排尿功能及 机制,以及排尿功能障碍性疾病的病理生 理学变化。
注意事项
• 肛门检查主要记录有无完整肛门括约肌以及深部 肛门部的感觉,结果写有或无。 • 只要有深部肛门感觉即可判断为不完全性SCI。 • 完全损伤为最低骶段的感觉和运动缺失,不完全 性提示最低骶段存在部分感觉或运动功能。 • 部分保留带常仅用于完全性损伤,用以记录神经 损伤水平以远还存在部分皮区感觉或肌功能的部 位。并应记录左右侧。
AIS
• 完全性损伤AIS A 最低骶段(S4-5)无感觉和运动功能 • 不完全损伤AIS B 最低骶段(S4-5)存在感觉但无运动 AIS C 在神经损伤水平以下,存在运动功 能, 但是至少50%关键肌力低于3级 AIS D 在神经损伤水平以下,存在运动功能, 但是至少50%关键肌力超过或等于3级
脊髓损伤的评估
脊柱转移瘤评分 Tomita Tokuhashi ECOG-PS Karnofsky WBB分型 SINS
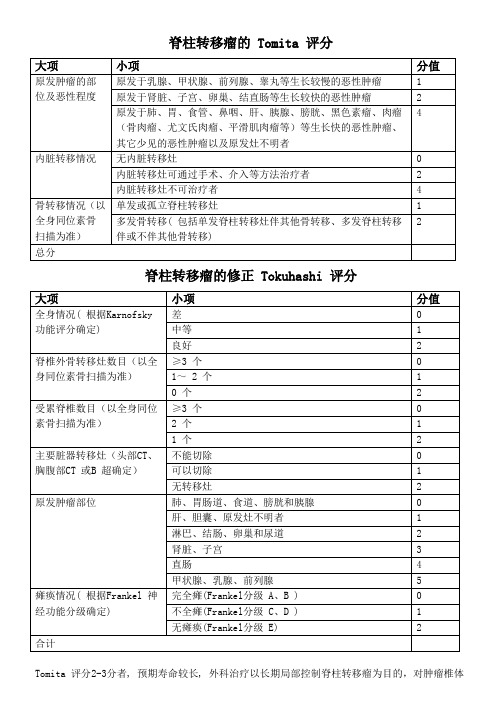
脊柱转移瘤的 Tomita 评分
脊柱转移瘤的修正 Tokuhashi 评分
Tomita 评分2-3分者, 预期寿命较长, 外科治疗以长期局部控制脊柱转移瘤为目的,对肿瘤椎体
采取广泛性或边缘性肿瘤切除术;4-5分者, 以中期局部控制肿瘤为目的, 可行边缘性或囊内肿瘤切除术;6-7分者, 以短期姑息为目的, 可行姑息减压稳定手术; 8-10 分者, 以临终关怀支持治疗为主, 不宜手术。
在Tokuhash i 修正评分系统中, 总分0~8 分、9~11 分、12~15 分, 预示着患者的预期生存时间分别为6月以下、6~12 月、12月以上。
Frankel 神经功能分级:A级,损伤平面以下感觉及运动功能完全消失;B级,损伤平面以下无运动功能,仅存某些感觉功能;C级,损伤平面以下仅存一些无用的运动功能;D级,损伤平面以下存在有用的运动功能,但不完全;E级,感觉、运动及括约肌功能正常。
该分级比较简单,只需要做一般的感觉和运动功能检查就可以完成。
美国东岸癌症临床研究合作组织体能状态评价表(Eastern Cooperative Oncology Group Performance Status, ECOG-PS)
Karnofsky 体能状态评价表
ECOG评分≤ 3,或Karnofsky评分≥ 30,是脊柱转移瘤手术的前提条件。
脊柱转移瘤解剖形态的Tomita分型
脊柱转移瘤解剖形态的WBB分型
脊柱肿瘤不稳定评分(SINS)
(注)以上6个项目积分总和,分值为0-18分。
如总分为0-6分,脊椎稳定;如7-12分,潜在不稳;如13-18分,不稳。
当分值7-18分,建议手术干预。
脊柱转移性肿瘤的评分和局部治疗分析

脊柱转移性肿瘤的评分和局部治疗分析郭春生;柳盛春;陈凯【摘要】目的:对脊柱转移性肿瘤进行评分,并对其局部治疗方法进行有效分析。
方法选取58例脊柱转移性肿瘤患者的临床资料进行分析,对脊柱转移性肿瘤进行评分,并采取相应的治疗措施对患者实施治疗。
结果58例患者中,有52例患者治疗后的病情有所缓解,治疗的总体有效率为89.7%;在实施治疗后Tokuhashi评分也有所提高,即0~8分为20例,9~11分为34例,12~15分为4例;患者手术后半年进行随访,有42例患者生存,患者生存率为72.4%,生存率较高,同时手术过程中没有严重的并发症产生。
结论针对患者单发性转移和脊柱失稳等病情的不同,选择相应的手术方法治疗脊柱转移性肿瘤十分重要,这种治疗方法能够有效的缓解患者的疼痛现象,并对患者的神经功能有着明显的改善,进而有效的提高了患者的生存质量。
【期刊名称】《当代医学》【年(卷),期】2017(023)004【总页数】2页(P36-37)【关键词】脊柱转移性肿瘤;评分;局部治疗【作者】郭春生;柳盛春;陈凯【作者单位】沈阳市胸科医院第一骨科,辽宁沈阳 110044;沈阳市胸科医院第一骨科,辽宁沈阳 110044;沈阳市胸科医院第一骨科,辽宁沈阳 110044【正文语种】中文恶性肿瘤经常会出现病情转移的现象,而脊柱又是恶性肿瘤骨折转移的多见部位,在肿瘤转移中占据一大部分。
其中胸椎受累的患者居多。
脊柱转移肿瘤是目前临床治疗过程中的一个重点和难点。
因此,对脊柱转移性肿瘤进行必要评分,并对患者进行局部治疗就显得极为重要。
文章将选取部分患者的治疗资料进行观察和研究,并将研究结果进行报道。
1.1 临床资料选取2014年1月~2015年1月本院收治的58例脊柱转移性肿瘤患者,其中男32例,女26例。
年龄25~80岁。
患者中,原发病灶的疾病种类分布为:乳腺癌5例,肺癌10例、结肠癌6例,肝癌7例,前列腺癌9例,肾癌8例和食管癌13例。
脊柱肿瘤诊治指南

脊柱肿瘤诊治指南疾病简介:脊柱良性肿瘤(Spinal benign tumors)一般发展较慢,病期较长,患者年轻,除疼痛及压迫神经症状外,多无全身症状,X线片和CT可提供诊断帮助,血沉正常。
脊柱恶性肿瘤则发展较快,病期较短,较快出现神经受压症状,X线片、CT、MRI呈现破坏性骨病变,多为单一病变,多发骨髓瘤,可为多发病变并应做骨髓像检查,血沉可增快。
脊柱转移瘤虽然也呈现骨破坏性病变,但半数以上患者的脊柱转移病变为多发,全身检查多数可发现原发病灶,或有原发灶手术之历史。
分型分期脊柱肿瘤(Spinal tumor)可分为三类,即原发良性骨肿瘤(Primary benign bone tumors)、原发恶性骨肿瘤(Primary malignant bone tumors)和转移瘤(metastases)。
原发良性骨肿瘤与原发恶性骨肿瘤的发病率,大致相等或恶性者较多,美国Mayo医院统计,发生在脊柱和骶骨的良性原发骨肿瘤占全身良性骨肿瘤的5.9%(57/956),而脊柱原发恶性骨肿瘤则占全身恶性骨肿瘤的19.5%(186/9536),我国刘子军等报道,发生于脊柱良性骨肿瘤占全身良性骨肿瘤的4%,恶性骨肿瘤占全身恶性骨肿瘤的9.31%,恶性肿瘤均多于良性者,随着人寿命的延长及检查手段的进展,转移瘤的发生及检出有增加之趋势,转移瘤的数量已超过了脊柱原发恶性肿瘤,因此总的来说发生于脊柱的肿瘤,恶性多于良性。
1.原发良性肿瘤主要有骨样骨病(osteoidosteoma),成骨细胞瘤(osteoblastoma),动脉瘤样骨囊肿(aneurismacl bone cyst),血管瘤(hemangioma),嗜酸性肉芽肿(eosinophilic granuloma),骨软骨瘤(osteochondroma)和良性巨细胞瘤(giant cell tumor)等。
(1)骨样骨瘤和成骨细胞瘤好发于儿童及青年人,男多于女,二者均系成骨性质,发病部位以腰椎和胸椎最多,其次为颈椎和骶椎,约有1/2病变在椎弓或椎板,1/5 发生在小关节,还可发生在横突,其生长造成脊柱不平衡,发生脊柱畸形,脊柱侧弯,有时局部可触及肿物,症状主要为疼痛,突然发病,或慢性发病,服阿司匹林可能缓解疼痛,出现神经受压症状者不少。
脊柱转移瘤Tomita评分及是否手术评估
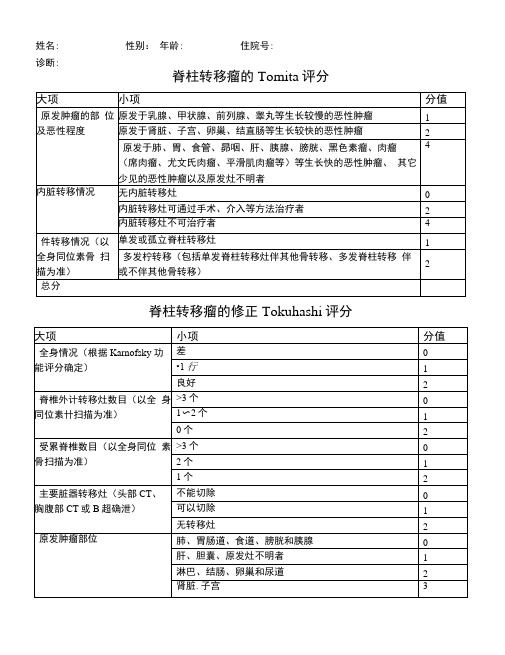
脊柱转移瘤的Tomita 评分脊柱转移瘤的修正Tokuhashi 评分姓名:诊断:性别: 年龄: 住院号:Tomita评分2-3分者,预期寿命较长,外科治疗以长期局部控制脊柱转移瘤为目的,对肿瘤椎体采取广泛性或边缘性肿瘤切除术:4-5分者,以中期局部控制肿瘤为目的,可行边缘性或囊内肿瘤切除术;6-7分者,以短期姑息为目的,可行姑息减压稳世手术:8-10分者,以临终关怀支持治疗为主,不宜手术。
在Tokuhash i修正评分系统中,总分0〜8分、9〜11分、12〜15分,预示着患者的预期生存时间分别为6月以下、6〜12月、12月以上。
4 point = slow growth: Breast ca., Thyroid ca., Prostatic ca., Testicular ca.2 points 二 moderate growth: Renal cell ca., Uterus ca., Ovarian ca., Colorectal ca.4 points 二 rapid growth: examples: Lung ca, Gastric ca., Esophageal ca., Nasopharyngeal ca., Hepatocellular ca.,Pancreas ca., Bladder ca., Melanoma, Sarcoma (osteosarcoma, Ewing sarcoma, Leiomyosarcoma, etc), Other rare ca., Primary unknown metastasis Rare types of the following ca. should be given 4 points as a rapidly growing cancer:①Breast ca.; inflammatory type,(2) Thyroid ca.; undifferentiated type,③ Renal cell ca.; inflammatory type姓名 性别 年龄 病区 床号 住院号 日期美国东岸癌症临床研究合作组织体能状态评价表(Eastern Cooperative 肿瘤学组绩效状况,ECOG-PS)等级描述0 完全活跃,能够无限制地进行所有的疾病前表现。
脊柱脊髓评分

目前常用的脊柱脊髓疾病评分1、Nurick 评分(Nurick- Score)2、改良JOA评分(mJOA-Score)JOA评分有多种改良,因此有多种说法。
包括颈椎病评分,下腰痛颈椎病评分,以及改良的胸椎病评分等。
3、Cooper 脊髓病评分(CMS)4、Prolo 评分5、欧洲脊髓病评分(EMS)6、McCormick 评分为目前常用的脊髓肿瘤评估标准,详细的分级如下:7、Brice-McKissock 评分,此评分主要用于椎管转移瘤的评估。
8、Frankel分级,常用于评价脊髓损伤,由于存在缺陷,现基本上已经弃用。
9、AISA评分10、生活质量评估。
通常使用的有2种,SF-36量表和BI量表。
SF-36:由36 个条目组成, 测量8 个健康概念和1 个健康变化自评。
8 个健康概念包括:①躯体功能(PF); ②躯体健康问题导致的角色受限(RP); ③躯体疼痛(BP); ④总体健康感(GH); ⑤生命活力(VT); ⑥社交功能(SF); ⑦情感问题所致的角色受限(RE);⑧精神健康(MH); 根据各条目不同的权重, 计算分量表中各条目积分之和, 得到分量表的粗积分,将粗积分转换为0 到100 的标准分; 分数越高表示健康状况越好。
BI量表又称颈椎功能障碍指数量表。
NDI 共10 个项目, 包括: 颈痛及相关的症状( 疼痛的强度、头痛、集中注意力和睡眠) 和日常生活活动能力( 个人护理、提起重物、阅读、工作、驾驶和娱乐) 两部分, 由受试对象根据自己的情况填写[4,6]。
具体评定内容详见附录。
每个项目最低得分为0 分, 最高得分为5 分, 分数越高表示功能障碍程度越重;按以下公式计算受试对象颈椎功能受损的程度:颈椎功能受损指数(%) =(每个项目得分的总和/受试对象完成的项目数×5)×100%结果判断: 0—20%: 表示轻度功能障碍; 20%—40%: 表示中度功能障碍; 40%—60%: 表示重度功能障碍; 60%—80%: 表示极重度功能障碍; 80%—100%: 表示完全功能障碍或应详细检查受试对象有无夸大症状。
脊柱肿瘤

手术界限
手术类型 囊内手术 切除范围 在病损内 井下所见达到要求 肿瘤限于边缘 手术方法 保肢 截肢 囊内刮 Nhomakorabea 囊内截肢
恶性骨肿瘤治疗依据
分期 分级 部位 转移 治疗要求 ⅠA 广泛手术:广泛局部切除 G1 T1 M0 ⅠB 广泛手术:截肢 G1 T2 M0 ⅡA 根治性手术:根治性整块切除+其他治疗 G2 T1 M0 ⅡB 根治性手术:根治性截肢+其他治疗 G2 T2 M0 外科分级( grade G);T是指肿瘤侵袭范围,以肿瘤囊和间室为分界 Ⅲ A 肺转移灶切除+根治性切除或姑息手术+其他 G1-2 T1 M1 (Territory,T); M是转移( Metastasis,M)。 ⅢB 肺转移灶切除+根治性解脱或姑息手术+其他 G1-2 T2 M1
Tomita分期
Tomita分期
A 病变局限在椎骨质内 Ⅰ型:单纯前部或后部的原位病灶 (1或2或3) Ⅱ型:前部或后部病灶累及椎弓根 (1+2或3+2) Ⅲ型:前部、后部及椎弓根均受累 (1+2+3) B 病变累及椎骨外 Ⅳ型:累及蛛网膜下腔(任何部位 +4) Ⅴ型:累及椎旁(任何部位+5) Ⅵ型:累及相邻脊椎 M - Ⅶ型:多发或跳跃性病灶
单侧 无
1 0
3 1 0
SINS评分
0~6 分表示稳定,7~12 分表示可能不稳 定,13~18 分表示不稳定。SINS 对潜在的 不稳定或不稳定损伤预测的敏感性和特异性 分别达到 95.7% 和 79.5%。
Tokuhashi修订评分
1990年,Tokuhashi等提出;2005 Tokuhashi等 对评分进行了修正,并制订了Tokuhashi外科修 正评分
转移性脊柱肿瘤评估与治疗
转移性脊柱肿瘤部位
胸椎 70% 腰椎 20% 颈椎 10%
脊柱转移性肿瘤的预后(美国2007年统计)
1年存活率48% 5年存活率为1.5%
治疗目标
治愈孤立转移性肿护神经功能 维持脊柱生物力学稳定 提高生存时间
术前评估和分型-细致
脊柱转移性肿瘤的发展趋势
人口老龄化 原发肿瘤更好的辅助治疗 肿瘤患者生存时间的延长 更多肿瘤患者出现脊柱转移
病理生理
血源性播散:
Batson’s 丛 癌栓播散
直接侵犯
经脑脊液播散
转移性肿瘤的来源
乳腺 (30.2%) 肺 (20.3%) 血液系统 (10.2%) 前列腺 (9.6%) 泌尿系统 (4%)
脊柱转移性肿瘤的评估与治疗
脊柱肿瘤——概述
原发性脊柱肿瘤 发病率比较低
转移性脊柱肿瘤 是原发性脊柱肿瘤的20倍
流行病学
新发生肿瘤患者 120万/年 40% 患者有脊柱转移
10-20%脊柱转移的患者出现神经学症状 20%恶性肿瘤患者首先发现脊柱转移
White AP, Kwon BK, Lindskog DM, Friedlaender GE, Grauer JN. Metastatic disease of the spine. J Am Acad Orthop Surg. 2006 Oct;14(11):587-98.
皮肤 (3.1%) 未知来源(2.9%) 结肠(1.6%) 其它 (18.1%)
Gokaslan ZL, York JE, Walsh GL, McCutcheon IE, Lang FF, Putnam JB Jr, Wildrick DM, Swisher SG, Abi-Said D, Sawaya R. Transthoracic vertebrectomy for metastatic spinal tumors. J Neurosurg. 1998 Oct;89(4):599-609.
六种评分系统在脊柱转移瘤患者预后评估应用中的价值

六种评分系统在脊柱转移瘤患者预后评估应用中的价值韩帅;肖建如【期刊名称】《脊柱外科杂志》【年(卷),期】2013(011)002【摘要】长期以来,有关脊柱转移瘤的治疗存在着诸多争议,关键在于缺乏客观量化的综合评估系统来指导治疗方案的制定,因此,Tokuhashi等[1-2]、Sioutos等[3]、Tomita等[4]、Van der Linden等[5]和Bauer等[6]根据自己的研究结果提出了各自的评估系统,试图作为治疗方式的选择的判断依据,评价的要素一般包括肿瘤定位、患者一般情况、脊柱外骨转移数量、脊柱转移数量、内脏转移及原发肿瘤病理类型、脊髓受压状态等。
但这些评分系统在参数的选择以及各参数所占的比重上差异很大,本文针对目前临床应用相对广泛的评分系统结合文献结果进行综述,以求为脊柱转移癌患者的治疗选择提供一定的指导作用。
【总页数】3页(P115-117)【作者】韩帅;肖建如【作者单位】200433,上海,第二军医大学附属长征医院骨科;200433,上海,第二军医大学附属长征医院骨科【正文语种】中文【中图分类】R681.5【相关文献】1.改良早期预警评分和生理评分系统及危险患者评分对急诊科抢救室患者预后评估的应用价值研究 [J], 卢生芳;郭玉刚;李长风;张成人;韩芸;陈丽芳;艾自胜2.HEART评分和改良早期预警系统评分在急诊胸痛患者预后评估中的价值比较 [J], Yu Longshan;He Zongbao;Wang Gaosheng;Zhang Lianrong;Li Tingting;Xu Ming3.Tomita评分及修正版Tokuhashi评分标准在脊柱转移癌中的应用评价及影响转移癌预后的危险因素分析 [J], 杨斌;宋克亮;孙祥琛;岳斌4.振幅整合脑电图评分系统对胶质瘤患者预后的评估价值 [J], 吴红举;贾东佩;胡科;李春雷5.Tokuhashi修正评分在脊柱转移瘤患者生存时间预测中的价值 [J], 曾建成;宋跃明;刘浩;龚全;李涛;刘立岷;胡云洲;裴福兴;饶书城因版权原因,仅展示原文概要,查看原文内容请购买。
脊柱损伤——TLICS分型

脊柱损伤—TLICS分型——胸腰椎损伤分型与评分简介◆TLICS发表于2015年5月1日。
◆全称为胸腰椎损伤分型与评分(TheThoraco-Lumbar Injury Classification andSeverity score),是针对胸腰段脊柱损伤的分型系统,用于协助临床治疗。
◆与其他分类方式不同,TLICS是一个简单的评分系统,重点描述用以预测脊柱稳定性、将来畸形的情况和进行性神经损害等方面的特征。
◆大部分的脊柱损伤分型系统是基于损伤的机制,并且用以描述损伤发生方式。
◆这些都是在一种前提下,即由于前屈的力量导致脊柱的骨折,所以治疗方法首先应该通过在患者背部放置固定支架或者外科手术校正脊柱于背伸位来解除前屈力量。
◆但是,有些损伤被认为是背伸机制导致的,结果证明是由于俯屈所致,反之亦然。
所以在一部分病例中,这种描述可能会形成一种误导。
◆另一个分型的问题是,例如AO分型,较为复杂,导致不同影像医师间描述存在差异。
◆目前较受欢迎的Denis三柱分型却导致了另一种情况,因为它所用的术语为稳定和不稳定,所以在很多病例中,与外科手术的必要性之间没有很好的相关性。
此外,稳定性含义模糊,可以指骨的稳定性,也可以指神经学上的稳定性或者长期(韧带)的稳定性。
◆这两种常用的分型系统不能系统性的考虑患者神经学状态和用以确定后部韧带复合体(PLC)完整性的MRI检查指征。
◆由于以上原因,脊柱损伤研究小组(Spine Trauma Study Group,STSG)在2005年提出了TLICS分型系统,作为简单、易于使用的工具,用来帮助临床决策,也可替代现有的分型系统。
◆TLICS由三类参数组成:◆1、形态学损伤◆2、后部韧带复合体(PLC)完整性◆3、神经学状态◆每一个参数可评0-4分,总分是三项参数总和,最多为10分。
◆总分值用来建议手术的必要性,大于4分提示需要手术治疗。
TLICS 三种独立参数1形态学短期稳定性压缩性爆裂性横行移位、旋转牵拉性1234X线CT2PLC完整性长期稳定性完整可疑损伤23MRI3神经学状况完整神经根症状脊髓完全损伤脊髓不完全损伤马尾02233体格检查手术必要性0-34>4不手术外科抉择手术◆后部韧带复合体完整性在TLICS系统中起到重要作用,CT检查有时可以确定PLC的损伤,但是有时必须行MRI检查。
肿瘤临床试验最常用的6个英文缩写及对应的含义

肿瘤临床试验最常用的6个英文缩写及对应的含义
OS(Overall Survival,OS):总生存期,直接体现患者的生存获益,是指患者从进入随机分组到患者因任何原因死亡的时间。
ORR(Objective Response Rate,ORR):客观缓解率,通过影像学等评估方式直接体现药物抗肿瘤效果,对比用药前的情况,每次评估根据实体肿瘤的疗效评价标准(Response Evaluation Criteria in Solid Tumors, RECIST )判断肿瘤是否缓解。
简单来说,是根据肿瘤缩小量来判断缓解程度,级别包括完全缓解(CR)、部分缓解(PR)、疾病稳定(SD)或疾病进展(PD),通常在临床试验中,一个患者会有多次评价,最好的那次定义为最佳疗效(Best Overall Response)。
ORR就是最佳疗效达到完全或部分缓解的患者的比例ORR指的是最佳疗效达到完全缓解或部分缓解的患者的比例。
DCR(Disease Control Rate,DCR):疾病控制率,指的是最佳疗效达到完全缓解、部分缓解或疾病控制的那部分患者的比例。
PFS(Progression Free Survival,PFS):无进展生存期,是患者从随机分组到疾病进展或任何原因死亡的时间。
DOR(Duration of Overall Response,DOR):是指患者首次达到完全缓解或部分缓解到疾病进展的时间。
TTP(Time to Progression,TTP):疾病进展时间,从随机分组到疾病进展的时间,不考虑死亡时间。
脊柱肿瘤不稳定SINS评分系统的可行性和可重复性研究

脊柱肿瘤不稳定SINS评分系统的可行性和可重复性研究摘要】:目的:研究脊柱肿瘤不稳定SINS评分系统的可行性和可重复性。
方法:收取我院五名脊柱外科医师,并对五名脊柱外科医师进行脊柱肿瘤不稳定评分系统相关培训,采用SINS评分系统对40例患者进行评分,三个月后实施重复分析。
结果:在可信度结果中,其中疼痛、受累节段的一致性均为极佳,后外侧结构受累程度、椎体塌陷程度、脊柱力线情况一致性均为中度,骨损伤类型一致性较差,为低度,在可重复性结果中,其中疼痛、受累节段的一致性为极佳,后外侧结构受累程度、椎体塌陷程度、脊柱力线情况一致性均为高度,骨损伤类型的一致性均为中度。
结论:SINS评分系统具有较好的可重复和可信度,在脊柱肿瘤治疗决策中极其重要。
【关键词】:脊柱肿瘤不稳定SINS评分系统;可重复性;可行性随着医学不断发展,化疗、放疗、免疫治疗、靶向治疗、手术治疗对肿瘤治疗的水平不断提高,使肿瘤患者生存期不断延长,因此肿瘤骨转移患者逐渐增加,最为常见的部位为脊柱。
而对于脊柱肿瘤手术来说,除了要对患者预后情况、肿瘤原发病灶性质详细了解外,还需评估患者肿瘤节段以及病灶的稳定性。
在临床治疗工作中,由于对脊椎的稳定性缺乏明确定义,同时也缺乏正确标准。
2001年脊柱肿瘤研究组创建了SINS评分系统评估人体脊椎的稳定性,但是一个良好的评分系统需要较好的运用可行性和专业需求[1-2]。
因此,本院对脊柱肿瘤不稳定SINS评分系统的可行性和可重复性进行研究,探讨产生差异的因素,见本文描述。
1资料和方法1.1基线资料收取我院40例脊柱转移癌患者,分析患者的临床资料,临床资料主要包括病理提示的肿瘤类型、基线资料、生存期、治疗方式、术后并发症、随访期,所有患者均签署知情同意书,同意参与本次研究内容,纳入标准;①经穿刺病理学和手术确诊为脊柱转移癌,②所有患者有完整的影像资料、临床数据完整。
观察组;年龄在20~50岁之间,女性患者有20例,男性患者有20例,患者平均年龄为(37.26±1.15)岁。
脊柱肿瘤诊治指南

脊柱肿瘤诊治指南疾病简介:脊柱良性肿瘤(Spinal benign tumors)一般发展较慢,病期较长,患者年轻,除疼痛及压迫神经症状外,多无全身症状,X线片和CT可提供诊断帮助,血沉正常。
脊柱恶性肿瘤则发展较快,病期较短,较快出现神经受压症状,X线片、CT、MRI呈现破坏性骨病变,多为单一病变,多发骨髓瘤,可为多发病变并应做骨髓像检查,血沉可增快。
脊柱转移瘤虽然也呈现骨破坏性病变,但半数以上患者的脊柱转移病变为多发,全身检查多数可发现原发病灶,或有原发灶手术之历史。
分型分期脊柱肿瘤(Spinal tumor)可分为三类,即原发良性骨肿瘤(Primary benign bone tumors)、原发恶性骨肿瘤(Primary malignant bone tumors)和转移瘤(metastases)。
原发良性骨肿瘤与原发恶性骨肿瘤的发病率,大致相等或恶性者较多,美国Mayo医院统计,发生在脊柱和骶骨的良性原发骨肿瘤占全身良性骨肿瘤的5.9%(57/956),而脊柱原发恶性骨肿瘤则占全身恶性骨肿瘤的19.5%(186/9536),我国刘子军等报道,发生于脊柱良性骨肿瘤占全身良性骨肿瘤的4%,恶性骨肿瘤占全身恶性骨肿瘤的9.31%,恶性肿瘤均多于良性者,随着人寿命的延长及检查手段的进展,转移瘤的发生及检出有增加之趋势,转移瘤的数量已超过了脊柱原发恶性肿瘤,因此总的来说发生于脊柱的肿瘤,恶性多于良性。
1.原发良性肿瘤主要有骨样骨病(osteoidosteoma),成骨细胞瘤(osteoblastoma),动脉瘤样骨囊肿(aneurismacl bone cyst),血管瘤(hemangioma),嗜酸性肉芽肿(eosinophilic granuloma),骨软骨瘤(osteochondroma)和良性巨细胞瘤(giant cell tumor)等。
(1)骨样骨瘤和成骨细胞瘤好发于儿童及青年人,男多于女,二者均系成骨性质,发病部位以腰椎和胸椎最多,其次为颈椎和骶椎,约有1/2病变在椎弓或椎板,1/5 发生在小关节,还可发生在横突,其生长造成脊柱不平衡,发生脊柱畸形,脊柱侧弯,有时局部可触及肿物,症状主要为疼痛,突然发病,或慢性发病,服阿司匹林可能缓解疼痛,出现神经受压症状者不少。
