肾脏病学慢性肾小管间质肾炎
肾的检查方法以及测量标准-概念解析以及定义

肾的检查方法以及测量标准-概述说明以及解释1.引言1.1 概述肾的检查方法以及测量标准对于诊断和监测肾脏疾病非常重要。
肾脏作为人体重要的排泄器官,负责排除代谢废物和调节体内水电解质平衡。
然而,由于生活方式和环境等因素的改变,肾脏疾病的发病率逐渐增加。
因此,及早发现和准确评估肾脏功能的变化是至关重要的。
目前,肾脏的检查方法主要包括临床症状观察、尿液分析、血液检查和各种影像学检查等。
临床症状观察是最为常见的初级检查方法,包括尿色、尿量、排尿频率等方面的观察,可以初步判断肾脏是否存在异常。
尿液分析可以通过检测尿液中各种成分的含量,进一步了解肾脏的功能状态。
血液检查则通过检测肾功能相关指标如尿素氮、肌酐等来评估肾脏的过滤和排泄功能。
此外,影像学检查如超声、CT、核磁共振等可以提供更为直观的肾脏形态和结构信息,帮助诊断和评估肾脏疾病。
测量标准是评估肾脏功能变化的依据。
常用的测量标准包括肾小球滤过率(GFR)、血清肌酐浓度、尿液中蛋白质含量等。
GFR是衡量肾脏滤过功能的最可靠指标,血清肌酐浓度则是评估肾脏排泄功能的重要标志。
此外,尿液中蛋白质含量的测量可以反映肾脏的滤过膜通透性,发现肾脏损伤的早期迹象。
总之,肾的检查方法以及测量标准在肾脏疾病的诊断和治疗中起到了至关重要的作用。
通过对肾脏进行全面的检查和准确的测量,可以更早地发现肾脏功能的异常变化,并采取相应措施进行干预和治疗。
在未来,随着医疗技术的不断进步,肾脏的检查方法和测量标准也将会不断完善,为肾脏疾病的早期预防和治疗提供更好的支持。
1.2文章结构文章结构部分的内容可以包括以下内容:本文主要分为引言、正文和结论三个部分。
引言部分首先概述了肾的检查方法以及测量标准的主题,并介绍了本文的目的。
肾脏是人体重要的器官之一,其功能异常可能会引发一系列疾病,因此对于肾的检查方法和测量标准的探讨具有重要的意义。
接下来介绍了本文的结构安排,以及各部分的主要内容。
最后,对整篇文章进行了总结,强调了肾的检查方法和测量标准对于维护人体健康的重要性。
慢性肾小管—间质性肾病

第二节慢性肾小管—间质性肾病慢性肾小管-间质肾病(chronic tubulointerstitial nephro-pathy)实际上是一个临床综合征,它可由许多不同的根底疾病引起。
主要病因有:1.免疫性疾病全身性红斑狼疮、同种移植排异、冷球蛋白血症、sjogren综合征、IgA 肾病、Goodpasture综合征。
2.药物止痛剂、非类固醇抗炎药、环孢素、顺氯氨铂、锂。
3.感染细菌、病毒、真菌、分支杆菌。
4.阻塞性肾病膀胱输尿管返流、机械性梗阻。
5.造血系统疾病镰状血红蛋白病、浆细胞病、淋巴增生性疾病。
6.重金属铅、镉。
7.代谢性疾病痛风、草酸增多症、胱氨酸增多症、高钙血症、钾缺失。
8.结节病’类肉瘤病、结核、Wegener肉芽肿、念珠菌病、药物成瘾性肾病。
9.血管疾病炎症、硬化、栓塞性。
10.遗传性疾病遗传性肾炎、髓质海绵肾、髓质囊性病、多囊肾。
11.地方病Balkan肾病。
12.特发性。
据叶任高报告,我国的慢性肾小管-间质疾病,大多数是由伴尿流梗阻的复杂性慢性肾盂肾炎所致。
本组疾病由于起病多隐匿,肾功能减退逐渐发生,故早期肾损害可能不被认识。
另一个临床常见的错误倾向是将原发病不太明显的慢性肾小管—间质疾病滥诊为非活动性慢性肾盂肾炎。
必需指出,临床上有慢性肾小管-间质疾病表现的病人,必须在病史上或细菌学上(肾脏内有细菌或细菌抗原)有确凿的尿路感染的证据,才能诊断为慢性肾盂肾炎。
据国外资料,不伴梗阻的肾盂肾炎很少引起肾间质的慢性损害。
实际上,大部分慢性肾小管—间质疾病是由药物、代谢性或免疫性疾病引起的。
除特殊类型的慢性肾小管—间质疾病外(如梗阻性肾病、高尿酸性肾脏病等),一般慢性肾小管-间质疾病,其病理和临床表现均有一些相同之处,现将这些通性归纳阐述如下:(病理) 双肾大小不一,表面高低不平,常可见粗或细的疤痕,部分与包膜粘连.上述改变常见于有尿路梗阻的慢性肾盂肾炎或返流性肾脏病。
在无尿流梗阻的慢性肾盂肾炎及其它原因所致之慢性肾小管-间质疾病,双肾大小相等,外形可稍不规则。
慢性肾脏病的定义

慢性肾脏病的定义文章目录*一、慢性肾脏病的定义*二、慢性肾脏病的饮食指导*三、慢性肾脏病的主要原因慢性肾脏病的定义1、慢性肾脏病的定义定义是指肾脏损伤或GFR60ml/min/1.73m2持续3个月。
肾脏损伤(肾脏结构或功能异常)≥3个月,可以有或无GFR下降,可表现为下列异常:病理学检查异常;肾损伤的指标阳性:包括血、尿成分异常或影像学检查异常,GFR60ml/min/1.73m2≥3个月,有或无肾脏损伤证据。
2、慢性肾脏病的诊断慢性肾脏病的诊断可早期发现肾脏病,早期预防肾功能进一步进展恶化。
慢性肾脏病进行性进展,引起肾单位和肾功能不可逆的丧失,导致以代谢产物和毒物潴留、水电解质和酸碱平衡紊乱以及内分泌失调为特征的临床综合征,常常进展为终末期肾衰竭。
3、慢性肾脏病的类型慢性肾脏病包括:肾小球肾炎、肾小管间质性疾病、肾血管性疾病以及遗传性肾脏疾病等多种类型。
我国目前仍以原发性肾小球肾炎较为常见(尤以IgA肾病最为多见),其次为高血压肾小动脉硬化、糖尿病肾病、慢性间质性肾炎以及多囊肾等,但近年来伴随人口老龄化及人们生活方式的变化,糖尿病肾病、高血压肾小动脉硬化的发病率有明显升高。
慢性肾脏病的饮食指导1、供给适量高生物价蛋白质(热氮比为300-400:1),同时补充复方α-酮酸制剂。
蛋白质0.6g/(kg〃d),优质蛋白质占50%以上,选择禽畜肉、鱼、蛋、奶类,不用豆类及其制品、硬果类(如花生、杏仁、核桃等),部分主食可用麦淀粉代替,以减少植物蛋白的摄入。
补充复方α-酮酸制剂(如开同)0.12 g/(kg〃d)。
2、脂肪占热能25~30%,每日胆固醇应低于300mg。
烹调油应选用橄榄油、茶籽油、菜籽油、花生油,20~25g/d。
少食用高胆固醇食物:动物内脏、猪脑、蛋黄、蟹黄、鱼子、淡菜、干贝、鱿鱼、墨鱼、蚬等。
3、注意电解质的变化,特别是血磷和钾。
应根据血钾、血磷选用食物。
血磷偏高时应限制:笋,藕,茨菇,莴苣,蘑菇,香菇,酵母,坚果类,酱油等。
肾小管标志物在慢性肾小球肾炎治疗前后变化的意义

b utCH ( h d n vi sc n ( > 0. 2 ) a o ob ou ha ge P 05) The d c e s I一 ET 1, l M G nd FDP r tsg fc ti h . e r a eofI 6, a— a we e no iniian n t e i a i oup P . 0 nv ld gr ( ' .05) Co lso T he dee m i to e e al e al ubul a k r a igno e,  ̄ . ncu in t r na in ofs v r r n t em r e sc n da s moniora t nd
MG)a dp 一 i o lb l ( MG)b h mmu et r ii t o ,h ir o e e rd t n p o u t F ) )b n 2 m c go ui 陲一 r n y t ei n u b t meh d t ef i g n d g a ai r d c ( I dy bn o P y
l3 检 测 方 法 与 试 剂 白细 胞 介 素 6 I 一) 用 放 射 免 疫 分 _ (I 6 采
析 法 ( 放 军 总 医 院 科 技 开 发 中 心 ) 一 球 蛋 白 ( .MG) 用 解 微 肾小 球 肾炎 的 肾小 管 一 质 的受 损 程 度 , 问 并
S g fc c fc n e f r n l u ul ma ke s e o e a d fe r a me n c o c go e ulne i niian e o ha g o e a t b e r r b f r n a tr te t nti hr ni lm r o phrts X i n , ii e Bi g
慢性肾小球肾炎诊断标准

慢性肾小球肾炎诊断标准
慢性肾小球肾炎是一种常见的慢性肾脏疾病,其诊断标准对于患者的治疗和管
理至关重要。
根据国际肾脏病学会(ISN)和肾脏病学会(RPS)的共同提出的诊
断标准,慢性肾小球肾炎的诊断需要综合临床表现、实验室检查和肾脏活检结果。
下面将详细介绍慢性肾小球肾炎的诊断标准。
首先,慢性肾小球肾炎的临床表现主要包括蛋白尿、血尿、高血压和水肿等症状。
蛋白尿是慢性肾小球肾炎的主要特征之一,通常是持续存在的蛋白尿,尿蛋白定量大于3.5g/24h。
血尿表现为镜下或肉眼血尿,血红蛋白尿和红细胞管型是常见
的实验室检查结果。
高血压和水肿则是慢性肾小球肾炎的常见并发症,需要引起重视。
其次,实验室检查是慢性肾小球肾炎诊断的重要依据。
血清白蛋白水平降低、
血肌酐升高和肾小球滤过率下降是慢性肾小球肾炎的常见实验室检查结果。
此外,免疫学检查也是诊断的重要手段,包括血清免疫球蛋白水平、C3和C4补体水平、抗核抗体、抗双链DNA抗体等指标。
最后,肾脏活检是慢性肾小球肾炎诊断的“金标准”。
通过肾脏活检可以明确
病理类型和严重程度,对于指导治疗和预后评估至关重要。
慢性肾小球肾炎的病理类型包括系膜增生型、膜性肾病、局灶节段性肾小球硬化等,而严重程度则可以通过肾小球硬化、间质纤维化和肾小管间质炎的程度来评估。
综上所述,慢性肾小球肾炎的诊断需要综合临床表现、实验室检查和肾脏活检
结果。
通过全面的评估和诊断,可以更好地指导患者的治疗和管理,提高患者的生存率和生活质量。
因此,对于慢性肾小球肾炎的诊断要有清晰的认识和准确的判断,才能更好地帮助患者应对这一疾病。
慢性间质性肾炎PPT

心理支持与健康教育
了解疾病知识
向患者及家属介绍慢性间质性肾炎的 发病机制、治疗方法和注意事项,提 高患者的认知水平。
增强信心
向患者传递积极、乐观的心态,帮助 其树立战胜疾病的信心。
提供心理支持
关注患者的情绪变化,给予关心和支 持,帮助其缓解焦虑、抑郁等不良情 绪。
指导患者自我管理
教会患者自我监测病情的方法,提高 其自我管理能力,促进康复。
慢性间质性肾炎的治疗
一般治疗
休息与饮食
纠正贫血和电解质紊乱
保证充足的休息,避免过度劳累,根 据病情调整饮食,保证营养均衡。
根据病情需要,补充铁剂、叶酸等造 血原料,以及调整电解质平衡。
控制高血压和蛋白尿
对于高血压和蛋白尿的患者,应积极 控制血压和减少尿蛋白的排出。
对症治疗
01
02
03
利尿消肿
对于水肿明显的患者,可 适当使用利尿剂以减轻水 肿症状。
程度的恢复。
病情稳定
部分患者经过治疗后,病情可以长 期保持稳定,不再进展。
病情恶化
部分患者可能因为各种原因,如未 及时治疗、治疗不当等,导致病情 恶化,最终进展为终末期肾病。
复发与再次治疗
复发
慢性间质性肾炎在治疗后有一定概率 复发,需要定期复查以监测病情变化 。
再次治疗
对于复发的患者,可能需要重新制定 治疗方案,进行再次治疗。
合理饮食
保持低盐、低脂、低蛋白的饮 食习惯,多食用富含维生素和
纤维素的食物。
日常护理
定期检查肾功能
至少每年进行一次肾功能检查,以便及时发 现异常。
控制血压和血糖
高血压和糖尿病是慢性间质性肾炎的危险因 素,应积极控制。
肾脏病病理学知识点

肾脏病病理学知识点肾脏病是指肾脏结构和功能的异常改变,可能导致肾衰竭等严重后果。
了解肾脏病的病理学知识能够帮助我们更好地理解其发生和发展的机制。
本文将介绍肾脏病病理学的一些重要知识点,包括肾小球疾病、肾小管疾病以及间质性肾病等方面。
一、肾小球疾病肾小球是肾脏的基本过滤单位,包括毛细血管团和肾小球囊,起到过滤血液、排除废物和保留有益物质的作用。
肾小球疾病是指影响肾小球结构和功能的疾病,常见的有肾炎和肾病综合征。
肾小球疾病的病理改变通常包括增殖、纤维化和免疫反应等方面。
1. 肾小球增殖性疾病肾小球增殖性疾病是指肾小球内的细胞增殖异常,导致肾小球基底膜增厚和肾小球体积增大的疾病。
典型的增殖性疾病包括IgA肾病和系膜增生性肾小球肾炎等。
病理表现为系膜区和毛细血管内皮细胞增生、基底膜增厚和肾小球体积增大。
2. 肾小球纤维化疾病肾小球纤维化疾病是指肾小球内纤维组织增多,导致肾小球结构和功能受损的疾病。
常见的纤维化疾病包括局灶节段性肾小球硬化和系膜增生性肾小球硬化。
病理上可见肾小球内纤维组织增加、基底膜增厚、肾小球体积缩小以及肾小球滤过膜的破坏等变化。
3. 免疫反应相关疾病免疫反应相关疾病是指肾小球内发生的免疫反应引起的疾病,常见的有IgA肾病和肾病综合征等。
病理改变包括免疫复合物沉积和慢性炎症反应。
在病理检查中,可以通过免疫荧光染色来检测肾小球内的免疫复合物沉积情况。
二、肾小管疾病肾小管是肾脏的排泄单位,主要负责尿液的浓缩和废物的排泄。
肾小管疾病是指影响肾小管结构和功能的疾病,常见的有肾小管酸中毒和肾小管间质疾病等。
1. 肾小管酸中毒肾小管酸中毒是指肾小管对酸碱平衡调节功能异常,导致酸中毒的疾病。
病理上可见肾小管细胞的损伤和功能障碍,尤其是近曲小管和集合管。
常见的肾小管酸中毒分为远曲小管型和近曲小管型。
2. 肾小管间质疾病肾小管间质疾病是指肾小管和间质的病变,可能导致肾小管功能减退和慢性肾脏病。
病理改变通常包括纤维化、炎症细胞浸润和间质水肿。
间质性肾炎

.
23
CTIN起病过程隐匿,肾间质纤维化的程度也不
.
1
肾间质疾病(interstitial nephropathy) 又称间质性肾炎(interstitial nephritis),是由多种病因引起的一组临 床病理综合征,其临床主要表现为肾功能不 全,病理损伤主要累及肾间质和肾小管,不 伴或仅伴轻微的原发性肾小球或肾血管损伤。
.
2
大量的临床与实验研究发现,间质性肾炎并非单 纯影响肾间质,由于肾间质分布在肾小球及肾小 管之间,其中包括血管、淋巴管及神经纤维等多 种与肾功能调节密切相关的组织结构,因此肾间 质与肾小管之间关系十分密切。当肾间质发生病 变时,无论其损伤的严重程度如何,总会对肾小 管功能产生显著影响;肾间质损伤不仅使肾组织 结构大面积受损,其累及的肾小球与肾小管的密 切关系又会影响肾小球滤过滤,因而对肾功能的 影响非常明显。因此,目前间质性肾炎又被改称 为肾小管间质病(tubulointerstitial diseases)或肾 小管间质肾炎(tubulointerstitial nephritis,TIN)
药物相关性TIN和肾小管间质性肾炎-葡萄膜炎综合征:以嗜酸性粒细胞 浸润为主; 感染相关性急性TIN:以淋巴细胞和浆细胞为主,细菌直接感染时以中 性粒细胞浸润为主,病毒感染时以单核细胞浸润为主; 特发性间质性肾炎:以单核细胞、淋巴细胞为主,偶见嗜酸性粒细胞等。
免疫荧光检查:多为阴性。
慢性肾脏病肾穿刺活检病理的应用与结果分析

慢性肾脏病肾穿刺活检病理的应用与结果分析慢性肾脏病(CKD)是一种肾功能逐渐减退的疾病,具有隐匿性、缓慢进展的特点。
肾穿刺活检是CKD诊断的主要手段之一,可以提供病理学诊断和预后评估。
本文旨在探讨慢性肾脏病肾穿刺活检病理的应用与结果分析。
1. 确定CKD的类型和病因CKD可分为原发性和继发性两种类型,原发性CKD包括肾小球疾病(nephritic syndrome)和肾小管间质疾病(tubulointerstitial disease),继发性CKD主要由其他疾病所致,如糖尿病、高血压、风湿性疾病等。
肾穿刺活检可以通过病理学观察来确定CKD的类型和病因,为治疗提供重要的依据。
2. 判断肾功能的程度和预后CKD的进展速度和预后与病损的严重程度密切相关。
肾穿刺活检可以直接观察肾小球的损伤程度和肾小管的病变情况,以此来评估肾功能的程度和预后。
3. 指导药物治疗和手术治疗根据CKD的病变特点和病因,选择合适的药物治疗和手术治疗方案,可以有效地控制病情的进展和症状的缓解。
肾穿刺活检可以提供诊断依据和治疗指导,避免盲目使用药物和手术治疗导致的不良后果。
1. 肾小球病变常见的肾小球病变包括:IgA肾病、膜性肾病、微小病变性肾病、系膜增生性肾炎等。
其中,IgA肾病是最常见的原发性肾小球疾病,其特点是肾小球毛细血管IgA沉积和系膜增生。
膜性肾病主要表现为毛细血管基底膜增厚和电子致密物沉积,常见于继发性肾小球疾病。
微小病变性肾病和系膜增生性肾炎主要表现为肾小球轻微病变和系膜区域增生。
常见的肾小管间质病变包括:急性肾小管坏死、急性间质性肾炎、慢性肾小管间质病变等。
其中,急性肾小管坏死是肾损伤的常见原因,主要表现为肾小管细胞坏死和管腔阻塞。
急性间质性肾炎和慢性肾小管间质病变主要表现为肾小管间质炎症和纤维化。
3. 其他病变除以上病变外,肾穿刺活检还可以发现其他不常见的病变,如肾小球硬化症、局灶节段性肾小球硬化、Fabry病等。
肾病内科肾小管间质性肾炎的诊断和治疗进展

肾病内科肾小管间质性肾炎的诊断和治疗进展近年来,肾小管间质性肾炎(Tubulointerstitial Nephritis,TIN)在肾病内科领域中引起了广泛的关注。
其作为一种非常常见的肾脏病变,对肾功能的损害程度较轻,但长期进展可能导致慢性肾脏病和肾衰竭。
因此,TIN的准确诊断和及时治疗对于预防肾脏功能受损具有重要意义。
一、诊断1. 临床表现TIN的临床特点通常是渐进性的肾小管功能障碍,表现为尿液异常(如多尿、蛋白尿、管型尿等)、血肌酐升高、肾小管酸中毒和电解质紊乱等。
此外,还可能伴随全身症状,如疲劳、食欲不振、恶心、呕吐等。
2. 实验室检查血肌酐、尿常规、肾功能评估以及肾脏组织活检是TIN的重要诊断手段。
血肌酐升高提示肾小管受损,尿液异常表现可以进一步指导诊断。
肾功能评估利用胱氨酸C清除率和尿液比重测定等方法,有助于判断肾小管功能的损害程度。
肾脏组织活检是最直接、最可靠的TIN诊断方法,但手术风险较大,需谨慎选择适应症。
3. 影像学检查除了临床表现和实验室检查,影像学检查如超声、CT和核磁共振等对于TIN的诊断也具有一定的意义。
这些检查可以帮助观察肾脏的形态和大小是否异常,进一步明确病变的范围和程度。
二、治疗1. 去除病因针对引起TIN的潜在病因进行治疗是控制病情的关键。
药物过敏、感染、结石和中毒等因素都可能导致TIN,因此在治疗中要注意排除或针对性治疗这些病因。
2. 肾保护治疗对于TIN患者,保护肾脏功能是治疗的重点。
限制蛋白质摄入、控制高血压、调整电解质紊乱等措施都有助于减轻肾脏负担,延缓病情进展。
此外,补充维生素D、钙剂和碳酸氢盐等药物可以改善肾小管酸中毒和骨质疏松等并发症。
3. 免疫抑制治疗对于自身免疫性TIN患者,免疫抑制治疗是常用的方法之一。
糖皮质激素和免疫抑制剂(如环磷酰胺、硫唑嘌呤等)可抑制免疫反应,减少炎症反应和肾脏损伤。
在使用免疫抑制剂时,需要注意患者的肝肾功能和免疫监测指标等,以避免药物副作用。
肾病内科知识点总结

肾病内科知识点总结引言肾病是指肾脏发生结构或功能异常的疾病,分为急性肾炎、慢性肾小球肾炎、肾小管间质疾病等多种类型。
肾脏是人体重要器官之一,其主要功能包括排泄代谢产物、调节体液平衡、维持酸碱平衡等,因此肾脏疾病对人体健康有着重要影响。
本文将对肾病内科的相关知识点进行总结,以便医生和病人更好的了解和处理肾脏疾病。
一、急性肾炎急性肾炎是一种由各种致病因素引起的急性肾小球肾炎,其特点为急性发病、大量蛋白尿、镜下血尿和水肿。
急性肾炎病情轻重不一,治疗需及时、彻底。
常见的急性肾炎类型包括:丙型肝炎病毒感染引起的急性肾炎、膜性肾病、IgA肾病等。
1. 丙型肝炎病毒感染引起的急性肾炎急性肝炎病毒感染引起的急性肾炎,是由丙型肝炎病毒引起的一种急性疾病,主要表现为肾炎综合征症状。
丙型肝炎的发病机制包括肾小球系膜区免疫复合物的形成及沉积,使肾小球系膜细胞、内皮细胞和系膜细胞发生增生,导致肾小球的炎症和损害。
临床上急性肾炎症状表现为:水肿、高血压、镜下血尿、蛋白尿等。
肾脏病变在丙型肝炎感染患者中的发生率较高,治疗需及时、规范。
2. 膜性肾病膜性肾病是一种常见的肾小球疾病,是一种典型的荨麻疹状肾炎,主要表现为独立的蛋白尿和血尿。
膜性肾膜炎症时,局部毛细血管上皮细胞(肾小球系膜、毛细血管内皮细胞气体提供者)受到损害,使毛细血管通透性增大,蛋白质通过毛细血管壁进入肾小管。
膜性肾病的临床症状为:水肿、蛋白尿、高血压、血尿等。
治疗上应根据病情进行耐药性肾脏病治疗,同时也需要注意观察和处理并发症。
3. IgA肾病IgA肾病是一种常见、多发的原发性免疫性肾小球肾炎。
其发病机制与IgA的肾小球沉积有关,使肾小球系膜发生增生并引起炎症反应,导致相应的临床症状。
IgA肾病的临床表现为:间断性血尿、蛋白尿、高血压并发症等。
对于IgA肾病的治疗需个体化,全面分析病情及临床表现,制定合理的治疗计划,并根据治疗效果及时调整治疗方案。
二、慢性肾小球肾炎慢性肾小球肾炎是肾小球结构和功能长期受损的一类慢性肾脏疾病。
肾脏病学考试试题及答案

肾脏病学考试试题及答案一、单项选择题1. 下列哪种病变主要表现为肾小球丧失选择性通透性?A. 肾小管间质炎B. 急性肾小球肾炎C. 肤肾症D. 慢性肾小球肾炎答案:B. 急性肾小球肾炎2. 以下哪种疾病常导致肾小管功能异常?A. 艾滋病B. 糖尿病C. 肾结石D. 肝硬化答案:B. 糖尿病3. 肾小球滤过膜的主要组成成分是:A. 蛋白质B. 碳水化合物C. 脂质D. 胶原蛋白答案:A. 蛋白质4. 以下哪种疾病可引起肾小管间质炎?A. 输尿管结石B. 乙型肝炎C. 风湿病D. 糖尿病答案:A. 输尿管结石5. 急性肾衰竭的最常见病因是:A. 肾结石B. 肾动脉栓塞C. 药物肾损伤D. 慢性肾小球肾炎答案:C. 药物肾损伤二、简答题1. 请简要解释肾脏病学中的"Nephrotic Syndrome"(肾病综合征)的概念和临床特征。
答案:肾病综合征是一组由肾小球滤过膜破坏引起的临床症状和体征的综合征。
其主要特征包括大量蛋白尿、低蛋白血症、水肿和高脂血症。
常见病因包括膜性肾病、IgA肾病和糖尿病肾病等。
临床上可通过蛋白尿定性、尿蛋白/肌酐比值以及血浆白蛋白浓度等指标来评估和监测疾病进展。
2. 慢性肾脏疾病的常见并发症有哪些?请简要解释其中一个并发症的病理生理过程。
答案:慢性肾脏疾病的常见并发症包括贫血、骨代谢异常、高血压和心血管疾病等。
以高血压为例,其病理生理过程主要是肾素-血管紧张素-醛固酮系统的紊乱。
肾小球受损导致肾小球滤过率降低,进而刺激肾素的分泌。
肾素进入血液循环后可转化为血管紧张素Ⅰ,再经酶的作用转化为血管紧张素Ⅱ,血管紧张素Ⅱ可引起血管收缩和对抗利尿激素,导致体液潴留和血压升高。
三、论述题请详细论述肾小球肾炎的分类、病理变化及临床表现。
答案:肾小球肾炎按病理变化可分为急性肾小球肾炎和慢性肾小球肾炎。
急性肾小球肾炎主要病理变化包括毛细血管内膜增厚、肾小球基底膜肿胀和电子致密物沉积等。
2023年度卫生资格考试大纲---肾内科学考试大纲
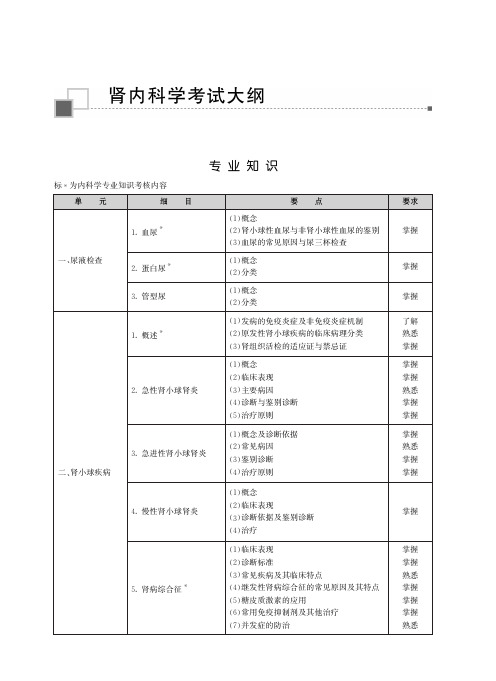
1. 急性肾盂肾炎
(1)感染途径 (2)常见致病细菌 (3)临床表现及特点 (4)尿培养与菌落计数意义 (5)上、下尿路感染的鉴别 (6)抗生素的应用原则
2. 慢性肾盂肾炎
(1)诊断标准、鉴别诊断 (2)反复发作的原因 (3)治疗
续表 要求 熟悉 掌握 熟悉 熟悉 熟悉 掌握 熟悉 掌握 掌握 熟悉
2. 继发性肾小球疾病
二、肾小管间质肾病
3. 遗传性肾小球病 1. 急性间质性肾炎 2. 慢性肾小管间质肾病 3. 管型肾病(多发性骨髓瘤)
细目
(1)急性肾小球肾炎 (2)慢性肾小球肾炎 (3)急进性肾小球肾炎* (4)隐匿性肾小球肾炎 (5)肾病综合征* (6)系膜增生性肾小球肾炎 (7)膜性肾病 (8)局灶节段性肾小球硬化 (9)IgA 肾病 (10)膜增生性肾小球肾炎
(1)糖尿病肾病* (2)狼疮性肾炎 (3)乙型肝炎病毒相关性肾小球肾炎 (4)紫癜性肾炎 (5)肾淀粉样变性病 (6)血栓性微血管病 (7)小血管炎肾损害
Alport综合征
(1)药物过敏性急性间质性肾炎* (2)TINU 综合征
马兜铃酸肾病
4. 肾小管性酸中毒
(1)Ⅰ型肾小管性酸中毒 (2)Ⅱ型肾小管性酸中毒 (3)Ⅳ型肾小管性酸中毒
续表
要求
掌握
了解 熟悉 熟悉 熟悉
熟悉 熟悉 了解
了解 了解 熟悉 熟悉 了解
熟悉 了解 掌握 掌握
熟悉
熟悉 掌握 掌握 掌握
熟悉 掌握 掌握 掌握 掌握 熟悉
熟悉 掌握 熟悉 掌握 熟悉 熟悉
肾内科学考试大纲
专业实践能力
标*为内科学专业实践能力考核内容 系统
单元
一、肾小球疾病
1. 原发性肾小球疾病
慢性肾脏病——全球公共健康的严重挑战(可编辑)

慢性肾脏病——全球公共健康的严重挑战(可编辑)慢性肾脏病全球及中国公共健康的严重挑战中华医学会肾脏病学分会主任委员陈香美慢性肾脏病已经成为全球性公共健康问题国际肾脏病学会预测全球每十人中就有一人患有慢性肾脏病预计2015 年全球约 3600 万人死于慢性肾脏病引起的心血管疾病慢性肾脏病防治是跨越国家民族政治等全球性公共健康问题是无论发达国家还是发展中国家都必须面对的严重挑战一慢性肾脏病概念的提出慢性肾脏病一词最早出现在 2001 年 KDOQI 的《慢性肾脏病贫血治疗指南》2002 年 KDOQI 的《慢性肾脏病临床实践指南》中正式确立了慢性肾脏病的概念分期及评估方法慢性肾脏病概念提出的意义在于?传统的慢性肾功能不全诊断不能涵盖没有肾功能损害或轻度肾功能损害的患者因此不能实现进展性肾脏疾病的早期诊断和早期治疗而慢性肾脏病的提出将进展性肾脏疾病防治的重心从如何治疗提前至早期预防?慢性肾功能不全不易于普通公众和非肾脏病专业医生的理解和认识而慢性肾脏病更为通俗便于动员政府社会公众新闻媒体患者医药卫生工作者等全社会人员共同参与共同防治1二慢性肾脏病防治的国际化由于高血压糖尿病代谢性疾病发病率的上升和人口老龄化慢性肾脏病在全世界范围内发病率明显升高因此慢性肾脏病的防治也必须整合全球的资源避免重复工作以最大效率地改善慢性肾脏病预后提高治疗效果为此2003 年成立了国际性组织 KDIGO Kidney Disease Improving Global Outcome 来自美国加拿大比利时德国澳大利亚和中国王海燕教授的 6 名专家组成了执行委员会相继召开了慢性肾脏病定义分类评价方法和慢性肾脏病是世界共同的公共卫生问题对策和倡议等专题会议确立《KDOQI 慢性肾脏病临床实践指南》作为全球性慢性肾脏病防治的指导性文件并鉴于各国地域民族经济生活习惯等的特异性提出基于国际共同证据制定适合各国特点的行动方针在此基础上英国加拿大澳大利亚欧洲和日本等国也相继制定了本国的慢性肾脏病防治临床指南为促进医务人员卫生部门和政府决策者对慢性肾脏病的重视强化个人和家庭对慢性肾脏病相关知识的了解从而减少这个沉默的杀手型疾病对个人和社会的影响号召及激励全世界为遏制慢性肾脏病做出努力2006 年国际肾脏病学会ISN 和国际肾脏基金联合会IFKF 联合提议将每年3 月份的第二个星期四定为世界肾脏日2006 年 3 月 9 日和2007 年 3 月 8 日国际肾2脏病学会联合各国肾脏病学会在全球范围开展了慢性肾脏病防治的宣传教育并确立 2008 年 3 月 13 日第三个世界肾脏日的主题是令人惊奇的肾脏每天清洁 200 升血液宣传口号是您的肾脏健康吗经过世界各国肾脏病学者的努力慢性肾脏病的防治理念临床指南已经在世界范围得以普及和应用相互交流相互借鉴相互扶持地开展慢性肾脏病防治的国际网络正在形成中华肾脏病学会也积极开展国际合作以防治慢性肾脏病为主题连续 4 年的中日肾科医生研讨会刚刚结束今年又将启动中日韩三国肾科医生研讨会并且近年来多次与国际肾脏病学会联合举办慢性肾脏病医学继续教育项目推动我国慢性肾脏病事业的发展三我国慢性肾脏病防治的问题和对策我国慢性肾脏病防治形式严峻从数个区域性慢性肾脏病流行病学调查结果来看我国慢性肾脏病患病率 10 左右但知晓率尚不足 10我国人口众多造就了我国慢性肾脏病患者数量巨大作为发展中国家限制了防治慢性肾脏病的经济投入社会公众卫生知识的匮乏影响慢性肾脏病早期诊断和早期治疗广大基层医生的慢性肾脏病防治知识也急需提高可以说我国慢性肾脏病防治任务非常艰巨1社会资源尚未整合为整合社会资源有效防治慢性肾脏病2004 年由美3国肾脏病基金会美国肾脏病学会肾脏病医师协会美国移植学会多囊肾财团和美国儿科肾脏病学会牵头联合美国内科学会美国心脏病学会政府机构患者团体等 48 个相关组织成立了美国肾脏理事会针对什么样人群易患慢性肾脏病如何最快速有效地发现慢性肾脏病什么样的患者应给与特殊注意能否预测预后最差的患者什么样的患者医疗费用最多等 10 个问题整合全社会资源开展研究并制定行动规划而在我国目前慢性肾脏病的防治主要还是中华肾脏病学会积极推动其他相关专业学会尚未开展相应工作政府和新闻媒体的主动参与以及社会的重视还远远不足社会资源急需整合2 我国慢性肾脏病的流行病学数据尚不清楚慢性肾脏病的流行病学数据是制定政府防治策略不可缺少的依据为此世界多个国家都开展了慢性肾脏病的流行病学调查美国专门建立了 USRDSUnited StateRenai Data System 收集慢性肾脏病流行病学数据和治疗干预效果日本肾脏病学会也实施了 52 万人群的慢性肾脏病流行病学调查而我国目前报告的慢性肾脏病流行病学调查结果仅仅为几个区域性数据缺乏整体代表性如何获得政府支持联合多个医疗单位开展全国范围的慢性肾脏病的流行病学调查明确我国慢性肾脏病的患病率和危险因素对有效防治我国慢性肾脏病意义重大中华肾脏病学会也即将开展这方面的工作43缺乏适合于中国人的慢性肾脏病防治的临床数据由于各国的地理环境种族和生活习惯的差异慢性肾脏病的基础疾病和肾功能评价方法均有所差异在慢性肾脏病诊断和治疗中正确评价肾小球滤过率非常重要而目前缺乏能在临床广泛应用的肾小球滤过率评价方法虽然 KDOQI 推荐 MDRD 公式评价肾小球滤过率但该公式受人种影响正确应用需要进行依据不同人种加以修饰尽管北京大学附属第一医院组织多中心临床研究提出了我国的 MDRD 修饰公式但是由于该公式中血清肌酐检测是采用比色法进行而我国目前临床上大多采用酶法检测血清肌酐因此限制了该公式在临床上的推广和应用建立能利用酶法检测血清肌酐数值适合于中国人的MDRD 修饰公式是当前亟待解决的问题也是有效开展慢性肾脏病流行病学调查的基础另一方面日本一项 13 万人群 10 年的回顾性研究发现40,69 岁人群肾小球滤过率低于 50mlmin 70,79 岁人群肾小球滤过率低于40mlmin 的情况下肾脏功能才持续性恶化因此日本的慢性肾脏病临床诊治指南中将肾小球滤过率低于50mlmin 作为慢性肾脏病进展的危险因素而不是KDOQI 提出的肾小球滤过率低于 60mlmin 那么中国人能反映慢性肾脏病进展的肾小球滤过率的拐点是多少目前尚不清楚虽然中华肾脏病学会即将推出中国慢性肾脏病临床防治指导意见来规范我国慢性肾脏病的临床诊5治但该指导意见的形成大多是借助国外的临床证据因此难以完全适合中国人的慢性肾脏病临床诊治需要在今后不断获得中国人慢性肾脏病流行病学和临床诊治数据的基础上不断加以完善和修改4 缺少定期检查尿液的措施和面向社会公众的慢性肾脏病的科普宣传不足慢性肾脏病防治的重点在于早期发现和早期治疗而从现有的流行病学资料来看我国慢性肾脏病知晓率尚不足 10其主要原因一是缺少普通公众定期检查尿液的措施二是社会公众缺乏肾脏相关知识在我国无论是幼儿园学校工作单位的体检甚至婚检都没有规定尿液检查项目许多人终生都没有做过尿液检查这是我国慢性肾脏病知晓率低的重要原因因此呼吁政府在制定国民卫生保障体系时重视尿液的检查建立国民定期尿液检查制度是慢性肾脏病的早期发现和早期诊治的重要一步另一方面我国社会公众获得慢性肾脏病相关知识的渠道较少面向社会公众的慢性肾脏病科普宣传不足虽然中华肾脏病学会在 2006 年和 2007 年的世界肾脏日宣传中通过新闻发布会向全体民众发出了关注慢性肾脏病关爱健康让我们行动起来的倡议书提出了关爱健康呵护肾脏及早诊断积极预防和了解您的肾脏您的肾脏健康吗的宣传口号组织全国30 余个省市的肾脏病医务工作者开展了义诊讲座等形式6向广大公众宣传肾脏病的防治常识并借助全国各大报纸网站电台及电视台等新闻媒体以不同的方式大量报道了世界肾脏日宣传活动促进了我国政府社会及全体民众对慢性肾脏病的了解和认识但社会公众对肾脏相关知识仍然相当匮缺许多人将中医肾虚与慢性肾脏病混为一谈如何能经常性利用新闻媒体向社会公众介绍肾脏解剖生理知识宣传慢性肾脏病的危害使公众了解慢性肾脏病的早期诊断和早期防治的重要性提高公众对慢性肾脏病的认识和警惕从而提高慢性肾脏病知晓率和早期诊断早期治疗率是亟待解决的问题有效慢性肾脏病防治的关键是早期预防早期诊断和早期治疗而提高公众对慢性肾脏病的了解和认识是重中之重2008 年的世界肾脏日是 3 月 13 日中华肾脏病学会将于国际肾脏病学会同步开展慢性肾脏病的宣传工作今年的主题是令人惊奇的肾脏每天清洁 200 升血液宣传口号仍然是您的肾脏健康吗目的在于使社会公众了解加深对肾脏功能的认识重视肾脏功能重视慢性肾脏病的危害中华肾脏病学会将组织全国肾脏病医务工作者开展新闻发布会健康知识讲座义诊等多种形式并继续借助新闻媒体宣传世界肾脏日从而进一步加深公众对慢性肾脏病的了解和认识慢性肾脏病的危害是全球性公共健康问题也是我国公共健康的严重挑战关系到我国经济的可持续性发展和7和谐社会的构建因此无论是政府社会新闻媒体还是肾脏病医务工作者肾脏病患者和其家属以及相关专业的医务人员都要重视慢性肾脏病防治要整合社会全部资源动员一切可以参与的力量同心协力努力进取有效提高我国慢性肾脏病知晓率早期诊断率提高慢性肾脏病临床诊治水平降低慢性肾脏病给社会家庭患者造成的危害不仅是政府社会的职责也是医务工作者的神圣责任8您的肾脏健康吗中华肾脏病学会中华肾脏病学会青年委员会对全社会联合倡议书为了引起全球对慢性肾脏疾病及相关心血管疾病的重视2006 年国际肾脏病学会和国际肾脏基金联合会联合倡议把每年 3 月份的第二个星期四设为世界肾脏病日2008 年 3 月 13 号将是第三个世界肾脏病日今年世界肾脏病日的主题是令人惊奇的肾脏宣传口号是您的肾脏健康吗慢性肾脏病是当今威胁世界人民健康的重要疾病在发达国家普通人群的患病率为 65 ,,16,美国慢性肾脏病人数已超过2000 万在我国普通人群中慢性肾脏病的患病率也接近 10,40 岁以上人群高达 187,由此推测中国慢性肾脏病人数有可能超过 1 个亿因此开展世界肾脏病日活动的目的就是为了提高广大公众对肾脏疾病的认识普及肾脏病防治的知识维护人民健康的生活肾脏位于我们的腹部深处约有两个拳头大小其主要工作是从身体的血液中不断清除毒素和多余的水份肾脏每一天滤过和清洁约 200 升的血液数量相当于 1 0 桶饮用水此外肾脏还具有控制人体血压刺激生产红细胞以及保持骨骼健康等重要作用如果肾脏由于各种原9因逐渐失去它的功能就得了我们平时常讲的慢性肾脏病这是一类临床表现沉默的疾病起病时常常不被感觉没有不适症状往往被大家所忽略但是它危害到的人群之多远远超出人们的想象针对全世界不同种族生活在不同地区的人群开展的医学研究都一致显示大约每 10 个成年人中就有 1 人会有某种形式的不同程度的肾脏受损而患有慢性肾脏病的人群死于心脏病和中风的风险更是健康人群的 20 倍以上慢性肾脏病患者的肾脏功能可以在不知不觉中逐步恶化最终到达彻底毁损需要肾脏替代治疗的地步这就是所谓的"终末期肾脏病"又称尿毒症不少病人此时方才就医但为时已晚肾脏功能已无法挽回尿毒症病人必须接受一个新的移植肾或者长期依赖人工肾透析治疗才能得以生存所以与其他危害人类健康的重大疾病相比慢性肾脏病可谓是隐形杀手但幸运的是现代医学完全可以早期发现慢性肾脏病因为检测技术相对容易简单通常定期检验我们的尿液血液和血压就可以显示大部分肾脏问题的早期迹象而一旦知道存在这些问题我们可以通过服用一些治疗药物和改变某些生活习惯来延缓甚至停止慢性肾脏疾病的进展因此早期发现和预防是防治慢性肾脏疾病最有效的方法也可以显著减少心脑血管疾病等导致人类过早死亡的疾病的发生然而迄今为止全球范围内普通10民众对于慢性肾脏病的认识和防治意识远远不足作为肾脏病医务工作者我们要向公众大声疾呼慢性肾脏病就在您的身边和高血压糖尿病一样非常常见而且危害更加隐蔽但是完全可以被早期发现并获得良好的治疗让我们现在就行动起来积极参加世界肾脏病日活动在全国各地进行大范围的慢性肾脏病知识强化普及和宣教我们要让大家明白究竟哪些人群和不良生活习惯容易发生或加重慢性肾脏病进行哪些检查能够早期发现慢性肾脏病慢性肾脏病会造成哪些严重的后果处于危险之中的患者应该进行哪些必要的监测和治疗等等我们期望通过今年,月 13 日第三个世界肾脏病日活动强化个人和家庭对慢性肾脏病的认识自觉做到早预防早发现和早诊治促进全国医护人员卫生部门和政府决策者对慢性肾脏病的重视减少慢性肾脏病这个沉默型杀手对个人和社会的危害为了您和家人的健康请时刻关注您的肾脏您的肾脏健康吗中华肾脏病学会中华肾脏病学会青年委员会二??八年三月十三日11目录1 您知道肾脏位置大小和结构吗2 人的肾脏有哪些主要功能3 什么是肾小球滤过功能如何测定4 慢性肾脏病包括哪些疾病5 为什么近 30 年来慢性肾脏病病人会逐年增多6 哪些人更容易得慢性肾脏病有何危险因素7 您知道自己的肾脏是否健康吗为什么慢性肾脏病不容易早期发现甚至漏诊8 慢性肾脏病有哪些主要症状9 筛查慢性肾脏病一般常用哪些检查方法10 如何判断慢性肾脏病病情的轻重11 为什么慢性肾脏病必须早期防治12 怎样对慢性肾脏病进行早期防治13 合理的营养治疗在慢性肾脏病中的作用14 为什么慢性肾脏病患者要采用低蛋白饮食15 为什么贫血患者要检查肾脏功能慢性肾脏病贫血治疗的意义16 为什么慢性肾脏病病人心血管疾病的危险大大增加如何预防17 慢性肾脏病病人需要看哪些医生为什么说全科12医生是慢性肾脏病的第一线卫士18 为什么慢性肾脏病的诊断治疗是医疗保障体系支持的重点之一19 肾小球肾炎间质性肾炎和肾盂肾炎有何区别20 高血压对肾脏有何危害如何防治21 糖尿病肾病有何危害如何早期发现和预防22 药物毒性对肾脏病有何危害如何预防23 为什么尿毒症病人需要透析治疗和肾移植13一您知道肾脏位置大小和结构吗人体有左右两个肾脏分别位于腰部脊柱的两旁肾脏的外形如蚕豆外缘隆起内缘中间凹陷每个肾脏约长 9-12 厘米宽 5-6 厘米厚 3-4 厘米重 120-150 克两个肾脏的形态大小和重量都大致相似左肾较右肾略大肾脏的主要结构包括1肾小球完成肾脏滤过功能清除体内代谢产物和毒物2 肾小管重新吸收肾小球滤出的有用物质糖氨基酸小分子蛋白质和矿物质等局部分泌某些调节因子排泌某些代谢产物和药物使之清除调节机体酸碱和水的平衡3 集合管和肾盂尿液排出管路参与机体水平衡调节二人的肾脏有哪些主要功能1(生成尿液维持水的平衡肾小球就像筛网一样当血液流经肾小球时体积大的成分如红细胞白细胞血小板蛋白质等不能通过筛网故不能从肾小球滤出仍留在血管内而体积小的成分如水分钠氯尿素糖等能通过筛网经肾小球滤出流进肾小管内这些液体叫作原尿当原尿流经肾小管途中肾小管有重吸收功能99水分被吸收回到体内营养成分几乎也被14全部重新吸收此时只剩下机体的代谢废物和很少的水分就形成了尿液称为终尿人体每个肾脏约有130 万个肾小球每天滤出原尿 180 升形成尿液 18 升左右当人体内水分过多或少时由肾脏进行对尿量的调节保持体内水的平衡2 (排出人体的代谢产物和有毒物质人体进行新陈代谢的同时会产生一些代谢废物如尿素尿酸肌酐等肾脏通过肾小球滤过和肾小管分泌把这些废物从尿液排出体外从而维持正常的生理活动急慢性肾功能不全时肾小球滤过功能减退则会发生代谢废物在体内蓄积引起人体正常生理功能的紊乱3 (调节电解质和酸碱平衡肾脏通过肾小球的滤过肾小管的重吸收及分泌功能排出体内多余的水分调节电解质和酸碱平衡维持内环境的稳定4 (分泌红细胞生成素EPO 促进骨髓造血生成红细胞肾功能不全时促红细胞生成素合成减少就会引起贫血5 (生成活性维生素D 将25 OH 维生素D 转化为23125 OH 维生素D 调节体内的钙磷代谢维持骨骼2 3的正常结构与功能而且还参与免疫功能的调节肾功能不全时就会引起活性维生素D不足6 (分泌血管活性物质分泌肾素血管紧张素前列腺素等在血压的调节中发挥重要作用慢性肾病时15上述血管活性物质可出现失调引起血压升高7 (激素的降解与灭活肾脏也是多种激素的降解灭活的场所如胰岛素甲状旁腺激素胰高血糖素降钙素等许多激素均在肾近端小管细胞降解当肾功能不全时这些激素的生物半衰期明显延长导致体内蓄积并可引起代谢紊乱此外肾脏分泌多种细胞因子,生长因子在调节生命活动中发挥重要作用三什么是肾小球滤过功能如何测定肾小球滤过功能是指循环血液经过肾小球毛细血管时血浆中的水和分子大小不同的溶质滤入肾小囊形成超滤液原尿的功能即肾脏清除代谢产物毒物和体内过多的水分的功能评价肾小球滤过功能主要是检测肾小球滤过率GFR 临床常用的方法包括以下方法1(血清肌酐浓度sCr 清晨空腹抽血化验正常值男性 06,12 毫克分升mgdl 或53,106 微摩尔升μmolL 女性 05,10 毫克分升mgdl 或44,88微摩尔升μmolL肌酐是体内肌肉组织代谢产物经血循环到达肾脏从肾小球滤过后再从尿中排泄当肾小球滤过功能明显下降往往下降 50左右时血肌酐浓度就会开始升高16由于血清肌酐浓度受体内肌肉容积的影响故血清肌酐水平个体差异较大例如青壮年男性运动员体力劳动者肌肉发达或进食大量瘦肉者血清肌酐浓度相对偏高女性长期卧床者老年人体力活动很少肌肉萎缩者则血清肌酐偏低因此对于老年人体瘦者长期卧床者尽管血肌酐水平仍在正常范围实际肾功能可能已有轻度降低2 (肌酐清除率Ccr 正常值 90 ? 1080-100毫升分钟mlmin Ccr 能较早地反映肾小球滤过功能损害程度在多数成人中当 Ccr 下降 50左右时血清肌酐才会开始升高但由于血清肌酐水平个体差异较大而且 Ccr 各种计算方法均可能有一定误差多数往往容易偏低因此不能仅仅通过一次 Ccr 结果来评价肾功能3 (同位素法测 GFR 根据核素肾动态显象可测出双侧肾脏各自的 GFR 但其结果受同位素衰减以及操作人员经验的影响也存在一定局限性正常值一般 90 - 100 毫升分钟4 (血清尿素氮浓度 BUN 正常值 6,20mgdl 29,75mmolL BUN 在反映肾小球滤过功能方面有一定参考价值但影响因素较多因此不能仅仅通过血中 BUN浓度判断患者肾功能17四慢性肾脏病包括哪些疾病慢性肾脏病包括肾小球肾炎肾小管间质性疾病肾血管性疾病以及遗传性肾脏疾病等多种类型我国目前仍以原发性肾小球肾炎较为常见尤以 IgA肾病最为多见其次为高血压肾小动脉硬化糖尿病肾病慢性间质性肾炎以及多囊肾等但近年来伴随人口老龄化及人们生活方式的变化糖尿病肾病高血压肾小动脉硬化的发病率有明显升高五为什么近 30年多来慢性肾脏病病人逐年增多流行病学调查表明近 30 年多来慢性肾脏病已经成为一个威胁全世界公共健康的主要疾病之一从近几年的统计来看在发达国家中如美国和荷兰普通人群中约有 65,10患有不同程度的肾脏疾病其中美国的肾脏病病人数已经超过 2000 万医院每年收治肾脏病病人高达 100 多万而得了肾脏病未去就医的人数要比收治的病人数大得多中国目前尚无详实的慢性肾脏病流行病学调查数据初步结果显示40 岁以上人群慢性肾脏病的患病率约为 8,9其结果令人震惊为什么慢性肾病患病率高居不下病人数量逐年增多呢18主要原因是随着物质生活和工作条件的改善人们的生活方式发生了一些不合理的变化如某些营养素碳水化合物脂肪食盐等进食过多体力活动过少同时由于工作压力加大精神紧张度过高睡眠不足以及吸烟酗酒各种环境污染等因素使得糖尿病高血压高血脂高尿酸肥胖等代谢性疾病以及继发于上述代谢性疾病的慢性肾病患病率日渐升高其次各种感染肝炎结核病艾滋病血吸虫病等免疫介导的原发或继发性肾病的发病率仍然较高尤其在发展中国家是这样除上述原因外滥用药物或不规范用药所致的药物性肾损害也是肾病逐年增多的另一个不可轻视的原因如止痛剂马兜铃类药物等当然随着社会的发展人类寿命的延长人口老龄化日趋明显老年人 65 岁各器官功能随年龄增长而逐渐呈现退化趋势这样就使老年尤其是高龄 80 岁。
肾脏病学简答题总汇(高频考点)

肾脏病学简答题总汇(高频考点)1. 什么是尿毒症?尿毒症是指肾功能严重受损,无法排除体内代谢产物、调节水电解质和酸碱平衡的疾病。
2. 肾小球肾炎有哪些类型?肾小球肾炎包括急性肾小球肾炎、慢性肾小球肾炎、系膜增生性肾小球肾炎等类型。
3. 什么是肾功能不全?肾功能不全是指肾脏无法完全履行排泄代谢产物和调节体液平衡的功能。
4. 肾移植术后需要注意哪些问题?肾移植术后需要注意免疫抑制治疗、感染预防、药物副作用等问题。
5. 什么是肾功能评估?肾功能评估是通过检查血清肌酐、尿素氮、尿量等指标来评估肾脏的排泄功能。
6. 什么是肾小管酸中毒?肾小管酸中毒是指肾小管对酸性物质的排泄能力减退,导致体内酸碱平衡失调。
7. 为什么高血压会引起肾脏病变?高血压会增加肾小球的过滤压力,长期高压作用下对肾脏造成损害,最终导致肾脏病变。
8. 什么是肾病综合征?肾病综合征是指以蛋白尿、低蛋白血症和水肿为特征的一组疾病综合征。
9. 肾衰竭有哪些症状?肾衰竭的症状包括尿量减少、氮质血症、贫血、骨痛等。
10. 肾小管功能障碍有哪些症状?肾小管功能障碍的症状包括多尿、多饮、低血磷、高尿pH值等。
11. 什么是肾结石?肾结石是由尿液中的矿物质结晶形成的固体物质,在肾脏内形成结石。
12. 肾脏损伤的治疗方法有哪些?治疗肾脏损伤的方法包括控制病因、药物治疗、透析治疗、肾移植等。
13. 什么是IgA肾病?IgA肾病是一种以IgA沉积在肾小球内为特征的慢性肾小球肾炎。
14. 何谓肾小管间质性肾炎?肾小管间质性肾炎是一种以肾小管和肾间质的炎症为主要特征的肾脏疾病。
15. 肾上腺素能与肾脏有何关系?肾上腺素是由肾上腺分泌的激素,它能够影响肾小球的血液供应和肾小管的离子转运。
16. 肾功能不全的危险因素有哪些?肾功能不全的危险因素包括高血压、糖尿病、高尿酸血症、肾结石等。
17. 什么是肾上腺髓质腺瘤?肾上腺髓质腺瘤是肾上腺髓质组织发生恶性肿瘤的一种类型。
中医辩证治疗慢性间质性肾炎

中医辩证治疗慢性间质性肾炎发表时间:2012-09-07T17:21:56.310Z 来源:《中外健康文摘》2012年23期供稿作者:海卫华[导读] 治法:清热解毒,利尿养阴。
海卫华 (黑龙江中医药大学附属第二医院150001)【中图分类号】R256.5【文献标识码】B【文章编号】1672-5085(2012)23-0411-02【关键词】辩证治疗慢性间质性肾炎慢性间质性肾炎,亦称慢性肾小管间质性肾炎,是一组以肾小管萎缩和间质纤维化、炎症病变为突出表现的疾病,相应的肾小球及血管病变较轻微。
临床上早期以肾小管功能损害为主要表现,到疾病发展后期则表现为慢性进展性肾功能衰竭。
本病起病多隐匿,病程迁延,早期易被误诊和漏诊。
导致慢性间质性肾炎的原因很多,包括免疫机制、感染、中毒、代谢紊乱、尿流的机械梗阻、新生物和遗传因素等均可导致。
肾小管、间质损害,所以说它也是一种临床病理综合征。
其中以慢性肾盂肾炎及药物引起的慢性间质性肾炎为多见。
1 中医辨证1.1 辨证要点(1)辨病机:本病的发生基于先天不足,体质薄弱,感受湿热之邪;或其他脏病及于肾,使湿热内蕴,肾之脉络受损,膀胱气化不利;或久服止痛之剂,服用肾毒性药物,瘵虫内侵,损伤肾阴。
本病的外邪主要为湿热之邪,湿邪侵袭日久损伤脾胃阳气而发为脾肾阳虚;内因为肾精亏虚,不能主骨生髓化生气血,肾阴虚水不涵木而致肝肾阴虚;脾虚不能运化水谷,气血生化乏源,日久而成气血亏虚之象。
脾失运化,肾失开阖,水湿浊毒内停不得排泄,下为小便不通,上则扰胃而致恶心呕吐成关格危候。
(2)辨虚实:本病总属虚实错杂,本虚标实,故其辨证首当明辨虚实。
初期湿热下注,或毒邪伤肾,或其他脏病及于肾,以邪实为主,当辨湿、热、毒的偏盛;病至后期,肾脏虚损较甚,累及肝脾,肝血不足,脾肾虚弱,气阴两伤,以本虚为主,但需辨气虚、血虚、阴虚、阳虚之各异。
病程久延,肾气衰败,浊毒内生,肝风内动,则以本虚标实为主,预后不良。
慢性间质性肾炎

慢性间质性肾炎慢性间质性肾炎(chronic interstitial nephritis),又称慢性肾小管间质性肾炎(chronic tubulointerstitial nephritis),是以慢性肾小管间质性损害为主的肾间质疾病,病理表现以肾间质纤维化、间质单个核细胞浸润和肾小管萎缩为主要特征,起病初期可无肾小球和血管受累,晚期则有不同程度肾小球硬化。
临床以肾小管功能障碍为主,表现为尿浓缩功能障碍、肾小管酸中毒或Fanconi 综合征、低钾血症等,罕见水肿、大量蛋白尿和高血压,晚期表现为慢性肾功能不全。
慢性间质性肾炎可由急性间质性肾炎演变而来,也可无急性炎症过程。
疾病病因慢性间质性肾炎可由多种病因所致,包括如下:①遗传性疾病:如家族性间质性肾炎、多囊肾、髓质囊性病变及遗传性肾炎;②药物性肾病:非甾体抗炎药、马兜铃酸类药物、环孢素及顺铂等引起的肾损伤;③尿路疾病:梗阻性肾病、返流性肾病;④感染性疾病:各种病原体所致的慢性肾盂肾炎;⑤重金属中毒:如铅、镉、锂中毒;⑥物理性损害:如放射性肾病;⑦系统性疾病:免疫性疾病(系统性红斑狼疮、干燥综合征、冷球蛋白血症、慢性移植排斥反应)、代谢性疾病(尿酸性肾病、高钙血症肾病、低钾性肾病)、血液病(多发性骨髓瘤、轻链沉积病)等系统性疾病可引起慢性间质性肾炎。
发病机制慢性间质性肾炎发病机制研究如下:肾小管间质损伤机制肾小管上皮细胞损伤是介导间质纤维化的主要始动机制,因病因不同,肾小管间质损伤的机制也不同。
(1)免疫损伤:免疫复合物沉积、抗肾小管基底膜(tubular basement membrane,TBM)抗体和细胞介导的免疫反应均参与肾小管间质的损伤。
药物、某些内毒素等可作为半抗原结合于TBM,引起针对TBM 成分的免疫反应。
自身免疫性疾病时循环免疫复合物沉积于肾间质,导致肾小管上皮细胞损伤。
抗肾小管基底膜肾炎中的抗TBM 抗体可直接损伤肾小管上皮细胞。
什么是慢性肾脏病

什么是慢性肾脏病慢性肾脏病指肾损害,包括病理、血、尿、影像学异常≥3个月者。
据《慢性肾脏病及透析的临床实践指南》制定慢性肾脏病定义标准:1.肾脏损伤(肾脏结构或功能异常)≥3个月,可以有或无肾小球滤过率(GFR)下降,可表现为下面任何一条:(1)肾脏病理学检查异常;(2)肾脏损伤的指标包括血、尿成分异常或影像学检查异常。
2.GFR<60ml/min/1.73m2≥3个月,有或无肾脏损伤证据。
只要符合上述定义标准中的1条就是慢性肾脏病。
慢性肾脏病包括哪些疾病?慢性肾脏病包括:肾小球肾炎、肾小管间质性疾病、肾血管性疾病以及遗传性肾脏疾病等多种类型。
我国目前仍以原发性肾小球肾炎较为常见(尤以IgA肾病最为多见),其次为高血压肾小动脉硬化、糖尿病肾病、慢性间质性肾炎以及多囊肾等。
但近年来伴随人口老龄化及人们生活方式的变化,糖尿病肾病、高血压肾小动脉硬化的发病率有明显升高。
大多数慢性肾病患者早期可完全没有症状或者症状较少,随着病情的进展,可逐渐出现不同程度的各种症状。
早期可表现为经常疲劳、乏力,眼睑、颜面、下肢(尤其踝关节)水肿,尿中大量泡沫,尿色异常,排尿疼痛或困难,夜间排尿次数增多。
出现肾功能不全时,慢性肾病的各种症状逐渐明显,出现疲倦乏力、食欲减退、恶心呕吐、腰痛、夜尿增多、全身水肿、血压升高、呼气带尿味、骨痛、皮肤瘙痒、肌肉震颤、手脚麻木、嗜睡、反应迟钝等表现。
化验检查可发现贫血、血清肌酐和尿素氮浓度升高等。
进入尿毒症晚期时,上述各种症状继续加重,导致心、肝、肺等多脏器功能衰竭,死亡率很高。
慢性肾脏病已经成为全球性公共健康问题,其患病率和病死率高,并明显增加心血管疾病的危险性,产生巨额的医疗费用。
中西医结合防治慢性肾脏病的思路和方法是:(1)加强单病种优化方案的研究;(2)加强确有疗效的新药开发研究;(3)加强中医药治疗肾脏病作用机制的研究;(4)加强有毒中药肾损害的机制及防治研究;(5)利用系统生物学的方法,探索中医肾本质的研究;(6)组织编写《慢性肾脏病中西医结合防治指南》;(7)大力宣传,重视普查,早期预防。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
• All toxic nephropathies are related to the cumulative effects, more frequently with advancing age.
Injury, necrosis Injury,breakage
chronic +~++ +~++
+~++++ atrophy thickeness
Pathophysiology
• Chronic tubulointerstitial nephritis is characterized by interstitial scarring, fibrosis, and tubule atrophy, resulting in progressive chronic renal insufficiency.
primary glomerulopathies, sarcoidosis, vasculitis, antineutrophil cytoplasmic antibody [ANCA]–associated vasculitides, Wegener granulomatosis, and chronic transplant nephropathy) • Neoplasia (eg, myeloma, leukemia, amyloidosis) • Metabolic diseases (eg, hypercalcemia, cystinosis, potassium depletion, hyperoxaluria) • Genetics (eg, Alport syndrome, medullary cystic disease) • Miscellaneous (eg, Balkan endemic nephropathy, Chinese herb/aristolochic acid nephropathy)[5, 6]
Chronic Tubulointerstitial Nephritis
CHENG KAIYUAN
• Chronic TIN is a frequent cause of ESRD, characterized by the clinical manifestation of tubular dysfunction and progressive chronic renal failure and pathological changes of tubular atrophy, inflammatory cell infiltration of interstitial nephritis and fibrosis.
Content
• Epidemiology • Etiology • Pathophysiology • 诊断 • 治疗 • Prognosis
Epidemiology
• Primary tubulointerstitial diseases (ie, diseases of the renal tubules and interstitium sparing the glomeruli) constitute 10-15% of all kidney diseases both in the United States and around the world.
Pathophysiology
TGF-β
+
-
production
degradation
collagen
fibrogenesis
*
*
*
Kidney biopsy. This image shows chronic tubulointerstitial nephritis. The interstitium is expanded by fibrosis, with distortion of tubules and periglomerular fibrosis. Glomeruli do not show pathologic changes (hematoxylin and eosin, 20 X).
Acute vs Chronic
Morphology features
interstitium
Cell infiltration
edema
fibrosis
tue
morphology
glomerulus
vessel
acute +~++++ +~++++
• Activation of nuclear transcription factors, such NFκB in injured kidney cells, with consequent transcription and release of proinflammatory cytokines into the interstitium, appears to be a major mechanism
• Metabolic disorders--younger individuals.
Etiology
• Drugs (eg, analgesics, lithium, cyclosporine, tacrolimus) • Heavy metals (eg, lead, cadmium, mercury) • Infection(acute pyelonephritis) • Obstructive uropathy, nephrolithiasis, reflux disease • Immunologic diseases (eg, lupus, Sjögren syndrome,
