颅底骨质破坏2讲义资料
合集下载
医学课件外科学各论颅脑损伤02第二节 颅骨损伤

(二)颅中窝骨折 (fracture of middle fossa)
部位:蝶骨、颞前。 特点: 1、鼻出血, 2、脑脊液鼻漏或脑脊液耳漏, 3、颅内积气 4、神经损伤:第Ⅱ、Ⅲ、Ⅳ、Ⅴ、Ⅵ、Ⅶ、Ⅷ脑神
经、垂体损伤。 5、血管损伤:①颈内动脉海绵窦瘘→搏动性突眼及
颅内杂音;②破裂孔或颈内动脉管处的破裂→ 致命性鼻耳出血。
性脑损伤处理。
Hale Waihona Puke 二、 颅底骨折 根据发生部位可分为:颅前窝、颅中窝、 颅后窝骨折三类。颅底骨折常伴有额颞极 的脑挫伤、继发血肿及颅神经、血管或血 窦损伤。
(一)颅前窝骨折 (fracture of anterior fossa)
部位:眶顶和筛骨。 特点: 1、鼻出血, 2、皮征:眶周广泛瘀血斑(“熊猫眼”征), 3、脑脊液鼻漏, 4、颅内积气 5、神经损伤II、III。
脑脊液漏→葡萄糖定量来确定。 X线片可显示颅内积气,显示30%-50%骨
折线; CT检查可显示更多的骨折线,可诊断有
无视神经管骨折有无脑损伤。
治疗
1、颅底骨折本身无需特别治疗,重点观察 有无脑损伤及处理脑脊液漏、颅神经损伤 等合并症。
2、脑脊液漏时,不堵塞,不冲洗,不腰穿, 避免用力咳嗽、打喷嚏和擤涕,抗生素防 感染。如超过1个月仍未停止漏液,行手术 修补。
颅内积气治疗前后
颅内积气治疗前后
颅内积气治疗前后
(三)颅后窝骨折 (fracture of posterior fossa)
部位:颞骨、枕骨。 特点: 1、皮征:乳突部皮下瘀血斑(Battle征)、枕下
部肿胀及皮下瘀血斑; 2、神经损伤:第Ⅸ-Ⅻ脑神经。
诊断
颅底骨折的诊断及定位,主要依靠上述临 床表现来确定。
(外科学课件)颅脑损伤2-ppt

骨折累及颞骨岩部后外侧时, 伤后1—2日出现乳突部皮下瘀血 斑 , 又 称 Battle 征 。
骨折在基底部,有枕下淤血 肿胀。
骨折在枕骨大孔处可有后组
颅神经的损害。
Dr Brainnet
颅底骨折的诊断
主要依靠临床症状 1.脑脊液漏诊断
(血糖试纸-红色阳性) 2.CT扫描可确诊。
颅底骨折X线拍片时只有三分之一颅底 骨折成阳性,三分之二的颅底骨折拍片显示 不清。 3.十二对颅神经的检查
(外科学课件)颅脑损伤2-ppt
Dr Brainnet
流行病学
颅脑损伤发生率3‰,次于四肢伤居第二位, 其死亡率(25%)和致残率高,居第一位。
Dr Brainnet
颅脑损伤的分类
颅脑损伤分为头皮损伤、颅骨损伤、脑 损伤。三者可单独发生,也可合并存在,中 心问题是脑损伤。因此既要根据头皮、颅骨、 脑三者的各自解剖特点、受伤机理分别分析, 也要系统全面的整体理解。
示齿时歪向健侧,漏气,不能抬额纹,皱眉,眼睑闭合 不全, 3.如果损伤在鼓索神经近端,则同侧舌前2/3味觉丧失, 耳廓及外耳道感觉减退。 治疗效果70%完全治愈,20%部分恢复,10%恢复不佳。
Dr Brainnet
中枢性面瘫: 面神经核上行性通路任何部位受损都可以引起 常见为内囊 与周围性面瘫比较:额纹不消失,眼睑不缩小 病变对侧眼裂以下颜面表情肌瘫痪 常伴有面瘫同侧肢体瘫痪,腱反射异常,babinski征阳
骨膜下血肿
血肿范围不超过颅缝,张力高,大者可有波 动感, 常伴有颅骨骨折
Dr Brainnet
头皮血肿的处理
① 小的血肿不需特殊处理 ; ② 较大的血肿早期可冷敷和加压包扎, 后期(7-10天后)可穿刺抽出积血 ; ③ 头皮血肿继发感染者,切开排脓 ; ④ 儿童巨大头皮血肿出现贫血或血容 量不足时,应输血治疗。
骨折在基底部,有枕下淤血 肿胀。
骨折在枕骨大孔处可有后组
颅神经的损害。
Dr Brainnet
颅底骨折的诊断
主要依靠临床症状 1.脑脊液漏诊断
(血糖试纸-红色阳性) 2.CT扫描可确诊。
颅底骨折X线拍片时只有三分之一颅底 骨折成阳性,三分之二的颅底骨折拍片显示 不清。 3.十二对颅神经的检查
(外科学课件)颅脑损伤2-ppt
Dr Brainnet
流行病学
颅脑损伤发生率3‰,次于四肢伤居第二位, 其死亡率(25%)和致残率高,居第一位。
Dr Brainnet
颅脑损伤的分类
颅脑损伤分为头皮损伤、颅骨损伤、脑 损伤。三者可单独发生,也可合并存在,中 心问题是脑损伤。因此既要根据头皮、颅骨、 脑三者的各自解剖特点、受伤机理分别分析, 也要系统全面的整体理解。
示齿时歪向健侧,漏气,不能抬额纹,皱眉,眼睑闭合 不全, 3.如果损伤在鼓索神经近端,则同侧舌前2/3味觉丧失, 耳廓及外耳道感觉减退。 治疗效果70%完全治愈,20%部分恢复,10%恢复不佳。
Dr Brainnet
中枢性面瘫: 面神经核上行性通路任何部位受损都可以引起 常见为内囊 与周围性面瘫比较:额纹不消失,眼睑不缩小 病变对侧眼裂以下颜面表情肌瘫痪 常伴有面瘫同侧肢体瘫痪,腱反射异常,babinski征阳
骨膜下血肿
血肿范围不超过颅缝,张力高,大者可有波 动感, 常伴有颅骨骨折
Dr Brainnet
头皮血肿的处理
① 小的血肿不需特殊处理 ; ② 较大的血肿早期可冷敷和加压包扎, 后期(7-10天后)可穿刺抽出积血 ; ③ 头皮血肿继发感染者,切开排脓 ; ④ 儿童巨大头皮血肿出现贫血或血容 量不足时,应输血治疗。
颅底骨质破坏2-ppt课件 24页PPT
颅底骨质破坏
颈静脉孔
颈静脉孔
颅底骨质破坏
颈静脉孔
舌肌萎缩
颅底骨质破坏
斜坡、脑干
斜坡后脑膜
脑干
颅底骨质破坏
斜
坡
、
脑
T1WI
T1WI+C
干
T2WI
T1WI+C
颅底骨质破坏
脑 干
T1WI
T1WI+C
颅底骨质破坏
脑 干
•
鼻咽癌MRI诊断要点:
1. 横断面T1WI+C、T2WI了解大概病灶范围
1. T2WI:辨别副鼻窦炎症及肿瘤;肌肉侵犯;咽后及颈部淋巴结
2. T1WI+C:海绵窦、颅内、脑膜强化
2. T1WI平扫:
1. 骨质破坏,仍需结合T1增强(有强化)
2. 咽旁间隙侵犯→颞下窝
3. 鼻咽侧壁→咽旁间隙→颞下窝
4. 鼻咽顶壁→蝶窦→海绵窦
5. 鼻咽后壁→斜坡、岩尖→颅内
6. 鼻咽前壁→后鼻孔→鼻腔→筛窦、蝶窦
3. 冠状平扫+增强压脂
1. 确认及发现其他的骨质破坏,增强压脂为高信号较为确切
颅底骨质破坏
鼻咽顶→蝶骨、枕骨斜坡
颅底骨质破坏
鼻腔→翼腭窝
颅底骨质破坏
翼腭窝
颅底骨质破坏
茎突前间隙、鼻腔→上颌窦
颅底骨质破坏
鼻咽顶→蝶窦 前壁→软腭
T1WI
T1WI+C
颅底骨Hale Waihona Puke 破坏鼻咽顶→蝶窦 前壁→软腭
颅底骨质破坏
颈动脉鞘区→斜坡、颈椎
颅底骨质破坏
舌下神经管受侵
颅底骨质破坏
舌下神经管 颈静脉孔
3. 翼腭窝→眶下裂→眶尖
第5次课-颅脑损伤2

脑挫裂伤
病理: 主要是大脑皮质的损伤,好发于额颞
部及其底面,伤灶日后形成疤痕产生癫痫; 与脑膜粘连形成脑积水;广泛性脑挫裂伤 数周以后形成外伤性脑萎缩。
临床表现
(1)意识障碍:伤后立即出现,意识障碍的程度与 时间与损伤程度、范围直接相关。轻者可无原发昏迷, 重者深昏迷,一般以>30分钟为参考时限。
预后: 部分轻症者可获救,重症者疗 效甚差,占颅脑损伤死亡者的1/3,桥脑、 延髓平面受损者救治希望甚微。
下丘脑损伤
(1) 下丘脑是植物神经系统重要的皮质下 中枢,与机体内脏活动、内分泌、物质代谢、 体温调节以及维持意识和睡眠有重要关系。因 此临床表现复杂。
(2) 表现伤后早期意识和睡眠障碍、高热、 低温、尿崩症、水电解质紊乱、消化道出血、 急性肺水肿等。
静脉窦出血 ;
撕断
轻
重
颅骨骨折
绝大多数
少数
意识改变
较轻,多有中间清醒期
重
蛛网膜下腔出血 较少,较轻
范围较广
头颅CT
棱形高密度影
新月形高密度影
急性硬膜外血肿CT表现和治疗
CT检查:颅骨内板与 脑表面间双凸形或梭 形高密度。
治疗:以直接手术清 除血肿为主,也可钻 孔引流,保守治疗要 慎重。
急性硬膜下血肿CT表现和治疗
帽状腱膜下血肿
骨膜下血肿
临床特点
血肿体积小,局限,位于头皮损伤中 央,中心硬,周围软,无波动感
血肿范围广,可蔓延全头,位于帽状 腱膜与骨膜间,张力低,波动感明显
血肿范围不超过颅缝,位于骨膜与颅 骨间,张力高,大者可有波 动感, 常伴有颅骨骨折
头皮血肿的处理
1、较小的血肿1-2周自行吸收,巨大的血肿可 能需4-6周才吸收。
颅底解剖详解专题宣讲培训课件

两视神经管间有交叉前沟 prechiasmatic groove , 前床突 anterior clinoid process 与视神 经管相邻。
颅底解剖详解专题宣讲
14
蝶鞍sella turcica 蝶鞍位于颅中窝 底的中部, 形似马鞍形, 其前部正中有 鞍结节tuberculum sellae, 鞍结节 后方为垂体窝hypophyseal fossa。 窝底构成蝶窦顶的一部分, 小儿垂体 窝底较厚, 可达20 mm。但蝶窦随年 龄增加而扩大, 故窝底也随之变薄, 成 人多数为1 mm。较薄的窝底有利于 经蝶窦进行垂体手术。
颅底与颅外的一些结构不但关系密切, 而且紧相连接, 如翼腭窝、咽旁间隙、眼眶等, 这些部位的病变, 如炎 症、肿瘤等, 可蔓延入脑; 相反, 颅内病变也可引起其 中某些部位受累的症状。
颅底骨与脑膜紧密愈着, 外伤后不会形成硬膜外血肿, 但脑膜往往同时损伤, 引起脑脊液外漏。
颅底解剖详解专题宣讲
2
16
近颞骨岩部尖端可见三叉神经压迹 trigeminal impression, 其外侧稍后方是 岩大神经管裂孔hiatus of canal for greater petrosal n., 岩大神经沟由此向 蝶岩裂延伸。岩小神经管裂孔hiatus of canal for lesser petrosal n. 紧靠岩大神 经管裂孔的前外侧。岩大、小神经之间 的距离为1~3 mm, 有时有交通支联系。
颅底解剖详解专题宣讲
11
蝶骨平台 蝶骨平台为一较宽阔的 骨面, 位于蝶骨体的上面, 前方接筛 板, 后方为视交叉沟, 外侧移行为蝶 骨小翼。
蝶骨小翼lesser wing of sphenoid bone 为三角形薄骨板, 外侧端尖细;内侧端以两支连于蝶 骨体前上部, 两支之间为视神经管。 后缘内侧端突向内后方, 形成前床 突, 有小脑幕游离缘(外侧岩突皱 襞)附着。在翼点入路中, 宜尽可 能多而深地咬除蝶骨小翼后缘, 使 手术视野宽而短。在经额部入路行 鞍区手术时, 为了满足拓宽手术视 野的需要, 蝶骨体上部及前床突均 可切除, 可打开蝶窦和后筛窦, 将窦 内粘膜完整下推或刮除, 小心保护 前床突下方的视神经及颈内静脉。
颅底解剖详解专题宣讲
14
蝶鞍sella turcica 蝶鞍位于颅中窝 底的中部, 形似马鞍形, 其前部正中有 鞍结节tuberculum sellae, 鞍结节 后方为垂体窝hypophyseal fossa。 窝底构成蝶窦顶的一部分, 小儿垂体 窝底较厚, 可达20 mm。但蝶窦随年 龄增加而扩大, 故窝底也随之变薄, 成 人多数为1 mm。较薄的窝底有利于 经蝶窦进行垂体手术。
颅底与颅外的一些结构不但关系密切, 而且紧相连接, 如翼腭窝、咽旁间隙、眼眶等, 这些部位的病变, 如炎 症、肿瘤等, 可蔓延入脑; 相反, 颅内病变也可引起其 中某些部位受累的症状。
颅底骨与脑膜紧密愈着, 外伤后不会形成硬膜外血肿, 但脑膜往往同时损伤, 引起脑脊液外漏。
颅底解剖详解专题宣讲
2
16
近颞骨岩部尖端可见三叉神经压迹 trigeminal impression, 其外侧稍后方是 岩大神经管裂孔hiatus of canal for greater petrosal n., 岩大神经沟由此向 蝶岩裂延伸。岩小神经管裂孔hiatus of canal for lesser petrosal n. 紧靠岩大神 经管裂孔的前外侧。岩大、小神经之间 的距离为1~3 mm, 有时有交通支联系。
颅底解剖详解专题宣讲
11
蝶骨平台 蝶骨平台为一较宽阔的 骨面, 位于蝶骨体的上面, 前方接筛 板, 后方为视交叉沟, 外侧移行为蝶 骨小翼。
蝶骨小翼lesser wing of sphenoid bone 为三角形薄骨板, 外侧端尖细;内侧端以两支连于蝶 骨体前上部, 两支之间为视神经管。 后缘内侧端突向内后方, 形成前床 突, 有小脑幕游离缘(外侧岩突皱 襞)附着。在翼点入路中, 宜尽可 能多而深地咬除蝶骨小翼后缘, 使 手术视野宽而短。在经额部入路行 鞍区手术时, 为了满足拓宽手术视 野的需要, 蝶骨体上部及前床突均 可切除, 可打开蝶窦和后筛窦, 将窦 内粘膜完整下推或刮除, 小心保护 前床突下方的视神经及颈内静脉。
颅底骨折讲课PPT课件

脑脊液漏:颅底骨折后,脑 脊液从鼻腔或耳道流出。
颅内感染:颅底骨折后,细 菌进入颅内,引起颅内感染。
脑神经损伤:颅底骨折可能 损伤脑神经,导致相应的神
经功能障碍。
并发症处理原则
颅底骨折的并 发症包括颅内 血肿、脑脊液 漏、颅内感染 等,需要密切 观察病情变化, 及时发现并处
理。
对于颅内血肿, 应根据出血量 多少采取保守 治疗或手术治
01
颅底骨折的治疗
非手术治疗
颅底骨折的非手 术治疗包括卧床 休息、镇痛药物 和抗生素的应用。
颅底骨折的非手 术治疗还包括止 血、补液等对症 治疗,以维持生 命体征稳定。
对于无明显错位 或单纯骨裂的颅 底骨折,非手术 治疗是首选,可 以促进骨折的愈 合。
非手术治疗过程 中,应密切观察 病情变化,及时 调整治疗方案, 以获得最佳的治 疗效果。
颅底骨折的预防与康复
预防措施
定期进行体检:及早发现颅 底骨折等潜在疾病
保持健康的生活方式:合理 饮食、适量运动、戒烟限酒
注意安全:避免头部受到外 力撞击或挤压
康复训练:在医生指导下进 行康复训练,提高颅底骨折
的康复效果
康复训练
颅底骨折患者需要接受全面的康复训练, 包括物理治疗、职业治疗和言语治疗等。
治疗方法选择
非手术治疗:颅底骨折一般采用非手术治疗,包括止血、抗炎、预防感染等。 手术治疗:对于严重的颅底骨折,如脑脊液漏、颅内感染等,需要进行手术治疗。 颅底骨折的治疗方法应根据患者的具体情况选择,如年龄、骨折类型、并发症等。 治疗方法的选择应综合考虑患者的病情、治疗效果和风险等因素。
01
颅底骨折通常 由头部受到外 力作用引起, 如车祸、跌落
等事故。
颅底骨折可以 分为前颅底骨 折、中颅底骨 折和后颅底骨 折三种类型。
颅内感染:颅底骨折后,细 菌进入颅内,引起颅内感染。
脑神经损伤:颅底骨折可能 损伤脑神经,导致相应的神
经功能障碍。
并发症处理原则
颅底骨折的并 发症包括颅内 血肿、脑脊液 漏、颅内感染 等,需要密切 观察病情变化, 及时发现并处
理。
对于颅内血肿, 应根据出血量 多少采取保守 治疗或手术治
01
颅底骨折的治疗
非手术治疗
颅底骨折的非手 术治疗包括卧床 休息、镇痛药物 和抗生素的应用。
颅底骨折的非手 术治疗还包括止 血、补液等对症 治疗,以维持生 命体征稳定。
对于无明显错位 或单纯骨裂的颅 底骨折,非手术 治疗是首选,可 以促进骨折的愈 合。
非手术治疗过程 中,应密切观察 病情变化,及时 调整治疗方案, 以获得最佳的治 疗效果。
颅底骨折的预防与康复
预防措施
定期进行体检:及早发现颅 底骨折等潜在疾病
保持健康的生活方式:合理 饮食、适量运动、戒烟限酒
注意安全:避免头部受到外 力撞击或挤压
康复训练:在医生指导下进 行康复训练,提高颅底骨折
的康复效果
康复训练
颅底骨折患者需要接受全面的康复训练, 包括物理治疗、职业治疗和言语治疗等。
治疗方法选择
非手术治疗:颅底骨折一般采用非手术治疗,包括止血、抗炎、预防感染等。 手术治疗:对于严重的颅底骨折,如脑脊液漏、颅内感染等,需要进行手术治疗。 颅底骨折的治疗方法应根据患者的具体情况选择,如年龄、骨折类型、并发症等。 治疗方法的选择应综合考虑患者的病情、治疗效果和风险等因素。
01
颅底骨折通常 由头部受到外 力作用引起, 如车祸、跌落
等事故。
颅底骨折可以 分为前颅底骨 折、中颅底骨 折和后颅底骨 折三种类型。
颅底骨质-ppt课件-PPT文档资料

颈静脉孔:
颈内静脉 岩下窦 舌咽神经(Ⅸ) 迷走神经(Ⅹ) 副神经(Ⅺ)
舌下神经管:
舌下神经(Ⅻ)
超腔
颅底
淋巴结
5/65
颅底解剖
眶上裂 (Ⅲ、Ⅳ、Ⅴ1、Ⅵ、)
破裂孔 (颈内动脉)
内耳门 (Ⅶ、Ⅷ)
颈静脉孔 (Ⅸ、Ⅹ、Ⅺ、颈内V)
2019/7/13
总论
腔内
超腔
颅底
视神经管 (Ⅱ)
正常变异:翼突气化
2019/7/13
总论
腔内
超腔
颅底
淋巴结
15/65
正常颅底骨质:MRI
正常变异:翼突气化
2019/7/13
总论
腔内
超腔
颅底
淋巴结
16/65
正常颅底骨质:MRI
翼突基底、蝶骨大翼
2019/7/13
总论
腔内
超腔
颅底
淋巴结
17/65
正常颅底骨质:MRI
T1WI
破
裂 孔
平 扫
为
高
信
号
鼻咽癌骨质侵犯:
MRI-T1:早期骨髓浸润
正常骨髓脂肪信号消失、被低信号的 肿瘤组织取代,增强有强化
信号强度与肿瘤组织相似
2019/7/13
总论
腔内
超腔
颅底
淋巴结
23/65
鼻咽癌的MR表现:骨质侵犯
颅内侵犯:
局部脑膜增厚(可能是 反应性的)、强化
软组织肿块、强化明显
2019/7/13
斜坡、岩尖骨质破坏
2019/7/13
总论
腔内
超腔
颅底
淋巴结
29/65
颈内静脉 岩下窦 舌咽神经(Ⅸ) 迷走神经(Ⅹ) 副神经(Ⅺ)
舌下神经管:
舌下神经(Ⅻ)
超腔
颅底
淋巴结
5/65
颅底解剖
眶上裂 (Ⅲ、Ⅳ、Ⅴ1、Ⅵ、)
破裂孔 (颈内动脉)
内耳门 (Ⅶ、Ⅷ)
颈静脉孔 (Ⅸ、Ⅹ、Ⅺ、颈内V)
2019/7/13
总论
腔内
超腔
颅底
视神经管 (Ⅱ)
正常变异:翼突气化
2019/7/13
总论
腔内
超腔
颅底
淋巴结
15/65
正常颅底骨质:MRI
正常变异:翼突气化
2019/7/13
总论
腔内
超腔
颅底
淋巴结
16/65
正常颅底骨质:MRI
翼突基底、蝶骨大翼
2019/7/13
总论
腔内
超腔
颅底
淋巴结
17/65
正常颅底骨质:MRI
T1WI
破
裂 孔
平 扫
为
高
信
号
鼻咽癌骨质侵犯:
MRI-T1:早期骨髓浸润
正常骨髓脂肪信号消失、被低信号的 肿瘤组织取代,增强有强化
信号强度与肿瘤组织相似
2019/7/13
总论
腔内
超腔
颅底
淋巴结
23/65
鼻咽癌的MR表现:骨质侵犯
颅内侵犯:
局部脑膜增厚(可能是 反应性的)、强化
软组织肿块、强化明显
2019/7/13
斜坡、岩尖骨质破坏
2019/7/13
总论
腔内
超腔
颅底
淋巴结
29/65
《颅底骨质破坏》课件

绪问题,提高生活质量。
注意事项
遵循医嘱
在进行康复训练时,应 遵循医生的建议和指导
,不可盲目进行。
定期复查
在康复过程中,应定期 到医院进行复查,了解 恢复情况,及时调整康
复方案。
注意安全
在进行康复训练时,应 注意安全,避免因训练
不当造成二次伤害。
保持积极心态
患者应保持积极的心态 ,相信自己能够战胜疾 病,坚持进行康复训练
免疫力。
定期体检
通过定期进行身体检查,及早 发现颅底骨质破坏的迹象,采 取相应措施进行干预和治疗。
避免头部外伤
在日常生活中,应尽量避免头 部受到外伤,如发生车祸、跌 倒等意外情况时,应及时就医 检查。
积极治疗原发病
对于可能导致颅底骨质破坏的 疾病,如肿瘤、炎症等,应积 极进行治疗,控制病情发展。
康复训练
01
02
03
04
物理治疗
通过物理疗法如电刺激、热疗 等,促进血液循环,缓解疼痛
,改善肌肉功能。
运动康复
进行适当的运动训练,如颈部 、头部和全身的肌肉锻炼,提 高身体的协调性和稳定性。
认知康复
针对患者的认知障碍进行康复 训练,包括注意力、记忆力、
思维等方面的训练。
心理康复
对患者进行心理疏导和支持, 帮助他们克服恐惧、焦虑等情
可以观察到软组织的变化 ,如肿瘤侵犯、炎症等, 有助于鉴别诊断。
病理学诊断
组织活检
通过手术或穿刺获取病变组织,进行病理学检查,以明确诊 断。
细胞学检查
通过涂片或液基细胞学检查,观察细胞形态和性质,有助于 诊断。
鉴别诊断
颅底骨折
炎症性疾病
颅底骨质破坏需与颅底骨折鉴别,骨 折通常有明确的外伤史,影像学检查 可见骨折线。
注意事项
遵循医嘱
在进行康复训练时,应 遵循医生的建议和指导
,不可盲目进行。
定期复查
在康复过程中,应定期 到医院进行复查,了解 恢复情况,及时调整康
复方案。
注意安全
在进行康复训练时,应 注意安全,避免因训练
不当造成二次伤害。
保持积极心态
患者应保持积极的心态 ,相信自己能够战胜疾 病,坚持进行康复训练
免疫力。
定期体检
通过定期进行身体检查,及早 发现颅底骨质破坏的迹象,采 取相应措施进行干预和治疗。
避免头部外伤
在日常生活中,应尽量避免头 部受到外伤,如发生车祸、跌 倒等意外情况时,应及时就医 检查。
积极治疗原发病
对于可能导致颅底骨质破坏的 疾病,如肿瘤、炎症等,应积 极进行治疗,控制病情发展。
康复训练
01
02
03
04
物理治疗
通过物理疗法如电刺激、热疗 等,促进血液循环,缓解疼痛
,改善肌肉功能。
运动康复
进行适当的运动训练,如颈部 、头部和全身的肌肉锻炼,提 高身体的协调性和稳定性。
认知康复
针对患者的认知障碍进行康复 训练,包括注意力、记忆力、
思维等方面的训练。
心理康复
对患者进行心理疏导和支持, 帮助他们克服恐惧、焦虑等情
可以观察到软组织的变化 ,如肿瘤侵犯、炎症等, 有助于鉴别诊断。
病理学诊断
组织活检
通过手术或穿刺获取病变组织,进行病理学检查,以明确诊 断。
细胞学检查
通过涂片或液基细胞学检查,观察细胞形态和性质,有助于 诊断。
鉴别诊断
颅底骨折
炎症性疾病
颅底骨质破坏需与颅底骨折鉴别,骨 折通常有明确的外伤史,影像学检查 可见骨折线。
鼻咽癌颅底骨质破坏课件

研究的目的
基于一个较大的样本对MRI下的颅底骨质破坏的预 后价值进行进一步的研究
将颅底骨质破坏分成不同的级别以更加准确的 判断其预后
– 对鼻咽癌的个体化治疗提供有意义的临床证据
8/32
PPT学习交流
1
研究背景
2
材料与方法
3
结果
4
讨论
9
PPT学习交流
患者资料
表1. 924例病人的病例特点
回顾性分析了2003年至2004年924例无远处转移鼻咽癌患者的MRI及病历资料
MRI下颅底骨质破坏的发生率
表2. 512例病人中MRI上颅底各部位的受侵发生率
在924例病人中,512例(55.4%)病人在MRI上显示存在颅底骨质破坏
16/32
PPT学习交流
MRI下的颅底骨质破坏的预后意义
表3. MRI上有和无颅底骨质破坏的病人的5年相对生存率
单因素分析结果显示MRI上有颅底骨质破坏的病人与无颅底骨质破坏的病人 在生存上的差异有统计学意义
绝大多数的Ⅲ、Ⅳ期病人(517/629或82.2%)接受了 诱导、同期或辅助化疗 当证实有肿瘤残留、复发或转移时,进行积极的挽救 治疗(包括后装、二程放疗、化疗及手术等)
13/32
PPT学习交流
统计学方法
整组病人的中位随访时间为55个月 主要的结局指标
总生存 (overall survival, OS) 无局部复发生存 (local relapse-free survival, LRFS) 无远处转移生存 (distant metastasis-free survival, DMFS)
MRI资料由两名影像学专家分别评价
12/32
PPT学习交流
颅底骨质破坏

03 肿瘤侵犯
恶性肿瘤侵犯颅底骨质是颅底骨质破坏的另一重 要原因。肿瘤细胞可直接侵犯骨质,引起骨质溶 解、坏死,进而导致骨质破坏。
临床表现
01 头痛
颅底骨质破坏患者常出现头痛症状,疼痛性质多 为钝痛或胀痛,可因体位改变而加重或减轻。
02 神经功能缺损
颅底骨质破坏可压迫神经,导致相应的神经功能 缺损症状,如视力减退、听力下降、面瘫等。
康复训练
物理治疗
通过物理疗法如电刺激、 超声波等,促进颅底骨质 破坏区域的血液循环,加 速愈合。
运动康复
在专业医师的指导下进行 适当的运动训练,提高肌 肉力量和关节灵活性,改 善生活质量。
作业治疗
针对患者的具体情况,进 行日常生活活动能力的训 练,如穿衣、进食、洗漱 等。
语言康复
对于影响语言功能的颅底 骨质破坏患者,进行语音、 语速、语调等方面的训练。
02 手术治疗的优点在于效果明显、治愈率高,但手 术风险和术后恢复期较长,需做好充分准备。
其他治疗方式
其他治疗方式包括物理治疗、放疗、化疗等,主要用于 辅助药物治疗和手术治疗,提高治疗效果。
其他治疗方式的优点在于可以多方面缓解患者的症状和 体征,但需在医生的指导下使用,并注意观察疗效和副 作用。
04
03 颅内压增高
颅底骨质破坏可引起颅内压增高,表现为恶心、 呕吐、视乳头水肿等症状。严重时可导致脑疝, 危及生命。
02
颅底骨质破坏的诊断
影像学检查
X线检查
X线平片可以观察到颅底骨质破坏 的部位和范围,以及是否有骨折 或骨碎片。
CT扫描
CT扫描可以更清楚地显示颅底骨 质破坏的细节,包括破坏的程度和 范围,以及周围软组织的改变。
根据病因和病变程度,颅底骨质破坏可分为良性破坏和 恶性破坏两类。良性破坏多由炎症、感染、外伤等引起, 恶性破坏则多由肿瘤侵犯所致。
恶性肿瘤侵犯颅底骨质是颅底骨质破坏的另一重 要原因。肿瘤细胞可直接侵犯骨质,引起骨质溶 解、坏死,进而导致骨质破坏。
临床表现
01 头痛
颅底骨质破坏患者常出现头痛症状,疼痛性质多 为钝痛或胀痛,可因体位改变而加重或减轻。
02 神经功能缺损
颅底骨质破坏可压迫神经,导致相应的神经功能 缺损症状,如视力减退、听力下降、面瘫等。
康复训练
物理治疗
通过物理疗法如电刺激、 超声波等,促进颅底骨质 破坏区域的血液循环,加 速愈合。
运动康复
在专业医师的指导下进行 适当的运动训练,提高肌 肉力量和关节灵活性,改 善生活质量。
作业治疗
针对患者的具体情况,进 行日常生活活动能力的训 练,如穿衣、进食、洗漱 等。
语言康复
对于影响语言功能的颅底 骨质破坏患者,进行语音、 语速、语调等方面的训练。
02 手术治疗的优点在于效果明显、治愈率高,但手 术风险和术后恢复期较长,需做好充分准备。
其他治疗方式
其他治疗方式包括物理治疗、放疗、化疗等,主要用于 辅助药物治疗和手术治疗,提高治疗效果。
其他治疗方式的优点在于可以多方面缓解患者的症状和 体征,但需在医生的指导下使用,并注意观察疗效和副 作用。
04
03 颅内压增高
颅底骨质破坏可引起颅内压增高,表现为恶心、 呕吐、视乳头水肿等症状。严重时可导致脑疝, 危及生命。
02
颅底骨质破坏的诊断
影像学检查
X线检查
X线平片可以观察到颅底骨质破坏 的部位和范围,以及是否有骨折 或骨碎片。
CT扫描
CT扫描可以更清楚地显示颅底骨 质破坏的细节,包括破坏的程度和 范围,以及周围软组织的改变。
根据病因和病变程度,颅底骨质破坏可分为良性破坏和 恶性破坏两类。良性破坏多由炎症、感染、外伤等引起, 恶性破坏则多由肿瘤侵犯所致。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
3. 翼腭窝→眶下裂→眶尖
4. 鼻咽侧壁→卵圆孔→颅内/海绵窦
5. 鼻咽顶壁→蝶窦
6. 鼻咽后壁→斜坡、岩尖(舌下神经管、颈静脉孔)→颈椎
颅底骨质破坏
颅底骨质破坏
颅底骨质破坏
颅底骨质破坏
颅底骨质破坏
颅底骨质破坏
颅底骨质破坏:鼻咽癌侵犯途径
• 鼻咽顶壁→破裂孔(岩尖、斜坡)→蝶窦、海绵窦(Ⅵ) →蝶骨基底部→蝶窦、海绵窦(Ⅵ)
颅底骨质破坏
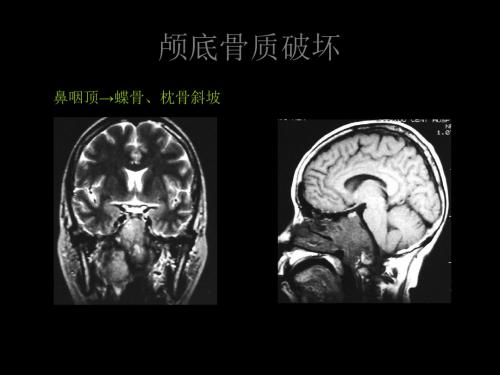
鼻咽顶→蝶骨、枕骨斜坡
Байду номын сангаас
颅底骨质破坏
鼻腔→翼腭窝
颅底骨质破坏
翼腭窝
颅底骨质破坏
鼻咽顶→蝶窦 前壁→软腭
T1WI
T1WI+C
颅底骨质破坏
鼻咽顶→蝶窦 前壁→软腭
颅底骨质破坏
颈动脉鞘区→斜坡、颈椎
颅底骨质破坏
舌下神经管受侵
颅底骨质破坏
舌下神经管 颈静脉孔
颅底骨质破坏
颈静脉孔
颈静脉孔
2. T1WI+C:海绵窦、颅内、脑膜强化
2. T1WI平扫:
1. 骨质破坏,仍需结合T1增强(有强化)
2. 咽旁间隙侵犯→颞下窝
3. 鼻咽侧壁→咽旁间隙→颞下窝
4. 鼻咽顶壁→蝶窦→海绵窦
5. 鼻咽后壁→斜坡、岩尖→颅内
6. 鼻咽前壁→后鼻孔→鼻腔→筛窦、蝶窦
3. 冠状平扫+增强压脂
1. 确认及发现其他的骨质破坏,增强压脂为高信号较为确切
• 鼻咽侧壁→茎突前间隙→蝶骨大翼(卵圆孔)→海绵窦(Ⅴ3) →颞下窝
• 鼻咽前壁→鼻腔→翼突、翼腭窝→眶下裂→眶尖→海绵窦(Ⅱ) →上颌窦、筛窦
• 鼻咽后壁→斜坡、颈椎→颅内 • 鼻咽下壁→口咽(淋巴结多见)→下咽
→斜坡、颈椎
2. 确认海绵窦、颅内、脑膜强化
3. 鼻咽顶壁、咽隐窝→破裂孔→海绵窦
4. 鼻咽侧壁→咽旁间隙→蝶骨大翼→卵圆孔→海绵窦
5. 鼻咽侧壁→咽旁间隙→翼内外肌→颞下窝
6. 鼻咽后壁→斜坡、岩尖(舌下神经管、颈静脉孔)→颈椎
4. 矢状平扫+增强
1. 斜坡骨质破坏,增强有强化,斜坡后脑膜可增厚且强化
2. 鼻咽前壁→后鼻孔→鼻腔/鼻咽前壁→软腭
颅底骨质破坏
颈静脉孔
舌肌萎缩
颅底骨质破坏
斜坡、脑干
斜坡后脑膜
脑干
颅底骨质破坏
斜
坡
、
脑
T1WI
T1WI+C
干
T2WI
T1WI+C
颅底骨质破坏
脑 干
T1WI
T1WI+C
颅底骨质破坏
脑 干
•
鼻咽癌MRI诊断要点:
1. 横断面T1WI+C、T2WI了解大概病灶范围
1. T2WI:辨别副鼻窦炎症及肿瘤;肌肉侵犯;咽后及颈部淋巴结
