孕期体重记录表
孕前BMI、孕期增重与新生儿异常出生体重关系的两种标准比较

孕前BMI、孕期增重与新生儿异常出生体重关系的两种标准比较摘要[目的] 比较不同分类标准下孕前体质指数、孕期增重与新生儿出生结局的关系,为制定孕期体重管理方案提供科学依据。
[方法] 问卷调查并结合医院病历系统收集627例单胎孕产妇及其新生儿数据,根据WHO及中国BMI划分标准将孕产妇分为体重过轻组、正常组、超重肥胖组。
采用美国IOM (2009)标准对孕期增重进行划分和评价。
比较WHO和中国标准下,孕妇体重、孕期增重的分布及各组巨大儿、低体重儿发生率。
[结果] 两标准下孕前BMI及孕期增重情况的分布差异均有统计学意义(p<0.001),中国标准下孕前超重肥胖者、孕期增重过多者比例均较高。
孕前超重肥胖组和孕期增重过多组巨大儿的出生率均最高,但中国标准(15.3%,11.4%)均高于WHO标准(10.3%,9.3%),差异有统计学意义(p=0.003,0.03),且中国标准下,组间差异均有统计学意义(p<0.001,p=0.035)而WHO 标准下,组间差异不明显(p=0.073,0.424)。
两标准下孕期增重不足组低体重儿出生率均最高,且组间差异均有统计学意义(p=0.006,0.003),而两标准间差异无统计学意义(中国5.8%,WHO 5.9%)。
[结论] 中国BMI分类标准对于保障中国妇幼健康可能更有指导意义,但尚需更大样本的研究。
关键词:标准;孕前BMI;孕期增重;新生儿体重Comparison of Relationships between pre Pregnancy BMI, Weight Gain during Pregnancy and Abnormal Birth Weight in Neonates under Two CriteriaAbstract Objective: The relationship between pre-pregnancy body mass index(BMI), gestational weight gain and neonatal birth outcome were compared under different classification criteria, so as to provide scientific basis for the formulation of pregnancy weight management. Methods: Data of627 single pregnant women and their newborns were collected by questionnaire survey and hospital medical record system. Pregnant women were divided into overweight group, normal group and overweight obesity group according to BMI classification standard of WHO and China. The American IOM (2009) standard was used to divide and evaluate the weight gain during pregnancy. To compare the distribution of pregnant women's pre-pregnancy weight, weight gain during pregnancy and the incidence of macrosomia and low birth weight infants in different groups of pregnant women under WHO and China standards.Results:There were significant differences in BMI before pregnancy and weight gain during pregnancy between the two criteria (p < 0.001).Under the Chinese standard, the proportion of overweight and obese pregnant women and those with excessive weight gain during pregnancy were higher.Pre-pregnancy obesity and overweight group had the highest birth rate of macrosomia, the rate was statistically higher under Chinese standard (15.3%, 11.4%) than that under WHO (10.3%, 9.3%,p = 0.003, 0.03). Under the Chinese standard, there was a significant difference between the groups (p < 0.001, P = 0.035),,but the difference was not significant under the WHO standard (p = 0.073, 0.424).Under the two criteria, the birth rate of low birth weight infants in the group with insufficient weight gain during pregnancy was the highest, and the differences between groups were both statistically significant (p = 0.006, 0.003). There was no significant difference between the two standards (5.8% in China, 5.9% in WHO.). China's BMI classification criteria may be more instructive for the protection of maternal and child health in China, but more sample studies are needed.Key words:Standard; pre pregnancy BMI; weight gain during pregnancy; neonatal weight我国人群超重肥胖患病率逐年升高,《中国居民营养与慢性病状况报告(2015)》指出全国18岁及以上成人超重率为30.1%,肥胖率为11.9%。
低出生体重儿

临床特征: 临床特征:
血液系统:血小板数量较低,贫血常见;维生素K 4)血液系统:血小板数量较低,贫血常见;维生素K、铁 及维生素D储存较少,易发生出血、贫血和佝偻病。 及维生素D储存较少,易发生出血、贫血和佝偻病。 泌尿系统:生理性体重下降较明显。如有呕吐、 5)泌尿系统:生理性体重下降较明显。如有呕吐、腹泻 和外界温度变化等影响易发生水、电解质紊乱。 和外界温度变化等影响易发生水、电解质紊乱。 神经系统:胎龄愈小, 6)神经系统:胎龄愈小,原始反射愈难引出或反射不完 觉醒程度低,睡眠时间长,四肢肌张力低。胎龄< 整。觉醒程度低,睡眠时间长,四肢肌张力低。胎龄< 32周 体重<1500g者 BP波动及脑血流动力学变化 波动及脑血流动力学变化, 32周、体重<1500g者,当BP波动及脑血流动力学变化, 均易致脑室内出血。如有缺血缺氧更易发生颅内出血、 均易致脑室内出血。如有缺血缺氧更易发生颅内出血、 缺氧缺血性脑病,脑室周围白质软化。 缺氧缺血性脑病,脑室周围白质软化。
护理措施: 护理措施:
早产儿室应与足月儿分开,应配备婴儿培养箱、 早产儿室应与足月儿分开,应配备婴儿培养箱、远红 外保暖床、微量泵、吸引器和复苏囊等设备。 外保暖床、微量泵、吸引器和复苏囊等设备。工作人 员相对固定。 员相对固定。
护理措施: 护理措施:
• 维持体温稳定 温度与湿度:温度保持在24 26℃,晨间护理时提高到27 24271、温度与湿度:温度保持在24-26℃,晨间护理时提高到2728℃,相对湿度55 65%。 5528℃,相对湿度55-65%。 保暖:出生后迅速擦干皮肤并保暖,根据体重、 2、保暖:出生后迅速擦干皮肤并保暖,根据体重、成熟度及病 给予不同保暖措施,维持体温36.5 37℃,测体温2 36.5情,给予不同保暖措施,维持体温36.5-37℃,测体温2-4次/ 体重>2000g在箱外保暖者 还应给予戴绒布帽, 在箱外保暖者, 日。体重>2000g在箱外保暖者,还应给予戴绒布帽,以降低 耗氧量和散热量;进行必要的操作时, 耗氧量和散热量;进行必要的操作时,应在远红外辐射保暖 台保暖下进行。体重<2000g者 尽早置婴儿培养箱内。 台保暖下进行。体重<2000g者,尽早置婴儿培养箱内。暖箱 温度设定以中性温度为宜,随体重、 温度设定以中性温度为宜,随体重、日龄变化及时调整暖箱 温度。 温度。
孕期(怀孕期间)检查表

0~5周怀孕0~5周要点:MC停了、初步验孕、开始害喜当女性发现每个月固定要来的“大姨妈”一直迟迟没来,而且开始出现恶心、呕吐、胃口不佳等情形时,就要怀疑自己是否怀孕了。
建议您不妨先去药店购买市售的早孕试条自行测试一下,或直接去妇产科,请专科医师为你检查。
由于每位女性的排卵周期不尽相同,有人可能是28天,有人则要拖到35天,若周期较长,则验孕的周数就要往后延了。
初次问诊极为重要“问诊”对第一次到妇产科检查的女性而言,极为重要。
因为问诊没做好的话,原本35天一次月经的女性,可能会让医师误以为是28天来一次月经,这时医师为女性所做的验孕,就失去了准确度。
订出日后的预产期此外,女性的月经周期可供医师订出日后的预产期。
基本上,对于月经周期为28天的女性来说,从最后一次月经算起,直到预产期,整个孕期约为280天。
所以,女性平时若是35天的排卵周期,那么以最后一次月经来潮日算起,预产期要再多加7天(亦即287天)。
所以,准妈妈若要自行估算预产期的话,其实很简单。
以28天为一周期的女性为例,有关预产期的算法,就是从最后一次月经减去3个月,再加上7天即可。
通常“预产期”是以40周为原则,但女性生产时,大多是在38至42周间,所以,仍有±2周的差异。
如何验孕想要验孕的女性,在第一次看诊时,都会被妇产科医师问到“最后一次月经何时来的?”并为你计算一下迟到天数,若超过28天,大部分会怀疑是否有怀孕的可能。
这时医师会请你拿纸杯到厕所自行收集尿液,再拿到检验科检验,5分钟内就会有结果出现。
当然,也可自行购买市售早孕试条来验孕,若出现2条的话,即代表已怀孕;若出现1条,即表示尚未怀孕。
不过,尚未验出怀孕的女性,也要检查是否有其他妇科原因的影响。
另外,也不能完全排除怀孕的可能,因为有可能是排卵期往后延导致无法验出。
至于已证实怀孕的女性,医师会为你计算孕期周数,由于0~5周的胎儿太小,准妈妈即使做了超声波也无法看到,所以,医师都会延后1周,再为孕妇做更详细的检查。
32种表格

附件一甘肃省孕产妇分娩登记本单位名称:李店乡卫生院2010年甘肃省孕产妇分娩登记本说明:分娩记录登记由开展接生服务的医疗保健机构按年内分娩时间顺序填写并保存,根据本登记填报出生缺陷儿及围产儿儿童死亡报告卡,并按要求上报至县(区)妇幼保健机构。
附件二出生缺陷监测登记册附件三甘肃省产前筛查及诊断登记本单位名称:附件四甘肃省孕产妇传染病实验室检测登记表附件五甘肃省孕产妇传染病登记表附件六甘肃省孕产妇保健管理登记本县乡(镇)村(社区)甘肃省孕产妇保健管理登记附件七甘肃省孕产妇产后访视登记本县乡(镇)村(社区)孕产妇产后访视登记附件八甘肃省高危妊娠管理登记本县乡(镇)村(社区)背面高危妊娠说明高危妊娠产前评分标准附件九甘肃省妇女病普查普治登记本单位名称:2、普查的妇女病必须包括阴道炎、宫颈炎、尖锐湿疣、淋病、宫颈癌、乳腺癌、卵巢癌等七种疾病。
附件十甘肃省计划生育服务情况登记本单位名称:输卵管绝育术;人工流产(负压吸引术、钳刮术、药物流产、中期引产术);放置和取出皮下埋植术。
3、计划生育手术并发症包括:子宫穿孔、感染、阴囊血肿、肠管损伤、膀胱损伤、人流不全、子宫破裂等附件十一甘肃省育龄妇女死亡登记本县乡(镇)村(社区)附件十二甘肃省孕产妇死亡登记本县乡(镇)村(社区)(单位名称:)2、入住时间:指外省户口孕产妇入住本省的具体年月。
3、死亡地点、分娩地点、确诊单位:填写具体名称。
4、其他填写说明同孕产妇死亡报告卡。
附件十三甘肃省儿童出生花名册县乡(镇)村(社区)附件十四甘肃省围产儿.儿童死亡登记本县乡(镇)村(社区)卡逐级上报到县妇幼保健站。
2、死胎、死产:不填死因分类、死前治疗和死亡日期;出生日期填分娩日期;死亡地点为分娩地点;死亡诊断注明死胎或死产。
附件十五甘肃省出生医学证明发放登记本单位名称:甘肃省出生医学证明发放登记附件十六甘肃省新生儿疾病筛查登记本单位名称:附件十七甘肃省儿童保健管理登记卡姓名性别出生日期母亲姓名户口所在地家庭住址(电话)出生情况:正常、畸形、窒息、早产分娩方式:顺产、阴道手术产、剖宫产出生体重: kg 身长: cm 6月内喂养:母乳、纯母乳、人工、混合辅食添加:月开始出生医学证明编号:新生儿疾病筛查:PKU(阴/阳/确诊);CH(阴/阳/确诊);听力筛查(通过/复查/确诊) 建卡日期儿童保健系统管理登记卡使用说明1、甘肃省内出生的每位儿童在生后42天内必须建立保健卡、册,保健卡留建卡单位,保健册由家长携带保管。
最实用孕期数据记录表

3 2015/12/10 24 4 2015/12/11 5 2015/12/12 6 2015/12/13 7 2015/12/14
孕期数据记录表
孕周 天 日期 体重(kg) 血压 心率 胎动(早) 胎动(中) 胎动(晚) 胎动(全天) 相对固定状态 相对固定时间19:00 8:30-9:30 13:00-14:0019:00-20:00 总和×4≥20 备注 孕周 天 日期 体重(kg) 血压 心率
孕期数据记录表
胎动(早) 胎动(中) 胎动(晚) 胎动(全天) 相对固定状态 相对固定时间19:00 8:30-9:30 13:00-14:0019:00-20:00 总和×4≥20 备注
孕期数据记录表
胎动(早) 胎动(中) 胎动(晚) 胎动(全天) 相对固定状态 相对固定时间19:00 8:30-9:30 13:00-14:0019:00-20:00 总和×4≥20 备注
1 2 3 23 4 5 6 7 1 2
2015/12/1 2015/12/2 2015/12/3 2015/12/4 2015/12/5 2015/12/6 2015/12/7 2015/12/8 2015/12/9 25
1 2015/12/15 2 2015/12/16 3 2015/12/17 4 2015/12/18 5 2015/12/19 6 2015/12/20 7 2015/12/21 1 2015/12/22 2 2015/12/23 3 2015/12/24 26 4 2015/12/25 5 2015/12/26 6 2015/12/27 7 2015/12/28
1 2015/11/10 2 2015/11/11 3 2015/11/12 20 4 2015/11/13 5 2015/15/11/16
孕期检查表(EXCEL版)
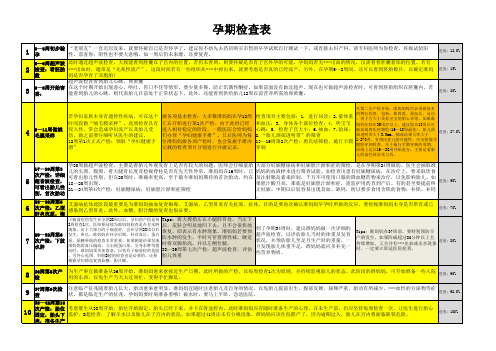
儿的染色体异常与否。
5
17—20周第3 次产检:详细 超音波检查, 可看出胎儿性 别,首次胎动
孕20周做超声波检查,主要是看胎儿外观发育上是否有较大的问题。医师会仔细量胎 儿的头围、腹围、看大腿骨长度及检视脊柱是否有先天性异常。准妈妈在16周时,已 可看出胎儿性别,但在20周时,准确率更高。至于最令准妈妈期待的首次胎动,约在 18—20周出现。 21—24周第4次产检:妊娠糖尿病;妊娠胆汁淤积症筛检
7
29—32周第6 次产检:下肢 水肿
2周检查1次。医师要陆续为准妈妈检查是否有水肿 后,皮肤会明显地凹下去,且不会很快地
现象。由于大部分的子痫前症,会在孕期28周以后 恢复,即表示有水肿现象。准妈妈若要预
发生,所以,准妈妈在怀孕后期,针对血压、蛋白 尿、尿糖所做的检查非常重要。如果测量结果发现 准妈妈的血压偏高,又出现蛋白尿、全身水肿等情
防水肿的发生,平时可穿着弹性袜,睡觉 时将双脚抬高,并以左侧位躺。
况时,准妈妈须多加留意,以免有子痫前症的危险 33—35周第七次产检:超声波检查,评估
。另外心电图、肝胆B超的检查也是必要的。还要 胎儿体重
到了孕期34周时,建议准妈妈做一次详细的 超声波检查,以评估胎儿当时的体重及发育 状况,并预估胎儿至足月生产时的重量。一 旦发现胎儿体重不足,准妈妈就应多补充一 些营养物质。
数
妈是否孕育了双胞胎!
超声波检查看到胎儿心跳、卵黄囊
3 6—8周开始害 在这个时期开始出现恶心、呕吐、胃口不佳等情形,要少量多餐,防止饥饿性酮症。如果前面没有做过超声,现在也可做超声波检查时,可看到胚胎组织在胚囊内,若
喜:
能看到胎儿的心跳,则代表胎儿目前处于正常状态下。此外,还能看到供给胎儿12周以前营养所需的卵黄囊。
肥胖管理记录表

多中少
多中少
有
无
多中少
高中低
≤15
30
≥45
≥5
4
≤3
多中少
快中慢
有
无
多中少
多中少
多中少
多中少
有
无
多中少
高中低
≤15
30
≥45
≥5
4
≤3
多中少
快中慢
有
无
多中少
多中少
多中少
多中少
有
无
多中少
高中低
≤15
30
≥45
≥5
4
≤3
多中少
快中慢
有
无
多中少
多中少
多中少
多中少
有
无
多中少
高中低
≤15
30
≥45
≥5
喜爱食品
生活习惯
运动
食量
进食速度
夜食
甜饮料
油炸食品
肉食
洋快餐
贪睡
户外活动
运动方式
运动强度
时间(分/日)
频率(次/频)
多中少
快中慢
有
无
多中少
多中少
多中少
多中少
有
无
多中少
高中低
≤15
30
≥45
≥5
4
≤3
多中少
快中慢
有
无
多中少
多中少
多中少
多中少
有
无
多中少
高中低
≤15
30
≥45
≥5
4
≤3
多中少
快中慢
有
无
多中少
孕产妇健康管理服务记录表

西安市孕产妇健康管理服务记录表孕产妇姓名:年龄:岁现住址:区(县)现住址居住时间:个月户口所在地:省区县建册日期:年月日第一次随访日期:年月日随访医生:健康管理机构(签章):第1次产前随访服务记录表填表说明1.本表由医生在第一次接诊孕妇(尽量在孕12足周前)时填写。
若未建立居民健康档案,需同时建立。
随访时填写各项目对应情况的数字。
2.填表孕周:为填写此表时孕妇的怀孕周数。
3.孕次:怀孕的次数,包括本次妊娠。
4.产次:指此次怀孕前,孕期超过28周的分娩次数。
5.末次月经:此怀孕前最后一次月经的第一天。
6.预产期:可按照末次月经推算,为末次月经日期的月份加9或减3,为预产期月份数;天数加7,为预产期日。
7.既往史:孕妇曾经患过的疾病,可以多选。
8.家族史:填写孕妇父亲、母亲、丈夫、兄弟姐妹或其他子女中是否曾患遗传性疾病或精神疾病,若有,请具体说明。
9.孕产史:根据具体情况填写,若有,填写次数,若无,填写“0”。
10.体质指数=体重(kg)/身高的平方(m2)。
分类:根据《中国成人超重和肥胖症预防控制指南》体重过低<18.5 kg/m2体重正常18.5~23.9 kg/m2超重24.0~27.9 kg/m2肥胖≥28 kg/m211.总体评估:根据孕妇总体情况进行评估,若发现异常,具体描述异常情况。
12.转诊:若有需转诊的情况,具体填写。
13.下次随访日期:根据孕妇情况确定下次随访日期,并告知孕妇。
14.随访医生签名:随访完毕,核查无误后随访医生签署其姓名。
第2~5次产前随访服务记录表填表说明1.孕周:为此次产前检查时的妊娠周数。
2.主诉:填写孕妇自述的主要症状和不适。
3.体重:填写此次测量的体重。
4.产科检查:按照要求进行产科检查,填写具体数值。
5.血压:血压斜线前填写收缩压,斜线后填写舒张压。
6.血红蛋白值:进行血常规检查,填写血红蛋白结果。
7.其他检查:若有,填写此处。
包括B超、心电图、血糖、ABO抗体效价等检查。
孕产妇健康管理服务规范(新版)

孕产妇健康管理服务规范一、服务对象辖区内常住的孕产妇。
二、服务内容(一)孕早期健康管理孕13周前为孕妇建立《母子健康手册》,并进行第1次产前检查。
1.进行孕早期健康教育和指导。
2.孕13周前由孕妇居住地的乡镇卫生院、社区卫生服务中心建立《母子健康手册》。
3.孕妇健康状况评估:询问既往史、家族史、个人史等,观察体态、精神等,并进行一般体检、妇科检查和血常规、尿常规、血型、肝功能、肾功能、乙型肝炎,有条件的地区建议进行血糖、阴道分泌物、梅毒血清学试验、HIV抗体检测等实验室检查。
4.开展孕早期生活方式、心理和营养保健指导,特别要强调避免致畸因素和疾病对胚胎的不良影响,同时告知和督促孕妇进行产前筛查和产前诊断。
5.根据检查结果填写第1次产前检查服务记录表,对具有妊娠危险因素和可能有妊娠禁忌症或严重并发症的孕妇,及时转诊到上级医疗卫生机构,并在2周内随访转诊结果。
(二)孕中期健康管理1.进行孕中期(孕16~20周、21~24周各一次)健康教育和指导。
2.孕妇健康状况评估:通过询问、观察、一般体格检查、产科检查、实验室检查对孕妇健康和胎儿的生长发育状况进行评估,识别需要做产前诊断和需要转诊的高危重点孕妇。
3.对未发现异常的孕妇,除了进行孕期的生活方式、心理、运动和营养指导外,还应告知和督促孕妇进行预防出生缺陷的产前筛查和产前诊断。
4.对发现有异常的孕妇,要及时转至上级医疗卫生机构。
出现危急征象的孕妇,要立即转上级医疗卫生机构,并在2周内随访转诊结果。
(三)孕晚期健康管理1.进行孕晚期(孕28~36周、37~40周各一次)健康教育和指导。
2.开展孕产妇自我监护方法、促进自然分娩、母乳喂养以及孕期并发症、合并症防治指导。
3.对随访中发现的高危孕妇应根据就诊医疗卫生机构的建议督促其酌情增加随访次数。
随访中若发现有高危情况,建议其及时转诊。
(四)产后访视乡镇卫生院、村卫生室和社区卫生服务中心(站)在收到分娩医院转来的产妇分娩信息后应于产妇出院后1周内到产妇家中进行产后访视,进行产褥期健康管理,加强母乳喂养和新生儿护理指导,同时进行新生儿访视。
母子健康手册本

(检查日期年月日)
体格检查
备孕妈妈
血压:mmHg
生殖系统检查:□正常□异常
备孕爸爸
血压:mmHg
生殖系统检查:□正常□异常
血液检查
备孕妈妈
ABO□A型□B型
□O型□AB型
Rh□阴性□阳性
血红蛋白:g/L
血小板计数:×109/L
空腹血糖:mmol/L
备孕爸爸
ABO□A型□B型
□O型□AB型
备孕爸妈自我记录
结婚年龄:备孕妈妈岁备孕爸爸岁
计划怀孕年龄:备孕妈妈岁备孕爸爸岁
备孕妈妈基本情况
身高cm体重kgBMI:
您的身材属于:□正常体重□超重□肥胖□低体重
孕前检查结果:□健康□疾病Fra bibliotek名称)备孕爸爸基本情况
身高cm体重kgBMI:
您的身材属于:□正常体重□超重□肥胖□低体重
孕前检查结果:□健康□疾病(名称)
Rh□阴性□阳性
慢性病筛查
备孕妈妈
高血压:□否□是
糖尿病:□否□是
肝功能:□正常□异常
(异常时:ALTIU/L)
肾功能:□正常□异常
(异常时:肌酐Umol/L)
促甲状腺激素水平:□正常□异常
(异常时:TSHuIU/ml)
备孕爸爸
高血压:□否□是
糖尿病:□否□是
肝功能:□正常□异常
(异常时:ALTIU/L)
提前做好孕前优生健康检查
夫妇在准备要宝宝的前3~6个月,请及时去定点服务机构接受孕前优生健康检查,评估影响优生的风险因素,并听从医生的建议和指导,采取措施消除不利的风险因素,积极治疗影响怀孕的各种疾病。
孕前优生健康检查是为准备怀孕的夫妇在受孕之前提供的一系列优生保健服务,包括优生健康教育、病史询问、体格检查、临床实验室检查、影像学检查、风险评估、咨询指导等,具体内容为:
孕产妇随访服务记录表

产后42天健康检查记录表
姓名: □□□-□□□□□
随访日期
年 月 日
一般健康情况
一般心理状况
血压
/ mmHg
乳房
1未见异常 2异常
恶露
1未见异常 2异常
子宫
1未见异常 2异常
伤口
1未见异常 2异常
其他
分类
1已恢复 2未恢复
□
其他
分类
1未见异常 2异常
□
指导
1个人卫生 2心理 3营养 4母乳喂养 5新生儿护理与喂养 6其他 □/□/□/□/□
1无 2有
□
转 诊 原因:
机构及科室:
下次随访日期 随访医生签名
填表说明
1.本表为产妇出院后3~7天内由医务人员到产妇家中进行产后
检查时填写,产妇情况填写此表,新生儿情况填写“新生儿家庭访视 表”。
1遗传性疾病史 2精神疾病史 3其他
□/□/□
1吸烟 2饮酒 3服用药物 害物质 5接触放射线 6其他
4接触有毒有
□/□/□/ □/□
1无 2有
1流产
2死胎
出生缺陷儿
3死产
4新生儿死亡
cm 体重
Kg
血压
/ mmHg
心脏:1未见异常2异常 □
肺部:1未见异常2异 常
外阴:1未见异常2异常 □
阴道:1未见异常2异 常
第4次*
/
1未见异常 □ 2异常 1.个人卫生 2.膳食 3.心理
第5次*
/
1未见异常 □ 2异常 1.个人卫 生 2.膳食 3.心理 4.运动
指 导 2.膳食 3.心理
4.运动
5其他
1无2有
妇幼32种表格

附件一xx省孕产妇分娩登记本单位名称:xx省孕产妇分娩登记本说明:分娩记录登记由开展接生服务的医疗保健机构按年内分娩时间顺序填写并保存,根据本登记填报出生缺陷儿及围产儿儿童死亡报告卡,并按要求上报至县(区)妇幼保健机构。
附件二出生缺陷监测登记册附件三xx省产前筛查及诊断登记本单位名称:附件四xx省孕产妇传染病实验室检测登记表附件五xx省孕产妇传染病登记表xx省孕产妇保健管理登记本通渭县寺子乡(镇)窑坡村(社区)xx省孕产妇保健管理登记xx省孕产妇产后访视登记本通渭县寺子乡(镇)窑坡村(社区)2017年孕产妇产后访视登记附件八xx省高危妊娠管理登记本县乡(镇)村(社区)背面高危妊娠说明高危妊娠产前评分标准附件九xx省妇女病普查普治登记本单位名称:2、普查的妇女病必须包括阴道炎、宫颈炎、尖锐湿疣、淋病、宫颈癌、乳腺癌、卵巢癌等七种疾病。
附件十xx省计划生育服务情况登记本单位名称:输卵管绝育术;人工流产(负压吸引术、钳刮术、药物流产、中期引产术);放置和取出皮下埋植术。
3、计划生育手术并发症包括:子宫穿孔、感染、阴囊血肿、肠管损伤、膀胱损伤、人流不全、子宫破裂等附件十一xx省育龄妇女死亡登记本县乡(镇)村(社区)xx省孕产妇死亡登记本县乡(镇)村(社区xx省孕产妇死亡登记2、入住时间:指外省户口孕产妇入住本省的具体年月。
3、死亡地点、分娩地点、确诊单位:填写具体名称。
4、其他填写说明同孕产妇死亡报告卡。
附件十三xx省儿童出生花名册县乡(镇)村(社区)附件十四xx省围产儿.儿童死亡登记本县乡(镇)村(社区)说明:1、由村级、社区、乡级、县级卫生保健服务机构及各级医疗保健机构填写保存,并按要求填写围产儿、5岁以下儿童死亡报告卡逐级上报到县妇幼保健站。
2、死胎、死产:不填死因分类、死前治疗和死亡日期;出生日期填分娩日期;死亡地点为分娩地点;死亡诊断注明死胎或死产。
附件十五xx省出生医学证明发放登记本单位名称:xx省出生医学证明发放登记附件十六xx省新生儿疾病筛查登记本单位名称:附件十七xx省儿童保健管理登记卡姓名性别出生日期母亲姓名户口所在地家庭住址(电话)出生情况:正常、畸形、窒息、早产分娩方式:顺产、阴道手术产、剖宫产出生体重: kg 身长: cm 6月内喂养:母乳、纯母乳、人工、混合辅食添加:月开始出生医学证明编号:新生儿疾病筛查:PKU(阴/阳/确诊);CH(阴/阳/确诊);听力筛查(通过/复查/确诊) 建卡日期儿童保健系统管理登记卡使用说明1、xx省内出生的每位儿童在生后42天内必须建立保健卡、册,保健卡留建卡单位,保健册由家长携带保管。
孕期检查表(模板)

时间产检次数检查内容12周第1次产检建立妊娠期保健手册、确定孕周、推算预产期、评估妊娠期高危因素、血压、体重指数、胎心率、血常规、尿常规、血型(ABO和Rh)、空腹血糖、肝功能和肾功能、乙型肝炎病毒表面抗原、梅毒螺旋体、HIV筛查、心电图。
13-28周每4周检查113-16周第2次产检分析首次产前检查的结果、血压、体重、宫底高度、腹围、胎心率、孕中期唐氏血液筛查(15—20周)17-20周第3次产检血压、体重、宫底高度、腹围、胎心率、B超胎儿畸形筛查(18—24周)、血常规、尿常规21-24周第4次产检血压、体重、宫底高度、腹围、胎心率、糖耐量筛查(75g OGTT)、血常规、尿常规25-28周第5次产检血压、体重、宫底高度、腹围、胎心率、产科B超检查、血常规、尿常规29-35周每2周检查129-32周第6次产检血压、体重、宫底高度、腹围、胎心率、血常规、尿常规第7次产检血压、体重、宫底高度、腹围、胎心率、胎位、血常规、尿常规、胎心监护第8次产检血压、体重、宫底高度、腹围、胎心率、胎位、血常规、尿常规、胎心监护36周后 每周检查1次36周第9次产检血压、体重、宫底高度、腹围、胎心率、胎位、血常规、尿常规、产科B超检查37周第10次产检血压、体重、宫底高度、腹围、胎心率、胎位、宫颈检查(Bishop评分)、血常规、尿常规、胎心监护、胎位检查 33-35周38周第11次产检血压、体重、宫底高度、腹围、胎心率、胎位、血常规、尿常规、宫颈检查(Bishop评分)、胎心监护39周第12次产检血压、体重、宫底高度、腹围、胎心率、胎位、宫颈检查(Bishop评分)、血常规、尿常规、胎心监护40周第13次产检血压、体重、宫底高度、腹围、胎心率、胎位、宫颈检查(Bishop评分)、血常规、尿常规、胎心监护注意事项建档:此时去医院,建立“孕妇健康手册”档案,以后每次孕检结果都将记录在内,供日后参考。
此次检査项目主要包括:量体重和血压;医生进行问诊;B超检査(主要是听胎心,排除宫外孕和计算胎儿大小);验尿;身体其他各部位的检查;抽血;检査子宫大小;胎儿颈部透明带筛査(主要是对宝宝患唐氏综合征的可能性进行评估)。
胎儿发育过程记录

胎儿发育过程记录怀孕1~6周的胎儿发育• 怀孕1~2周在你成功受孕后的1周内,受精卵(即胚泡)就会进入你的子宫,此时的受精卵差不多有钢笔尖那么大。
注意啊,受精卵从这么点儿大的时候,就已经开始创造奇迹了。
受精卵的发育速度很快,几天后细胞就会分化成若干组,内细胞群将会发育成你的宝宝,而外细胞群将发育成羊膜囊和胎盘。
• 怀孕第3周宝宝在这个阶段叫做“胚泡”,它是由几百个正在迅速分裂的细胞组成的小球。
胚泡植入子宫内膜的过程,叫做“着床”。
• 怀孕第4周怀孕第4周标志着胚胎期的开始。
从现在到第10周,胎儿所有的器官将开始发育并运行。
这时候的胎儿最为脆弱,特别容易受到任何影响发育的因素的干扰,因此,你必须遵守怀孕早期的注意事项。
• 怀孕4~6周怀孕4周的胎儿像罂粟籽那么大,在第5周时,胎儿会长到一粒芝麻那么大,到第6周,这粒芝麻会长成一颗大约6毫米长的扁豆。
• 怀孕6周怀孕6周时,如果你能够透视你的子宫壁,会看到一个很大的头。
这时候,眼睛和鼻孔都还是小黑点。
头两侧耳朵的地方是两个小浅窝,胳膊和腿都还只是小突芽。
胎儿手和脚看上去则像是鸭蹼,指(趾)间带着厚厚的蹼。
怀孕7~9周的胎儿发育• 怀孕7周7周大的胎儿,虽然只有蓝莓那么大,还拖着小尾巴(这是尾骨的延伸),但他的眼睛已显现出一些颜色,小鼻头正在冒出来,阑尾和胰腺都长出来了。
大脑的两个半球都在发育,肝脏制造红血球的功能也已启动。
• 怀孕8~9周怀孕8周的宝宝能够弯曲胳膊肘和膝盖,而到第9周时,宝宝的尾巴就消失了,他长出了四肢和手指,鼻子、嘴巴、眼睛的轮廓和小小的耳垂也出现了。
虽然这时他的重量还不到30克,但我们却可以说他的生命越来越完整了。
怀孕10~13周的胎儿发育• 怀孕第10周孕10周是胎儿发育的一个里程碑,尽管他还没有一个金橘大,但已经进入胎儿发育期了。
宝宝的面部特征已经确定,牙蕾也在形成。
在接下来的几周里,胎儿的组织和器官会迅速发育成熟。
• 怀孕第11周宝宝在怀孕第11周就已经完全成形了,他大约有3.8厘米长,7克重。
孕前体重及孕期体重增长对胎儿出生结局的影响

摘
要 : 目的 :研 究孕 期 女性 孕 前体 重及 孕期 体 重 增 长对 胎 儿 出生 结局 的影 响 。方 法 :选择 2 0 1 2年 7月 至 2 0 1 2
年 8月在卫 生部北京 医院产科常规 查体的 1 6 4例孕妇 为研 究对象,跟踪整个孕期 ,记 录其 孕前体重、产前体重、胎 儿出生体重 、胎儿出生身长、胎盘 重、脐 带长等指标 。结果 :孕前体重与胎盘重相 关 ( t = 2 . 8 9 ,P< 0 . 0 5 ) ,孕前体
重与 胎 儿 出生体 重相 关 ( t = 2 . 8 0 ,P< 0 . 0 5 ) ;孕期 体 重 增 长 与 胎 儿 出生体 重相 关 ( t = 2 . 3 4 ,P< 0 . 0 5 ) ,孕 期 体 重
中国食 物与 营养
2 0 1 3 , 1 9 ( 7 ) : 5 9— 6 1
F o o d a n d Nu t it f i o n i n C h i n a
孕 前 体 重 及 孕 期 体 重 增 长 对 胎 儿 出生 结局 的 影 响
丁丽丽 ,程 博 ,陈燕波 ,杨丽英
采用直线回归的统计学分析方法 ,结果 以 P< 0 . 0 5为差 异有统计学意义。
选择从 2 0 1 2年 7月至 2 0 1 2年 8月在北京 医院产科
门诊建档并进行定期产前检查 的孕期女性 1 4 例 作为调 6
查对象 ,年 龄 在 2 3 —3 7岁 ,平 均 年 龄 为 ( 3 0± 2 . 8 ) 岁。受试者剔 除标准 :非首次生产者 ;肾结石 肾功 能不
中 国 食 物 与 营 养
孕期体重增长参照表

孕妇胎儿体重增长表周数孕妇体重增加(kg)胎儿平均体重(g)平均身长(cm)8~9 0.5 1 49~10 0.7 2 410~11 0.9 4 6.511~12 1.1 7 6.512~13 1.4 14 913~14 1.7 25 914~15 2.0 45 12.515~16 2.3 70 12.516~17 2.7 100 1617~18 3.0 140 1618~19 3.4 190 20.519~20 3.8 240 20.520~21 4.3 300 2521~22 4.7 360 2522~23 5.1 430 27.523~24 5.5 501 27.524~25 5.9 600 3025~26 6.4 700 3026~27 6.8 800 32.527~28 7.2 900 32.528~29 7.4 1001 3529~30 7.7 1175 35 30~31 8.1 1350 37.5 31~32 8.4 1501 37.5 32~33 8.8 1675 40 33~34 9.1 1825 40 34~35 9.5 2001 42.5 35~36 10.0 2160 42.5 36~37 10.4 2340 45 37~38 10.5 2501 45 38~39 11 2775 47.539~40 11.3 3001 47.5 孕前正常体重:10周2.5斤;14周5斤;16周7斤;18周10斤;20周12斤;22周14周;24周16斤;26周17.5斤;28周20斤;30周22斤;32周24斤;34周26斤;36周28斤;38周30斤;40周33斤孕期体重控制挺重要的,一方面关系到孕期高血压、糖尿病等等;还牵涉到妊娠纹的生长以及产后的恢复等等。
这段文字和大家分享一下孕期妇女较为安全的体重增长应平均在25-35磅之间。
体形较小或骨骼较小的妇女体重增长可能接近25磅左右;体形高大或骨骼较大的妇女体重增长则会向35磅靠拢。
孕产妇随访个体化健康教育记录表

孕产妇随访个体化健康教育记录表
贵州省健康教育服务资料
附表14 随访个体化健康教育记录表
单位名称: 初诊/复诊
责任医生/护士(签名):
姓名:性别: 年龄: (孕产妇)
档案编号:
A询问:
1.年龄:①<18岁□;②18~30岁□;③30岁以上□
2.血压:正常□;高血压Ⅰ级□;高血压Ⅱ级□;高血压Ⅲ级□
3.体重:①正常□;②过瘦;③过胖□;
4.性格:①易激怒□;②情绪变化大□;③其他□
5.产史:①有□;②无□;
6.胎位:①正常□;②不正或查不清□
7.孕期身体情况:①正常□;②异常:□;
8.孕期是否检查:①是□;②否□
9.是否患有传染性疾病:①有□;②无□;
A评估:绿色(低风险)□黄色(一般风险)□橙色(较高风险)□红色
(高风险)紫色(
A安排:1.孕妇在受胎之后,应该调饮食,淡滋味,避寒暑,并根据妊娠不同时期给予不同的营养以逐月养胎;2.孕妇应保持心情舒畅,稳定情绪,避免精神紧张,以影响胎儿发育;3.在生活起居方面,孕妇应顺应四时气候的变化,随其时序而适其寒温,避免环境、天气等造成的损伤。另外,妊娠早期及7个月以后,应谨戒房事,以免损伤冲任、胞脉,而引起胎动不安或堕胎、小产或病邪内侵。4.凡峻下、滑利、祛瘀、破血、耗气及一切有毒药品,都应慎用或禁用。有妊娠疾患必须选用时,请在专业医师指导下应用。
孕妇患有传染性疾病)□
A建议:□□□□□□□□
1.正言行2.调养饮食3.调畅情志4.起有常5.谨慎用药6.分期保健
A帮助:①早期养胎气。在此时期,胎未有定形,不宜服食药物,重要是调心。②中期助胎气。受孕中期,胎儿成长迅速,要调养身心以助胎气。
③后期利生产。怀孕后期,此期孕妇衣着要宽松,不能坐浴,要行走摇身,心静不可大怒。
母子健康手册word版本

国家推行计划生育,使人口的增长同经济和社会发展计划相适应。
夫妻双方有实行计划生育的义务。
国家提倡一对夫妻生育两个子女;符合法律、法规规定条件的,可以要求安排再生育子女。
育龄夫妻自主选择计划生育避孕节育措施,预防和减少非意愿妊娠。
实行生育登记制度,对生育两个以内(含两个)孩子的,不实行审批,由家庭自主安排生育。
7.乙型肝炎血清学五项检测;
8.梅毒螺旋体检查;
9.艾滋病检查。
(温馨提示:准备怀孕期间若有任何疑惑,请到医院咨询。如果备孕妈妈月经没来,请尽快到医院检查。)
孕前开始吃叶酸
补充叶酸,能有效预防宝宝神经管畸形。您需要从孕前3个月开始每天服用叶酸,至少服用到孕后3个月,最好整个孕期服用。如果您曾经生过神经管畸形儿或正在服用抗癫痫药物,应每天口服叶酸4mg。另外,您还可多摄入富含叶酸的食物,如动物肝、肾、鸡蛋、豆类、绿叶蔬菜、水果及坚果等。
建立完善包括生育支持、幼儿养育、青少年发展、老人赡养、病残照料等在内的家庭发展政策,鼓励按政策生育。
国家对实行计划生育的夫妻,按照规定给予奖励。
妇女怀孕、生育和哺乳期间,按照国家有关规定享受特殊劳动保护并可以获得帮助和补偿。
公民实行计划生育手术,享受国家规定的休假;地方人民政府可以给予奖励。
符合法律、法规规定生育子女的夫妻,可以获得延长生育假的奖励或者其他福利待遇。
孕前保健,国家有哪些惠民政策
1.免费孕前优生健康检查。为了帮助您孕育健康的宝宝,政府为符合生育政策、准备怀孕的农业户籍夫妇免费提供孕前优生健康检查。符合条件的准备怀孕夫妇每孩次可在本地定点服务机构享受一次免费孕前优生健康检查。
2.农村妇女免费增补叶酸。准妈妈从准备怀孕开始到怀孕后3 个月内,可以到辖区内指定机构领取免费叶酸片,服用后可预防新生儿神经管缺陷。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
日期 3月6日 3月7日 3月8日 3月9日 3月10日 3月11日 3月12日 3月13日 3月14日 3月15日 3月16日 3月17日 3月18日 3月19日 3月20日 3月21日 3月22日 3月23日 3月24日 3月25日 3月26日 3月27日 3月28日 3月29日 3月30日 3月31日 4月1日 4月2日 4月3日 4月4日 4月5日 4月6日 4月7日 4月8日 4月9日 4月10日 4月11日 4月12日 4月13日 4月14日 4月15日 4月16日 4月17日 4月18日 孕期 28+2 28+3 28+4 28+5 28+6 28+7 29+1 29+2 29+3 29+4 29+5 29+6 29+7 30+1 30+2 30+3 30+4 30+5 30+6 30+7 31+1 31+2 31+3 31+4 31+5 31+6 31+7 32+1 32+2 32+3 32+4 32+5 32+6 32+7 33+1 33+2 33+3 33+4 33+5 33+6 33+7 34+1 34+2 34+3 体重KG 日期 4月19日 4月20日 4月21日 4月22日 4月23日 4月24日 4月25日 4月26日 4月27日 4月28日 4月29日 4月30日 5月1日 5月2日 5月3日 5月4日 5月5日 5月6日 5月7日 5月8日 5月9日 5月10日 5月11日 5月12日 5月13日 5月14日 5月15日 5月16日 5月17日 5月18日 5月19日 5月20日 5月21日 5月22日 5月23日 5月24日 5月25日 5月26日 5月27日 5月28日 5月29日 5月30日 5月31日 6月1日 孕期 34+4 34+5 34+6 34+7 35+1 35+2 35+3 35+4 35+5 35+6 35+7 36+1 36+2 36+3 36+4 36+5 36+6 36+7 37+1 37+2 37+3 37+4 37+5 37+6 37+7 38+1 38+2 38+3 38+4 38+5 38+6 38+7 39+1 39+2 39+3 39+4 39+5 39+6 39+7 40+1 40+2 40+3 40+4 40+5 体重KG 日期 6月2日 6月3日 6月4日 6月5日 6月6日 6月7日 6月8日 6月9日 6月10日 6月11日 6月12日 6月13日 6月14日 6月15日 6月16日 6月17日 6月18日 6月19日 6月20日 孕期 40+6 40+7 41+1 41+2 41+3 41+4 41+5 41+6 41+7 42+1 42+2 42+3 42+4 42+5 42+6 42+7 43+1 43+2 43+3 体重KG
孕期体重记录表
日期 10月25日 10月26日 10月27日 10月28日 10月29日 10月30日 10月31日 11月1日 11月2日 11月3日 11月4日 11月5日 11月6日 11月7日 11月8日 11月9日 11月10日 11月11日 11月12日 11月13日 11月14日 11月15日 11月16日 11月17日 11月18日 11月19日 11月20日 11月21日 11月22日 11月23日 11月24日 11月25日 11月26日 11月27日 11月28日 11月29日 11月30日 12月1日 12月2日 12月3日 12月4日 12月5日 12月6日 12月7日 孕期 8+3 8+4 8+5 8+6 8+7 9+1 9+2 9+3 9+4 9+5 9+6 9+7 10+1 10+2 10+3 10+4 10+5 10+6 10+7 11+1 11+2 11+3 11+4 11+5 11+6 11+7 12+1 12+2 12+3 12+4 12+5 12+6 12+7 13+1 13+2 13+3 13+4 13+5 13+6 13+7 14+1 14+2 14+3 14+4 体重KG 日期 12月8日 12月9日 12月10日 12月11日 12月12日 12月13日 12月14日 12月15日 12月16日 12月17日 12月18日 12月19日 12月20日 12月21日 12月22日 12月23日 12月24日 12月25日 12月26日 12月27日 12月28日 12月29日 12月30日 12月31日 1月1日 1月2日 1月3日 1月4日 1月5日 1月6日 1月7日 1月8日 1月9日 1月10日 1月11日 1月12日 1月13日 1月14日 1月15日 1月16日 1月17日 1月18日 1月19日 1月20日 孕期 14+5 14+6 14+7 15+1 15+2 15+3 15+4 15+5 15+6 15+7 16+1 16+2 16+3 16+4 16+5 16+6 16+7 17+1 17+2 17+3 17+4 17+5 17+6 17+7 18+1 18+2 18+3 18+4 18+5 18+6 18+7 19+1 19+2 19+3 19+4 19+5 19+6 19+7 20+1 20+2 20+3 20+4 20+5 20+6 体重KG 日期 1月21日 1月22日 1月23日 1月24日 1月25日 1月26日 1月27日 1月28日 1月29日 1月30日 1月31日 2月1日 2月2日 2月3日 2月4日 2月5日 2月6日 2月7日 2月8日 2月9日 2月10日 2月11日 2月12日 2月13日 2月14日 2月15日 2月16日 2月17日 2月18日 2月19日 2月20日 2月21日 2月22日 2月23日 2月24日 2月25日 2月26日 2月27日 2月28日 3月1日 3月2日 3月3日 3月4日 3月5日 孕期 20+7 21+1 21+2 21+3 21+4 21+5 21+6 21+7 22+1 22+2 22+3 22+4 22+5 22+6 22+7 23+1 23+2 23+3 23+4 23+5 23+6 23+7 24+1 24+2 24+3 24+4 24+5 24+6 24+7 25+1 25+2 25+3 25+4 25+5 25+6 25+7 26+1 26+2 26+3 26+4 26+5 26+6 26+7 28+1 体重KG
