糖尿病肾病的血糖管理 ppt课件
合集下载
糖尿病合并慢性肾脏病指南PPT演示课件

01
02
03
提供心理支持
关注患者的心理状态,提 供必要的心理支持和疏导, 帮助患者保持积极乐观的 心态。
建立患者支持群体
鼓励患者加入相关的支持 群体,与其他患者交流经 验,互相鼓励支持。
提供专业心理咨询
对于需要专业心理咨询的 患者,提供专业的心理咨 询和治疗,帮助患者解决 心理问题。
生活方式调整与优化
重要意义。
研究局限与展望
需要更多的临床试验来验证新的治疗 方法的有效性和安全性。
需要更多的研究来了解糖尿病和慢性 肾脏病之间的相互作用机制,以发现 更多的治疗靶点。
对于某些特殊类型的糖尿病和慢性肾 脏病,需要更深入的研究以制定针对 性的治疗方案。
需要提高公众对糖尿病和慢性肾脏病 的认识,加强预防和早期诊断。
控制总热量摄入
根据患者的身高、体重、性别、年龄和活 动量等因素,计算每日所需热量,保持适 当的能量摄入。
控制蛋白质摄入
根据肾功能状况,适量摄入优质蛋白质, 如瘦肉、蛋、奶制品等,避免摄入过多植 物蛋白。
控制碳水化合物摄入
适当限制碳水化合物的摄入,选择低糖、 高纤维的碳水化合物来源,如全谷类、蔬 菜和水果。
药物治疗
总结词
药物治疗是糖尿病合并 慢性肾脏病患者的重要
治疗手段。
选择合适的药物
根据患者的病情和医生 的建议,选择合适的降 糖药、降压药、降脂药
等药物。
遵循用药原则
严格按照医生的指导用 药,避免自行增减剂量
或更换药物。
注意事项
在用药过程中注意观察 不良反应,及时调整用
药方案。
血糖监测与控制
总结词
01
02
03
04
饮食调整
糖尿病肾病的血糖管理ppt课件

既往RCTs和观察性研究结果一致
诺和锐® 30有效降糖,不同基线时均可有效降低HbA1c 水平
10.0 9.5 9.0 HbA1c (%) 8.5 8.0 7.5 7.0 6.5 0.0 INITIATE1 2005年 EuroMix2 2006年 ACTION3 2009年 17074 2008年 PRESENT5 中国, 2008年 IMPROVETM 6 中国,2010年 A1chieve7 中国,2012年
14% p<0.0001 37% p<0.0001
白内障 摘除术
19% p<0.0001
心衰
16% p=0.016
周围血管病变
21%
p<0.0001
43% p<0.0001
†
At 7.5 to <12.5 years
UKPDS 35. BMJ 2000; 321: 405–412.
慢性肾脏病/终末期肾病中葡萄糖 /胰岛素的动态平衡
– 每年监测一次
其他病因引起的诊断线索
无视网膜病变 GFR低或迅速降低 蛋白尿急剧增多或出现肾病综合征 顽固性高血压 ACEI/ARB治疗2-3月GFR下降>30%
KDOQI .Am J Kidney Dis. 2007 ;49(2 Suppl 2):S12-154
早期诊断显著减少慢性肾脏病进展 为终末期肾病的可能
国际和国内指南建议:动态监测糖 尿病患者的肾功能
• 血清肌酐(sCr)水平
– 估算的肾小球率过滤 (eGFR)X年龄 男性 eGFR(ml min /1.73m )=175X血肌酐
·
-1
2
-1.234
糖尿病肾病演示ppt课件

感谢观看
THANKS
家属心理支持
鼓励家属给予患者情感上的支持和关爱,共同应对疾病带来的挑战 。
家属参与护理
指导家属参与患者的日常护理工作,如协助患者进行饮食控制、运 动锻炼等,以促进患者的康复。
06
研究进展与未来展望
新型治疗药物研究进展
1 2
SGLT2抑制剂
通过抑制肾脏中SGLT2蛋白的功能,减少葡萄糖 重吸收,从而降低血糖水平,同时减轻肾脏负担 。
戒烟限酒
戒烟和限制酒精摄入有助 于降低心血管疾病的发生 率。
感染并发症预防
保持皮肤清洁
定期清洗皮肤,避免皮肤破损和感染 。
避免接触感染源
尽量避免与感染患者接触,减少感染 风险。
注意口腔卫生
保持口腔清洁,定期检查口腔健康状 况,预防口腔感染。
其他并发症处理
视网膜病变
定期进行眼科检查,及时发现并 治疗视网膜病变,防止视力丧失
并发症评估
糖尿病肾病患者易并发高血压、心血 管疾病等并发症,需对这些并发症进 行评估。
肾脏病理改变评估
通过肾脏活检等手段,可对肾脏病理 改变进行评估,进一步了解病情严重 程度。
预后评估
结合患者年龄、病程、并发症等因素 ,对糖尿病肾病患者的预后进行评估 。
03
治疗原则与方案
控制血糖和血压
血糖控制
通过饮食调整、口服降糖药物或 胰岛素治疗,将血糖控制在正常 范围内,以减轻肾脏负担。
糖尿病肾病
汇报人:XXX
2024-01-19
• 糖尿病肾病概述 • 诊断与评估 • 治疗原则与方案 • 并发症预防与处理 • 患者教育与心理支持 • 研究进展与未来展望
目录
01
糖尿病肾病概述
糖尿病肾病的血糖管理PPT讲稿

参照——《2型糖尿病合并慢性肾脏病患者口服降糖药用药原则专家 共识》) 3.注射胰岛素
中国2型糖尿病患者中合并CKD的比例可达 64%
– 研究对象:上海市区年龄≥30岁的2型糖尿病患者,n=1009
CKD
64%
Lu B, et al. J Diabetes & its Complications. 2008. 96-103
美国2型糖尿病患者中合并CKD的比例可达 40%
– 数据来自1999-2004年第4次美国国家健康与营养调查
危险因素
定义
易感因素 对肾脏损害的易感性
实例
老年,CKD家族史,肾脏质量下降, 低出生体重,美国少数民族,低收入源自开始因素 直接引起肾脏损害
DM,HT,自身免疫病,系统感染,
泌尿系感染,尿路结石,药物毒性
进展因素
发病后,引起肾脏损害加重, 肾功能下降加速
大量蛋白尿,高血压, DM血糖控制不佳,吸烟
Levev AS et al: Ann Intern Med 2003,139:137-141
心衰 周围血管病变
16% p=0.016
43% p<0.0001
CKD患者低血糖比高血糖的危害更大 ——加重肾功能不全
急性低血糖减少 约22%的肾血流
肾小球滤过 降低19%
内分泌学(廖二元主编)
肾功能不全
目录
糖尿病是导致CKD的主要原因 糖尿病肾病的诊断与早期防治
控制血糖、控制血压、控制蛋白尿;控制血脂、控制蛋白摄入
糖尿病是导致CKD的主要原因
糖尿病肾病的诊断与早期防治
控制血糖、控制血压、控制蛋白尿;控制血脂、控制蛋白摄入
糖尿病肾病的血糖控制 降糖药物新进展
中国2型糖尿病患者中合并CKD的比例可达 64%
– 研究对象:上海市区年龄≥30岁的2型糖尿病患者,n=1009
CKD
64%
Lu B, et al. J Diabetes & its Complications. 2008. 96-103
美国2型糖尿病患者中合并CKD的比例可达 40%
– 数据来自1999-2004年第4次美国国家健康与营养调查
危险因素
定义
易感因素 对肾脏损害的易感性
实例
老年,CKD家族史,肾脏质量下降, 低出生体重,美国少数民族,低收入源自开始因素 直接引起肾脏损害
DM,HT,自身免疫病,系统感染,
泌尿系感染,尿路结石,药物毒性
进展因素
发病后,引起肾脏损害加重, 肾功能下降加速
大量蛋白尿,高血压, DM血糖控制不佳,吸烟
Levev AS et al: Ann Intern Med 2003,139:137-141
心衰 周围血管病变
16% p=0.016
43% p<0.0001
CKD患者低血糖比高血糖的危害更大 ——加重肾功能不全
急性低血糖减少 约22%的肾血流
肾小球滤过 降低19%
内分泌学(廖二元主编)
肾功能不全
目录
糖尿病是导致CKD的主要原因 糖尿病肾病的诊断与早期防治
控制血糖、控制血压、控制蛋白尿;控制血脂、控制蛋白摄入
糖尿病是导致CKD的主要原因
糖尿病肾病的诊断与早期防治
控制血糖、控制血压、控制蛋白尿;控制血脂、控制蛋白摄入
糖尿病肾病的血糖控制 降糖药物新进展
肾脏内科(糖尿病合并CKD)血糖管理策略PPT课件

1.2亿
成人CKD患者
1/10
中国成人患有CKD
Lancet. 2012 Mar 3;379(9818):815-22
我国同样是糖尿病大国,20%~40%的患 者发生糖尿病肾病
10.9% 最新流行病学数据显示2013年中国成人糖尿病患病率 糖尿病前期患病率35.7%
糖尿病患者中有20%~40%发生糖尿病
2012年KDOQI《慢性肾脏病及糖尿病临床实践指南》: ◆推荐HbA1c 目标值7%,以预防和延缓伴有CKD的糖尿病微血 管并发症 (1A); ◆存在低血糖危险而HbA1c <7.0%者无需治疗(1B); ◆建议对于有共存病而预期寿命有限,且有低血糖危险者HbA1c 目标可超过7.0%(2C)
2012 KDOQI CLINICAL PRACTICE Guideline for Diabetes and CKD. Am J Kidney Dis. 2012;60(5):850-88
Molitch ME, et, al. Kidney Int, 2015, 87(1): 20-30.
糖尿病合并CKD患者的死亡率与HbA1c 呈“U”形相关
一项加拿大研究纳入eGFR <60 ml/(min·1.73 m2)的糖尿病患者23296例,根据HbA1c水平进 行分组,分析了HbA1c与死亡、肾病进展、新发ERSD、心血管事件、全因住院是否独立相关。 研究中位随访46个月。
研究结果显示, HbA1c与死亡呈U型曲 线关系, HbA1c< 6.5%或>8%时,患者 死亡风险均明显增加
因此,对于CKD患者,严格控制血糖不一定都能带来临床获益,血糖控制 目标应高度个体化
Arch Intern Med. 2011 Nov 28;171(21):1920-7
成人CKD患者
1/10
中国成人患有CKD
Lancet. 2012 Mar 3;379(9818):815-22
我国同样是糖尿病大国,20%~40%的患 者发生糖尿病肾病
10.9% 最新流行病学数据显示2013年中国成人糖尿病患病率 糖尿病前期患病率35.7%
糖尿病患者中有20%~40%发生糖尿病
2012年KDOQI《慢性肾脏病及糖尿病临床实践指南》: ◆推荐HbA1c 目标值7%,以预防和延缓伴有CKD的糖尿病微血 管并发症 (1A); ◆存在低血糖危险而HbA1c <7.0%者无需治疗(1B); ◆建议对于有共存病而预期寿命有限,且有低血糖危险者HbA1c 目标可超过7.0%(2C)
2012 KDOQI CLINICAL PRACTICE Guideline for Diabetes and CKD. Am J Kidney Dis. 2012;60(5):850-88
Molitch ME, et, al. Kidney Int, 2015, 87(1): 20-30.
糖尿病合并CKD患者的死亡率与HbA1c 呈“U”形相关
一项加拿大研究纳入eGFR <60 ml/(min·1.73 m2)的糖尿病患者23296例,根据HbA1c水平进 行分组,分析了HbA1c与死亡、肾病进展、新发ERSD、心血管事件、全因住院是否独立相关。 研究中位随访46个月。
研究结果显示, HbA1c与死亡呈U型曲 线关系, HbA1c< 6.5%或>8%时,患者 死亡风险均明显增加
因此,对于CKD患者,严格控制血糖不一定都能带来临床获益,血糖控制 目标应高度个体化
Arch Intern Med. 2011 Nov 28;171(21):1920-7
糖尿病肾病篇课件-PPT
糖尿病肾病是如何分期的?
I期 高滤过期
II期
III期
间断
持续
微量白蛋白尿 微量白蛋白尿
IV期 大量 白蛋白尿
V期 肾衰竭期
可逆转和部分逆转
定期筛查、早期干预、尽早治疗是关键!
1.中华医学会糖尿病学分会.中国2型糖尿病防治指南(2010版):37-38. 2.2012年KDIGO指南
早期降糖可逆转慢性肾脏病
口服降糖药物在慢性肾脏病运用
2型糖尿病合并慢性肾脏病患者口服降糖药用药原则中国专家共识.中国糖尿病.2013;21(10):865-870.
糖尿病肾病的综合治疗——改变生活方式
糖尿病饮食
合理控制体重
适当运动
戒烟
中华医学会糖尿病学分会.中国2型糖尿病防治指南(2010,科普版)
糖尿病肾病的综合治疗——控制血压血脂
<7.8-8.9 <11.1 <7.8
请咨询您的医生,制定合适您的个体化治疗目标!
Diabetes,.Obesity and Metabolism.10, 2008, 811–823
糖尿病肾病的综合治疗——降糖药物的选择
均显著增加心血管事件风险
运中动华应 医从学低会强糖度尿、病低学运分动会量. 开始,以中、低强度运动为主原则:降糖药需兼具有效性和安全性
✓ 严重肾功能不全应采用胰岛素治疗 2型糖尿病合并慢性肾脏病患者口服降糖药用药原则中国专家共识.
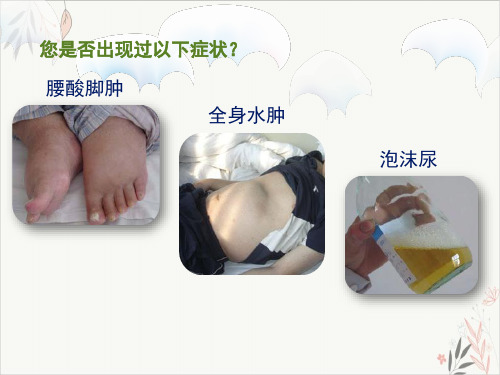
在肾脏出现损伤情况下,大量蛋白从尿中排出,导致低蛋白血症,液体从血管渗出到蛋白相对偏高的组织间隙,从而引起水肿
运动应从低强度、低运动量开始,以中、低强度运动为主
中国2型糖尿病防治指南(2010,科普版)
或尿白蛋白排泄率(AER):
糖尿病肾病ppt课件

13
药物疗法
降糖治疗:从患糖尿病起就应积极控制高血糖,口服降糖药,对于单纯饮食 和口服降糖药不好并有肾功能不全的病人应尽早的使用胰岛素。达标值:空腹 血糖<6.1mmol/L,餐后血糖<8.0mmol/L,糖化血红蛋白<6.5%
降压治疗:高血压可加快糖尿病肾病的进展和恶化。已有血压高者要在医生 指导下坚持服用降压药。达标值:无肾损害及尿蛋白<1.0g/d,血压控制在 <;130/80mmHg;尿蛋白>1.0g/d,血压控制在<125/75mmHg。降压药多主张首 选血管紧张素转换酶抑制剂,常与钙离子拮抗剂和合用。根据病情可适当加用 利尿剂。
22
健康宣教
宣教病人及家属应熟悉糖尿病常见的急性并发症如低 血糖、酮症酸中毒等的临床表现观察方法及处理方式
指导病人掌握糖尿病足的预防及护理知识 强调饮食与运动治疗的重要性,生活规律戒烟酒,注 意个人卫生 宣教胰岛素泵,降压药的作用,及使用方法 指导病人定期复诊,监测体重,如有不是,及时入院 治疗
23
4
病因及发病机制
3:高血压的影响:糖尿病病人由于脂质代谢紊乱、动脉粥样硬化等诸多原因 ,合并高血压
4:高血糖:长期与过度的血糖增高,可致毛细血管通透性增加,血浆蛋白外 渗,:引起毛细血管基底膜损害,肾小球硬化和肾组织萎缩。遗传:ACE基因遗 传多态、红细胞膜Na+/Li+逆转运(SLC)活性、N-乙酰转移酶(NAT2)基因、醛糖 还原酶基因
嘱病人适当参加体育锻炼以增强体质,提供一个安静没有感染的休养 环境,预防感染。监测体重,记录24小时出入量,限制水的摄入,水的 摄入量应控制在前一日的尿量加500ml为宜。
观察尿量、颜色、性状变化:有明显异常及时报告医师,每周至少化 验尿常规和尿比重1次
药物疗法
降糖治疗:从患糖尿病起就应积极控制高血糖,口服降糖药,对于单纯饮食 和口服降糖药不好并有肾功能不全的病人应尽早的使用胰岛素。达标值:空腹 血糖<6.1mmol/L,餐后血糖<8.0mmol/L,糖化血红蛋白<6.5%
降压治疗:高血压可加快糖尿病肾病的进展和恶化。已有血压高者要在医生 指导下坚持服用降压药。达标值:无肾损害及尿蛋白<1.0g/d,血压控制在 <;130/80mmHg;尿蛋白>1.0g/d,血压控制在<125/75mmHg。降压药多主张首 选血管紧张素转换酶抑制剂,常与钙离子拮抗剂和合用。根据病情可适当加用 利尿剂。
22
健康宣教
宣教病人及家属应熟悉糖尿病常见的急性并发症如低 血糖、酮症酸中毒等的临床表现观察方法及处理方式
指导病人掌握糖尿病足的预防及护理知识 强调饮食与运动治疗的重要性,生活规律戒烟酒,注 意个人卫生 宣教胰岛素泵,降压药的作用,及使用方法 指导病人定期复诊,监测体重,如有不是,及时入院 治疗
23
4
病因及发病机制
3:高血压的影响:糖尿病病人由于脂质代谢紊乱、动脉粥样硬化等诸多原因 ,合并高血压
4:高血糖:长期与过度的血糖增高,可致毛细血管通透性增加,血浆蛋白外 渗,:引起毛细血管基底膜损害,肾小球硬化和肾组织萎缩。遗传:ACE基因遗 传多态、红细胞膜Na+/Li+逆转运(SLC)活性、N-乙酰转移酶(NAT2)基因、醛糖 还原酶基因
嘱病人适当参加体育锻炼以增强体质,提供一个安静没有感染的休养 环境,预防感染。监测体重,记录24小时出入量,限制水的摄入,水的 摄入量应控制在前一日的尿量加500ml为宜。
观察尿量、颜色、性状变化:有明显异常及时报告医师,每周至少化 验尿常规和尿比重1次
糖尿病肾病的讲解课程ppt课件

总结词:合理饮食是糖尿病肾病患者护理的重要环节,需 根据病情制定个性化的饮食方案,控制血糖、血压和血脂 水平。
在此添加您的文本16字
详细描述
在此添加您的文本16字
控制总热量摄入,以低糖、低脂、低盐、高纤维为原则, 适当增加优质蛋白质的摄入。
在此添加您的文本16字
合理分配餐次,保持定时定量的饮食习惯,避免暴饮暴食 。
运动时应保持适量饮水,避免脱水。
详细描述
运动时应避免剧烈运动和过度劳累,以免加重肾脏负担 。
注意监测血糖和血压水平,确保在安全范围内进行运动 。
心理支持与护理
在此添加您的文本17字
总结词:糖尿病肾病患者常常面临较大的心理压力,需要 得到充分的心理支持和护理,以提高生活质量。
在此添加您的文本16字
详细描述
评估指标与方法
评估指标
评估糖尿病肾病病情的指标主要包括尿蛋白排泄率、肾功能、血压、血脂等。
评估方法
评估方法包括实验室检查、影像学检查和肾活检等。医生会根据患者的具体情 况选择合适的评估方法,以便全面了解患者的病情和制定合适的治疗方案。
鉴别诊断
鉴别诊断
糖尿病肾病需要与其它原因引起的肾脏疾病进行鉴别,如原发性肾小球肾炎、高 血压肾病、系统性红斑狼疮等。
糖尿病肾病的讲解课程ppt课件
目 录
• 糖尿病肾病概述 • 糖尿病肾病诊断与评估 • 糖尿病肾病治疗与管理 • 糖尿病肾病患者的生活与护理 • 糖尿病肾病预防与控制
01 糖尿病肾病概述
定义与分类
定义
糖尿病肾病是指由糖尿病引起的 慢性肾脏疾病,是糖尿病最常见 的并发症之一。
分类
糖尿病肾病可分为五期,从早期 的肾小球高滤过期到终末期肾病 ,病程逐渐加重。
在此添加您的文本16字
详细描述
在此添加您的文本16字
控制总热量摄入,以低糖、低脂、低盐、高纤维为原则, 适当增加优质蛋白质的摄入。
在此添加您的文本16字
合理分配餐次,保持定时定量的饮食习惯,避免暴饮暴食 。
运动时应保持适量饮水,避免脱水。
详细描述
运动时应避免剧烈运动和过度劳累,以免加重肾脏负担 。
注意监测血糖和血压水平,确保在安全范围内进行运动 。
心理支持与护理
在此添加您的文本17字
总结词:糖尿病肾病患者常常面临较大的心理压力,需要 得到充分的心理支持和护理,以提高生活质量。
在此添加您的文本16字
详细描述
评估指标与方法
评估指标
评估糖尿病肾病病情的指标主要包括尿蛋白排泄率、肾功能、血压、血脂等。
评估方法
评估方法包括实验室检查、影像学检查和肾活检等。医生会根据患者的具体情 况选择合适的评估方法,以便全面了解患者的病情和制定合适的治疗方案。
鉴别诊断
鉴别诊断
糖尿病肾病需要与其它原因引起的肾脏疾病进行鉴别,如原发性肾小球肾炎、高 血压肾病、系统性红斑狼疮等。
糖尿病肾病的讲解课程ppt课件
目 录
• 糖尿病肾病概述 • 糖尿病肾病诊断与评估 • 糖尿病肾病治疗与管理 • 糖尿病肾病患者的生活与护理 • 糖尿病肾病预防与控制
01 糖尿病肾病概述
定义与分类
定义
糖尿病肾病是指由糖尿病引起的 慢性肾脏疾病,是糖尿病最常见 的并发症之一。
分类
糖尿病肾病可分为五期,从早期 的肾小球高滤过期到终末期肾病 ,病程逐渐加重。
糖尿病肾病幻灯ppt课件

对糖尿病肾病病人低蛋白饮食的顾 虑
1. 增加胰岛素缺乏或胰岛素抵抗病人发生 营养不良的危险性 2. 为了维持理想的热卡摄入量而增加碳水 化合物的摄入,从而使血糖的控制更为 困难。
糖尿病肾病已经成为终末期肾病的 主要原因
任何一个国家通过透析、肾移植也只能解决一小部分患者的问题
DN重在预防,定期监测,早期发现,早 期治疗,控制血压,血糖在理想水平
终末期肾病
明显肾病
高血压
(GFR降低)
结构改变
Adapted from Breyer JA et al. Am J Kid Dis 1992; 20(6): 535.
DN临床转归与并发症
• DN一旦形成,病变的发展是很难逆转的,目前其他生化指标:层黏蛋白P1,Ⅳ型胶原 ,硫酸乙酰肝素蛋白多糖,纤维连接蛋 白,转铁蛋白免疫球蛋白等 • 反映肾小管功能障碍的标志物:包括β2 微球蛋白,视黄醇结合蛋白,α1微球蛋 白,尿蛋白-1 • 尿酶检测 • 肾活检病理学诊断
2.保证每日热量达 30~35Kcal/Kg以避免发生营养 不良
糖尿病肾病
营养治疗实施方案
蛋白入量
从临床肾病期开始,即应减少饮食蛋白,推荐 蛋白入量0.8g/kg· d 从GFR下降开始,应实施低蛋白饮食,推荐蛋 白入量0.6g/kg· d。
热量摄入
•实施低蛋白饮食治疗时,热量摄入需维持于30~35kcal/kg· d •肥胖的2型糖尿病病人需适当限制热量(总热量摄入可减少250~
4.糖尿病肾病的防治
• 三级预防 一级:阻止早期DN的发生 二级:阻止早期DN→临床DN 三级:阻止已确定的临床DN→ESRD
• 主要措施 控制血糖 控制血压 定期监测及时发现微量清蛋白尿 系统教育、监测、治疗糖尿病 避免肾损害药物应用 适时透析或胰肾联合移植
糖尿病肾病病例分享及血糖管理幻灯片PPT

谢,肌肉、脂肪内降解 10-20%,另10-20%在肾 脏代谢
• 外源性胰岛素: • 无肝脏首过效应,主要
在肾脏代谢
• 肾功能不全的糖尿病患 者......
• 肾脏对胰岛素的去除降 低30%-40%
Rave K, Heise T, Pfutzner A, et al. Diabetes Care, 2001, 24(5): 886-890.
Ramirez SP, Mccullough KP, Thumma JR, et al. Hemoglobin A1c Levels and Mortality in the Diabetic Hemodialysis Population: Findings from the Dialysis Outcomes and Practice Patterns Study (DOPPS)[J]. Diabetes Care, 2021, Aug 21
• 无糖透析液的使用:葡萄糖分子量小,能自由透过透析器 膜,一次治疗〔4h〕损失葡萄糖25-30g。
• 血液透析前后患者的糖代谢、胰岛素代谢与敏感性等方面 存在明显的差异
单纯ESRD与ESRD合并糖尿病无心血管疾病的 Kaplan-Meier存活率比较
血糖与终末期肾病
•
良好的血糖控制可以延缓糖尿病肾病的进展,降低透析病 人的死亡率
R6-8-10u
文献复习
诊断
胰岛素的选 择和血糖控 制目标
• 糖尿病的诊断和筛查
明确糖尿病是否合并CKD
明确是否合并NON-DKD
DKD临床诊断依据
肾功能失代偿病人血糖谱特点
• 低血糖风险大,后果严重 • 血糖波动大
低血糖的原因
内源性及外源性胰岛素生理代谢
• 外源性胰岛素: • 无肝脏首过效应,主要
在肾脏代谢
• 肾功能不全的糖尿病患 者......
• 肾脏对胰岛素的去除降 低30%-40%
Rave K, Heise T, Pfutzner A, et al. Diabetes Care, 2001, 24(5): 886-890.
Ramirez SP, Mccullough KP, Thumma JR, et al. Hemoglobin A1c Levels and Mortality in the Diabetic Hemodialysis Population: Findings from the Dialysis Outcomes and Practice Patterns Study (DOPPS)[J]. Diabetes Care, 2021, Aug 21
• 无糖透析液的使用:葡萄糖分子量小,能自由透过透析器 膜,一次治疗〔4h〕损失葡萄糖25-30g。
• 血液透析前后患者的糖代谢、胰岛素代谢与敏感性等方面 存在明显的差异
单纯ESRD与ESRD合并糖尿病无心血管疾病的 Kaplan-Meier存活率比较
血糖与终末期肾病
•
良好的血糖控制可以延缓糖尿病肾病的进展,降低透析病 人的死亡率
R6-8-10u
文献复习
诊断
胰岛素的选 择和血糖控 制目标
• 糖尿病的诊断和筛查
明确糖尿病是否合并CKD
明确是否合并NON-DKD
DKD临床诊断依据
肾功能失代偿病人血糖谱特点
• 低血糖风险大,后果严重 • 血糖波动大
低血糖的原因
内源性及外源性胰岛素生理代谢
糖尿病肾病血糖的管理ppt课件

中华医学会糖尿病学会慢性并发症调查组 全国30个省市自治区2万4千余例住院糖尿病患者 • 早期肾病:18.0% • 临床肾病:13.2% • 肾功能不全:5.3% • 尿毒症:1.2% • 肾脏病变总计:33.6%
糖尿病肾病已经成为我国血液透析患者的主要病因之一
-
6
DEMAND研究——结果
• 2型糖尿病患者白蛋白尿患病率约50% –微量白蛋白尿 39% –大量白蛋白尿 10%
尿白蛋白排泄率 尿白蛋白
mg/24hr
g /min
正常白蛋白尿 <30
<20
微量白蛋白尿 30299
20199
大量白蛋白尿 ≥300
≥ 200
尿白蛋白/肌酐 g /mg <30 30299 ≥ 300
正常人尿白蛋白排泄率平均10±3mg/24hr或7±2 g /min
-
22
ADA,DIABETES CARE, VOLUME 27, SUPPLEMENT 1, JANUARY 2004:S79-S83
-
20
糖尿病肾脏疾病的筛查
• 如有以下情况,糖尿病患者的慢性肾脏疾病很可能不是糖 尿病导致: –没有视网膜病变 –低或快速下降的GFR –快速增加的蛋白尿或肾损害症状 –难治性高血压 –存在急性尿沉渣 –其他系统性疾病的症状或ACEI或ARB治疗后2-3个月内 GFR减少>30%
-
21
白蛋白尿的定义
• 病程大于5年的1型糖尿病患者 • 所有的2型糖尿病患者
每年测一次尿白蛋白/肌酐 每年至少测一次血肌酐和GFR
-
18Leabharlann 微量白蛋白尿的筛查测定尿微量白蛋白
否
尿微量白蛋白阳性
是
糖尿病肾病与血糖监测PPT课件

GOD酶
+ 对葡萄糖的特异性高
ー 易受血中含氧量的影响 ー 易受光线强弱干扰 ー 需要定期做清洁保养
GDH-PQQ GDH-NAD
+ 不易受血中含氧量的影响
ー ー ー 对葡萄糖的特异性较差 易受光线强弱干扰 需要定期做清洁保养
光化学
雅培安妥超越血糖血酮仪
• • • • • 雅培专利葡萄糖脱氢酶反应系统——消除氧分压及其它糖类干扰 低电压启动(200mV)——避免药物及其它内源性物质干扰 独特触发电极——足够血样启动反应,确保结果精确 单片密封包装——方便使用,拆包后有效期长 “血糖+血酮”即时测试——为临床诊治提供更多参考
)
• 微量蛋白尿(24 小时尿蛋白≥40mg)发生率减少39 %(95% 可靠区间为21-52%)
• 糖尿病肾病的发生率与HbA1c水平 正相关, HbA1c 降低10%,微蛋 白尿发生率降低25%
DN患者血糖管理目标的设定
糖尿病肾病患者建议血糖控制目标
空腹血糖 HbA1c (%)
糖尿病肾病 透析前(CrC<10 ml/min) 透析 肾移植 CrC: 肌酐清除率
更需注意的是。。。。
对于腹膜透析患者
必须注意选择正确的酶反应法血糖仪 否则将导致非常严重的医疗事故
腹膜透析(PD)
• 腹膜透析是以腹膜为半透膜,腹膜毛细血 管与透析液之间进行水和溶质的交换,提 高透析液浓度可达到清除体内水的目的。 通过溶质浓度梯度差可使血液中尿毒物质 从透析液中清除,并维持电解质及酸碱平 衡,代替了肾脏的部分功能。 • 常用的腹膜透析液以葡萄糖维持渗透浓度 ,但会引起高血糖症和体重增加等不良反 应。
质不会释放电子
•电化学反应的产生,须在工作电极和 计数电极之间存在电压。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
血管危险,有临床指征时力促应用ACEI/ARB、他汀类、抗血小板药。
KDIGO-2012CKD评估与管理临床实践指南
2型糖尿病合并CKD患者应慎重选择降糖药
• 血糖控制目标
Ø 血糖达标值为HbA1C <7.0% 1,2 Ø 严格控制血糖可显著减少肾损害,降低死亡率
• 临床治疗上的挑战1
Ø CKD是导致低血糖的最常见病因之一 Ø 很多降糖药在CKD是禁用的 Ø 大部分降糖药缺乏在CKD人群中的研究和临床数据
DM,HT,自身免疫病,系统感染,
泌尿系感染,尿路结石,药物毒性
进展因素
发病后,引起肾脏损害加重, 肾功能下降加速
大量蛋白尿,高血压, DM血糖控制不佳,吸烟
LHale Waihona Puke vev AS et al: Ann Intern Med 2003,139:137-141
美国2型糖尿病患者中合并CKD的比例可达40%
格列齐特可以在CKD3-4期时使用,但应从小剂量开始,不推荐使用 格列齐特的缓释剂型。
瑞格列奈也是DKD患者可以选择的胰岛素促分泌剂。在 GFR≥20ml/min时瑞格列奈的剂量不需调整。
相对危险下降 ( %)
任一糖尿病
相关终点
微血管病变
白内障
心肌梗死 摘除术
0
-5
-10 21% -15
-20 p<0.0001
-25 -30
37%
-35 -40
p<0.0001
14% p<0.0001
19% p<0.0001
† At 7.5 to <12.5 years
UKPDS 35. BMJ 2000; 321: 405–412.
数据来自1999-2004年第4次美国国家健康与营养调查
研究对象:年龄≥20岁的2型糖尿病患者,n=1462
CKD
3期 40%
Koro CE, et al. Clin Ther;2009. 31:2608-2617
糖尿病与慢性肾脏病关系密切
糖尿病 肾脏病
高血压肾病 肾血管病
其他原因引起的肾病
l 对任何阶段的糖尿病将血糖控制 在正常
l 调整血脂 l 停止吸烟、减肥、锻炼
Miyata T. Nephrol Dial Transplant 2006; 10: 1–4
肾脏疾病进展的促进因素
l 高血压,尤其是肾小球毛细血管 内高血压以及产生的高滤过
l 饮食蛋白的供应 l 长期糖尿病 l 继发性甲状旁腺机能亢进 l 脂代谢异常(高甘油三酯血症、
糖尿病患者
非糖尿病患者
2013 加拿大糖尿病学会指南.
目录
l 糖尿病是导致CKD的主要原因
l 糖尿病肾病的诊断与早期防治
l 控制血糖、控制血压、控制蛋白尿;控制血脂、控制蛋白摄入
l 糖尿病肾病的血糖控制 l 降糖药物新进展
糖尿病肾病及肾脏病进展的防治
糖尿病肾保护及治疗四原则
l 降低血压、治疗微量白蛋白尿, 降低血压是基石
l 糖尿病肾病的血糖控制
l 降糖药物新进展
血糖控制
1.我们推荐HbA1c目标为~7.0%以预防和延缓糖尿病和糖尿病肾病微血 管病进展。(1A)
2.我们推荐存在低血糖危险而HbA1c <7.0 %不需要治疗者。(1B) 3. 我们建议对于有共存病而预期寿命有限且有低血糖危险者HbA1c目标
可超过7.0%。(2C) 4.CKD和糖尿病者,血糖控制作为多种治疗措施一部分包含血压控制和心
中国糖尿病的并发症医疗费用耗费巨大
• 在医院治疗的病友中约每2名糖尿病患者中就有1名伴有并发症!
• 有并发症患者每年住院次数是无并发症患者的2.74倍!
10倍! • 有并发症患者每年医疗费用上万元,是无并发症的
并发症
肾脏病变
每年人均直接医 疗费用 (元)
48806
眼病
心血管病
24255
19849
神经病变
心衰 周围血管病变
16% p=0.016
43% p<0.0001
CKD患者低血糖比高血糖的危害更大 ——加重肾功能不全
急性低血糖减少 约22%的肾血流
肾小球滤过 降低19%
内分泌学(廖二元主编)
肾功能不全
目录
l 糖尿病是导致CKD的主要原因 l 糖尿病肾病的诊断与早期防治
l 控制血糖、控制血压、控制蛋白尿;控制血脂、控制蛋白摄入
糖尿病肾病的血糖管理 及降糖药物新进展
目录
l 糖尿病是导致CKD的主要原因 l 糖尿病肾病的诊断及早期防治
l 控制血糖、控制血压、控制蛋白尿;控制血脂、控制蛋白摄入
l 糖尿病肾病的血糖控制 l 降糖药物新进展
患病率
中国糖尿病患病率迅速上升
(年)
中国2型糖尿病防治指南(2010年版)
WY Yang, et al. N Engl J Med 2010;362:1090-101.
高胆固醇血症) l 蛋白尿 l 代谢性酸中毒
DCCT研究结果:强化治疗组蛋白尿明显减少
微量白蛋白尿下降34% 大量白蛋白尿下降44%
微量白蛋白尿≥40mg/24h
大量白蛋白尿≥300mg/24h
微量白蛋白尿下降54% 大量白蛋白尿下降23%
无视网膜病变组
有视网膜病变组
UKPDS结果:HbA1c每降低1%的收益 †
1 KDOQI .Am J Kidney Dis. 2007 ;49(2 Suppl 2):S12-154 2 American Diabetes Association. Diabetes Care. 2012;35(Suppl 1):S11-63
糖尿病肾病不同时期降糖方式的选择
p 肾功能不全的患者可以优先选择从肾排泄较少的降糖药, p 严重肾功能不全患者应采用胰岛素治疗,并注意减少低血糖的发生。 p 糖尿病肾病的蛋白尿经胰岛素强化治疗后可明显改善。
12647
骨骼病变
外周神经病变
无 并发症者
10902
5566
3726
陈兴宝等,中国糖尿病杂志2003年第11卷第4期 P238-41
DM 是CKD发生及进展的最主要的危险因素
危险因素
定义
易感因素 对肾脏损害的易感性
实例
老年,CKD家族史,肾脏质量下降, 低出生体重,美国少数民族,低收入
开始因素 直接引起肾脏损害
2010年中国 2 型糖尿病防治指南
治疗方案
1.运动 + 饮食控制 2.口服降糖药(具体根据移植后患者肾功能情况调整药物类型及剂量;可
参照——《2型糖尿病合并慢性肾脏病患者口服降糖药用药原则专家 共识》) 3.注射胰岛素
口服降糖药——促泌剂
DKD患者可应用的磺脲类药物不多,其中格列吡嗪在体内主要经肝脏 灭活, DKD患者可以应用。
KDIGO-2012CKD评估与管理临床实践指南
2型糖尿病合并CKD患者应慎重选择降糖药
• 血糖控制目标
Ø 血糖达标值为HbA1C <7.0% 1,2 Ø 严格控制血糖可显著减少肾损害,降低死亡率
• 临床治疗上的挑战1
Ø CKD是导致低血糖的最常见病因之一 Ø 很多降糖药在CKD是禁用的 Ø 大部分降糖药缺乏在CKD人群中的研究和临床数据
DM,HT,自身免疫病,系统感染,
泌尿系感染,尿路结石,药物毒性
进展因素
发病后,引起肾脏损害加重, 肾功能下降加速
大量蛋白尿,高血压, DM血糖控制不佳,吸烟
LHale Waihona Puke vev AS et al: Ann Intern Med 2003,139:137-141
美国2型糖尿病患者中合并CKD的比例可达40%
格列齐特可以在CKD3-4期时使用,但应从小剂量开始,不推荐使用 格列齐特的缓释剂型。
瑞格列奈也是DKD患者可以选择的胰岛素促分泌剂。在 GFR≥20ml/min时瑞格列奈的剂量不需调整。
相对危险下降 ( %)
任一糖尿病
相关终点
微血管病变
白内障
心肌梗死 摘除术
0
-5
-10 21% -15
-20 p<0.0001
-25 -30
37%
-35 -40
p<0.0001
14% p<0.0001
19% p<0.0001
† At 7.5 to <12.5 years
UKPDS 35. BMJ 2000; 321: 405–412.
数据来自1999-2004年第4次美国国家健康与营养调查
研究对象:年龄≥20岁的2型糖尿病患者,n=1462
CKD
3期 40%
Koro CE, et al. Clin Ther;2009. 31:2608-2617
糖尿病与慢性肾脏病关系密切
糖尿病 肾脏病
高血压肾病 肾血管病
其他原因引起的肾病
l 对任何阶段的糖尿病将血糖控制 在正常
l 调整血脂 l 停止吸烟、减肥、锻炼
Miyata T. Nephrol Dial Transplant 2006; 10: 1–4
肾脏疾病进展的促进因素
l 高血压,尤其是肾小球毛细血管 内高血压以及产生的高滤过
l 饮食蛋白的供应 l 长期糖尿病 l 继发性甲状旁腺机能亢进 l 脂代谢异常(高甘油三酯血症、
糖尿病患者
非糖尿病患者
2013 加拿大糖尿病学会指南.
目录
l 糖尿病是导致CKD的主要原因
l 糖尿病肾病的诊断与早期防治
l 控制血糖、控制血压、控制蛋白尿;控制血脂、控制蛋白摄入
l 糖尿病肾病的血糖控制 l 降糖药物新进展
糖尿病肾病及肾脏病进展的防治
糖尿病肾保护及治疗四原则
l 降低血压、治疗微量白蛋白尿, 降低血压是基石
l 糖尿病肾病的血糖控制
l 降糖药物新进展
血糖控制
1.我们推荐HbA1c目标为~7.0%以预防和延缓糖尿病和糖尿病肾病微血 管病进展。(1A)
2.我们推荐存在低血糖危险而HbA1c <7.0 %不需要治疗者。(1B) 3. 我们建议对于有共存病而预期寿命有限且有低血糖危险者HbA1c目标
可超过7.0%。(2C) 4.CKD和糖尿病者,血糖控制作为多种治疗措施一部分包含血压控制和心
中国糖尿病的并发症医疗费用耗费巨大
• 在医院治疗的病友中约每2名糖尿病患者中就有1名伴有并发症!
• 有并发症患者每年住院次数是无并发症患者的2.74倍!
10倍! • 有并发症患者每年医疗费用上万元,是无并发症的
并发症
肾脏病变
每年人均直接医 疗费用 (元)
48806
眼病
心血管病
24255
19849
神经病变
心衰 周围血管病变
16% p=0.016
43% p<0.0001
CKD患者低血糖比高血糖的危害更大 ——加重肾功能不全
急性低血糖减少 约22%的肾血流
肾小球滤过 降低19%
内分泌学(廖二元主编)
肾功能不全
目录
l 糖尿病是导致CKD的主要原因 l 糖尿病肾病的诊断与早期防治
l 控制血糖、控制血压、控制蛋白尿;控制血脂、控制蛋白摄入
糖尿病肾病的血糖管理 及降糖药物新进展
目录
l 糖尿病是导致CKD的主要原因 l 糖尿病肾病的诊断及早期防治
l 控制血糖、控制血压、控制蛋白尿;控制血脂、控制蛋白摄入
l 糖尿病肾病的血糖控制 l 降糖药物新进展
患病率
中国糖尿病患病率迅速上升
(年)
中国2型糖尿病防治指南(2010年版)
WY Yang, et al. N Engl J Med 2010;362:1090-101.
高胆固醇血症) l 蛋白尿 l 代谢性酸中毒
DCCT研究结果:强化治疗组蛋白尿明显减少
微量白蛋白尿下降34% 大量白蛋白尿下降44%
微量白蛋白尿≥40mg/24h
大量白蛋白尿≥300mg/24h
微量白蛋白尿下降54% 大量白蛋白尿下降23%
无视网膜病变组
有视网膜病变组
UKPDS结果:HbA1c每降低1%的收益 †
1 KDOQI .Am J Kidney Dis. 2007 ;49(2 Suppl 2):S12-154 2 American Diabetes Association. Diabetes Care. 2012;35(Suppl 1):S11-63
糖尿病肾病不同时期降糖方式的选择
p 肾功能不全的患者可以优先选择从肾排泄较少的降糖药, p 严重肾功能不全患者应采用胰岛素治疗,并注意减少低血糖的发生。 p 糖尿病肾病的蛋白尿经胰岛素强化治疗后可明显改善。
12647
骨骼病变
外周神经病变
无 并发症者
10902
5566
3726
陈兴宝等,中国糖尿病杂志2003年第11卷第4期 P238-41
DM 是CKD发生及进展的最主要的危险因素
危险因素
定义
易感因素 对肾脏损害的易感性
实例
老年,CKD家族史,肾脏质量下降, 低出生体重,美国少数民族,低收入
开始因素 直接引起肾脏损害
2010年中国 2 型糖尿病防治指南
治疗方案
1.运动 + 饮食控制 2.口服降糖药(具体根据移植后患者肾功能情况调整药物类型及剂量;可
参照——《2型糖尿病合并慢性肾脏病患者口服降糖药用药原则专家 共识》) 3.注射胰岛素
口服降糖药——促泌剂
DKD患者可应用的磺脲类药物不多,其中格列吡嗪在体内主要经肝脏 灭活, DKD患者可以应用。
