电生理基本知识
心脏电生理基础知识

心脏电生理基础知识心脏,作为我们身体中最为重要的器官之一,其正常的功能对于维持生命活动至关重要。
而心脏电生理,就是研究心脏的电活动规律和机制的一门科学。
了解心脏电生理基础知识,有助于我们更好地理解心脏的工作原理,以及诊断和治疗各种心脏疾病。
心脏的电活动是由一系列特殊的心肌细胞产生和传导的。
这些心肌细胞具有自律性、兴奋性和传导性等电生理特性。
首先,我们来谈谈心肌细胞的自律性。
自律性是指心肌细胞在没有外来刺激的情况下,能够自动地产生节律性兴奋的特性。
在心脏中,窦房结的自律性最高,它就像一个“总司令”,主导着整个心脏的节律。
正常情况下,窦房结每分钟发出 60 100 次的冲动,从而控制着心脏的跳动频率。
接下来是兴奋性。
心肌细胞的兴奋性是指心肌细胞受到刺激时产生兴奋的能力。
心肌细胞在一次兴奋过程中,其兴奋性会发生周期性的变化。
在绝对不应期,无论给予多强的刺激,心肌细胞都不能产生兴奋。
相对不应期时,心肌细胞的兴奋性逐渐恢复,但需要较强的刺激才能引起兴奋。
超常期则是心肌细胞的兴奋性高于正常水平。
再来说说传导性。
心脏的电活动能够有序地传遍整个心脏,这要归功于心肌细胞的传导性。
窦房结产生的冲动通过心房肌传导到房室交界,然后经过房室束及其分支传到心室肌。
不同部位的心肌细胞传导速度有所不同,浦肯野纤维的传导速度最快,这有助于保证心脏的同步收缩。
心脏的电活动可以通过心电图(ECG)来记录和观察。
心电图是一种无创的检查方法,它能够反映心脏的电活动情况。
正常的心电图包括 P 波、QRS 波群和 T 波。
P 波代表心房的去极化,QRS 波群代表心室的去极化,T 波代表心室的复极化。
心律失常是心脏电生理异常的常见表现。
心律失常可以分为心动过速、心动过缓、早搏、心房颤动、心室颤动等多种类型。
心动过速是指心跳速度过快,常见的有窦性心动过速、室上性心动过速和室性心动过速。
心动过缓则是心跳过慢,如窦性心动过缓、房室传导阻滞等。
早搏是指心脏过早地发生搏动,包括房性早搏和室性早搏。
电生理基础知识

病人需常规穿刺锁骨下静脉,股静脉,必要时穿动脉,常规放置心内电生理电极导管,最长的为高位右房(HR),HIS束,冠状窦CS,和右室心尖(RV)和射频导管熟称“大头”常规投照体位位左前斜位(LAO)右前斜位(RAO)前后位(AP)和后前位(PA)LAO 下两个瓣环的大概位置注意CS 电极的形状RAO下4个电极的位置正位AP注意一下脊柱的位置和电极弧度的变化上两图为RAO、下为LAO分别显示了环肺标测电极分别进入左上LSPV、右上RSPV、左下LIPV、右下RIPV肺静脉的情况心律失常的射频消融已经从原来的二维观察过度到现在的三维重建,目前三维的的操作界面有两种,一种为圣犹达的Ensite 3000系统分NavX和Array ,NavX 系统为接触式标测,Array 为非接触式标测,就是熟称的“球囊”再有一种就是强生的“CARTO"介绍一下Ensite 3000指导下的常见消融这是该系统的电极贴片Ensite系统采用的是贴片定位技术,分六块贴片,前后、左右、头颈后部,和左大腿内侧中间的是一个计时模块,一旦激活计时模块,系统便倒计时18小时。
这是ensite系统的组成,想有些同道在导管室已经见过了,但还是给大家看一下以房颤消融AF为例简要说明一下,第一步,导管进入心腔后由于AF需要穿房间隔,待穿刺后激活系统,系统可以显示导管在心腔内的位置,注意,图中一个长的是放在CS的冠状窦电极,一个是在心房4极电极这是用导管在建立左心房模型,导管到过的位置就可以被记录下来,这样可以用导管在心腔内勾画一个模型,而且是立体的,图中是建的左房,因为房颤要打左房和肺静脉也可以让患者先做一个心脏CT造影,然后将CT导入改系统,先用导管建模,建完后和CT的三维成像融合,下面就是这个过程这是用导管建的左房和左上和左下肺静脉的过程,图中是在进行左下肺静脉的修模,注意,下面那个是CS 电极做参考同体位下可任意转动体位,看见肺静脉和左房的交界口,做房颤消融肺静脉的定口非常重要,图中是个头位,注意看肺静脉和心房的交界处这是建完模后的左房这是网格图这是导管建模和CT融合后的左房,图中是因为正在做房颤消融后的房速的激动顺序标测,看起来眼花,实际看以从颜色看出哪里最早,图中有个大头的影子,注意看,做完了比这个要好看得多这个费用比较高,一台AF下来要5-6万RMB五六万算便宜了,我们这用CARTO,得八万多详细的EPS检查是射频消融手术成功的重要保证,尤其是对于刚刚开展射频消融术的心内科医生来说就更重要子,一步一步做,不去抢时间,只有这样才能保证心律失常诊断的准确性,并且最好至少放三根标测电极。
电生理基础知识
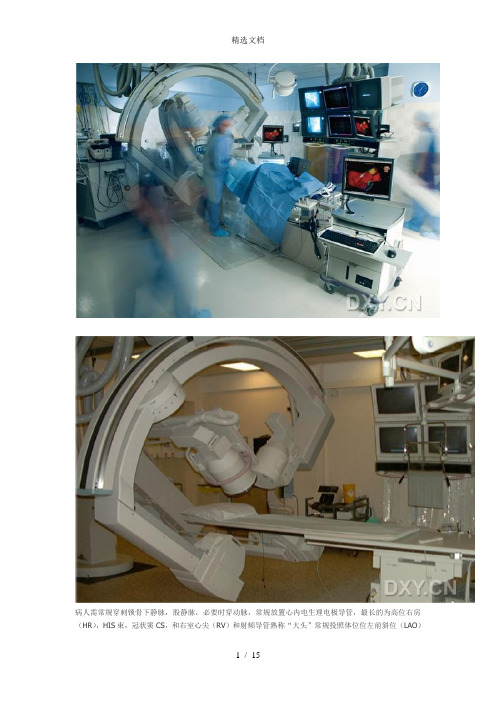
病人需常规穿刺锁骨下静脉,股静脉,必要时穿动脉,常规放置心内电生理电极导管,最长的为高位右房(HR),HIS束,冠状窦CS,和右室心尖(RV)和射频导管熟称“大头”常规投照体位位左前斜位(LAO)右前斜位(RAO)前后位(AP)和后前位(PA)LAO 下两个瓣环的大概位置注意CS 电极的形状RAO下4个电极的位置正位AP注意一下脊柱的位置和电极弧度的变化上两图为RAO、下为LAO分别显示了环肺标测电极分别进入左上LSPV、右上RSPV、左下LIPV、右下RIPV肺静脉的情况心律失常的射频消融已经从原来的二维观察过度到现在的三维重建,目前三维的的操作界面有两种,一种为圣犹达的Ensite 3000系统分NavX和Array ,NavX 系统为接触式标测,Array 为非接触式标测,就是熟称的“球囊”再有一种就是强生的“CARTO"介绍一下Ensite 3000指导下的常见消融这是该系统的电极贴片Ensite系统采用的是贴片定位技术,分六块贴片,前后、左右、头颈后部,和左大腿内侧中间的是一个计时模块,一旦激活计时模块,系统便倒计时18小时。
这是ensite系统的组成,想有些同道在导管室已经见过了,但还是给大家看一下以房颤消融AF为例简要说明一下,第一步,导管进入心腔后由于AF需要穿房间隔,待穿刺后激活系统,系统可以显示导管在心腔内的位置,注意,图中一个长的是放在CS的冠状窦电极,一个是在心房4极电极这是用导管在建立左心房模型,导管到过的位置就可以被记录下来,这样可以用导管在心腔内勾画一个模型,而且是立体的,图中是建的左房,因为房颤要打左房和肺静脉也可以让患者先做一个心脏CT造影,然后将CT导入改系统,先用导管建模,建完后和CT的三维成像融合,下面就是这个过程这是用导管建的左房和左上和左下肺静脉的过程,图中是在进行左下肺静脉的修模,注意,下面那个是CS 电极做参考同体位下可任意转动体位,看见肺静脉和左房的交界口,做房颤消融肺静脉的定口非常重要,图中是个头位,注意看肺静脉和心房的交界处这是建完模后的左房这是网格图这是导管建模和CT融合后的左房,图中是因为正在做房颤消融后的房速的激动顺序标测,看起来眼花,实际看以从颜色看出哪里最早,图中有个大头的影子,注意看,做完了比这个要好看得多这个费用比较高,一台AF下来要5-6万RMB五六万算便宜了,我们这用CARTO,得八万多详细的EPS检查是射频消融手术成功的重要保证,尤其是对于刚刚开展射频消融术的心内科医生来说就更重要子,一步一步做,不去抢时间,只有这样才能保证心律失常诊断的准确性,并且最好至少放三根标测电极。
电生理课个人总结

电生理课个人总结引言电生理学是生物医学工程领域中的一门重要学科,研究生物体内的电流传导、细胞膜电位以及神经和心脏电活动等等。
本文将对我在电生理课程中所学到的知识进行总结和回顾,并探讨其在生物医学工程领域的应用。
电生理的基础概念1. 细胞膜电位细胞膜电位是指细胞质与细胞外液之间的电位差。
在静息状态下,细胞内质膜相对于细胞外液带负电位,约为-70毫伏。
这种负电位使细胞膜对离子的通透性发生变化,进而控制细胞内外离子的平衡和电活动。
2. 神经元动作电位神经元是电生理研究的重要对象之一,神经元的传导是通过动作电位来实现的。
动作电位是指神经元膜电位在被激发后发生瞬时变化,并随之产生一系列生物电活动,通常具有快速上升和下降的特点。
动作电位的产生主要受到细胞质中离子通道的控制,其传导速度和幅度可由不同离子通道的开放和关闭程度来调节。
3. 心脏电活动电生理学在研究心脏电活动方面发挥了重要作用。
心脏是由心肌细胞构成的,心肌细胞具有自身起搏和传导的能力。
心脏电活动主要通过传导系统来进行,其中包括窦房结、房室结、希氏束和浦肯野纤维等。
正常的心脏电活动可以通过心电图等工具进行监测和分析,从而判断心脏的正常功能和异常情况。
电生理在生物医学工程中的应用1. 生物电信号采集与分析生物电信号采集与分析是电生理学在生物医学工程中的重要应用之一。
通过使用生物电传感器和信号处理技术,可以将生物体内的电信号(如脑电图、心电图等)进行采集和记录,并对其进行分析、识别和解读。
这些信号的分析有助于医学领域对神经系统和心血管系统等的研究,也有助于提高疾病的诊断和治疗水平。
2. 心脏起搏器和除颤器设计心脏起搏器和除颤器是电生理学在生物医学工程领域中的另一个应用领域。
起搏器是一种可以通过电刺激来恢复心脏正常节律的设备,而除颤器则可以通过电击来处理心脏停跳时的紧急情况。
这些设备的设计和研发都离不开电生理学的基础知识,通过研究细胞膜电位和神经元动作电位等电生理参数,可以更好地控制和调节心脏电活动,从而提高设备的效果和安全性。
电生理基本知识

基本知识:心内电生理检查(Electrocardiogram Study of the Heart)是利用心导管技术,将多根导管经静脉和/或动脉插入,置入心腔内不同部位,在窦性心律、起搏心律、程序刺激和心动过速时,同步记录局部心脏电活动,经过测量分析了解电冲动起源的部位、传导途径、速度、顺序以及传导过程中出现的异常心电现象,以研究和探讨心脏电活动的生理和病理生理规律。
电极导管的放置:心内电生理检查时常规要放置冠状窦、高位右房、希斯束和右心室尖部(RVA)四根多极标测导管。
1、冠状窦(CS)电极:经左锁骨下静脉插入标测导管至右心房,寻找位于右心房后下部的冠状窦口,当电极导管到达冠状窦口时有搏动感,然后右手一边逆时针方向旋转导管尾部,左手一边进导管,通常可进入冠状窦。
①后前位(正位)X线透视下导管呈特征性“扫帚样”上下摆动。
②导管刺激无室性期前收缩。
③冠状窦位于左侧房室环,用于记录左心房心电图,可同时记录到振幅相近的心房电图(A波)和心室电图(V波),左房刺激时可用该导管。
④右前斜位(RAO)或左侧位透视导管指向后方。
⑤左前斜位(LAO)导管插到左心缘,头端指向左肩。
2、高位右房(HRA)电极:将标测导管经股静脉、下腔静脉进入右心房,放在上腔静脉与右心房的交界处并靠近右房外缘,正位下导管头端指向右侧,紧贴右房壁。
记录仪上此处A波最早(靠近窦房结),通常只有高大的A波而无V波,右房刺激常用该导管。
3、右心室(RV)电极:电极进入右心房后跨过三尖瓣置于右室心尖部或右室流出道,正位导管越过脊柱左缘,可记录到大V波,A波不明显,导管刺激可见室性期前收缩,多用于右心室刺激。
4、希斯束(HB)电极:电极进入右心室后回撤,使导管顶端位于三尖瓣口处,头端指向后上方,可同时记录到振幅大致相等的A波和V波,在A波和V波之间可见一H波(希斯束电位)。
5、低位右房(LRA)电极:电极顶端置于下腔静脉与右心房侧面交界处,既可记录到A波,也可记录到V波,右侧旁道时需放置该导管。
心电图有关知识点总结

心电图有关知识点总结一、心脏电生理学基础知识1. 心脏的电生理活动人体心脏是由心脏肌肉组织构成,心脏肌细胞具有自律兴奋性、传导性和可兴奋性。
心脏的电生理活动主要包括兴奋传导过程、动作电位的产生和传导,心脏肌肉的收缩与舒张等。
2. 心脏电活动的来源心脏的电活动主要由窦房结、房室结、His束和心室肌细胞四部分组成,并由这些组成传导系统组成心脏的传导系统。
二、心电图的概念和原理1. 心电图的概念心电图是一种用来记录心脏电活动的无创诊断方法。
通过将心脏电活动转化为图形,用以评估心脏的功能及诊断心脏疾病。
通常通过电极将心脏的电信号转化为实时的图像来显示。
2. 心电图的原理心电图的记录原理是利用一定数量的电极粘贴在患者的身体表面,电极感受到的心脏电信号被放大并记录下来。
记录的信号通过一定的仪器转换为图像,并由医生来解读。
三、心电图的图形识别1. 心电图的形态心电图通常由P波、PR间期、QRS波群、ST段和T波组成。
P波代表心房去极化、QRS波代表心室去极化、ST段和T波代表心室收极化。
2. 心电图的基本识别通过观察P波、QRS波和T波的形态、幅度和时间特征,可以初步判断心电图的正常与异常。
3. 心电图的异常波形常见的心电图异常包括ST段抬高或压低、T波倒置、心室颤动等。
这些异常波形通常代表着心脏疾病的存在。
四、心电图的临床应用和诊断意义1. 心电图在心脏疾病诊断中的应用心电图作为一种无创诊断方法,在心脏病的诊断中具有重要的临床意义。
通过心电图可以评估心脏节律的规律性,检测心脏肥大、心肌缺血、心律失常等病变。
2. 心电图在急救中的应用心电图在心脏急救中起着至关重要的作用。
例如,在心脏骤停的急救中,通过心电图可以及时评估心脏活动,判断是否需要进行心肺复苏和除颤。
3. 心电图在心脏病患者的长期监测中的应用对于心脏病患者来说,进行定期的心电图检查可以帮助医生监测疾病的进展情况,及时调整治疗方案。
同时,心电图还可以用于监测心脏瓣膜疾病、心脏电生理异常等。
电生理知识点总结

电生理知识点总结1. 电生理学的基本概念电生理学是研究生物体在电场中产生和传导电流,以及利用电流来调控细胞功能的生理学学科。
电生理学的研究对象包括细胞膜的离子通道、离子泵、细胞内外离子浓度的差异、动作电位等。
电生理学研究的重点在于探索细胞和组织在电流的作用下产生的生物学效应,揭示电刺激对生物体的影响和调控机制。
2. 离子通道的特点和分类离子通道是细胞膜上多种离子的通道蛋白,具有高度的选择性和特异性。
离子通道的开闭状态可以调节细胞内外离子浓度的平衡,影响细胞的电位和电导率,从而控制细胞兴奋性和肌肉收缩等生物学过程。
根据离子传导的特点和作用机制,离子通道可以分为压力门控通道、电压门控通道、配体门控通道和异源门控通道等多种类型。
3. 离子泵的结构和功能离子泵是细胞膜上的一种重要膜蛋白,具有将离子从低浓度转运到高浓度的能力。
离子泵的典型代表包括Na+/K+ ATP酶和Ca2+ ATP酶等。
离子泵通过ATP酶的水解反应,将ATP分解为ADP和磷酸根,从而产生能量来催化离子的运输。
离子泵在维持细胞内外离子平衡、调节细胞内外离子浓度差异和细胞兴奋性等方面起着重要作用。
4. 动作电位的产生和传导动作电位是细胞膜上的一种电信号,是由于细胞膜上的离子通道在受到电刺激后发生开放和关闭而产生的电压变化。
动作电位的产生和传导是神经元和肌肉等可兴奋细胞活动的基础。
动作电位有兴奋性、传导性和波动性等特点,能够快速、一致地传导信号,完成神经冲动的传递和信息处理。
5. 生物体电生理学的应用电生理学在临床医学、药理学、生物技术和生理学研究等领域具有广泛的应用价值。
通过测量心电图、脑电图和肌电图等生物电信号,可以诊断心脏、脑部和肌肉等组织的功能状态和病理情况,指导疾病的治疗和康复。
通过研究离子通道和离子泵的结构和功能,可以探索药物的作用机制和开发新药物,为疾病治疗提供新的思路和方法。
综上所述,电生理学是生物医学领域中一个重要的研究方向,它通过研究细胞和组织在电场作用下的生物学效应,揭示电刺激对生物体的影响和调控机制,为临床医学和生命科学的发展提供了重要的理论基础和技术手段。
电生理知识点总结归纳

电生理知识点总结归纳1. 细胞膜的离子通道细胞膜是细胞与外界环境之间的界面,它具有选择透性,通过离子通道可以控制细胞内外离子的平衡。
离子通道的开闭状态决定了细胞内外离子浓度的变化,进而影响细胞的兴奋性和传导性。
离子通道的开闭受到多种因素的调控,包括电压、化学物质和机械力等。
2. 神经元的兴奋传导神经元是产生和传导电信号的细胞,它们通过突触与其他神经元或靶细胞相连。
在神经元的兴奋传导过程中,离子通道的开闭导致细胞内外离子浓度的变化,从而产生膜电位的变化。
当膜电位超过一定阈值时,神经元将产生动作电位并将其传导至突触传递给下一神经元或靶细胞。
3. 心脏肌细胞的兴奋传导心脏肌细胞是构成心脏的重要组成部分,它们通过兴奋传导系统完成心脏的收缩与舒张。
心脏肌细胞的兴奋传导包括起搏细胞的自发兴奋和传导系统将兴奋传导至心脏肌细胞的过程。
通过调控离子通道的开闭状态,可以调节心脏肌细胞的兴奋性和传导性,从而影响心脏的节律和收缩力度。
4. 离子通道的生物物理特性离子通道是细胞膜上的蛋白质通道,它们具有特定的生物物理特性,包括通透性、选择性、电压依赖性和药物敏感性等。
离子通道的生物物理特性决定了它们对离子的通透性和对各种因素的调控敏感性,进而影响细胞的兴奋性和传导性。
5. 脑电图和心电图脑电图和心电图是电生理学中常用的技术手段,用于记录脑电和心电活动。
脑电图反映了大脑皮质中神经元群体的兴奋性和传导性,心电图反映了心脏肌细胞的兴奋性和传导性。
通过脑电图和心电图可以评估神经系统和心脏系统的功能状态,对于临床诊断和疾病监测具有重要意义。
6. 离子通道的调控与疾病离子通道的异常调控与多种疾病的发生和发展密切相关。
例如,钠通道的突变会导致神经肌肉疾病和心脏疾病,钾通道的失调会导致心律失常等。
针对离子通道的调控可以作为治疗疾病的靶点,针对离子通道的药物也成为了药物研发与治疗的重要领域。
7. 离子泵和电生理学除了离子通道,离子泵也在细胞内外离子平衡中扮演着重要角色。
电生理基础知识介绍

房扑—右房典型房扑
• 右房典型房扑:折返环依赖于IVC和TVA之间峡部的缓慢传导,根据 沿TVA的传导方向又分为I型房扑(逆时针,普通型)和II型房扑(顺 时针,少见型)
• 折返环的形成:三尖瓣环,间隔,上腔静脉,界嵴,下腔静脉,峡部 ,I型房扑一般通过间隔下部CS激动左心房,II型房扑一般通过间隔上 部传导至左心房
则经旁道前传,如AVN恢复兴奋性,则形成逆传,如果早搏足够早时 ,AVN逆导时间足够长,使旁道恢复兴奋性,则旁道与AVN形成折 返。因发病时心室激动完全来源于旁道,因此ECG多为宽大QRS
AVRT—旁道类型
• 显性旁道:旁道能顺向传导,且ECG δ波持续存在 • 隐性旁道:旁道能顺向传导,ECG 无δ波,可能为房内传导阻滞,旁
X线
RAO
TV
MV
CS
PA
LAO
EP基础 – HRA 电图
EP基础 – HIS 电图
EP基础 – CS 电图
EP基础 – RVA 电图
电生理检查
标测导管连接至多导
电生理常见疾病介绍
房室结折返性心动过速(AVNRT)
• 房室结内传导(A-H间期)随心率增快而逐渐延长,并最终阻滞,称为文 氏现象
I
P/PS/S 402275 Medium Sweep
R/T
L/PL
402275
R/T
PS/P
Medium Sweep
402277
Medium Curl
Above the Valve
房扑—Atrial Flutter
• 心房快速而规律的活动 • 心房频率一般为250-350次/min • 心室心率:一般为2:1或4:1房室传导 • 分为右房房扑和左房房扑,或分为典型房扑和非典型房扑,右房逆时
心脏电生理基础知识

⼼脏电⽣理基础知识⼼脏电⽣理检查及射频消融基本操作知识⽬前,射频消融术(RFCA)已成为⼼动过速的主要⾮药物治疗⽅法,因此相应的⼼脏电⽣理检查实际上就是RFCA中的重要部分。
在此将⼼脏电⽣理检查与RFCA作为⼀个诊疗整体逐⼀描述其基本操作步骤。
病⼈需常规穿刺锁⾻下静脉,股静脉,必要时穿动脉,常规放置⼼内电⽣理电极导管,最长的为⾼位右房(HR),HIS束,冠状窦CS,与右室⼼尖(RV)与射频导管熟称“⼤头”常规投照体位位左前斜位(LAO) 右前斜位(RAO) 前后位(AP) 与后前位(PA)⼀、基本操作需知病⼈选择及术前检查:2002射频消融指南⾎管穿刺:股静脉、股动脉、颈内静脉、锁⾻下静脉⼼腔置管:HRA、CS、HBE、RVA、LA、PV、LV体表与⼼脏内电图:HRA、CSd…CSp、HBEd…HBEp、RVA、PV、Abd、Abp电⽣理检查:刺激部位:RA、CS、LA、RV、LV刺激⽅法:S1S1、S1S2、S1S2S3、RS2↓消融靶点定位:激动顺序、起搏、靶标记录、拖带、特殊标测↓消融+消融⽅式:点消融、线消融能量控制:功率、温度、时间消融终点:电⽣理基础、⼼动过速诱发、异常途径阻滞、折返环离断、电隔离、其它⼆、⾎管穿刺术经⽪⾎管穿刺就是⼼脏介⼊诊疗⼿术的基本操作,⽽FCA则需要多部⾎管穿刺。
⼼动过速的类型或消融⽅式决定⾎管刺激的部位。
⼀般⽽⾔,静脉穿刺(右例或双侧)常⽤於右房、希⽒束区、右室、左房及肺静脉置管;颈内静脉或锁⾻下静脉穿刺则就是右房、右室与冠状静脉窦(窦状窦)置管的途径;股颈脉穿刺就是左室与左房的置管途径。
例如房室结折返性⼼运过速的消融治疗需常规穿刺股静脉(放置HRA、HBE、RVA与消融导管)与颈内或锁⾻下静脉(放置CS导管);左侧旁道消融则需穿刺股动脉放置左室消融导管。
三、⼼腔内置管及同步记录⼼电信号根据电⽣理检查与RFCA需要,选择不同的穿刺途径放置⼼腔导管。
右房导管常⽤6F4极(极间距0、5~1cm)放置於右房上部,记录局部电图为HRA1,2与HRA3,4图形特点为⾼⼤A波,V波较⼩或不明显。
强生电生理笔试题目

强生电生理笔试题目标题:强生电生理笔试题目一、电生理基础知识 (300字左右)1. 请解释“电生理学”是什么,以及其在医学领域的应用。
2. 什么是细胞膜电位?请简要描述其产生原因和意义。
3. 请列举三种常用的电生理记录技术,并简要描述其原理和适用场景。
4. 什么是动作电位?请解释其产生机制,并举例说明其在神经传导过程中的作用。
5. 请简述心脏的电生理特性及其与心脏病的关系。
二、电生理研究方法 (300字左右)1. 请简述脑电图(EEG)的测量原理和应用领域。
2. 请描述多通道电极阵列的结构和工作原理,并说明其在脑电图研究中的优势和应用场景。
3. 请简要介绍脉冲波形分析技术,包括定义、原理和应用。
4. 请解释脑功能磁共振成像(fMRI)的原理和操作流程,并说明其在研究脑功能和疾病诊断中的作用。
5. 请阐述脑脊液检测技术,包括采样方法、检测指标及其临床应用。
三、电生理应用与治疗 (300字左右)1. 请列举三种常见的电生理治疗方法,并简要介绍其原理和适用病症。
2. 请描述神经调节技术(如脑深部刺激)的原理和应用场景,并说明其在治疗神经系统疾病中的潜力。
3. 请阐述心脏起搏器的工作原理和不同类型的应用情况。
4. 请列举三种常见的电生理诊断方法,并解释其原理和对应疾病的诊断意义。
5. 请简要介绍神经电刺激技术的工作原理和应用范围,重点讨论其在疼痛治疗中的应用。
四、电生理研究的前沿领域 (300字左右)1. 请解释光遗传学技术在电生理研究中的作用和优势。
2. 请介绍脑机接口(BMI)技术的原理和目前的发展状态。
3. 请简要描述以人工智能为基础的电生理数据分析方法,以及其在神经科学研究中的应用前景。
4. 请介绍电子皮肤技术在电生理研究和医疗中的潜在应用领域。
5. 请阐述光遗传学和化学基因组学在电生理药理学研究中的作用,并举例说明其在新药开发中的应用。
总结:通过以上题目,我们了解了电生理学的基础知识、研究方法、应用与治疗,以及研究的前沿领域。
(医学课件)临床电生理培训知识-经典

66
头端设计
•固定弯导管
– 同管身没有分别
•可调弯导管
– 双腔设计 Tip Electrode
Ring Electrodes
The Catheter Tip
Electrodes Pulling Wire
X Y Z
Biosense Sensor
Ground
67
压缩圈
• 钢丝压缩圈使得结构应力分 散,优化导管头端弯曲性能。
29
常规标测导管介绍
30
管身设计
•PU内外层提供良好推送力和扭控力 •专利所有的钢丝编制技术提供1:1的扭矩 •PU涂层的电极降低了推送的阻力 •钢丝编制了头端部分保证了术中弯型的稳 固
31
32股钢丝编制
•优势
– 出色的扭矩提供良好的可操控性能 – 可以自如到达目标区域
32
头端设计
•固定弯导管
13
心电图各波段的形成
14
心电图各波段的形成
15
心电图各波段的形成
16
心电图各波段的形成
17
心电图各波段的形成
18
心律失常的概念
激动发生异常 激动传导异常
心搏速率异常 心搏节律异常 激动顺序异常
19
常规电生理检查过程
LAO
RAO
PA
20
电生理导Байду номын сангаас的放置
–最早电位:
窦房结
–希氏束电位:
• 通过射频发生仪进行能量传送: – 电能很容易通过导管和连线传送到背部电极 (在金属结构中的电 阻很低) – 在导管顶端和背部电极之间,产生了电位差或电压 – 这种现象产生了电场 – 相对于电极,人体对电流是一个高阻抗体 – 能量通过电场传送给人体,在人体组织中产生热能
电生理概括

电生理概括
电生理学是生理学的一个分支,研究生物体内电流和电场的产生、传播和影响。
电生理学主要关注生物体内细胞和组织中的电信号生成、传递和调控。
概括电生理学的主要内容包括:
一、细胞膜电位:电生理学研究细胞膜上的电位变化,特别是神经元和肌肉细胞等可激发细胞。
二、离子通道:研究细胞膜上的离子通道,这些通道是负责控制离子流动的蛋白质,对细胞膜电位的调控起重要作用。
三、动作电位:描述神经元和肌肉细胞等可激发细胞在受到刺激时发生的快速、短暂的电位变化。
四、突触传递:研究神经元之间通过突触传递信息的过程,包括兴奋性和抑制性突触。
五、心脏电生理学:研究心脏细胞的电生理学特性,包括心脏的起搏和传导系统,以及心脏节律的调控。
六、电生理药理学:研究影响离子通道和细胞膜电位的药物,用于治疗心血管和神经系统疾病。
电生理学基本知识与技术139

生物电记录方法及原理
生物信号记录的框架图 生物电信号拾取 生物电信号的放大与记录 诱发生物电现象产生 干扰问题
生物电记录方法及原理 — [生物信号记录的框架图]
生物信号记录的框架图
放
示波器
大
器
记录仪
(自发、诱发)
生物电记录方法及原理 — [生物电信号拾取]
生物电信号拾取
信号拾取的定义与记录电极的等效 电路
生物电记录方法及原理 — [干扰问题]
干扰问题
干扰问题的广泛性 50赫兹的交流电干扰及其预防: 仪器的噪声和放大器的信噪比参数: 一般信号电平与噪声电平比值﹥10才能 满足实验记录需要 其它
生物信号放大器的性能指标及作用
通频道 高增益 高输入阻抗 高共模抑制比 信噪比 低漂移
生物信号放大器的性能指标及作用 — [通频道]
生物膜的电学特性 — [刺激强度与膜电位变化]
动作电位的全或无特性
对很强的去极化刺激发生的主动反应(图示还 表明,刺激强度越大,刺激和AP间的延迟越短)
生物膜的电学特性 — [刺激强度与膜电位变化]
神经干或组织受刺激的表现
1. 因不同的细胞兴奋性也不同,且手术操作或离体 条件等都将影响到生物膜的特性,从而引起兴奋所需的 阈强度存在某种差别
信号微弱:电压为mV~µV,电流为nA~pA 频率特性:生物机能信号频率范围很大 大,故在使用生物电极放大器时应选择 适宜的频带 信号源内阻高:包括组织皮肤内阻及细 胞膜电阻等,可达几千乃至数万欧姆 易受其他电信号干扰:① 生物电之间 的相互干扰 ② 50Hz交流电源对记录电 信号的干扰 ③ 电极极化电位的干扰 ④ 感应电场及空间电磁波的干扰等
生物膜的电学特性 — [跨膜离子电流与膜电位变化]
电生理检查基本知识

电生理检查基本知识
电生理检查是一种利用心内心电图记录和心内刺激技术来诊断心律失常和评价治疗效果的方法。
它通常针对病情比较稳定、可以进行平躺活动的患者进行。
电生理检查的主要过程是通过锁骨下静脉和股静脉等途径,将电极导管插入心脏内部,记录心内心电图,同时进行心内刺激,诱发心律失常,以明确病变部位和性质。
电生理检查不仅可以对心脏的整体电生理活动进行评估,还可以对心脏的局部电生理特性进行研究。
例如,通过希斯氏束电图记录,可以了解房室传导阻滞及异位性心动过速等疾病的电生理特性,为临床诊断和治疗提供重要依据。
在电生理检查中,心脏不应期、向心性室房逆行传导、偏心性室房逆行传导、递减传导等电生理现象是常见的。
这些现象的产生与心肌组织或心肌细胞的电生理特性有关,对于理解心律失常的发生机制和制定治疗方案具有重要意义。
同时,电生理检查还可以结合其他检查手段,如超声心动图、核磁共振等,对心脏结构和功能进行全面评估。
这有助于发现潜在的心脏疾病,为临床治疗提供更为准确的依据。
总之,电生理检查是一种重要的心脏电生理研究手段,对于心律失常的诊断和治疗具有重要意义。
通过全面了解电生理检查的基本知识和技术,可以更好地为心脏病患者提供精准的诊断和治疗方案。
电生理知识介绍

正常生理波:
(1) 正常人在清醒闭目状态下时一般为四种: δ波(0.5-3Hz)、θ波(4-7Hz)、两者统 称为慢波, α波(8-13Hz)、β波(快波)(1430Hz) 还可将α波和β波再各分为两种: α1(8-10Hz)和α2(11-13Hz), β1(14-20Hz) 和β2(21-30Hz), 一般在脑电地形图中采用
(5) 出现病理波。
2. 睡眠期: (1) 出现过度纺锤波(高幅快波)现象; (2) 双侧不对称;
(3) 出现病理波。
(七) 脑电图在临床上的应用
应明确的几个问题 (1) EEG是功能性的检查, 它对某些疾病可作 为早期发现的指标; (2) 除对癫痫的诊断外, 其他均为非特异性; (3) EEG所显示出的病变范围大于实际病变部位。
1. 癫痫:
要说明的几个问题:
(1) 随着人们对癫痫认识的不断加深, 各种癫 痫在脑电图上的表现也越来越复杂。因此, 癫 痫在脑电图上的表现可呈现多样化, 尽管癫痫 在脑电图上有特异的波形, 不同类型的癫痫在 脑电图上也有不同的特点, 但我们也不应单纯 以脑电图的改变来诊断癫痫或为癫痫分类。
(2) 应注意: 诊断癫痫的主要依据是临床 症状, 即有典型的临床症状, 即使脑 电图中没有典型的癫痫波, 也不能放 弃对癫痫的诊断。相反, 若脑电图中 有癫痫波, 而临床上没有任何形式的 发作, 下癫痫诊断时则应慎重。
1. 成人
(1) 基本背景由α波和快波组成, 慢波只有少数, 呈散在性出现,一般θ波(占10-15%以下), 无明显的 δ波;
(2) α波和β波显示正常的分布: 也就是α波主要 分布在顶、枕区,β波主要分布在额、颞区;
(3) 左右对称部位的频率差不>10%; (4) 左右对称部位的波幅差不>20%, 但 >50%有意义; (5) α波在睁眼、感觉刺激、精神活动 时有反应(衰退);
心脏电生理学

心脏电生理学一、前言心脏电生理学是研究心脏电活动的学科,它包括了心脏的电生理特性、心律失常的机制、心脏起搏系统以及电生理药物等方面。
本文将从心脏电活动的基础知识、心律失常的分类和机制、起搏系统以及治疗方面进行详细介绍。
二、心脏电活动的基础知识1. 心肌细胞的类型心肌细胞分为工作性细胞和特殊性细胞两种。
工作性细胞主要负责产生收缩力,而特殊性细胞则主要负责传导冲动。
2. 心肌细胞动作电位心肌细胞在兴奋时会发生动作电位,它可以分为5个阶段:静息状态(0期)、快速上升期(1期)、平台期(2期)、快速下降期(3期)和恢复期(4期)。
3. 心肌细胞离子通道在不同阶段,离子通道对于离子的进出起到了至关重要的作用。
其中钠通道和钙通道主要参与快速上升期和平台期,而钾通道则主要参与快速下降期和恢复期。
三、心律失常的分类和机制1. 心律失常的分类心律失常可以分为房性、室性和房室交界性三种类型。
其中,房性和室性是最常见的两种类型。
2. 心律失常的机制不同类型的心律失常机制也不同。
例如,房性心律失常多数是由于窦房结自主节律受到干扰而引起的;而室性心律失常则多数是由于心肌细胞异常兴奋或传导障碍而引起的。
四、起搏系统1. 起搏系统的组成起搏系统包括窦房结、房室结、束支及其分支以及工作性细胞等。
2. 起搏系统的功能起搏系统主要负责产生冲动并传导冲动,使心脏在一定节奏下收缩。
3. 起搏系统的异常当起搏系统出现异常时,就会导致心脏节律紊乱。
例如窦房结功能不良时会出现窦房传导阻滞;而束支传导障碍则会导致室性心律失常。
五、心脏电生理药物1. 心脏电生理药物的分类心脏电生理药物可以分为抗心律失常药、β受体阻滞剂、钙通道阻滞剂和钾通道阻滞剂等。
2. 心脏电生理药物的作用机制不同类型的心脏电生理药物作用机制也不同。
例如,抗心律失常药主要是通过影响离子通道来抑制异常兴奋;而β受体阻滞剂则是通过减慢窦房结节律来治疗房性心律失常。
六、结语本文简单介绍了心脏电生理学的基础知识、心律失常的分类和机制、起搏系统以及治疗方面。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
4、HV间期:HBE上H波和V波起点间的时距,代表从希斯束近端至心室肌的传导时间,正常值为35~55ms。不同于AH间期,HV间期受自主神经张力和心率的影响较小,比较恒定。
心脏标测技术
心脏标测技术是心腔内心电图记录与程序刺激两个电生理基本技术结合的产物,即用程序刺激方法诱发出心动过速,然后在心内膜不同部位的多个探查电极同步记录心电活动,寻找心动过速中最早发生电活动的部位,就是心动过速的起源点或旁道所在的位置。显性旁道时,同步记录窦性心律下多个电极导管的心内心电图,寻找心室预先激动的最早点,或心室刺激经旁道逆传时的心房最早激动点,即为旁道位置。隐匿性旁道需标测心室刺激时心房最早激动点,即为隐匿性旁道所在的部位。标测的目的是为了心律失常的定位诊断,指导射频电消融术(RFCA)或外科手术。
还有一种特殊类型的AVRT,激动经房室结前传,由位于房室交界区的慢旁路逆传,称之为持续性交界区折返性心动过速(PJRT)。PJRT多见于儿童和年轻人,心动过速持续时间较长且反复发作,患者一般无器质性心脏病,药物疗效不佳。心内电生理检查行心室刺激或心动过速时,心房最早激动位于CS口及其附近,经旁路的室房传导呈递减性或文氏传导,室上性心动过速时VA>AV。
1、PA间期:体表心电图最早P波的起点至HBE上A波起点的时距,代表高位右房到间隔低位右房的传导时间,正常值为25~45ms。
2、AH间期:HBE上A波与H波起点之间的时距,代表从间隔低位右房经房室结至希斯束的传导时间,粗略代表房室结传导时间,正常值50~120ms。AH间期受自主神经张力和心率的影响较大,交感神经兴奋时AH间期缩短。相反,迷走神经兴奋时AH间期延长,AH间期随着心率的加快而逐渐延长。
如果激动沿相反的方向环行,即经房室旁路前传,房室结逆传,称之为逆向型AVRT,此型非常少见。此时体表心电图可见预激波,QRS波宽大畸形,QRS波形态与窦性心律时相似,CS或HRA上AV缩短,心房激动顺序呈向心性,每个V波后均有H波和A波,需与VT伴1:1室房逆传相鉴别。
6、 房内返性心动过速(IART)和窦房折返性心动过速(SART)的判断:
AH间期延长或A波后无相关的HV波————房室结阻滞
H波宽度超过30ms,特别出现H波和H’——希斯束部位阻滞
HV间期延长和H波后无V波————————希斯束水平以下阻滞
2、 评价窦房结功能:
利用右房起搏法测量SNRT和SACT来评价窦房结功能,国内已基本为TEAP所替代。
3、 DAVNP的诊断:
① 后前位(正位)X线透视下导管呈特征性“扫帚样”上下摆动。
② 导管刺激无室性期前收缩。
③ 冠状窦位于左侧房室环,用于记录左心房心电图,可同时记录到振幅相近的心房电图(A波)和心室电图(V波),左房刺激时可用该导管。
④ 右前斜位(RAO到左心缘,头端指向左肩。
前间隔旁路邻近房室结,RV刺激和发作O-AVRT时心房激动顺序类似于慢-快型AVNRT,通常难以区别。此时应于SVT时在希斯束不应期经予一个RV期前刺激(RS2),当S2位于希斯束不应期且夺获心室,由于希斯束正处于不应斯,S2不可能经房室结逆传激动心房,只可能经旁路逆传预激心房,此时HRA上S2之后的A波提前,S2前后的A-A间期不等,支持O-AVRT。如果为AVNRT,而不存在旁路,则S2不可能逆传激动心房,HRA上A-A间期无变化。另外,AVNRT可同时伴有2:1房室传导阻滞或室房传导阻滞,而AVRT不可能同时存在房室传导阻滞或室房传导阻滞,一旦出现,则AVRT立即终止。
心内电生理检查的临床应用
对于快速性心律失常,现在已很少单独进行心内电生理检查,多于RFCA时一并进行。对于缓慢性心律失常,普通体表心电图基本上可肯定诊断,现在已很少进行心内电生理检查,过去主要用于房室传导阻滞的定位。对窦房结功能的评价已基本上为TEAP所替代。
1、 确定房室传导阻滞的部位:
PA间期延长————————————————心房内传导延缓
5、心房内膜标测:在心房内放置多根电极导管,或特制导管(如Halo电极),标测心动过速时最早出现心房电活动的部位和激动顺序,常用于房性心动过速、房扑和房颤时的电生理检查。
6、心室内膜标测:在心室内放置多根导管,或1根导管移动标测VT时最早心室激动点(与体表心电图上最早的QRS波比较),常用于左室VT的标测。
行右房S1S2刺激,当S1S2缩短5~10ms时,A2H2跳跃延长≥50ms,提示存在DAVNP。
4、 AVNRT的诊断:
①、慢-快型AVNRT:激动经慢径路下传,快径路逆传,此时出口在希斯束,心房激动顺序呈向心性,即HBE上A波早于HRA和CS,HBE上VA<70ms,VA<AV或A波位于V波之前,AH较长,HA较短。
5、 AVRT的诊断:
AVRT的折返环包括心房、房室结、心室、和房室旁路。经房室结前传,房室旁路逆传者为顺向型(O-AVRT),占AVRT的绝大多数。可同时存在DAVNP,既可经快径路下传,也可经慢径路下传,此时心房激动呈偏心性,即CS或HRA的A波早于HBE。右房激动最早提示旁路位于右侧,左房激动最早提示旁路位于左侧,然后根据CS远端、中部和近端电极记录到的A波何处最早,判断旁路位于左前、左侧游离壁,还是左后。HBE上VA≥100ms,且VA<AV,AH的长短取决于激动是经快径路还是慢径路下传。窦性心律时行RVA刺激,心房激动顺序与SVT时一致,无递减传导特征。
4、起搏标测:心室刺激时,正常情况下心房激动顺序呈向心性。隐匿性房室旁道时,心房呈偏心性激动,A波最早处即为旁道所在的部位。右室流出道特发性VT时也常采用起搏标测法,应用电极导管在心室内膜不同部位以VT时的频率起搏心脏,同时记录体表12导联心电图,并与自发VT的QRS波比较,二者完全一致的部位可能就是VT的起源点。
8、 研究室性心动过速(VT)的机理:
应用程序刺激如能诱发和终止VT,可以推断其发生机制为折返。少数触发活动所致的VT也可能被程序刺激诱发和终止,但更常见的是被超速起搏所诱发。自律性增高引起的VT则不能为程序刺激所诱发和终止。通过电生理标测还可确定VT的起源,区别是室内折返或希-浦系统折返引起的VT。VT起源点的确定通常有心动过速标测法和起搏标测法。
⑶、周期重整:周期重整是指在心动过速时,引进期前刺激激动心室,引起不完全代偿间歇后,原来的心动过速继续发生。不论所用的期前刺激是单个还是多个,重整后的心动过速其第一个QRS波必须与刺激前的形态和周长相同。这段不完全代偿间期称为回归周期。期前刺激只有在折返性心律失常时才能引起重整。为了使心动过速重整,刺激必须能够到达心动过速的起源点,并找到可激动间隙。折返性心动过速的波前和波尾之间一定存在一个可激动间隙。此时,刺激可进入折返环路,使心动过速重整。重整的反应方式是指回归周期与引起重整的早搏刺激的耦联间期之间的关系。有平坦型、递增型、递减型和混合型四种。平坦型反应是指回归周期在耦联间期相差30ms以上时保持相对恒定(相差≤10ms)。递增型反应是指回归周期随着耦联间期的缩短而延长,递减型反应是指回归周期随着偶联间期的缩短而减少,混合型反应是指在长耦联间期时呈平坦型反应,在短偶联间期时呈递增型反应。
二者心动过速发作时,均显示HBE上VA>AV。SART时,体表心电图上P波与窦性相似,心内心电图心房激动顺序与窦性相一致,HRA上A波最早出现。IART时,P波可为正向,在左房或右房可标测到最早激动点。
7、 研究房扑的发生机制:
除放置常规的电极导管外,尚需沿三尖瓣环放置一环形的Halo电极导管。Halo导管有10对20个电极,远端置于右房外侧壁下部,中部行走于右房顶部,近端电极置于冠状窦口(CS)和希斯束附近。根据Halo导管上不同电极记录到的右房电活动的激动顺序可以判断房扑的类型:I型房扑时,心房激动的运行方向呈逆时针方向,即右房激动顺序由Halo导管近端到中部再到远端电极。II型房扑时心房激动顺序刚好相反,呈顺时针方向,即由Halo导管远端至中部再到近端电极。
9、 研究房颤的电生理机制:
房颤的电生理检查进展主要是对局灶性房颤进行研究,此类房颤为单源性房性期前收缩所诱发,起源点多位于肺静脉.起源于肺静脉的房性期前收缩的特点是异位P波与窦性P波的联律间期较短(<500ms),常存在Pon T现象。心内电生理检查时,可标测到位于心房电位前的单源性房性期前收缩的刺突样高频电位(Spike),在此处点状消融可获得成功。
1、心房的激动顺序为HRA→HBE→CS、LRA;
心室激动顺序为RV→HBE→CS、LRA。
左侧显性房室旁道时,CS电极上V波最早;
右侧显性房室旁道时,LRA上V波最早。
2、AVNRT时:心房激动顺序呈向心性,即HBE上A波最早。
3、AVRT时:心房呈偏心性激动,即HBE上A波晚于CS(左侧旁道)或LRA(右侧旁道)。
4、希斯束(HB)电极:电极进入右心室后回撤,使导管顶端位于三尖瓣口处,头端指向后上方,可同时记录到振幅大致相等的A波和V波,在A波和V波之间可见一H波(希斯束电位)。
5、低位右房(LRA)电极:电极顶端置于下腔静脉与右心房侧面交界处,既可记录到A波,也可记录到V波,右侧旁道时需放置该导管。
心腔内心电图各参数的测量
②、慢-慢型AVNRT:激动经一条慢径路下传,另一条慢径路逆传,此时激动出口位于CS口附近,CS口A波早于HBE的A波,AH和HA均较长。
③、快-慢型AVNRT:激动经快径路前传,慢径路逆传,出口在CS口附近,CS口A波早于HBE的A波,AH较短,HA较长。窦性心律时行RVA刺激,心房激动顺序为向心性且呈递减传导。
10、常见电生理现象的判断:
⑴、裂隙现象:裂隙现象是指激动在一定联律间期内发生传导阻滞,而长于或短于这个联律间期均不发生阻滞的现象。房室传导的裂隙现象表现为在心动周期的某个时相(称为裂隙带),电激动不能通过房室结下传,而早于和晚于这个时相到达的激动,都能通过房室结下传。心房程序刺激可以观察房室顺传的裂隙现象,当心房程序刺激的联律间期逐渐缩短时,AH间期逐渐延长,最后出现房室传导阻滞。联律间期再进一步缩短时,房室传导又可以暂时恢复。裂隙现象是由于房室传导系统相邻两个水平应激性不同所致。晚于裂隙带到达的激动,如果正值远近两处均脱离了不应期,激动可以下传。在裂隙带到达的激动,由于远端处于有效不应期,激动受阻不能下传。而早于裂隙带到达的激动,由于近端处于相对不应期,传导速度减慢,待激动到达远端时,远端已脱离不应期,恢复应激性,因而激动得以下传。从理论上讲,房室传导系统不同水平的相邻组织间均可出现裂隙现象。
