性腺外卵黄囊瘤的临床CT分析
卵巢卵黄囊瘤疾病详解

疾病名:卵巢卵黄囊瘤英文名:yolk sac tumor of ovary缩写:别名:卵巢内胚窦瘤疾病代码:ICD:C56概述:卵黄囊瘤(yolk sac tumor)是卵巢恶性生殖细胞瘤(OGCT)中最常见的一种肿瘤。
世界卫生组织(WHO)在卵巢肿瘤分类中将原通用名卵巢内胚窦瘤改为卵黄囊瘤。
因为其可将几种不同病理形态的亚型包括在内,而内胚窦瘤意味的病理形态比较局限,但仍保留“内胚窦瘤”这个名词为卵黄囊瘤的同义词。
中国医学科学院肿瘤医院及协和医院的资料,在卵巢恶性生殖细胞瘤(OGCT) 中卵黄囊瘤的发生率居首位。
在总数分别为238 例及 166 例OGCT 中,纯型卵黄囊瘤分别为31.9%及42.2%。
北京协和医院尚有混合型卵黄囊瘤30 例,纯型及混合型共100 例,占总OGCT 的60.2%。
据国外的报道,在OGCT 中,以无性细胞瘤最为多见,其次为卵黄囊瘤。
流行病学:卵巢卵黄囊瘤多发生于年轻患者。
北京协和医院收治70 例患者中80% <30 岁,平均年龄14 岁,最小6 个月,最大43 岁。
病因:卵巢卵黄囊瘤病因尚不明了。
发病机制:1.大体卵黄囊瘤几乎均为单侧性,右侧略多见;双侧者多为转移所致。
肿瘤通常体积较大,直径多超过 10cm;呈圆形、卵圆形或分叶状,表面光滑,有包膜;有时可与周围组织粘连或浸润。
切面以实性为主,粉白或灰白色,湿润质软;常伴有含胶冻样物质的囊性筛状区,呈蜂窝状;出血、坏死常见。
2.镜下卵黄囊瘤具有多种不同的组织学结构,包括:(1)微囊性结构:又称网状结构,最多见。
由扁平或星芒状瘤细胞形成疏松的网状和小囊或微囊结构,低倍镜下似蜂窝状(图1),但高倍镜下瘤细胞的异型性明显,核分裂多见。
(2)内胚窦样结构:又称Schillei-Duval 小体。
由立方或柱状的瘤细胞呈单层排列,包绕毛细血管、薄壁血窦或小静脉样血管,形成血管套样结构,横切面很像肾小球。
虽然这种特殊结构具有诊断意义,但在有些肿瘤形态并不典型,北京协和医院的材料中仅54.2%可找到典型的Schiller-Duval 小体。
卵巢囊腺肿瘤的CT诊断

囊腺肿瘤 的 C T影像 资料 并与手 术病理进 行对 照分析 。结果 :3例 中浆液 性 囊腺 瘤 1 2 O例 . 中多房 1例 . 其 单房 9
例, 密度均 匀, 囊壁 可薄 可厚 或不均 匀; 黏液性 囊腺 瘤 8 , 中多房 6 , 例 其 例 密度 不均 匀 , 内见 多发 大 小不等子 囊 ,
1 资料 与 方 法
2 结果
21 C . T表 现 卵 巢 浆 液性 囊 腺 瘤 1 . 双侧 发 0例 2例 病 , 8例 均 为 单 侧 发 病 , 中 单 房 9例 , 另 其 多房 1 , 例 病 灶 直 径 为 50~1. m, 均 82c 病 灶 内 密 度 . 50c 平 . m.
变。
关键 词 卵巢肿瘤
体 层摄影术 . x线计算机
卵巢 囊腺 肿瘤 是 卵巢 最 常 见 的肿 瘤 . 占卵巢 肿瘤 的 5 % ~7 %, 中浆液 性 肿 瘤 最 多 见 , 次 为 黏 液 0 0 其 其 性 肿 瘤 Ⅲ。根 据其 组 织学 及 细 胞学 特 点 , 良性 、 性 有 恶 之分 。 笔者 回顾 性 分 析本 院 自 20 0 3年 3月 至 20 0 7年 5月 以来 经 手 术 病 理 证 实 的 2 3例 卵 巢 囊 腺 肿 瘤 , 旨 在 进 一步 认 识本 病 的 C T征 象及 提 高 诊 断 的准确 率 。
4 参考 文献
[ ] G ie n o t a ae et m ngm n f n s d f e n b d s J . di r e gt rg e
Gat its E ds ,19 ,2 6 :2 — 2 . s onet n oc 9 5 4 ( ) 62 6 5 r
单房 2例 , 密度均 匀, 囊壁较 厚 ; 浆液性乳 头状 囊腺 癌 3例 , 液性 囊腺 癌 2例 , 黏 均表 现 密度 不均 匀囊实性肿块 影 .
卵黄囊瘤11例临床病理分析

卵黄囊瘤11例临床病理分析方虹斐;俞文英;张慧芝【摘要】Objective To investigate the clinicopathological features of yolk sac tumor ( YST) , so as to improve the understanding of the disease. Methods Eleven cases of YST were retrospectively studied to observe their pathological features and immunophenotype combining literature. Results The age of 11 patients (5 males and 6 females) ranged from 8 months to52 years (average age of 19 years). YST was located at ovary in 4 cases, at testis in 3 cases, at mediastinum in 3 cases, and at retroperitoneal in 1 case. The mean tumor diameter was 9. 2cm (2. 0-14. 0cm). Five cases were mixed germ cell tumor, and 6 cases were simple YST. Most tumors appeared as nodules with complete capsule. The cut surface was solid and cystic with hemorrhage and necrosis regions. YST had various histologic characteristics, such as loose mucus, microcyst reticular, macrocyst, solidity, papillary shape, glandular shape, hepatoid shape, and Schiller-Duvalbody, basement membrane, and hyaline body. Immunohistochemically, the tumor cells were positive for AFP ( 11/11 ) , CD117 ( 5/11 ) and PLAP (6/11) but negative for CD30. Conclusion Most YST occur in the gonads of children and adolescence, often complicated with elevated serum AFP and various histologic characteristics.%目的:探讨卵黄囊瘤( YST)的临床病理特征,以提高对该肿瘤的认识。
卵巢卵黄囊瘤的CT_MRI表现及其病理基础_刘衡

spectively analyzed. Plain CT scanning was performed in 6 patients,among them additional contrastenhanced CT scanning was carried out in 5. Both plain MRI scanning and contrastenhanced MRI scanning were employed in the remaining one case. The results were analyzed. Methods CT and MRI findings of 7 cases with ovarian yolk sac tumors proved by paIn four patients the tumor presented as a thology were analyzed retrospectively. CT plain scan was performed in 6 patients,CT enhancement scan was performed in 5 patients. MRI plain and enhancement scan was performed in 1 case. Results solitary,oval or rounded and welldefined mass,and in other 3 patients the tumor was manifested as an irregular mass with lobulated margin. The rumor’ s size ranged from 7. 5 cm × 10. 4 cm to 19. 0 cm × 21. 5 cm,and the lesion had patch lowdensity areas. Calcification was noted in one case. Plain MRI showed that on T1 WI the lesion was characterized by isointensity and lowintensity signal and on T2 WI the lesion exhibited heterogeneous isointensity and hyperintensity signal as well as longer T1 and T2 signals of cystic degeneration and necrosis. Tortuous vessels were seen in 5 tumors. Conclusion Ovarian yolk sac tumor have some certain CT and MRI characteristics,which are very helpful in making the diagnosis when the clinical information,especially the serum alpha fetoprotein level,is taken into consideration. 【Key words】 Ovary Yolk sac tumor Tomography, Xray Computed Magnetic resonance imaging
纵隔生殖细胞肿瘤(卵黄囊瘤)CT表现
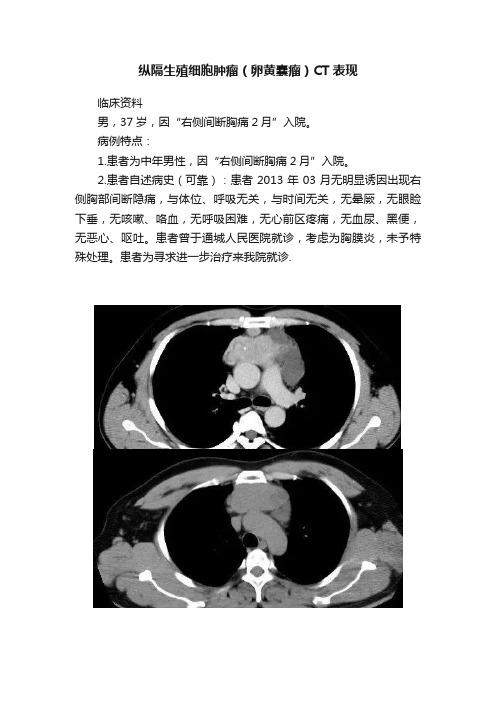
纵隔生殖细胞肿瘤(卵黄囊瘤)CT表现临床资料男,37岁,因“右侧间断胸痛2月”入院。
病例特点:1.患者为中年男性,因“右侧间断胸痛2月”入院。
2.患者自述病史(可靠):患者2013年03月无明显诱因出现右侧胸部间断隐痛,与体位、呼吸无关,与时间无关,无晕厥,无眼睑下垂,无咳嗽、咯血,无呼吸困难,无心前区疼痛,无血尿、黑便,无恶心、呕吐。
患者曾于通城人民医院就诊,考虑为胸膜炎,未予特殊处理。
患者为寻求进一步治疗来我院就诊.讨论影像表现:前纵隔见巨大囊实性肿块,形态不规则,实性部分可见点状钙化灶,病灶周围脂肪间隙消失,增强扫描病灶持续性不均匀明显强化.鉴别诊断:1淋巴瘤病灶强化相对较弱,不会这么大的坏死囊变,可见纵隔淋巴结肿大并相互融合.2精原细胞瘤实性,少许小液化坏死、囊变,这么大的囊性成分不用考虑3胸腺瘤一般是实性病变中央囊变坏死,年纪偏大些.典型临床有重症肌无力.4畸胎瘤没脂肪成份还是罕见的.探查见:前上纵隔肿物,升主动脉、上腔静脉前方,10×10cm大小,质硬,与上腔静脉无名静脉粘连紧密,无明显外侵,左右分别呈囊肿样,左侧6×5cm大小,右侧2×3cm大小。
检查所见:肿物一个10x6x4cm,包膜完整,切面灰白、灰黄,实性,质细腻,部分呈颗粒样,少数区呈囊性。
肿物表面见一2.5x2x1cm结节,灰白色、实性、质硬。
(纵隔囊肿)淡黄组织7x5x3cm,切面见一6x3.5cm囊腔,内壁稍粗糙。
(纵隔淋巴结)一枚1.8x1.5x1cm。
印象:1.(前纵隔)恶性肿瘤,结合组织学形态及免疫组化,考虑生殖细胞肿瘤(卵黄囊瘤)。
送检(纵隔淋巴结)见癌转移(1/1)。
2.(纵隔)囊肿。
建议:EMA(+),CK7(+),CK5/6少数(+),CD117弱(+),CK8/18(+),Bcl-2(+),VIM(-),TTF1(-),CEA(-),PLAP(-),TDT(-),CD30(-),CD5(-),SMA(-),Ki-67:约15%,PAS:特染(-)。
性腺外卵黄囊瘤的临床CT分析

性腺外卵黄囊瘤的临床CT分析前言卵巢外卵黄囊瘤是一种罕见的卵巢外生殖细胞肿瘤,通常发生在年轻女性。
它可以发生在多个部位,如颈部、胸部、腹部和盆腔等。
其中,盆腔卵黄囊瘤是最常见的,它的发生率约为80%。
但是,由于卵巢外卵黄囊瘤比较罕见,因此对于它的诊断和治疗还存在很多问题。
CT检查是一种非常重要的诊断手段,它可以提供很多有用的信息。
因此,本文主要对性腺外卵黄囊瘤的临床CT表现进行了分析,以帮助临床医生更好地诊断和治疗这种疾病。
临床表现性腺外卵黄囊瘤的临床表现非常不典型,常常被误诊为其他疾病。
它可以表现为以下症状:1.腹部疼痛:患者可以感觉到腹部不适或疼痛,这是最常见的一种症状。
2.便秘或腹泻:由于肿瘤的位置可以影响肠道的运动,因此患者可能会出现便秘或腹泻等症状。
3.尿频、尿急或尿痛:肿瘤可在膀胱或尿道压迫下,影响排尿。
4.月经不调:肿瘤可以影响卵巢功能,造成月经不规律等问题。
CT表现性腺外卵黄囊瘤的CT表现多种多样,取决于它的位置和大小等因素。
下面是一些常见的CT表现:腹部疼痛当卵黄囊瘤发生在腹膜后时,患者往往会出现腹部疼痛等症状。
CT检查显示,病变部位多呈现为低密度占位,介质强化或均匀强化,边缘清晰。
尿频、尿急或尿痛当卵黄囊瘤发生在泌尿系统附近时,患者常常会出现尿频、尿急或尿痛等症状。
CT检查显示,病变部位多呈现为低密度占位,介质强化或均匀强化,部分病例可有钙化。
月经不调当卵黄囊瘤发生在盆腔时,患者常常会出现月经不调等问题。
CT检查显示,病变部位多呈现为低密度占位,介质强化或均匀强化,边缘清晰。
诊断性腺外卵黄囊瘤的诊断一般依靠临床表现和影像学检查。
CT检查是一种非常重要的影像学检查手段,可以提供很多有用的信息。
但是,卵黄囊瘤的临床表现非常不典型,因此,医生需要对相关的病历和影像学检查进行综合分析,才能做出最终的诊断。
治疗对于性腺外卵黄囊瘤的治疗,主要是手术切除。
手术方式一般采用开放手术或腔镜下手术。
卵黄囊瘤临床病理分析

卵黄囊瘤临床病理分析题目:卵黄囊瘤的临床病理分析引言:卵黄囊瘤(yolk sac tumor,简称YST)是一种常见的非胚胎性生殖细胞瘤,起源于胚胎发育早期的原器官细胞,主要发生在婴幼儿和儿童。
该病理类型有一定的异质性,临床表现、病理分析和治疗方案有所不同。
本篇文章将通过分析YST的临床病理特征、诊断方法和治疗策略,旨在提供读者对YST的深入认识。
一、卵黄囊瘤的临床病理特征卵黄囊瘤常见于儿童,近年来也有报道发生于成年人。
该肿瘤主要发生在性腺,尤其是睾丸和卵巢,还可发生在脾脏、肝、胃、胸腺等部位。
卵黄囊瘤可以表现为局限性囊性肿块或以囊实性为主的肿块。
肿块边界清晰,颜色多为不同的黄白色,并伴有出血、坏死和囊液。
卵黄囊瘤的病理学特征是其表现出一种假体腔结构,嵌入于细胞想和组织形态之间。
组织学下可见到炎性浸润、异型性细胞和促使炎症反应的变异细胞。
在高倍镜下观察到沿空间的管腔和间隔出现的增强细胞背景。
二、卵黄囊瘤的临床诊断方法1. 临床表现卵黄囊瘤的临床症状不具特异性,常见症状包括腹痛、发热、恶心、呕吐、乏力等。
男性患者可出现阴囊或腹股沟肿块,女性患者可有盆腔块,伴有腹痛和不规则阴道出血。
少数患者还伴有甲胎蛋白(AFP)或其他肿瘤标记物的升高。
2. 影像学检查超声和计算机断层扫描(CT)是常用的卵黄囊瘤影像学检查方法。
超声图像表现为囊实性或囊性肿块,内部可见多发分隔、出血和囊液。
CT表现为均匀或不均匀低密度区,边缘清晰,有时可见钙化。
3. 病理学检查组织学检查是卵黄囊瘤诊断的金标准。
通过活检或手术切除获得肿瘤组织并进行组织学分析,可以确诊卵黄囊瘤。
三、卵黄囊瘤的治疗策略卵黄囊瘤治疗的主要方法是手术切除,根据病情的不同,可以考虑进行保守手术或根治手术。
对于有转移的卵黄囊瘤患者,通常需要联合化疗。
此外,放射治疗和靶向治疗也是治疗卵黄囊瘤的重要手段。
1. 手术切除对于早期病变,主要通过保守手术切除肿瘤,保留受影响的性腺或其他受累器官的功能。
睾丸恶性生殖细胞来源肿瘤的CT表现

睾丸恶性生殖细胞来源肿瘤的CT 表现刘江勇,王 骋,牟 俊,刘新峰,曾宪春,王荣品贵州省人民医院医学影像科,贵州 贵阳 550002[摘要] 目的:探讨睾丸恶性生殖细胞来源肿瘤的CT 特征,提高对该类疾病的认识。
方法:回顾性分析44例经手术病理证实的睾丸恶性生殖细胞来源肿瘤的CT 表现。
结果:44例均为单发,23例右侧,21例左侧;精原细胞瘤22例,卵黄囊瘤7例,胚胎性癌4例,混合性生殖细胞肿瘤11例。
CT 表现为大小不等实性肿块,肿块密度不均,内见不同程度囊变坏死,未见明确钙化及脂肪成分;边缘不规则、呈分叶状,并具有侵犯邻近组织器官及远处转移等恶性肿瘤征象。
增强扫描示7例卵黄囊瘤实性成分呈明显不均匀渐进性强化;余肿块实性成分呈不同程度强化,囊性坏死区无强化。
结论:睾丸恶性生殖细胞来源肿瘤的CT 表现具有一定的特征性,结合临床资料尤其是血清甲胎蛋白,有助于提高该类疾病的诊断准确率,但确诊仍依靠组织病理学检查。
[关键词] 睾丸肿瘤;生殖细胞;体层摄影术,X 线计算机DOI :10.3969/j.issn.1672-0512.2024.03.022[基金项目] 贵州省科技成果应用及产业化计划项目(黔科合成果-LC 〔2023〕022);贵州省科技计划项目(黔科合支撑〔2021〕一般037);贵州省卫生健康委项目(gzwkj2021-373号)。
[通信作者] 刘新峰,Email :****************。
睾丸肿瘤约占全身肿瘤的1%,绝大多数为恶性,好发于20~40岁。
组织学可分为2大类:一类来源于睾丸生殖细胞,约占95%,包括精原细胞瘤、胚胎性癌、畸胎瘤、卵黄囊瘤等;另一类来源于睾丸间质,如睾丸间质细胞瘤和支持细胞瘤、淋巴瘤等[1]。
睾丸生殖细胞来源肿瘤病理类型多样,不同组织类型的恶性程度不同,治疗及预后差异较大,其中畸胎瘤CT 特征典型,易诊断,且绝大多数为良性,预后良好。
笔者搜集44例经手术病理证实的睾丸恶性生殖细胞来源肿瘤,分析探讨其CT 特征,以提高对这类肿瘤的认识。
卵巢囊腺瘤CT和MRI诊断价值及影像特点分析

卵巢囊腺瘤CT和MRI诊断价值及影像特点分析发表时间:2018-05-09T14:51:13.687Z 来源:《医师在线》2018年1月上第1期作者:罗艺文[导读] 卵巢囊腺瘤为临床常见型卵巢上皮组织肿瘤,有多种病理类型,即混合性、粘液性与浆液性。
清远市人民医院放射科 511518【摘要】目的探讨卵巢囊腺瘤采用电子计算机断层扫描(CT)与磁共振成像(MRI)的诊断价值及影像特点。
方法选取本院收治的52例卵巢囊腺瘤患者,回顾分析其临床及影像学资料。
比较囊腺癌、黏液性囊腺瘤、交界性囊腺瘤及浆液性囊腺瘤的病变大小、平均年龄及影像特征。
结果 CT诊断准确率92.31%(48/52),MRI为90.91%(10/11),两组比较无显著差异(P>0.05)。
囊腺癌、黏液性囊腺瘤及浆液性囊腺瘤各组不同性质卵巢肿瘤患者病变直径、年龄差异显著(P<0.05),病灶部位比较,差异不明显(P<0.05),内部结构比较,差异显著(P<0.05),粘液性囊腺瘤与浆液性囊腺瘤囊腔CT值比较,差异显著(P<0.05)。
结论 CT与MRI应用于卵巢囊腺瘤诊断中,均可得到较好诊断结果。
浆液性囊腺瘤多为单房,囊壁可钙化,壁结节并不多见,能双侧发病,粘液性囊腺瘤多为多房,囊壁钙化少,有壁结节,囊腺癌有较小体积,多为囊实性病变,对其进行分析,对卵巢囊腺瘤良恶性鉴别诊断有利。
【关键词】卵巢囊腺瘤;CT;MRI;影像特点卵巢囊腺瘤为临床常见型卵巢上皮组织肿瘤,有多种病理类型,即混合性、粘液性与浆液性,依据生物学行为,可划分为恶性、交界性与良性,其中,最为多见的是良性浆液性囊腺瘤[1]。
本次研究针对本院收治的50例卵巢囊腺瘤患者,分别行电子计算机断层扫描(CT)与磁共振成像(MRI)检查,比较诊断价值与影像学表现,现报道如下。
1.资料与方法1.1研究对象选取本院于2016年7月-2017年7月收治的50例卵巢囊腺瘤患者的术前影像资料,11例MRI检查,52例CT,年龄区间16~88岁,平均(50.33±1.15)岁,临床症状:28例腹痛、腹胀,7例月经紊乱,7例腹部膨隆,10例无临床症状;术后病理类型:11例囊腺癌,1例交界性浆液性囊腺瘤,12例黏液性囊腺瘤,26例浆液性囊腺瘤。
CT和MRI诊断卵巢囊腺瘤的临床分析

CT和 MRI诊断卵巢囊腺瘤的临床分析摘要:目的:分析在卵巢囊腺瘤诊断工作中应用CT和MRI所取得的临床价值。
方法:在2018年12月~2020年12月期间南充市中心医院收治的卵巢囊腺瘤患者中随机选取80例作为研究对象并将其分为两组,分别给予CT与MRI检查,对患者诊疗情况进行对比分析。
结果:两组患者的诊断准确率无统计价值(P>0.05)。
通过影像学结果可以看出,粘液性囊腺瘤患者囊壁的钙化相对较少,且存在壁结节,患者以多房较为常见;浆液性囊腺瘤囊壁通常存在钙化问题,且壁结节情况的发生率偏低,患者以单房较为常见;相比之下,囊腺癌的体积相对较小,且患者多数为囊实性病变。
在临床过程中,通过对相关影像学特征进行分析与归纳,有利于帮助医疗人员进一步实现对于患者健康的合理认识。
结论:在卵巢囊腺瘤诊断工作中,CT与MRI均可以实现对于患者疾病情况的合理展示,因此,医疗人员应依据患者实际情况进行检查方法的合理选择。
关键词:卵巢囊腺瘤;检查方法;CT;MRI;临床价值Clinical analysis of CT and MRI that diagnosed the adenoma of ovarian cystsZhang Shengma's articleThe Second Clinical Hospital of North Sichuan Medical College of Sichuan Nanchong 637000Abstract: Objective: To analyze the clinical value of CT and MRIin the diagnosis of ovarian cystic adenoma.Methods: In December2020,80 patients with ovarian cystic adenoma admitted to Nanchong Central Hospital, ~ 2010 were randomly selected and pided into two groups for CT and MRI respectively to compare the diagnosis and treatment.Results: The diagnostic accuracy was not significant (P>0.05).The imaging results, the calcification of mucocous cysticadenoma is relatively small and wall nodules, which is common in patients; serous cystic adenoma calcification, and the incidence ofwall nodules is low, and single compartment is more common in patients; by contrast, cystic adenocarcinoma is relatively small, and most patients are cystic lesions.In the clinical process, the analysis and induction of relevant imaging characteristics is conducive to helping medical personnel to further realize a reasonable understanding of the health of patients.Conclusion: In the diagnosis of ovarian cystic adenoma, CT and MRI can realize a reasonable display of patients' disease. Therefore, therefore, medical personnel should make a reasonable choice of examination method according to their actual condition.Key words: ovarian cystic adenoma; examination method; CT;MRI; clinical value研究人员指出,作为妇科疾病之一,卵巢囊腺癌往往可对女性群体的健康造成不良影响。
卵巢囊腺瘤的CT诊断及鉴别诊断

卵巢囊腺瘤的CT诊断及鉴别诊断摘要】目的:探讨CT在卵巢囊腺瘤诊断及鉴别中的价值。
方法:选择2015年6月-2016年6月于本院接受诊治的卵巢囊腺瘤患者36例为研究对象,回顾和分析患者的临床表现和CT检查图像,归纳总结CT诊断价值。
结果:在36例患者中,卵巢浆液性囊腺瘤患者16例,在CT平扫下显示边缘清晰、囊壁薄、增强扫描囊壁轻度强化;粘液性囊腺瘤患者20例,良性病变囊壁和囊壁结节存在不显著强化情况。
结论:通过对卵巢囊腺瘤患者在临床诊治的时候行多排螺旋CT诊断,可以清晰、准确地显示出患者卵巢囊腺瘤的结构成分以及病变形态,有助于在接受手术治疗前进行良恶性鉴别和病理类型诊断。
【关键词】卵巢囊腺瘤;CT;诊断;鉴别【中图分类号】R737.31 【文献标识码】A 【文章编号】2095-1752(2017)23-0065-03CT diagnosis and differential diagnosis of ovarian cystadenoma【Abstract】Objective To explore the role of CT in diagnosis and differential diagnosis of ovarian cystadenoma in value. Methods 36 cases of ovarian cystadenoma patients treated in this hospital according from June 2015 to June 2016 as the object of study, reviewed and analyzed patients with clinical manifestations and CT imaging, and summarized the diagnostic value of CT. Results In 36 patients, 16 cases of ovarian serous cystadenoma, showed a clear edge, cystic wall thin, cystic wall enhancement in enhanced scan CT scan; 20 cases of mucinous cystadenoma with benign cystic wall and cyst wall nodules have no significant enhancement. Conclusion Based on the diagnosisof ovarian cystadenoma underwent multi-slice spiral CT in diagnosis and treatment,can clearly and accurately show the structure of patients with ovarian cystadenomaand lesion morphology, help in the surgery before diagnosis of benign or malignantand pathological diagnosis.【Key words】Ovarian cystadenoma; CT; Differential diagnosis卵巢囊腺瘤是卵巢常见的一种肿瘤,主要发生于卵巢上皮,以良性肿瘤为主,通常肿瘤体积比较大,可以划分成粘液性囊腺瘤和浆液性囊腺瘤。
卵巢囊腺瘤的CT与临床分析

卵巢囊腺瘤的CT与临床分析卵巢囊腺瘤是一种常见的卵巢肿瘤,其发生率在女性生殖系统肿瘤中居前列。
CT(计算机断层扫描)在卵巢囊腺瘤的诊断和评估过程中扮演着重要的角色。
本文将对卵巢囊腺瘤的CT影像特点以及临床分析进行探讨。
一、卵巢囊腺瘤的CT影像特点卵巢囊腺瘤在CT影像中表现为边界清晰、单房或多房的囊性病变。
以下是常见的CT影像特点:1. 囊壁厚薄程度:囊壁的厚度与囊腺瘤的良恶性程度相关。
厚壁囊腺瘤常见于恶性病变,而薄壁囊腺瘤则多为良性。
2. 囊腔内壁结节:囊腺瘤在囊腔内部可出现单个或多个壁结节,这些结节常为实性,其出现可能与良恶性有关。
3. 囊内血性或囊壁增厚:当囊腺瘤内部出现血性成分时,CT影像中可表现为高密度区域。
囊壁增厚则提示可能的恶性转变。
4. 对比增强扫描:良性囊腺瘤在对比增强扫描中通常显示为强化不著或仅轻度强化,而恶性囊腺瘤则呈现不同程度的均匀或不均匀强化。
二、卵巢囊腺瘤的临床分析卵巢囊腺瘤的临床表现多样,包括腹痛、腹胀、异常阴道出血等。
CT成像能够提供重要的诊断依据,并为临床医生进行详细分析提供参考。
1. 诊断依据:CT影像能够清晰地显示卵巢囊腺瘤的大小、形态和内部特点,有助于确定肿瘤的良恶性。
在囊性肿块形成的情况下,CT扫描可以清楚地显示其囊腔和壁结节的特点。
2. 分期评估:卵巢囊腺瘤的分期对于确定治疗方案和预后判断至关重要。
CT影像可以全面评估卵巢囊腺瘤的分布范围、侵犯情况以及有无淋巴结转移等,为临床医生进行分期提供重要参考。
3. 鉴别诊断:CT影像在与其他卵巢肿瘤进行鉴别诊断方面也具有重要的价值。
例如,与卵巢囊性畸胎瘤、卵巢黄体瘤、卵巢粘液性肿瘤等进行鉴别诊断时,CT影像可以显示不同肿瘤的影像特点,有助于确定正确的诊断。
4. 随访观察:CT影像还可以在卵巢囊腺瘤治疗过程中进行随访观察。
通过连续进行CT扫描,可以监测肿瘤的变化,评估治疗效果,并对复发情况进行及时发现和处理。
综上所述,CT对于卵巢囊腺瘤的诊断和评估具有重要价值。
卵黄囊瘤临床病理分析

卵黄囊瘤临床病理分析卵黄囊瘤是一种常见的妇科良性疾病,主要发生在年轻女性身上。
本文旨在通过临床、病理学以及诊断方面的分析,对卵黄囊瘤进行深入探讨。
一、临床表现卵黄囊瘤的临床表现多样,常见症状包括腹部隐痛、月经紊乱、不孕及腹部肿块等。
疾病的症状和体征与囊肿的大小和性质密切相关,以及患者的年龄、病程等因素有关。
二、病理特征1. 形态特征:卵黄囊瘤通常呈圆形或卵圆形,大小不一。
囊内充满淡黄色乳块状物质,一般为胆固醇结晶、酯化类脂肪以及黏液等成分。
2. 病理类型:根据囊肿壁的组织类型,卵黄囊瘤可分为单壁型和多壁型。
单壁型囊肿壁较薄,由单层颗粒膜或单层鳞状上皮细胞组成;多壁型囊肿壁由两层以上上皮细胞构成,如卵巢滤泡上皮和绒毛上皮等。
3. 化生和并发症:部分卵黄囊瘤还可发生黏液样囊肿、恶性变等,并发症包括囊肿破裂、卵巢扭转等。
三、诊断方法1. 临床检查:通过询问病史、盆腔检查、B超以及血液检测等手段,对患者进行初步判断与筛查。
2. 影像学检查:B超、CT、MRI等影像学检查可帮助明确囊肿的位置、大小、形态等特征。
3. 细针穿刺活检:对于可疑恶性病变或巨大囊肿,可进行细针穿刺活检,以明确诊断。
四、治疗方法1. 小囊肿观察治疗:对于直径小于5cm、无症状且无恶性征象的卵黄囊瘤,可选择观察治疗,定期随访观察囊肿的生长情况。
2. 囊肿穿刺引流:对于直径较大的卵黄囊瘤或有症状者,可行囊肿穿刺引流,达到缓解症状和缩小囊肿的目的。
3. 手术治疗:对于囊肿破裂、并发严重恶性变或继发感染者,以及其他治疗无效的患者,需进行手术治疗,包括囊肿剥除、卵巢囊肿切除等。
五、预后评估与随访卵黄囊瘤的预后较好,手术后肿瘤的复发率较低。
术后需定期进行B超复查,密切监测患者的病情,以及及时发现复发或转化为恶性肿瘤等并发症。
结论卵黄囊瘤是常见的妇科良性疾病,临床病理分析对于准确诊断和治疗具有重要意义。
通过对其临床表现、病理特征、诊断方法以及治疗策略的分析,可以帮助医务人员更好地认识和处理该疾病,提高临床工作的质量和效率。
卵巢囊性肿瘤的CT及MRI分析与讨论

卵巢囊性肿瘤的CT及MRI分析与讨论摘要】目的:探讨卵巢囊性肿瘤的MRI及CT表现特点。
材料方法:回顾性分析经CT、MRI扫描的22例经手术病理证实卵巢囊性肿瘤。
结果:22例中包括卵巢囊腺瘤9例、囊腺癌4例、畸胎瘤4例、囊肿2例、子宫内膜异位囊肿2例、输卵管卵巢囊肿1例。
结论:CT及MRI检查可对卵巢囊性肿瘤的鉴别诊断提供可靠诊断依据。
【关键词】卵巢;囊性肿瘤;CT; MRI根据WHO(2014)卵巢组织学分类[1],上皮间质肿瘤在卵巢肿瘤中最为常见,其主要影像学表现为囊性或囊实性。
本文回顾性分析22例经病理证实的卵巢囊性肿瘤,就其CT和MRI表现进行探讨,旨在为临床诊断和治疗提供可靠的影像学依据。
1资料与方法1.1 一般资料收集本院从2016年5月至2017年12月CT及MRI检查拟诊卵巢囊性肿瘤患者22例,纳入标准为病灶囊性成分达60%及以上,病灶最大径大于3cm。
所选病例均行CT、MRI平扫及增强检查,平均年龄44.7岁。
临床表现腹部包块、腹痛、腹胀等,少数患者无明显临床症状,常规体检时偶然发现。
1.2 方法嘱患者做平稳呼吸,扫描范围自脐水平到耻骨联合,肿瘤较大者相应扩大扫描范围。
采用GE 64排CT,层间距0.625mm,层厚3mm,电压120kv。
MRI 采用 GE 超导型1.5T 磁共振,腹部联合相控阵线圈。
行常规 MRI扫描,包括轴位 T1WI 、T1WI/T2WI 抑脂,矢状位、冠状位 T2WI-FS,增强扫描经静脉注射造影剂 (0.1 mmol /kg ),行轴位、矢状位、冠状位三维快速容积扫描。
扫描参数,层厚7mm,层间距8mm,层厚2.5mm。
1.3观察指标由2位主治及以上影像诊断医师分析其影像表现,包括病灶的定位、大小的测量、囊内成分的判断、强化程度等。
2结果22例病例中包括囊腺瘤9例中,5例为粘液性囊肿,均发生于双侧,病灶最大直径 5.5~20.2cm,其1例呈单囊改变, 4例见分隔呈多囊样改变,囊内信号不均,以液性密度及信号为主,含有少量等高密度及短T1长T2信号,囊壁及分隔均匀且薄,增强有轻度强化,未见明显明显壁结节。
卵巢粘液性嚢腺瘤CT鉴别诊断的效果评价

卵巢粘液性嚢腺瘤CT鉴别诊断的效果评价摘要:目的总结卵巢粘液性囊腺瘤的CT诊断以及鉴别能力。
方法总结16例卵巢粘液性囊腺瘤的CT表现,总结相关特点。
结果 16例患者中,主要是囊性病变,大部分是圆形或卵圆形,平均直径超过5cm,囊壁很薄也比较规则。
12例属于单房型,5例属于多房型,还有1例为双侧发病。
结论卵巢粘液性囊腺瘤的CT图像具有特异性,诊断很容易。
关键词:卵巢;粘液性囊腺瘤;CT诊断鉴别卵巢浆性囊腺瘤是一种常见的卵巢良性肿瘤,因为临床表现没有特殊性,需要使用影像学进行检查。
本文主要分析CT对卵巢粘液性囊腺瘤的诊断价值和鉴别要点。
1资料与方法1.1一般资料选择我院2021年2月-2022年3月收治的16例卵巢粘液性囊腺瘤患者,均通过手术病理证实,年龄范围25-65岁,平均年龄42.1岁。
13例普查发现,2例入院检查发现,1例患者白带增多,5例属于左侧,10例属于右侧,1例属于双侧。
1.2检查方法1.2.1检查技术所有患者均应用64排联影CT进行扫描。
在扫描之前,他们首先口服了含有2000L 2%复方泛影葡胺的溶液作为准备工作。
待患者排空大便后,即开始了扫描过程。
扫描范围从髂嵴水平开始,并延伸至耻骨联合下缘。
一般情况下,在静脉注射了1毫米层厚的造影剂之后,会进行冠状位和矢状位的成像,以便观察该造影剂与患者子宫的关系。
而在扫描过程中,需要保持患者膀胱适度充盈,并采用非离子型对比剂碘海醇进行注入,注射速率为每分钟3.0毫升,总注射量为100毫升。
1.2.2诊断质控经过6位主治医师和1位副主任医师共同参与,对影像特征进行了详细分析。
他们分析了病变的位置、大小、形状、边界、密度和均匀度;囊腔是否有分隔、囊液的CT值以及囊壁的钙化情况;还评估了是否使用了增强剂以及增强程度;同时也研究了病变与周围结构之间的关系。
2结果2.1检查结果16例患者,有17个粘液性囊腺瘤,1例出血患者伴随右下腹部疼痛。
5例在左侧,10例在右侧,1例为双侧附件。
【最新】卵巢囊腺瘤与囊腺癌的CT征像及病理对照探究-范文word版 (4页)

【最新】卵巢囊腺瘤与囊腺癌的CT征像及病理对照探究-范文word版本文部分内容来自网络,本司不为其真实性负责,如有异议或侵权请及时联系,本司将予以删除!== 本文为word格式,下载后可随意编辑修改! ==卵巢囊腺瘤与囊腺癌的CT征像及病理对照探究卵巢囊腺瘤(ovary cystadenoma)和囊腺癌(ovarycystadenocarcinoma)是女性盆腔内常见的上皮间质性肿瘤,分别占卵巢良、恶性肿瘤的45%和50%~60%,研究显示,螺旋CT对卵巢囊腺瘤及囊腺癌的鉴别具有较高的临床价值。
笔者回顾性分析了201X年7月至201X年5月经手术及病理证实的20例患者的病例,结合其CT多期增强扫描及三维重建资料分析总结,旨在进一步认识卵巢囊腺瘤及囊腺癌的CT征象,提高CT诊断的准确率,为临床治疗提供依据。
1 资料与方法1.1 临床资料收集201X年7月至201X年5月期间,经手术和病理证实的卵巢囊腺癌与囊腺瘤病患20例,年龄13~72岁,平均48岁,本研究病例的临床主要症状为月经不规则、腹疼、腹胀为主;发现腹部或者盆腔包块4例;2例无症状,体检B超时发现。
1.2 检查方法患者于扫描前4h分4次口服2%的泛影葡胺溶液l500m1,待膀胱充盈满意后使用Philips Brilliance 64排螺旋CT机和GE 64排VCT,先行层厚5mm全腹部常规平扫。
并使用1.25mm标准重建出图像;然后经肘正中静脉以3ml/s的速度注射欧乃派克(碘浓度为300mg/mL)80ml,40~50ml生理盐水进行增强扫描,扫描层厚和层距均为5mm;扫描参数为电压120Kv,毫安秒自动采用,螺距为O.99:扫描后使用Philips EBW 4.5及GE AW 4.5图像处理工作站进行多平面重建(MPR),重建层厚为2.0mm,观察病灶的大小形态和增强前后CT值的变化趋势,观察邻近组织是否受侵。
2 结果20例病例中,卵巢囊腺瘤7例(其中一例并发对侧子宫内膜样腺癌),均为单侧、共7个病灶,其中浆液性囊腺瘤1个,粘液性囊腺瘤5个,混合性囊腺瘤1个。
卵巢卵黄囊瘤的超声及临床、病理特征分析

临床医药文献电子杂志Electronic Journal of Clinical Medical Literature 2019年第6卷第60期2019Vol.6No.6074卵巢卵黄囊瘤的超声及临床、病理特征分析隋秀芳,毛晓燕(山东省平度市人民医院,山东平度 266700)【摘要】目的 分析卵巢卵黄囊瘤的超声及临床、病理特征。
方法 选取2017年10月~2018年10月本院收治的卵巢卵黄囊瘤患者24例作为研究对象,采用超声诊断仪诊断疾病,观察卵巢卵黄囊瘤的超声及临床、病理特征。
结果 采用超声诊断卵巢卵黄囊瘤,检出率91.67%,肿瘤直径(119.48±3.62)mm,囊性占54.55%%,实性占45.45%。
各项临床症状中,盆腔包块占100%、下腹部疼痛占100%、发热占8.33%。
肿瘤位于左侧者占50%、位于右侧者占50%。
24例确诊为卵巢卵黄囊瘤的患者,FIGO分期ⅠA期者占41.67%、ⅠC期占45.83%、Ⅱ期占8.33%、Ⅲ期占4.17%。
结论 采用超声诊断卵巢卵黄囊瘤,检出率较高。
患者发病后,常见症状以盆腔包块、下腹部疼痛为主。
该疾病的病理分期,以ⅠA期、ⅠC期居多。
确诊后,临床应立即给予治疗,降低患者的死亡率。
【关键词】卵巢卵黄囊瘤;超声;临床特征;病理特征【中图分类号】R445.1 【文献标识码】A 【文章编号】ISSN.2095-8242.2019.60.74.02卵巢卵黄囊瘤(yolk sac tumor)为女性生殖系统肿瘤的一种,近年来,该疾病的发病率显著提升。
卵巢卵黄囊瘤具有生长迅速、易于转移的特点。
早期确诊并给予治疗,是延长患者寿命的关键。
本文选取本院收治的卵巢卵黄囊瘤患者24例作为研究对象,阐述了超声诊断疾病的方法,观察了疾病的临床及病理特征。
1资料与方法1.1 一般资料选取2017年10月~2018年10月本院收治的卵巢卵黄囊瘤患者24例作为研究对象,其中,平均年龄(22.51±6.88)岁,平均病程(5.25±2.16)个月。
28例原发性卵黄囊瘤患者的CT表现分析

·69JOURNAL OF RARE AND UNCOMMON DISEASES, MAR. 2022,Vol.29, No.3, Total No.152【第一作者】张云飞,男,主管技师,主要研究方向:儿科胸部影像。
E-mail:*********************【通讯作者】张云飞·论著· 卵黄囊瘤(yolk sac tumor,YST)是发生于小儿的恶性生殖细胞瘤,又称内胚窦瘤,多见于卵巢或单侧睾丸,女性可于2~35岁发病,男性多发生于2岁以前[1-2]。
研究显示,YST发生的具体相关机制尚未明确,可能与生殖细胞从卵黄囊转移至生殖嵴的过程中发生脱落具有一定的相关性[3]。
YST以睾丸为主要及常见发病部位,约占睾丸恶性肿瘤的80%,且恶性程度高,预后不佳,部分患者可合并其他生殖细胞肿瘤[4]。
CT检测技术在临床应用广泛,多层螺旋CT不仅能实现多个平面重建和三维重建,同时还能为特殊部位提供更清晰的图像,并在短时间内进行大范围扫描,让检测医师能直观地观察组织病变的具体情况,对疾病诊治工作有积极意义[5-6]。
本研究回顾性分析2015年2月至2019年12月于本院进行诊治的28例YST患者的CT影像学资料,现报道如下。
1 资料与方法1.1一般资料 选择我院收治的28例YST患者的临床资料,进行回顾性分析。
28例患者中,女性18例,男性10例;年龄1~35岁,平均年龄(12.8±3.4)岁;3例出现阴道出血,4例出现咳嗽、胸闷、胸痛,6例出现排便困难、骶尾部包块,7例出现睾丸肿大,12例表现为下腹胀痛伴肿块。
纳入标准:均予以CT技术检查;经病理检查确诊;有睾丸肿大、胸闷、胸痛、排便困难等不同临床表现。
排除标准:依从性差,不予配合研究者;资料不全者。
1.2 方法 所有患者入院后给予飞利浦16排多层螺旋CT机进行检测,先进行平扫之后再进行增强扫描,平扫和增强扫描管电压均为120kV,管电流分别为50mA、300mA,矩阵380×380,层厚5mm,螺距1mm;平扫后将100mL碘帕醇(浓度为320mg/mL)经肘静脉注入,注入速率3.5mL/s,注射后30s、70s、180s行动脉期、静脉期、延迟期等结果经扫描、传输后完成多平面的重建(层距1.5cm,层厚1.5cm)。
原发性眶内卵黄囊瘤1例影像学表现

原发性眶内卵黄囊瘤1例影像学表现陈佳丽,王㊀敏(南昌大学第一附属医院放射科,南昌330006)关键词:卵黄囊瘤;眼眶;原发性;影像学中图分类号:R445;R737㊀㊀㊀文献标志码:B㊀㊀㊀文章编号:2095G4727(2021)05-0103-02D O I:10.13764/j.c n k i.n c d m.2021.05.021㊀㊀卵黄囊瘤(Y S T)又名内胚窦瘤(E S T),是一种少见的高度恶性生殖细胞肿瘤,多见于儿童,主要发生于性腺(睾丸和卵巢),而发生于性腺外者,多位于靠近身体中线的部位,如骶尾区㊁子宫㊁阴道㊁前列腺㊁腹膜后㊁肝脏㊁纵隔㊁松果体区和第三脑室等[1G2].原发于眶内卵黄囊瘤极为罕见,南昌大学第一附属医院2019年7月收治1例原发性眶内Y S T患者,现结合相关文献,对其C T㊁M R I影像学表现进行回顾性分析,旨在提高对本病的认识.1㊀临床资料1.1㊀一般资料患儿,男,10个月,家属诉患儿右眼球渐进性向外突出1个月,于2019年7月23日就诊于南昌大学第一附属医院眼科.既往体健,无屈光不正病史,否认高血压及糖尿病史,否认药物过敏史.查体:T 36.6ħ,P120次 m i n-1,R20次 m i n-1,心肺腹无明显异常.眼科:右眼球中度外突,双眼结膜无充血,巩膜无黄染,角膜透明,余检查不配合;右眼眶压较饱满,双眼视力㊁眼压㊁泪道检查不配合.1.2㊀影像学表现胸部X线检查无异常.眼眶C T平扫示右侧眼眶外侧壁肌锥内见类圆形软组织密度肿块影,大小约2.4c mˑ2.2c m,密度欠均匀,边界清晰,邻近外侧壁骨质结构轻度压迫吸收改变(图1A).眼眶M R I平扫示右侧眼眶外侧壁肌锥内软组织肿块影,邻近结构受压,T1W I呈等稍低信号,T2W I呈稍高信号,信号不均匀(图1B C);增强扫描示肿块呈明显不均匀强化,视神经及外直肌受挤压推移(图1D E).影像学诊断:右侧眼眶肌锥内占位,考虑血管瘤可能性大,横纹肌肉瘤待排.1.3㊀手术及病理患者于2019年8月2日全身麻醉下行右侧眶内肿物摘除术+右侧眶骨内固定术+右侧眶膈修补术+右侧眼前段复建术+右侧邻近皮瓣修复术,术中见肿物组织与眼球壁黏连紧密,钝性分离游离瘤体,将肿瘤组织充分暴露,完整离断瘤体基地,娩出瘤体.术后右眼结膜无充血,角膜清亮.病理大体检查:送检灰白灰红不规整组织,大小2.5c mˑ2c mˑ0.8c m,切面质韧.病理镜下所见:肿瘤细胞形态多样,部分成囊状㊁网状;部分呈腺管G腺泡状结构,细胞胞浆中等偏大,大小不一,胞质透亮,核形不规则,大小不一,核大㊁深染,核空亮,核分裂像易见,约6个 (10H P F)-1(图1F).免疫组织化学示:C K(3+),I N IG1(3+),P L A P(+),K iG67(70%+),G l y p i c a nG3(+),S A L L4(3+),C D117(小灶+).病理诊断:右侧眼眶生殖细胞源性肿瘤,考虑卵黄囊瘤.1.4㊀预后术后第4天患儿发热,测得体温38.2ħ,血细胞分析(五分类):白细胞7.89ˑ109L-1,血红蛋白75g L-1,嗜中性粒细胞2.51ˑ109L-1,诊断为中度贫血,感染性发热,建议对症处理.患儿父母拒绝输血,要求出院.2021年1月电话回访,术后复发,在外院行多次化疗,现病情稳定,定期行血清甲胎蛋白(A F P)复查(术前未行A F P检测),在正常范围内.301南昌大学学报(医学版)2021年第61卷第5期㊀J o u r n a l o fN a n c h a n g U n i v e r s i t y(M e d i c a l S c i e n c e s)2021,V o l.61N o.5收稿日期:2021G02G18通信作者:王敏,副主任医师,EGm a i l:330380841@q q.c o m.㊀㊀A :C T 平扫示右侧眼眶外侧壁肌锥内软组织密度肿块影(箭头所示);B ㊁C:M R I 平扫示右侧眼眶外侧壁肌锥内软组织肿块影(箭头所示);D ㊁E :M R I 增强扫描示肿块呈明显不均匀强化(箭头所示);F :病理表现(H E 染色,ˑ20).图1㊀眼眶卵黄囊瘤C T ㊁M R I 和病理表现2㊀讨论㊀㊀原发性眶内卵黄囊瘤是一种性腺外高度恶性生殖细胞肿瘤,可能是由于胚胎发生过程中生殖细胞的迁移异常及异位引起的[3].Y S T 具有合成A F P的能力,血清A F P 显著升高是Y S T 的一个重要生物学特征[4],A F P 升高可作为诊断指标和预后指标之一[5].原发于眼眶的卵黄囊瘤临床较为罕见,在以往的文献报道中基本是零散个案报道,着重于影像表现研究的报道更是极为罕见.贾坤等[6]报道了26例及付芳芳等[1]报道了17例性腺外(不包括眼眶)的卵黄囊瘤影像表现,主要特点包括:椭圆形或不规则肿块,囊实性或实性,内部密度或信号不均匀,大部分肿瘤内可见囊变坏死,出血㊁钙化及脂肪少见.增强扫描呈不均匀中度G明显强化,部位病灶内可见迂曲增粗血管影,为Y S T 相对特征性影像表现.彭继英等[2]报道1例2岁男性儿童原发性眶内卵黄囊瘤,主要是从临床病理角度分析,回顾分析颅内原发性卵黄囊瘤有特殊的组织学构想和免疫组化表型,该患者影像学检查为头颅M R I 增强,可显示左侧眶尖部边界清晰占位性病变,明显均匀强化,眶尖骨质破坏,侵犯左侧翼窝及蝶骨翼板.本例患儿右侧眼眶肌锥内占位,在C T 及M R I 均表现为实性肿块,密度或信号不均匀,增强扫描呈不均匀明显强化,无明显囊变坏死,无出血㊁钙化,边界清楚,可符合卵黄囊瘤影像表现.但在影像上与横纹肌肉瘤鉴别困难,横纹肌肉瘤多见于男孩,早期病灶在C T 上呈圆形或卵圆形,密度均匀,边界清晰,周围骨质可无破坏,在M R I 上,T 1W I 上呈稍低信号,T 2上呈稍高信号,增强后多呈均匀或不均匀中度或显著强化,但A F P 不升高[7].本例患儿在影像上与横纹肌肉瘤有相似之处,但是术前未行A F P 检查,因此术前需考虑横纹肌肉瘤.除横纹肌肉瘤,儿童眼眶Y S T 还需与畸胎瘤㊁血管瘤及转移性神经母细胞瘤等进行鉴别[3],鉴别要点如下:1)畸胎瘤:主要表现为边界清晰的混杂密度/信号肿块,常含有钙化㊁脂肪及囊变,强化不明显[6].2)血管瘤:婴儿型血管瘤呈不规则分叶状,C T 上与肌肉密度相似,M R 图像T 1W I 与肌肉信号接近,肿瘤边缘及内部可见流空血管影,增强可显示血管强化,是该病的重要特征.3)转移性神经母细胞瘤:通常起源于眼眶外侧壁,表现为界限清晰的肌锥外间隙肿块,C T 常见邻近骨质的浸润性骨破坏,典型表现者可见与颅骨垂直的骨针样病变[8].卵黄囊瘤恶性程度高,容易复发和转移,预后差,目前的主要治疗方案为手术切除联合术后辅助放化疗[5,9].综上所述,发生于儿童眶内肿瘤,影像特征不典型者,极易误诊,但要想到Y S T 可能,再结合临床A F P 升高有助于本病的诊断,但最终确诊还是要依靠病理检查.参考文献:[1]㊀付芳芳,刘冬,张继良,等.原发性性腺外内胚窦瘤的影像诊断与病理分析[J ].临床放射学杂志,2017,36(9):1302G1306.[2]㊀彭继英,李扬,李斌,等.原发性眶内卵黄囊瘤:病例报告并文献分析[J ].中国现代神经疾病杂志,2012,12(1):81G86.[3]㊀K I R A T L IH ,B A L C IKE ,G ÜL E RG.P r i m a r y or b i t a l e n d o d e r Gm a l s i n u s t u m o r (y o l k s a c t u m o r )[J ].J A A P O S ,2008,12(6):623G625.[4]㊀陆征海,丁茗,蔡静,等.儿童骶尾部卵黄囊瘤的影像学表现[J ].中国临床医学影像杂志,2016,27(3):198G201.[5]㊀杜赛,关俊宏,李悦.第四脑室卵黄囊瘤1例报告并文献复习[J ].临床神经外科杂志,2020,17(3):339G342.[6]㊀贾坤,余建群,赵俊逸.性腺外原发卵黄囊瘤的临床及影像特征[J ].临床放射学杂志,2019,38(10):1995G1999.[7]㊀浦俭,何茜,向述天,等.儿童眼眶横纹肌肉瘤临床及影像:5例分析[J ].国际医学放射学杂志,2020,43(3):343G347.[8]㊀国婉华,刘俊刚.儿童眼眶肿瘤及肿瘤样病变的C T 及M R I 表现[J ].天津医药,2012,40(8):849G850.[9]㊀J IQ ,D I N GC ,L I U C ,e t a l .Y o l ks a c t u m o r o f t h e f o u r t hv e n Gt r i c l e i na3Gy e a r Go l db o y :i m a g i n g fe a t u r e s [J ].C h i l d s N e r v S ys t ,2020,36(12):3123G3128.(责任编辑:况荣华)401南昌大学学报(医学版)2021年10月,第61卷第5期。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
性腺外卵黄囊瘤的临床CT分析
(作者:___________单位: ___________邮编: ___________)
【摘要】目的:探讨CT在性腺外卵黄囊瘤的临床应用价值。
方法:回顾分析6例经病理证实的性腺外卵黄囊瘤的临床及CT影像表现。
结果:3例发生于腹膜后,1例发生于纵隔内,2例发生于骶尾部。
1例肿瘤呈囊实性,边缘强化明显,其内可能少量出血灶;5例呈不均匀软组织肿块,增强后均呈不均匀性强化,其内有不同程度坏死灶。
结论:性腺外卵黄囊瘤的CT影像表现虽具有恶性肿瘤的特点,但缺乏特异性,确诊有赖于病理学检查。
【关键词】内胚层窦瘤;体层摄影术,X线计算机;诊断
[ABSTRACT] Objective: To explore CT image of yolk sac tumor out of gonad. Methods: Retrospectively analyzed clinical manifestation and CT image of yolk sac tumor out of gonad in 6 cases. Results: 3 had tumor behind peritoneum, 1 in mediastinum and 2 at sacrococcygeal region. 1 had cystic and solid mass with obvious enhancement and possible hemorrhagic spot with small amount, while 5 cases had soft tissue mass with uneven enhancement and necrosis foci at different degree.
Conclusion: Although the yolk sac tumor out of gonad have characteristics of malignant tumor by CT scanning, it is still lack of specificity, and need further physiological examination.
[KEY WORDS] Endodermal sinus tumor; Tomography; X ray computer; Diagnosis
卵黄囊瘤是一种少见的高度恶性肿瘤,又称为内胚窦瘤,80%发生于生殖腺内,10%~20%发生于生殖腺外[1],本文对行CT检查并经手术病理证实的6例性腺外卵黄囊瘤进行回顾性分析,结合新近文献,进一步探讨CT在性腺外卵黄囊瘤的临床应用价值。
1 资料与方法
本组6例患者中,男性4例,女性2例。
年龄2~61岁,平均年龄约31.5岁。
患者临床症状表现不一,有因体检发现的病例,也有因胸部疼痛、骶尾部发现包块等。
所见病例均采用岛津SCT7000TX CT机及GE64排螺旋CT扫描,岛津SCT7000TX CT机扫描条件为120 kV,200 Am,扫描层厚为10 mm,层距为10 mm ,扫描周期为1 s。
GE64排螺旋CT扫描条件为120 kV,250 Am,层厚2.5~5 cm,螺距0.516,扫描周期为0.625 s,重组层厚5 mm。
除一例单行平扫检查外,其余均行平扫及增强扫描,增强扫描按1.5 kg体重计算,采用高压注射器单相注射,速率为3 mL/s,经肘前静脉注射30 s开始动脉期扫描。
2 结果
1例肿块呈囊实性肿块影,CT值39~53 HU,边界部分呈分叶状;增强扫描示实性部分强化,CT值69 HU,肿块内少量稍高密度灶无强化,考虑为少量出血。
余5例病例肿块均呈不均匀软组织肿块,部分肿块边界清晰,部分呈侵袭性,边界欠清,增强扫描肿块有明显强化,其内密度不均匀,肿块内均有不同程度坏死灶。
所见病例均未见脂肪及钙化灶。
见图1、2、3。
图1 左侧纵隔内一巨大占位性病灶,密度欠均匀图2 增强后显示,病灶程不均匀强化,边缘强化明显,其内见少许更低密度坏死灶图 3 增强后显示,病灶具有侵袭性,左肺静脉受侵,其内见瘤栓形成韦勇等.性腺外卵黄囊瘤的临床CT分析 3 讨论
卵黄囊瘤(yolk sac tumor)又称内胚窦瘤(endodem al sinus tumor)。
1959年Teilum通过与大鼠胎盘的Duval(1891年)内胚窦结构的对比研究,发现其结构极为相似,首次命名为内胚窦瘤,又因肿瘤中心的囊腔结构相当于人胚胎时期的卵黄囊,故又称为卵黄囊瘤。
卵黄囊瘤主要发生在性腺,性腺外卵黄囊瘤少见,发生在性腺以外的部位有前纵隔、骶尾部、鞍区、腹腔等[25]靠近中线的部位,偶发于中线以外的部位(桥脑小脑角、心脏等)。
国外尚有极少数报道卵黄囊瘤原发于腮腺[6]。
本组病例男性4例,女性2例,年龄2~61岁。
本组病例3例发生于腹膜后,1例发生于纵隔内,2例发生于骶尾部。
发生于腹膜后的2例以体检而发现,1例是发现腹部肿块就诊。
发生纵隔者是以胸部疼痛1周而入院,发生于骶尾部者
以局部发现包块并迅速增大为主要临床表现。
性腺外卵黄囊瘤恶性度极高,生长迅速,短期内即可发生广泛转移致死。
外院报道其3年生存率仅为13%[7]。
本组3例因术中未能完全切除病灶而放弃治疗,2个月后死亡,3例均于术后1年内复发,2年内死亡。
文献报道的纵隔内内胚窦瘤的CT表现为恶性肿瘤的征像,肿瘤较大时,容易发生坏死,常常侵及周围结构,化验检查AFP升高,但与其它纵隔恶性肿瘤非常难以鉴别[8]。
而腹膜后的内胚窦瘤CT表现同样缺乏特异性,容易诊断为转移性淋巴结肿大或淋巴瘤[9],我们诊断的3例腹膜后的患者,2例因肿瘤边界尚清晰,而误诊为腹膜后良性肿瘤,另1例诊断为腹膜后恶性平滑肌瘤。
另3例均考虑到恶性肿块。
但所有病例均未检测AFP水平。
PET CT虽然对卵黄囊瘤有监测其疗效及预后评估的作用,但其对性腺外卵黄囊瘤的诊断缺乏特异性,最终的诊断还需依靠病理[10]。
根据肿瘤部位,结合血AFP定理,若AFP500ng/mL,则有助于内胚窦瘤的诊断,但需要排除生殖系统、肝脏等脏器肿瘤的存在。
通过这些病例,笔者有如下体会:性腺外卵黄囊瘤罕见,检索到的文献中,发生于纵隔及腹膜后的内胚窦瘤相对多见,而发生于骶尾部的相对少见,而我院发现2例;在鉴别诊断方面,性外腺卵黄囊瘤虽需与以下癌鉴别:(1)胚胎性癌;(2)未成熟畸胎瘤;(3)透明细胞癌;(4)未分化癌;(5)生殖细胞癌。
但是,临床及影像学均难以鉴别,
确诊仍需要穿刺或手术活检后病理诊断。
【参考文献】
1 高建华,韩文娟,孙宪旭,等. 原性性纵隔内胚窦瘤合并胚胎性癌1例[J].中国医学影像技术,2006,22(9):1449.
2 张新华,周志韶,黄进. 原发性颅内生殖细胞肿瘤32例临床病理分析[J].中华病理学杂志,1994,23(3):184.
3 Sicari MC, Fyfe B, Pamess I, et al. Intrapericardiac yolk sactumor associated with acute myocarditis[J]. Arch Pathol Lab Med,1999,123:241243.
4 Cowley CG, Tani LY, Judd VE , et al. Intracardiac yolk sactumor. Echo cardio graphic evaluation[J]. Pediatr Cardiol,1996,17(3):196197.
5 Parvathy U, Balakrishnan KR, Ranlit MS, et al. Primary mtracardiac yolk sac tumor[J].Pediatr Cardiol,1998,19(6):495497.
6 Sredni ST, da Cunha IW, de Carvalho filho NP, et al . Endodermal sinus tumor of the parotid gland in a child[J].
Pediatr Dev Pathol,2004,7:77.
7 王爽,石木兰. 原发腹膜后区内胚窦瘤一例[J].中华放射学杂志,2000,34(3):277.
8 李相生,宋云龙,张挽时,等. 胸腺内胚窦瘤的CT诊断[J].放射学实践,2008,23(3):275276.
9 苏全胜,林勇,刘畅,等. 原发性腹膜后内胚窦瘤误诊分析[J].医学研究生学报,2005,18(11):10541056.
10 胡裕效,张宗军,朱虹,等. 原发性腹膜后内胚窦瘤PET CT表现一例[J].临床放射学杂志,2007,26(4):407408.。
