胎儿无脑畸形超声诊断一例
超声诊断中孕胎儿前脑无裂畸形合并多发畸形一例

超声诊断中孕胎儿前脑无裂畸形合并多发畸形一例作者:郭春张潇来源:《饮食与健康·下旬刊》2016年第08期孕妇,26岁,孕2产1健康儿,夫妇健康,非近亲婚配,孕期前后无病毒感染史,孕期内未服用过药物。
有不良环境接触史。
因外院超声诊断羊水过少,来我院复查,仪器选用LOGIQ P6彩超,探头频率3、5MHz,取仰卧位彩超检查,于耻骨联合上方探及胎头环,胎儿双项径(BPD)测值5.6 cm,颅内结构异常,脑中线及侧脑室缺失,中央见单一丘脑低回声结构,呈融合状。
透明隔腔及第三脑室消失,左侧大脑半球内见范围约3.3X2.3 cm不规则无回声。
胎儿面部显示糢糊,于眼水平位探及两个较小的眼球位于一个眼眶内,无鼻骨,口唇显示不清,颈部可见脐带缠绕一圈征象,颈椎结构紊乱,连接不完整,其表面覆有皮肤组织,胸椎及腰椎未见明显异常,胎心率128次/分,心脏四腔显示不清,脏壁层分离,内为无回声,测前后径约为0.3 cm,胃泡、肝脏、膀胱可见,左肾大小约5.6х3.0 cm,内见数个大小不等圆形无回声,右肾显示不清,股骨(FH)长约5.3 cm,四肢远端显示不清,胎动可见,羊水(FL)最大深度约1.9 cm,羊水指数1.9 cm,胎盘厚度约2.5 cm,位于子宫后壁,成熟度I 级,超声显示:(1)、宫内中孕,单胎存活;(2)、胎儿前脑无裂并独眼畸形,鼻发育不良。
(3)、隐性脊柱裂可能。
(4)、心包积液。
(5)、左肾多囊肾。
右肾肾不发育可能。
(5)、羊水重度偏少。
(6)、脐带绕颈。
孕妇未进行染色体检查。
入院后在B超引导下行羊膜腔穿刺,注射利凡诺尔30ml,15h后自然分娩一女婴证实:胎儿前额膨隆,单眼眶,两眼球外凸,眼距极度过近,鼻缺如,脊柱左侧弯严重,左手指畸形。
讨论:全前脑畸形(holoprosencephaly)也称前脑无裂畸形,是前脑发育障碍引起的一组复杂的颅面畸形,病变几乎累及幕上所有结构[1]。
全前脑畸形是一种神经系统和面部多发性的畸形,该畸形发生率约1/8 000,86%的病例可由产前超声检出,此类畸形患者的中枢神经系统功能预后很差,故加强对此类畸形的认识、早期发现、及时终止妊娠是十分必要的,对优生优育的意义很大[2]。
产前超声诊断胎儿全前脑面部畸形1例

临床超声医学杂志2019年12月第21卷第12期J Clin Ultrasound in Med ,December 2019,Vol.21,No.12用,但对其的临床教学尚未开展。
既往颈内静脉穿刺教学,带教老师通过触摸颈总动脉的搏动来定位穿刺点,凭手感和经验穿刺带有一定的主观性,不能观察到颈内静脉的具体位置,无法进行针对性的纠正和指导,容易给患者带来不必要的损伤引起各种并发症。
本次教学将超声定位应用于颈内静脉穿刺置管的教学中,探索规培中超声辅助定位颈内静脉穿刺技术的应用效果。
结果表明,超声定位法首次穿刺置管成功率及总穿刺置管成功率均明显高于传统解剖定位法(86%vs.50%,100%vs.68%),差异均有统计学意义(均P <0.05)。
虽然使用超声定位法及对颈内静脉标记需花费一定的时间,但两种方法穿刺用时比较差异无统计学意义。
在穿刺并发症及成功率方面,传统解剖定位方法在患者有解剖变异或者解剖标志不清时,穿刺成功率可能降低,并可能因为盲穿造成严重并发症。
超声定位法能够清晰地显示颈内静脉及其走行。
目前床旁超声在临床已得到普及应用,在对规培医师颈内脉穿刺教学中前瞻性注入超声定位的知识,并教导操作方法,可培养规培住院医师学以致用的临床工作能力,值得推广应用。
本文通过比较两组规培住院医师的教学调查问卷评分发现,规培住院医师对超声定位法教学满意度及操作自信度的评分均高于解剖定位法(均P <0.05)。
综上所述,颈内静脉穿刺超声辅助定位较传统解剖定位更安全、有效,可在住院医师规范化培训中进行推广。
参考文献[1]谢柏樟.实用麻醉技术[M ].上海:上海科学技术出版社,2001:135.[2]McGee DC ,Gould MK.Preventing complieations of centrail venous eatheterization [J ].N Engl J Med ,2003,348(12):1123-1133.[3]Devia Jaramillo G ,Torres Castillo J ,Lozano F ,et al.Ultrasound-guided central venous catheter placement in the emergency department :experience in a hospital in Bogotá,Colombia [J ].OpenAccess Emerg Med ,2018,10(1):61-65.(收稿日期:2019-01-22)·病例报道·孕妇,23岁,孕3产1。
胎儿前脑无裂畸形的产前超声诊断价值

胎儿前脑无裂畸形的产前超声诊断价值摘要目的探讨胎儿前脑无裂畸形的产前超声诊断价值。
方法总结产前超声系统筛查、住院引产,产后病理证实为前脑无裂畸形13例,分析其产前超声表现,按照有无合并眼、鼻、唇或(和)硬腭裂、心脏及其他畸形分组,比较其产前检出率。
结果在13例产后证实为前脑无裂畸形病例中,含无叶型5例,半叶型5例及叶型3例,合并眼部异常8例(8/13),合并鼻部异常9例(9/13),合并唇或(和)硬腭裂异常6例(6/13),合并心脏异常11例(11/13),合并其他畸形12例(12/13),误诊2例(2/13)。
结论产前超声检查是诊断前脑无裂畸形的重要方法,诊断准确率高。
关键词前脑无裂畸形;产前超声胎儿神经系统畸形在我国属高发疾病,其中前脑无裂畸形(holoprosencephaly,HPE)为较严重的神经系统结构异常。
它是因前脑完全或部分未分裂而引起的一系列脑部及中线性面部结构畸形。
本文回顾性分析13例产后证实为前脑无裂畸形的产前声像图特征,以期探讨产前超声对该病的诊断价值,旨在提高其超声产前诊断水平。
1 资料与方法1. 1 一般资料选取2014年6月~2014年12月在本院行产前超声系统筛查并住院引产证实的13例前脑无裂畸形胎儿。
孕妇中位年龄为30岁(22~42岁),平均妊娠孕周为27周(12~31周)。
1. 2 仪器与方法采用GE V oluson E8实时三维彩色多普勒超声诊断仪,探头频率4~8 MHZ。
对胎儿头颅进行连续多切面扫查,重点观察丘脑平面、侧脑室平面、小脑平面3个主要切面,同时重点观察眼、鼻、上唇及上牙槽骨等颜面部结构,并系统扫查心脏及其他器官。
超声诊断有争议者,最终诊断由2名以上高级职称医生会诊。
1. 3 诊断标准与分型本组研究采用超声诊断学和临床病理相结合的诊断标准。
分型参照李胜利主编的《胎儿畸形产前超声诊断学》[1],据前脑分裂的程度分为3型:无叶型、半叶型、叶型。
2 结果2. 1 超声检出情况2014年6~12月在本院引产,产后病理证实为前脑无裂畸形者共13例,其中无叶型5例,半叶型5例、叶型3例,其中包括2例双胎之一为前脑无裂畸形。
B超诊断胎儿无脑畸形1例

和肢端血供障碍;肌力平衡手术,应注意将移位肌腱直接固定在骨组织中,皮下隧道应呈直线位于皮下,避免呈弯曲状态移至新的抵止点;移位的肌腱要保持适当的紧张度,不宜过紧或过松;矫正术后患足必须有牢固的外固定,以保证移位肌騝不被拉开,并与骨质愈合。
一般需要6周外固定,以保护移位肌腱在松驰条件下愈合,有利畸形的矫正,减少复发。
参 考 文 献1 Gareeau G J.Trans f er of t he anterior tibial t endon fo r recurent cl ub2foot[J].J Bone J oi nt Su rg(Am),1967,49(2): 2072231.100例胃镜检查应用镇静剂的效果观察厦门市第二医院海沧分院(361026) 蔡宝缄胃镜检查时患者常因咽喉不适、恶心呕吐、窒息感,而不能很好地配合检查,甚至对胃镜检查感到恐惧。
我院采用较大剂量地西泮注射液(10~20mg)缓慢静脉注射,使患者在睡眠状态下接受胃镜检查,将患者的不适感降到最低限度,尽可能减少检查并发症及医源性损伤,现报告如下。
1 资料与方法111 一般资料:200例施行胃镜检查者均为门诊患者,男126例,年龄11~72岁,体重31~68kg;女74例,年龄15~65岁,体重46~63kg。
将200例患者随机分为两组,Ⅰ组100例,静脉注射地西洋组;Ⅱ组100例,为未给药组。
两组年龄、性别、体重差异无统计学意义(P>0105)。
112 方法:两组患者检查前均用2%利多卡因咽喉喷雾麻醉3次后,平卧于检查床,测血压、心率,取左侧卧位,放入牙垫。
Ⅰ组患者缓慢注射地西泮10~20mg,注射过程中注意观察患者反应,待进入睡眠状态即停药,开始进镜检查;Ⅱ组未注射任何药物,直接进镜检查。
检查过程注意观察患者反应,胃镜检查后,平卧于检查床测血压、心率。
检查后观察1小时,询问并记录血压、心率、不良反应及感受。
所得数据以均数±标准差(x±s)表示,检查前后血压、心率的比较用t检验,P<0105说明差异有统计学意义。
胎儿前脑无裂畸形的产前超声诊断分析

胎儿前脑无裂畸形的产前超声诊断分析【摘要】目的:观察分析胎儿前脑无裂畸形的产前超声诊断的方法,总结其临床应用价值。
方法:选取我院2007年4月至2011年4月前脑无裂畸形的胎儿8例,对其超声诊断的临床病历资料进行回顾性分析。
结果:产前诊断为前脑无裂畸形的胎儿8例,均经引产后尸检证实为前脑无裂畸形,其中半叶前脑无裂畸形有2例,无叶前脑无裂畸形有6例。
其畸形种类的判断中,超声检查结果与病理检查相比未检出有2例,其中1例为低耳位,1例为尿道下裂。
8例前脑无裂畸形的胎儿,胎头均呈现为圆形,枕额径比正常范围短,其中脐带、腹壁、心脏联合结构畸形1例,合并有小脑发育不良2例,合并小头畸形3例(头围<第10百分位数有1例,头围<第3百分位数),合并Dandy-Walker畸形2例。
结论:利用超声可对胎儿前脑无裂畸形中的半叶或无叶型前脑无裂畸形进行诊断,能准确显示出其病理特征,同时将面部异常高度与颅脑畸形结合评价,以利于临床早期诊断及鉴别诊断,具有重要的临床应用价值。
【关键词】胎儿前脑无裂畸形;产前超声;早期诊断在我国,发生胎儿神经系统畸形的概率是胎儿畸形的各种类型中居于前三位的,欧美国家有一项长期的监测研究[1],其结果指出发生胎儿神经系统畸形的概率在胎儿中约3~4%,近20年内,有相关报道显示[2],神经管缺陷畸形的发病率正在逐年下降,主要与提高了产前诊断水平有关,及时发现,早期终止妊娠。
其中以超声检查手段为代表,其准确率较高,能早期观察到胎儿前脑无裂畸形中的半叶或无叶型前脑无裂畸形。
本文通过观察分析胎儿前脑无裂畸形的产前超声诊断的方法,总结其临床应用价值如下:1 资料与方法1.1 一般资料选取我院2007年4月至2011年4月前脑无裂畸形的胎儿8例,其孕妇年龄在21~36岁,平均年龄为28.4±0.5岁,孕周在13~31周,平均孕周为21.5±0.4周,均为单胎妊娠,其中初产妇为6例,经产妇为2例,均无先天性畸形的家族遗传史,对其超声诊断的临床病历资料进行回顾性分析。
产前超声诊断双胎之一无心无脑畸形一例
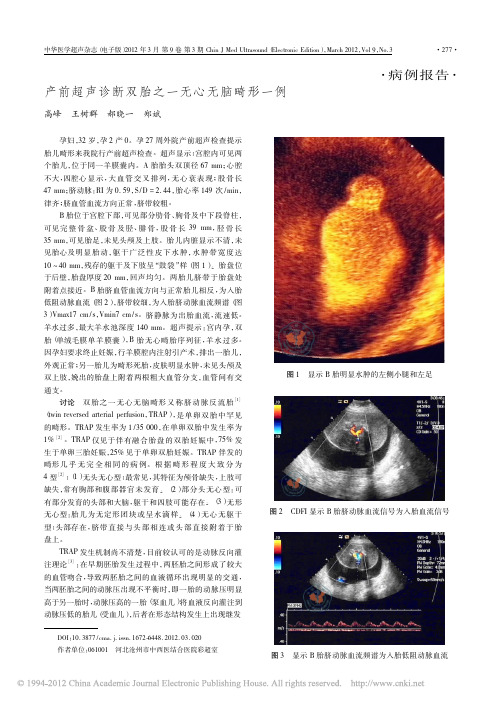
·病例报告·产前超声诊断双胎之一无心无脑畸形一例高峰王树群郝晓一郑斌DOI :10.3877/cma.j.issn.1672-6448.2012.03.020作者单位:061001河北沧州市中西医结合医院彩超室孕妇,32岁,孕2产0。
孕27周外院产前超声检查提示胎儿畸形来我院行产前超声检查。
超声显示:宫腔内可见两个胎儿,位于同一羊膜囊内。
A 胎胎头双顶径67mm ;心腔不大,四腔心显示,大血管交叉排列,无心衰表现;股骨长47mm ;脐动脉:RI 为0.59,S /D =2.44,胎心率149次/min ,律齐;脐血管血流方向正常,脐带较粗。
B 胎位于宫腔下部,可见部分肋骨、胸骨及中下段脊柱,可见完整骨盆、股骨及胫、腓骨,股骨长39mm ,胫骨长35mm ,可见胎足,未见头颅及上肢。
胎儿内脏显示不清,未见胎心及明显胎动,躯干广泛性皮下水肿,水肿带宽度达10 40mm ,残存的躯干及下肢呈“鼓袋”样(图1)。
胎盘位于后壁,胎盘厚度20mm ,回声均匀。
两胎儿脐带于胎盘处附着点接近。
B 胎脐血管血流方向与正常胎儿相反,为入胎低阻动脉血流(图2),脐带较细,为入胎脐动脉血流频谱(图3)Vmax17cm /s ,Vmin7cm /s 。
脐静脉为出胎血流,流速低。
羊水过多,最大羊水池深度140mm 。
超声提示:宫内孕,双胎(单绒毛膜单羊膜囊),B 胎无心畸胎序列征,羊水过多。
因孕妇要求终止妊娠,行羊膜腔内注射引产术,排出一胎儿,外观正常;另一胎儿为畸形死胎,皮肤明显水肿,未见头颅及双上肢,娩出的胎盘上附着两根粗大血管分支,血管间有交通支。
讨论双胎之一无心无脑畸形又称脐动脉反流胎[1](twin reversed arterial perfusion ,TRAP ),是单卵双胎中罕见的畸形。
TRAP 发生率为1/35000,在单卵双胎中发生率为1%[2]。
TRAP 仅见于伴有融合胎盘的双胎妊娠中,75%发生于单卵三胎妊娠,25%见于单卵双胎妊娠。
超声诊断再孕胎儿无脑畸形1例

龙源期刊网 超声诊断再孕胎儿无脑畸形1例作者:王玥来源:《健康必读·下旬刊》2011年第03期【中图分类号】R445.1【文献标识码】 A【文章编号】1672-3873(2011)03-0048-011.病历摘要孕妇23岁。
G2P0。
第一胎因胎儿为无脑畸形引产。
孕15+2周,做皮革类工作。
来我院常规超声检查。
宫内见1胎儿,体长76mm,脊柱(—),股骨长约16mm,双脐动脉;胎盘位于前壁;成熟度0级, 厚1.5cm。
羊水最大深度约45mm。
胎儿头部无颅骨光环,脑组织结构紊乱,双眼球突出呈蛙样面容。
(如图)超声提示:无脑畸形。
2.讨论无脑畸形系前神经孔未闭所致,为最严重的神经管缺陷,为致死性,是前神经孔闭合失败所致,它既无颅盖骨又缺少大脑组织,常合并有脊柱裂。
无脑畸形分为三种类型:(1)完全性无脑畸形,颅骨缺损达枕骨大孔;(2)不完全性无脑畸形,颅骨缺损达枕骨大孔以上;(3)颅脊柱裂畸形,为完全性无脑畸形伴开放性脊柱裂型。
超声不能显示胎儿完整颅骨和大脑回声时即可做出本病的诊断,常规腹部超声可在13~14周做出诊断。
无脑畸形需与羊膜带综合征和无心无头畸形相鉴别,羊膜带综合征发病是随机的,无心无脑畸形仅见于单卵双胎,因而两者复发风险不会增加。
无脑畸形在以后妊娠复发风险与其他神经管畸形一样,即孕一次后复发风险为2%-3%,而孕2次后为6%【1】,再孕风险增加。
该孕妇第一胎因胎儿为无脑畸形引产,其再孕时风险增加性,而其生活工作环境并未改变,也未服用叶酸预防神经管缺陷发生,未降低再次孕风险可能。
而孕早期是致畸敏感期,做好此期的预防保健工作是预防神经管畸形的关键。
应尽量做到:1、均衡营养;2、补充叶酸,减低胎儿染色体缺陷的几率;3、生活工作环境要尽量避免或减少接触毒化物品;4、规律生活节奏;5、合理用药。
参考文献[1]李胜利《胎儿产前诊断教程》注:本文中所涉及到的图表、注解、公式等内容请以PDF格式阅读原文。
超声诊断无心无脑畸胎序列征1例

超声诊断无心无脑畸胎序列征1例病历资料孕妇,21岁,孕18周,常规B超检查显示:增大的子宫内可见两个胎儿回声,胎儿F1位于左下腹,耻骨联合上可见胎头;胎儿F2位于右侧腹;两胎儿间可见一较薄分隔光带回声。
可见一组较大的胎盘附着于子宫前壁,厚约26mm,成熟度0级,两胎儿脐带插入同一处胎盘。
F2胎儿未见明显颅骨光环及颅内结构。
全身皮下可见液暗区,较厚约26mm,暗区内可见分隔光带。
胎儿脊柱椎体排列未见明显异常。
未见胎心搏动,相当于心脏位置似可见一不规则性囊性结构(心脏残腔)。
CDFI:其内未见血流信号。
胎儿腹壁连线未见明显中断,内脏结构显示不清。
上肢短小,肱骨隐约可见,长约15mm;下肢发育尚可,股骨长约17mm。
羊水最大暗区约44mm,透声好。
彩色多普勒血流显像(CDFI):可见双脐动脉血流信号,胎儿脐带血流参数:S/D 3.67,RI 0.72,PI 1.20。
F1胎儿颅内大体结构可显示,脑中线、侧脑室及丘脑可见。
脊柱排列未见异常,见胎心胎动,胎儿心率规则。
心胸比例61%(正常值<50)。
彩色多普勒血流显像(CDFI):可见双脐动脉血流信号,胎心率150bpm,胎儿脐血流参数:S/D 7.36,RI 0.86,PI 2.11。
B超提示:①中孕,单绒毛膜囊双羊膜囊双胎;②考虑F2无心无脑畸胎序列征;③F1心胸比例增大、F1胎盘胎儿循环异常;④F2胎盘胎儿循环正常;患者在本院引产,F2胎儿全身水肿,未见颅骨及脑组织,上肢短小,下肢长度适宜。
討论无心畸形序列证又称为双胎反向动脉灌注序列证,只发生在单卵双胎妊娠中,一胎为无心畸形或仅有心脏痕迹或为无功能的心脏,发育正常的胎儿为泵血儿,另一胎为受血儿,泵血儿不仅要负责其自身的血液循环,而且还要负责无心畸形的血液供应,泵血儿与受血儿的血管交通非常复杂,但两者之间至少必须具备动脉-动脉及静脉-静脉两大血管交通才能完成上述循环过程,导致这种情况的具体原因尚不清楚,由于无心畸形血液供应来源于泵血儿脐动脉血液,它首先通过髂内动脉供应无心畸形的下部身体,故下部身体发育相对较好,而上部身体由于严重缺血缺氧而出现各种不同的畸形。
