54例前置胎盘的临床分析
帆状胎盘并前置血管54例处置效果分析

1 6 3 7
帆状胎盘并前置血管 5 4例处置效果分析
科 , 南 宁市 5 3 0 0 1 1 , E — m a i l : z y y 8 8 8 4 0 9 8 @1 6 3 . t o m)
1 . 3 . 2 B组 2 5例 , 剖 官产 1 3例 , 阴道分娩 1 2例。 1 3例 剖宫产 术前 出血 少 、 胎 心音 减 慢不 明显 , 宫 口未 开全 ; 1 2例 阴道 分 娩 中 , 胎 头 吸引 阴道 助 产 8例 ( 宫 口已开 全 , 胎先 露 已低 , 来不及 剖 宫产 , 或胎 心音 已 明 显变慢 , 估计剖宫产胎儿 出生后不能存 活者 ) , 自然 分娩 4例( 来诊时 出血较多 已死胎 3例 , 人院时胎头 已拨 露 1例 ) 。 1 . 4 统 计 学分析 采 用 S P S S 1 7 . 0统计 软件 进行 数 据 分析 , 计数 资料 用 x 检验 , 以 P< 0 . 0 5为差 异有统
周3 8 十 2 周 。其 中, 双胎妊娠 7 例, 合并副胎盘 5 例, 合 并 双 叶胎盘 3例 。孕 中晚期行 B超 检查 确诊 , 并 于孕 期得到较好监护 , 并及时行剖宫产者 2 9例 (A组 ) ; 产前未行 B超确诊或 B超检查漏诊 , 临产根据临床 症 状诊 断 者 2 5例 (B组 ) 。两 组 年 龄 比较 差 异 无 统 计 学意 义 。 1 . 2 诊 断标 准 ( 1 ) B超诊断标准 : 彩色多普勒 显 示脐 带根 部入 口远 离胎 盘 , 脐 血管 在胎膜 下延 伸 进 人胎 盘实 质 , 血 管跨 过 宫 颈 内 口 , 血 流 频谱 为脐 动 脉 血流频 谱 。 ( 2 ) 临床诊 断 方 法 : 在分 娩 发 动前 一 般 无 临床症 状 , 无法诊 断 ; 只有 根 据 临产 后 出现 持 续 少 量 鲜红色无痛性阴道流血 , 或破膜时出现血性羊水 , 伴 有胎心音减慢 , 甚至胎心音消失 , 部分阴道检查 时可 触及 紧贴 胎先露 之 下 有 与胎 心 率 节 律一 致 的血 管 搏
宫腔填塞联合水囊压迫止血治疗凶险性前置胎盘的临床观察

宫腔填塞联合水囊压迫止血治疗凶险性前置胎盘的临床观察【摘要】目的:分析在凶险性前置胎盘患者的具体治疗当中,患者接受水囊压迫止血与宫腔填塞联合治疗的具体效果。
方法:选择我院在2017年1月至2018年2月收治的54例凶险性前置胎盘患者为研究对象,将其随机均分为对比组与实验组,对比组患者接受常规方式治疗,实验组患者则需同时接受宫腔填塞与水囊压迫止血治疗,对比两组患者的不良反应发生情况以及治疗后不同时段的出血量。
结果:实验组患者的不良反应发生例数明显少于对比组,且各时段出血量都要比对比组对象少,数据分析后存在明显意义(P<0.05)。
结论:对于凶险性前置胎盘患者的治疗,宫腔填塞与水囊压迫止血同时应用的效果较好,该治疗方案价值较高。
【关键词】凶险性前置胎盘;水囊压迫止血;宫腔填塞;出血量;不良反应凶险性前置胎盘主要是指附着于既往子宫下段剖宫产瘢痕部位的前置胎盘,患者会伴有或者不伴有胎盘植入情况[1]。
一旦孕妇出现凶险性前置胎盘情况,就可能出现凶猛性大出血,且术中止血的难度也会较大[2]。
伴随目前人工流产、引产以及子宫肌瘤手术的增多,临床前置胎盘患者的数量也在增加[3]。
如果患者的出血无法得到及时制止,其生命安全就会受到严重威胁,且很多患者接受治疗后仍然会出现大量出血,从而不得不接受子宫切除手术[4]。
我院针对凶险性前置胎盘患者的治疗分别选择不同类型的治疗方式,本文将结合研究情况进行如下论述:1 资料与方法1.1一般资料从本院在2017年1月—2018年2月期间收治的妇产科患者当中选择54例凶险性前置胎盘患者进行研究,本次研究得到伦理委员会的审批,且所有患者的家属均对研究知情。
患者的纳入标准为:经影像学检查确诊、一般资料完整、家属签署知情同意书。
患者的排除标准如下:存在其它妊娠合并症患者、精神功能障碍患者、意识不清患者、无家属监护患者、个人资料不全患者、表达功能丧失患者。
将其随机均匀分成对比组及实验组,每组各27例。
前置胎盘41例临床分析

前置胎盘41例临床分析前置胎盘是妊娠晚期出血的主要原因之一。
为妊娠期严重的并发症。
其发病率为0.24-1.57%,高年经产妇的发病率高于初产妇[1]。
如处理不当或不及时可直接威胁母儿生命。
本文将我院2003-2006年共收入院分娩前置胎盘产妇41例进行分析。
一、资料与分析(一)发病率:在此期间共收产妇53-97例,其中前置胎盘41例。
其发病率占0.75%,与国内文献报道相近。
(二)年龄:本组产妇年龄为21-42岁,平均年龄31.43岁,其中:21-30岁年龄组33例,占80.48%(33/41)。
(三)孕龄及孕产次:本组孕36周以前分娩占51.21%(21/41),3740周分娩占43.90%(18/41),41周以上分娩的占4.87%(2/41)。
本组初产妇9例,经产妇32例。
各自占各自同孕次的0.21%(9/4355)及至0.31%(32/1042)。
(四)前置胎盘的类型与阴道出血发生早晚的关系:本组低置胎盘18例(43.90%),部分前置胎盘16例(39.02%),中央型前置胎盘7例(17.07%)。
中央型前置胎盘出血时间平均在30.2周,部分前置胎盘为32.8周,低置胎盘为34.5周。
(五)病史及分娩方式:41例中在人工流产史者16例,占39.02%,而同期正常分娩有人工流产史者5/90(抽样),P﹤0.05。
本组剖宫产23例,自然分娩12例,未分娩好转出院4例,转院2例。
(六)前置胎盘对母儿的影响:本组发生失血性休克的8例(19.51%),我院正常产妇发生失血性休克率为2.81%,可见前置胎盘失血性休克较正常产妇高6.94倍。
本组植入性胎盘1例,发病率为1:41。
本组41例产妇分娩胎儿41个,围产期死亡率为12.19%(5/41)。
二、讨论前置胎盘的发病率:国内文献报道为0.24-1.57%,高龄经产妇的发病率高于初产妇。
本组发病率为0.75%,其中:初产妇占21.95%(9/41),经产妇占78.04%(32/41)。
前置胎盘致产后出血66例临床分析

前置胎盘致产后出血66例临床分析产后出血是产科的严重并发症,直接威胁产妇生命安全及生命质量,居我国产妇死亡原因的首位。
前置胎盘是妊娠期晚期的严重并发症,国外有报道其发生率为0.28%~2.0%[1],国内报道为0.24%~1.57%,其是妊娠晚期产前和产后出血的重要原因,对母婴安全均有严重影响。
现将都江堰市医疗中心2006年1月至2010年12月抢救前置胎盘致产后出血66例成功的体会分析如下:1 资料与方法1.1 一般资料2006年1月至2010年12月本院共收治前置胎盘致产后出血患者66例。
其中中央型前置胎盘24例(36.4% ) ,部分性前置胎盘16例( 24.2% ),边缘性前置胎盘26例( 39.4% )。
行剖宫产术终止妊娠患者57例,年龄20~ 43岁,平均年龄28.26岁,12例初产妇,45例经产妇,有人工流产及引产史者22 例,有异位妊娠史者7例,瘢痕子宫者27例。
9例经阴道分娩患者均为边缘性前置胎盘,年龄19~ 41岁,平均年龄27.34岁,初产妇3例,经产妇6例,有引产及流产史者5例,瘢痕子宫者2例。
66例前置胎盘患者中7例行子宫次全切除术,59例保留了子宫。
1.2 产后出血诊断标准:胎儿娩出后24 h 内母体出血量≥500 ml;严重产后出血指出血量≥1000 ml。
1.3 方法:57例行剖宫产术患者中,36例因阴道出血量多行急诊剖宫产术,余21例因病情平稳行期待治疗后择期剖宫产术。
胎儿娩出后,立即宫体注射缩宫素针20U,静脉液体内加入缩宫素针20U,徒手按摩子宫,舌下含化卡前列孕栓酯2#。
20例胎盘粘连部位渗血明显,“8”字缝扎出血点,温热盐水纱垫湿热敷子宫,宫缩好转,出血渐止。
37例因胎盘粘连紧密、部分植入,出血量达1300m l以上,在上述治疗的基础上,立即肌肉注射卡前列素氨丁三醇针250ug,经宫腔填塞纱条,其中24例出血明显减少;3例宫腔出血迅猛,经结扎子宫动脉上行支,结扎髂内动脉后宫腔填纱,出血得以控制;4例小面积胎盘植入,沿宫腔黏膜表面剪去胎盘部分,植入部分局部注射甲氨蝶呤25~ 30mg,以破坏绒毛,使组织坏死、吸收,紧接着行宫腔填纱术。
前置胎盘【典型病例分析】

妇产科病例2前置胎盘姓名:曹芹职业:职员性别:女单位:南京市苏宁电器年龄:26岁住址:南京市五所村16号4-208室婚姻:已婚病史陈述者:患者本人(可靠)籍贯:江苏南京入院日期:2013年07月03日09:01民族:汉族记录日期:2013年07月03日11:00主诉:停经38周,无痛性阴道出血1小时。
现病史:平素月经规则,4-5/28-30天,量中,无痛经,末次月经:2012-10-10,预产期2013-07-17。
停经32天测尿HCG阳性,停经50天B超示宫内早孕,可见原始心管搏动。
孕早期无病毒、放射线及其他有毒有害物质接触史,停经16周觉胎动,良好至今,孕中晚期无头痛、眼花及皮肤瘙痒等不适,孕期多次B超均提示胎盘位置低,今孕38周,今晨08时左右无诱因下出现阴道出血,色鲜红,多于月经量,无腹痛及阴道流液,急收入院。
患者整个孕期饮食睡眠好,大小便正常,体重增多20余斤。
既往史:否认心肺肝肾等慢性病史,否认肝炎、结核等传染病史,否认重大外伤史、手术史,否认输血及血制品使用史,有“青霉素”过敏史,否认中毒史及其他药物及食物过敏史,预防接种随社会。
系统回顾:略。
个人史:出生并长期生活于南京,生活及饮食规律,未到过流行病疫区,无外地长时间居住史,22岁开始在苏宁电器做文职工作,工作3年,未接触粉尘、毒物及放射性物质,未与传染病病人接触。
无烟酒嗜好。
否认冶游史。
24岁结婚,否认近亲结婚,配偶及子女体健。
月经史:14--,生育史:0-0-0-0。
家族史:父母亲健在,兄弟姐妹体健,否认家族遗传病史,否认家族中有结核、肝炎等传染病史。
体格检查T:36.0℃ P:80次/分 R:18次/分 Bp:110/70mmHg一般情况:发育正常,营养中等,自主体位,面色红润,神志清晰,对答流利,查体合作。
皮肤黏膜:色泽正常,弹性较好,无水肿、皮疹、皮下出血,未见血管痣、瘢痕、溃疡及皮下结节。
淋巴结:全身浅表淋巴结未触及肿大。
期待疗法在54例前置胎盘护理的临床观察及护理体会

态的 变化 , 并观察母婴 结局和 护患满意率。结果 : 与干预前相 比较 , 孕产 妇的情 绪状 态得 到明显 改善 , 有显著 的统计 学差
异( P< 0 . 0 5 ) 。全部孕产妇均延长孕周至 3 7周之后采 用剖 宫产 手术终止妊娠 , 未发生一例孕产妇死 亡。新 生儿发 生宫 内
创伤性通气模式 , 同时设定气道 内吸气正压 水平( I P A P ) 和
气道 内呼气 正 压水平 ( E P A P ) , 如与常规呼吸机 比较 , I P A P 等于压力支持( P S V) , 而呼气压 ( E P A P ) 则等于呼气末 正压
( P E E P ) , 这一模式本 质上等 于压力 支持 ( P s v ) , 差别 在于
第3 5卷
・
第 3期
贵阳 中医学院学报
J GC CM
No . 3 V0 L 3 5 Ma y 2 0 1 3
2 9 0・
2 0 1 3年 5月
4 讨 论
护理人员 应耐 心细致 地并用恰 当的语 言与病 人进 行 上机
双水平气 道正 压通 气 ( N WS V) 也称为( B i p A p ) , 是无
因此不需要建立人工气道 ( 如气管切开 或插管 ) 。潮 气量 、
流速率和吸气时 间均 随患 者的呼 吸力 量 、 所设置 的压力 和
肺顺应性及气道压力 而改变 J 。
机前先 与病人建立好非语言沟通方式 ( 如手势 、 文字沟 通 )
及面部表情特征变 化 ; ( 2 ) 病 情观察 : 应 加强巡视 , 密切观 察患 者 自主呼吸的频率 、 节律 , 呼 吸机是否 同步 , 通气 量是 否适 当; 密切观 察患 者 的反应 , 及 时正确 判断 患者 意识状
产后大出血54例抢救护理的体会

《海南医学》2008年第19卷第7期镇痛分娩能够有效缓解产妇的产时疼痛的同时产后也能迅速恢复,保证了母婴的安全。
参考文献王晓兰,毛红梅,武晓硬膜外镇痛分娩法的临床观察护理研究下旬版,6,3寒艳梅,安红霞硬膜外阻滞麻醉镇痛对产程的影响护理学杂志,,6()3任军产后尿潴留的护理进程陕西护理杂志,,()55(收稿日期3)产后大出血是指胎儿娩出后,24小时内阴道流血量达到或超过500毫升,多发生于产后2小时内,往往发病突然而且来势过于凶猛,常常出乎意料之外,如抢救不及时可直接危及产妇的生命,目前是导致孕产妇死亡的四大原因之一。
[1]因此临床护士必须在短时间内做出正确判断和处理,配合医生,采取及时有效的护理抢救措施是保证产后出血病人安全的重要关键。
现就我院在临床护理中的经验总结如下:1临床资料我院2001年1月~2007年6月经产妇5841例,发生产后出血54例,年龄18~25岁,正常产46例,剖宫产8例。
出血量500~1000ml35例,1500~2500ml 16例,≥3000ml13例。
1.1出血量的测量方法(1)阴道分娩:胎儿娩出后,立即置聚血器于产妇臀下至产后2小时取出,回病房后继续放置聚血器,纱布以统一规格8cm×8cm 全部湿透为30ml计算。
(2)剖宫产:手术中负压瓶内除去羊水为出血量,中方纱布以100ml量计出血量,回病房与阴道分娩相似观察。
1.2做好产后大出血的预防、监测1.2.1产前监测产前检查时应注意识别高危因素,对高危评分5分以上及有一项危险因素的孕妇列入专案管理,定期检查。
对过去有凝血功能障碍史者定期检查凝血功能。
1.2.2产时监测(1)第一产程要密切观察产程、胎心,宫缩情况,定期肛检了解宫口开大和胎先露下降情况,及时发现和处理产程延缓和停滞,做好一切术前准备和预防产后大出血准备,使用缩宫素时要专人守护严密监测。
(2)第二产程要注意胎心的变化,注意保护会阴防止软产道损伤。
前置胎盘妊娠50例结局分析
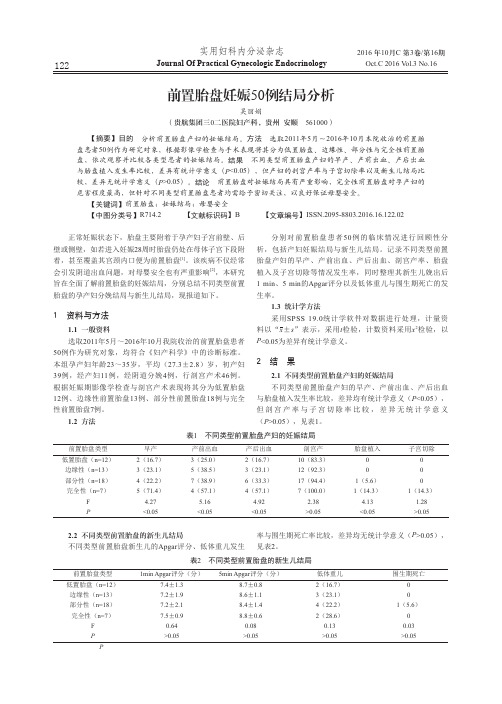
实用妇科内分泌杂志Journal Of Practical Gynecologic Endocrinology1222016 年10月C 第3卷/第16期Oct.C 2016 V ol.3 No.16前置胎盘妊娠50例结局分析吴丽娟(贵航集团三0二医院妇产科,贵州安顺 561000)【摘要】目的分析前置胎盘产妇的妊娠结局。
方法选取2011年5月~2016年10月本院收治的前置胎盘患者50例作为研究对象,根据影像学检查与手术表现将其分为低置胎盘、边缘性、部分性与完全性前置胎盘,依次观察并比较各类型患者的妊娠结局。
结果不同类型前置胎盘产妇的早产、产前出血、产后出血与胎盘植入发生率比较,差异有统计学意义(P<0.05),但产妇的剖宫产率与子宫切除率以及新生儿结局比较,差异无统计学意义(P>0.05)。
结论前置胎盘对妊娠结局具有严重影响,完全性前置胎盘对孕产妇的危害程度最高,但针对不同类型前置胎盘患者均需给予密切关注,以良好保证母婴安全。
【关键词】前置胎盘;妊娠结局;母婴安全【中图分类号】R714.2 【文献标识码】B 【文章编号】ISSN.2095-8803.2016.16.122.02正常妊娠状态下,胎盘主要附着于孕产妇子宫前壁、后壁或侧壁,如若进入妊娠28周时胎盘仍处在母体子宫下段附着,甚至覆盖其宫颈内口便为前置胎盘[1]。
该疾病不仅经常会引发阴道出血问题,对母婴安全也有严重影响[2],本研究旨在全面了解前置胎盘的妊娠结局,分别总结不同类型前置胎盘的孕产妇分娩结局与新生儿结局,现报道如下。
1 资料与方法1.1 一般资料选取2011年5月~2016年10月我院收治的前置胎盘患者50例作为研究对象,均符合《妇产科学》中的诊断标准。
本组孕产妇年龄23~35岁,平均(27.3±2.8)岁,初产妇39例,经产妇11例,经阴道分娩4例,行剖宫产术46例。
根据妊娠期影像学检查与剖宫产术表现将其分为低置胎盘12例、边缘性前置胎盘13例、部分性前置胎盘18例与完全性前置胎盘7例。
妊娠合并前置胎盘50例临床观察与护理分析

妊娠合并前置胎盘50例临床观察与护理分析摘要目的:分析妊娠合并前置胎盘的临床观察与护理效果。
方法:对2007年4月~2008年3月收治的前置胎盘孕妇50例患者的临床治疗与护理情况。
进行回顾性分析。
并采用制止出血、纠正贫血、补充血容量等,来防止患者的感染。
结果:有12例自然流产,38例在37周左右分娩,婴儿均存活,产妇产后未出现大出血及感染。
结论:做好前置胎盘产前出血的护理,是医护人员的一项重要任务。
关键词妊娠前置胎盘临床观察护理分析资料与方法本组资料均来自我科2007年4月~2008年3月收治的前置胎盘患者共计50例,年龄平均28岁,孕周平均27周。
其中经产妇14例,占32%;初产妇36例,占68%。
有人工流产史者27例,其中人工流产2次以上的有10例。
前置胎盘的类型为:中央性15例,部分性25例,边缘性10例。
方法:首先要制止出血和纠正贫血,适当补充血容量,防止患者发生感染。
然后根据前置胎盘类型、出血量的多少、妊娠周数、产次、胎儿存活情况、临产及宫颈开大程度等情况,综合分析后制定治疗方案。
对患者阴道出血不多、情况尚可及以前胎儿不成熟的患者要采取期待疗法,避免不必要的各种检查,并要提前做好输血的准备。
在期待同时,如果患者有大量流血伴有休克时,要首先及时对孕妇进行抢救为主,并争取尽快使胎儿娩出,注意纠正休克,在抗休克同时行手术结束分娩。
对出血不多,经产妇分娩已开始,宫口开大2era以上者,可考虑经阴道分娩。
统计学处理:计数资料采用X2检验。
护理心理护理:我们责任护士把每天与患者交流作为一项必须执行的护理措施来抓,要全面了解掌握每一位患者的心理状态,及时给患者讲解病情,积极取得患者的信任,给予精神上的安慰和心理疏导,以稳定她们的情绪。
期待疗法的护理:对出血量不多而且胎龄小于37周、胎儿存活以及胎儿体重小于2400g者,在确保孕妇安全的前提下,可以采取期待疗法观察护理。
尽量延长孕周,以期提高围生儿的存活率。
完全性前置胎盘病例讨论记录范文

完全性前置胎盘病例讨论记录范文英文回答:Previa is a condition in which the placenta is located in the lower part of the uterus, partially or completely covering the cervix. Complete previa, also known as total previa, occurs when the placenta completely covers the cervix. This condition can lead to serious complications during pregnancy, labor, and delivery.One of the main risks associated with complete previais heavy bleeding. The placenta, being located over the cervix, can be easily disrupted during labor, causing significant bleeding. This can be life-threatening for both the mother and the baby. In such cases, a cesarean section is often necessary to ensure a safe delivery.Another risk of complete previa is fetal growth restriction. The placenta may not be able to provide enough nutrients and oxygen to the developing fetus, leading toslower growth and potential complications. Regular monitoring of the baby's growth and well-being is essential in these cases.In some instances, complete previa can also cause premature birth. The pressure on the cervix from the placenta can trigger contractions and lead to early labor. This can result in a baby being born before they have fully developed, increasing the risk of complications and long-term health issues.It is important for women with complete previa to receive proper medical care and monitoring throughout their pregnancy. Regular ultrasounds and check-ups can help detect any potential complications and ensure appropriate management. In severe cases, bed rest may be recommended to minimize the risk of bleeding and premature labor.中文回答:前置胎盘是一种情况,胎盘位于子宫的下部,部分或完全覆盖了宫颈。
《前置胎盘病例讨论》课件

前置胎盘的分类
总结词
前置胎盘可分为完全性、部分性 和边缘性三类,根据胎盘覆盖宫 颈内口的程度和范围进行分类。
详细描述
前置胎盘可以根据胎盘覆盖宫颈 内口的程度和范围分为三类,分 别是完全性前置胎盘、部分性前 置胎盘和边缘性前置胎盘。
前置胎盘的病因
总结词
前置胎盘的病因可能与子宫内膜病变 、损伤或多次妊娠有关,也可能与受 精卵着床位置有关。
吸烟和饮酒可能对子宫和胎盘产生负面影响,因此孕妇应戒烟戒酒 。
前置胎盘的孕期护理
注意休息
前置胎盘孕妇应多休息, 避免剧烈运动和重体力劳 动。
保持心情舒畅
孕妇应保持心情舒畅,避 免情绪波动对胎儿和胎盘 的影响。
注意饮食
孕妇应保持合理的饮食结 构,多吃富含蛋白质、维 生素和矿物质的食物。
前置胎盘的产后护理
详细描述
前置胎盘的病因比较复杂,可能与子 宫内膜病变、损伤或多次妊娠有关。 此外,受精卵着床位置也可能影响胎 盘的位置,导致前置胎盘的发生。
02 前置胎盘的症状与诊断
前置胎盘的症状
01
02
03
04
阴道出血
前置胎盘孕妇在妊娠晚期或分 娩过程中可能出现无痛性阴道
出血,出血量可能较多。
腹部疼痛
前置胎盘孕妇有时会出现轻度 腹痛,通常是由于子宫收缩或
子宫切除术
对于前置胎盘引起的大出血、子宫收缩乏力等严重情况,可能需要行子宫切除术 以控制出血。
04 前置胎盘的预防与护理
前置胎盘的预防措施
定期产检
通过定期产检可以及时发现前置胎盘,并采取相应的预防措施。
避免多次刮宫、分娩
多次刮宫、分娩可能导致子宫内膜受损,增加前置胎盘的风险,因 此应尽量避免。
前置胎盘53例临床分析

前置胎盘53例临床分析发表时间:2010-09-10T10:24:24.983Z 来源:《中外健康文摘》2010年第18期供稿作者:赵洪斌[导读] 前置胎盘发生豹重要原因是蜕膜供血不足,重复妊娠,多以人工流产及产后子宫内膜炎赵洪斌(黑龙江省海伦市第二人民医院 152300)【中图分类号】R714.4 【文献标识码】A 【文章编号】1672-5085 (2010)18-0215-02 【关键词】前置胎盘分析胎盘附着在子宫下段或覆盖在子宫内口处,位置低于胎儿先露部称前置胎盘,其发病率约1:55至120次分娩,其中前置胎盘合并植入性者机会可高达4%,人工流产术后的发病率为19%,双胎合并前置胎盘者为2.14%,经产妇前置胎盘发病率高于初发妇,前者为后者的6倍多(85.4%),因而前置胎盘在妊娠晚期易出血,甚至是造成孕产妇死亡原因之一。
随着计划生育手术的广泛实施,提倡优生优育,加强妇幼保健等措施,使该病发生率有明显降低,近2年来我科住院产妇近1532人,其中前置胎盘占10%,对其中15例进行分析。
1 一般资料1.1发病率:2008年1月至2010年1月孕妇总数1532人,其中发生前置胎盘15只,占10%。
1.2年龄:均在19-37岁之间,多见于21-33岁,占总数的2/5。
1.3孕产次:一胎8例,二胎4例,三胎2例,四胎以上1例。
1.4孕周;均发生在20周以后,以孕28周至36周多见占60%。
2 前置胎盘类型中央型3例,部分型7例,边缘型3例,低置胎盘2例。
3 合并症合并头盆不称1例,妊高症4例,双胎4例,贫血8例,失血性休克1例。
4 结果12例行剖宫产终止妊娠,3例自然分娩,新生儿孕产妇无一例死亡,治愈率100%,2例胎几死亡,中央前置胎盘(孕周在27周之内)。
5 病因分析5.1子宫内膜缩变化:前置胎盘发生豹重要原因是蜕膜供血不足,重复妊娠,多以人工流产及产后子宫内膜炎,可使内膜变化,萎缩,造成蜕膜供血不足,胎盘为获得足量的营养,有部分胚胎绒毛继续发育,向四周扩展,向下伸展而至形成前置胎盘,此种胎盘面积大而薄,有时呈弧形状或叶状,并合并植入性胎盘。
对62例前置胎盘发生原因及诊疗措施分析

对62例前置胎盘发生原因及诊疗措施分析发表时间:2017-04-20T15:56:53.813Z 来源:《心理医生》2017年2期作者:赵萍[导读] 近年来由于未婚先孕、人工流产次数的增加,前置胎盘的发生率也逐渐增高。
前置胎盘是妊娠晚期严重并发症,也是妊娠晚期阴道流血最常见的原因。
(云南省普洱市澜沧县中医院云南普洱 665699)【摘要】目的:分析前置胎盘的发生原因,提出防治对策。
方法:回顾性分析医院妇产科在2013年6月-2016年12月收治的62例前置胎盘的病例资料。
结果:科室医务人员给予期待疗法、适时终止妊娠处理,62例孕产妇,剖宫产44例,阴道分娩18例,发生产后出血16例,早产12例,无孕产妇死亡,围产儿成活率96.77%,新生儿死亡率3.22%。
结论:前置胎盘在妊娠晚期易发生出血,如处理不当,可危及母婴生命,多孕多产因素是导致发生前置胎盘的主要原因,所以产科工作者应加强孕期检查,及时发现前置胎盘,根据个体情况制定治疗计划,采取积极保守疗法,适时终止妊娠,确保母婴安全。
【关键词】前置胎盘;发生原因;防治【中图分类号】R714 【文献标识码】A 【文章编号】1007-8231(2017)02-0092-02近年来由于未婚先孕、人工流产次数的增加,前置胎盘的发生率也逐渐增高。
前置胎盘是妊娠晚期严重并发症,也是妊娠晚期阴道流血最常见的原因。
典型症状是妊娠晚期或产时,发生无诱因,无痛性反复阴道流血,这种出血常无预兆,如果抢救不及时常会危及孕妇及胎儿的生命,是导致产妇、胎儿死亡的重要原因之一。
笔者对医院妇产科在2013年6月-2016年12月所收治的62例前置胎盘的病例资料进行回顾性分析,积极寻找发生原因,提出预防、处理对策,现报告如下:1.资料与方法1.1 一般资料选择医院妇产科在2013年6月~2016年12月收治的62例前置胎盘为研究对象,诊断标准按《妇产科学》第6版前置胎盘分类诊断[1]。
前置性胎盘致产后大出血50例临床治疗效果体会

前置性胎盘致产后大出血50例临床治疗效果体会摘要:目的:前置性胎盘致产后大出血50例临床治疗效果体会。
方法:选取我院2012年4月-2015年3月收治的50例前置性胎盘致产后大出血患者作为本次研究的对象,随机分为观察组和对照组,每组25例患者,对照组患者采用缩宫素联合宫腔填纱的方法治疗,观察组患者采用欣母沛联合宫腔填纱的方法治疗,对比两组的临床治疗效果。
结果:治疗后观察组患者的产后出血量明显低于对照组,对比两组的总有效率观察组明显优于对照组,观察组患者总有效率为96.00%,对照组总有效率为56.00%,两组对比结果具有统计学意义(P<0.05)。
讨论:对前置性胎盘致产后大出血采用欣母沛联合宫腔填纱治疗临床效果显著,安全性高、有效减少了产后出血量,操作简单,值得在临床上推广使用。
关键词:前置性胎盘;产后大出血;临床效果在产科中产后出血是较为严重的并发症之一,同时也是造成产妇死亡的首要原因。
而前置胎盘是导致产后出血的一个主要原因,这是一种常见的妊娠期并发症,是一种严重威胁母婴安全的疾病,因为子宫下段肌肉组织薄,收缩力差,经常出现胎盘不能完全剥离及剥离面血窦不能紧缩关闭的状况,导致难以控制的产后出血情况[1]。
选取我院2012年3月-2015年3月收治的25例前置性胎盘致产后大出血患者作为本次研究的对象,采用欣母沛联合宫腔填纱治疗取得了较好的治疗效果,现将结果报道如下。
1 资料与方法1.1一般资料选取我院2012年4月-2015年3月收治的50例前置性胎盘致产后大出血患者作为本次研究的对象,随机分为观察组和对照组,每组25例患者。
年龄为20-40岁,平均年龄为(25.25±4.25)岁;孕周为37-42周,平均孕周为(38.25±2.12)周;患者的出血量为400-4000ml,平均出血量为(815.71±62.32)ml。
50例产妇中初产妇为38例,经产妇为12例。
前置胎盘55例临床分析

前置胎盘55例临床分析颜云华;张玉仙【摘要】目的探讨前置胎盘的危险因素及妊娠结局.方法回顾性分析2008年1月至2011年12月本院收治的55例前置胎盘患者的临床资料.结果 55例患者产前出血46例(83.64%),均以剖宫产终止妊娠,产后出血20例(36.36%),5例失血性休克,子宫切除2例,发生DIC 1例,新生儿窒息4例,无一例产妇及新生儿死亡.结论前置胎盘的发病与人工流产、高龄、多产等有密切关系,剖宫产是处理前置胎盘的主要方法,积极处理产后出血,降低孕产妇死亡率及患病率.【期刊名称】《中国实用医药》【年(卷),期】2012(007)036【总页数】2页(P91-92)【关键词】前置胎盘;危险因素;剖宫产;产后出血【作者】颜云华;张玉仙【作者单位】212300,丹阳市人民医院;212300,丹阳市人民医院【正文语种】中文前置胎盘即孕28周后胎盘附着于子宫下段,其下缘甚至达到或覆盖子宫颈内口,位置低于胎先露部,是妊娠晚期出血最常见的原因,也是引起围产儿死亡及孕产妇死亡的主要原因之一。
处理不当将直接危及母婴生命安全。
本文对2008年1月至2011年12月,本院收治的前置胎盘55例临床资料进行回顾性分析,旨在探讨前置胎盘的高危因素,有效的诊治方案,从而降低围产儿的死亡率,改善母儿预后。
1.1 一般资料2008年1月至2011年12月,本院共收治了前置胎盘病例55例,发病年龄最小2 0~4 1岁,其中2 0~2 5岁年龄段14例;2 6~30岁年龄段19例;30~4 0岁年龄段21例。
40岁以上1例。
初产妇29例,经产妇24例。
孕次1-6次,平均3.23次,产次1~3次,平均1.57次。
疤痕子宫5例。
孕周28+4周~41+1周,其中孕28周~33+6周6例,孕34~36+6周15例,大于37孕周34例。
产前出血者46例。
1.2 诊断标准及分类按照乐杰主编的妇产科学第7版前置胎盘的诊断和分类,其中47例为术前通过B超检查了解胎盘与宫颈口的关系,确定前置胎盘的类型,有8例术前B超未提示前置胎盘,术中明确为边缘性前置胎盘。
53例前置胎盘孕产妇的处理方法以及分娩结局临床分析

53例前置胎盘孕产妇的处理方法以及分娩结局临床分析陈业冰【摘要】目的:分析前置胎盘的临床处理、分娩结局与临床疗效,弱化母胎临床并发症的产生。
方法:对我院2013年9月-2014年10月收治的373例产妇资料进行回顾性分析,随机分成观察组与对照组。
其中,观察组53例为前置胎盘产妇,对照组320例为正常分娩产妇。
结果:观察组前置胎盘产妇行剖宫产、≤34周分娩、出血总量≥500ml比率均明显高于对照组,统计学有意义(P<0.05)。
两组分娩产妇在新生儿窒息率上,无显著差异(P>0.05)。
结论:临床处理前置胎盘分娩产妇应当最大化延长产妇胎龄,通过期待疗法,术前采取预先置管,从而进一步提升生命抢救率,做到早发现、早诊断、早治疗。
【期刊名称】《医学理论与实践》【年(卷),期】2015(000)017【总页数】2页(P2358-2359)【关键词】前置胎盘;临床处理;分娩【作者】陈业冰【作者单位】福建省厦门市第五医院妇产科 361101【正文语种】中文【中图分类】R714.4前置胎盘是临床分娩产妇妊娠出血的重要因素,也是产妇妊娠期间一种严重的并发症体现,一旦临床处理不及时、不准确极有可能产生母婴预后不佳[1]。
前置胎盘是引发分娩产妇产后出血的主要原因,倘若延误抢救时机,将对母婴产生严重的生命威胁。
本文选取我院2013年9月-2014年10月收治的53例前置胎盘产妇进行回顾性分析,收到较好的临床治疗效果,现报道如下。
1.1 临床资料选取我院2013年9月-2014年10月收治的373例产妇进行回顾性分析,随机分成观察组与对照组。
对照组320例,年龄18~43岁,平均年龄26.6岁;观察组53例,经B超监测确认为前置胎盘,年龄19~41岁,平均年龄27.7岁,其中边缘性前置胎盘20例(37.7%),中央性前置胎盘25例(47.2%),部分性前置胎盘8例(15.1%)。
两组基础资料组间比差异无统计学意义(P>0.05)。
前置胎盘典型病历.

APTT 26s;APTT-R 0.85R;PT 10.0s;PT%119.3%;INR 0.86R;Fbg 582.4mg/dl
Hale Waihona Puke 胸片2002-2-25正常
血常规
2002-8-02
WBC 11.3×10^9/L;Gran 77.8%;Lym 19.8%;RBC 3.58×10^12/L;HgB125g/L;HCT 38.2%;Plt 218×10^9/L
HBsAg
2002-6-3
阴性
HIV抗体
2002-2-7
阴性
尿常规
2002-2-25
SG 1.015;pH 7.0;Leu:neg;Pro:neg;Glu:neg;Ket:neg;Ery:150/ul
2002-8-2
SG 1.015;pH 8.0;Leu:100/ul;Pro:neg;Glu:neg;Ket:neg;Ery:neg
专科检查
子宫底剑突下4横指,胎位LOA,胎心率150次/分,胎先露浮,未及宫缩,子宫局部无压痛及紧张感,未作肛诊及阴道检查。
辅助检查
血型
1999-3-19
O型
Rh因子
1999-3-19
+
心电图
2002-2-26
见附件图(前置胎盘01.jpg),结论:正常
ALT
2002-6-3
57u/L
2002-6-28
2002-10-15
见附件图(前置胎盘06.jpg)
文字报告:BPD8.2cm,AC29cm,FL6.4cm,脐带绕颈1周,S/D 2.4,胎盘后壁覆盖宫颈内口。
胎心率监护
2002-11-2
见附件图
宫颈细胞学检查
前置胎盘80例处理体会

前置胎盘80例处理体会胎盘的正常附着处在子宫体部的后壁、前壁或侧壁。
如果胎盘附着于子宫下段或覆盖在子宫颈内口处,位置低于胎儿的先露部称为前置胎盘。
前置胎盘是妊娠晚期严重并发症,也是妊娠晚期阴道流血最常见的原因,其发病率国外报道0.5%,国内报道0.24-1.57%(1),如不及时处理,将直接威胁孕妇生命。
本文就近几年来我院收治的80例前置胎盘的病例进行回顾分析,报告如下:1 临床资料1.1 一般情况:我院2008-2010年间收治前置胎盘80例,产妇年龄在24-40岁之间,平均为32岁;初产妇10例;经产妇70例。
80例中有人工流产史10例,剖宫产史50例,自然流产史6例。
1.2 临床表现:60例为产前无痛性阴道流血,其中5例以阴道大量出血就诊;20例无明显症状,仅在产前检查时彩超发现。
1.3 处理:阴道自然分娩5例,出血量少于300ml;因出血量多及其他手术指征行剖宫产术50例,其中3例因出现植入性胎盘行子宫切除术;其余25例采取保守期待疗法。
治疗结果:围生儿死亡2例,死亡率为5%,80例产妇均痊愈出院。
2 讨论前置胎盘的病因目前尚不十分明确,但多次刮宫、分娩、子宫手术史等是前置胎盘的高危因素,上述情况可损伤子宫内膜,引起子宫内膜炎或萎缩性病变,再次受孕时子宫蜕膜血管形成不良,胎盘血供不足,刺激胎盘面积增大延伸到子宫下段。
再次剖宫产手术瘢痕可妨碍胎盘在妊娠晚期向上迁移,增加前置胎盘的可能性,据统计发生前置胎盘的孕妇85-95%为经产妇,而有剖宫产史较无剖宫产史的增加3-6倍(2);胎盘异常、受精卵滋养层发育迟缓也是发生前置胎盘的因素。
因此,有上述因素存在的妊娠晚期或临产时发生无诱因、无痛性反复阴道流血应警惕发生前置胎盘的可能性,应及时行B超检查明确诊断,根据阴道流血量、有无休克、妊娠周数、产次、胎位、胎儿是否存活、是否临产及前置胎盘的类型等综合做出处理。
前置胎盘多有典型临床症状-妊娠晚期或临产时,发生无诱因、无痛性反复阴道流血。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
免 多次妊娠 , 可降低 前置 胎盘的发 生 ; 中央 型前置胎盘
【 图 分 类 号 】R l . 中 742
【 献 标 识 码 】A 文
I 文章 编 号 】1 7 — 7 2 2 1 )3 b一 0 6 0 4 0 4 (0 1o ( ) 0 0- 2 6 _
[ sat be t e T n etg t h t lg fpae t rva a d ciia o to e ,n of rh r m rv h n esadn Abrc]O jci o ivsiae te ei o y o lcna pe i n lncl ucm sa d t utel i po e te u drtn ig v o y
盘 。 资料 显示 : 着 妊 娠 次 数 的 增 加 , 置 胎盘 的发 生率 明 昆增 本 随 前 加 ; 时 , 为前置胎盘组与非前置胎盘组 的经产妇比例(7 同 因 2 %左
3 患者中有显著统计学 差异 。 组
参 考 文 献
[] 乐 杰 . 产 科 学 【 ] 第 7 . 京 : 民 卫 生 出 版 社 , O 1 妇 M . 版 北 人 20 8:
o t e d s a e n ci i a o t o s Me h s A r t o p c i e n l s s f 5 c s s o p a e t p e a i u h s i a f o f h i e s a d ln c l u c me . t od e r s e t v a a y i o 4 a e f l c n a r vi n o r o p t l r m 2 0 0 6. 1 2 0. R s l Mu t p e r g a c a d g i a i o t n c u e o p a e t p e i Th r t o p s p r u h mo r a e n ~ 01 6. e u t s li l p e n n y n a e s n mp r a t a s f l c n a r v al e a e f o t a t m e r h g a d
21年 6 4 0 0 月5 例前置 胎盘的 资料 。 结果
妊娠 次数及年龄 是 前置胎 盘的重要 原因 ; 前置胎 盘的产 后 出血率及 新生 儿窒息率 显著增加 ; 中
央型前 置胎盘 的产后 出血率 及新生 儿早产率及低 体重 儿发生率 显著 增加 。 结论 病情最 凶险 , 时剖 宫产 , 以改善妊娠 结 局。 适 可 【 关键 词 】前置 胎 盘 临床 结局
表1 前置 胎盘 与非 前置 胎盘 的临床 相关 资料 的 比较 ( ±s i )
采 用S S 1 .软 件 进 行 统 计学 处 理 , PS 5 1 计数 资 料 采 取 舛 验 。 金 计 量 资 料 采 取卡 方检 验 , <O 0 为差 异 有 统 计学 意 义 。 P .5 2 结果
表 2 前置 胎盘 与非前 置胎 盘 临床结局 的 比较 【 ( ) 例 % ]
6
中外医疗 C I A F R IN ME IA R A ME T HN O EG DC L T E T N
论
著
CI 0E N EI L H A RI D A N F GM C
2 2 3 类 型 前置 胎 盘 的比 较 ( . 组 见表 3 ) 由表 3 以 看 出 : 次 、 次 在 3 患 者 之 间 无统 计 学 差 异 ( > 可 孕 产 组 尸 0 0 )早 产 、 .5 ; 低体 重 儿 、 产后 出血 的发 生在 完 全性 前 置 胎 盘 组有 显 著 统计 学 差 异( 0 0 ) .5。
置 胎 盘患 者 孕 3 周 死 胎 引产 ; 全 性 前 置 胎 盘 新生 儿窒 息 3 ; 1 完 例
边 缘 性性 前 置 胎 盘 新 生 儿 窒 息2 。 例
1 2 诊断 标 准及 分类 .
6 月我 院 收 治 的 5 例 前 置 胎盘 病 例 做 一 回顾 性 分 析 。 4 旨在 探讨 前 置胎 盘 的 病 因及 治 疗 结 局 。 1 资料 与方 法
型 、 前 出血 的状 况 可 以提 示病 情 的轻 重 , 定 母 婴 的 预 后 。 产 决 本资
料 显 示 : 全性 前 置胎 盘组 早 产 、 体 重 儿 、 后 出 血 的发 生 率 往 完 低 产
作 导 致 子 宫 内 膜 过 度 创 伤 或 炎 症 , 娠 后 胎 膜 发 育 不 全 , 供 不 妊 血 足 , 使 胎 盘 面 积 增 大 延 伸 至 子 宫 下 段 及 宫 颈 内 口 , 成 前 置 胎 致 形
2 1 前 置胎 盘 与非 前 置胎 盘 的相 关 因素分 析 ( 1 表2 . 表 , )
由表 1 以 看 出 : 置 胎 盘 的 发生 与 年 龄 及 孕 次 有 明显 关 系 可 前 (< .5, 产次 无 明显 关 系( 0 0 ) P O 0 )与 .5。 由表 2 以 看 出 : 可 前置 胎 盘 的产 后 出血 率 及新 生 儿 窒 息率 显 著 增J (< .5。 JP O0) I 1
1 1 一 股资 料 .
根据《 产科学》 7 妇 第 版…前 置 胎盘 的 诊 断 标 准 , 组 产前 B 本 超
确 诊4 例 , 合 率 8 % , 例 因 急诊 剖 官 产 术 中 确 诊 。 7 符 7 4
13 方法 .
观 察 5 例 前 置胎 盘 患 者 的 病 因 、 后 出血 及 新 生 儿 结 局 。 4 产 14 . 统计 学 处理
1 6 ~ ll 1 8.
右) 对较低 , 未能得出前置胎盘的发生与产次有关的结论 ; 相 尚 所
以 , 往宫 腔 操 作 尤 其 是 反 复 多 次 的 人 工 流 产 可 能 和 前 置 胎盘 有 既
[] T z vcLD eml JljcM . ser i a tr so itdwi 2 u o i ,jl s ,i Obttcr k fco sascae t li i s h
20 03, ( : 91~ 1 81 2) 1 98.
处 的 子 宫 下 段 肌 组 织 菲 薄 , 肉收 缩 力差 , 盘 常 剥 离 不 全 , 离 肌 胎 剥 处 开 放 的 血 窦 不 易有 效 关 闭 面止 血 , 因此 前 置 胎 盘 产 后 出 血 发 生 率 明显 升 高 。 妇产 前 反 复 多次 出血 , 致 贫 血 ,# L 性 缺 血 缺 孕 导 I )慢 1
前 置胎 盘 对 母 儿 的 不 良影 响 : 置胎 盘 胎 儿娩 出后 , 盘 附 着rB Dan M .h eainhpo pae t 3 o n o Mu l A, ig e T erlt s i f lc na o
p e i n h so y o d c d a o t n J . t n e lOb tt r va a d itr fi u e b r o [] n Gy a c se , n i I J
weg tci rn ices ncnrlpae t inf a t . ocu i A odn utpe pe nny cn rd c h niec fpaet ih hl e nrae i e ta lcna sg ii nl C nlso d c y n v iig m l l rg a c a eue teicdne o lcna i
[ y Ke W o d ]Plc nt p e i Cln c l uto s rs a e a r v a; i ia o c me
前 置 胎盘 是 妊 娠 晚 期 出血 的 主要 原 因之 一 , 严 重 的 产 科 并 是
发症 , 理 不 当 危 及 母 儿 生 命 。 处 由于 人 流 次 数 增 多 、 宫 产率 上 剖 升 , 置胎 盘 发生 率 有 明显 上升 趋 势 。 前 笔者 对 2 0 年 1 至2 1 年 06 月 0O
p a e t r v a d v l p n :a e c n r l t d [] o t M e , l c n a p e i e eo me t s o t s y J . a d c o u Cr
2 3, 6 : 00 44( )728~ 733.
关 。 龄 产 妇 的 增 加 , 前 置 胎 盘 发 生 率 增 加 的一 个 不 容 忽 视 的 高 是 重 要 因素 。 时 , 同 本资 料 结 果 显 示 : 龄 孕 妇 前 置 胎 盘 的 发 生 率 明 高 显 增高 , 然 与子宫蜕膜生长不 良有关。 显
n o a a a p y i s s g i i a ty n r a e i p a e t r v a; h i c d n e f o t a t h mo r a e r t r b r h n o i t e n t l s h x a i i n f c n l i c e s d n l c n a p e i T e n i e c o p s p r um e r h g p e e m i t s a d l w b r h
我 院妇 产科 于 20 年 1 06 月至 2 1年 6 0 0 月共收 治孕 妇6 1例 , 中 70 其 前 置胎盘 5例 , 4 发病率 为0 8 。 .% 完全性 前置胎 盘2 例 , 2 部分性 前置 胎 盘8 , 例 边缘 性前 置 胎盘 2 例 。 4 孕妇 年龄 2 ~3 岁, 2 8 平均 年龄 (0 2 3 .± 4 3 ) 有 产前 出血 者4 例 , .6 岁。 4 无产 前 出血 者 1 例 。 有患 者 均 保全 O 所 了子 宫 ; 中 ,例 完全 性 前 置 胎 盘 患者 孕 3 周死 胎 引产 ; 例 完 其 l 3 l 全 性 前 置 胎 盘 患 者 孕 3 周 因 新 生 儿 重 度 窒 息 死 亡 ; 例边 缘 性 前 3 l
3 讨 论
