结肠癌诊治规范-081213
中国结直肠癌诊疗规范

中国结直肠癌诊疗规范一、概述我国结直肠癌的发病率和死亡率均呈上升趋势。
2015中国癌症统计数据显示,我国结直肠癌发病率、死亡率在全部恶性肿瘤中均居第5位,其中新发病例37.6万例,死亡病例19.1万例。
其中,结肠癌的发病率上升显著,多数患者发现时已属中晚期。
为进一步规范我国结直肠癌诊疗行为,提高医疗机构结直肠癌诊疗水平,改善结直肠癌患者预后,保障医疗质量和医疗安全,特制定本规范。
二、诊断技术与应用2.1 临床表现早期结直肠癌可无明显症状,病情发展到一定程度可出现下列症状:(1)排便习惯改变。
(2)大便性状改变(变细、血便、黏液便等)。
(3)腹痛或腹部不适。
(4)腹部肿块。
(5)肠梗阻相关症状。
(6)贫血及全身症状,如消瘦、乏力、低热等。
2.2 疾病史和家族史(1)结直肠癌发病可能与以下疾病相关:溃疡性结肠炎、结直肠息肉、克罗恩病、血吸虫病等,应详细询问患者相关病史。
(2)遗传性结直肠癌发病率约占总体结直肠癌发病率的6%,应详细询问患者相关家族病史,包括遗传性非息肉病性结直肠癌、家族性腺瘤性息肉病、黑斑息肉综合征等。
2.3 体格检查(1)一般状况评价,了解全身浅表淋巴结特别是腹股沟及锁骨上淋巴结的情况。
(2)腹部视诊和触诊,检查有无肠型、肠蠕动波;腹部叩诊及听诊,了解有无移动性浊音及肠鸣音异常。
(3)直肠指检:凡疑似结直肠癌者必须常规行直肠指检。
了解直肠肿瘤大小、大体形状、质地、占肠壁周径的范围、基底部活动度、下缘距肛缘的距离、肿瘤向肠外浸润状况、与周围器官的关系、有无盆底种植等。
同时观察指套有无血染。
2.4 实验室检查(1)血常规:了解有无贫血。
(2)尿常规:观察有无血尿,结合泌尿系统影像学检查了解肿瘤是否侵犯泌尿系统。
(3)大便常规:注意有无红细胞、白细胞。
(4)大便隐血试验:对消化道少量出血的诊断有重要价值。
(5)血生化、电解质及肝肾功能。
(6)结直肠癌患者在诊断和治疗前,评价疗效和随访时必须检测癌胚抗原、CA19-9;有肝转移患者建议检测甲胎蛋白;疑有腹膜、卵巢转移患者建议检测CA125。
结直肠癌诊疗规范

工图作形制重绘点 完成情况 工作不足 明年计划
外科治疗-结肠癌
• (二)cT1N0M0期结肠癌 • 如果有以下情况,推荐追加肠段切除术加区域淋巴结清扫。 • (1)具有预后不良的组织学特征,如分化程度差(低分化
腺癌、未分化癌、印戒细胞癌、黏液腺癌等)、有脉管浸 润。
• (2)非完整切除,标本破碎,切缘无法评估。
工图作形制重绘点 完成情况 工作不足 明年计划
外科治疗-结肠癌
• (二)cT1N0M0期结肠癌 • 如行内镜下切除或局部切除必须满足如下要求: • (1)肿瘤最大径<3 cm。 • (2)肿瘤浸润肠周<30%。 • (3)切缘距离肿瘤≥1 mm。 • (4)肿瘤活动,不固定。 • (5)T1期肿瘤。
工图作形制重绘点 完成情况 工作不足 明年计划
外科治疗-结肠癌
• (三)T2~4N0~2M0期结肠癌 • (3)肿瘤浸润周围组织器官建议联合器官整块切除。术前影
像学报告为cT4期的结肠癌,需经多学科讨论,建议行新辅助 化疗或新辅助放化疗后再施行结肠切除术。
• (4)腹腔镜辅助的结肠癌切除术建议由有腹腔镜手术经验的
内科治疗
• 内科药物治疗的总原则: • 推荐对临床确诊的复发或转移性结直肠癌患者进行KRAS、
NRAS基因突变检测,以指导肿瘤靶向治疗。
• BRAF V600E突变状态的评估应在RAS检测时同步进行,以对
预后进行分层,指导临床治疗。
工图作形制重绘点 完成情况 工作不足 明年计划
内科治疗
• 内科药物治疗的总原则: • 推荐对所有结直肠癌患者进行错配修复蛋白表达或微卫星不稳定
切除,建议常规清扫两站以上淋巴结。
• (3)推荐锐性分离技术。 • (4)推荐遵循无瘤手术原则。
中国结直肠癌诊疗规范最新版本

7
(四)实验室检查
➢ 1.2.3.4血、尿、便常规、粪便潜血试 验。
➢ 5.生化、电解质及肝肾功能。
➢ 6.结直肠癌患者在诊断、治疗前、评价疗效、
随访时必须检测CEA、CA19一9。
➢ 有肝转移患者建议检测AFP;
➢ 疑有卵巢转移患者建议检测CA125。
最新编辑ppt
8
(五)内窥镜检查
所有疑似结直肠癌患者均推荐结肠 镜检查,但以下情况除外:
6
(三)体格检查
➢ 1.一般状况评价、全身浅表淋巴结别 是腹股沟及锁骨上淋巴结的情况。
➢ 2.腹部视诊和触诊,检查有无肠型、 肠蠕动波、腹部叩诊及听诊检查了解 有无移动性浊音及肠鸣音异常。
➢ 3.直肠指检:凡疑似结直肠癌者必须
常规作肛门直肠指检。了解直肠肿瘤
大小、大体形状、质地、占肠壁周径
最新编辑ppt
最新编辑ppt
13
最新编辑ppt
14
(七)病理组织学检查
➢ 病理活检报告是结直肠癌治 疗的依据。活检诊断为浸润 性癌的病例进行规范性结直 肠癌治疗。因活检取材的限 制,活检病理不能确定有无 黏膜下浸润,诊断为高级别 上皮内瘤变 最新编辑ppt 的病例 ,建议临15
(八)开腹或腹腔镜探查 术
如下情况,建议行开腹或者腹腔镜探查术:
最新编辑ppt
5
(二)疾病史和家族史(2015版新增)
➢ 1.大肠癌发病可能与以下疾病相关: 溃疡性结肠炎、大肠息肉病、大肠腺 瘤、Crohn 病、血吸虫病等,应详细 询问患者相关病史。
➢ 遗传性大肠癌发病率约占总体大肠癌
发病率的6% 左右,应详细询问患者相
关家族病史:林奇综合征,家族性腺
最新编辑ppt
中国结直肠癌诊疗规范(2020年版)

中国结直肠癌诊疗规范(2020年版)中国结直肠癌诊疗规范(2020年版)导语:结直肠癌是世界范围内发病率和死亡率排名前列的恶性肿瘤之一。
随着人口老龄化的趋势和环境及生活方式的改变,结直肠癌在中国的发病率呈增长趋势。
为了规范结直肠癌的诊疗,提高患者的生存率和生活质量,中国肿瘤学会结直肠癌专业委员会制定了《中国结直肠癌诊疗规范(2020年版)》。
一、诊断1. 临床观察:对高危人群进行常规的体格检查和腹部触诊,了解患者病史、症状及体征,重点询问家族史和肠道疾病史。
2. 高危人群筛查:根据年龄、家族史、环境和生活方式等因素对高危人群进行筛查,如粪便DNA检测、结肠镜检查等。
3. 影像学检查:包括盆腔超声、腹部CT、胸部CT以及骨扫描等,以评估肿瘤的分期及转移情况。
4. 病理学检查:通过组织活检或手术标本病理学分级,确定肿瘤的类型、分化程度和淋巴结转移情况。
二、治疗1. 外科治疗:手术切除是结直肠癌的主要治疗方式,根据癌肿的位置和分期选择不同的手术方法,包括肠道吻合术、直肠切除术等。
对于早期癌或无法耐受手术的患者,还可以考虑内镜下黏膜切除术或介入治疗。
2. 化疗:手术后的化疗可减少复发和转移的风险,同时也可以通过新辅助化疗或姑息化疗来缓解症状和控制疾病进展。
3. 放疗:结直肠癌的放疗主要用于术前辅助治疗、术中放疗或姑息治疗,可以通过减少局部复发和控制疾病进展来提高患者生存率。
4. 靶向治疗:EGFR抗体、VEGF抗体等靶向药物的应用可以有效抑制肿瘤生长和进展,提高患者的生存率。
5. 免疫治疗:PD-1抗体、PD-L1抗体等免疫治疗药物的应用在结直肠癌治疗中也显示出一定的效果,可用于晚期或转移性结直肠癌患者。
三、术后辅助治疗1. 化疗:对于高危患者,术后化疗可以减少复发和转移的风险,主要通过氟尿嘧啶联合奥沙利铂等化疗药物。
2. 靶向治疗:EGFR抗体、VEGF抗体等可以用于KRAS野生型患者进行靶向治疗,提高患者的生存率。
卫生部结直肠癌诊疗规范(2010年版)[1]
![卫生部结直肠癌诊疗规范(2010年版)[1]](https://img.taocdn.com/s3/m/6cbf17f2172ded630b1cb697.png)
结直肠癌诊疗规范(2010年版)一、概述近年来,随着人民生活水平的不断提高,饮食习惯和饮食结构的改变以及人口老龄化,我国结直肠癌(colorectal cancer,CRC)的发病率和死亡率均保持上升趋势。
其中,结肠癌的发病率上升尤为显著。
大多数患者发现时已属于中晚期。
为进一步规范我国结直肠癌诊疗行为,提高医疗机构结直肠癌诊疗水平,改善结直肠癌患者预后,保障医疗质量和医疗安全,特制定本规范。
二、诊断技术与应用(一)临床表现。
早期结直肠癌可无明显症状,病情发展到一定程度才出现下列症状:1.排便习惯改变。
2.大便性状改变(变细、血便、黏液便等)。
3.腹痛或腹部不适。
4.腹部肿块。
5.肠梗阻。
6.贫血及全身症状:如消瘦、乏力、低热。
(二)体格检查。
1.一般状况评价、全身浅表淋巴结情况。
2.腹部视诊和触诊,检查有无肠型、肠蠕动波、腹部肿块。
3.直肠指检:凡疑似结直肠癌者必须常规作肛门直肠指诊。
了解肿瘤大小、质地、占肠壁周径的范围、基底部活动度、距肛缘的距离、肿瘤向肠外浸润状况、与周围脏器的关系等。
指检时必须仔细触摸,避免漏诊;触摸轻柔,切忌挤压,观察是否指套血染。
(三)实验室检查。
1.血常规:了解有无贫血。
2.尿常规:观察有无血尿,结合泌尿系影像学检查了解肿瘤是否侵犯泌尿系统。
3.大便常规:检查应当注意有无红细胞、脓细胞。
4.粪便隐血试验:针对消化道少量出血的诊断有重要价值。
(四)内窥镜检查。
直肠镜和乙状结肠镜适用于病变位臵较低的结直肠病变。
所有疑似结直肠癌患者均推荐纤维结肠镜或电子结肠镜检查,但以下情况除外:1.一般状况不佳,难以耐受;2.急性腹膜炎、肠穿孔、腹腔内广泛粘连以及完全性肠梗阻;3.肛周或严重肠道感染、放射性肠炎;4.妇女妊娠期和月经期。
内窥镜检查之前,必须做好准备,检查前进流质饮食,服用泻剂,或行清洁洗肠,使肠腔内粪便排净。
内窥镜检查报告必须包括:进镜深度、肿物大小、距肛缘位臵、形态、局部浸润的范围,结肠镜检时对可疑病变必须病理学活组织检查。
结直肠癌外科治疗规范

结直肠癌外科治疗规范(一)结肠癌的外科治疗规范。
1.结肠癌的手术治疗原则。
(1)全面探查,由远及近。
必须探查记录肝脏、胃肠道、子宫及附件、盆底腹膜,及相关肠系膜和主要血管淋巴结和肿瘤临近脏器的情况。
(2)建议切除足够的肠管,清扫区域淋巴结,整块切除,建议常规清扫两站以上淋巴结。
(3)推荐锐性分离技术。
(4)推荐由远及近的手术清扫。
建议先处理肿瘤滋养血管。
(5)推荐遵循“不接触”手术原则。
(6)推荐切除肿瘤后更换手套并冲洗腹腔。
(7)对已失去根治性手术机会的肿瘤,如果患者无出血、梗阻、穿孔症状,则无首先姑息性切除原发灶必要。
2. 早期结肠癌的手术治疗。
(1)T1N0M0结肠癌:建议局部切除。
术前内镜超声检查属T1或局部切除术后病理提示T1,如果切除完整而且具有预后良好的组织学特征(如分化程度良好、无脉管浸润),则无论是广基还是带蒂,不推荐再行手术切除。
如果具有预后不良的组织学特征,或者非完整切除,标本破碎切缘无法评价,推荐行结肠切除术加区域淋巴结清扫。
(2)直径超过2.5cm的绒毛状腺瘤癌变率高,推荐行结肠切除加区域淋巴结清扫。
注:局部切除标本必须由手术医师展平、固定,标记方位后送病理检查。
3. T2-4,N0-2,M0结肠癌。
(1)首选的手术方式是相应结肠切除加区域淋巴结清扫。
区域淋巴结清扫必须包括肠旁,中间和系膜根部淋巴结。
建议标示系膜根部淋巴结并送病理学检查;如果怀疑清扫范围以外的淋巴结有转移推荐完整切除,无法切除者视为姑息切除。
(2)对具有遗传性非息肉病性结直肠癌(hereditary nonpolyposis colorectal cancer, HNPCC)家族史,或有明显的结肠癌家族史,或同时多原发结肠癌的患者建议行更广泛的结肠切除术。
(3)肿瘤侵犯周围组织器官建议联合脏器整块切除。
(4)结肠新生物临床诊断高度怀疑恶性肿瘤,由于某些原因无法得到病理学诊断,如患者可耐受手术,建议行手术探查。
结直肠癌病理诊断规范

内镜下息肉切除标本
• 大体检查及记录:检查息肉的切缘,明确有无蒂部以及蒂部的直径,宜 用墨汁涂蒂切缘(有蒂)及烧灼切缘(无蒂),记录息肉大小、颜色、 外观(息肉样/绒毛状)、息肉基底(扁平/蒂)。
组织学分级:
• 结直肠癌的组织学分级建议采用4级分类法,与组织学分型 高、中、低分化和未分化相对应。
结直肠癌组织学分级与组织学分型的关系
分级 Grade1 Grade2
组织学分型 高分化腺癌(>95%腺管形成) 中分化腺癌(50%-95%腺管形成)
• 3、切除标本若包含回盲部 或肛管、肛门,应于回盲瓣 、阑尾、齿状线、肛缘取材 。若肿瘤累及上述部位,切 取充分显示病变程度的组织 块。
淋巴结取材
• 按照淋巴引流方向进行分组,一般分 为肠上淋巴结、肠旁淋巴结、中间淋 巴结及中央淋巴结。
• 记录淋巴结的数目、大小、有无融合 ,有无与周围组织粘连,如有粘连, 需附带淋巴结周围的结缔组织。
缺失
锥形
环周切缘
完整 较完整 不完整
完整系膜组织, 深度不大于 无
光滑
5mm
中等块系膜组 织,不规则
小块系膜组织
深度大于5mm,不明显 但未到达固有 肌层
深达固有肌层 是
光滑、规则 不规则 不规则
取材
• 1、肿块:沿肠壁长轴、平行于肠壁切取肿瘤组织,视肿瘤 大小、浸润深度、不同质地、颜色等区域分别取材,肿瘤 浸润最深处至少取1块全层厚度肿瘤及肠壁组织,以判断肿 瘤浸润的最深层次,尤其需要注意浆膜受累情况。切取能 够显示肿瘤与邻近粘膜关系的组织。
标本固定
• 标本的采集与送检、编号与登记、固定液及固定时间。 • 获取后的标本应及时固定(宜离体30分钟内固定)
《结直肠癌诊疗规范》-结直肠癌诊断技术与应用

(2)发现复发肿瘤;
(3)评价肿瘤对各种治疗的反应;
(4)阐明钡剂灌肠或内窥镜发现的肠壁内和外
在
性压迫性病变的内部结构,明确其性
质;
(5)对钡剂检查发现的腹内肿块作出评价
明确肿块的来源及其与周围脏器的关
系。
精品课件
(五)影像检查
4.MRI检查:MRI检查的适应证同CT检 推荐以下情况首选MRI检查:
(范性七结直)肠癌病治疗理。如组因活织检取学材的检限查制,
活检病理不能确定浸润深度,诊断为高级别 上皮内瘤变的病例,建议临床医师综合其他 临床情况,确定治疗方案。确定为复发或转 移性结直肠癌时,检测肿瘤组织K-ras基因 状态。
精品课件
(结八直)肠癌开诊腹断探技查术与应用
如下情况,建议行开腹探查:
精品课件
结(直三肠)癌实诊验断技室术检与查应用
1.血常规:了解有无贫血。
(三)实验室检查 2.尿常规:观察有无血尿,结合泌尿系影
像 学检查了解肿瘤是否侵犯泌尿系统。 3.大便常规:检查应当注意有无红细胞、
脓细胞。 4.粪便隐血试验:针对消化道少量出血的
诊断有重要价值。
精品课件
(结四直)肠癌内诊窥断镜技检术与查应用
精品课件
敬请批评指正
精品课件
(八)开腹探查 1.经过各种诊断手段尚不能明确诊
断且高度怀疑结直肠肿瘤。 2.出现肠梗阻,进行保守治疗无效。 3.可疑出现肠穿孔。 4.保守治疗无效的消化道大出血。
精品课件
(结九直)肠结癌直诊肠断癌技的术诊与断应步用骤
(九)结直肠癌的诊断步骤
精品课件
(九)结直肠癌的诊断步骤
实验室检查 血常规、粪便隐血试验
CEA、CA19-9
结肠癌诊疗指南2013年

结肠癌规范化诊疗指南(试行)1范围本指南规定了结肠癌的规范化诊治流程、诊断依据、诊断和鉴别诊断、治疗原则及治疗方案。
本指南适用于农村重大疾病医疗保障工作定点医院对结肠癌的诊断和治疗。
2术语和定义下列术语和定义适用于本指南。
遗传性非息肉病性结直肠癌(hereditary nonpolyposis colorectal cancer,HNPCC):是常染色体显性遗传综合征,又称lynch综合征。
3缩略语下列缩略语适用于本指南。
CEA:(carcinoembryonic antigen)癌胚抗原4诊治流程图5诊断依据5.1病因结肠癌的发病原因尚未完全阐明,导致结肠癌发生的因素可归纳为:5.1.1环境因素饮食习惯、肠道细菌、化学致癌物质、土壤中缺钼和硒。
5.1.2内在因素基因变异、腺瘤、血吸虫性结肠炎、慢性溃疡性结肠炎。
5.2高危人群5.2.1有便血、便频、大便带粘液、腹痛等肠道症状的人。
5.2.2大肠癌高发区的中、老年人。
5.2.3大肠腺瘤患者。
5.2.4有大肠癌病史者。
5.2.5大肠癌患者的家庭成员。
5.2.6家族性大肠腺瘤病患者。
5.2.7溃疡性结肠炎患者。
5.2.8Crohn病患者。
5.2.9有盆腔放射治疗史者。
5.3临床表现及体征5.3.1症状右侧结肠癌患者临床上常表现有原因不明的贫血、乏力、消瘦、低热等。
早期偶有腹部隐痛不适,后期在60%~70%病人中可扪及右侧腹部质硬肿块。
左侧结肠癌患者早期临床上可表现有排便习惯改变,可出现便频、便秘或便频与便秘交替。
肿瘤生长致管腔狭窄甚至完全阻塞,可引起肠梗阻表现,约10%的患者可表现为急性肠梗阻或慢性肠梗阻症状。
右侧结肠癌患者临床表现出现的频度依次以腹部肿块、腹痛及贫血最为多见。
左侧结肠癌患者则依次以便血、腹痛及便频最为多见。
5.3.2直肠指诊凡遇患者有便血、直肠刺激症状、大便变形等症状均应行直肠指诊检查。
5.4辅助检查5.4.1实验室检查血常规、尿常规和大便常规+大便潜血试验,血型,肝功能、肾功能,凝血功能,血糖,电解质,血清病毒指标检测,肿瘤标志物检查(CEA和CA19-9)。
结肠癌诊疗规范

结肠癌【概述】结肠癌是一种常见的胃肠道恶性肿瘤。
近年来其发病率呈迅速上升之势。
在整个大肠癌中所占比例亦明显增高。
在某些城市中结肠癌的发病率已与直肠癌相仿甚至更高。
因而大肠癌在恶性肿瘤中的发病率亦随之上升,其地位日趋重要。
值得注意的是绝大部分就诊病人属中后期病变,反映它对人民健康和生命的威胁。
因而处理上特别强调根据结肠部位不同,临床表现有较大差异,应提高警觉,早期发现,早期诊断,积极治疗。
【临床表现】1、右侧结肠癌(盲肠、升结肠、肝曲)(1)隐匿性、缺铁性、贫血最常见;(2)原因不明的乏力、倦怠或发热;(3)右下腹隐痛;(4)右下腹扪及肿块;(5)偶尔可因阑尾开口阻塞而发生急性阑尾炎。
2、左侧结肠癌(脾曲、降结肠、乙状结肠)(1)排便习惯改变,便秘、腹泻或便秘、腹泻两者交替;(2)左侧腹痛或下腹绞痛、腹胀和排便感;(3)便血、黏液便或黏液血便,便血惯常为间歇性,少量暗红色血液,与粪便相混;(4)左下腹可扪及一肿块。
3、结肠癌并发梗阻(1)进行性腹胀、腹痛,排便、排气后略有改善,伴慢性便秘;(2)腹痛可为隐痛、腹胀,常为持续性,伴阵发性绞痛加剧;(3)急性梗阻时出现排便、排气停止;(4)恶心、呕吐少见。
【诊断要点】1、直肠指检了解有无多处原发肿瘤及息肉;盆腔有无浸润、种植性病变;女性病人有无子宫及附件受侵悄况,指套有无染血以及血液的色泽。
2、粪便隐血试验。
3、B型超声扫描肝脏,肿块,盆腔。
4、纤维结肠镜检是最主要的检查手段,除非检査满意,否则均不能作为排除诊断的依据,但纤维结肠镜检对病变定位的正确性较差,为此还必须作气钗双重对比造影摄片,在镜检时应确定病变的大小、数目、形状,并取活组织检査。
5、气钡双重对比造影摄片,在纤维结肠镜检不满意时可发挥其诊断作用,同时对病变部位的确定有辅助作用,但不能取代肠镜检查。
6、血液肿瘤标志物CEA、CA-19-9测定,术前、术后定期检査有助于判断和发现病发及转移。
7、腹部CT扫描,了解有无肝转移和肝转移的数目、部位、大小,肿块情况包括大小、周围器官结构受侵情况、有无腹腔淋巴结肿大以及盆腔播散情况。
《结肠癌诊治指南》word版
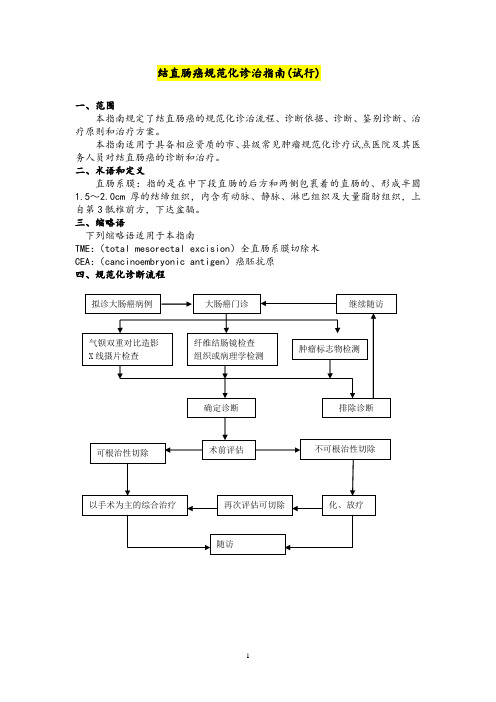
结直肠癌规范化诊治指南(试行)一、范围本指南规定了结直肠癌的规范化诊治流程、诊断依据、诊断、鉴别诊断、治疗原则和治疗方案。
本指南适用于具备相应资质的市、县级常见肿瘤规范化诊疗试点医院及其医务人员对结直肠癌的诊断和治疗。
二、术语和定义直肠系膜:指的是在中下段直肠的后方和两侧包裹着的直肠的、形成半圆1.5~2.0cm 厚的结缔组织,内含有动脉、静脉、淋巴组织及大量脂肪组织,上自第3骶椎前方,下达盆膈。
三、缩略语下列缩略语适用于本指南TME :(total mesorectal excision )全直肠系膜切除术CEA :(cancinoembryonic antigen )癌胚抗原四、规范化诊断流程拟诊大肠癌病例 大肠癌门诊 纤维结肠镜检查 组织或病理学检测 气钡双重对比造影X 线摄片检查 肿瘤标志物检测确定诊断 排除诊断继续随访术前评估 可根治性切除 以手术为主的综合治疗 不可根治性切除化、放疗再次评估可切除 随访五、结肠癌治疗流程六、诊断依据(一)高危人群。
有便血、便频、大便带粘液、腹痛等肠道症状的人群;大肠癌高发区的中老年人;大肠腺瘤患者;有大肠癌病史者;大肠癌患者的家庭成员;家族性大肠腺瘤病;溃疡性结肠炎;Crohn 病;有盆腔放射治疗史者。
(二)临床表现及体征。
临床表现出现的频度右侧结肠癌依次以腹部肿块、腹痛及贫血最为多见。
左侧结肠癌依次以便血、腹痛及便频最为多见。
直肠癌依次以便血、便频及大便变形多见。
1.右侧结肠癌临床上常表现为原因不明的贫血、乏力、消瘦、低热等。
早期偶有腹部隐痛不适,后期在60%~70%病人中右侧腹部可扪及一质硬肿块。
2.左侧结肠癌早期临床上可表现为排便习惯改变,可出现便频、便秘或便频与便秘交替。
肿瘤生长致管腔狭窄甚至完全阻塞,可引起肠梗阻表现,约10%的患者可表现为急性肠梗阻或慢性肠梗阻症状。
3.直肠刺激症状便频、里急后重、肛门下坠、便不尽感,肛门痛等。
大便表面带血和/或粘液,严重时有脓血便。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
4年无疾病生存
(2005 ASCO)
II 期与III 期病人
1.0
0.9 0.8 0.7
4-yr: 3.5%
无疾病生存
0.6 0.5
4-yr: 8.6%
3-yr: 7.2%
FOLFOX4: 451 Stage II LV5FU2: 448 Stage II HR (95% CI): 0.82 (0.60–1.13) Stage II 0.75 (0.62–0.89) Stage III 0 6 12 18 24 30 36 42 48 54 60 66 FOLFOX4: 672 Stage III LV5FU2: 675 Stage III
6.6%
FOLFOX4 279/1123 (24.8%) LV5FU2 345/1123 (30.7%) HR [95% CI]: 0.77 [0.65–0.90]
p<0.001
月
Data cut off:16 Jan. 2005
de Gramont et al, ASCO 2005, Abstract 3501
中位生存 (mo)
19
18
17 16 15
14
13 12
P =.0001
应用3药的比率 (%)
Grothey & Sargent, JCO 2005
EPIC 的试验设计
Cetuximab / Irinotecan
以奥沙利铂为基础 的一线治疗失败
分层因素: 研究中心 ECOG PS (0 - 1, 2)
F LV5FU2: 5-FU 静注400mg/m2 CI: 600mg/m2/FA: 200mg/m2 N=1050
3278例II期/III期 945/2333
随机
IF
依立替康: 180mg/m2 +LV5FU2 , n=1040
• •
主要终点:DFS (III期) 次要终点:RFS (III期), DFS (II期&III期) ,OS, Safety
R
PD B组 FOLFOX6 FOLFIRI PD
L-OHP 100 mg/m2 IV+ LV5FU2
Tournigand C, de Gramont, et al. J Clin Oncol. 2004
序贯两个方案的治疗可获得 20个月生存期
A组 B组
FOLFIRI FOLFOX FOLFOX FOLFIRI P值 (n=109) (n=81) (n=111) (n=69)
Hickish T et al. ESMO 2004; Abstract 284 P
II期病人送检淋巴结数目与生存的关系
( I NT-089的再分析)
100 90 80 70
87% 79% 80% 73% 73% 59%
60
50
生存百分比
40 30 20 10 0 0 >20个送检淋巴结 11−20 送检淋巴结 1−10 送检淋巴结 12 24 36 48 60 72 84 96 108 120
术后月 如果 <10个送检淋巴结,则诊断效力降低
Le Voyer TE et al. J Clin Oncol 2003;21:2912–2919
最佳辅助化疗方案
• FOLFOX • XELOX • LV/5-Fu(不能耐受化疗者)
为什么不用伊立替康进行辅助化疗?
伊立替康辅助化疗
PETACC-3: ASCO 2005
HR:0.89 (95% CI:0.77-1.11)
时间(月)
Van Cutsem et al, ASCO 2005, Abstract LBA8
伊立替康一线治疗
方案 RR %
41* 23 39* 21 18 54* 31
TTP/PFS 中位生存 月 月
6.7* 4.4 7.0* 4.3 4.2 8.5* 6.4 17.4* 14.1 14.8* 12.8 12.0 20.1 16.9
MONTHS
12
15
18
Abstract# 4003 2007 ASCO annual meeting
西妥昔单抗 :BOND试验
5-FU/CPT-11难治的EGFR+ 肿瘤
R A N D O 随 M 机 I 分 S A 组 T I O N
CPT-11+C-225 CPT -11+C -225
RR 22.9% PFS 126 d OS 8.6 m
0.4
0.3 0.2 0.1 0.0
月
Data cut-off: 16 January 2005 de Gramont et al. ASCO 2005;Abstract 3501
II期患者较少从辅助治疗中受益。 可是,我们能识别高危的II期病人吗?
高危的II期病人指至少含以下一项:
– – – – – – T4 肠梗阻 肿瘤穿孔 低分化肿瘤 静脉侵犯 送检淋巴结<10个
疾病进展后
PD
可接受贝伐单抗治疗
贝伐单抗 5 mg/kg 每2周1次
Hurwitz H, et al. N Engl J Med 2004;350:2335–42
IFL ± 贝伐单抗III期试验的生存期
1.0 0.8 0.6 0.4 中位生存期(月) IFL + 安慰剂:15.6 vs IFL + 贝伐单抗: 20.3 HR:0.66,P=0.00004
0
FOLFIRI 西妥昔 + FOLFIRI FOLFOX 西妥昔 + FOLF0X
无进展生存
40
p=0.016
2
4
月
6
8
10
12
如何处理可切除的转移病灶?
以FOLFOX4方案行围手术期化疗治疗
可手术的转移性结直肠癌 EORTC Intergroup trial 40983
Nordlinger, et. al.
The Lancet 2008; 371:1007-1016
研究方案
FOLFOX4 随 机 分 组
6 周期 (3 月)
手术
FOLFOX4
6 周期
(3 月)
手术
病例数=364 病人
结 果
接受化 疗 接受手 术 % 3-年 PFS 绝对差异 +7.3%
(28.1% to 35.4%)
Hazard Ratio
缓解率 一线治疗的PFS(月) 二线治疗的PFS(月) 一线+二线治疗的TTP(月) 一线+二线治疗的OS(月)
56%
15%
54%
4%
NS 0.26
8.5
4.2 14.2 21.5
8.0
2.5 11.8 20.6
0.003
0.64 0.99
Tournigand C, de Gramont, et al. J Clin Oncol. 2004
概率
IFL + 安慰剂
0.2 0 0
HR = 风险比 Hurwitz H, et al. N Engl J Med 2004;350:2335–42
IFL + 贝伐单抗
10
20 生存期(月)
30
40
V 308 设计— GERCOR协作组随机 对照研究
A组
FOLFIRI
PD FOLFOX6 PD
CPT-11 180 mg/m2 IV + LV5FU2
Cunningham et al. N Engl J Med 2004; 351:337-345
19 12 5
17 25 24
9 15
22 24
EGFR的传导通路
西妥昔 + 化疗(KRAS野生型)
1.0 0.9 0.8 0.7 0.6 0.5 0.4 0.3 0.2 0.1 0.0 0 1.0 0.9 0.8 0.7 0.6 0.5 0.4 0.3 0.2 0.1 0.0 0
LV5FU2 FOLFOX4 P值
RR
Median PFS mOS
22.3%
6.2 14.7
50.7%
9 16.2
0.0001
0.0003 0.12
de Gramont et al. J Clin Oncol. 2000;18:2938.
IFL±贝伐单抗在转移性结直肠癌中的 III期研究 (AVF2107g)
推注IFL + 安慰剂 (n=412) 疾病进展后 PD
不接受贝伐单抗治疗
先前未曾治疗的 转移性 CRC
推注IFL + 贝伐单抗 (n=403)
疾病进展后 PD 可接受贝伐单抗治疗
5-FU/LV +贝伐单抗 (n=110)
IFL 推注 5-FU 500 mg/m2 亚叶酸钙 20 mg/m2 依立替康 125 mg/m2 用药 4/6 周 5-FU/LV 推注5-FU 500 mg/m2 亚叶酸钙 500 mg/m2 用药6/8周
(Confidence Interval)
P-value
所有患者
182
CRYSTAL – KRAS野生型: HR=0.68
进展风险降低32%
CRYSTAL (540例)
OPUS (233例)
无进展生存
p=0.017
70
60 50
有效率 (%)
59 43 37
61
2
4
6
8
月
10
12
14
16
18
OPUS – KRAS野生型: HR=0.57 进展风险降低43%
30 20
10
N = 648
Survival
Irinotecan
