常用糖皮质激素效能
各类糖皮质激素的选择、用法、注意事项

各类糖皮质激素的选择、用法、注意事项进入临床工作以后,不管分在哪个科室,都免不了跟糖皮质激素打交道。
这类药物往往是非常有效的,作用也相当广泛,消炎、退热、抑制免疫反应都不在话下。
即使在其他药物都束手无策的时候,它们也可能仍有不错的疗效。
激素种类较多,每种激素又有很多不同的名字,即使在临床上工作了一段时间也不容易搞清楚。
今天外科的师兄就问了我几个关于糖皮质激素的问题,我在这里把糖皮质激素总结一下。
一、常用糖皮质激素剂量的换算、作用、半衰期及效能二、常用糖皮质激素别名及概述1.可的松、醋酸可的松、化合物E、考的松、皮质素作用本品作用和用途与氢化可的松相似,但疗效较差,不良反应较大。
临床主要用于肾上腺皮质功能减退症的替代治疗。
用法口服:每次12.5~25mg,每日25~100mg。
肌注:每次25~125mg,每日1~2次。
2.泼尼松、强的松、去氢可的松作用适应证同泼尼松龙。
泼尼松龙适应证:肾上腺皮质激素类药。
主要用于过敏性与炎症性疾病。
由于本品潴钠作用较弱,故一般不用作肾上腺皮质功能减退的替代治疗。
用法:(1)补充替代治疗法:口服,1次5-10mg,一日10-60mg,早晨起床后服用2/3,下午服用1/3(2)抗炎:口服一日5-60mg,疗程剂量根据病情不同而异(3)自身免疫性疾病:口服,每日40-60mg,病情稳定后酌减(4)过敏性疾病:每日20-40mg,症状减轻后每隔1-2日减少5mg(5)防止器官移植排异反应:一般术前1-2天开始每日口服100mg,术后一周改为每日60mg(6)治疗急性白血病、恶性肿瘤等:每日口服60-80mg症状缓解后减量。
3.强的松龙、泼尼松龙、醋酸泼尼松龙、醋酸氢化泼尼松、氢化泼尼松、氢化强的松、氢泼尼松、去氢氢化可的松作用作用同强的松疗效相当,抗炎作用较强,水盐代谢作用弱,由于其盐皮质激素活性很弱,因此不适用于原发性肾上腺皮质功能不全症。
用法口服:每片5mg 成人开始1日2-3次一次1-3片。
糖皮质激素分类作用及脓毒性休克、流感病毒性肺炎等疾病用药指征和给药方案

糖皮质激素分类作用及脓毒性休克、流感病毒性肺炎等疾病用药指征和给药方案糖皮质激素是由肾上腺皮质束状带分泌一类甾体激素, 又称为皮质醇,主要受下丘脑-垂体前叶-肾上腺皮质轴调节,分泌和生成受促皮质素影响。
糖皮质激素主要有两种剂型,一种是全身用药,另一种是局部用药。
生物半衰期不同,全身型糖皮质激素可分为短效、中效和长效。
1)短效糖皮质激素:可的松、氢化可的松。
2)中效糖皮质激素:泼尼松、泼尼松龙、甲泼尼龙等。
3)长效糖皮质激素:地塞米松、倍他米松。
不同种类糖皮质激素等效剂量换算为:可的松25mg=氢化可的松20mg=泼尼松5mg=甲泼尼龙4mg=倍他米松0.75mg=地塞米松0.75mg。
重症社区获得性肺炎成人SCAP患者合并休克,可给予全身糖皮质激素治疗,不适合病毒性肺炎、未控制的糖尿病和因其他原因使用糖皮质激素治疗患者,使用糖皮质激素推荐甲泼尼龙。
糖皮质激素能降低合并感染性休克CAP患者病死率,琥铂酸氢化可的松200mg/d,感染性休克纠正后及时停药,用药一般不超7天。
糖皮质激素选择给予氢化可的松200mg/d,每6小时一次,每次50mg或持续静脉泵入;或给予甲泼尼龙0.5 mg/kg/12h,共5天疗程或等量其他激素。
脓毒症/脓毒性休克脓毒症/脓毒性休克多有重度感染所致,治疗包括如抗感染治疗、液体复苏等多个方面,全身糖皮质激素使用也是治疗的一部分。
对脓毒性休克患者,在经过充分的液体复苏及血管活性药物治疗后如果血流动力学仍不稳定,建议静脉使用氢化可的松。
对需血管活性药物维持治疗脓毒性休克患者,同时给予全身糖皮质激素治疗,适用于经去甲肾上腺素治疗4小时以上的患者。
糖皮质激素选择给予糖皮质激素为氢化可的松+氟氢可的松,建议单独给予氢化可的松,不建议联用氟氢可的松。
氢化可的松较常用推荐剂量为氢化可的松200mg/d,分次给药,或持续静脉泵入,给予5—7日治疗,根据临床反应逐渐减量至停药。
慢性阻塞性肺疾病急性加重慢性阻塞性肺疾病急性加重期可给予全身糖皮质激素治疗,泼尼松40mg/天,可改善患者肺功能,缩短恢复时间及住院时间。
糖皮质激素类药物处方点评指南详解

糖皮质激素类药物处方点评指南一、概述糖皮质激素在临床广泛使用,主要用于抗炎、抗毒、抗休克和免疫抑制,其应用涉及临床多个专科。
应用糖皮质激素要非常谨慎,正确、合理应用糖皮质激素是提高其疗效、减少不良反应的关键。
其正确、合理应用主要取决于以下两方面:一是治疗适应证掌握是否准确;二是品种及给药方案选用是否正确、合理。
糖皮质激素是由肾上腺皮质最中层束状带分泌的一种代谢调节激素。
体内糖皮质激素的分泌主要受下丘脑-垂体前叶-肾上腺皮质轴调节。
由下丘脑分泌的促肾上腺皮质激素释放激素(corticotropin releasing hormone, CRH)进入垂体前叶,促进促肾上腺皮质激素(adrenocorticotropic hormone, ACTH)的分泌,ACTH则可以促进皮质醇的分泌。
反过来糖皮质激素在血液中浓度的增加又可以抑制下丘脑和垂体前叶对CRH和ACTH的分泌从而减少糖皮质激素的分泌,ACTH含量的增加也会抑制下丘脑分泌CRH,这是一个负反馈的过程,保证了体内糖皮质激素含量的平衡。
内源性糖皮质激素的分泌有昼夜节律性,午夜时含量最低,清晨时含量最高。
此外机体在应激状态下,内源性糖皮质激素的分泌量会激增到平时的10倍左右。
1. 糖皮质激素的药理作用抗炎作用、免疫抑制作用、抗毒素作用、抗休克作用、影响造血系统、中枢兴奋作用、其他:(1)促进胃酸分泌;(2)抑制松果体褪黑素的分泌;(3)减少甲状腺对碘离子的摄取清除和转化。
2. 糖皮质激素的适应证内分泌系统疾病、风湿性疾病和自身免疫病、呼吸系统疾病、血液系统疾病、肾脏系统疾病、严重感染或炎性反应、重症患者(休克)、异体器官移植、过敏性疾病、神经系统损伤或病变、慢性运动系统损伤:如肌腱末端病、腱鞘炎等。
预防治疗某些炎性反应后遗症:应用糖皮质激素可预防某些炎性反应后遗症及手术后反应性炎症的发生,如组织粘连、瘢痕挛缩等。
二、点评依据1.《糖皮质激素类药物临床应用指导原则》(卫办医政发〔2011〕23号)2.《医疗机构药事管理规定》(卫医政发〔2011〕11号)3.《医院处方点评管理规范(试行)》(卫医管发〔2010〕28号)4.《国家基本药物目录2009年版基层部分》中华人民共和国卫生部三、实施方案1.抽样标准:处方中含有静脉用或口服给予糖皮质激素类药物的处方;2.抽样频率:1次/月;3.抽样时间:每月1日到月末;4.抽样方法:随机抽样或全样本抽样;5.点评方法:点评所抽取患者的处方或用药医嘱,按“糖皮质激素类药物点评处方规范性的参照指标”要求内容点评。
糖皮质激素制剂类型及特点

经气道吸入及鼻腔给药的 糖皮质激素
常用药物、制剂及特点
吸入给药方式评价
• 优点
• 缺点
– 治疗范围局限在目标器官内, 局部抗炎作用强
– 给药装置种类繁多
• 将药物直接输送到患病部 位,直接作用于呼吸道
• 病变部位药物浓度高
• 药物起效迅速
– 对操作技能及患者培训要 求较高,患者通常缺乏装 置使用的知识
• 地塞米松 – 阿米卡星 – 盐酸氯丙嗪 – 盐酸柔红霉素 – 苯海拉明 – 多沙普仑 – 多柔比星 – 格隆溴铵 – 氢吗啡酮 – 劳拉西泮 – 间羟胺 – 昂丹司琼 – 丙氯拉嗪 – 万古霉素
• 地塞米松磷酸钠
– 盐酸苯海拉明 – 多沙普仑 – 非诺多泮 – 硝酸镓 – 伊达比星 – 劳拉西泮 – 甲氧氯普胺 – 昂丹司琼 – 盐酸昂丹司琼
• 外源性
–泼尼松 Prednisone –泼尼松龙 Prednisolone –甲强龙 Methylprednisolone –倍他米松 Betamethasone –地塞米松 Dexamethasone
1929年 发现可的松在治疗类风湿关节炎的治疗作用
1948年,1951年 可的松和氢化可的松用于治疗类风湿关节炎
Langhoff等人的研究指出,甲泼尼龙免疫抑制强度优于其他同类药物
甲强龙>地塞米松>泼尼松龙 >氢化可的松>可的松
11
2.2
0.6
1
0
Erik Langhoff et al. Int. J. Immunopharmac, Vol 9,No.4,469-473,1987
生理作用
氢化可的松和可的松与内源性糖皮质激素具有等效糖盐代谢作用
– 全身不良反应减少或减轻
糖皮质激素使用要点总结

糖皮质激素使用要点总结正确“解锁”糖皮质激素(GC)▌前世今生在人体两侧肾脏上方,坐落着两处形如月芽的“工厂”,名为肾上腺。
上午8时左右,蛰伏一夜的“肾上腺”开始紧锣密鼓地工作,生产一种叫作“糖皮质激素”的重要激素。
尽管糖皮质激素一直在为人类做着奉献,但长期以来却默默无闻。
直到上世纪50年代,英国药学家亨奇和肯德尔因发现并确定糖皮质激素在治疗风湿性疾病上的优异表现而一举摘得“诺贝尔医学奖”的桂冠,糖皮质激素才开始声名大噪。
▌佛与魔糖皮质激素神通广大:生理剂量糖皮质激素不仅为糖、蛋白质、脂肪代谢的调控所必需,而且具有调节钾、钠和水代谢的作用,对维持机体内环境平衡至关重要;药理剂量糖皮质激素具有抗炎、免疫抑制、抗毒和抗休克等作用。
如今,糖皮质激素的适应证日益扩大,免疫系统、血液系统、呼吸系统、内分泌系统等多个系统都有糖皮质激素的用武之地。
糖皮质激素变得家喻户晓,人们认为它是治病利器、救命法宝、无所不能的仙丹……然而,水能载舟亦能覆舟,人类在享受糖皮质激素带来的福利时,各种问题也接踵而至。
满月脸、水牛背、高血压、高血脂、高血糖、骨质疏松、忧闷易怒等不良反应伺机而出,令人望而生畏。
糖皮质激素跌落神坛,究竟是佛还是魔?▌一念成魔,一念成佛尽管糖皮质激素的弊端已经昭然若揭,口诛笔伐之声络绎不绝,但糖皮质激素依然难以取代。
是佛还是魔,往往在于一念之间。
不“滥用”、不“畏用”,合理增减、换算剂量及停药,可助糖皮质激素放下屠刀,立地成佛。
▌放下屠刀,立地成佛糖皮质激素的基本结构为类固醇(甾体),由三个六元环与一个五元环组成。
糖皮质激素拥有庞大家族,根据来源分为:①内源性糖皮质激素:体内自行分泌,包括可的松和氢化可的松;②外源性糖皮质激素:体外合成,包括泼尼松(强的松)、泼尼松龙(强的松龙)、甲泼尼龙(甲基强的松龙,甲基泼尼松龙,甲强龙)、倍他米松和地塞米松。
根据生物效应期分为:短效、中效和长效,其中短效糖皮质激素为内源性糖皮质激素,中长效糖皮质激素为外源性糖皮质激素。
外用糖皮质激素效能分级(优.选)

外用糖皮质激素效能分级(节选自:美国儿科学会Atopic Dermatitis: Skin-DirectedManagement)1级:超强效0.05% 丙酸氯倍他索软膏、乳膏、溶液和泡沫0.05% 醋酸双氟拉松软膏0.1% 醋酸氟轻松乳膏0.05% 丙酸卤倍他索软膏、乳膏2级:高强效0.05% 二丙酸倍他米松软膏和乳膏0.025% 布地奈德乳膏0.25% 去羟米松软膏和乳膏0.05% 醋酸氟轻松软膏、乳膏和凝胶0.1% 哈西奈德乳膏和软膏0.1% 糠酸莫米松软膏3级: 强效0.1% 戊酸倍他米松软膏,泡沫0.05% 去羟米松乳膏乳膏0.005% 丙酸氟替卡松软膏0.1% 曲安奈德软膏0.5% 曲安奈德乳膏4级: 中强效0.12% 戊酸倍他米松泡沫0.1% 匹伐氯可托龙乳膏0.05% 氟氢缩松软膏0.025% 醋酸氟轻松软膏0.025% 哈西奈德乳膏0.2% 戊酸氢化可的松软膏0.1% 糠酸莫米松乳膏、洗剂0.1% 曲安奈德乳膏5级: 中效0.1% 戊酸倍他米松乳膏0.1% 匹伐氯可托龙乳膏0.025% 氟氢缩松软膏0.05% 氟氢缩松乳膏0.01% 醋酸氟轻松乳膏0.025% 醋酸氟轻松乳膏0.1% 丁酸氢化可的松软膏,乳膏,洗剂0.1% 氢化可的松丁丙酸酯乳膏0.2% 戊酸氢化可的松乳膏0.1% 泼尼卡酯乳膏0.025% 去炎松软膏6级: 弱效0.05% 二丙酸阿氯米松软膏、乳膏0.05% 地奈德软膏, 乳膏, 洗剂, 水凝胶和泡沫0.01% 醋酸氟轻松油0.025% 氟氢缩松乳膏0.025% 曲安奈德乳膏7级: 最弱效0.5% 和1%氢化可的松软膏、乳膏 (OTC)2.5% 氢化可的松软膏, 乳膏,洗剂最新文件---------------- 仅供参考--------------------已改成word文本--------------------- 方便更改。
外用糖皮质激素效能分级

外用糖皮质激素效能分级(节选自:美国儿科学会Atopic Skin-Dermatitis: DirectedManagement) 1级: 超强效0.05% 丙酸氯倍他索软膏、乳膏、溶液和泡沫0.05% 醋酸双氟拉松软膏0.1% 醋酸氟轻松乳膏0.05% 丙酸卤倍他索软膏、乳膏2级: 高强效0.05% 二丙酸倍他米松软膏和乳膏0.025% 布地奈德乳膏0.25% 去羟米松软膏和乳膏0.05% 醋酸氟轻松软膏、乳膏和凝胶0.1% 哈西奈德乳膏和软膏0.1% 糠酸莫米松软膏3 级: 强效0.1% 戊酸倍他米松软膏,泡沫0.05% 去羟米松乳膏乳膏0.005% 丙酸氟替卡松软膏0.1% 曲安奈德软膏0.5% 曲安奈德乳膏4 级: 中强效0.12% 戊酸倍他米松泡沫0.1% 匹伐氯可托龙乳膏0.05% 氟氢缩松软膏0.025% 醋酸氟轻松软膏0.025% 哈西奈德乳膏0.2% 戊酸氢化可的松软膏0.1% 糠酸莫米松乳膏、洗剂0.1% 曲安奈德乳膏5 级: 中效0.1% 戊酸倍他米松乳膏0.1% 匹伐氯可托龙乳膏0.025% 氟氢缩松软膏0.05% 氟氢缩松乳膏0.01% 醋酸氟轻松乳膏0.025% 醋酸氟轻松乳膏0.1% 丁酸氢化可的松软膏, 乳膏, 洗剂0.1% 氢化可的松丁丙酸酯乳膏0.2% 戊酸氢化可的松乳膏 0.1% 泼尼卡酯乳膏0.025% 去炎松软膏6 级 : 弱效0.05% 二丙酸阿氯米松软膏、乳膏 0.05% 地奈德软膏 , 乳膏, 洗剂 ,0.01% 醋酸氟轻松油0.025% 氟氢缩松乳膏0.025% 曲安奈德乳膏 7 级 : 最弱效 0.5% 和 1%氢化可的松软膏、乳膏2.5% 氢化可的松软膏 , 乳膏, 洗剂 水凝胶和泡沫(OTC)。
2020糖皮质激素知识科普

2020糖皮质激素知识科普糖皮质激素是由肾上腺皮质束状带分泌的一类甾体激素, 又称为皮质醇,主要受下丘脑-垂体前叶-肾上腺皮质轴(HPA 轴)调节,其分泌和生成受促皮质素(ACTH)的影响。
它对机体的发育、生长、代谢以及免疫功能等起着重要调节作用,是机体应激反应最重要的调节激素,也是临床上使用最为广泛而有效的抗炎和免疫抑制剂。
内源性糖皮质激素的分泌有昼夜节律性,午夜时含量最低,清晨时含量最高。
此外机体在应激状态下,内源性糖皮质激素的分泌量会激增到平时的10 倍左右。
分类详情糖皮质激素类药物按其生物效应期分为短效、中效和长效激素。
短效激素由肾上腺合成和分泌,中、长效激素由人工合成。
糖皮质激素具有调节糖、脂肪、和蛋白质的生物合成和代谢、抑制免疫应答、抗炎、抗毒、抗休克作用等多种生理作用,分类不同,其各项生理作用的强弱也各有所侧重。
1. 短效糖皮质激素包括:可的松、氢化可的松。
特点:天然激素,其抗炎效力弱,作用时间短,对HPA 轴危害较轻,不适于治疗慢性自身免疫性疾病,主要用于肾上腺皮质功能不全的替代治疗。
此外,盐皮质激素活性三者中最强,可以潴钠排钾,并通过增加肾小球滤过率和拮抗抗利尿素而利尿,过多容易引起水、电解质代谢异常。
2. 中效糖皮质激素包括:泼尼松、泼尼松龙、甲泼尼龙、曲安奈德。
抗炎效果及半衰期居于三者之间,副作用比长效小,是临床上应用最广的一类糖皮质激素。
主要用于抗风湿病、自身免疫性疾病、免疫移植治疗等治疗。
3. 长效糖皮质激素包括地塞米松、倍他米松等药。
特点:抗炎效力强,作用时间长,抗过敏、封闭等首选。
但对HPA 轴抑制明显,不适宜长疗程用药,只可作为临时性用药。
4. 等效剂量换算可的松25 mg = 氢化可的松20 mg = 泼尼松5 mg = 泼尼松龙5 mg = 甲泼尼龙4 mg = 曲安奈德4 mg = 倍他米松0.75 mg = 地塞米松0.75 mg5. 组织穿透能力比较穿透血脑屏障能力依次为:甲泼尼龙,地塞米松、氢化可的松穿透胎盘屏障能力:地塞米松、甲泼尼龙、泼尼松替代疗法1. 用于急慢性肾上腺皮质功能不全,垂体前叶功能减退和肾上腺次全切除术后的补充替代疗法。
几种常用糖皮质激素比较

80
70
Methylprednisolone
60
Prednisolone
50
游离的活性GC
40
30
20
10
0
1 5 9 13 17 21 25 29 33 37 41 45 49 53 57 61 65 69 73 77 使用剂量(mg)
强的松龙在用药量10mg以下时其血浆游离皮质醇浓度有剂量依赖性,而甲强龙无论剂量如何均无剂量依赖性
16
OH
17
甲基强 的松龙
CH2OH
C=O
OH
16
CH3
地塞米松
O
HO
9
F
பைடு நூலகம்
CH2OH
C=O
OH
16
OH
去炎松
甲强龙分子结构
3
O
HO
11 19
21 CH2OH
20 C=O
16
OH
17
6-甲基强的松龙
6
CH3
激素受体亲和力
GCS 氢化可的松 强的松 强的松龙 甲强龙 去炎松 倍他米松 地塞米松
Baxter Rousseau, human fetal lung
0.5-6
对中性粒细胞吞噬细菌的抑制作 弱
用 (即感染的发生机会 )
出血副作用
少
冲击治疗
可以
盐的形式
琥珀酸钠盐
包装
双室瓶
地塞米松 C9 位引进-F C16位引进 –CH3 200 36~72 60~480
25 710 0 2.75 180 24-72 强
多 不行 磷酸盐
安瓿
氢化可的松
90 8~12 60 > 6小时 1 100 2 1.25-1.50
糖皮质激素比较
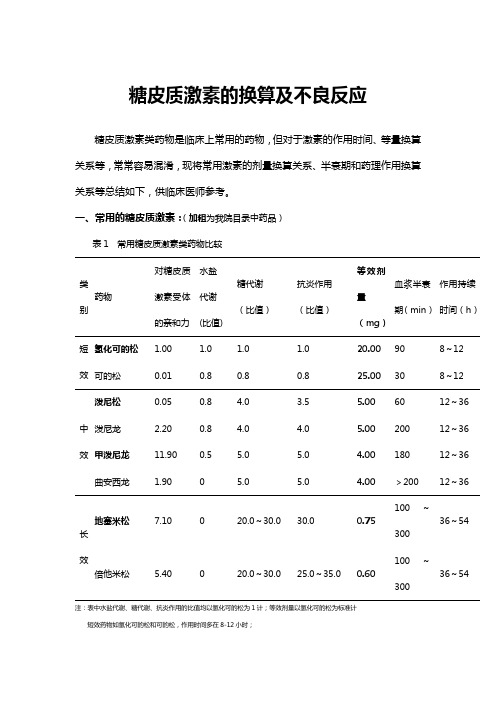
糖皮质激素的换算及不良反应糖皮质激素类药物是临床上常用的药物,但对于激素的作用时间、等量换算关系等,常常容易混淆,现将常用激素的剂量换算关系、半衰期和药理作用换算关系等总结如下,供临床医师参考。
一、常用的糖皮质激素:(加粗为我院目录中药品)表1 常用糖皮质激素类药物比较类别药物对糖皮质激素受体的亲和力水盐代谢(比值)糖代谢(比值)抗炎作用(比值)等效剂量(mg)血浆半衰期(min)作用持续时间(h)短效氢化可的松 1.00 1.0 1.0 1.0 20.00 90 8~12 可的松0.01 0.8 0.8 0.8 25.00 30 8~12中效泼尼松0.05 0.8 4.0 3.5 5.00 60 12~36 泼尼龙 2.20 0.8 4.0 4.0 5.00 200 12~36 甲泼尼龙11.90 0.5 5.0 5.0 4.00 180 12~36 曲安西龙 1.90 0 5.0 5.0 4.00 >200 12~36长效地塞米松7.10 0 20.0~30.0 30.0 0.75100~30036~54 倍他米松 5.40 0 20.0~30.0 25.0~35.0 0.60100~30036~54注:表中水盐代谢、糖代谢、抗炎作用的比值均以氢化可的松为1计;等效剂量以氢化可的松为标准计短效药物如氢化可的松和可的松,作用时间多在8-12小时;中效药物如泼尼松、泼尼松龙、甲泼尼龙,作用时间多在12-36小时;长效药物如地塞米松、倍他米松,作用时间多在36-54小时。
二、常用口服糖皮质激素的换算1、计量换算(mg):可的松25=氢化可的松20=强的松5=强的松龙5=甲强龙4=曲安西龙4=倍他米松0.8=地塞米松0.75=氯地米松0.52、抗炎作用(mg):可的松0.8=氢化可的松1=强的松3.5=强的松龙4=甲强龙5=曲安西龙5=倍他米松25=地塞米松30=氯地米松403、盐皮质激素效应:可的松++ =氢化可的松++ =强的松+ =强的松龙+ =甲强龙-- =曲安西龙-- =倍他米松-- =地塞米松-- =氯地米松--4、药理半衰期(小时):可的松8-12=氢化可的松8-12=强的松12-36=强的松龙12-36=甲强龙12-36=曲安西龙24-48=倍他米松36-54=地塞米松36-545、血浆半衰期(分钟):可的松30=氢化可的松90=强的松60=强的松龙200=甲强龙180=曲安西龙300=倍他米松-100-300=地塞米松100-300三、长期使用激素的常见不良反应:长期应用可引起一系列不良反应,其严重程度与用药剂量及用药时间成正比。
最新糖皮质激素的临床应用

糖皮质激素临床应用—用法
冲击疗法:
#2022
糖皮质激素临床应用—用法
皮损内注射:
#2022
糖皮质激素临床应用—用法
穴位封闭:
#2022
糖皮质激素临床应用—减量
减量的速度 原则上剂量大快减,剂量小慢减。严重的可能危急生命的疾病慢减,自限性疾病在2~3周左右减完。其他疾病在这二者之间。 目的: 在2~3周能停药 在3~4周内达到生理剂量(强的松5~7.5mg/d) 若达不到此目的可改为隔日疗法 若出现“反跳”应及时调整用量
正常下丘脑-垂体-肾上腺轴(HPA轴) ACTH和皮质醇均有昼夜节律 ACTH在睡眠3~5小时后,凌晨4时左右,分泌幅度开始上升,在觉醒前或觉醒时达到高峰,上午呈下降趋势,夜晚达到最低水平。 在ACTH的作用下,肾上腺皮质的束状带分泌糖皮质激素,主要是氢化可的松,尚有少量可的松。 正常人一日分泌的基础量为20mg~30mg/d氢化可的松(相当于人工合成激素泼尼松5mg~7.5mg/d) 早晨6~8时分泌量最多,约占一日总量的2/3,下午4~5时为早晨量的一半,0时最低。 短期(2~3天)缺乏睡眠不会改变其节律,较长时间改变睡眠一觉醒习惯,需要1~2周时间重建节律
病情严重威胁患者生命需长期治疗的皮肤病
0
如疱疹样脓疱病、银屑病的红皮病型和泛发性脓疱型
病程长而病损广泛的皮肤病
0
糖皮质激素临床应用—疗程
短程疗法 1、一般剂量的短程疗法 适应症:机体过敏反应较强或症状较重者,如药疹、急性接触性 皮炎、血管性水肿等。 用法:强的松30~60mg/d,分次口服;或氢100~300mg/d, 静滴; 病情好转后逐渐减量至停药,疗程1~3周。 2、较大剂量的短程疗法 适应症:急需抢救的危重病人,如败血症、感染性休克、过敏性休克、急性过敏性喉头水肿等。 用法:氢可,第一日300~500mg,最大可至1000mg,第二日200~300mg,第三日100~200mg,疗程3~5天,可突然停药。
糖皮质激素剂量的换算
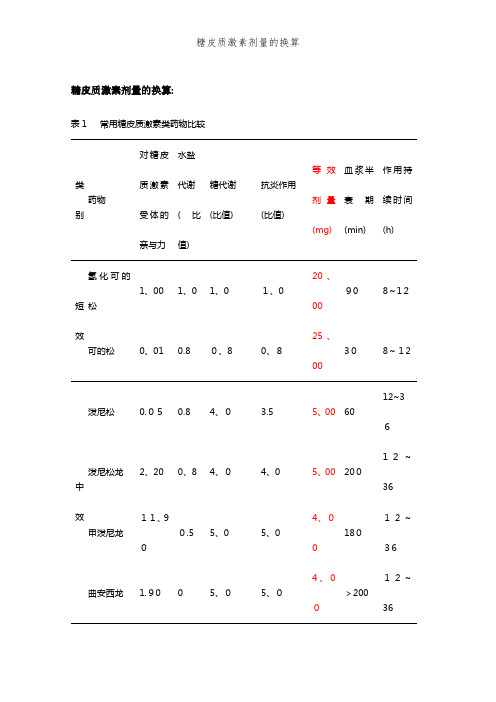
糖皮质激素剂量的换算:表1 常用糖皮质激素类药物比较类别药物对糖皮质激素受体的亲与力水盐代谢(比值)糖代谢(比值)抗炎作用(比值)等效剂量(mg)血浆半衰期(min)作用持续时间(h)短效氢化可的松1、00 1、0 1、0 1、020、0090 8~12可的松0、01 0.8 0、8 0、825、00308~12中效泼尼松0.050.8 4、0 3.5 5、00 6012~36泼尼松龙2、20 0、8 4、04、0 5、00 20012~36甲泼尼龙11、900.5 5、0 5、04、018012~36曲安西龙 1.90 0 5、05、04、00>20012~36长效地塞米松7、10 020、0~30、030.00、75100~30036~54 倍她米松 5.40 020.0~30、025.0~35.00、60100~30036~54注:表中水盐代谢、糖代谢、抗炎作用的比值均以氢化可的松为1计;等效剂量以氢化可的松为标准计表2 呼吸科常用吸入型糖皮质激素的每天剂量(μg)药物低剂量中剂量高剂量二丙酸倍氯米松200~500500~1000 >1000~2000 布地奈德200~400 400~800 >800~1600 丙酸氟替卡松100~250 250~500 >500~1000 环索奈德80~160 160~320 >320~1280表3皮肤科常用外用糖皮质激素类药物作用强度药物名称常用浓度(%)弱效醋酸氢化可的松醋酸甲泼尼龙1、0 0.25中效醋酸泼尼松龙0、5醋酸地塞米松丁酸氯倍她松曲安奈德丁酸氢化可的松醋酸氟氢可的松氟氢松0、050、050、025~0、1 1.00、0250、01强效丙酸倍氯米松糠酸莫米松氟氢松氯氟舒松戊酸倍她米松0、0250.10.0250、0250.05超强效丙酸氯倍她索氯氟舒松戊酸倍她米松卤美她松双醋二氟松0、02~0、050、10、10、050、05注:表中糖皮质激素类药物大多为乳膏或软膏剂型, 少数为溶液剂或硬膏剂型表4 眼科局部常用糖皮质激素类药物常用浓度(%)药物名称滴眼液眼膏醋酸可的松0.5 0、25、0、5、1醋酸氢化可的松0、5 0、5醋酸泼尼松0.1 0、5地塞米松磷酸钠0、025氟米龙0.10、1【糖皮质激素的应用】1.根据身高、体重、性别、年龄、体力劳动强度等确定一合适的基础量,原发性者首选氢化可的松,继发性者可首选泼尼松。
糖皮质激素分类及常用药物

糖皮质激素分类及常用药物糖皮质激素是一类常用的药物,按照作用时间可分为短效、中效和长效三类。
短效药物如氢化可的松和可的松,作用时间多在8~12小时;中效药物如泼尼松、泼尼松龙、甲泼尼龙,作用时间多在12~36小时;长效药物如地塞米松、倍他米松,作用时间多在36~54小时。
按照给药途径,糖皮质激素可分为口服、注射、局部外用或吸入。
下面的表格列出了常用糖皮质激素类药物的比较。
其中,等效剂量以氢化可的松为标准计算。
表格中还列出了水盐代谢、糖代谢、抗炎作用的比值,以及血浆半衰期和作用持续时间等信息。
在呼吸科领域,常用的吸入型糖皮质激素有二丙酸倍氯米松、布地奈德、丙酸氟替卡松和环索奈德等。
这些药物的每天剂量可根据病情和需要进行调整。
在皮肤科领域,常用的外用糖皮质激素类药物有不同的作用强度。
醋酸氢化可的松、醋酸甲泼尼龙、醋酸泼尼松龙等为弱效药物,而氟氢松则为强效药物。
这些药物的浓度也有所不同,应根据患者的具体情况进行选择和调整。
氯氟舒松、戊酸倍他米松、丙酸氯倍他索、卤美他松和双醋二氟松是常用的糖皮质激素药物,它们可以通过减轻炎症和免疫反应来治疗许多疾病。
氯氟舒松是一种中效激素,常用于治疗哮喘、过敏性鼻炎和皮肤病等疾病。
它可以通过抑制炎症细胞的释放来减轻炎症反应。
戊酸倍他米松是一种超强效激素,常用于治疗严重的炎症和自身免疫性疾病。
它可以通过抑制免疫系统的活性来减轻炎症反应。
丙酸氯倍他索是一种中效激素,常用于治疗风湿性关节炎和其他关节炎症状。
它可以通过减轻炎症和缓解关节疼痛来缓解症状。
卤美他松是一种中效激素,常用于治疗哮喘和过敏性鼻炎等疾病。
它可以通过减轻炎症反应和缓解呼吸道症状来缓解症状。
双醋二氟松是一种中效激素,常用于治疗过敏性疾病和皮肤病等疾病。
它可以通过减轻炎症反应和缓解皮肤症状来缓解症状。
外用糖皮质激素效能分级

外用糖皮质激素效能分级(节选自:美国儿科学会Atopic Dermatitis: Skin-DirectedManagement)1级:超强效0.05% 丙酸氯倍他索软膏、乳膏、溶液和泡沫0.05% 醋酸双氟拉松软膏0.1% 醋酸氟轻松乳膏0.05% 丙酸卤倍他索软膏、乳膏2级:高强效0.05% 二丙酸倍他米松软膏和乳膏0.025% 布地奈德乳膏0.25% 去羟米松软膏和乳膏0.05% 醋酸氟轻松软膏、乳膏和凝胶0.1% 哈西奈德乳膏和软膏0.1% 糠酸莫米松软膏3级: 强效0.1% 戊酸倍他米松软膏,泡沫0.05% 去羟米松乳膏乳膏0.005% 丙酸氟替卡松软膏0.1% 曲安奈德软膏0.5% 曲安奈德乳膏4级: 中强效0.12% 戊酸倍他米松泡沫0.1% 匹伐氯可托龙乳膏0.05% 氟氢缩松软膏0.025% 醋酸氟轻松软膏0.025% 哈西奈德乳膏0.2% 戊酸氢化可的松软膏0.1% 糠酸莫米松乳膏、洗剂0.1% 曲安奈德乳膏5级: 中效0.1% 戊酸倍他米松乳膏0.1% 匹伐氯可托龙乳膏0.025% 氟氢缩松软膏0.05% 氟氢缩松乳膏0.01% 醋酸氟轻松乳膏0.025% 醋酸氟轻松乳膏0.1% 丁酸氢化可的松软膏,乳膏,洗剂0.1% 氢化可的松丁丙酸酯乳膏0.2% 戊酸氢化可的松乳膏0.1% 泼尼卡酯乳膏0.025% 去炎松软膏6级: 弱效0.05% 二丙酸阿氯米松软膏、乳膏0.05% 地奈德软膏, 乳膏, 洗剂, 水凝胶和泡沫0.01% 醋酸氟轻松油0.025% 氟氢缩松乳膏0.025% 曲安奈德乳膏7级: 最弱效0.5% 和1%氢化可的松软膏、乳膏 (OTC)2.5% 氢化可的松软膏, 乳膏,洗剂。
糖皮质激素分类与应用

糖皮质激素分类与应用糖皮质激素是由肾上腺皮质束状带分泌的一类甾体激素, 又称为皮质醇,主要受下丘脑-垂体前叶-肾上腺皮质轴(HPA 轴)调节,其分泌和生成受促皮质素(ACTH)的影响。
对机体的免疫功能起着重要调节作用,是机体应激反应最重要的调节激素,也是临床广泛使用的有效抗炎和免疫抑制剂。
内源性糖皮质激素的分泌有昼夜节律性,午夜时含量最低,清晨时含量最高。
此外机体在应激状态下,内源性糖皮质激素的分泌量会激增到平时的10 倍左右。
一、分类糖皮质激素类药物按其生物效应期分为短效、中效和长效激素。
短效激素由肾上腺合成和分泌,中、长效激素由人工合成。
糖皮质激素具有调节糖、脂肪、和蛋白质的生物合成和代谢、抑制免疫应答、抗炎、抗毒、抗休克作用等多种生理作用,分类不同,其各项生理作用的强弱也各有所侧重。
1.短效糖皮质激素包括:可的松、氢化可的松。
特点:天然激素,其抗炎效力弱,作用时间短,对HPA 轴危害较轻,不适于治疗慢性自身免疫性疾病,主要用于肾上腺皮质功能不全的替代治疗。
此外,盐皮质激素活性三者中最强,可以潴钠排钾,并通过增加肾小球滤过率和拮抗抗利尿素而利尿,过多容易引起水、电解质代谢异常。
2.中效糖皮质激素包括:泼尼松、泼尼松龙、甲泼尼龙、曲安奈德。
抗炎效果及半衰期居于三者之间,副作用比长效小,是临床上应用最广的一类糖皮质激素。
主要用于抗风湿病、自身免疫性疾病、免疫移植治疗等治疗。
3.长效糖皮质激素包括地塞米松、倍他米松等药。
特点:抗炎效力强,作用时间长,抗过敏、封闭等首选。
但对HPA 轴抑制明显,不适宜长疗程用药,只可作为临时性用药。
4. 等效剂量换算可的松25mg=氢化可的松20mg=泼尼松(强的松)5mg=泼尼松龙5mg=甲泼尼龙(甲强龙)4mg=曲安奈德4mg=倍他米松0.75mg=地塞米松0.75mg 。
常用:地塞米松0.75mg=强的松5mg=甲强龙4mg=氢化可的松20mg。
5.组织穿透能力比较穿透血脑屏障能力依次为:甲泼尼龙>地塞米松>氢化可的松;穿透胎盘屏障能力:地塞米松>甲泼尼龙>泼尼松。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
• 外部为肾上腺皮质
• 内部为肾上腺髓质
皮质类固醇的作用机理
细胞膜
皮质类固醇
皮质类固醇受体 炎症因子表达下降
抗炎分子表达增加
AP
皮质类固醇基因
基因 (DNA) 细胞核
AP=Actived Protein激活 蛋白
皮质激素的生理功能
糖皮质激素: 对糖,脂肪和蛋白质的代谢具有调节作用,提高机体 对各种不良刺激动抵抗力,但对电解质的影响较少
盐皮质激素: 维持机体的电解质平衡和体液容量起重要调节作用
肾上腺糖皮质激素的基本结构与构效关系
① C3、C20的酮基及C4-5的双键是保 持生理功能所必需;
②糖皮质激素的C17上有-OH;C11上 有=O或-OH;
③盐皮质激素的C17上无-OH;C11上 无=O或有O与C18相联;
④C1~2为双键以及C6引入-CH3则抗 炎作用增强、水盐代谢作用减弱;
类固醇的历史事件回顾
1952年,美国先灵公司开发出外用氢化可的松 ; 1954年,人工合成皮质类固醇问世,从此超过上百种皮质类固醇制剂
被用于临床; 1961年,Reichling & Kligman首次提出激素的隔日(间隔48小时)使
用,该方法的目的实际可能的保证抗炎作用,减少毒副作用; 1982由Lazarus 年首次报告急速的冲击治疗方法;用甲强龙静脉冲击
增加胃蛋白酶分泌,抑制成纤维细胞活力和粘液分泌
胃、十二指肠溃疡形成,出血、穿孔
对血液系统的影响
延长红细胞寿命,抑制红细胞被吞噬 促使骨髓中性粒细胞及单核细胞向外周释放,边缘池
向循环池转移 抑制骨髓嗜酸性粒细胞释放,加速该细胞破坏 抑制淋巴组织增生并溶解淋巴细胞,淋巴组织萎缩,
细胞减少 活跃巨核细胞,使血小板增高。
皮肤病中的应用,列举了皮肤科临床适应症和各种毒副作用并 开始外用氢化可的松取得了成功; 该报告划时代的改变了皮肤科医生对皮肤病的治疗策略,称之 为皮肤病治疗的一次革命性发展;
Stephen E W,Comprehensive Dermatologic Drug Therapy,3rd ed,Elsevier,USA,2013;143167;
利尿作用;
化学结构与醛固酮有类似,因而有部分盐皮质激素的潴 钠排钾作用
高血压、低血钾
对心血管系统的影响
提高心肌收缩功能,加速传导系统作用,抑制传导组织的炎性
反应,增加小血管对儿茶酚胺的敏感性——改善微循环
大剂量、长时间系统受用;
使心肌发生退行性变和损害 久用后使心肌收缩力下降
对消化系统的影响
对内分泌系统的影响
对下丘脑一垂体有抑制(负反馈)作用,CRH和 ACTH减少,肾上腺皮质分泌下降
肾上腺皮质萎缩, 应激状况易发生肾上腺危象
对中枢神经系统的影响
阻止内原性致热原——对体温调节中枢的作用 使颅内血管通透性降低——利于降低脑脊液压力和减 轻脑水肿. 海马、杏仁核和大脑有激素的特异受体, 增强中枢神经系统的兴奋性
糖皮质激素在皮肤科 的科学应用
肾上腺皮质的结构及分泌
球状带:盐皮质激素/醛固酮 束状带:糖皮质激素 / 氢化可的松 网状带:性激素
肾上腺皮质激素的生理激素 (CRF)
GCS
H
CRF
P
ACTH
脑垂体
分泌促肾上腺皮
质激素(ACTH)
A
肾上腺
• 位于肾脏的顶端
基因组效应
与胞浆受体结合,影响基因转录 任何治疗剂量都与基因组效应有关 在与胞浆受体结合后30分钟出现
泼尼松≤30mg/日,“剂量依赖性”显著 30mg~100mg,“剂量依赖性”越来越小 ≥100mg/日,“剂量依赖性”接近于零
非基因组效应
由生物膜介导 其效应在数秒或数分钟内出现 只有在浓度较高时产生
⑤C9引入-F,C16引入-CH3或-OH则 抗炎作用更强、水盐代谢作用更
弱
类固醇的历史事件回顾
1935年,Kandal描述了考的松这种化合物; 1948年,由美国Mayo Clinic 首先使用考的松和ACTH治疗类风
湿关节炎,发现了皮质类固醇的药学价值; 1950年,Hench 等首先报告了激素的药理效应和毒副作用; 1951美国医生Sulzberger报告了考的松和ACTH在一系列炎症性
增加尿钙排泻
低蛋白血症、皮肤变薄、肌肉萎缩、 儿童生长发育障碍、骨质疏松
对脂肪代谢的影响
动员脂库中脂肪分解 阻碍脂肪细胞摄取葡萄糖,抑制脂肪合成 血糖升高兴奋胰岛素分泌,促进机体某些部位的脂肪合成;
脂肪异常分布,产生皮质醇增多症的体态
对水盐代谢的影响
增加肾血流量和滤过率,对抗醛固酮和抗利尿激素
30~250mg/日, “剂量依赖性”最显著 大于250mg/日,“剂量依赖性”越来越小
不同糖皮质激素的基因 效应与非基因效应
25
20
15
10
5
0 genomic effects
对三大代谢,尤其是糖代谢有重要影响; 超生理量的糖皮质类固醇具有抗炎、抗毒、免疫
抑制等作用; 糖皮质类固醇分为天然及人工合成两类。
对糖代谢的影响
促进糖异生,对抗胰岛素,减少外周组织对糖的利 用;糖耐量减退
类固醇性糖尿病
对蛋白质代谢的影响
肝脏对氨基酸的摄取增加,外周组织对氨基酸的摄取减少——抑制 蛋白质合成,促使蛋白质分解,形成氮负平衡
兴奋、欣快、多食、肥胖、失眠 甚至精神症状
对皮肤的影响
皮肤创面不愈合 痤疮、毛囊炎 皮肤变薄 敏感皮肤
类固醇激素的作用
Robert MB, et al; The Adrenal Glands in Phtsiology, 883-919; 2004;4th ed,Mosby, USA,
治疗坏疽性脓皮病,系统性血管炎,系统性红斑狼疮,寻常型天疱疮 均可作为适应症。
Stephen E W,Comprehensive Dermatologic Drug Therapy,3rd ed,Elsevier,USA,2013;143-167;
皮质类固醇的特点
肾上腺皮质分泌多种激素,糖皮质类固醇是类固 醇中最主要的,由肾上腺皮质的束状带产生;
