缺血性脑梗死诊疗流程新
中国急性缺血性脑卒中诊治指南

中国急性缺血性脑卒中诊治指南2018 急性缺血性脑卒中(急性脑梗死)是最常见的卒中类型,占我国脑卒中的69.6%~70.8%。
急性期的时间划分尚不统一,一般指发病后2周内,轻型1周内,重型1个月内。
我国住院急性缺血性脑卒中患者发病后1个月内病死率约为2.3%~3.2%,3个月时病死率9%~9.6%,致死/残疾率为34.5%~37.1%,1年病死率14.4%~15.4%,致死/残疾率33.4%~33.8%。
急性缺血性脑卒中的处理包括早期诊治、早期预防再发(二级预防)和早期康复。
2015年4月中华医学会神经病学分会脑血管病学组发布了《中国急性缺血性脑卒中诊治指南2014》(以下简称《指南》),《指南》总结了截至2014年7月以前的研究进展和临床共识,对指导和规范我国急性缺血性脑卒中诊治起到了重要作用。
自《指南》发布以后,缺血性脑卒中的诊治方法有了新的进展,国内外指南也随之进行了更新或编写。
2015年5月,中华医学会神经病学分会神经血管介入协作组发布了《中国急性缺血性脑卒中早期血管内介入诊疗指南》,2015年10月美国心脏/卒中学会发布了《2015急性缺血性脑卒中早期血管内治疗指南更新》;2018年3月,美国心脏/卒中学会发布了《2018年急性缺血性脑卒中早期处理指南》。
基于此背景,中华医学会神经病学分会脑血管病学组组织编写组,结合国内外相关领域进展,对《指南》进行更新,以期体现急性缺血性脑卒中的最新诊治规范,指导临床医师工作。
修订原则与方法1.在循证医学原则指导下,参考世界卒中组织指南制定方法,根据2014版《指南》使用经验和新研究证据,结合国情和可操作性进行更新修订。
推荐强度和证据等级标准参考了国际指南和常用标准(表1)。
表1推荐强度与证据等级标准(包括治疗和诊断措施)推荐强度(分四级,I级最强级最弱)I级:基于A级证据或专家高度一致的共识II级:基于B级证据和专家共识Ⅲ级:基于c级证据和专家共识Ⅳ级:基于D级证据和专家共识治疗措施的证据等级(分四级,A级最高,D级最低)A级:基于多个随机对照试验的荟萃分析或系统评价;多个随机对照试验或1个样本量足够的随机对照试验(高质量)B级:基于至少1个较高质量的随机对照试验C级:基于未随机分组但设计良好的对照试验,或设计良好的队列研究或病例对照研究D级:基于无同期对照的系列病例分析或专家意见诊断措施的证据等级(分四级,A级最高,D级最低)A级:基于多个或1个样本量足够、采用了参考(金)标准、盲法评价的前瞻性队列研究(高质量)B级:基于至少1个前瞻性队列研究或设计良好的回顾性病例对照研究,采用了金标准和盲法评价(较高质量)C级:基于回顾性、非盲法评价的对照研究D级:基于无同期对照的系列病例分析或专家意见2.对每项治疗措施或临床问题,先进行当前研究证据的查询(文献检索至2018年6月)、归纳和分析评价,然后根据证据等级结合专家共识给出推荐意见。
缺血性脑卒中诊疗常规

内二科急性缺血性脑卒中诊疗指南急性缺血性脑卒中(脑梗死)是最常见的脑卒中类型,占全部脑卒中的60%-80%。
其急性期的时间划分尚不统一,一般指发病后2周内。
急性缺血性脑卒中的处理应强调早期诊断、早期治疗、早期康复和早期预防再发。
缺血性脑卒中是指由于脑的供血动脉(颈动脉和椎动脉)狭窄或闭塞、脑供血不足导致的脑组织坏死的总称。
有四种类型的脑缺血:短暂性脑缺血发作(TIA);可逆性神经功能障碍(RIND);进展性卒中(SIE);完全性卒中(CS)。
TIA无脑梗死存在,而RIND、SIE和CS有不同程度的脑梗死存在。
急性期诊断和治疗一、评估和诊断脑卒中的评估和诊断包括:病史和体征、影像学检查、实验室检查、疾病诊断和病因分型等。
(一)病史和体征1.病史采集:询问症状出现的时间最为重要。
其他包括神经症状发生及进展特征,心脑血管病危险因素,用药史、药物滥用、偏头痛、痫性发作、感染、创伤及妊娠史等。
2.一般体格检查和神经系统体检:评估气道、呼吸和循环功能后,立即进行一般体格检查和神经系统体检。
(二)脑病变和血管病变检查1.脑病变检查:(1)平扫CT:急诊平扫CT可准确识别绝大多数颅内出血,并帮助鉴别非血管性病变(如脑肿瘤),是疑似脑卒中患者首选的影像学检查方法。
(2)多模式CT:灌注CT可区别可逆性和不可逆性缺血,因此可识别缺血半暗带。
但其在指导急性脑梗死治疗方面的作用尚未肯定。
(3)标准MRI:标准MRI(T1加权、T2加权及质子相)在识别急性小梗死灶及后颅窝梗死方面明显优于平扫CT。
可识别亚临床梗死灶,无电离辐射,不需碘造影剂。
但有费用较高、检查时间长及患者本身的禁忌证(如有心脏起搏器、金属植入物或幽闭恐怖症)等局限。
2.血管病变检查:颅内、外血管病变检查有助于了解脑卒中的发病机制及病因,指导选择治疗方案。
常用检查包括颈动脉双功超声、经颅多普勒(TCD)、磁共振血管成像(MRA)、CT血管成像(CTA)和数字减影血管造影(DSA)等。
缺血性中风(脑梗塞)临床路径及优势病种诊疗方案

缺血性中风(脑梗塞)临床路径及优势病种诊疗方案一、诊断:(一)疾病诊断:1、中医诊断标准:参照中华人民共和国中医药行业标准《中医病证诊断疗效标准》,中国中医药管理局印发。
主要症状:偏瘫、神识昏蒙,言语謇涩或不语,偏身感觉异常,口舌歪斜。
次要症状:头痛,眩晕,瞳神变化,饮水发呛,目偏不瞬,共济失调。
急性起病,发病前多有诱因,常有先兆症状。
发病年龄多在40岁以上。
具备2个主症以上,或1个主症、2个次症,结合起病、诱因、先兆症状、年龄即可确诊;不具备上述条件,结合影像学检查结果亦可确诊。
2、西医诊断标准:参照人民卫生出版社第五版《神经病学》关于脑梗死的诊断标准。
(二)疾病分期:1、急性期:发病2周以内。
2、恢复期:发病2周至6个月。
3、后遗症期:发病6个月以后。
(三)病类诊断:1、中经络:缺血中风无意识障碍者。
2、中脏腑:缺血中风有意识障碍者。
(四)证候诊断:1、中脏腑:(1)痰蒙清窍证:意识障碍、半身不遂,口舌歪斜,言语謇涩或不语,痰鸣漉漉,面白唇暗,肢体瘫软,手足不温,静卧不烦,二便自遗,舌质紫暗,苔白腻,脉沉滑缓。
(2)痰热内闭证:意识障碍、半身不遂,口舌歪斜,言语謇塞或不语,鼻鼾痰鸣,或肢体拘急,或躁扰不宁,或身热,或口臭,或抽搐,或呕血,舌质红、舌苔黄腻,脉弦滑数。
(3) 元气败脱证:昏愦不知,目合口开,四肢松懈瘫软,肢冷汗多,二便自遗,舌卷缩,舌质紫暗,苔白腻,脉微欲绝。
2、中经络:(1)风火上扰(风阳上扰)证:眩晕头痛,面红耳赤,口苦咽干,心烦易怒,尿赤便干,舌质红绛,舌苔黄腻而干,脉弦数。
(2)风痰阻络(风痰瘀血、痹阻脉络)证:头晕目眩,痰多而粘,舌质暗淡,舌苔薄白或白腻,脉弦滑。
(3)痰热腑实证:腹胀便干便秘,头痛目眩,咯痰或痰多,舌质暗红,苔黄腻,脉弦滑或偏瘫侧弦滑而大。
(4)阴虚风动(肝肾阴虚、瘀血阻络)证:眩晕耳鸣,手足心热,咽干口燥,舌质暗红而体瘦,少苔或无苔,脉弦细数。
(5)气虚血瘀证:面色晄白,气短乏力,口角流涎,自汗出,心悸便溏,手足肿胀,舌质暗淡,舌苔白腻,有齿痕,脉沉细。
2.04 缺血性脑卒中静脉溶栓治疗流程
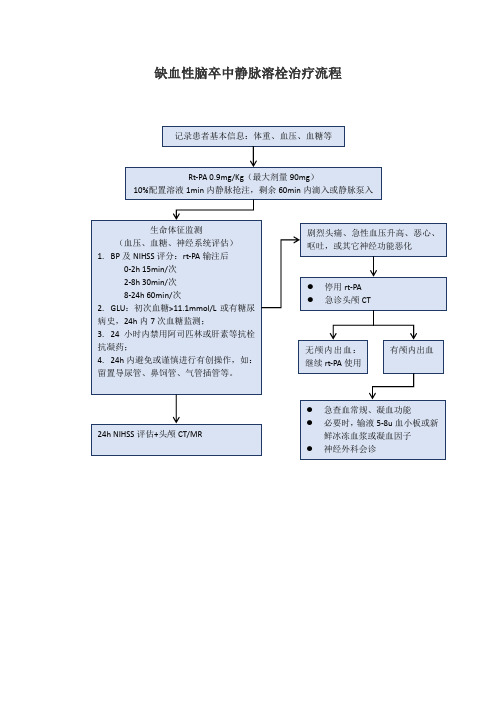
缺血性脑卒中静脉溶栓治疗流程东莞市大朗医院神经内科急性脑梗死溶栓治疗规范一、医疗流程(一)神经科医生初步检查临床初步确认脑卒中,送往急诊CT,示未见脑出血,进行溶栓适应症及禁忌症表格的填写。
如患者家属有溶栓意愿,通知护理人员准备溶栓,启动溶栓流程。
(二)急查指尖血糖、血常规、血电解质、肾功、凝血功能、D-二聚体,行心电图检查,进行NIHSS评分、格拉斯哥评分。
(三)向患者家属交代病情,告知患者及家属患者或家属了解溶栓治疗是目前唯一有效的急性期治疗药物,是全世界各国普遍采用的标准治疗。
每治疗100例约32例获益,3例出现出血,或溶栓治疗使患者获益的可能是受害的可能的10倍,但单个个体溶栓治疗的获益尚不能准确的预测。
治疗越早,利弊比越好,要求患者家属尽快做出决定(每分钟死亡190万个神经元细胞)。
(四)让患者家属签署静脉溶栓知情同意书。
如患者或家属拒绝溶栓,签署拒绝溶栓协议书。
(五)根据患者体重算出阿替普酶剂量,按照0.9mg/Kg计算。
(六)核对患者所有检查及化验报告、确认血压值、血糖值是否适合溶栓。
若血糖高,静脉应用胰岛素尽快将血糖水平控制在8mmol/L以下。
溶栓过程中或溶栓后——维持血压低于180/105mmHg。
如果发现2次或持续性收缩压大于185 mmHg或舒张压大于大于110 mmHg (血压检查间隔至少10分钟),则给予乌拉地尔25mg缓慢静注。
如果血压仍大于185/110 mmHg,可重复给药(至少间隔5分钟)。
最大总剂量不超过50mg。
在静脉注射后,为维持其降压效果,可持续静脉点滴。
液体按以下方法配置:通常将250mg乌拉地尔加入静脉输液中,如用输液泵,将20ml注射液(=100mg乌拉地尔)加入输液泵中,再稀释至50ml。
静脉输液的最大药物浓度是4mg/ml乌拉地尔,输液速度根据患者的血压酌情调整。
初始输液速度可达2mg/分,维持给药速度为9mg/小时。
(七)抽出溶栓总剂量10%的阿替普酶在1分钟内静推,其余药物在1小时内静脉泵入完毕。
神经内科缺血性脑卒中诊疗规范
包括康复治疗及脑血管病二级预防。
2.5脑保护治疗:
神经保护剂:包括胞二磷胆碱及依达拉奉等;亚低温缺血性脑梗死最初的24-48小时之内,水肿的高峰期为发病后的3-5天,大面积脑梗死有明显颅内压升高,应进行脱水降颅压治疗。常用药物有甘露醇、甘油果糖及速尿。
2.7手术治疗:
对大面积脑梗死,以及小脑梗死患者,酌情去骨瓣减压术。
2.1.5肺炎的处理:
采用仰卧位,平躺时头应偏向一侧,防舌后坠和分泌物阻塞呼吸道。勤翻身拍背,促进痰液排出。并发肺炎者,呼吸支持及抗生素治疗,药物敏感试验有助抗生素的选择。如果存在严重低氧血症或二氧化碳潴留,则气管插管和辅助通气。
2.1.6上消化道出血的处理:
包括:胃内灌洗,使用去甲肾上腺素、凝血酶、立止血、云南白药及生长抑素等药物;使用制酸止血药物如泮托拉唑、奥美拉唑等;防治休克,补充血容量,必要时输血治疗。
2.1.8心脏损伤的处理:
脑卒中患者可并发脑心综合征,表现为心肌缺血、心律失常及心力衰竭等,应密切观察心脏情况,并进行必要的处理。
2.2抗凝治疗:
对缺血性脑卒中病因为心源性脑栓塞患者,给予低分子肝素抗凝,或口服华法林,维持INR2-3。对缺血性脑卒中病因为大动脉粥样硬化患者,除频繁栓子脱落引起的脑卒中有效外,不推荐使用抗凝治疗。
2.1.7水电解质紊乱的处理:
血钾2.7-3.5mmol/L时,采用口服补钾,血钾低于2.7mmol/L时,口服补钾同时,应静脉补钾。低钠血症者,应据不同病因分别治疗,补盐速度限制在0.7mEq(L.h),每天不超过20mEq/L,以免引起脑桥中央髓鞘溶解症。高钠血症者,限制钠盐的摄入,严重的可输注5%葡萄糖。
2.1.3调控血糖:
脑卒中患者合并糖尿病时,或当患者应激性血糖升高大于11.1mmol/L时,立即胰岛素治疗,将血糖控制在8.3mmol/L以下,但需防止低血糖发生。
急性缺血性脑卒中的诊治.

第40页
动脉溶栓
发病6h内由大脑中动脉闭塞造成严重脑卒中且不 适合静脉溶栓患者,经过严格选择后可在有条件 医院进行动脉溶栓(Ⅱ级推荐,B 级证据)。
发病24h内由后循环动脉闭塞造成严重脑卒中且不 适合静脉溶栓患者,经过严格选择后可在有条件 单位进行动脉溶栓(Ⅲ级推荐,C 级证据)。
急性缺血性脑卒中的诊治.
(3)有高血压病史且正在服用降压药者,如病情平稳,可于 脑卒中24h后开始恢复使用降压药品。
急性缺血性脑卒中的诊治.
第33页
脑卒中后低血压患者应主动寻找和处理原因,必 要时可采取扩容升压办法。
低血压增加预后不良可能性
低血压原因应该查明,潜在原因是主动脉夹层, 低血容量,失血,心输出量降低,继发心脏缺血 或心律失常
按解剖部位分为大脑梗塞、小脑梗塞及脑干梗塞,其中大脑梗塞
有可分为:
1. 大梗塞:超出一个脑叶,5cm以上。 2. 中梗塞:小于一个脑叶,3.1 ~ 5cm。 3. 小梗塞:1.6 ~ 3cm。 4. 腔隙梗塞:2cm以下。 5. 多发性梗塞:多个中、小及腔隙梗塞。
急性缺血性脑卒中的诊治.
第26页
各型脑梗死治疗
影像学改变;
E.患者或家眷签署知情同意书。
急性缺血性脑卒中的诊治.
第37页
②禁忌证:A.既往有颅内出血,包含可疑蛛网膜下腔出
血;近3个月有头颅外伤史;近3周内有胃肠或泌尿系统出 血;近2周内进行过大外科手术;近1周内有在不易压迫止 血部位动脉穿刺。B.近3个月内有脑梗死或心肌梗死史, 但不包含陈旧小腔隙梗死而未遗留神经功效体征。C.严 重心、肝、肾功效不全或严重糖尿病患者。D.体检发觉 有活动性出血或外伤(如骨折)证据。E.已口服抗凝药, 且INR>1.5; 48h内接收过肝素治疗(APTT超出正常范围)。 F.血小板计数低于100×109/L,血糖<2.7mmol/L。G.血 压:收缩压> 180 mmhg,或舒张压>100 mmhg。H,妊娠。 I.不合作。
急性缺血性卒中急诊处理流程

急性缺血性卒中急诊处理SOP到院内急诊时,激活急诊卒中单元,神经科医师一起尽快采集病史、完成必要的检查、评估、作出正确诊断、及时进行抢救或收住院治疗。
从入院后完成评估到明确诊断开始用药治疗的时间应控制在一小时之内(急诊脑卒中黄金一小时救治)。
一、诊断(一)病史采集和体格检查,尽快进行病史采集和体格检查(如院前急救已完善,本步骤可酌情减少),以免延误治疗时间窗。
1、临床病史:仍然是诊断的重要依据。
典型者是突然发病,迅速进展的脑部受损的征象,如意识障碍、局灶体征。
2、神经系统检查:重点是发现脑部受损征象,如偏瘫、失语、意识障碍、颅内高压、脑膜刺激征等。
同时应排除其他系统疾病,并进行神经功能缺损NIHSS评估。
(二)诊断分析步骤1、是卒中还是其他疾病:重视发病形式、发病时间,同时注意排除脑外伤、中毒、癫痫后状态、瘤卒中、高血压脑病、低血糖昏迷、高血糖昏迷、脑部炎症以及躯体重要脏器功能严重障碍引起的脑部病变。
2、是哪一类型的卒中:是出血性还是缺血性卒中,根据起病方式、临床表现结合必要的影像学检查来确定。
除非有其他原因不能检查或患者条件不允许搬动,所有疑为卒中的患者都应尽快进行头部影像学(CT/MRI)检查,观察有无脑梗死、脑出血或蛛网膜下腔出血。
3、缺血性脑卒中患者是否适合溶栓治疗:发病时间是否在小时或6小时内,有无溶栓适应证,进行溶栓之前必须进行相应的影像学(CT/MRI)检查后反复评估溶栓指征。
4、检查项目汇总所有患者:头颅CT或MRI、血糖、血清电解质、血液生化、心电图、心肌酶学标记物、血常规、凝血常规;部分患者:肝功能、氧饱和度、毒理学筛查、血液酒精水平、妊娠实验、动脉血气分析、胸片、腰穿、脑电图。
以上检查项目尽量在进行溶栓术前得到检验报告。
但不能为了等待实验室检查项目而延误溶栓时间。
二、处理(一)基本生命支持1、气道和呼吸(1)确保患者的气道通畅:有明显呼吸困难、窒息时,可采用气管插管或机械通气以保障通气。
最新脑梗塞临床路径

脑梗死(急性期)治疗临床路径(第一天):一、急性脑梗塞非溶栓治疗临床路径标准住院流程(一)适用对象:第一诊断为第一诊断为脑梗死(ICD10:I63.9)(二)诊断依据。
根据《临床诊疗指南-神经病学分册》(中华医学会编著,人民卫生出版社)1.临床表现:急性起病,出现神经系统受损的局灶症状和体征者,伴或不伴头晕头痛、意识障碍等。
2.头颅CT排除肿瘤脑内出血改变。
3.临床排除糖尿病、中毒等全身性疾病或颅内炎症、变性疾病所致神经系统损害。
(三)选择治疗方案的依据。
根据《临床诊疗指南-神经病学分册》(中华医学会编著,人民卫生出版社)1.一般治疗:低盐低脂饮食,维持生命体征和内环境稳定,根据病情选择运动处方。
2.调控血压。
3.改善脑循环、脑保护、抗自由基、抗血小板、调节血脂,必要时抗凝治疗。
4.治疗高血压、糖尿病、冠心病等原发病。
5.防治并发症。
6.根据病情需要决定是否吸氧。
7.早期康复治疗。
(四)临床路径标准住院日为8-21天。
(五)进入路径标准。
1.第一诊断必须符合脑梗死(ICD10:I63.9)疾病编码。
2.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
3.第一诊断不符合或患者及家人不配合而要求转诊者及溶栓治疗者不入本路径。
(六)住院后检查的项目。
1.必需检查的项目:(1)血常规、尿常规;(2)肝肾功能、电解质、血糖、血脂、心肌酶谱、凝血功能、C-PR;(3)头颅CT 、胸片、心电图。
2.根据具体情况可选择的检查项目:头颅MRI,MRA或DSA。
(七)选择治疗及用药。
1.脱水药物:甘露醇、甘油果糖、速尿等(根据病情决定)。
2.降压药物:按照《中国脑血管病防治指南》执行。
3.改善脑循环、脑保护、抗自由基、抗血小板、调节血脂,必要时抗凝治疗。
4.缓泻药。
5.纠正水、电解质紊乱药物。
6.根据病情需要决定是否康复治疗。
(八)监测神经功能和生命体征。
1.生命体征监测。
中国急性缺血性脑卒中诊治指南

中国急性缺血性脑卒中诊治指南一、本文概述《中国急性缺血性脑卒中诊治指南》是一份全面且权威的医学指南,旨在为临床医生提供关于急性缺血性脑卒中的诊断、治疗和管理的专业建议。
急性缺血性脑卒中,又称为急性脑梗死,是一种由于脑部血管突然阻塞导致脑部血液供应不足,进而引发脑组织缺血坏死的严重神经系统疾病。
该疾病发病急、进展快,需要及时、准确的诊断和治疗,以最大限度地减少脑组织损伤,提高患者的生存率和生活质量。
本指南的制定基于国内外最新的医学研究成果和临床实践经验,结合我国的实际情况,旨在为临床医生提供一套科学、实用、操作性强的诊治规范。
本指南涵盖了急性缺血性脑卒中的流行病学、病理生理学、临床表现、诊断方法、治疗策略以及康复管理等多个方面,旨在帮助医生全面了解并掌握该疾病的诊治要点,提高诊疗水平,为患者提供更为精准、高效的治疗方案。
本指南也强调了多学科协作在急性缺血性脑卒中诊治中的重要性,提倡建立跨学科的医疗团队,共同为患者提供全面、系统的医疗服务。
希望通过本指南的推广和应用,能够推动我国急性缺血性脑卒中诊治水平的整体提升,为更多患者带来福音。
二、流行病学与病因学急性缺血性脑卒中(Acute Ischemic Stroke,S)是危害人类健康的主要疾病之一,具有高发病率、高致残率、高复发率和高死亡率等特点。
近年来,随着我国人口老龄化和生活方式的改变,S的发病率和死亡率呈上升趋势,已成为严重的公共卫生问题。
流行病学研究显示,我国AIS的发病率和死亡率均存在明显的地域和人群差异。
北方地区的发病率和死亡率相对较高,而南方地区相对较低。
同时,城乡之间的差异也较为显著,农村地区的发病率和死亡率均高于城市地区。
AIS的发病率和死亡率还与年龄、性别、高血压、糖尿病、吸烟、饮酒等多种因素有关。
病因学方面,S的主要病因是动脉粥样硬化和血栓形成。
动脉粥样硬化是引起血管狭窄和闭塞的主要原因,导致脑部供血不足,最终引发S。
血栓形成则是指血液中的凝血因子在血管内部形成血栓,阻塞血管,导致脑部缺血。
缺血性脑卒中-脑梗死急诊诊疗流程-主任修改版
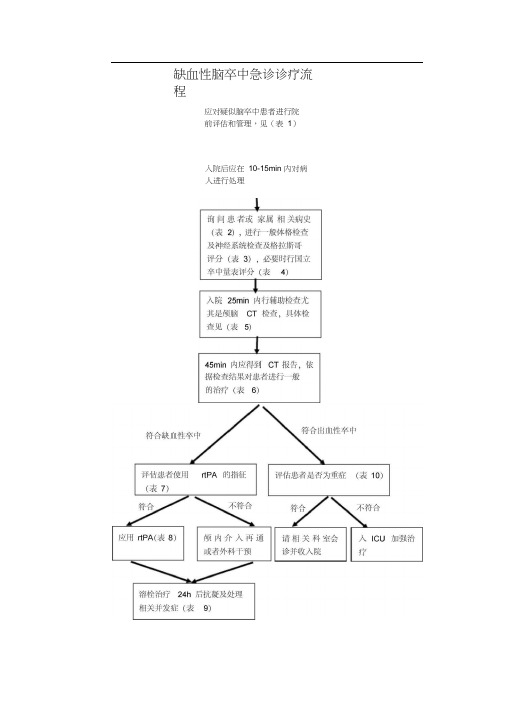
缺血性脑卒中急诊诊疗流程应对疑似脑卒中患者进行院前评估和管理,见(表1)入院后应在10-15min 内对病人进行处理表 1 疑似卒中患者的院前评估和管理推荐 通畅和管理气道、呼吸和循环 启动心脏监测 吸氧,保持氧饱和度> 94% 建立静脉通道 测定血糖并给予相应治疗确定发病时间或最后看起来正常的时间, 获得家庭联系信息,最好是手机号 通知院内急诊室准备接收卒中患者不推荐不要降血压,除非病情需要避免给予过量静脉输液 避免给予非低血糖患者含糖液体,不要经 口给药 不要因为院前处理而延误转运表 2 卒中的鉴别诊断要点没有脑神经异常,神经学表现不符合血管 分布,查体不符 痫性发作史, 有目击的痫性发作 , 发作后期 糖尿病史 , 血糖低 , 意识水平下降 类似事件的病史 , 前驱先兆,头痛 头痛 , 谵妄, 血压显著升高 , 脑水肿,痫性 发作 酗酒史,共济失调,眼肌麻痹,意识模糊 药物滥用史,心内膜炎,医用装置植入伴 发热 症状逐渐加重,其他原发性恶性病变,以 痫性发作起病 锂盐、苯妥英、卡马西平心因性疾病 痫性发作 低血糖有先兆的偏头痛(复杂性偏头痛) 高血压脑病Wernicke 脑病中枢神经系统脓肿 中枢神经系统肿瘤 药物中毒表 3 格拉斯哥昏迷量表检查项目反应和评分睁眼反应 4 分-自然睁眼3 分-呼唤会睁眼2 分-疼痛刺激睁眼1 分-无睁眼反应言语反应5 分-正常交谈4 分-言语错乱3 分-只能发出单个词2 分-只能发音1 分-无发音运动反应 6 分-按吩咐动作5 分-对刺激疼痛定位4 分-对疼痛刺激有躲闪反应3 分-对疼痛刺激有屈曲2 分-对疼痛刺激有伸展1 分-无反应格拉斯哥昏迷评分法最高分为15 分,表示意识清楚;12-14 分为轻度意识障碍;9-11分为中度意识障碍;8 分以下为昏迷;分数越低则意识障碍越重。
选评判时的最好反应计分。
表 4 国立健康研究院卒中量表检查项目名称反应和评分1A意识水平0—清醒1—嗜睡2—昏睡3—昏迷/ 无反应1B定向力提问0—回答都正确1—一个回答正确2—回答都不正确1C指令反应(2 个指令)0—两个任务执行正确1—一个任务执行正确2—都不执行2凝视0—水平运动正常1—部分凝视麻痹2—完全凝视麻痹3视野0—无视野缺损1—部分偏盲2—完全偏盲3—双侧偏盲4面部运动0—正常1—轻微面肌无力2—部分面肌无力3—完全单侧面瘫5运动功能(臂)a. 左b. 右0—无漂移1—不到5 秒即漂移2—不到10 秒即落下3—不能对抗重力4—不能活动6运动功能(腿)a. 左b. 右0—无漂移1—不到5 秒即漂移2—不到5 秒即落下3—不能对抗重力4—不能活动7共济失调0—无共济失调1—一个肢体共济失调2—两个肢体共济失调8感觉0—无感觉缺失1—轻度感觉缺失2—重度感觉缺失9语言0—正常1—轻度失语2—重度失语3—缄默或完全失语10发音0—正常1—轻度构音障碍2—重度构音障碍11消退或忽视0—无1—轻度(丧失一种感觉形态)2—重度(丧失两种感觉形态)表 5 疑似急性缺血性卒中患者的常用检查平扫脑CT 或脑MRI血糖氧饱和度血清电解质/ 肾功全血计数,包括血小板计数心肌缺血标志物凝血酶原时间/国际标准化比率(INR )活化部分凝血激酶时间心电图颅内及颅外血管成像凝血酶时间(TT )和/或蛇静脉酶凝结时间(ECT)(如果怀疑患者正在服用直接凝血酶抑制剂或直接因子Ⅹ a 抑制剂)肝功毒理学筛查血液酒精水平妊娠试验动脉血气(如果怀疑缺氧)胸部X 线(如果怀疑肺病)腰穿(如果怀疑蛛网膜下腔出血而CT 未见到血)脑电图(如果怀疑痫性发作)表 6 急性并发症的一般治疗A.气道、通气支持及氧疗1. 低氧2. 患者体位和监测3. 氧疗B. 体温1.发热2.低体温C. 心脏监测D. 血压1.高血压2.低血压E.静脉补液F.血糖1.低血糖2.高血糖表7 应用rtPA 的纳入及排除条件入选标准(3 小时内应用)诊断为缺血性卒中,有可测的神经功能缺损。
缺血性脑梗死诊疗流程新

CT与MRI在脑卒中超急性期的作用
尽管相对CT而言,MRI在脑卒中的诊断上有很大优势,但对多数起病3小时内的病人CT与MRI的作用可能相同。 1. CT平扫在排除脑出血和类似卒中的病变后,可帮助决定是否行溶栓治疗 2. MRI在脑卒中急性评估中对以下病例有作用: a)对脑卒中诊断不明确的病人 b)对既往有脑卒中史,此次卒中复发或同侧症状加重的病人 c)对脑卒中伴癫痫发作的病人 d)对有局灶功能缺损伴代谢紊乱,如血糖<50mg/dl或>300mg/dl的病人 e)对TIA或神经症状快速好转的病人
蔓光呐本洁种宅椭完滩氧嚏支的在扒球棚谤烷桔初紧谴龋霓瓢钦刮褪恨垮缺血性脑梗死诊疗流程新缺血性脑梗死诊疗流程新
卒中接诊救治流程
铣擦丫樱毒为祭访设棱蚕钮迸浸颊鼓藤凭竟努庞颠康仅赶吞运纸剩妓尊粟缺血性脑梗死诊疗流程新缺血性脑梗死诊疗流程新
传统TIA定义 众多研究发现,此TIA定义下,30%-50%已经有DWI病灶 更新TIA定义 The TIA working Group N Engl J Med 2002:30(11):2502
捣鸿硝味控过恤冷润稠弄拎箔柯蚂雇蹿逆读氟庙同闭抹斡矿倦鹰凶宿徘沃缺血性脑梗死诊疗流程新缺血性脑梗死诊疗流程新
TIA与卒中
卒中前存在TIA发作的几率:7-40%? Northern Manhattan stroke study 8.7%在卒中前30天内,其中41%在1小时内 Harvard Stroke Registry/NINDS/Stroke Date Bank 50%的动脉硬化血栓性卒中发生前有TIA史 RCT研究中(UK TIA Aspirin Trial、European Carotid Surgery Trial) 17%(卒中当日)、43%(卒中前7天内)
缺血性脑血管病急性期的诊断、治疗流程和住院患者组织化管理

狭窄≥ 50% 或<50%但有易损斑块
大动脉粥样硬化
心源性
直径<2.0
小动脉闭塞
其他病因
病因不明
肯定 很可能
可能
肯定 很可能
可能
肯定 很可能
可能
肯定 很可能
可能
无确定病因 难分类病因
诊断 依据
临床表现 不强调皮层损害,但仍保留腔梗症状
梗死灶影像 增加了大动脉粥样硬化中分水岭梗 死和多发微小梗死的意义
小结
分析1993年-2009年病因分型的演变趋 势
越来越强调辅助检查的重要性,而弱化临床 表现
动脉狭窄很重要,斑块的易损性也越来越受 重视,在血管检查中,从只是关心狭窄程度 发展到同时关心斑块的易损性
小结
强调了穿支动脉区梗死在动脉粥样硬化 性梗死中的重要性
腔梗的概念被淡化,采用穿支动脉孤立 梗死灶,不强调直径
卒中在我国每年有高达150万—200万新发病例。平均每12秒钟就有一人 发生卒中,每21秒钟就有一人死于卒中,
院前处理
关键:
迅速识别疑似脑卒中患者 尽快送到医院 !!!
一 院前脑卒中的识别
突然出现以下症状应考虑脑卒中的可能:
①一侧肢体(伴或不伴面部)无力或麻木; ②一侧面部麻木或口角歪斜; ③说话不清或理解语言困难; ④双眼向一侧凝视; ⑤一侧或双眼视力丧失或模糊; ⑥眩晕伴呕吐; ⑦既往少见的严重头痛、呕吐; ⑧意识障碍或抽搐。
(一)病史和体征
1 病史采集:
症状出现的时间 其他症状发生及进展特征 心脑血管病危险因素 用药史、药物滥用 偏头痛、癎性发作、感染 创伤及妊娠史等
(一)病史和体征
2.一般体格检查与神经系统体检:
评估气道、呼吸和循环功能后 立即进行体格检查: 一般体格检查 神经系统体检
急性缺血性脑梗死 4.5 小时内静脉溶栓治疗临床路径与表单(2020年版)

急性缺血性脑梗死4.5小时内静脉溶栓治疗临床路径(2020年版)一、适用对象第一诊断为急性缺血性脑梗死(ICD-10:I63)。
4.5小时内采取静脉溶栓治疗(ICD-9-CM-3:99.10)二、诊断依据根据《中国急性缺血性脑卒中诊治指南2014》(中华医学会神经病学分会脑血管病学组制定,中华神经科杂志;2015;48:246-257)1. 急性起病;2. 局灶神经功能缺损(一侧面部或肢体无力或麻木,语言障碍等),少数为全面神经功能缺损;3. 症状或体征持续时间不限(当影像学显示有责任缺血性病灶时),或持续24 h以上(当缺乏影像学责任病灶时);4. 排除非血管性病因;5. 头部CT/MRI排除脑出血。
三、治疗方案选择《中国急性缺血性脑卒中诊治指南2014》(中华医学会神经病学分会脑血管病学组制定,中华神经科杂志;2015;48:246-257)四、标准住院天数≤7天五、进入路径标准1. 第一诊断必须符合急性缺血性脑梗死疾病编码(ICD-10:I63)。
2. 当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
六、住院检查项目(一)必需检查的项目:1.三大常规、肝功能、肾功能、电解质、血糖、血脂、凝血功能、感染性疾病筛查(乙肝、丙肝、梅毒、艾滋病等)2.12导联心电图;3.头部CT。
(二)根据患者情况可选择检查项目:1. 胸部X线平片、头颅磁共振血管造影(MRA)、头颈CT 血管造影(CTA)、CT灌注成像(CTP)、数字减影血管造影(DSA);2. 经颅多普勒超声(TCD)及发泡试验、颈部动脉血管超声、心脏彩超、超声心动图、动态心电监测、腹部B超;3.自身免疫抗体[抗核抗体(ANA)、可提取性核抗原(ENA)、抗中性粒细胞浆抗体(ANCA)等;4.红细胞沉降率、同型半胱氨酸,纤维蛋白原水平、抗心磷脂抗体、维生素B12、叶酸。
七、选择用药根据《中国急性缺血性脑卒中诊治指南2014》,结合患者具体情况选择治疗药物。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
• 常规血液检查(全血计数、电解质、凝血功能和空腹血脂 谱)对可疑TIA患者的评估是合理的(class Ⅱa ,LOE B)。
非溶栓病人的急诊后医疗管理 收入急性卒中监护病房/心脏监护
神经功能和生命体征检查 治疗:
SBP>220mmHg 或DBP>120mmHg 或 MAP>130mmHg的高血压 继续抗血栓形成治疗或抗凝治疗
其他急诊后的医疗管理(最初的24~48小时)
• 传统TIA定义
众多研究发现,此TIA1定9义6下5突,功30然%能-5出0障%已现碍经的有,DW血症I病管灶状源持性续的时局间灶<性24神h 经
治疗SBP>185或DBP>110mmHg的高血压 开始静脉内补液(开通静脉通道) 治疗高热(>37.5℃) 治疗低血糖(<50mg/dl)或高血糖(>400mg/dl) 治疗缺氧及低血压
急诊头颅CT或者MRI
血管功能评价 评价血脂水平 心脏超声
抗栓或抗凝治疗
3小时内: tPA溶栓 3~6
小时: 尿激酶溶栓
卒中接诊救治流程
否
是否存在神经功能缺失
症状是否提示TIA 是
有无卒中高危因素素
ABCD评分
评价(应与干预同时进行)45min内完成 回顾病史,检查神经功能和生命体征
急诊血常规、生化、凝血谱、肌钙蛋白 急诊心电图 急诊头颅CT平扫或MRI 简单心脏评估 基线NIHSS评分
是
干预(应与评价同时进行) 与患者/家属进行沟通
缺血性脑血管病诊治流程
神经内科
• 卒中接诊流程 • 按照卒中接诊流程 • 神经功能缺损NIHSS评估 • 完成头颅CT/MRI、血常规、急诊生化、凝血功能检查心电图检 查
• 静脉应用组织纤溶酶原激活剂(t-PA)或尿激酶应用的评估和治疗 • 入院48小时内抗血小板治疗 • 评价吞咽困难 • 评价血脂水平和管理 • 住院一周内接受血管功能评价 • 预防深静脉血栓(DVT) • 康复评价与实施 • 为患者提供戒烟咨询和脑梗死的健康教育 • 出院时使用阿司匹林或氯吡格雷 • 出院时伴有房颤患者的口服抗凝剂(如华法令)治疗 • 平均住院日/住院费用
• 如果TIA患者在发病72h内而且合并以下任何一种情况,那 么住院治疗是合理的:
a. ABCD2评分≥3分(class Ⅱa ,LOE C) b. ABCD2评分0-2分,而且作为门诊患者不能确保在2天内诊断明确(class Ⅱ
a ,LOE C) c. ABCD2评分0-2分,而且其他证据表明该患者的事件是由局部缺血导致(cl
• 颅外血管的最初评估可能包括以下任何一种:CUS/TCD、 MRA、或CTA,取决于当地的可利用资源、专家意见以及 患者的特征(class Ⅱa ,LOE B)。
• 如果在动脉内膜切除术之前只有非侵袭性检查,那么寻求 2个一致的非侵袭性检查结果是合理的;否则应该考虑导 管造影术(class Ⅱa ,LOE B)。
更新TIA定义
The TIA working由Gro于up 脑N En或gl J M视ed网200膜2:30局(11)灶:250性2 缺血引起的短 2002性神经功能缺损发作,典型临床症状 续时间<1h,且无急性脑梗死的证据
TIA与卒中
• 卒中前存在TIA发作的几率:7-40%?
• Northern Manhattan stroke study
• 8.7%在卒中前30天内,其中41%在1小时内
• Harvard Stroke Registry/NINDS/Stroke Date Bank
• 50%的动脉硬化血栓性卒中发生前有TIA史
• RCT研究中(UK TIA Aspirin Trial、European Carotid Surgery Trial)
• 斑块特征和MES的探查作用尚无定论(class Ⅱb ,LOE B) 。
• TIA 后应该尽早进行ECG (class Ⅰ ,LOE B)。长时间的心 脏监测(院内远距监测或Holter)对初始脑影像学和心电 图检查后仍不能明确病因的患者是有用的(class Ⅱa ,LOE B)。
TIA 评估的Ⅱ类推荐
1分
糖尿病
1分
1.Rothwell PM. Lancet 2005;366:29. 2.Bray JE. Emerg Med
• 17%(卒中当日)、43%(卒中前7天内)
TIA 评估的Ⅰ类推荐
• TIA 患者应该优先推荐在症状发生24h内进行神经影像学评 估,MRI包括DWI是优先推荐的脑影像学诊断方法,如果 不能进行MRI,应该完善头颅CT检查(class Ⅰ ,LOE B)
• 应该常规进行非侵袭性的头颈部血管影像学检查,作为可 疑TIA患者评估的一部分(class Ⅰ ,LOE A)
• 非侵袭性的颅内血管检查对排除颅内狭窄是可靠的(class Ⅰ ,LOE A)且当发现颅内狭窄-闭塞病变时改变治疗是合理 的。对于非侵袭性检查发现的异常病变需要通过导管造影 来准确诊断颅内狭窄的存在和程度。
• 可疑TIA患者应该在发病后尽早评估(class Ⅰ ,LOE B)
TIA 评估的Ⅱ类推荐
ass Ⅱa ,LOE C)
加利福尼亚评分-ABCD-ABCD2
ABCD2:总分7分
A: 年龄大于60岁
1分
B: TIA发作后的
首次收缩压大于≥140 mm Hg
1分
或舒张压≥90 mm Hg
C: 单侧肌无力
2分
言语损伤而不伴有肌无力
1分
D: TIA症状持续时间≥60 分钟
2分
如果10–59 分钟
是 患者符合溶栓标准,无禁忌症,症状<6小时
否 记录原因
如无禁忌开始Biblioteka 栓治疗或抗凝治疗溶栓病人的急诊后医疗管理 收入 NICU或急性卒中监护病房/心脏监护
进行神经功能和生命体征检查 治疗:SBP>180mmHg或DBP>105mmHg 的高血压 警惕出血
监测是否有中枢神经系统出血 溶栓24h后开始抗血栓形成治疗或抗凝治疗(低分子 肝素 )
