股骨头坏死的分型
股骨头坏死的分期和治疗手段

股骨头坏死的分期和治疗手段股骨头坏死是一种常见的髋关节疾病,临床上常常根据股骨头坏死的病程、病变程度和病变部位进行分期。
常见的分期方法包括法国学派(Ficat)分期、Steinberg分期和ARCO分期。
Ficat分期:Ficat分期是股骨头坏死最早的分期方法,根据X线和CT等影像学表现,将股骨头坏死分为四期。
Ⅰ期:股骨头坏死前期,无症状或轻微症状,X线检查正常。
Ⅱ期:股骨头坏死早期,轻度疼痛,X线检查出现局部硬化和骨小梁消失。
Ⅲ期:股骨头坏死中期,疼痛加重,X线检查出现股骨头塌陷、骨质疏松和关节间隙变窄。
Ⅳ期:股骨头坏死晚期,疼痛严重,X线检查出现骨性关节炎、关节破坏和骨性强直。
Steinberg分期:Steinberg分期主要依据股骨头坏死的病变程度和病变部位,将股骨头坏死分为五期。
Ⅰ期:股骨头坏死前期,症状轻微,影像学表现未见异常。
Ⅱ期:股骨头坏死初期,症状轻度,影像学表现股骨头局限性骨质疏松或骨小梁消失。
Ⅲa期:股骨头坏死进展期,症状加重,影像学表现股骨头局限性坍塌或裂隙。
Ⅲb期:股骨头坏死进展期,症状加重,影像学表现股骨头广泛性坍塌或裂隙。
Ⅳ期:股骨头坏死晚期,出现严重关节破坏和骨性强直。
ARCO分期:ARCO分期也是一种常用的股骨头坏死分期方法,与Steinberg分期相似,也是根据股骨头坏死的病变程度和病变部位,将股骨头坏死分为五期。
Ⅰ期:股骨头坏死前期,影像学表现正常。
Ⅱa期:股骨头坏死早期,影像学表现股骨头骨小梁消失、局限性骨质疏松和股骨头局限性坍塌程度小于2mm。
Ⅱb期:股骨头坏死早期,影像学表现股骨头局限性坍塌程度大于等于2mm。
Ⅲa期:股骨头坏死中期,影像学表现股骨头广泛性坍塌程度小于2mm。
Ⅲb期:股骨头坏死中期,影像学表现股骨头广泛性坍塌程度大于等于2mm。
Ⅳ期:股骨头坏死晚期,影像学表现关节破坏和骨性强直。
股骨头坏死的分期有助于指导临床治疗和预后评估。
在早期(Ⅰ-Ⅱ期),保守治疗和手术治疗的成功率较高,预后较好;在晚期(Ⅲ-Ⅳ期),骨关节保留手术效果不佳,常常需要进行人工髋关节置换术。
股骨头坏死arco分型

股骨头坏死(Avascular Necrosis of the Femoral Head, AVN)是一种由于股骨头血供不足导致的疾病,进而引起骨组织死亡和骨结构破坏。
这种疾病可能由多种原因引起,包括长期使用类固醇、酗酒、创伤、特定疾病等。
为了更好地理解股骨头坏死的严重程度和指导治疗方案,医学界采用了多种分型系统,其中ARCO(Association Research Circulation Osseous)分型系统是较为常用的一种。
ARCO分型系统ARCO分型系统根据病变的影像学特点,将股骨头坏死分为几个阶段:•阶段0:临床上无症状,X光片、MRI和CT检查均正常,通常不会被归类为股骨头坏死。
•阶段I:患者可能有疼痛等症状,但X光检查正常。
MRI或核磁共振造影可以显示异常信号,提示早期血供障碍。
•阶段II:X光检查显示股骨头轻微的密度改变或骨质硬化,但没有明显的骨坏死或塌陷。
MRI可见明显的异常信号。
•阶段III:X光显示股骨头明显的坏死区域,可能出现骨质塌陷或骨皮质断裂。
此阶段的特征是股骨头表面开始塌陷,但未发生关节面完全塌陷。
•阶段IV:除了股骨头坏死和塌陷外,开始出现股骨头与髋臼的关节面不匹配,但未出现明显的关节间隙缩小。
•阶段V:股骨头坏死进一步发展,导致股骨头与髋臼的广泛不匹配,关节间隙开始缩小,提示关节软骨损伤。
•阶段VI:最严重的阶段,表现为关节软骨的大面积破坏,关节间隙显著缩小,可能出现骨性关节炎的X光征象。
诊断和治疗ARCO分型系统对于诊断股骨头坏死及其治疗计划的制定非常有帮助。
通过对疾病进展的详细分类,医生可以更准确地评估病情的严重程度,从而选择最合适的治疗方法,这些方法可能包括保守治疗(如药物治疗、物理治疗)、外科手术(如髓内钉固定、骨移植、关节置换等)。
值得注意的是,早期诊断和治疗对于改善预后至关重要。
在股骨头坏死的早期阶段,采取适当的干预措施可以有效延缓病情进展,保护关节功能。
股骨头培训
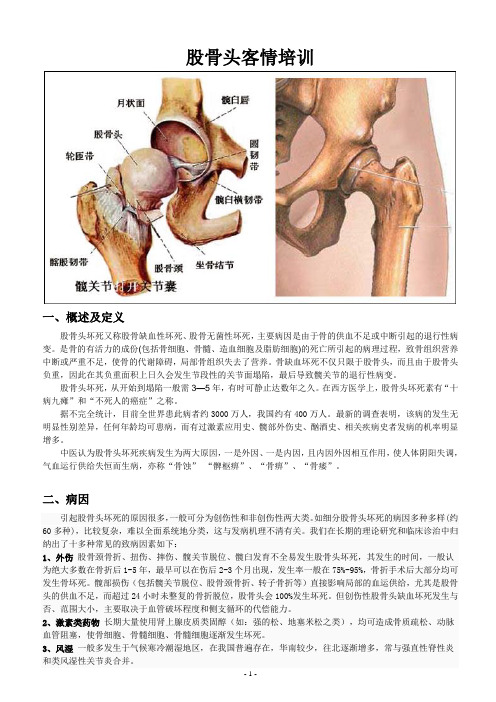
股骨头客情培训一、概述及定义股骨头坏死又称股骨缺血性坏死、股骨无菌性坏死,主要病因是由于骨的供血不足或中断引起的退行性病变。
是骨的有活力的成份(包括骨细胞、骨髓、造血细胞及脂肪细胞)的死亡所引起的病理过程,致骨组织营养中断或严重不足,使骨的代谢障碍,局部骨组织失去了营养。
骨缺血坏死不仅只限于股骨头,而且由于股骨头负重,因此在其负重面积上日久会发生节段性的关节面塌陷,最后导致髋关节的退行性病变。
股骨头坏死,从开始到塌陷一般需3—5年,有时可静止达数年之久。
在西方医学上,股骨头坏死素有“十病九瘫”和“不死人的癌症”之称。
据不完全统计,目前全世界患此病者约3000万人,我国约有400万人。
最新的调查表明,该病的发生无明显性别差异,任何年龄均可患病,而有过激素应用史、髋部外伤史、酗酒史、相关疾病史者发病的机率明显增多。
中医认为股骨头坏死疾病发生为两大原因,一是外因、一是内因,且内因外因相互作用,使人体阴阳失调,气血运行供给失恒而生病,亦称“骨蚀”“髀枢痹”、“骨痹”、“骨痿”。
二、病因引起股骨头坏死的原因很多,一般可分为创伤性和非创伤性两大类。
如细分股骨头坏死的病因多种多样(约60多种),比较复杂,难以全面系统地分类,这与发病机理不清有关。
我们在长期的理论研究和临床诊治中归纳出了十多种常见的致病因素如下:1、外伤股骨颈骨折、扭伤、摔伤、髋关节脱位、髋臼发育不全易发生股骨头坏死,其发生的时间,一般认为绝大多数在骨折后1-5年,最早可以在伤后2-3个月出现,发生率一般在75%-95%,骨折手术后大部分均可发生骨坏死。
髋部损伤(包括髋关节脱位、股骨颈骨折、转子骨折等)直接影响局部的血运供给,尤其是股骨头的供血不足,而超过24小时未整复的骨折脱位,股骨头会100%发生坏死。
但创伤性股骨头缺血坏死发生与否、范围大小,主要取决于血管破坏程度和侧支循环的代偿能力。
2、激素类药物长期大量使用肾上腺皮质类固醇(如:强的松、地塞米松之类),均可造成骨质疏松、动脉血管阻塞,使骨细胞、骨髓细胞、骨髓细胞逐渐发生坏死。
股骨头缺血性坏死中医分型与治疗

中 医从 整体 观 念 出发 常 用活血 化瘀 、 理 肝 肾等 药 内服 , 调 配合 其他 疗 法取得 很好 疗效 。
关 键 词 : 骨 头坏 死 中医辨 证 股 治疗
股骨头坏死(ARCO分期)围塌陷期

骨小梁结构的变化
骨小梁结构逐渐变得脆弱,骨 小梁断裂、溶解,导致骨组织 的完整性受到破坏。
骨小梁的微骨折逐渐增多,这 些微骨折会导致骨小梁的塌陷 和变形。
骨小梁的排列紊乱,失去了原 有的规则排列,这进一步加剧 了骨组织的破坏。
骨细胞和骨髓的变化
骨细胞逐渐失去活性,数量减少,这使得骨组织的再生能力下降。
股骨头坏死(arco分 期)围塌陷期
目录
CONTENTS
• 引言 • 围塌陷期的病理生理 • 临床表现与诊断 • 治疗策略与方案 • 预后与康复 • 病例分析01 引言Fra bibliotek定义与背景
定义
围塌陷期是股骨头坏死ARCO分 期中的第三期,此时股骨头坏死 区域逐渐扩大,但尚未发生塌陷 。
背景
股骨头坏死是一种常见的骨关节 疾病,其ARCO分期是国际通用 的病情评估标准,用于指导治疗 和预后评估。
生活方式调整
戒烟、限酒,避免过度劳累和负重, 控制体重,降低股骨头坏死风险。
05 预后与康复
预后情况
预后评估
根据股骨头坏死的分期和患者的 具体情况,评估患者的预后情况。
自然病程
围塌陷期是股骨头坏死的一个阶段, 此时股骨头外形尚完整,但内部骨 质已经坏死。
影响因素
预后情况受多种因素影响,包括坏 死范围、患者年龄、身体状况等。
手术治疗
髓芯减压术
通过降低股骨头髓内压力, 改善血液循环,缓解疼痛, 延缓病程进展。
植骨术
将自体或异体骨植入坏死 区域,促进坏死骨修复和 重建。
关节置换术
对于严重塌陷和功能障碍 的病例,可考虑进行全髋 关节置换术。
其他疗法
中医治疗
采用中药内服、外敷、针灸等方法, 以活血化瘀、通络止痛、强筋壮骨为 原则,治疗股骨头坏死。
股骨头坏死病理变化

股骨头坏死病理变化1. 微血管病变:股骨头内的血供受到损害,微血管血栓形成,血液供应不足。
这可能与血管内皮细胞损伤、血管壁增厚、血液黏稠度增高等因素有关。
2. 骨细胞死亡:血液供应不足导致股骨头内的骨细胞发生坏死,主要是骨小梁内的骨细胞受到影响。
骨细胞死亡后,细胞碎片溶解释放到骨间质中,引起炎症反应。
3. 骨髓水肿:股骨头坏死时,骨髓腔内可能出现水肿,该水肿可能与骨细胞死亡和炎症反应有关。
4. 骨质疏松:在股骨头坏死过程中,骨基质受到破坏,骨小梁稀疏,骨质疏松。
5. 骨坏死后骨再生:在早期坏死区域,骨坏死后可能存在骨再生与修复尝试,出现骨小梁重塑、纤维组织填充等现象。
总的来说,股骨头坏死的病理变化是一个复杂的过程,涉及到血管病变、骨细胞死亡、炎症反应、骨质疏松和骨再生等多个方面。
根据《精神障碍分类及诊断统计手册(DSM-5)》的定义,智力障碍(Intellectual Disability)的诊断标准如下:1. 智商水平:智商(智力商数,IQ)是通过智力测验来衡量的。
智力障碍的主要特征是智商水平的显著低于平均水平。
智商测验通常使用标准分数(Standard Scores)来表示,一般认为智力障碍的智商分数在70以下。
2. 自适应功能:除了智力水平的低下,个体在日常生活活动中的自适应功能(如社交能力、沟通能力、学习能力、自理能力等)也显著受限。
自适应功能评估通常包括一系列结构化的问卷和观察。
3. 起病年龄:智力障碍的起病年龄通常是在儿童期期间,早期起病的情况较为常见。
然而,由于有些智力障碍可能在成年期才被诊断,因此没有年龄限制。
4. 严重程度分级:根据智商水平和自适应功能程度,智力障碍被分为轻度、中度、重度和极重度四个严重程度级别。
需要注意的是,智力障碍的诊断应综合考虑智商水平和自适应能力的评估,并排除其他引起智力低下的可能原因,如脑损伤、遗传疾病等。
此外,智力障碍也可伴随其他精神和发育障碍,如孤独症、注意力缺陷多动障碍等。
股骨头坏死确诊的金标准

股骨头坏死确诊的金标准
股骨头骨坏死是指骨的活性成分死亡的病理过程,Mont等提出的股骨头坏死诊断标准包括特殊诊断标准和非特殊诊断标准。
一、特殊诊断标准:
1、股骨头出现塌陷;
2、软骨下骨在X线片上可见异常透射;
3、前外侧出现死骨;
4、骨扫描显示存在被活性增加区包围的冷区;
5、MRIT2加权像呈现双环状特征;
6、骨活检样本显示有空虚骨陷窝,且影响邻近的多根骨小梁。
二、非特殊诊断标准:
1、股骨头塌陷同时伴随关节间隙变窄;
2、股骨头内出现斑点状囊性变或骨硬化;
3、同位素扫描显示活性增加;
4、MRI显示骨髓水肿或纤维化;
5、髋关节在活动时疼痛,但X线片显示正常;
6、有饮酒或服用皮质类固醇的历史;
7、非特异性的但异常的骨活检显示骨髓水肿和纤维化。
股骨头坏死arco分型

股骨头坏死arco分型全文共四篇示例,供读者参考第一篇示例:股骨头坏死,又称为髌骨坏死或者股骨头缺血性坏死,是一种常见的骨骼疾病,其中股骨头的血液供应不足导致骨细胞死亡,最终导致股骨头的坏死。
这种疾病通常发生在30岁到50岁的成年人中,尤其是男性。
股骨头坏死的病因复杂,可能与长期饮酒、激素使用、放射疗法、糖尿病等因素有关。
股骨头坏死的Arco分型是一种常用的分级系统,用于评估股骨头坏死的严重程度和预后。
Arco分型分为四个不同的阶段,分别是Arco I、Arco II、Arco III和Arco IV。
Arco I期:此阶段患者通常没有明显症状,X光或MRI检查可能显示股骨头有轻微的变化,但骨髓供应还未受到严重影响。
在这个阶段,可以通过积极的干预来延缓病情的发展,包括改变生活方式、减轻体重、避免持续受力等。
Arco II期:在这个阶段,患者可能会感到股骨头周围疼痛和不适,X光或MRI检查可能显示股骨头有轻度坏死和骨质疏松。
治疗方面,可能需要使用药物来减轻疼痛和炎症,并进行物理治疗来强化股骨头周围的肌肉。
Arco IV期:这是股骨头坏死最严重的阶段,患者可能会出现明显的残疾和疼痛,丧失正常行走能力。
在这个阶段,可能需要更加复杂和长期的手术治疗,包括股骨头置换术和康复训练等。
Arco分型为医生提供了一个评估股骨头坏死严重程度和预后的重要工具,有助于制定合理的治疗方案。
患者在接受治疗的过程中,也需要密切关注自身的身体状况和注意治疗效果,积极配合医生的治疗方案和康复计划。
预防股骨头坏死的发生,也需要注意避免涉及危险因素,提高骨骼健康水平,保持适当的运动和体重,注意饮食和生活方式等。
如果您或您的家人患有股骨头坏死,请及时就医,接受专业的诊断和治疗,遵医嘱进行相关的康复训练和生活指导,以期尽快缓解症状,减缓病情发展,提高生活质量。
希望本文对您有所帮助,祝您早日康复!第二篇示例:股骨头坏死是一种常见的骨骼疾病,也被称为股骨头缺血性坏死,是一种主要由于血液循环障碍引起的骨骼坏死。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
诊断方法要点
• 可通过询问病史、临床查体、X线摄片、磁共振成像(MRI)、核素 扫描、计算机体层成像(CT)等方法对股骨头坏死进行诊断。 一、临床诊断 应仔细询问病史,包括髋部外伤、应用皮质类固醇、饮 酒或贫血史等。对临床症状要明确疼痛部位、性质、与负重的关系等。 查体应包括髋关节旋转活动情况。 股骨头坏死早期临床症状并不典型,内旋髋关节引疼痛是最常见的症 状。股骨头塌陷后,可出现髋关节活动范围受限。 体征 :局部深压痛,内收肌止点压痛,部分病人轴叩痛可呈阳性。早 期由于髋关节疼痛、Thomas征、4字试验阳性;晚期由于股骨头塌陷、 髋关节脱位、Allis征及单腿独立试验征可呈阳性。其他体征还有外展、 外旋受限或内旋活动受限,患肢可以缩短,肌肉萎缩,甚至有半脱位 体征。伴有髋关节脱位者还可有Nelaton线上移,Bryant三角底边小 于5cm,Shenton线不连续。
股骨头坏死的分型治疗
开封市第二人民医院骨科 韩中伟
股骨头坏死(ONFH)又称股骨头缺血性坏死 (AVN),是骨科领域常见的难治性疾病 定义:ONFH是股骨头血供中断或受损,引起骨细 胞及骨髓成分死亡及随后的修复,继而导致股骨头 结构改变,股骨头塌陷,关节功能障碍的疾病。
• ONFH可分为创伤性和非创伤性两大类,前 者主要是由股骨颈骨折、髋关节脱位等髋 部外伤引起,后者在我国的主要原因为皮 质类固醇的应用及酗酒。
鉴别诊断
• 对具有类似的X线改变或MRI改变的病变,应注意鉴别。 一、具有类似X线改变疾病的鉴别诊断 1、中、晚期骨关 节炎:当关节间隙变窄,出现软骨下囊性变时可能会混淆, 但其CT表现为硬化并有囊形变,MRI改变以低信号为主, 可据此鉴别。2、髋臼发育不良继发骨关节炎:股骨头包 裹不全,髋臼线在股骨头外上部,关节间隙变窄、消失, 骨硬化、囊变,髋臼对应区出现类似改变,与ONFH容易 鉴别。3、强直性脊柱炎累及髋关节:常见于青少年男性, 多为双侧骶髂关节受累,其特点为HLA-B27阳性,股骨头 保持圆形,但关节间隙变窄、消失甚至融合,故不难鉴别。 部分患者长期应用皮质类固醇可合并ONFH,股骨头可出 现塌陷但往往不严重。4、类风湿关节炎:多见于女性, 股骨头保持圆形,但关节间隙变窄、消失。常见股骨头关 节面及髋臼骨侵蚀,鉴别不难。
• 五、人工关节置换术 股骨头一旦塌陷较重(III期晚、IV期、V期), 出现关节功能或疼痛较重,应选择人工关节置换术。对50岁以下患者, 可选用有限股骨头表面置换、金属对金属的表面置换或双动股骨头置 换。此类关节成形术为过渡手术,能为日后翻修术保留更多的骨质, 但各有其适应症、技术要求和并发症,应慎重选择。 人工关节置换术对晚期ONFH有肯定疗效,一般认为,非骨水泥型或 混合型假体的中、长期疗效优于骨水泥型假体。股骨头坏死的人工关 节置换有别于其他疾病的关节置换术,要注意一些相关问题:1、患 者长期应用皮质类固醇,或有基础病需继续治疗,故感染率升高;2、 长期不负重、骨质疏松等原因导致假体易穿入髋臼;3、曾行保留股 骨头手术,会带来各种技术困难。 另外还有:死骨清除骨水泥填充股骨头重建术 另外,学术界对无症状的ONFH治疗存在争议,有研究认为对坏死体 积大(>30%)、坏死位于负重区的ONFH应积极治疗,不应等待症 状出现。
具有类似MRI改变疾病的鉴别诊断
• 1、暂时性骨质疏松征(ITOH):可见于中年男女性患者,属暂时性疼痛性 骨髓水肿。X线片示股骨头、颈甚至转子部骨量减少。MRI可见T1加权相均匀 低信号,T2加权相高信号,范围可至股骨颈及转子部,无带状低信号,可与 ONFH鉴别。此病可在3-6个月内痊愈。 2、软骨下不全骨折:多见于60岁以上老年患者,无明显外伤史,表现突然发 作的髋部疼痛,不能行走,关节活动受限。X线片示股骨头外上部稍变扁, MRI的T1及T2加权相显示软骨下低信号线,周围骨髓水肿,T2抑脂相显示片 状高信号。 3、色素沉着绒毛结节性滑膜炎:多发于膝关节,髋关节受累少见。累及髋关 节的特点为:青少年发病,髋部轻中度痛伴有跛行,早、中期关节活动轻度 受限。CT及X线摄片可显示股骨头、颈或髋臼皮质骨侵蚀,关节间隙轻、中 度变窄。MRI示广泛滑膜肥厚,低或中度信号均匀分布。 4、股骨头挫伤:多见于中年有髋关节外伤史患者,表现为髋部痛及跛行。 MRI位于股骨头内的T1加权相中等强度信号、T2加权相高信号,内侧较多。 5、滑膜疝洼(synovial herniation pit):此为滑膜组织增生侵入股骨颈部皮 质的良性病变,MRI示T1加权相低信号、T2加权相高信号的小型圆形病灶, 多侵蚀股骨颈上部皮质,通常无症状。
• X线摄片X线片对早期(0、I期)ONFH诊 断困难,对II期以上的病变则可显示阳性改 变,如硬化带、透X线的囊性变、斑点状硬 化、软骨下骨折及股骨头塌陷等。推荐取 双款后前位(正位)和蛙式侧位进行X线摄 片,后者能更清楚显示股骨头坏死区的改 变。
• MRI 典型ONFH的T1加权相改变为股骨头残存骨 骺线,临近或穿越骨骺线的蜿蜒带状低信号区, 以及低信号带包绕高信号区或混合信号区。T2加 权相可出现双线征(double line sign)。专家建 议的扫描序列为T1及T2加权,对可疑病灶可另加 T2抑脂或短T1反转恢复(STIR)序列。一般采用 冠状位与横断面扫描,为了更精确估计坏死体积, 以及更清楚显示病灶,可另加矢状位扫描。轧增 强MRI对早期ONFH检测特别有效。
• 分期 股骨头坏死一经确诊,则应做出科学 的分期诊断,以指导制定合理的治疗方案, 准确判断预后。专家建议采用ARCO分期、 Steinberg分期及Ficat分期。
Steinberg分期
Marous 分期法
x线表现
股骨头坏死的治疗
• 目前尚无一种方法能治愈不同类型、不同分期及不同坏死体积的 ONFH。制订合理的治疗方案应综合考虑分期、坏死体积、关节功能 以及患者年龄、职业等。 股骨头坏死的非手术治疗 要注意非手术治疗ONFH的疗效尚难预料。 一、保护性负重 学术界对于该方法能否减少股骨头塌陷仍有争论。使 用双拐可有效减少疼痛,但不提倡使用轮椅。 二、药物治疗 适用于早期(0、I、II期)ONFH,可采用非类固醇消 炎止痛剂,针对高凝低纤溶状态可用低分子肝素及相应中药治疗,阿 仑磷酸钠等可防止股骨头塌陷,扩血管药物也有一定疗效。 三、物理治疗 包括体外震波、高频电场、高压氧、磁疗等,对缓解疼 痛、促进骨修复有益。
• 谢谢!
• 四、核素扫描 核素扫描诊断早期ONFH敏感性高而特异性 低。采用99锝二磷酸盐扫描若出现热区中有冷区即可确诊。 但单纯核素浓度(热区)则应与其他髋关节疾病鉴别。此 检查可用于筛查病变及寻找多部位坏死灶。单光子发射体 层成像(SPECT)可增强敏感性,但特异性仍不高。 五、CT 对于II、III期病变,CT检查可清楚显示坏死灶的 边界、面积、硬化带、病灶自行修复及软骨下骨等情况。 CT显示软骨下骨折的清晰度与阳性率优于MRI及X线片, 加用二维重建可显示股骨头冠状位整体情况。CT扫描有 助于确定病灶及选择治疗方法。
疗效评价
• 对ONFH的疗效评价可分为临床评价和影像 学评价,临床和影像学改变在同一患者并 不完全同步,故应分别评价。临床评价采 用髋关节功能评分(如Harris评分、SF- 36评分等),应根据相同分期、相似坏死 面积、相同的治疗方法逐例评价。影像学 评价可应用X线片,采用同心园模板观察股 骨头外形、关节间隙及髋臼变化。II期以内 的病变评估应有MRI检查资料。
股骨头坏死的手术治疗
• 多数ONFH患者会面临手术治疗,手术包括 保留患者自身股骨头手术和人工髋关节置 换术两大类。保留股骨头手术包括髓芯减 压术、植骨术、截骨术等,适用于ARCOI、 II期和III期早期,坏死体积在15%以上的 ONFH患者。如果方法适当,可避免或推迟 行人工关节置换术。
•
一、股骨头髓芯减压术(core decompression) 建议采用直径约3mm左右细 针,在透视引导下多处钻孔。可配合进行自体骨髓细胞移植、骨形态蛋白 (BMP)植入等。此疗法不应在晚期(III、IV期)使用。 二、带血管自体骨移植 应用较多的有带血管腓骨移植、带血管髂骨移植等, 适用于II、III期ONFH,如应用恰当,疗效较好。但此类手术可能导致供区并 发症,并且手术创伤大、手术时间长、疗效差别大。 三、不带血管骨移植 应用较多的有经股骨转子减压植骨术、经股骨头颈灯泡 状减压植骨术等。植骨方法包括压紧植骨、支撑植骨等。应用的植骨材料包 括自体皮松质骨、异体骨、骨替代材料。此类手术适用于II期和III期早期的 ONFH,如果应用恰当,中期疗效较好。 四、截骨术 将坏死区移出股骨头负重区,将未坏死区移出负重区。应用于临 床的截骨术包括内翻或外翻截骨、经股骨转子旋转截骨术等。该方法适用于 坏死体积中等的II期或III期早、中期的ONFH。此术式会为以后进行人工关节 置换术带来较大技术难度。
不同分期股骨头坏死的治疗选择
• 对于0期非创伤性ONFH个月进行MRI随访。 I、II期ONFH如果属于无症状、非负重区、病灶面积<15 %,可严密观察,定期随访;有症状或病灶>15%者,应 积极进行保留关节手术或药物等治疗。 IIIA、IIIB期ONFH可采用各种植骨术、截骨术、有限表面 置换术治疗,症状轻者也可保守治疗。 IIIC、IV期ONFH患者中,如果症状轻、年龄小,可选择 保留关节手术,其他患者可选择表面置换、全髋关节置换 术。
。
诊断标准
• 专家建议综合日本厚生省骨坏死研究会(JIC)和Mont提出的诊断标准,制 定我国的诊断标准。 一、主要标准 1、临床症状、体征和病史:以腹股沟和臀部、大腿部位为主 关节痛,髋关节内旋活动受限,有髋部外伤史、皮质类固醇应用史、酗酒史。 2、X线片改变:股骨头塌陷,不伴关节间隙变窄;股骨头内有分界的硬化带; 软骨下骨有透X线带(新月征,软骨下骨折)。3、核素扫描示股骨头内热区 中有冷区。4、股骨头MRI的T1加权相呈带状低信号(带状类型)或T2加权 相有双线征。5、骨活检显示骨小梁的骨细胞空陷窝多于50%,且累及邻近多 根骨小梁,有骨髓坏死。 二、次要标准 1、X线片示股骨头塌陷伴关节间隙变窄,股骨头内有囊性变或 斑点状硬化,股骨头外上部变扁。2、核素骨扫描示冷区或热区。3、MRI示 等质或异质低信号强度而无T1相的带状类型。 符合两条或两条以上主要标准可确诊。符合一条主要标准,或次要标准阳性 数≥4(至少包括一种X线片阳性改变),则可能诊断。
