成人股骨头坏死诊断与分型
股骨头坏死诊断的金标准

股骨头坏死诊断的金标准股骨头坏死诊断的金标准是骨活检。
骨活检是一种通过获取患者的骨组织样本进行病理学检查的方法,可以准确地检测出股骨头坏死的存在和程度。
以下是关于股骨头坏死诊断金标准的详细介绍。
一、骨活检的定义和意义骨活检是一种通过获取患者的骨组织样本进行病理学检查的方法,可以准确地检测出股骨头坏死的存在和程度。
骨活检是一种可靠的诊断方法,具有很高的特异性和敏感性。
通过骨活检,医生可以了解骨组织的结构和功能,判断是否存在炎症、骨质破坏等情况,从而为股骨头坏死的诊断提供有力支持。
二、骨活检的操作流程骨活检通常采用空心针或骨活检钳在股骨近端或髋关节囊内进行取样。
在操作前,医生会进行局部麻醉,以减轻患者的疼痛和不适感。
取样后,样本会被送往病理实验室进行病理学检查。
整个操作过程通常需要30分钟到1小时左右,患者需要在医院休息一段时间以观察是否有不良反应。
三、骨活检的优缺点1.优点:骨活检是诊断股骨头坏死的金标准,具有很高的准确性和可靠性。
通过骨活检可以了解股骨头坏死的程度和范围,为后续的治疗提供指导。
此外,骨活检还可以了解其他疾病如骨髓炎、骨结核等是否存在,对于全面评估患者的病情具有重要意义。
2.缺点:骨活检是一种有创性检查方法,可能会引起患者的疼痛和不适感。
此外,骨活检的价格相对较高,需要一定的医疗费用。
对于一些晚期股骨头坏死的患者,由于骨头结构已经破坏严重,取样可能会变得困难且风险增加。
四、其他辅助检查方法除了骨活检外,还有其他辅助检查方法可以用于股骨头坏死的诊断。
例如,X线平片、CT、MRI等影像学检查可以发现股骨头坏死的早期征象和骨质改变情况。
血液检查可以了解患者的全身状况和炎症指标等。
这些辅助检查方法可以为医生提供参考依据,但无法替代骨活检的诊断价值。
五、总结综上所述,骨活检是诊断股骨头坏死的金标准,具有很高的准确性和可靠性。
通过骨活检可以了解股骨头坏死的程度和范围,为后续的治疗提供指导。
虽然骨活检存在一定的创伤性和风险,但其在诊断中的价值是不可替代的。
股骨头坏死的分期和治疗手段

股骨头坏死的分期和治疗手段股骨头坏死是一种常见的髋关节疾病,临床上常常根据股骨头坏死的病程、病变程度和病变部位进行分期。
常见的分期方法包括法国学派(Ficat)分期、Steinberg分期和ARCO分期。
Ficat分期:Ficat分期是股骨头坏死最早的分期方法,根据X线和CT等影像学表现,将股骨头坏死分为四期。
Ⅰ期:股骨头坏死前期,无症状或轻微症状,X线检查正常。
Ⅱ期:股骨头坏死早期,轻度疼痛,X线检查出现局部硬化和骨小梁消失。
Ⅲ期:股骨头坏死中期,疼痛加重,X线检查出现股骨头塌陷、骨质疏松和关节间隙变窄。
Ⅳ期:股骨头坏死晚期,疼痛严重,X线检查出现骨性关节炎、关节破坏和骨性强直。
Steinberg分期:Steinberg分期主要依据股骨头坏死的病变程度和病变部位,将股骨头坏死分为五期。
Ⅰ期:股骨头坏死前期,症状轻微,影像学表现未见异常。
Ⅱ期:股骨头坏死初期,症状轻度,影像学表现股骨头局限性骨质疏松或骨小梁消失。
Ⅲa期:股骨头坏死进展期,症状加重,影像学表现股骨头局限性坍塌或裂隙。
Ⅲb期:股骨头坏死进展期,症状加重,影像学表现股骨头广泛性坍塌或裂隙。
Ⅳ期:股骨头坏死晚期,出现严重关节破坏和骨性强直。
ARCO分期:ARCO分期也是一种常用的股骨头坏死分期方法,与Steinberg分期相似,也是根据股骨头坏死的病变程度和病变部位,将股骨头坏死分为五期。
Ⅰ期:股骨头坏死前期,影像学表现正常。
Ⅱa期:股骨头坏死早期,影像学表现股骨头骨小梁消失、局限性骨质疏松和股骨头局限性坍塌程度小于2mm。
Ⅱb期:股骨头坏死早期,影像学表现股骨头局限性坍塌程度大于等于2mm。
Ⅲa期:股骨头坏死中期,影像学表现股骨头广泛性坍塌程度小于2mm。
Ⅲb期:股骨头坏死中期,影像学表现股骨头广泛性坍塌程度大于等于2mm。
Ⅳ期:股骨头坏死晚期,影像学表现关节破坏和骨性强直。
股骨头坏死的分期有助于指导临床治疗和预后评估。
在早期(Ⅰ-Ⅱ期),保守治疗和手术治疗的成功率较高,预后较好;在晚期(Ⅲ-Ⅳ期),骨关节保留手术效果不佳,常常需要进行人工髋关节置换术。
股骨头缺血性坏死的早期诊断和中医治疗 (1)

股骨头缺血性坏死的早期诊断和中医治疗股骨头缺血性坏死是股骨头内骨组织死亡所引起的病理过程,创伤、激素使用、饮酒以及其他因素等可导致本病,是一种顽固的致残性疾病。
一、早期诊断非创伤性骨坏死起病缓慢,在确定诊断前常有一较长时间的“静息期”。
当患者出现症状而就诊时,坏死病变可能已发展至必须进行植骨或做全髋置换术的程度。
由于本病多发生于年轻人,迫切需要采取措施预防其发生,并尽可能获得早期诊断。
股骨头坏死的早期诊断也是发挥中医临床治疗的重点。
股骨头坏死的病程特点表现为:临床前期,股骨颈骨折、大量长期使用激素、嗜酒等为高危人群;亚临床期,骨髓水肿、局部缺血;临床早期,死骨形成;临床中期,股骨头塌陷,关节软骨碎裂;临床晚期,关节损害,骨性关节炎。
如何早期诊断股骨头坏死一直是国内外骨科界重点研究的课题。
对股骨头坏死的早期诊断有两个途径:一是对高危人群的监测,包括髋关节创伤、因某种疾病而曾经大剂量或长期使用糖皮质激素、酗酒以及与本病发病有密切关联疾病的患者;另一个是对非创伤性股骨头坏死无症状患者的多髋关节诊查。
早期诊断要注意以下几个方面:(1)诊断技术的运用:双髋正蛙位X光平片、CT、MRI、放射性核素扫描(ECT,SPECT)及股骨头动脉的选择性造影数字减影等,其中以MRI和SPECT对早期股骨头坏死诊断的灵敏度最高,达90%~100%。
如没有以上设备,清晰X光片的观察与分析以及定期随诊亦不失为一种简便、实用的方法,许多患者可以通过X片的检查获得早期诊断。
(2)时限的掌握:医生不能无限期地让患者随诊。
随诊多长时间方为合适安全,已有许多学者对此进行了长期观察研究。
根据临床资料的分析,对高危人群在3年内应密切关注。
(3)对不同病因发病率的了解。
创伤、激素等因素导致本病的发病率有所不同。
对不同病因发病率、发病时间以及影像学资料的合理分析与运用,对股骨头缺血性坏死的早期诊断是有裨益的。
近年来国际骨坏死学术界对本病早期处理的有效性基本达成共识,认为对于青年患者的早期诊断有利于采取措施、防止病情加重,至少可以推迟全髋置换的时间与避免多次换髋的弊端;同时还正在积极地寻求早期的内科治疗方法。
股骨头坏死
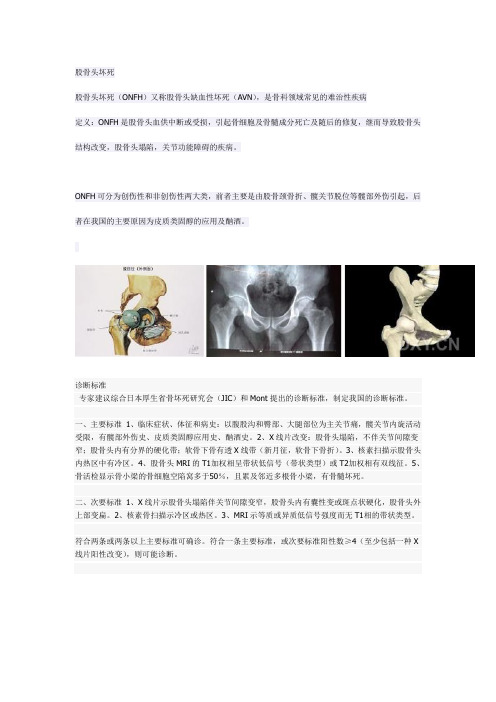
股骨头坏死股骨头坏死(ONFH)又称股骨头缺血性坏死(AVN),是骨科领域常见的难治性疾病定义:ONFH是股骨头血供中断或受损,引起骨细胞及骨髓成分死亡及随后的修复,继而导致股骨头结构改变,股骨头塌陷,关节功能障碍的疾病。
ONFH可分为创伤性和非创伤性两大类,前者主要是由股骨颈骨折、髋关节脱位等髋部外伤引起,后者在我国的主要原因为皮质类固醇的应用及酗酒。
诊断标准专家建议综合日本厚生省骨坏死研究会(JIC)和Mont提出的诊断标准,制定我国的诊断标准。
一、主要标准1、临床症状、体征和病史:以腹股沟和臀部、大腿部位为主关节痛,髋关节内旋活动受限,有髋部外伤史、皮质类固醇应用史、酗酒史。
2、X线片改变:股骨头塌陷,不伴关节间隙变窄;股骨头内有分界的硬化带;软骨下骨有透X线带(新月征,软骨下骨折)。
3、核素扫描示股骨头内热区中有冷区。
4、股骨头MRI的T1加权相呈带状低信号(带状类型)或T2加权相有双线征。
5、骨活检显示骨小梁的骨细胞空陷窝多于50%,且累及邻近多根骨小梁,有骨髓坏死。
二、次要标准1、X线片示股骨头塌陷伴关节间隙变窄,股骨头内有囊性变或斑点状硬化,股骨头外上部变扁。
2、核素骨扫描示冷区或热区。
3、MRI示等质或异质低信号强度而无T1相的带状类型。
符合两条或两条以上主要标准可确诊。
符合一条主要标准,或次要标准阳性数≥4(至少包括一种X 线片阳性改变),则可能诊断。
各诊断方法要点可通过询问病史、临床查体、X线摄片、磁共振成像(MRI)、核素扫描、计算机体层成像(CT)等方法对股骨头坏死进行诊断。
一、临床诊断应仔细询问病史,包括髋部外伤、应用皮质类固醇、饮酒或贫血史等。
对临床症状要明确疼痛部位、性质、与负重的关系等。
查体应包括髋关节旋转活动情况。
股骨头坏死早期临床症状并不典型,内旋髋关节引疼痛是最常见的症状。
股骨头塌陷后,可出现髋关节活动范围受限。
体征:局部深压痛,内收肌止点压痛,部分病人轴叩痛可呈阳性。
股骨头坏死如何鉴别诊断

股骨头坏死属于病理演变的过程,经常会因为股骨头长期负重而导致坏死骨小梁,结构出现明显的损伤,如果不能够及时的进行修复与治疗,很容易引起股骨头整体的结构变形,甚至引发关节炎以及功能障碍等问题,必须要加强对股骨头进行早期的诊断与治疗,只有提高鉴别的效果,才能够保证患者能够及时的得到救治。
4.股骨头坏死的预后处理
在股骨头坏死以及髋关节进行预后处理时是应该判断是否引起功能性障碍,并且判断病理的结果,如果能够消除股骨头坏死病变,并且停止进展,则可以进行逆转,通常情况下股骨头没有塌陷变形或者变形轻微的情况,能够保证病变得到快速修复,而且股骨头坏死还可以治愈,保持整个髋关节的功能,如果长久反复的疼痛或者负重行走时,则必须要利用人工髋关节进行置换。根据股骨头坏死的病因能够明确,要想及时有效的预防股骨头坏死疾病,最主要的就是避免过度饮酒,同时要尽可能的避免糖皮质激素的使用,在股骨头颈骨折内固定手术时,必须要进行解剖复位。
1.股骨头坏死产生的主要病因
股骨头坏死产生的原因有两方面,第一方面是因为在股骨颈部位,骨折之后没有得到充足的愈合,导致股骨头的负重骨小梁自身的承受能力受到影响。如果患者长时间负重行走,很容易导致骨折愈合处坏死。而另一种则是因为骨组织自身发生病变,例如通过长期酗酒,或者是使用糖皮质,很容易导致骨坏死,而且也无法促进骨组织的再生修复能力,少年儿童也会在成长发育的过程中引发股骨头坏死,又被称之为扁平髋。股骨头坏死尽管是属于一种组织病变,但是在早期能够及时的进行治疗,而且还能够进行治愈,如果没有及时有效的进行治疗,还可以通过利用人工髋关节置换的方式来治疗股骨头坏死的问题,依然可以帮助患者恢复步行能力,患者在患有股骨头坏死的疾病时使内心不能够感到恐慌,必须要积极配合治疗,只有这样才能够确保患者早日康复。
股骨头坏死的诊断

如对您有帮助,可购买打赏,谢谢
股骨头坏死的诊断
导语:现在有很多人都患有股骨头坏死,尤其是干重活的人,或者是经常喝酒的人,都很容易患上股骨头坏死这个疾病。
股骨头位于我们大腿和腰之间,是
现在有很多人都患有股骨头坏死,尤其是干重活的人,或者是经常喝酒的人,都很容易患上股骨头坏死这个疾病。
股骨头位于我们大腿和腰之间,是支撑我们全身的关键,所以如果股骨头坏死患者不及时治疗,很容易造成一生的残疾。
今天就来为大家介绍股骨头坏死的诊断治疗方法。
股骨头坏死是一个病理演变过程,初始发生在股骨头的负重区,应力作用下坏死骨骨小梁结构发生损伤即显微骨折以及随后针对损伤骨组织的修复过程。
造成骨坏死的原因不消除,修复不完善,损伤-修复的过程继续,导致股骨头结构改变、股骨头塌陷、变形,关节炎症,功能障碍。
股骨头坏死固然会引起病痛,关节活动和负重行走功能障碍,但人们不要受“坏和死”文字含义恐怖的影响,股骨头坏死病变,毕竟局限,累及个别关节,可以减轻,消退和自愈,即便严重,最后还可以通过人工髋关节置换补救,仍能恢复步行能力。
诊断
诊断股骨头坏死要依据影像学,股骨头坏死的影像学表现与病变的轻重及病理进程相关,病理改变决定影像学多样化。
临床上有很多根据影像,病理进程和临床表现的分期,但这样的分期不能被割裂看待。
治疗
病因治疗是终止病变进展,使之有可能进入良性转归的轨道上的关键。
例如针对本病在中国排在第一第二位的病因酒精和激素中毒,采取戒酒和终止使用糖皮质激素措施。
保护已发生的坏死,并同时通过
预防疾病常识分享,对您有帮助可购买打赏。
股骨头坏死确诊的金标准

股骨头坏死确诊的金标准
股骨头骨坏死是指骨的活性成分死亡的病理过程,Mont等提出的股骨头坏死诊断标准包括特殊诊断标准和非特殊诊断标准。
一、特殊诊断标准:
1、股骨头出现塌陷;
2、软骨下骨在X线片上可见异常透射;
3、前外侧出现死骨;
4、骨扫描显示存在被活性增加区包围的冷区;
5、MRIT2加权像呈现双环状特征;
6、骨活检样本显示有空虚骨陷窝,且影响邻近的多根骨小梁。
二、非特殊诊断标准:
1、股骨头塌陷同时伴随关节间隙变窄;
2、股骨头内出现斑点状囊性变或骨硬化;
3、同位素扫描显示活性增加;
4、MRI显示骨髓水肿或纤维化;
5、髋关节在活动时疼痛,但X线片显示正常;
6、有饮酒或服用皮质类固醇的历史;
7、非特异性的但异常的骨活检显示骨髓水肿和纤维化。
股骨头坏死的中医辩证与辨病

股骨头坏死的中医辩证与辨病
……
辩证是根据股骨头坏死病发展到某一阶段和在这一阶段呈现的
临床表现,进行辨证分型与诊断。
辩病是根据病因将股骨头坏死病分为激素性、创伤性、慢性酒精中毒性、先天髋臼发育不良性、强直性脊柱炎等不同病因,再结合X线分期作出明确诊断。
Ⅰ期(早期):此期病程短,正气不虚,或正气偏虚,多是气滞血瘀,实证为主。
Ⅱ期(中期):此期病程较长,多伴有功能障碍,平素活动量减少,体质减弱,以本虚标实,虚实相兼证为主。
Ⅲ期(晚期):此期病程长,一般要1~2年或数年以上,功能障碍明显,有的需扶双拐,活动困难,体质显著减弱,正气不足,肝肾气血均虚兼有血瘀证为主。
早中晚期辩证一般的规律如上所述,由于人的个体差异很大,禀赋又有不同,病因不同。
在临床上可见X线虽属中期,但其人正气不虚,而出现气滞血瘀型证候,或可见X线虽属Ⅰ期,但其人正气虚弱,肝肾不足、肾阳虚等证候。
辨病是根据病因将股骨头坏死病分为激素性、创伤性、慢性酒精中毒性、先天发育不良性、类风湿性等不同。
,再结合作出明确诊断。
在治疗中应辩证与辨病相结合,见其证用其药。
对于X线分期与辩证辨不可硬套,而
应灵活应变,以提高治疗效果。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
成人股骨头坏死的诊断与分型
临床表现
股骨头坏死临床主要表现为髋关节疼痛、跛行、疼痛可放射到膝关节内侧。
体征:腹股沟中点稍下方或内收肌止点压痛、患髋周围肌肉及大腿肌萎缩,可出现托马氏征(+);当坏死股骨头严重塌陷、双下肢不等长时,可出现艾利斯征(+);当髋关节半脱位、臀中肌无力,可出现屈德兰堡试验(+)。
早期患者可有外展、内旋活动轻度受限。
随着病情的发展,髋关节各向活动范围逐渐缩小,直至严重受限。
股骨头坏死的诊断主要还是以影像学检查为依据,患者常为20~50岁,有激素使用史,或酗酒史或股骨颈骨折病史,结合临床症状和体征来确诊。
常用的影像学检查是X线和MRI检查。
(一) X线检查
高质量的X线正位、蛙位平片是临床上最重要诊断手段。
尽管早期很少有阳性发现,但随着病情的进展,可以发现股骨头密度的改变。
现代影像技术的进步,尤其是数字X线摄像的普及,使获得高质量的X片成为可能,对于骨密度及骨小梁的分辨程度越来越精细,可以发现一些早期的异常X光表现。
早期(Ⅰ、Ⅱ期):股骨头骨质疏松,骨小梁模糊,以后可见局部骨密度增高,在骨密度增高区可伴有斑片状密度减低区。
进一步发展,可在关节面下出现新月形透亮区。
软骨下塌陷最初是通过大体标本所认识的,坏死骨的塌陷造成了软骨下新月状缺损,在X线平片上即表现为新月形的透亮区,即所谓的新月征。
中期:股骨头轻度变形,关节面欠光整,出现轻度台阶征,股骨头密度不均匀,出现囊性变。
晚期:股骨头明显变形、压缩、塌陷,骨密度不均匀,可累及整个股骨头,导致髋关节间隙狭窄和退行性骨关节炎。
(二) MRI检查
MRI可以探测到早期骨髓异常,对于股骨头缺血性坏死的早期诊断率较高。
早期股骨头缺血坏死的MRI典型征象—双线征,即局部外围低信号环绕内圈高信号,由于坏死区脂肪存在,间质反应区肉芽组织水肿充血成为内圈高信号,外围反应性硬化缘为增生的骨小粱,表现为低信号。
股骨头坏死分期分型
股骨头缺血性坏死的X片表现结合临床进行分期分型,对临床治疗手段的选择有重要的指导意义。
ARCO(Association Research Circulation Osseous)分期(1997) 是基于X线、MRI、骨扫描等检查基础上应用较广泛的分期方法,共分为5期(0~4期)。
0期:患者无症状,所有影像学检查均无异常发现,活检可发现有骨坏死。
Ⅰ期:患者也可无症状,X线检查多呈阴性结果,但MRI可发现有骨坏死和骨髓水肿。
根据坏死面积可分为轻度(A,<15%),中度(B,15%~30%),重度(C,>30%)。
Ⅱ期:患者常无症状,大多数的X线片上可见股骨头内骨硬化,骨小梁缺失,囊性变等。
MRI可见“双线征”。
同样,根据坏死面积可分为轻度(A,<15%),中度(B,15%~30%),重度(C,>30%)。
Ⅲ期:患者多有髋关节疼痛等症状。
X线片上可见新月征和股骨头关节面的塌陷。
根据股骨头塌陷的程度,可分为轻度(A,<2mm),中度(B,2~4mm),重度(C,>4mm)。
Ⅳ期:关节疼痛进一步加重,甚至出现静息痛。
所有影像检查学检查均呈现非特异性的继发性骨关节炎改变。
