纤维骨皮质缺损与非骨化性纤维瘤的鉴别要点
骨纤维组织类肿瘤影像诊断

➢ FCD
➢ NOF
MRI表现
❖ 大多数病灶因其他原因做MRI检查时意外发现。信号 有一定特征,多数病灶在T1加权像及T2加权像上均为 低信号,反映了内部成熟的纤维组织;如细胞成分明 显多于胶原纤维,则可在T2加权像上表现为高信号, 含铁血黄素T2加权上表现为低信号,硬化边缘的信号 与骨皮质相似。
X线和CT表现
❖ NOF-可分为皮质型和髓腔型。皮质型多位于一侧皮质内 或皮质下,呈单房或多房的透光区,长轴多平行于骨干。 大小为4-7cm,最长可达20cm。边缘有硬化,以髓腔侧 明显。皮质膨胀变薄或中断,无骨膜反应及软组织肿块。 髓腔型多位于长骨干骺部或骨端,在骨内呈中心性扩张的 单或多囊状透光区,侵犯骨横径的大部或全部。密度均匀 ,有硬化边。CT上,病灶内密度低于肌肉组织,增强扫 描无强化,能更清楚显示病灶在骨内的位置、周围骨结构 及邻近软组织改变。
➢ 非骨化性纤维瘤(non-ossifying fibroma,NOF):为骨结缔组织 源性的良性肿瘤,无成骨活动。骨骼发育成熟时,有可能自行消失。
➢ 骨化性纤维瘤(ossifying fibroma,OF):是由纤维组织和骨组织构 成的良性肿瘤。
➢ 骨纤维肉瘤(fibrosarcoma of bone):起源于骨纤维结缔组织, 较少见,多为原发性,少数为继发性
➢ CT 检查示病变呈膨胀 性生长,向内突入髓腔 但有硬化线与髓腔分隔 ,邻近骨皮质变薄,未 发现软组织肿块。
➢ MRI 结果显示病变呈 偏心性生长,病变主体 呈长 T1 短 T2 信号, 提示病变为纤维成分, 病变边界清。
非骨化性纤维瘤(三)
➢ NOF愈合,右图为左图5年后,可见右图病灶距离生长板更远,密度 更高
预后及治疗
非骨化性纤维瘤的影像学诊断

非骨化性纤维瘤的影像学诊断非骨化性纤维瘤的影像学诊断⒈引言非骨化性纤维瘤是一种常见的良性肿瘤,主要发生在骨骼系统中的软骨和纤维组织。
影像学诊断在非骨化性纤维瘤的诊断和鉴别诊断中起着至关重要的作用。
本文将详细介绍非骨化性纤维瘤的影像学特点和诊断方法。
⒉影像学表现⑴ X射线非骨化性纤维瘤在X射线上呈现为边缘光滑的圆形或椭圆形结节,密度均匀。
影像学上常见表现为骨皮质膨胀性破坏,边缘可见骨膜反应,但无明显的骨膜新骨形成。
⑵ CT扫描CT扫描能够更清晰地显示非骨化性纤维瘤的形态和内部结构。
在平扫上,肿瘤呈低密度或等密度,边缘清晰。
增强扫描可见肿瘤呈均匀或不均匀强化,增强程度较轻。
⑶ MRIMRI对于非骨化性纤维瘤的检出和定性有着较高的敏感性。
在T1加权像上,肿瘤呈等或稍低信号。
在T2加权像上,肿瘤呈高信号。
增强扫描后,肿瘤呈均匀或不均匀强化。
⒊鉴别诊断非骨化性纤维瘤的影像学表现与其他病变相似,因此需要与其他疾病进行鉴别。
常需与骨肿瘤、骨转移瘤等进行鉴别,在形态、内部结构、边缘特点等方面进行综合分析。
⒋影像学诊断流程⑴视觉分析通过观察肿瘤的形态、密度、边缘等特征,进行初步判断。
⑵影像学特征分析进一步分析肿瘤的内部结构、增强特点等,与非骨化性纤维瘤典型的影像学表现进行比对。
⑶鉴别诊断结合临床病史、实验室检查等信息,与其他病变进行鉴别诊断。
⒌结论影像学诊断在非骨化性纤维瘤的鉴别诊断中具有重要价值。
通过X射线、CT扫描和MRI等影像学方法,可以观察肿瘤的形态、密度、边缘、内部结构和增强特征,从而进行综合分析和诊断。
附件:本文未涉及附件。
法律名词及注释:⒈影像学诊断:指通过影像学技术对疾病进行诊断和分析的过程。
⒉ X射线:一种电磁波,可以用于检查人体内部的骨骼和某些软组织病变。
⒊ CT扫描:计算机断层扫描,利用X射线和计算机技术进行图像重建,从而观察人体内部结构。
⒋ MRI:磁共振成像,利用磁场和无线电波来人体内部器官和组织的高清图像。
科普教育】骨肿瘤,(十四)非骨化性纤维瘤NonossifyingFibroma
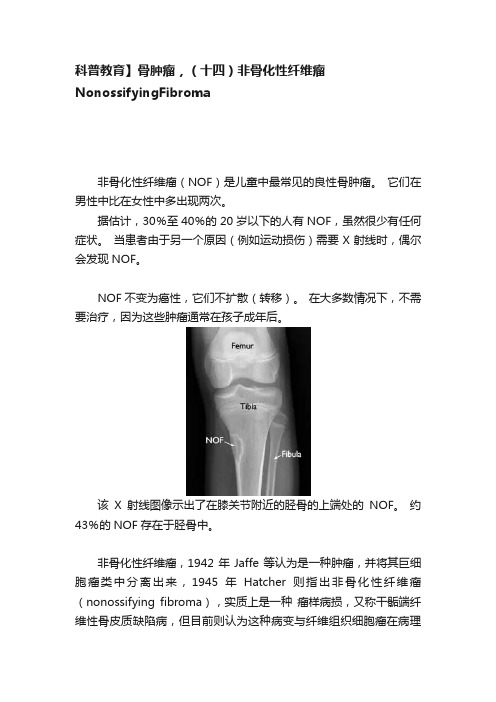
科普教育】骨肿瘤,(十四)非骨化性纤维瘤NonossifyingFibroma非骨化性纤维瘤(NOF)是儿童中最常见的良性骨肿瘤。
它们在男性中比在女性中多出现两次。
据估计,30%至40%的20岁以下的人有NOF,虽然很少有任何症状。
当患者由于另一个原因(例如运动损伤)需要X射线时,偶尔会发现NOF。
NOF不变为癌性,它们不扩散(转移)。
在大多数情况下,不需要治疗,因为这些肿瘤通常在孩子成年后。
该X射线图像示出了在膝关节附近的胫骨的上端处的NOF。
约43%的NOF存在于胫骨中。
非骨化性纤维瘤,1942年Jaffe等认为是一种肿瘤,并将其巨细胞瘤类中分离出来,1945年Hatcher则指出非骨化性纤维瘤(nonossifying fibroma),实质上是一种瘤样病损,又称干骺端纤维性骨皮质缺陷病,但目前则认为这种病变与纤维组织细胞瘤在病理上难以区分。
端皮质处较常见。
(一)大体所见肿瘤呈棕色或暗红色,切面成结节状。
干瘤处理纤维性骨质缺陷由坚韧的纤维结缔组织所组成。
(二)显微镜检可见大量纤维细胞显示漩涡状排列,可看到少量散在性的巨细胞和泡沫细胞。
许多细胞含有含铁血黄素颗粒,但不论细胞如何丰富,肿瘤细胞内一般没有成骨现象,这是本病的特征。
在邻近的骨组织可发生反应性增生。
男性,10岁,外伤后右下肢疼痛不适半天,既往无明显不适上图病理切片,镜下见纤维组织增生,滤泡样细胞和少量多核巨细胞,符合非骨化性纤维瘤(来源:爱爱医)大约8%的NOF患者将具有多于一个肿瘤。
然而,除非在某些非常罕见的情况(例如神经纤维瘤病或贾- 坎帕纳综合征),有两个或三个以上的肿瘤是罕见的。
非骨化性纤维瘤也称为干骺端性纤维性缺陷( metaphyseal fibrous defects),纤维性骨皮质缺损( fibrous cortical defects FCD),非成形性纤维瘤( nonosteogenic fibromas)或皮质纤维瘤( cortical desmoids)。
纤维骨皮质缺损的影像诊断

精选文本
2
【好发部位】
纤维骨皮质缺损的发病率很高,高达正 常儿童的1/3。本病多发生于儿童, 65~75%以上的患者发病于10—20岁。 发病部位主要在下肢,特别是在膝关节 周围,股骨远端、胫骨近端干骺区或骨 干为好发区。
精选文本
3
【临床表现】
多见于4-10岁儿童,性别男多于女。早 期一般无症状,多在外伤或骨折后行X线 检查时偶尔发现。有些病例临床上有轻 度疼痛、压痛及局部肿胀,有时疼痛可 放射至关节。
纤维骨皮质缺损的影像诊断
Fibrous Cortical Defect Of Bown, FCD
精选文本
1
【概述】
纤维性骨皮质缺损(FCD)又称干髓端纤维性缺 损,是一种非肿瘤性纤维性病变,系局部骨化 障碍、纤维组织增生或骨膜下纤维组织侵入皮 质所致。最早于1941年由Sontag和Pyle发现, 1955年由caffey正式命名,并为Jaffe(1958年) 采用至今。现认为本病可能是儿童发育期中的 正常变异,大多能自行消失。如果对本病认识 不足,往往诊断为骨结核或良性骨肿瘤等。
精选文本
16
精选文本
17
【骨囊肿 】
发生于干髓端或骨端的中央部,呈中心 性对称性膨胀性生长,可有硬化带,骨 皮质变薄,易发生病理性骨折,临床上 常无症状。
精选文本
18
精选文本
19
【腱鞘囊肿 】
有时发生于干 骺端,X线平片 正面观病灶呈 类圆形低密度 影,边缘有环 状硬化带。侧 位无杯口样或 碟形皮质缺损 。
继续增大很少消退
3、性别 男多于女
无差别
4、年龄 较小,4-8岁
较大,8-20岁
5、发病率 占正常30%-40% 占原发肿瘤4%
纤维性骨皮质缺损的影像学表现及鉴别诊断

平片胫骨骨干外前侧可见局部骨皮质增厚,并见一小斑片状透亮区。
MR示高T2信号位于骨皮质内,周围骨皮质增厚,与平片所示异常一致, 临近骨髓水肿,相应骨膜及软组织亦见水肿。
2020/5/15
22
仁 爱 |精 诚 |融 汇 |卓 越
谢谢聆听!
2020/5/15
23
2020/5/15
7
仁 爱 |精 诚 |融 汇 |卓 越
• 2、CT:可明确在显示病灶位于骨皮质。呈囊状多囊 状或不规则状的骨破坏区,呈凹向髓腔的杯口样或蝶 形缺损,内缘有硬化,表面无骨壳,病灶内为均匀软 组织密度,无钙化,无死骨、边缘明确,无明显膨胀 性改变,少数病例邻近可有轻度软组织肿胀。在病变 的不同阶段,有不同程度的骨质硬化,在病变晚期出 现明显边缘硬化,骨质充填。一般无骨膜反应、增生 ,CT对该病诊断和鉴别诊断有重要价值。
2020/5/15
17
仁 爱 |精 诚 |融 汇 |卓 越
3.动脉瘤样骨囊肿:X线表现多为偏心性、具有中等度侵蚀性,常穿 透骨皮质包壳,边缘轮廓模糊不清,呈虫蚀状,其骨皮质常膨胀如 气球状,偏心型膨胀性骨质破坏,病变呈“皂泡样”改变,外缘有 完整或断裂的菲薄骨壳。平扫与X线表现相似,增强后病灶实质部分 强化,可见粗大供血血管,有时可显示液- 液平面,信号为上方低 、下方高, 此征象为血液中的细胞沉淀致使血浆、血细胞分离所致。 CT显示液-液平面一般在静止后10分钟出现,MRI由于扫描时间较 久,较易显示信号分层,病灶与毗邻软组织分界光整,和骨髓腔的 交界缘呈低信号,内部分隔在T1WI上呈低信号,在T2WI 上呈高信 号,MRI征象中出现以下一组改变时,提示该病,(1)年轻病人, (2)膨胀性病灶,并具有薄的低信号边界,(3)随T2WI加强,信 号强度增高,(4)分叶状的病灶和/或病灶内存在液平。
纤维骨皮质缺损及非骨化性纤维瘤的影像诊断 -崔二峰(本人原创课件)

结果:
患儿入院后行“左胫骨病灶取活检术”。术中检 查见左胫骨中上段骨质膨隆,皮质变薄,内有 囊腔,有大量乳白色或淡黄色纤维组织填充。 手术在直视下切取部分乳白色纤维组织作病理 检查。 病理所见:(左胫骨中上段髓腔内)肿物,镜下 见肿物大部分为分化良好的梭形纤维组织,其 边缘见少量骨小梁,结合临床特征符合非骨化 性纤维瘤。 免疫组化:Vimentin(+++)、S-100(-)、 NF(-)、NSE(-)。
【临床表现】
纤维骨皮质缺损常无临床症状,无需治 疗常可自愈。非骨化性纤维瘤症状也轻 微,有局部酸痛肿胀,较大病灶才考虑 刮除术; 约25%的病例因外伤而偶然发现,但很 少伴发骨折。
【X线表现】
有学者依据病变的起源、发生部位、生长 扩展方式及鉴别诊断等多方面的因素,将 非骨化纤维瘤X线表现分为皮质型(偏心型) 及髓腔型(中心型) 。
【概况】
纤维骨皮质缺损的发病率很高,高达正 常儿童的1/3。非骨化性纤维瘤占原发 性肿瘤的3%。本病多发生于儿童, 65~75%以上的患者发病于10—20岁。发 病部位主要在下肢,特别是在膝关节周 围,股骨远端、胫骨近端干骺区或骨干 为好发区。
【病理】
纤维骨皮质缺损与非骨化纤维瘤的病理性质相似,均 为梭形纤维母细胞组成,编织成漩涡状,可有少量出 血及含铁血黄素沉着。纤维骨皮质缺损的病灶范围较 小;非骨化性纤维瘤是指扩展至髓腔的较大病灶。除 组织学相同外,多数人认为它们是病变发展的不同阶 段。其主要理由是,两者均发生于长骨的干骺端,X 线上除大小不同外表现相似,两者可并发,通过动态 观察有病灶从纤维骨皮质缺损过渡到非骨化性纤维,与X线平片相比,CT密度 分辨率高,影像无重叠,可以清楚地显示病灶的细微 结构。以下几个CT征象有助于NOF的诊断和鉴别: (1)局部骨皮质破坏。因NOF多起源于骨皮质、骨外膜、 骨内膜结缔组织有关。 (2)病灶内细而短的骨嵴。特别是髓腔型NOF出现率较 高。 (3)病灶近髓腔侧有较细的硬化线,以皮质型为多见。 这是NOF较常见的X线表现,有一定诊断价值。CT对 此征象的显示更为清楚。
非骨化性纤维瘤的x线诊断及鉴别诊断课件

鉴别诊断的方法和技巧
• 详细询问病史和症状 • 观察肿瘤的形态和位置 • 辅助检查,如超声、核磁共振等 • 活检和病理检查
常见的骨肿瘤与非骨化性纤维瘤的鉴别
骨肿瘤
主要由骨细胞组成பைடு நூலகம்常见于骨骼。
非骨化性纤维瘤
主要由纤维组织组成,常见于软组织和骨骼。
结论和展望
通过X线诊断,我们可以准确地诊断非骨化性纤维瘤,并与其他肿瘤进行鉴别。随着医学技术的不断进步,我 们对非骨化性纤维瘤的认识将会越来越深入,为病患提供更好的治疗和护理。
3 疼痛和不适
在某些情况下,非骨化性 纤维瘤可能会引起疼痛和 不适。
常见的非骨化性纤维瘤病例分析
病例1
一位55岁女性患者的X线检查显 示右大腿部位有肿块,经活检确 诊为非骨化性纤维瘤。
病例2
一位32岁男性患者的X线检查显 示左腿后侧有肿块,经活检确诊 为非骨化性纤维瘤。
病例3
一位43岁女性患者的X线检查显 示右上臂有肿块,经活检确诊为 非骨化性纤维瘤。
非骨化性纤维瘤的定义和分类
定义
非骨化性纤维瘤是一种常见的肿瘤,主要由纤 维组织组成,常见于软组织和骨骼。
分类
根据病变的位置和组织类型,非骨化性纤维瘤 可以分为不同的亚型。
非骨化性纤维瘤的临床症状
1 无症状
大部分非骨化性纤维瘤患 者在早期没有明显症状。
2 肿块和肿胀
一些患者可能会出现肿块 和肿胀,特别是在肿瘤较 大或生长较快时。
非骨化性纤维瘤的X线诊 断及鉴别诊断
通过X射线,我们可以对非骨化性纤维瘤进行诊断和鉴别诊断。本课件将介绍 X线诊断的原理、非骨化性纤维瘤的定义和分类、临床症状、病例分析,以及 鉴别诊断的方法和技巧。
浅谈非骨化性纤维瘤的X线诊断和鉴别诊断

浅谈非骨化性纤维瘤的X线诊断和鉴别诊断摘要:目的:非骨化性纤维瘤的X线诊断的探讨。
方法:所有15例患者均经过X线平片检查,并经病理证实为非骨化性纤维瘤。
结果:所有患者症状轻,下肢长骨干骺端或骨干好发,本文中股骨8例,胫骨6例,肋骨1例。
11例皮质型,表现为皮质内或紧贴皮质下的单层或多层透亮区,病变向骨内发展进入髓腔,周围有致密硬化带环绕,以髓腔侧明显。
4例髓质型,病灶在骨内中央发展,显示为单房或多房透亮区,边缘有硬化,骨皮质菲薄,轻微向周围膨隆。
结论:诊断非骨化性纤维瘤X线为最基本的方法,确诊需要典型的X线平片表现,加之典型的临床症状。
关键词:非骨化性纤维瘤;X线;诊断Abstract:Objective:To investigate the X-ray diagnosis of non-ossifying fibroma.METHODS:All 15 patients underwent X-ray plain film examination and confirmed by pathology as non-ossifying fibroids.RESULTS:All patients had mild symptoms,and the long bones of the lower extremities were more often or more frequently.In this paper,there were 8 femurs,6 tibias and 1 rib.Eleven cases of cortical type showed a single or multi-layer translucent area in the cortex or close to the cortex.The lesion developed into the medullary cavity into the bone,surrounded by a dense hardening zone,which was evident on the medullary cavity side.4 cases of medullary type,the lesion developedin the center of the bone,showing a single- or multi-room translucent area,theedge of the hardening,cortical bone is thin,slightly bulging to thesurrounding.Conclusion:The diagnosis of non-ossifying fibroma X-ray is the most basic method.The diagnosis requires typical X-ray film performance,combined with typical clinical symptoms.Keywords:non-ossifying fibroma X-ray diagnosis非骨化性纤维瘤(non-ossifying fibroma,NOF)是一种比较少见的原发性良性肿瘤,发病率较低,国内很少报道[1]。
纤维骨皮质缺损的X-CT-MRI诊断

整理ppt
3
• 两者被视为同一病变的不同阶段,非骨化 性纤维瘤是纤维性骨皮质缺损的后期发展 阶段。干骺端纤维缺损具有自限性,病变 可消失或呈规则的完全骨化区持续存在。
整理ppt
4
【好发部位】
• 病变常位于长骨干骺端、离骺板的3-4cm处, 随年龄增长逐渐向骨干方向移动。好发于 股骨远端、胫骨近侧干骺端、腓骨,其他 有尺骨、桡骨、肱骨等。
• 纤维骨皮质缺损病灶较小,很少超过4cm;非骨化性纤维 瘤相对较大,甚至巨大,呈单囊及多囊透亮区。
整理ppt
9
病变位于股骨和 腓骨近干骺端皮 质内,不在中心。
病变呈囊性改变, 周边见硬化。
整理ppt
10
整理ppt
11
整理ppt
12
【 MRI表现】
• 大多数病灶因其他原因作MRI检查时意外发 现。信号有一定特征,多数病灶在T1加权 像及T2加权像上均为低信号,反映了内部 成熟的纤维组织;如细胞成分明显多于胶 原纤维,则可在T2加权像上表现为高信号, 含铁血黄素T2加权上表现为低信号,硬化 边缘的信号与骨皮质相似。
整理ppt
7
【临床表现】
• 纤维骨皮质缺损常无临床症状,无需治疗, 常可自愈。
• 非骨化性纤维瘤症状也轻微,有局部酸痛 肿胀,较大病灶才考虑刮除术,可伴发病 理骨折。
整理ppt
8
【影像学表现】
• X线及CT表现:
• 长骨干骺端内、后部,长轴与骨干长轴一致的椭圆形、圆 形或分叶状的透亮区,伴有薄层硬化边,病灶内表现为均 匀的低密度,无钙化影。病灶周围无骨膜反应及软组织肿 块。
呈囊状或片状皮质缺损区,无膨胀性骨壳。 • X线有磨璃状改变、丝瓜瓤样改变、囊状改变及虫蚀样
非骨化性纤维瘤的影像学诊断

非骨化性纤维瘤的影像学诊断非骨化性纤维瘤(Non-ossifying fibroma,NOF)是一种常见的骨肿瘤,多见于儿童和青少年,属于良性病变。
本文将详细介绍非骨化性纤维瘤的影像学诊断过程,包括X线检查、CT扫描、磁共振成像等。
一、X线检查1.1 骨质破坏和骨皮质的改变在X线检查中,非骨化性纤维瘤通常呈现为骨质破坏区域,边界清晰且无界限性生长。
骨皮质通常呈边缘性膨胀性改变,可见到骨皮质增厚或骨质稀疏。
1.2 形态和大小非骨化性纤维瘤呈多形态表现,可为团块状、囊性或弥漫性改变,多呈卵圆形或长椭圆形。
大小范围可变,通常在2-5厘米之间。
二、CT扫描2.1 骨质改变和软组织影像学特征CT扫描能够更清晰地显示非骨化性纤维瘤的骨质破坏和骨皮质改变。
软组织肿块通常位于骨病变区域内,边缘清晰。
2.2 T1和T2信号特征在CT扫描中,非骨化性纤维瘤的T1信号表现为等或稍高信号,T2信号则呈现为低信号。
三、磁共振成像(MRI)3.1 骨质和软组织MRI能够更准确地显示非骨化性纤维瘤的骨质和软组织改变。
在T1加权像上,非骨化性纤维瘤的骨质呈现等或稍高信号;在T2加权像上,骨质呈现低信号。
软组织肿块呈现等或稍高信号。
3.2 强化模式非骨化性纤维瘤通常在造影增强后呈轻度到中度强化,强化模式与炎症或肿瘤性病变不同。
附件:本文档无附件。
法律名词及注释:1、良性病变:指不具有癌症特征和恶性程度的病变。
2、非骨化性纤维瘤:一种常见的骨肿瘤,多见于儿童和青少年,属于良性病变。
非骨化性纤维瘤的X线诊断和辨别诊断

非骨化性纤维瘤的X线诊断和辨别诊断姚丽娣金中高祝跃明吴晓卞颖飞【关键词】纤维瘤非骨化性纤维瘤(non-ossifying fibroma,NOF)是一种较少见的良性骨肿瘤,发病率较低。
作者搜集本院1994年5月至2006年7月经手术与病理证明的非骨化性纤维瘤8例,现分析报导如下。
1 临床资料一样资料8例患者中男5例,女3例;年龄8~32岁。
6例患者以局部疼痛就医,其中1例显现局部包块,均无红、肿、热及运动障碍。
2例患者平素无明显临床病症,因外伤致病理骨折而就医。
除发生病理骨折2例患者以急诊就医外,其余6例病程为1~6个月。
2 结果8例患者病变发生于股骨颈、股骨远端、胫骨近端各2例,肱骨中上段及桡骨上段各1例。
非骨化性纤维瘤按X线表现可分为皮质型与骨髓型两型,本组亦按此方式进行分型,其中皮质型2例,骨髓型6例。
皮质型2例发生于胫骨近端及股骨远端干骺端,病灶大小为×及×,病灶长轴与骨干长轴平行,表现为偏心性、膨胀较轻微之透亮区。
骨髓型病变要紧侵犯松质骨,4例呈单囊状,2例多囊状骨质透亮区。
发生于股骨颈2例(多囊状、单囊状各1例)。
发生于肱骨中上1/3区域及桡骨上段干骺端区域各1例,病灶侵犯患骨整个横径并归并病理骨折,肱骨上1/3处病灶因其于发生病理骨折后3周求诊,局部已可见少量骨膜反映。
其余2例别离位于股骨远端和胫骨上端。
单囊状病灶密度较为均匀一致。
1例胫骨上段及1例股骨颈患者显现骨性距离而表现为多囊型,其中股骨颈处病灶骨性距离较为粗大,胫骨上段处病灶骨性距离较为纤细。
1例股骨颈单囊型病灶可见一少见征象即病灶上半部份边界清楚锐利而下界模糊不清。
本型病灶最大为×,最小为×。
全数患者均在本院手术后证明为非骨化性纤维瘤。
3 讨论非骨化性纤维瘤的临床病理特点NOF是一种骨结缔组织源性的良性肿瘤,由Jaffc于1942年第一命名并以为它是一种良性骨肿瘤[1]。
发生率较低,约占良性骨肿瘤的%,本病多见于11~31岁,男女发病率无明显不同,多位于四肢长骨,以股骨、胫骨、腓骨多见,常发生在干骺端,并随年龄增加而移向骨干[2]。
非骨化纤维瘤、骨化性纤维瘤、骨纤维异常增生症等良性纤维源性骨肿瘤病因部位、发病年龄、病理及影像学表现

非骨化纤维瘤、骨化性纤维瘤、骨纤维异常增生症等良性纤维源性骨肿瘤病因、发病年龄、部位、病理表现及影像学表现骨良性纤维病变是一组正常骨组织被纤维组织和或其衍生的矿化物取代病变,称为骨纤。
非骨化性纤维瘤(NOF)非骨化性纤维瘤是一种来自成熟骨髓结缔组织良性肿瘤,是由儿童干骺端骨皮质纤维缺损形成,可逐渐消失,也可发展增大形成非骨化性纤维瘤。
发病年龄在8—20岁之间,发病部位可分两种,一种发生在干骺端和骨干,病变均偏一侧,或完全在皮质内向髓侧轻度膨胀,或贴近皮质向髓内生长。
病理表现1)肉眼观察:见病灶大小不一,多呈圆形,切面程暗棕色或灰色,可见多个纤细残余骨小梁或骨嵴,一般无骨膜反应。
肿瘤边缘有薄层硬化带,由多个病灶融合,可呈分叶状。
2)镜下观察:梭形纤维细胞呈旋涡状或轮辐状排列,其内有灶状分布泡沫细胞和多核细胞,有时可见泡沫细胞吞噬脂质和含铁血黄素。
肿瘤内无成骨成分,但肿瘤边缘的骨组织有反应性骨增生,为此瘤的特点。
影像学表现X线皮质型或偏心型:发生于长骨干骺端及骨干,位于皮质内或贴近皮质的圆形或椭圆形囊状破坏腔,轻度膨胀。
破坏腔长轴与骨干平行,局部皮质轻度变薄或不薄,但完整,破坏腔边缘有轻度硬化环围绕,呈轻度波浪状或花瓣状,腔内有少量分隔,纤细而致密。
髓质型或中央型:发生于长骨骨端及非长骨,病灶均位于髓腔,常侵占患骨的整个横径,呈单房或多房状骨破坏腔,破坏腔长轴与骨干平行,密度均匀一致,边缘有硬化,皮质变薄,其内可有骨间隔,纤细而致密,破坏腔可达关节面,但无向关节面膨胀凸现象。
2)CT皮质型或偏心型:偏心圆形或椭圆形低密度区,可分隔,内无死骨、钙化、髓腔狭窄,肿瘤髓腔侧见半弧形硬化,肿瘤侧骨皮质变薄。
髓质型或中央型:不规则的膨胀性生长的低密度区,占据大部分髓腔,周围见明显的薄壁或厚壁硬化缘,皮质变薄的部分可断裂。
3)MRI。
病变在T1WI呈低信号,T2WI信号增高不明显,或呈不均匀增高,病灶<2cm时信号均匀,但>2.5 cm时变得不均匀,其中高信号区代表泡沫细胞和多核巨细胞部分,病变与骨髓腔之间有低信号带,代表骨硬化带。
骨化性纤维瘤与非骨化性纤维瘤的影像诊断与鉴别诊断

骨干。
临床症状: 发病缓慢, 症状轻微或偶然发现, 局部可有酸痛、肿胀。
镜下主要由漩涡状排列的梭形纤维细胞构成, 可见少量胶原纤维、含铁血黄素的多核巨细胞和吞噬脂质的泡 沫细胞,未见新生骨组织形成。
X CT
按部位分为:皮质型和髓腔型。 皮质型:病灶贴近骨皮质生长, 未累及对侧皮质, 呈单房或多房透光区,长轴平行于骨干,边
缘有硬化边, 以髓腔侧为著,无骨膜反应,病灶内无骨化或钙化影。 髓腔型:病灶在骨内呈中心性扩张,侵犯骨横径大部或全部,呈单或多。房囊样透光区,密度 均 匀,有硬化边,病灶内无骨化或钙化影。
骨纤维异常增殖症是以骨内纤维组织异常增生,最终形成编织骨为特征的非肿瘤性病变,呈弥漫性生长, 无包膜,边界不清,可累及颅面多骨,呈磨玻璃密度,轮廓相较于骨化性纤维瘤更不规则。
50
50
2
46
5
2013年WHO骨肿瘤分类: 纤维组织细胞性肿瘤 ( Fibrohistiocytic Neoplasm ):良性纤维组织细胞瘤/非骨化性纤维瘤 (Be
2013年WHO骨肿瘤分类: 纤维源性肿瘤。 是边界清楚, 由富于细胞的纤维组织和表现多样的矿化组织构成的良性病变。 女性多见, 多发生于颅面骨,下颌骨较为多见,少见于长骨。
2006年WHO头颈部肿瘤分类标准按照临床和病理组织形态学特征将其分为: 经典型OF: 可发生于任何年龄, 主要见于30~40岁的成年人。 青少年小梁状OF: 8.5~12岁。 青少年砂砾样OF: 10~25岁。
经典型OF表现为缓慢性膨胀性生长的颌骨肿块, 早期多无自觉症状, 肿瘤逐渐增大后,多表现 为颜面部肿胀、畸形、上下颌咬合关系紊乱等改变, 其中以颜面部膨胀性无痛性肿物多见。
非骨化性纤维瘤的影像学诊断及鉴别诊断

非骨化性纤维瘤的影像学诊断及鉴别诊断发布时间:2021-07-22T15:43:16.080Z 来源:《医师在线》2021年3月上作者:沈志鹏[导读] 非骨化性纤维瘤(NOF)是临床上相对少见的由骨髓结缔组织发生的良性骨肿瘤,一些医生对本病认识不足,在诊断过程中需要同一些类似疾病相鉴别。
沈志鹏(上海中医药大学附属第七人民医院医学影像科;上海200137)摘要:目的:非骨化性纤维瘤(NOF)是临床上相对少见的由骨髓结缔组织发生的良性骨肿瘤,一些医生对本病认识不足,在诊断过程中需要同一些类似疾病相鉴别。
方法:回顾性分析经病理证实的NOF 20例,所有病例均做普通X线检查,17例行CT检查,7例行MRI检查。
结果发生于胫骨近端干骺端10例,胫骨远端干骺端5例,股骨远侧干骺端4例,桡骨远端干骺端1例,均为单发,病灶多沿患骨的长轴生长,多呈圆形或椭圆形,13例边缘有分叶,18例病灶边缘可见硬化边。
结论 NOF影像学特点较典型,X线平片结合临床一般能正确诊断,而CT及MRI检查能更好地显示病变内部密度及信号特点,为诊断提供更为有力的证据。
关键词:非骨化性纤维瘤; X线;;电子计算机断层扫描(CT);磁共振成像(MRI);非骨化性纤维瘤( non-ossifying fibroma,NOF) 起源于成熟的非成骨性骨髓结缔组织,故称为非骨化性纤维瘤,好发于8 ~ 20 岁的青少年。
多位于下肢长骨干骺端。
NOF与纤维性骨皮质缺损( fibrous cortical defect,FCD) 有相同的组织病理学特点及部位,可能是同一种疾病在不同时期的表现[1]。
部分学者认为,纤维性骨皮质缺损2年内无法自愈,继续进展,或侵及骨髓腔,则变成非骨化性纤维瘤。
笔者对2012 年6月至2016 年10月收治的20 例非骨化性纤维瘤患者作为研究对象,对影像学资料进行回顾性分析,具体情况如下。
1 资料与方法本组20 例,男性17 例,女性3 例,年龄5 ~ 15 岁,中位年龄10. 9 岁。
骨神经纤维瘤如何鉴别诊断?

骨神经纤维瘤如何鉴别诊断?
1.骨纤维异常增殖症:骨纤维异常增殖症是一种病因不明、缓慢进展的自限性良性骨纤维组织疾病。
正常骨组织被吸收,而代之以均质梭形细胞的纤维组织和发育不良的网状骨骨小梁,可能系网状骨未成熟期骨成熟停滞或构成骨的间质分化不良所致。
大部分病例表现为病骨区畸形肿胀,发生于面部者表现两侧不对称,眼球移位、突出,鼻腔狭窄,牙齿松动,齿槽嵴畸形,流泪,腭部隆起。
随着病变发展可出现头痛和偶尔发生鼻衄。
2.嗜酸性肉芽肿:为一良性孤立的非肿瘤性溶骨损害,起源于网状内皮系统。
常见于额骨、顶骨和下颌骨。
多发于30岁以前,男性居多。
在组织学上,由浓密的泡沫组织细胞组成,伴有不同数量的嗜伊红细胞和多核巨细胞。
组织细胞核含有小囊,嗜伊红细胞含有细小的空泡,巨细胞为郎罕型和异物型。
这些细胞呈灶性集聚。
3.Gardner综合征:此综合征为侵犯上下颌骨、颅骨和偶见于长骨的多发性骨瘤,伴有肠息肉、皮样囊肿、纤维瘤和长骨局灶性波纹状骨皮质增厚。
4.巨型牙骨质瘤:通常累及下颌骨全部,可致骨皮质膨大,X线检查表现为浓密的块状堆积体。
常起于遗传,在组织学上未发现感染源。
5.外生性骨瘤、副鼻窦恶性肿瘤及囊肿等,均应注意鉴别,以防误诊。
干骺端纤维性缺损和非骨化性纤维瘤的影像学表现

• ㈠ 两者在发病年龄、临床症状与体征、生物学行为、影像表现和组织病理表 现等有哪些相同的方面?有哪些不同的方面?
• 1.临床相同的方面 : • ⑴在发病年龄阶段重叠交叉; • ⑵临床症状均可出现疼痛; • ⑶部分患者生物学行为表现相同---病程自限,病灶自愈。 • 2.临床不同的方面 : • ⑴有临床症状者非骨化性纤维瘤显著高于纤维性骨皮质缺损; • ⑵病程自限,病灶自愈者纤维性骨皮质缺损显著高于非骨化性纤维瘤。因此,
• 不同点:目前手边的文献没有见到。
• 由于我们资料中纤维性骨皮质缺损病例手术者太少,当年那6例还是费劲九牛 二虎之力才找到两例的病理切片。但是,没有做免疫组化,没有看看病灶内 部中心部与边缘部组织镜下有无不同;其内毛细血管数量情况;重要的一点, 是纤皮缺和非骨化病变与病灶底部(髓腔侧)骨性间隔相邻的骨髓组织的表 现有何不同。
• 4.影像表现相同的方面 : • ⑴发病部位大致相同:多位于长管骨干骺端骨皮质,不累及骺线; • ⑵部分非骨化性纤维瘤在病变早期,也表现为表面无骨壳/病灶外表面骨壳不
完整,未完全覆盖的骨皮质缺损样病灶;
• ⑶病灶髓腔侧有完整的致密骨/硬化骨性间隔; • ⑷不合并病理骨折等情况下,均无软组织肿块和骨膜反应。 • 3.影像表现不同的方面 : • ⑴发病部位: 纤维性骨皮质缺损多位于股骨远端(81.8%~90%)和胫骨上、
骨性分隔,一般1~ 2条。 CT表现: 上述部位 骨皮质见有杯口状或碟状缺损 ,深度可大于邻近骨皮质, 以一硬化线与骨髓腔分隔。 缺损表面均无骨壳! 病灶大多位于股骨远端和 胫骨上、下端内后侧骨皮质。既往推测,可能与上述部位是肌腱的附着点有 关。本组后缘可见肌肉影与之相连者占87. 88 %(29/33 ),股骨远端骨皮质 缺损相当于大收肌浅部或腓肠肌内侧头附着处;胫骨近端的缺损则相当于比 目鱼肌起点或腘肌止点。与既往推测相符。缺损内的骨性分隔,轴位像表现 为自缺损底部硬化线凸起的骨嵴,称之为"笔架征"。 在观察缺损的形态、表
纤维性骨皮质缺损的影像学表现及鉴别诊断

患者男,40岁,右踝部疼痛伴活动受限7月余, 加重两天。
骨纤维结构不良
右胫骨中下段及距骨可见多发骨质破坏区,胫骨病变范 围相对较大,呈磨砂玻璃样改变,边缘轻度硬化。
3.动脉瘤样骨囊肿:X线表现多为偏心性、具有中等度侵蚀性,常 穿透骨皮质包壳,边缘轮廓模糊不清,呈虫蚀状,其骨皮质常膨 胀如气球状,偏心型膨胀性骨质破坏,病变呈“皂泡样”改变,外缘 有完整或断裂的菲薄骨壳。平扫与X线表现相似,增强后病灶实质 部分强化,可见粗大供血血管,有时可显示液- 液平面,信号为上 方低、下方高, 此征象为血液中的细胞沉淀致使血浆、血细胞分离 所致。CT显示液-液平面一般在静止后10分钟出现,MRI由于扫描 时间较久,较易显示信号分层,病灶与毗邻软组织分界光整,和 骨髓腔的交界缘呈低信号,内部分隔在T1WI上呈低信号,在T2WI 上呈高信号,MRI征象中出现以下一组改变时,提示该病,(1) 年轻病人,(2)膨胀性病灶,并具有薄的低信号边界,(3)随 T2WI加强,信号强度增高,(4)分叶状的病灶和/或病灶内存在 液平。
第三和第四阶段由于病灶逐渐愈合,硬化MRI 主要表现为低信号,愈合开始在病变的骨干 部分,表现为灶性愈合,随着病程进展,表 现为弥漫性低信号,静脉注射GD—DTPA增 强扫描,显示病灶边缘增强,提示外围有充 血区存在,病变中央部分并无强化,偶而可 见轻度强化,是因轻度充血引起。晚期,病 灶骨化,T1WI和T2WI均呈现均匀皮质样低 信号。
骨样骨瘤
平片胫骨骨干外前侧可见局部骨皮质增厚,并见一小斑片状 透亮区。 MR示高T2信号位于骨皮质内,周围骨皮质增厚,与平片所示 异常一致,临近骨髓水肿,相应骨膜及软组织亦见水肿。
谢谢聆听!
2、CT:可明确在显示病灶位于骨皮质。呈 囊状多囊状或不规则状的骨破坏区,呈凹向 髓腔的杯口样或蝶形缺损,内缘有硬化,表 面无骨壳,病灶内为均匀软组织密度,无钙 化,无死骨、边缘明确,无明显膨胀性改变 ,少数病例邻近可有轻度软组织肿胀。在病 变的不同阶段,有不同程度的骨质硬化,在 病变晚期出现明显边缘硬化,骨质充填。一 般无骨膜反应、增生,CT对该病诊断和鉴 别诊断有重要价值。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
纤维骨皮质缺损与非骨化性纤维瘤的鉴别要点
概述
FCD的影像学表现NOF的影像学表现
概述
病理
差异
发病部位
•
纤维骨皮质缺损(FCD )与非骨化性纤维瘤(NOF )为最常见的骨纤维性病变。
二者相似之处FCD 和NOF 具有相同的好发部位和相似的病理学表现:两者均好发于青少年期的膝关节周围骨附近,病灶均为肌肉样软组织密度,无骨膜反应,无新生骨形成,病理成分主要为纤维组织。
•
FCD 临床多无症状,影像学上为局限于骨皮质内边界较清的透亮区,伴有薄层硬化边,皮质缺损区凹向骨髓腔但未明显膨入髓腔。
NOF 临床多有症状,影像学上为皮质内沿骨长轴分布且伴较厚硬化边的单囊或多囊状透亮区,向内膨胀突入髓腔但有硬化线与髓腔分隔,骨皮质外缘多数有较完整骨壳。
•
FCD 和NOF 的组织病理学表现相同,主要由漩涡状和车辐状致密排列的梭形纤维细胞构成,可见少量胶原纤维、含铁血黄素的多核巨细胞和吞噬脂质的泡沫细胞,但未见新生骨组织形成。
•纤维骨皮质缺损(FCD)与非骨化性纤维瘤(NOF)为最常见的骨纤维性病变。
二者相似之处FCD 和NOF 具有相同的好发部位和相似的病理学表现:两者均好发于青少年期的膝关节周围骨附近,病灶均为肌肉样软组织密度,无骨膜反应,无新生骨形成,病理成分主要为纤维组织。
发病部位
二者差异:
•FCD 临床多无症状,影像学上为局限于骨皮质内边界较清的透亮区,伴有薄层硬化边,皮质缺损区凹向骨髓腔但未明显膨入髓腔。
NOF 临床多有症状,影像学上为皮质内沿骨长轴分布且伴较厚硬化边的单囊或多囊状透亮区,向内膨胀突入髓腔但有硬化线与髓腔分隔,骨皮质外缘多数有较完整骨壳。
病理学表现
•FCD 和NOF 的组织
病理学表现相同,主
要由漩涡状和车辐状
致密排列的梭形纤维
细胞构成,可见少量
胶原纤维、含铁血黄
素的多核巨细胞和吞
噬脂质的泡沫细胞,
但未见新生骨组织形
成。
FCD的影像学表现
•案例一
•基本病史:
男孩,踢足球时脚踝扭伤,
肿胀。
行脚踝X 线检查。
•描述:
X 线显示胫骨干骺端外
侧边界较清的透亮区,仅局
限于皮质内,周边可见轻度
硬化,无骨膜反应
FCD 案例二
•基本病史:
7 岁女孩,臀部疼痛,行X 线检查时偶然发现。
•描述:
股骨后部干骺端见一不规则透亮区,边界模糊
•为求进一步确诊,行膝关节MR
检查
•描述:
•膝关节MR 显示股
骨干骺端后内侧见不
规则长T1 长T2 异
常信号,其内信号不
均,呈分叶状,但病
变仅局限于骨皮质区
FCD 案例三
•基本病史:
女,9 岁,业余舞蹈者,膝关节疼痛检查偶然发现。
•描述:
膝关节CT 检查结果显示右侧胫骨骨皮质内边界清楚高透光区,周围有轻度硬化,无软组织肿块
•NOF 案例一
•基本病史:
男,14 岁,打球时脚踝扭伤。
描述:
脚踝X 线结果显示胫骨干骺端及远端见多发囊状高透光区,边界清,周围可见硬化边,未见明显骨膜反应,病变未累及生长板
•NOF 案例二
•基本病史:
14 岁女性,股骨远端疼痛。
描述:
X 线检查结果显示股骨远端多囊状透亮区,周围可见硬化边,邻近骨皮质变薄,无骨膜反应,其内未见钙化及软组织肿块,病变距离生长板约3 cm。
•为进一步确诊行CT 及MRI 检查。
•CT :
•病变呈膨胀性
生长,向内突入髓腔但有硬化线与髓腔分隔,邻近骨皮质变薄,未发现软组织肿块
•MRI :
•病变呈偏心性生长,病变主体呈长T1
短T2 信号,提示
病变为纤维成分,病变边界清,周边见低信号硬化环,周围无明显水肿信号,肿瘤内部无液液平面
NOF 案例三
•基本病史:
男,16 岁,外伤后行CT 检查偶然发现。
•CT :
股骨远端见多囊状低密度灶,周围可见硬化边,膨胀生长,突入骨髓腔内,邻近骨皮质变后,无骨膜反应。
总结
1、FCD 与NOF 是同一疾病的不同表现或不同发展阶段,局限于骨皮质者为FCD;病变位于骨髓腔内或位于骨皮质膨胀累及骨髓腔者为NOF。
2、FCD 病变范围多小于2 cm,而NOF 病变多大于3 cm。
3、在影像学上病灶是否累及髓腔是二者的重要鉴别点。
