2017年手术并发症分析
手术常见并发症的预防措施

手术常见并发症的预防措施手术常见并发症的预防措施手术并发症是患者手术后发生的疾病或情况,如肺炎、深静脉血栓/肺栓塞、败血症、休克/心脏骤停、吻合口漏、消化道出血/急性溃疡、手术后出血或血肿、手术后伤口裂开等。
一般可以分为二大类:一类为某些手术特有的并发症,如胃手术后的倾倒综合征、肺叶切除术后的支气管胸膜瘘等;另一类则为多数手术后并发症,如出血、感染等。
积极预防术后并发症的发生,是保证医疗安全和减少医疗纠纷的重要举措。
所以,对常见术后并发症的预防显得尤为重要。
1、术后出血预防措施(1)手术时严格止血,关腹前确认无活动性出血点;(2)术中渗血较多时,必要时术后应用止血药物;(3)凝血机制异常者,可与围手术期输注新鲜全血、凝血因子或凝血酶原复合物等。
2、切口感染预防措施(1)术前完善皮肤和肠道准备;(2)注意手术操作的精细,严格止血,避免渗血、血肿;(3)加强术前、术后的处理,改善病人营养状态,增强抗感染能力;(4)保持切口敷料的清洁、干燥、无污染;(5)正确、合理使用抗生素,必要时预防应用广谱抗生素;(6)医护人员在接触患者前、后严格注意手卫生,更换敷料时严格无菌操作技术,防止医源性-交叉感染。
3、切口裂开的预防措施(1)术前、术后积极纠正病人的营养状况,特别是年老体弱、营养不良、低蛋白血症者;(2)术后再突然增加腹压时,如:起床、用力大、小便、咳嗽、呕吐和胃肠胀气等情况发生时,注意按压切口,防止张力增大后切口裂开;(3)防止切口的局部张力过大,切口血肿和感染;(4)老年病人切口采用减张缝合法,术后腹部应用腹带适当包扎等,可减少切口裂开的机会。
4、肺不张预防措施(1)术前锻炼深呼吸;(2)有吸烟嗜好者,术前2周停止吸烟,以减少气道内分泌物;(3)术前积极治疗原有的支气管炎或肺部感染;1(4)全麻手术结束前充分吸取气管内分泌物,术后取头侧位平卧,防止呕吐物和口腔分泌物的误吸;(5)鼓励病人深呼吸咳嗽、体味排痰或给予药物化痰,以利支气管内分泌物排出;(6)胸、腹带包扎松紧合适,避免限制呼吸的固定和绑扎;(7)注意口腔卫生;(8)注意保暖,防止肺部感染。
脊柱手术部位感染病原菌特征及危险因素调查分析

2021255脊柱手术部位感染病原菌特征及危险因素调查分析苍姗,张转运,荣辉作者单位:南京大学医学院附属鼓楼医院麻醉手术科,江苏南京210008基金项目:国家自然科学基金(81901136)摘要:目的调查分析脊柱手术术后手术部位感染病原菌特征及危险因素。
方法选取2017年8月至2019年8月在南京鼓楼医院进行脊柱手术病人5021例,回顾性分析所有病人临床资料,并对相关资料进行单因素分析及多因素分析。
结果5021例病人术后手术部位感染31例(0.62%),共分离出41株病原菌,革兰阳性菌25株(61.0%),革兰阴性菌16株(39.0%)。
单因素分析结果显示感染与未感染病人年龄,体质量指数(BMI)值,糖尿病率,手术时间,术中失血量,手术入路及内固定率差异有统计学意义(P<0.05)。
Logistic多因素分析结果显示年龄,糖尿病,手术时间,术中失血量及内固定为脊柱手术部位感染的危险因素(P<0.05)。
结论脊柱手术术后手术部位感染病原菌主要以金黄色葡萄球菌,表皮葡萄球菌及大肠埃希菌等为主。
病人年龄,BMI值,糖尿病率,手术时间,术中失血量,手术入路及内固定为手术部位感染独立危险因素。
同时对于有相关因素的病人需加强预防,以降低手术部位感染发生率。
关键词:外科伤口感染;手术后并发症;脊柱手术;手术部位;感染;病原菌;危险因素Pathogenic bacteria characteristics and risk factors investigation and analysis of surgical siteinfection after spinal surgeryCANG Shan,ZHANG Zhuanyun,RONG HuiAuthor Affiliation:Department of Anesthesiology,Nanjing Drum Tower Hospital Affiliated to Nanjing University Medi⁃cal School,Nanjing,Jiangsu210008,ChinaAbstract:Objective To investigate and analyze the pathogenic bacteria characteristics and risk factors of surgical site infection af‐ter spinal surgery.Methods5021patients treated with spinal surgery in Nanjing Drum Tower hospital from August2017to August 2019were collected and analyzed by univariate analysis and Logistic multivariable analysis.Results20cases had surgical site infec‐tion after spinal surgery(0.62%).Totally41strains of pathogens were cultured and isolated,including25strains of gram-positive bacte‐ria(61.0%),and18strains of gram-negative bacteria(39.0%).Univariate analysis results showed that age,BMI index,diabetes,opera‐tion time,blood loss in operation,surgical approaches and internal fixation had significantly difference between uninfected patients and infected patients(P<0.05).Logistic multivariable analysis results showed that age,diabetes,operation time,blood loss in operation and internal fixation were risk factors(P<0.05).Conclusions The Staphylococcus aureus,Staphylococcus epidermidis and Escherichia coli are the major bacteria in surgical site infection after spinal surgery.Age,BMI value,diabetes,operation time,blood loss in operation and internal fixation were risk factors.At the same time,it is necessary to strengthen the prevention of patients with related factors to reduce the incidence rate of surgical site infection after spinal surgeryKey words:Surgical wound infection;Postoperative complications;Spinal surgery;Surgical site;Infection;Pathogenic bac‐teria;Risk factor脊柱手术为外科常见手术,而手术部位感染为其常见并发症,其原因主要为手术时间长,手术创伤面积大及合并基础疾病等[1-2]。
手术患者术中低体温的危害分析及预防措施

手术患者术中低体温的危害分析及预防措施摘要】目的:探讨手术病人术中低体温的危害及预防。
方法:通过加强患者心理护理、术中控制室温、控制皮肤散热、输入加温的库血和液体、覆盖肢体保温及加强术中低温的检测来预防低体温的发生。
结论:积极有效的预防是有效防止术中低体温发生的有力保障。
【关键词】术中;低体温;原因;危害;预防措施【中图分类号】R619 【文献标识码】A 【文章编号】2095-1752(2017)13-0178-02人体通过体温调节系统使使产热和散热保持动态平衡,从而维持中心体温在37±0.4℃,身体中心温度(体核温度)低于36℃,称为低体温[1]。
现就术中低体温发生的原因,低体温的危害,预防低体温发生的方法和护理措施综述如下。
1.导致患者术中低体温的原因1.1 患者自身的因素患者个人体质和年龄因素会影响体温。
尤其老人及小儿,老年人术中低温主要原因是因为代谢率比较低;同时,机体成分在衰老时发生变化,而使机体热储量降低,围手术期更容易发生低体温[2];新生儿体表面积相对大一些,皮肤很薄,血管也丰富,容易散热[3];另外,小儿体温调节中枢发育也不完善,体温调节功能差,很容易受环境的影响,术中易致低体温的发生;应激情况下产热率往往不如散热率高,均导致机体散热加快[4]。
1.2 产热不足手术前病人需要进食进水,69000机体能量不足,产热减少,术中易导致低体温。
1.3 麻醉因素在全麻过程中,患者意识消失,产热减少,肌肉松弛,麻醉药物会导致体温调节障碍,麻醉抑制血管收缩,病人只能通过自主防御反应调节温度的变化,全麻手术时间一般超过2小时,都可引起患者体温下降。
1.4 手术间的低温环境手术室温度过低,会导致病人体热散失,直接影响体温。
人体在正常情况下通过热调节反应可有效维持体温的相对稳定。
但在麻醉创伤和手术情况下,患者机体丧失正常的热调节反应功能,使得患者体温极易受环境温度的影响[4]。
1.5 大量输血、输液,大量的冲洗由于手术时间长,术中出血较多,需要通过静脉通道大量的输入库血和液体,大量的快速的冷液体进入病人体内,更导致了低体温的加重。
2017年医疗运行质量数据分析报告

关于医疗运行指标分析报告医务科对2016年相关指标进行分析,针对存在的问题予以及时整改。
现就通报情况分析如下:一、住院患者死亡率死亡率是评价医疗服务质量的指标之一,2016年全年我院的死亡率为0.51%,总死亡人数123人,其中综合科(肿瘤科)占41人、ICU 21人、呼吸科20人,心内一科12人。
(具体分布见下图)根据死亡人数的分布可看出,死亡人数最多的综合科(肿瘤科)主要以恶性肿瘤疾病为主,呼吸科20例死亡人数中6例为COPD急性加重,13例死亡原因为重症肺炎,皆是以慢性病为死亡首要原因,其次重症医学科(ICU)接收病人主要以急危重患者为主,三个科室的死亡人数占据全院总死亡人数的66.7%,是我院2016年死亡率偏高的主要原因。
二、平均住院日平均住院日是反映医疗资源利用情况和医院总体医疗服务质量的综合指标,2016年全年我院平均住院日为10.3d。
(具体科室分布见下图)1、肾病科平均住院日最高:49.6天,原因为肾病科收治病人大多数需要透析,在需要出院的当天同时办理住院,直接导致住院日连续并明显增高。
同时也是造成我院平均住院日整体偏高的主要原因。
2、神经外科、骨科平均住院日超过15天,存在原因有交通事故、第三方造成的外伤等造成伤害纠纷不能及时达成协议,矛盾难以解决,患者拒绝出院,且这样的病例较多,使科室平均住院日增高。
三、床位使用率床位使用率反应每天使用床位与实有床位比率,单个指标仅能反映病床的工作负荷,一般85%左右为合理值,2016年我院床位使用率为78.8%,其中疼痛科床位使用率最低为10.3%,其次是中医科10.5%,肾病科床位使用率最高227%。
(具体分布见下图)综合上图可看出我院床位使用率整体偏低。
分析其原因疼痛科床位数6张,实际开放总床日数为2196,而收治病人为19人次,实际占用总床日数仅226,故病床使用率低;中医科实际开放总床日数1830;肾病科床位数8张,但血液透析的住院患者多,且平均住院日高,大部分病人为挂床,床位使用率高达227%;其中,床位使用率在80%--100%之间的科室只有7个临床科室,最低的使用率仅有10%左右,床位使用率的最高值与最低值相差200多个百分点,这样就造成床位使用率差距过大,平均值低于正常标准。
持续腰大池引流术后并发症分析

持续腰大池引流术后并发症分析[摘要] 目的探讨腰大池置管引流术后相关并发症及其防范措施,为临床进行腰大池置管引流提供指导。
方法回顾性分析2017年05月至2012年5月间我科进行的180例行腰大池置管引流术患者临床资料,探讨并发症的发生和防范措施。
结果持续腰大池引流时间2-19d,平均(6.02±1.06)d。
术后总并发症发生率为14.4%,其中堵管9例(5%),感染4例(2.2%),低颅压综合症3例(1.67%),脑疝1例(0.56%),神经根刺激症状2例(1.11%),引流管意外脱出3例(1.67%),引流管折断4例(2.2%)。
结论腰大池置管引流促进血性脑脊液引流,加快患者病情恢复,但其并发症又能加重病情,甚至危及生命。
严格无菌操作、提高穿刺手术技巧、选择合适的腰椎间隙及置管方向,控制引流量、提高患者依从性甚至适当约束患者肢体活动等措施可有效减少手术并发症。
[关键词] 腰大池;引流;并发症Analysis of complications after continuous lumbar drainage Jiang Jinrong, Song Ruihong,Xia Cuihua. Department of Neurosurgery,Jiaxiang County People's Hospital, Shandong Province,272400[Abstract] Objective To explore the related complications and preventive measures after tube drainage in the lumbar cistern, and provide guidance for clinical drainage of the lumbar cistern.Methods The clinical data of 420patients undergoing lumbar drainage and drainage in our department from January 2014 to January 2019 were retrospectively analyzed to investigate the occurrenceof complications and preventive measures.Results The duration of drainage was 2-19 days, with an average of (6.02±1.06) d. The total postoperative complication rate was 12.14%, including 21 cases blocked (5%), 9 cases of infection (2.14%),7 cases of low intracranial pressure syndrome (1.67%), 3 cases of cerebral palsy (0.71%), 2 cases of nerve root irritation (0.48%), 6 cases of accidentaldrainage of drainage tube (1.43%), and 9 cases of drainage tube fracture (2.14%). Conclusion The drainage of the large pool of the waist promotes the drainage of blood cerebrospinal fluid and accelerates the recovery of the patient'scondition, but its complications can aggravate the condition and even endanger life. Strict aseptic operation, improved puncture technique, selection of appropriate lumbar intervertebral space and catheter orientation, control of drainage, improvement of patient compliance and even appropriate restraint of patient limb activity can effectively reduce surgical complications.[Key words]Waist pool;drainage;Complication各种原因引起颅内脑室系统积血或蛛网膜下腔出血后,单纯药物治疗病程时间长,远期常因脑脊液循环障碍引起脑积水等并发症[1-3],病死率很高[4-7]。
咪达唑仑联合芬太尼在甲状腺开放手术后呛咳的影响

咪达唑仑联合芬太尼在甲状腺开放手术后呛咳的影响发表时间:2017-08-30T13:29:36.907Z 来源:《航空军医》2017年第13期作者:蒲朝辉张治猛[导读] 对于甲状腺手术患者,围术期咪达唑仑,能有效的促进患者术后恢复,快速拔管,减少呛咳发生。
(张家界市人民医院 427000)摘要:目的探讨咪达唑仑联合芬太尼在甲状腺开放手术后呛咳的影响。
方法分析2016年10月至2017年6月张家界市人民医院收治全身麻醉下开放实施甲状腺手术者80例,按照随机数字法分为两组,各40例,观察组手术结束前10min,静脉给予咪达唑仑1mg(1ml),对照组给予相同剂量0.9%生理盐水,统计两组自主呼吸恢复情况、拔除气管导管情况以及麻醉恢复情况,统计拔管期间发生的呛咳并计算呛咳评分。
结果观察组自主呼吸恢复时间、拔除气管导管时间与离开麻醉恢复室时间均显著快于对照组(P<0.05),观察组呛咳发生率显著少于对照组(P<0.05),呛咳总评分得分低于对照组(P<0.05)。
结论对于甲状腺手术患者,围术期咪达唑仑,能有效的促进患者术后恢复,快速拔管,减少呛咳发生。
关键词:咪达唑仑;芬太尼;甲状腺;呛咳甲状腺疾病属于常见病,好发病,其多发生于中青年女性,尤其合并甲状腺功能亢进者,多数需要手术治疗[1]。
咪达唑仑是目前最常使用的苯二氮卓类镇静药物,其能达到有效的镇静效果,同时具有一定的镇痛作用,能降低机体应激反应,减轻交感神经兴奋性,降低心血管并发症,稳定血流动力学[2]。
本研究主要咪达唑仑联合芬太尼在甲状腺开放手术中应用,现报告如下:1 资料与方法1.1 一般资料分析2016年10月至2017年6月张家界市人民医院收治全身麻醉下开放实施甲状腺手术者80例,所有入组者通过体格检查、颈部甲状腺超声确诊,入组前签署手术同意书和入组同意书,同时取得张家界市人民医院伦理委员会批准,排除合并严重心肺功能障碍、肝肾功能不全、肺部感染、慢性咽炎、精神疾病、入组前3个月内使用抗甲状腺相关药物者及签字拒绝入组者。
全麻术后麻醉恢复室发生喉痉挛的原因分析和护理对策

全麻术后麻醉恢复室发生喉痉挛的原因分析和护理对策姬立英,田婷婷(新疆克拉玛依市人民医院,新疆 克拉玛依)摘要:由于麻醉药物,手术创伤和应激反应的影响,麻醉手术结束后的病人会引发各种并发症,需要在麻醉恢复室度过麻醉恢复期,以保证病人机体内环境,呼吸循环系统的状态趋于稳定的场所,喉痉挛是麻醉手术后重要并发症之一,若处理不当,可能会给患者造成严重后果,2017年12月至2018年12月我院实施的685例全麻手术患者,有5例患者术后并发喉痉挛,经过医护人员精心的救治护理均转危为安。
关键词:麻醉恢复室;喉痉挛;护理对策中图分类号:R473.6 文献标识码:B DOI: 10.19613/ki.1671-3141.2019.53.201本文引用格式:姬立英,田婷婷.全麻术后麻醉恢复室发生喉痉挛的原因分析和护理对策[J].世界最新医学信息文摘,2019,19(53):291,295.1 资料与方法1.1 一般资料2017年12月至2018年12月麻醉恢复室685例全麻手术患者中发生喉痉挛的5例患者的临床资料,本组共有5例全麻术后并发喉痉挛的患者,年龄3~65岁,平均34岁,麻醉综合评价(ASA)为Ⅰ~Ⅲ级。
麻醉方式:气管内插管麻醉3例,静脉复合麻醉2例。
手术部位:腹部手术3例,四肢手术2例,4例病人出现轻度喉痉挛病人表现为吸气性呼吸困难,可闻及喉鸣音,无明显通气障碍,1例出现重度喉痉挛,表现为吸气性呼吸困难,喉鸣音声调高,气道部分梗阻,5例喉痉挛患者均在麻醉恢复室停留10min至1h。
1.2 方法依据发生喉痉挛患者的临床表现、诊断要点、明确发生的具体原因,制定针对性预防方案;同时,加强恢复室护士麻醉恢复期管理相关知识和技巧的专业培训,减轻麻醉并发症的概率,一旦出现喉痉挛病人表现为烦躁、吸气性呼吸困难伴高亢的喉鸣音,发绀显著,随即出现呼之不应,脉搏微弱。
立即采取以下措施。
(1)给予纯氧吸入,平卧头偏向一侧,必要时纯氧正压通气,直至病人清醒,喉痉挛消失;(2)如系麻醉过浅引起,应用静脉或吸入麻醉药物加深麻醉,直至喉痉挛及其他反射消失;(3)必要时可给于短效肌松药甚至行气管内插管,如遇到拔管后喉痉挛病人SPO2<85%,必须进一步处理,可选用抗胆碱能药物阿托品,以减少腺体分泌,减少口咽分泌物的刺激;(4)避免在浅麻醉下行气管插管和进行手术操作,以防止患者缺氧和二氧化碳蓄积;(5)拔管最好在病人处于完全清醒的状态下进行。
【2017年整理】非计划性再次手术总结分析

非计划再次手术分析整改报告非计划再次手术是引起医疗纠纷的常见原因,同时增加了患者的痛苦和医疗费用开支。
创建一个安全有效的医疗卫生保健体系,减少医疗风险是医院致力达到的目标。
“非计划再手术”能充分反映医院的安全与质量管理,医院要求手术科室对非计划再次手术进行统计并上报医教科汇总,并据此评价科室及医师的手术能力。
现根据2014年全年各科室上报材料,对我院 “非计划再手术”进行统计,并对所存在的问题做出以下初步分析。
全年我院共进行手术7600余例,上报非计划二次手术的例数为9例,比例约为0%,通过积极补救措施,无一例发生医疗纠纷。
通过探索“非计划再次手术”的原因,致力于提高医院手术病人的医疗质量、降低非计划再手术的发生率。
一.非计划二次手术科室分布情况:神经外科(外三科)3例、普外科(外二科)2例、产二科2例、泌尿外科(外一科)1例、胸外科1例。
2014年非计划二次手术科室分布3221101234外三科产二科外二科外一科胸外科例数二、原因分析:通过上图分析看出,其中再次脑出血、切口脓肿形成等这些术后并发症是导致非计划再次手术的首要因素。
通过总结各专科汇报的非计划再次手术的原因分析,可归纳以下几个方面:(1)与手术级别有关,手术操作难度大、复杂性强的非计划再次手术发生率高;(2)与手术医生操作有关,手术医生手术操作不规范导致切口保护不好、切口过度刺激出现液化和感染;(3)术后针对防范措施处理不到位等;(4)与患者自身情况有关,患者医嘱遵从差,肥胖、年龄大、病情重、体质差、既往病史较严重者其发生率高。
(5)疾病本身原因,脑出血病人病情重、感染疾病本身为Ⅲ类切口。
以上9例均为手术并发症:分别为再次脑出血3例、切口感染3例、切口液化裂开1例、膈疝形成1例。
再次脑出血者为外伤性脑出血患者,病情较重,其中一位患者进行3次血肿清除术;术后感染考虑与手术室消毒是否达标;术中、术后严格无菌操作;术中是否充分冲洗、引流,是否留有死腔等;是否合理应用抗菌素;术后出血者为前列腺电切术后,患者血压偏高,术后膀胱冲洗欠通畅,出现膀胱填塞、血块,考虑为活动性出血。
手术室患者术中发生压力性损伤的相关危险因素分析及护理对策

手术室患者术中发生压力性损伤的相关危险因素分析及护理对策陈文宇(深圳市宝安区福永人民医院,广东深圳518103)【摘要】目的分析手术室患者术中发生压力性损伤的相关危险因素,并提出相应的护理对策。
方法选择2018年1月—2019年9月于我院接受手术治疗的患者150例,将其中发生压力性损伤的48例列为观察组;未发生压力性损伤的102例列为对照组。
分析术中发生压力性损伤的相关危险因素,并提出相应的护理策略。
结果经Logistic回归分析,年龄>60岁、体重指数>25kg/m2、特殊手术体位、术中体位变动、手术时间>2.5h、术中出血量>80mL/h、应用变温毯等是手术室患者术中发生压力性损伤的危险因素。
结论患者年龄、体重指数、体位、手术时间、出血量、术中应用变温毯是手术室患者术中压力性损伤发生的危险因素,临床需采取针对性护理措施,预防其发生。
【关键词】手术室压力性损伤危险因素护理对策DOI:10.19435/j.1672-1721.2020.21.044压力性损伤是指局部遭受长时间或巨大压力(或联合剪切力),引起局部灌注、营养及微环境变化,导致皮肤、软骨等组织损伤,临床表现为局部皮肤发红或开放性溃疡,并伴有疼痛[1,2]。
术中压力性损伤是外科手术患者常见并发症,不仅影响术后恢复,还会增加患者痛苦及医疗资源的消耗,部分患者甚至死于压力性损伤相关并发症[3]。
因此,临床需重视对手术室患者术中压力性损伤相关因素分析,并加强预防措施,以减少压力性损伤的发生,减轻其对手术患者的影响。
本研究深入分析了手术室患者术中压力性损伤的危险因素,旨在为其护理对策的制定、实施提供借鉴,现报告如下。
1资料与方法1.1一般资料选择我院2018年1月—2019年9月收治的手术患者150例,将其中发生压力性损伤的48例列为观察组,未发生压力性损伤的102例列为对照组。
均为初次手术;年龄不低于18岁;无压力性损伤史;未合并其他皮肤病、肌肉萎缩及血液系统疾病;排除存在智力、精神、语言等障碍,无法配合研究者。
宫腔镜手术发生严重并发症

宫腔镜手术发生严重并发症
朱津保
【期刊名称】《实用妇科内分泌电子杂志》
【年(卷),期】2017(004)005
【摘要】目的本文主要分析探究对病人实施了相应的宫腔镜手术后,产生的严重的并发症进行探讨.方法在2012年到2016年4年间,在我院妇产科实施了宫腔镜手术的20名病人作为研究的对象,对其产生的子宫穿孔和TURP综合症的情况进行分析.结果研究对象较为严重的并发症分别为,子宫穿孔的病人为14名,TURP综合征的病人为6名,对其进行保守医治和急救后均痊愈出院.结论实施宫腔镜手术的期间,医师要具有专业的技能掌握,在手术的前期要进行充分的准备,对可能出现的并发症要高度的重视,对病情的观测力度进行不断的提升,以此来有效且及时的对并发症进行相应的处理.
【总页数】2页(P68-69)
【作者】朱津保
【作者单位】新疆维吾尔自治区第二济困医院,新疆乌鲁木齐 830011
【正文语种】中文
【中图分类】R713.406
【相关文献】
1.宫腔镜手术发生严重并发症47例临床分析 [J], 蔡海瑜;郭宝枝;赵红果
2.宫腔镜手术严重并发症的临床分析 [J], 胡红文;曹映华;高然;黄荣芳;牛洁
3.宫腔镜严重并发症的发生和救治 [J], 杨延林;陈杰;雷巍
4.宫腔镜手术严重并发症的防治 [J], 廖琪;杨柳;马刚
5.宫腔镜手术严重并发症 [J], 张鸢
因版权原因,仅展示原文概要,查看原文内容请购买。
腹腔镜全子宫切除术后损伤性并发症的发生原因及预防措施

临床医学研究与实践2021年5月第6卷第15期全子宫切除术是常见的妇科手术,手术类型包括开腹手术、经阴道手术和腹腔镜手术[1]。
腹腔镜手术是于患者的腹壁进行穿刺,器械及光源通过穿刺孔进入腹腔进行手术,避免了传统开腹手术的腹部大切口和术后大瘢痕形成,且适用性比经阴道手术更广泛,对正常组织损伤更小,是目前妇科重要的手术方式之一。
近些年随着医疗技术的发展以及医疗设备的更新,腹腔镜手术在全子宫切除术患者中的应用越来越广泛。
该术式具有手术出血少、创伤小、恢复快、切口美观等优点,可使施术者的手术视野更清晰,避免开腹手术的视野盲区及深不可及的区域。
但此术式对施术者技术要求更高,有一定开腹手术经验的医生才可开展此项技术。
同时,经腹腔镜全子宫切除手术并发症的发生对患者身体恢复会产生一定的影响,但大多数并发症是可以避免的,主要取决于施术者及其团队的综合实力[2]。
临床上对于腹腔镜全子宫切除术损伤性并发症发生原因的相关研究相对较少。
鉴于此,本研究以我院收治行腹腔镜全子宫切除术的患者为研究对象,记录术后出现的并发症情况,探讨腹腔镜全子宫切除术损伤性并发症发生的原因及预防措施,现报道如下。
1资料与方法1.1一般资料回顾性分析2015年5月至2017年4月在我院进行全子宫切除术的232例患者的临床资料,患者年龄35~63岁,平均年龄(48.82±5.61)岁;经保守治疗无效的异常子宫出血患者36例,子宫腺肌症32例(包括合并盆腔子宫内膜异位症及巧克力囊肿8例),子宫内膜不典型增生28例,宫颈鳞状上皮内病变40例,子宫肌瘤96例;子宫正常DOI :10.19347/ki.2096-1413.202115023作者简介:李富慧(1979-),女,汉族,陕西商洛人,副主任医师,学士。
研究方向:西医妇科腹腔镜手术。
*通讯作者:郭英艳,E -mail :170436734@.Causes and preventive measures of injury complications after laparoscopictotal hysterectomyLI Fuhui 1,GUO Yingyan 2*(1.Shanyang Hospital of Traditional Chinese Medicine,Shangluo 726400;2.the Hospital of Pucheng County,Weinan715500,China)ABSTRACT:Objective To explore the causes and preventive measures of injury complications after laparoscopic total hysterectomy.Methods The clinical data of 232patients undergoing laparoscopic total hysterectomy in our hospital from May 2015to April 2017were retrospectively analyzed,and the postoperative complications,causes and preventivemeasures were observed and summarized.Results A total of 9cases (3.88%)of complications occurred in this study,including 2cases of abdominal wall injury (0.86%),2cases of bladder serosal injury (0.86%),2cases of intestinal wall injury (0.86%),2cases of vaginal stump hemorrhage (0.86%),and 1case of ureteral electrical injury (0.43%).Conclusion The incidence of complications after laparoscopic total hysterectomy is closely related to the difficulty of operation and the skill and proficiency of the surgeon.The important measures to prevent the occurrence of injury complications are strict surgical indications,clear intraoperative anatomical hierarchy,strict hemostasis,rational use of electrical instruments,discovery and solution of problems,and accumulation of experience.KEYWORDS:laparoscope;total hysterectomy;injury complications腹腔镜全子宫切除术后损伤性并发症的发生原因及预防措施李富慧1,郭英艳2*(1.山阳县中医医院,陕西商洛,726400;2.蒲城县医院,陕西渭南,715500)摘要:目的探讨腹腔镜全子宫切除术后损伤性并发症的发生原因及预防措施。
口腔颌面外科手术后口腔冲洗技术以及冲洗后并发症的预防及护理

口腔颌面外科手术后口腔冲洗技术以及冲洗后并发症的预防及护理发表时间:2017-07-10T11:17:04.117Z 来源:《中国误诊学杂志》2017年第7期作者:卢恒宇赖汉钦陈越花智荣宁佳丽(通讯作者)[导读] 选取2016年~2017年我院100例口腔颌面外科手术病例为本次研究对象。
长沙医学院口腔医学院湖南长沙 410219 摘要:目的:观察研究口腔颌面外科手术后口腔冲洗技术及冲洗并发症的预防及护理。
方法:将2016年~2017年我院100例口腔颌面外科手术病例分为对照组(50例)与实验组(50例)。
对照组采取传统口腔清洁护理,实验组则采用口腔冲洗技术开展综合性口腔护理。
记录两组并发症发生率以及护理满意度。
结果:与对照组相比,实验组患者冲洗过程中口角牵拉伤、创口裂开以及误吞误吸并发症发生率更低,护理满意度更高,组间差异具有统计学意义(P<0.05)。
结论:口腔颌面外科手术后采用口腔冲洗技术清洁患者口腔,可消除口腔异味,彻底清洁口腔污垢有利于促进患者康复,提高护理满意度;但操作过程中必须做好冲洗并发症的预防护理工作,以巩固手术疗效。
关键词:口腔颌面外科;口腔清洁;口腔冲洗技术;预防;护理In recent years,domestic dietary habits change,all kinds of oral and maxillofacial disease multiple,the corresponding oral and maxillofacial surgery rate also showed a clear upward trend. And oral surgery will lead to the formation of incision within the cavity,the cavity from the circulation structure of the impact,resulting in uterine self-cleaning dysfunction,is not conducive to the elimination of bacterial cleaning,easy to cause oral incision infection. In addition the patient due to incision damage caused by oral expansion is limited. Oral and maxillofacial surgery after the impact of wound pain,the patient usually can not eat or mouth,or oral self-cleaning ability,food residues easy to cause and cause wound infection [1]. Conventional wiping method has been difficult to achieve the purpose of prevention of infection,this article mainly discusses the oral and maxillofacial surgery after oral rinse and oral flushing complications of prevention and care.1资料与方法1.1 一般资料选取2016年~2017年我院100例口腔颌面外科手术病例为本次研究对象,其中男64例,女36例,年龄9~58岁,平均年龄(33.5±11.7)岁;其中颌骨创伤44例,皮瓣修复38例,正颌外科术18例。
胃肠手术后肺部并发症26 例临床分析

·病例报道·胃肠手术后肺部并发症26例临床分析李奇宽(鄂尔多斯市东胜区妇幼保健院,内蒙古 鄂尔多斯 017000)0 引言术后并发症的治疗及防御一直是医学上的一个重要问题,无数的医学者在为探究和解决术后并发症的问题而贡献了毕生的力量。
而无数先人的努力也没有白费,使我们对手术并发症这个问题有了一定程度的理解。
据相关数据表明,引起并发症的手术多为腹部手术和胸部大外科手术,而引起的并发症也多为呼吸系统并发症和循环系统并发症。
早期人们大多致力于心脏血管的术后并发症的预防治疗,而在长期的医疗实践过程中发现肺部的术后并发症发生频率更高,导致术后死亡的原因也大多是肺部感染引起的。
所以现在的术后并发症的研究热点也逐渐转移至肺部感染的预防和治疗上。
本研究也追随时代的发展就胃肠手术后的肺部并发症进行有效的分析,并结合现有的26例实际临床患者的档案为导致术后肺部感染的原因以及相应的护理对策进行简单的总结,为胃肠术后肺部并发症的研究贡献微薄的力量。
1 胃肠手术后发生肺部并发症的原因1.1 患者的年龄很大程度上决定了胃肠手术后肺部感染的可能性。
根据收集到的26例患者实际的临床档案,其中男性患者病例15例,女性患者9例,患者年龄大概在43~81岁之间,涉及到的手术类型有胃癌根治术,十二指肠穿孔修补术,胃、十二指肠溃疡等,患者术后肺部感染的症状主要包括肺炎,支气管炎等。
对这些胃肠手术后产生肺部并发症的患者进行统计学分析,可以清楚的发现进行胃肠手术的患者年龄越大,术后肺部感染的发生率越高,而且随着患者年龄的增长,术后肺部并发症就相对更严重,对生命健康的威胁也更严重。
其实不论是术后的恢复或是并发症的产生都与患者的年龄有明显的关系,因为随着年龄的增长,自身的免疫功能逐渐降低,自身的调节机制也有一定的退步,同时在年龄增长的过程中肺部疾病也在逐渐积累,所以在胃肠手术的极小诱因下就可能转变相当恶劣、严重的合并肺部疾病[1]。
【2017年整理】SPR手术介绍

脑瘫SPR手术介绍所谓脑瘫,就是脑性瘫痪的简称,是幼儿从出生前到出生后的一个月内,尚未发育成熟的大脑受损伤所致的综合征,主要表现为中枢性运动障碍和姿势异常。
脑瘫的症状比较多,不同年龄阶段有不同的表现。
新生儿往往有不明原因的尖声哭叫,睡眠过多或过少,吸吮无力,咽下困难,易惊等。
婴儿期症状逐渐明显,主要是不能按正常发育程序出现应有的运动功能和智力行为能力。
部分脑瘫患儿常有流口水,面容愚笨,智力低下,语言、听力、视力障碍,牙齿龋齿。
有的患儿皮肤过分白嫩,毛发黄褐色,有鼠尿样味,严重者可有癫痫发作。
脑瘫的致病原因可以概括为8个字,即早产、产伤、窒息、黄疸。
具体来说,在怀孕期间,如果母体受病毒感染、中毒、X射线照射、外伤、吸烟或酗酒等,均可影响胎儿中枢神经系统的发育,有的就会造成脑瘫或其他畸形。
分娩过程中,如果出现难产、产伤或窒息,也可能导致脑瘫。
婴儿出生后一个月内,生长发育较快,但这时对环境的适应能力较差,极易患病,如受到某种感染或毒害,神经系统受损也会导致脑瘫。
脑瘫是可以预防的。
脑瘫发生的危险期在怀孕头3个月到产后一个月。
有人说,要想防脑瘫,把好产前、产中、产后三道关。
这话是有一定道理的。
如果做好孕期保健、生育时防止难产,再做好新生儿保健,就可以预防或减少脑瘫、畸形、智力低下等病症的发生。
SPR手术就是“高选择性脊神经后根切断手术”的英文缩写。
它是目前国内外普遍采用的治疗痉挛性脑瘫的方法。
研究证明,脊髓神经是人体的神经主干,大脑就是通过它来控制人体的运动。
在脑干网状结构中,有抑制区和易化区,抑制区使肢体放松,易化区使肢体紧张。
在正常状态下,两者处于平衡状态,脑瘫患者由于大脑皮质中上神经元受损伤,失去了对抑制区的始动作用,使易化区相对作用增强,致使其所支配的肢体肌张力增高,患者的下肢出现僵硬状态。
在参与肢体痉挛的神经环路中,神经后根中的la纤维起主要作用,是导致肢体痉挛的“祸根”。
SPR手术密切结合患者肢体痉挛程度,在精密仪器的检测下,脑瘫科医生把患者身上异常的神经纤维有选择性地部分切断,脑瘫患者僵硬的肢体就立刻放松。
2018年全年手术质量指标分析
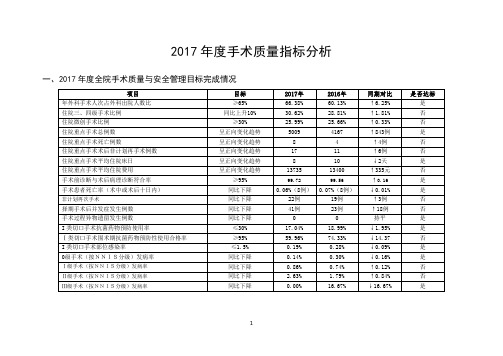
2017年度手术质量指标分析一、2017年度全院手术质量与安全管理目标完成情况2017年医院质量与安全管理指标中手术相关指标共计20项,达标情况:10项指标达目标值,占50%;10项指标未达目标值,占50%。
未达标项目:非计划再次手术、择期手术后并发症发生例数、住院三、四级手术比例、住院微创手术比例、住院重点手术死亡例数、住院重点手术术后非计划再手术例数、住院重点手术平均住院费用、Ⅰ类切口手术围术期抗菌药物预防性使用合格率、Ⅰ级手术(按NNIS分级)发病率、Ⅱ级手术(按NNIS分级)发病率。
今年因加强了术后并发症、非计划再次手术漏报的管理,这可能是导致与去年同期相比呈增长趋势的主要原因。
二、2017年度手术质量指标分析(一)各类手术数量及占比(外科手术人次占外科出院人数比、住院三四级手术比例、住院微创手术比例)神经外科403 356 47 41.29% 31.87% 9.42% 55 63 -8 12.79% 16.98% -4.19% 5 1 4 1.16% 0.27% 0.89% 眼科1188 1164 24 78.73% 80.28% -1.55% 1416 969 447 85.35% 78.21% 7.14% 1151 1051 100 69.38% 84.83% -15.45% 整形烧伤手足3 / / 75.00% / / 2 / / 33.33% / / 0 / / 0.00% / /外科口腔科15 10 5 / / / 19 1 18 45.24% 9.09% 36.15% 0 0 0 0.00% 0.00% 0.00%1.全院各类手术数量及占比2017年度全院外科住院手术人次、外科住院手术人次占外科出院人数比例、三四级手术量及占比、微创手术例数及占比与去年同期比较均呈正向变化趋势。
外科手术人次占外科出院人数比达到≥65%的目标值;三四级手术占比未达到同比上升10%的目标值;微创手术占比未达到≥30%的目标值。
胃手术后胃瘫综合征18例临床分析

胃手术后胃瘫综合征18例临床分析摘要:目的:探究分析胃手术后胃瘫综合征的发病原因、诊断方法与治疗措施。
方法:选取2017年1月到2018年1月间在我院进行胃部手术后出现胃瘫综合征的以及就诊于我院的胃部手术后胃瘫综合征患者共计18例。
对其病史、诊断、治疗方法与疗效进行回顾性分析。
结果:全部18例患者经过非手术治疗10~42天后,均恢复胃动力,无二次手术患者。
讨论:胃手术后胃瘫综合征的发病原因主要为精神心理因素、神经损伤、胃肠应激等多种因素综合作用的结果;其常用诊断方法包括胃镜检查、胃肠X线造影动态观察以及核素标记胃排空试验等;对于胃手术后胃瘫综合征首选非手术治疗方法,如心理治疗、促胃肠动力药、中医治疗等,均可取得理想的治疗效果。
关键词:胃切除术;胃瘫综合征;临床分析胃手术后胃瘫综合征(Postoperative gastroparesisvsyndrome,PGS),也被称为功能性胃排空障碍,主要表现为胃部手术后出现的以胃部排空功能障碍为主要表现的综合征,[1]胃手术后胃瘫综合征是临床上常见的胃部手术近期并发症之一。
由于胃手术后胃瘫综合征的临床表现与吻合口或者输出袢处的机械性梗阻的临床表现与体征相似,所以对其的临床诊断有一定的影响。
本文选取了2017年1月~2018年1月间我院收治的18例胃手术后胃瘫综合征患者,对其临床表现、诊断与治疗方法进行回顾性分析,现报道如下。
1 资料与方法1.1 一般资料选取2017年1月~2018年1月间在我院进行胃部手术后出现胃瘫综合征的以及就诊于我院的胃部手术后胃瘫综合征患者共计18例。
其中男性患者10例,女性患者8例;年龄33~66岁,平均年龄(45.87±6.40)岁;体重52~74公斤,平均体重(63.45±3.72)公斤;原发疾病为胃溃疡5例、胃息肉2例、胃癌5例、十二指肠球部溃疡3例、胃间质瘤3例。
1.2 临床表现①所有患者在术后5~8天肛门排气后,停止胃肠减压并给予患者流质或半流质饮食。
2017透析并发症分析
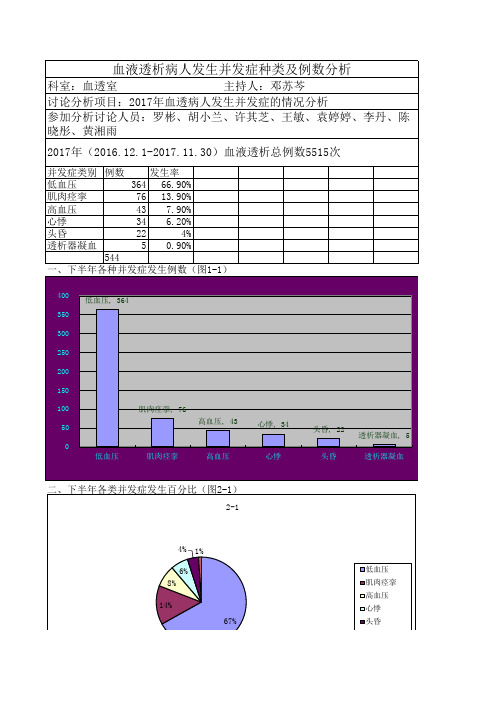
三、原因分析:
肌肉痉挛:高血压:
心悸,头昏,恶
透析器凝血四、整改措施:
五、效果评价
1、低血压;
2、低血钙;
3、未正确评估干体重;
4、超滤量过多;
低血压:1、超滤量过多或过快;2、干体重的评估错误;3、透析膜的生物相容性及过敏4、透析当天服用降压药
高血压:1、按时服用降压药;2、限制水、钠的摄入;3、充分透析心悸,头昏:1、超滤量过多或过快;2、低血压;3、低血糖;
肌肉痉挛:1、增加透析次数,减少每次透析时间。
2、控制体重,增长体重不超过干体重1、未按时服用降压药;2、水钠储溜;3、超滤量不足;1、超滤量过多或过快;2、低血压;3、低血糖;1、预冲不充分。
2、抗凝剂不足。
3、低血压:1、嘱透析当天不服用降压药;2、嘱患者控制体重,增长体重不超过干体重的5
、增加透析次数,减少每次透析时间。
104
及过敏毒素;
重的5%;3干体重的5%。
2017年2季度全院不良事 件汇总分析
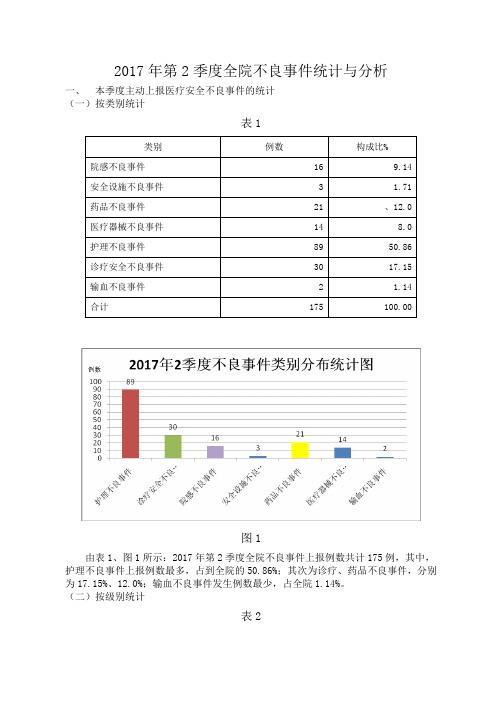
2017年第2季度全院不良事件统计与分析一、本季度主动上报医疗安全不良事件的统计(一)按类别统计表1图1由表1、图1所示:2017年第2季度全院不良事件上报例数共计175例,其中,护理不良事件上报例数最多,占到全院的50.86%;其次为诊疗、药品不良事件,分别为17.15%、12.0%;输血不良事件发生例数最少,占全院1.14%。
(二)按级别统计表2图2由表2、图2所示:2017年第2季度全院未发生Ⅰ、Ⅱ级不良事件,Ⅲ级不良事件例数最多,占总体82.29%。
(三)按科室统计表3图3由表3,图3所示:2017年第2季度发生并主动上报不良事件较多的科室为普通外科三病区10例;消化科病区、综合手术室均9例。
(四)一、二季度上报例数对比由上图所示,全院不良事件上报例数由第一季度127例上升到175例,增加37.80%。
(五)一、二季度不同类别不良事件对比由上图所示,与第一季度相比,第二季度安全设施、输血不良事件例数呈降低趋势;其他不良事件上报例数均增加。
(六)一、二季度不同级别不良事件对比由上图所示,与第一季度相比,第二季度三、四级不良事件上报例数均增加。
二、医疗安全不良事件分析及改进措施护理不良事件2017年二季度全年共上报护理不良事件89例,较2016年二季度相比增加上报47例;本季度延迟上报不良事件例数为14例,延迟上报率为15.7%,较一季度下降22.9%,本季度“0”事件上报科室儿科,具体情况详见下表。
(二)二季度护理不良事件分类汇总表:(三)事件类型及例数(四)与2016同期不良事件上报例数比较(五)2017年二季度与2017年一季度主要不良事件发生例数对比(六)各级不良事件例数及比例(七)各级护理人员不良事件发生例数及比例(八)二季度护理不良事件柏拉图由以上图可以看出:1、本季度不良事件上报例数较2016年同期增加47例。
2、本季度主要护理不良事件类型为标本问题、跌倒/坠床、用药安全。
3、给药错误较上季度下降1例,管路脱落较上季度下降2例、技术操作并发症下降1例。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
2017年神经外科手术并发症分析
一、现状调查:
2017年神经外科共完成手术543台(包括清创缝合术),其中择期手术89台,占 16.39%,出现并发症患者8例,占8.99%。
8
例并发症分别为:
并发症8例
二、原因分析及对策:
1.肺炎
原因:发生肺部感染的3例患者一位系脑肿瘤切除术患者,手术时间长,创伤大,术后卧床时间较长,加之前期意识模糊、咳嗽困难,导致肺部感染;一位时肺叶切除术者,创伤大,术后疼痛导致咳嗽咳痰能力差,加之术前呼吸功能训练不到位;一位系颅骨修补术患者,此患者术前基础情况较差,家属检查行颅骨修补术,导致术后恢复缓慢,咳嗽咳痰能力差。
整改措施:围手术期加强宣教,指导正确咳嗽咳痰,指导家属正确翻身拍背,规范使用抗生素预防感染,加强手术技能培训,缩短手术时间。
2.切口感染
原因:手术创伤大,手术操作时间过长,无菌操作观念不强;手卫生落实不到位;术后切口观察处理不到位。
整改措施:加强围手术的健康宣教工作;加强医务人员手卫生;遵循无菌操作;合理使用抗菌药物,提高缝合技术;出现发热症状时注意查找原因,及时拆线引流;重视支持治疗。
3.生理/代谢紊乱
原因分析:我科择期手术均为较大型手术,手术时间长、创伤大、恢复缓慢,易出现内环境紊乱,加之患者多为老年人,特别是食道癌术中,术前均有不同程度的营养障碍;主
管医生管理病人不细致,未规范营养支持。
整改措施:加强三基学习,加强围手术的健康宣教工作,加强医务人员手卫生,提高手术技能,规范危重病人的综合治疗。
4.脑梗塞
原因分析:此患者发生梗塞原因,考虑:1)术中因牵拉而损伤,小脑后下动脉变异情况较多,部分小脑后下动脉极为细小,术中有可能因认识不清而损伤;2)术后脑血管痉挛导致梗塞,小脑后下动脉细小且迂曲,易因术中骚扰而发生痉挛梗塞。
整改措施:无论何种手术,术中对重要组织的保护均是第一位的,一定要注意牵拉对重要血管、神经、脑组织的影响。
精细操作需使用显微镜的一定使用显微镜以减少手术误伤。
5. 吻合口瘘
原因分析:吻合口瘘是食道癌手术常见并发症,也是最危险的并发症,发生瘘的原因考虑:食道松解不充分,吻合处张力过大;吻合技术欠佳,导致吻合瑕疵;进食不当;剧烈咳嗽;患者营养状况差,吻合口愈合困难。
整改措施:对食道癌患者术前纠正营养不良贫血,术中注意保持良好的血运,及吻合口缝合细致、无张力,是预防木后吻合口痿的关键。
综上所诉,出现手术并发症有医源性的因素,我们只有
接受正规的相关知识培训,重视手术基本操作,重视围手术期管理才能减少手术并发症。
同时一旦出现并发症及时处理,做好沟通,减少医疗纠纷。
