―年NCCN宫颈癌临床实践指南主要更新内容-张淑兰
2020NCCN宫颈癌临床实践指南(一)

2020NCCN宫颈癌临床实践指南(一)相比于2018年1版,2018年2版NCCN宫颈癌临床指南更新内容包括:CERV-E:宫颈癌全身治疗方案复发性或转移性宫颈癌的二线治疗:“Pembrolizumab治疗MSI-H/dMMR 肿瘤(2B类推荐)”改为“Pembrolizumab治疗PD-L1阳性或MSI-H/dMMR 肿瘤(2A类推荐)”。
关于Pembrolizumab的脚注添加了“治疗PD-L1阳性肿瘤的相应脚注,“推荐Pembrolizumab治疗化疗过程中或化疗结束后肿瘤恶化的患者或FDA批准的测试确定肿瘤表达为PD-L1(CPS≥1)的患者”。
MS-1“讨论”部分已更新,用以反应标准中的变化。
相比于2017年1版,2018年1版NCCN宫颈癌指南版中的更新内容包括:全球变化•“基于顺铂的同步化疗”改为“含有顺铂的同步化疗”。
•删除“临床试验”,但仍然在所有页脚处标注了NCCN临床试验。
•在适当情况下,“化疗”改为“全身治疗”。
•(宫颈癌(ST-1)的AJCC癌症分期表由第七版更新为第八版)CERV-1检查;第八个小标题:“考虑艾滋病毒检测”从3类推荐变为2A类推荐。
添加了相应的脚注“c”:“考虑进行艾滋病毒检测,尤其是年轻患者。
合并宫颈癌和艾滋病的患者应转诊给艾滋病专科医生,并按照这些指南接受宫颈癌治疗。
不应仅根据艾滋病病毒感染状况调整宫颈癌治疗方案。
临床分期:新增“IVB分期”。
CERV-3IA1期,无LVSI;锥形活检;发育异常或边缘肿瘤细胞阳性:初始治疗方案修订为“考虑重复锥形活检以更好地评估浸润深度,以排除IA2/IB1期。
CERV5•辅助治疗骨盆淋巴结阳性±手术切缘阳性±宫旁阳性:推荐意见修订为:“盆腔EBRT+同步含顺铂的化疗方案(1类推荐)±阴道近距离放射治疗”。
手术分期为主动脉旁淋巴结阳性:“根据临床指征,考虑对可疑区域进行活组织检查”。
NCCN宫颈癌临床实践指南2020.1版(1)

NCCN宫颈癌临床实践指南2020.1版(1)星期⼀2020年1⽉20⽇不忘初⼼,砥砺前⾏!致医⽣同⾏:欢迎订购《指南解读》会员致通情达理的癌症家庭:【Case Manager】医疗管家,全程助您抗癌防癌!注:有咨询需求者,请加《指南解读》主编黄医⽣微信30842121;经济困难者酌情减免!宫颈癌临床实践指南⽬录检查和临床分期(CERV-1)英⽂版中⽂版脚注:a.见病理学检查原则 (CERV-A)。
b.锥切活检的指征请参见“讨论”部分。
c.见影像学检查原则 (CERV-B)。
d.考虑⾏HIV检查(特别是年轻患者)。
携带HIV的宫颈癌患者应转介给HIV专家,并且应该按照这些指南治疗宫颈癌。
对癌症治疗⽅案的调整不应仅仅基于艾滋病的状况。
e.若怀疑膀胱/肠管受侵,需要⾏膀胱镜/直肠镜下活检。
IA1期(⽆ LVSI)、IA1期(伴 LVSI)和 IA2 期、IB1期和选择性IB2期(保留⽣育能⼒)的初始治疗(CERV-2)英⽂版中⽂版脚注:c.见影像学检查原则 (CERV-B)。
f.IB期进⾏保留⽣育能⼒的⼿术在≤2cm的肿瘤中得到最佳验证。
⼩细胞神经内分泌组织癌和胃型腺癌(也称为微偏腺癌或恶性腺瘤)被认为不适⽤此种⼿术。
g.没有数据能够⽀持保留⽣育能⼒的⼿术可⽤于⼩细胞神经内分泌肿瘤、胃型腺癌或恶性腺瘤。
对于已⽣育的⼥性,患者和医⽣可⾃⾏权衡进⾏⼦宫全部切除⼿术的利弊,但强烈建议巴⽒检查结果持续显⽰异常或患有慢性持续 HPV 感染的⼥性进⾏此种⼿术。
h.建议请⽣殖内分泌学⽣育专家会诊。
i.冷⼑锥切活检术(CKC)是诊断性切除术的⾸选⽅法;但环形电切术(LEEP)也是可⽤⽅法,只要可获取充⾜的切缘和适宜的⽅向便可使⽤。
应根据临床需要加宫颈搔刮术(ECC)。
j.对于浸润性病变或组织学⾼级别鳞状细胞上⽪内病变(HSIL),切缘应为阴性。
k.参见“评估和⼿术分期原则”(CERV-C)。
l.SLN 定位,在<2cm 的肿瘤可获得最佳的检测率和定位结果。
《2020 NCCN子宫颈癌临床实践指南(第1版)》解读

《2020 NCCN子宫颈癌临床实践指南(第1版)》解读子宫颈癌是全球女性第4大常见癌症,是发展中国家女性癌症死亡的主要原因。
2020年1月14日,美国国立综合癌症网络(NCCN)公布了“2020宫颈癌临床实践指南第一版”。
为使大家更好地了解新版指南,现对其进行简要解读。
指南讨论的范围包括子宫颈鳞癌,腺鳞癌和腺癌。
不包括神经内分泌癌,小细胞肿瘤,透明细胞癌,肉瘤和其他组织学类型。
1 新版指南主要更新1.1 初治子宫颈癌手术方法B型和C1型子宫切除术删除微创术式。
早期子宫颈癌患者保留生育功能根治性子宫颈切除术仍推荐经阴道或开腹或微创手术(微创为2B类),但缺乏肿瘤预后的相关数据。
1.2 手术途径明确推荐开腹手术是根治性子宫切除术的标准方法(1类证据)。
删除旧指南中提到的对于早期子宫颈癌患者经充分了解生存结局和肿瘤风险后可采用不同手术入路的临床试验。
1.3 推荐的各型子宫切除术手术方式如下(1)筋膜外子宫切除术(A 型):经阴道或开腹或微创。
(2)改良根治性子宫切除术(B型):开腹。
(3)根治性子宫切除术(C1型):开腹。
1.4 新增前哨淋巴显影中吲哚青绿(ICG)被证明不亚于异磺胺蓝染料。
超分期步骤目前缺乏标准。
1.5 术后检查术后发现高危因素如盆腔淋巴结和(或)切缘和(或)宫旁阳性的患者,在进行下一步辅助治疗前需行影像学检查对肿瘤转移进行全身评估。
1.6 其他手术路径FIGO 2018 ⅠB3/ⅡA2/ⅢCr期手术分期方法删除腹膜外或腹腔镜切除路径。
1.7 新增存在远处转移的患者,如果原发灶已被控制,转移灶在1~5个者可考虑消融治疗(2B类)。
1.8 病理评估不再考虑肿瘤侵犯水平宽度。
1.9 基因检测建议对复发、进展或转移性患者进行MMR/MSI或PD-L1和(或)NTRK基因融合检测。
1.10 新增脚注根据2018国际子宫颈腺癌标准和分类(IECC)定义的形态学特征(管腔有丝分裂和细胞凋亡)区分HPV相关和非相关腺癌。
NCCN宫颈癌临床实践指南》解读

NCCN宫颈癌临床实践指南》解读一、本文概述《NCCN宫颈癌临床实践指南》作为全球权威的宫颈癌治疗指南,为临床医生提供了最新的治疗建议和策略。
本文旨在深入解读该指南,帮助读者更好地理解其内涵和实际应用。
文章将首先概述指南的主要内容和目标,包括宫颈癌的诊断、分期、治疗选择以及随访等方面的指导原则。
通过解读这些指南,读者可以了解到宫颈癌治疗的最新进展,以及针对不同病情和患者的个性化治疗方案。
本文还将探讨指南在实际临床工作中的应用,以及可能面临的挑战和解决方案。
通过全面解读《NCCN宫颈癌临床实践指南》,本文旨在为临床医生提供实用的参考,促进宫颈癌治疗的规范化、个性化和精准化。
二、NCCN宫颈癌临床实践指南概述《NCCN宫颈癌临床实践指南》是由美国国家综合癌症网络(NCCN)制定的一份权威性的临床指南,旨在为全球的妇科肿瘤医生提供关于宫颈癌诊断、治疗和管理的最佳实践建议。
该指南基于当前最新的科学研究、临床试验和专家共识,为临床医生提供了一个系统、全面且实用的参考框架。
该指南概述部分主要介绍了宫颈癌的流行病学特征、病理类型、临床分期以及治疗原则。
它强调了宫颈癌的预防和筛查的重要性,提倡通过HPV疫苗接种和定期的宫颈细胞学检查来降低宫颈癌的发病率和死亡率。
指南详细介绍了宫颈癌的病理类型和临床分期,为医生提供了准确诊断的基础。
在治疗方面,指南详细阐述了宫颈癌的手术、放疗和化疗等多种治疗手段,包括各种治疗方法的适应症、禁忌症以及具体的操作步骤。
指南还强调了多学科协作在宫颈癌治疗中的重要性,提倡妇科、肿瘤科、放疗科等多个学科的医生共同参与患者的治疗决策。
指南还关注了宫颈癌患者的预后和随访问题,提出了相应的建议,以帮助医生更好地管理患者的长期健康。
《NCCN宫颈癌临床实践指南》为临床医生提供了一个全面、系统的宫颈癌治疗和管理方案,有助于提高宫颈癌的治疗效果和生活质量。
三、宫颈癌的流行病学和预防措施宫颈癌是全球女性中常见的恶性肿瘤之一,其发病率和死亡率在不同国家和地区存在显著差异。
宫颈癌筛查指南解读

2012第2版NCCN宫颈癌筛查指南解读(转载)中山大学孙逸仙纪念医院妇产科吴妙芳、谢玲玲、李晶、林仲秋2012年5月,NCCN对宫颈癌筛查指南进行了更新。
现对新指南进行简要介绍和解读。
一、主要更新内容1、强调宫颈癌筛查的起始年龄为21岁。
应避免对年龄<21岁的女性进行筛查,因为这些女性罹患宫颈癌的风险很低,即使发生癌变,21岁后筛查发现早期病变的可能性也很高;过早筛查可能导致不必要的检查和治疗,有些治疗甚至是有害的,会使早产的风险增加。
如果已经对年龄<21岁女性进行了筛查并发现了异常,患者应转诊至有经验的阴道镜医生处理。
2、新增了原位腺癌(adnocarcinoma in situ, AIS)的处理方法。
3、对于细胞学检查无异常,单独HPV阳性的女性,新版指南更新了后续处理方法,指出这些患者可做HPV16或HPV16/18基因型分型检测(1级证据)。
4、对于HPV阴性、细胞学阴性或为ASC-US的女性,推荐每3-5年进行一次筛查。
5、不推荐在任何年龄段的人群中单独使用HPV检测进行筛查。
在21-29岁女性,推荐只用细胞学筛查,不加用HPV检测。
6、突出了HPV16和HPV18型的重要性,只要出现HPV16(+)或HPV16/18(+)就是进行阴道镜检查的指征。
7、对于原位腺癌或浸润性腺癌,进行诊断性切除术时首选冷刀切除术(cold knife cornization, CKC)。
但如果医生能够保证电环切除术(loop electrosurgical excision procedure,LEEP)达到足够的切除范围,也可选择LEEP。
8、增加的其他内容详见下述。
注意:对于任何年龄的女性,不论使用何种方法,筛查都没有必要每年进行一次;单使用细胞学进行筛查时,鳞状上皮内病变的检出率更高,但腺体病变及腺癌的检出率有限,同时进行HPV检测可弥补这一不足。
二、不同细胞学筛查结果的处理进行宫颈癌细胞学筛查时,使用巴氏涂片法或液基细胞学都是可以接受的,这两种方法的效能相同,但报告筛查结果时均需要使用Bethesda系统中的术语。
NCCN临床实践指南:宫颈癌(2014.V1)

NCCN Guidelines Version 1.2014 Panel Members Cervical Cancer
* Wui-Jin Koh, MD/Co-Chair § Fred Hutchinson Cancer Research Center/Seattle Cancer Care Alliance * Benjamin E. Greer, MD/Co-Chair W Fred Hutchinson Cancer Research Center/Seattle Cancer Care Alliance * Nadeem R. Abu-Rustum, MD W Memorial Sloan-Kettering Cancer Center Sachin M. Apte, MD, MS W Moffitt Cancer Center Susana M. Campos, MD, MPH, MS † Dana-Farber/Brigham and Women’s Cancer Center Kathleen R. Cho, MD ¹ University of Michigan Comprehensive Cancer Center David Cohn, MD W The Ohio State University Comprehensive Cancer Center - James Cancer Hospital and Solove Research Institute Marta Ann Crispens, MD W Vanderbilt-Ingram Cancer Center Nefertiti DuPont, MD, MPH W Roswell Park Cancer Institute NCCN Lauren Gallagher, RPh, PhD Miranda Hughes, PhD Nicole McMillian, MS NCCN Guidelines Panel Disclosures Patricia J. Eifel, MD § The University of Texas MD Anderson Cancer Center Christine M. Fisher, MD, MPH § University of Colorado Cancer Center David K. Gaffney, MD, PhD § Huntsman Cancer Institute at the University of Utah Ernest Han, MD, PhD W City of Hope Comprehensive Cancer Center Warner K. Huh, MD W University of Alabama at Birmingham Comprehensive Cancer Center John R. Lurain, III, MD W Robert H. Lurie Comprehensive Cancer Center of Northwestern University Lainie Martin, MD † Fox Chase Cancer Center David Mutch, MD W Siteman Cancer Center at BarnesJewish Hospital and Washington University School of Medicine
《NCCN宫颈癌临床实践指南》系统解读

宫颈广泛切除术+盆腔淋巴结切除±依主动脉旁淋巴结取样 。45 岁以下且未绝经的早期鳞癌患者可保留卵巢。
《NCCN宫颈癌临床实践指南》系统解读
ⅠB2和ⅡA2期
• (一)ⅠB2和ⅡA2期患者的初治治疗方法 共3 种: • ①盆腔放疗+包含顺铂的同期化疗(顺铂单药或顺铂加氟尿嘧
ⅠA2期
• ⅠA2期患者的初治治疗方法共3 种: • ①广泛子宫切除+盆腔淋巴结切除±主动脉旁淋巴结取样。
②近距离放疗±盆腔放疗,A 点剂量为75-80 Gy。 • ③有生育要求者,采用宫颈广泛切除术+盆腔淋巴结切除±
主动脉旁淋巴结取样。
《NCCN宫颈癌临床实践指南》系统解读
ⅠB1和ⅡA1期
• ⅠB1期和ⅡA1患者的初治治疗方法 共3 种: • ①广泛子宫切除+盆腔淋巴结切除±主动脉旁淋巴结取样(
• 该指南以2009年国际妇产科联盟(FIGO)年妇科肿 瘤新分期标准为基础,对2010 版NCCN 宫颈癌临床 实践指南进行了修订。
《NCCN宫颈癌临床实践指南》系统解读
2 《2011年版指南》主要更新
1 调整了原有的分期方法,以FIGO 2009年妇科肿瘤新分期标准为基础,将ⅡA期细 分为ⅡA1 期(肿瘤直径≤4 cm)和ⅡA2期(肿瘤直径>4 cm)。 2 在指南中新增了“放疗原则”一节,详细论述了宫颈癌放射治疗原则。 3 新版指南中对于淋巴血管腔隙受累、而又有生育要求的ⅠA1 期患者,放宽了保留 子宫的适应证。 4 对于ⅠA2 期患者,指南推荐的放疗方案由“近距离放疗+盆腔放疗”更新为:“近距离 放疗±盆腔放疗,即将常规盆腔放疗改为选择性。 5 新版指南缩小了宫颈广泛切除术的适应证,仅当肿瘤直径≤2cm的ⅠB1 期患者才接 受宫颈广泛切除+盆腔淋巴结切除±腹主动脉旁淋巴结取样。 6 在意外发现的宫颈癌中,2010 年指南推荐“对于ⅠB2期及以上的患者可选择性进行 麻醉下膀胱镜/直肠镜检查“,2011 年指南则将这条建议删去。 7 随访一节中新增项目指出,需要就复发症状对患者进行宣教;此外还指出,PETCT对于发现孤立性复发灶或持续性病灶有帮助,有时可为患者提供挽救性治愈机会。 8 2010 年指南指出,对于非中心性复发可进行“盆腔廓清术或肿瘤切除,并对切缘临 近肿瘤或切缘阳性者给予术中放疗“。2011 年版删去”盆腔廓清术“,提示此类患者不 易接受或没有必要接受盆腔廓清术。 9 对于发生远处复发且病灶可切除者,2010年指南推荐治疗方法包括“放疗+同步化 疗”,2011 年指南修改为“放疗±同步化疗”,化疗由常规变为选择性。 10 新版指南中,治疗复发或转移性宫颈癌的一线联合方案“顺铂/紫杉醇”的证据等级 由1 级更新为2A 级;二线方案《中NC删CN宫除颈表癌临柔床比实践星指和南》多系柔统解比读星脂质体级。
2011年美国国立综合癌症网络宫颈癌临床诊疗指南更新解读

120●指南导读●《中国医学前沿杂志(电子版)》2011年第3卷第6期2011年美国国立综合癌症网络宫颈癌临床诊疗指南更新解读吴小华(复旦大学附属肿瘤医院 妇瘤科,上海 200032)今年美国国立综合癌症网络(N a t i o n a l Comprehensive Cancer Network,NCCN)宫颈癌临床诊治指南英文版作了重要更新,为近4年最大变动。
总体更新包括采用增添了宫颈癌放射治疗原则,采用了国际妇产科联盟(Federation International of Gynecology and Obstetrics,FIGO)2009年宫颈癌最新分期,但2010年中文版已先行采用了新的FIGO分期。
部分更新可概括为治疗前影像学检查选择,微小浸润癌盆腔淋巴结处理,根治性宫颈切除术适应证,腹膜后淋巴结切除术途径,盆腔脏器去除术限于中央型复发,化疗方案变更等6方面。
1 宫颈癌的放疗原则任何期别的宫颈癌均可采用放疗作为根治性治疗,晚期患者(ⅡB-ⅣA期)放疗是唯一治疗选择,根治术后具有高危因素者需术后辅助放疗,作为宫颈癌最常用的治疗手段,宫颈癌的放疗原则具有重要意义,也是今年指南更新的亮点。
宫颈癌的放疗原则包括5个方面内容。
1.1 外放疗(external beam radiotherapy,EBRT) 基于现代影像学(CT、MRI和PET-CT)技术的治疗计划和应用适形挡块技术被视为EBRT 的标准。
EBRT的靶区应当包括可见原发病灶(宫颈肿瘤、韧带、阴道上段)和高危淋巴引流区(盆腔、髂总淋巴结,甚至主动脉旁淋巴结区)。
对于绝大部分接受EBRT宫颈癌的患者,应予含顺铂(单用顺铂,或者顺铂+氟尿嘧啶)的同步化疗。
1.2 近距离放疗 对所有完整子宫的宫颈癌患者来说,近距离放疗是治疗中至关重要的组成部分,即单凭EBRT不能作为宫颈癌的根治性治疗。
采用宫腔管和阴道球联合应用实施,当与EBRT 联合时,近距离放疗通常于治疗后期阶段启用,其时原发肿瘤已发生充分消退,以满足近距离放疗仪器几何外形要求。
年NCCN指南更新之——宫颈癌
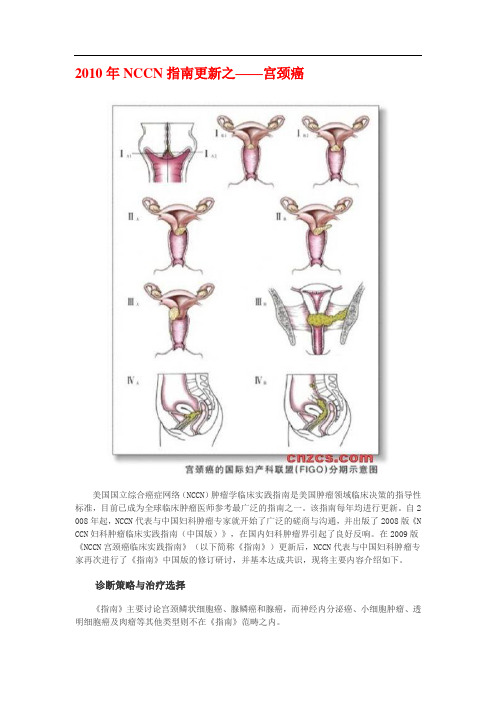
2010年NCCN指南更新之——宫颈癌美国国立综合癌症网络(NCCN)肿瘤学临床实践指南是美国肿瘤领域临床决策的指导性标准,目前已成为全球临床肿瘤医师参考最广泛的指南之一。
该指南每年均进行更新。
自2 008年起,NCCN代表与中国妇科肿瘤专家就开始了广泛的磋商与沟通,并出版了2008版《N CCN妇科肿瘤临床实践指南(中国版)》,在国内妇科肿瘤界引起了良好反响。
在2009版《NCCN宫颈癌临床实践指南》(以下简称《指南》)更新后,NCCN代表与中国妇科肿瘤专家再次进行了《指南》中国版的修订研讨,并基本达成共识,现将主要内容介绍如下。
诊断策略与治疗选择《指南》主要讨论宫颈鳞状细胞癌、腺鳞癌和腺癌,而神经内分泌癌、小细胞肿瘤、透明细胞癌及肉瘤等其他类型则不在《指南》范畴之内。
极早期宫颈癌可无症状或仅有水样阴道分泌物或性交后出血,这些症状常常易被患者忽略。
但由于宫颈易于暴露,通过宫颈细胞学检查和宫颈活检,通常可做出准确诊断。
对于宫颈活检不足以确定肿瘤浸润情况或对宫颈微小浸润须准确评价的患者,建议行宫颈锥切术进一步明确诊断。
对这些患者的全面评价包括询问病史、体格检查、血常规及肝肾功能检查等,影像学检查包括胸片、CT、磁共振成像(MRI)及正电子发射断层成像-CT(PET-CT),但ⅠB1期及更早期的患者并不需要上述影像学检查。
当宫颈病变疑为膀胱或直肠肿瘤转移所致时,患者应接受膀胱镜或直肠镜检查。
手术治疗通常适用于分期较早及小病灶的患者(ⅠA和ⅠB1期),而放疗联合以顺铂为基础的同步化疗,例如顺铂单药或顺铂联合5-氟尿嘧啶(5-FU),则应是ⅡB、ⅢA、ⅢB及ⅣA期患者的治疗选择(专家组一致达成共识)。
早期宫颈癌的初始治疗对于ⅠA1期宫颈癌患者,通常建议行筋膜外子宫切除术。
如果患者伴有淋巴血管受侵,则行改良根治性子宫切除+盆腔淋巴结清扫术(2B类);如果患者不宜手术或有生育要求,可选择宫颈锥切术,切缘阴性者术后随访观察。
《2012年NCCN宫颈癌临床实践指南》

《2012年NCCN宫颈癌临床实践指南》2011年11月国际肿瘤综合协作网(National Comprehensive Cancer Network,NCCN)公布了《2012宫颈癌临床实践指南》。
2012版指南对2011年指南进行了一系列修改,解答了旧版指南中一些未予明确说明的问题。
为了使大家更好地了解新版指南,我们参照2011版指南,对2012年指南的内容进行了总结。
一、《2012宫颈癌临床实践指南》主要更新内容1、2012年指南在旧版基础上特别强调了宫颈广泛切除术只适合IB1期(肿瘤直径≤2cm)的患者,使手术指征更为明确。
2、对于IB2和≥ⅡA2的患者,2012年指南明确指出这些患者初始治疗时若选择淋巴结切除术来明确淋巴结状态,手术无论通过腹膜外完成还是由腹腔镜进行,相关证据等级都是2B级。
3、对于IB2和≥ⅡA2的患者,如果CT、MRI或PET结果提示盆腔和或腹主动脉旁淋巴结转移,2011年指出这些患者可行腹膜外淋巴结切除术;2012年指出,除了这种手术方法外,选择腹腔镜下淋巴结切除术也是可行的。
但需要注意,新版指南特别提出,对于这些患者,术后应进行影像学检查以评估淋巴结是否完全切除。
4、对于完成初治的患者,术后随访时,2011年指南推荐随访方法为细胞学检查,2年内每3-6月1次,然后每6月1次持续3-5年;2012年指南对此进行了修订,指出在完成前2年的随访后(细胞学检查每3-6月1次),在随后3-5年内,细胞学检查间期可适当延长至6-12个月。
此外,旧版指南并未将胸部X线检查作为随访时的必要检查,2012年则特别指出,完成初治后的患者应每年接受1次胸部X线检查,共持续5年。
5、2011年指南未明确说明调强放疗(intensity-modulated radiation therapy, IMRT)在宫颈癌治疗中的作用和地位。
随着临床证据的增加,2012年指南明确指出:“对于接受子宫切除的患者以及需要接受腹主动脉旁淋巴结放疗的患者,调强放疗和其他高度适形放疗技术有助于减少肠管及其他重要器官接受的放疗剂量。
2-2010第1版NCCN宫颈癌临床诊疗指南

三、初始治疗选择
同步化疗方案
单用顺铂: Cisplatin 40 mg/m2/wk X 5-6 weeks Max dose 70 mg/m2/wk 顺铂+ 5FU Cisplatin 70-75 mg/m2 d1, + 5FU 1000 mg/m2/day X 4d(96 小时) q 4 wks X 3-4 cycles
二、检查与分期
宫颈癌FIGO 09分期更新
① ② 删除0期 ⅡA期:文献中数据分析表明: ⅡA期的病症大小,对预后的影响与ⅠB 期相似
பைடு நூலகம்
Ⅱa Ⅱa1
无宫旁浸润 肉眼可见病灶最大径线≤ 4cm
Ⅱa2
肉眼可见病灶最大径线> 4cm
FIGO原则推荐
Lymphovascular space invasion (LVSI)不
部分巨快型IA2,IIA2,IIB,IIIA,IIIB,IVA 宫颈癌的初始治疗
四、辅助治疗
放疗
• Ib1~IVa宫颈癌患者,初始选择根治性 放疗,同时采用同步化疗 • 外照射应包括可能受累的淋巴结 • 腔内放疗结合外照射是治疗的关键 • 放疗总剂量(A点80~85Gy)和治疗时 间(7-8周内完成放疗计划)
对IB1和IIA期(≦4cm)则建议 行根治性子宫切除术+盆腔 淋巴结切除术±腹主动脉旁 淋巴结取样(I类),或放疗( 外照射及近距离照射) 对于局部晚期宫颈癌患者(IB2和IIA、 ﹥4cm),NCCN提出3种治疗方法: ①根治性子宫切除术+盆腔淋巴结切除术 ±腹主动脉旁淋巴结取样(2B类); ② 盆腔放疗+含铂类的同步化疗+近距离 放疗(1类); ③盆腔放疗+含铂类的同步化疗+近距离 放疗(腔内后装)+辅助性子宫切除 术(3类);
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
2015年NCCN宫颈癌临床实践指南主要更新内容
中国医科大学附属盛京医院张淑兰
美国国立癌症综合网络(National Comprehensive Cancer Network, NCCN)公布了《2015年宫颈癌临床实践指南》。
2015版指南对2014版指南进行了部分修改。
现将2015年宫颈癌临床实践指南主要更新的内容介绍如下:
1、新增中危因素(即肿瘤较大、侵犯宫颈间质、淋巴脉管间隙阳性)患者术后加用盆腔外照射放疗的适应证。
间质浸润分浅、中、深1/3,肿瘤大小根据触诊实际直径区分。
明确了术后存在中危因素是观察还是辅助放疗的指征,对临床具有指导意义。
中危因素Sedlis标准(根治性术后淋巴结、切缘和宫旁阴性者辅助放疗)淋巴脉管间质浸润间质浸润肿瘤大小(取决于临床触诊)+ 深1/3 任何大小
+ 中1/3 ≥2 cm
+ 浅1/3 ≥5 cm
- 中或深1/3 ≥4 cm
2、对不保留生育功能ⅠA1 期锥切切缘阳性的处理,需区分切缘的病理性质。
切缘为宫颈上皮内瘤变者建议行筋膜外全子宫切除术。
切缘为癌者建议直接行改良广泛性子宫切除+盆腔淋巴结切除术。
也可再次锥切确定浸润深度,然后选择进一步处理。
3、手术分型:宫颈癌行切除术为基本治疗方案,手术类型由Piver-Rutledge (Piver)分型更改为Querleu and Morrow(QM)分型:单纯/筋膜外子宫切除术(I型修改为A型)、改良根治性子宫切除术(II型修改为B型)、根治性子宫切除术(III 型修改为C型)。
改良根治性子宫切除术(B型)的适应症由IA1期更改为IA1伴脉管浸润和IA2期。
4、针对复发或转移性宫颈癌的化疗方案新增拓扑替康、紫杉醇、贝伐单抗为一线联合方案。
参考文献:
周晖,卢淮武,彭永排,林仲秋.《2015年NCCN 宫颈癌临床实践指南》解读[J]. 中国实用妇科与产科杂志, 2015, 31(3): 185-191。
