药物临床试验的质量管理及主要环节
药物临床试验质量管理规范

药物临床试验质量管理规范(Good Clinical Practice GCP)为提高药物临床研究质量,国家食品药品监督管理总局对《药物临床试验质量管理规范》(原国家食品药品监督管理局局令第3号)进行了修订,起草了《药物临床试验质量管理规范(修订稿)》,现向社会公开征求意见。
请于2017年1月31日前将有关意见以电子邮件形式反馈国家食品药品监督管理总局药品化妆品注册管理司。
第一章总则第一条为保证药物临床试验过程规范,数据和所报告结果的科学、真实、可靠,保护受试者的权益和安全,根据《中华人民共和国药品管理法》《中华人民共和国药品管理法实施条例》,参照国际公认原则,制定本规范。
第二条药物临床试验质量管理规范(GCP)是临床试验全过程的标准规定,包括方案设计、组织实施、执行、监查、稽查、记录、分析、总结和报告。
第一章总则第三条药物临床试验必须符合《世界医学大会赫尔辛基宣言》原则,受试者的权益和安全是临床试验考虑的首要因素,并高于对科学和社会获益的考虑。
伦理委员会与知情同意书是保障受试者权益的主要措施。
第四条进行药物临床试验必须有充分的科学依据。
临床试验开始前应权衡试验对受试者预期的风险和获益,判定是否有悖于社会责任和义务。
只有当预期的获益大于风险时,方可开始和/或继续临床试验。
第一章总则第五条临床试验方案必须清晰、详细、可操作。
临床试验方案在获得伦理委员会的批准后方可执行。
第六条研究者在临床试验过程中必须遵守临床试验方案和医疗常规,凡涉及医学判断或临床决策必须由临床医生作出。
第七条所有临床试验的纸质或电子资料均应被妥善地记录、处理和保存,并确保能正确用于临床试验的报告、解释和核对。
第一章总则第八条试验药物的制备应符合《药品生产质量管理规范》(GMP)原则。
试验药物的使用必须按照被批准的试验方案执行。
第九条临床试验各方应建立相应的质量保证体系,以保证临床试验遵守临床试验方案和相关法律法规。
第十条参加临床试验的各方应遵守利益冲突回避的原则。
药物临床试验所有管理制度

药物临床试验所有管理制度药物临床试验是通过科学、规范的程序,以人体为对象,进行的用药安全性和有效性的研究活动,其目的是为了保证人体用药的安全有效性,为临床医学和药物研发提供依据。
因此,药物临床试验需要严格管理制度的支持,以确保试验的科学性、规范性和安全性。
本文将介绍药物临床试验的管理制度,并围绕试验设计、受试者招募、试验执行、数据管理、试验报告等环节展开详细介绍。
试验设计试验设计是药物临床试验的第一步,是整个试验的基础。
试验设计需要根据药物的特性和研究目的,确定试验的科学性、临床可操作性和合理性。
在试验设计过程中,需要考虑到试验的样本量、试验对象的招募标准、病例分组、试验随访周期、终点指标等内容,以确保试验的科学性和可信度。
受试者招募受试者招募是药物临床试验的重要环节,试验质量和结果的可信度直接取决于受试者的选择和招募。
在受试者招募过程中,需要严格遵守伦理规范,确保受试者的知情同意和权益保护。
同时,还需要根据试验目的和研究方案,确定受试者的招募标准和排除标准,以确保受试者的代表性和试验的可信度。
试验执行试验执行是药物临床试验的核心环节,需要严格按照研究方案和试验操作规程进行。
在试验执行过程中,需要确保试验操作的规范性和安全性,包括用药剂量、给药途径、临床随访、不良反应监测等内容。
同时,还需要保障试验设施和设备的安全性和有效性,以确保试验的可信度和结果的准确性。
数据管理数据管理是药物临床试验的关键环节,需要确保试验数据的完整性、准确性和可追溯性。
在数据管理过程中,需要建立完善的数据管理制度和流程,包括数据采集、数据录入、数据校核、数据存储等环节,以确保数据的质量和可信度。
同时,还需要进行数据监测和审计,以确保数据的真实性和完整性。
试验报告试验报告是药物临床试验的最终成果,也是试验结果的有效传递和展示。
试验报告需要按照规定的格式和标准进行编写,以确保报告内容的准确性和可靠性。
在试验报告中,需要包括试验设计、试验执行、数据分析和结果解释等内容,以确保报告的科学性和可信度。
药物临床试验质量控制管理制度
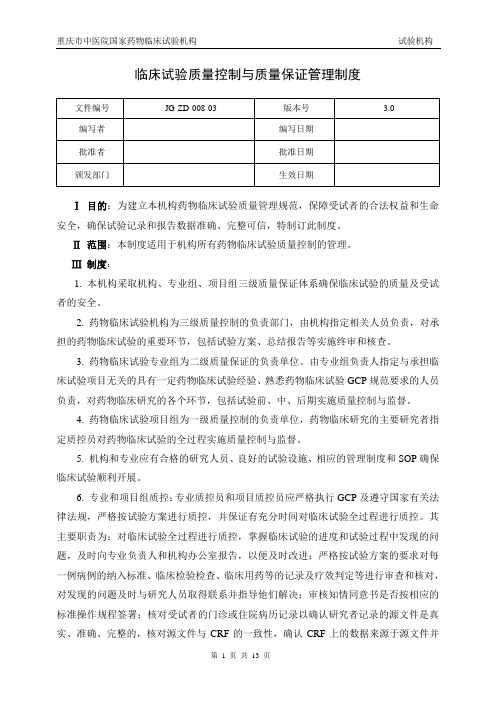
临床试验质量控制与质量保证管理制度Ⅰ目的:为建立本机构药物临床试验质量管理规范,保障受试者的合法权益和生命安全,确保试验记录和报告数据准确、完整可信,特制订此制度。
Ⅱ范围:本制度适用于机构所有药物临床试验质量控制的管理。
Ⅲ制度:1. 本机构采取机构、专业组、项目组三级质量保证体系确保临床试验的质量及受试者的安全。
2. 药物临床试验机构为三级质量控制的负责部门,由机构指定相关人员负责,对承担的药物临床试验的重要环节,包括试验方案、总结报告等实施终审和核查。
3. 药物临床试验专业组为二级质量保证的负责单位。
由专业组负责人指定与承担临床试验项目无关的具有一定药物临床试验经验、熟悉药物临床试验GCP规范要求的人员负责,对药物临床研究的各个环节,包括试验前、中、后期实施质量控制与监督。
4. 药物临床试验项目组为一级质量控制的负责单位,药物临床研究的主要研究者指定质控员对药物临床试验的全过程实施质量控制与监督。
5. 机构和专业应有合格的研究人员、良好的试验设施、相应的管理制度和SOP确保临床试验顺利开展。
6. 专业和项目组质控:专业质控员和项目质控员应严格执行GCP及遵守国家有关法律法规,严格按试验方案进行质控,并保证有充分时间对临床试验全过程进行质控。
其主要职责为:对临床试验全过程进行质控,掌握临床试验的进度和试验过程中发现的问题,及时向专业负责人和机构办公室报告,以便及时改进;严格按试验方案的要求对每一例病例的纳入标准、临床检验检查、临床用药等的记录及疗效判定等进行审查和核对,对发现的问题及时与研究人员取得联系并指导他们解决;审核知情同意书是否按相应的标准操作规程签署;核对受试者的门诊或住院病历记录以确认研究者记录的源文件是真实、准确、完整的,核对源文件与CRF的一致性,确认CRF上的数据来源于源文件并与源文件一致。
7. 机构质控:根据临床试验特点,机构办公室实行按项目管理全过程负责制。
其主要职责为:试验开始前协助专业负责人对研究者培训、考核、授权;临床试验进行中负责不定期巡查项目进展情况,记录存在的主要问题,通报给专业负责人并协调解决;核对研究者的药物发放、使用、登记是否符合规程,是否按试验方案进行,是否与病例报告表记录相符,检查药物管理员是否按GCP规范管理试验用药物;检查专业负责人审核后的病例报告表,抽查病例报告表上的数据是否可以溯源,是否真实。
药物临床试验质量控制计划书

药物临床试验质量控制计划书【标题】药物临床试验质量控制计划书:保障科学研究的严谨性与可靠性【导言】药物临床试验是确保新药上市前安全有效的重要环节,而药物临床试验质量控制计划书则是保障试验过程及结果的关键性文件。
本文将从何为药物临床试验质量控制计划书、制定步骤与流程以及个人观点和理解等方面进行全面探讨,以期帮助读者深入了解这一主题。
【正文】1. 什么是药物临床试验质量控制计划书药物临床试验质量控制计划书是药物临床试验的质量管理文件,它规定了试验设计、研究方案、试验监管、数据管理和分析、不良事件报告等整个试验过程中需要遵守的规则和标准。
其目的是确保试验的科学性、严谨性、可靠性和合规性,以充分保护试验参与者的权益和安全,并获得可靠的试验结果。
2. 制定药物临床试验质量控制计划书的步骤与流程2.1 确定试验目标与方案在制定药物临床试验质量控制计划书之前,需要明确试验的目标和方案。
试验目标应明确包括安全性、有效性等方面的要求,而试验方案需要详细规定试验设计、样本量估算、随机分组、盲法实施等具体细节。
2.2 制定质量控制计划制定质量控制计划是保障试验质量的关键一环。
在制定过程中,需要明确试验计划、试验研究者和参与者的责任,并确定质量标准、试验流程、监控与审核要求等。
质量控制计划还应包含数据监控、异常值处理、结果解释等细节,以确保试验过程科学可靠。
2.3 编写药物临床试验质量控制计划书根据质量控制计划,编写药物临床试验质量控制计划书。
该计划书应包括试验背景、目的、方法、流程、涉及人员职责、数据管理和分析、安全性监测等内容,以确保试验参与者的权益和试验结果的有效性和可靠性。
2.4 评审与修改药物临床试验质量控制计划书的编写完成后,需要组织专业人员进行评审。
评审内容包括试验设计和方案的科学性、目标的明确性、流程的合理性等。
通过评审,可以及时发现并纠正不足之处,保证试验的可行性和安全性。
2.5 批准与实施经评审并修改完善后,药物临床试验质量控制计划书需提交给相关部门进行批准。
药物临床试验流程和其质控管理

5. 生物医学统计专家录入每份病例报 告数据,再次审核CRF,锁定。
6. 按试验方案规定进行统计分析。 7. 盲法试验按规定程序破盲。
资料仅供参考,不当之处,请联系改正。
8. 各中心应做好各自的总结并写出临床 试验报告。
9. 负责单位召集各中心讨论总结报告, 并进行修改补充。
数据核对和监查记录。监查记录应有 接待者和监查员的签名及其日期。 2. 负责单位主要研究者应与各中心保持 经常的联系,掌握临床试验进度和进 展情况,协助解决试验中各种问题。
资料仅供参考,不当之处,请联系改正。
3. 项目负责人须保证试验用药物仅用 于该临床试验的受试者,剂量和用 法严格遵照试验方案并记录在案。
1. 研究者应严格按试验方案及时开展 试验研究。
2. 按试验方案规定的标准和SOP筛查 入选病例(随机、盲法、开放)。
3. 按SOP进行知情同意,取得受试者 书面签署同意。
资料仅供参考,不当之处,请联系改正。
六、进行试验 1. 按流程图进行试验和各项检查,填写
病例记录表。采取措施保证依从性。 2. 原始记录必须完整、准确,原始资料
7. 临床试验进程中申办者应随时提供 有关试验新的信息资料,研究者根 据情况及时通报有关参加人员。
资料仅供参考,不当之处,请联系改正。
8. 机构办公室主任负责项目实施的协调 和进度检查,并做好记录。
9. 周期较长的项目,负责单位会同申办 者按期召开中期、后期的试验协作会 议。讨论并解决试验中存在的问题, 掌握试验进度,保证试验按期完成。
资料仅供参考,不当之处,请联系改正。
6. 对试验方案、CRF、知情同意书有
药物临床试验流程及其质控管理

4. 申办单位派人验收CRF及复核原始
记录,核查是否符合试验方案规定。 5. 生物医学统计专家录入每份病例报
告数据,再次审核CRF,锁定。
6. 按试验方案规定进行统计分析。
7. 盲法试验按规定程序破盲。
8. 各中心应做好各自的总结并写出临床 试验报告。 9. 负责单位召集各中心讨论总结报告,
并进行长
联系协调,由专业组长确定项目负 责人和项目联系人 4.作为负责单位,项目负责人应协助 申办者制定试验方案、知情同意书 等相关文件。
二、新药临床试验方案制订和批准 1. 多中心方案确定和实施协调会 ⑴机构办公室和专业组共同派出项目 负责人和实施、指导试验的主治医 师或主管药师以上代表参加。 ⑵向申办者提供研究者名单和履历。 ⑶讨论确定试验方案、知情同意书和 CRF,各中心主要研究者签字。 ⑷ 确定监查员
五、开始试验
1. 研究者应严格按试验方案及时开展
试验研究。 2. 按试验方案规定的标准和SOP筛查 入选病例(随机、盲法、开放)。 3. 按SOP进行知情同意,取得受试者 书面签署同意。
六、进行试验 1. 按流程图进行试验和各项检查,填写 病例记录表。采取措施保证依从性。 2. 原始记录必须完整、准确,原始资料 应妥善保管,医嘱和病程录。 3. 每份病例观察表应有研究者签名,主 研人按SOP规定进行审核签字。
二、药物临床试验中的常见问题
试验文件的管理
试验总文件夹 试验方案(修订稿) 知情同意书(样本、修订稿) 通讯记录 检查报告 药物记录 实验室和辅助检查的信息 受试者文件(CRF、ICF、病历、护士记录、 入选记录表、筛选记录表、药物清点记录等) 其他
试验药物的管理
收到药品的确认表 药品分发表 病例记录表 药品销毁记录 申办者检查药品保存是否恰当和药品发 放是否符合临床研究方案的记录
临床试验用药物生产质量管理规范

附件临床试验用药物生产质量管理规范征求意见稿第一章总则第一条为规范临床试验用药物的生产质量管理,依据中华人民共和国药品管理法中华人民共和国药品管理法实施条例药品注册管理办法,制定本规范;第二条本规范适用于临床试验用药物包括试验药物、安慰剂生产、质量管理全过程,以及已上市对照药品更改包装、标签等;免疫细胞个体化治疗等新兴治疗产品、已获准上市批准后因新增适应症等需要重新开展临床试验的不适用本规范;第三条临床试验用药物应当遵循药品生产质量管理规范的通用原则,并根据临床试验期间药物的研究特点,以最大限度降低生产环节引入的风险,确保临床试验用药物质量,保障受试者的安全;第二章质量管理第四条临床试验用药物生产单位应当参照药品生产质量管理规范和相关法律法规,建立有效的质量管理体系,该体系应当涵盖影响临床试验用药物质量的所有因素,并建立完整的文件系统,确保质量管理体系的有效运行;第五条麻醉药品和精神药品临床试验用药物的生产应当建立有效的安全管理体系,以防止麻醉药品、精神药品及其生产过程中产生的具有身体依赖性或精神依赖性的中间产品或副产物、衍生物等丢失或流入非法渠道;第六条申请人应当对临床试验用药物的质量负责,当申请人与临床试验用药物生产单位不同时,申请人应当对生产单位的质量管理体系进行审计,并签订质量协议,明确规定各方责任,确保临床试验用药物质量符合预定的用途;第七条涉及临床试验用药物生产场地/车间、处方工艺、生产规模、质量标准、关键原材料等的所有变更,应充分评估变更对临床试验用药物带来的安全性风险,所有变更研究均须保留完整记录,确保可追溯性;第三章人员第八条所有参与临床试验用药物生产和质量管理的相关人员都应具有相应的资质并经培训合格,具备执行相应任务的能力;负责生产和质量管理的负责人员不得互相兼任;第九条临床试验用药物生产应当配备放行责任人;放行责任人承担临床试验用药物放行的职责,确保每批临床试验用药物的生产符合相关法规、预定用途和质量标准,并出具放行审核记录;第十条放行责任人应当至少具有药学或相关专业本科学历,具有至少五年从事药物研发和生产质量管理的实践经验,并经过与产品放行有关的培训;对于生物制品、血液制品、疫苗和放射性药品等特殊类别的临床药物的生产放行,其放行责任人应当具有相应的专业知识以及必要的培训,并具有至少五年从事相关专业领域的实践经验;临床试验用药物委托生产时,委托方和受托方应当有书面协议,规定产品质量回顾分析中各方责任,明确最终放行责任人;第四章厂房与设备第十一条生产临床试验用药物的厂房和设施应符合药品生产质量管理规范的要求;第十二条临床试验用药物的生产尽可能使用专用或独立的生产设施和设备;若必须与上市产品共线生产,应当对临床试验用药物的毒性、药理活性与潜在致敏性有较为全面掌握,对共线产品进行全面的风险评估,包括对生产线原生产品种适用人群、受试者的风险以及共线产品药理毒理等各因素可接受标准的评价,通过阶段性生产方式,最大限度地降低生产过程中污染与交叉污染等风险;第五章原辅料及包装材料第十三条有生产能力的申请人或者受托生产单位应当制定临床试验用药物生产所用原辅料及包装材料购入、贮存、发放、使用的管理规程;第十四条临床试验用药物生产所用原辅料及包装材料应当进行相应的检验或检查,合格后方可放行使用;第十五条原辅料及包装材料的使用应当充分考虑安全性的因素,建立相关的供应商规程,供应商档案完整;第六章文件第十六条有生产能力的申请人或者受托生产单位应当制定临床试验用药物生产用原辅料、包装材料、中间体、半成品及成品的质量标准和检验操作规程,并应尽可能全面体现已掌握的产品知识;在产品开发的不同阶段应对质量标准和检验操作规程进行评估,必要时进行更新;更新的文件应当综合考虑产品最新的数据、所采用的技术及药典的要求,并可追溯以前的文件资料;第十七条生产订单应当由申请人或以申请人名义对一定数量临床试验用药物的加工、包装和或运输以书面形式进行下达;生产订单应当经正式批准,并注明产品质量标准,必要时还应当注明相应的临床试验方案;第十八条产品档案应随产品开发进展持续更新,并保证对以前版本的可追溯性;一产品档案应包括但不限于以下文件:1.药物研究情况的概述,包括药物的化学结构、理化特性、生物学特性、药理毒理特性、临床适应症及用药人群特征等;2.原辅料、包装材料、中间体、半成品和成品的质量标准及分析方法;3.处方和生产工艺;4.中间过程控制方法;5.标签复印件;6.相关的临床试验方案与随机编码适用时;7.与合同委托方相关的技术与质量协议适用时;8.稳定性数据;9.贮存与运输条件;10.临床试验用药物批生产记录、检验报告;11.临床试验用中药还需包括所用药材基原、药用部位、产地、采收期、炮制加工办法、检验报告等;二产品档案应作为放行责任人评估具体批次适用性及批次放行的依据;三如临床试验用药物需在不同生产场地进行不同制备步骤的操作,可按照制备步骤在各自生产场地保存单独的产品档案;应当有书面协议约定不同生产场地放行责任人的职责;第十九条临床试验用药物生产的全过程应当有清晰、完整的处方和工艺规程,不同的处方应当有识别编号,并保证与相应工艺规程的可追溯性;第二十条应当根据产品档案中的信息制定生产、包装、质量控制、贮存与运输的操作规程;第二十一条临床试验用药物生产、检验和包装的批记录应当足够详细,以利于准确确定操作顺序;批记录应当设计适当的备注栏,当操作程序发生变更时,能够记录变更的合理性和理由;第二十二条应当有规程明确随机编码的保密、分发、处理和保存的要求;第二十三条临床试验用药物生产和质量控制所涉及的文件及记录应当永久保存;第七章生产管理第一节生产第二十四条临床试验用药物生产应当最大限度地降低生产过程中污染、交叉污染以及混淆、差错等风险,避免不良的生产行为引入的安全和质量问题;第二十五条新药工艺开发期间,应当根据研发阶段逐步确认关键步骤和关键工艺参数,并对生产进行过程控制;随着对药物质量属性认识的深入及生产过程数据的积累,建立受控的工艺参数及其可接受的范围;第二十六条临床试验用药物的关键生产工艺应有符合相关技术要求的验证;新药研究阶段临床试验用药物生产工艺尚不能完全确定,应通过更多的过程监控和测试来弥补验证的不足;对于无菌产品,灭菌或无菌生产工艺验证应当与上市药品的验证要求一致;对于生物体来源的药物,应当对病毒灭活/去除及其他生物杂质进行确证,来保证其安全性;第二十七条临床试验用药物生产应当能确保同一批次产品质量和特性的均一性;第二节对照药品第二十八条如采用上市药品进行对照试验,应当采取措施确保对照药品的质量和包装完好性;因设盲需要改变对照药品包装时,应当充分评估并有数据如稳定性、溶出度等证明改变未对原产品的质量特性产生显着影响;第二十九条因设盲需要,使用不同的包装材料重新包装对照药品时,使用期限不能长于原包装的效期;新包装材料的性能原则上不低于原包装材料;盲法试验中试验药物和对照药品使用期限不一致的时候,应当以较近的使用期限为准;第三十条如采用安慰剂作对照,应当确定安慰剂的处方、生产工艺和质量标准,检验合格方可放行用于临床试验;安慰剂生产所用物料应当符合相应给药途径的质量要求,不得添加对试验药物安全性及有效性产生干扰的物质;第三节包装、贴签第三十一条临床试验用药物通常以独立包装的方式提供给临床试验中的每个受试者;应当在包装操作开始前确定包装单位数量,包括质量检验与留样所必需的数量;为保证产品在每一阶段的数量正确无误,应当做好物料平衡计算;第三十二条临床试验用药物的包装应当能预防其在运输和贮存过程中发生变质、污染和损坏,任何的开启或更改外包装的行为都应当能被识别;第三十三条如果不是一种必需的生产组织方式,试验药物和对照药品不得同时包装;若因临床试验需要,需在同一包装线上同时包装试验药物和对照药品时,应当有详细的操作规程、特殊设备,并对相关操作人员进行培训,避免发生混淆和差错;第三十四条具有相同外包装的设盲产品,应当采取相应的措施防止贴错标签,例如,标签数量平衡、清场、由经过培训的人员进行中间过程控制检查等;设有对照组的盲法临床试验,应当特别关注防止试验组药物和对照组药品或安慰剂出现系统性标签贴错;第三十五条临床试验用药物的标签应当以开展临床试验所在国家和地区的官方语言印刷;一般来说,标签应当包含下列内容:一临床试验用药物的名称、规格等盲法试验注意标签信息不能引起破盲;二生产批号或者药物随机编码盲法试验可只印刷药物随机编码;三研究方案编号或其他与其所适用临床试验唯一对应的代码;四使用期限,以XXXX年/XX月/XX日表示;五“仅用于临床试验”字样或类似说明;六用法说明可附使用说明书或其他提供给受试者的书面说明,内容应当符合临床试验方案要求;七贮存条件;八如该药物允许受试者带回家使用,须标有“远离儿童接触”字样;第三十六条一般内外包装盒上都应当包含本规范第三十五条中全部标签内容;如内包装尺寸过小无法全部标明上述内容,应当至少标注本规范第三十五条中标签内容的一—五项;第三十七条如需变更使用期限,临床试验用药物应当粘贴附加标签;附加标签上应当标注新的使用期限,并重复标注原批号;粘贴附加标签时不能覆盖原批号或者药物随机编码;粘贴附加标签操作须由经申请人培训并批准的人员完成,操作现场需有人员复核确认;粘贴附加标签操作应当符合相应的操作规程要求;粘贴附加标签应当在临床试验文件与批记录中正确记录并确保可追溯;第三十八条应根据试验方案要求的盲法设计,对试验药物、外包装的外观相似性和其他特征的相似性进行检查;第八章质量控制第三十九条质量控制应当按照产品档案来实施;每个批次的临床试验用药物均须检验,以保证符合既定的质量标准;第四十条每批临床试验用药物均应当留样:一留样应当包括试验药物、对照药品、安慰剂的最小包装,留样数量一般至少能够确保按照相应质量标准完成三次全检,以备必要时重新进行质量评估;如对照药品更改包装的,应对原最小包装以及更改包装后的最小包装分别留样;二留样还应当包括已设盲的产品,至少保存一个完整包装,以备必要时核对产品的身份;三留样时间为相关的临床试验完成或终止后五年,或者相关的药品注册申请批准或终止后两年,取较长时间;第四十一条应当制定临床试验用药物的稳定性考察方案,用于稳定性考察的样品包装应与临床试验用样品一致,样品经稳定性考察后确定合适的贮存条件;稳定性试验数据应当能支持临床试验用药时间;第九章批放行第四十二条临床试验用药物的放行应当至少符合以下要求:一在批准放行前,放行责任人应当对每批临床试验用药物进行质量评价,保证其符合有关法规和技术要求,并确认以下各项内容:1.批记录,包括确认是否符合产品档案、生产订单、生产处方和工艺及随机编码的记录,中间过程检验报告;这些记录应当包含所有偏差或计划内变更、后续完成的检查与检验,以及根据质量体系要求由经批准的人员完成的操作与签名;2.生产条件;3.设施、工艺与方法的验证状态;4.成品检验;5.对照药品或安慰剂的有关分析或检验结果;6.稳定性考察报告;7.贮存与运输条件的检查与确认;8.生产单位质量体系的审计报告;9.对照药品合法来源证明;10.疫苗类制品、血液制品、国家药品监督管理局规定的其他生物制品,还应当按要求获得监管部门指定的药品检验所质量检测报告;11.其他与该批临床试验用药物质量相关的因素;二临床试验用药物的质量评价应当有明确的结论,如批准放行、不批准放行或其他决定,均应当由放行责任人签名;三对批准放行的临床试验用药物应当出具放行报告,内容应当包括符合本规范要求的声明;第十章发运第四十三条申请人在临床试验用药物发运之前至少应当确认以下内容,并保存相关记录:一放行报告;二已符合启动临床试验所必需的相关要求,如伦理委员会及药品监督管理部门的批准或同意;第四十四条临床试验用药物的发运应当根据发运指令及具体要求进行;第四十五条申请人应当根据临床试验用药物的包装、质量特性和贮存要求,选择适宜的运送方式,采取相应措施防止出现变质、破损、污染等问题;第四十六条临床试验用药物的运送应当至少附有放行报告、运送清单和供研究机构人员用的确认接收单;盲法试验的项目还应当提供紧急状态下的揭盲方法;第四十七条临床试验用药物的运送应当保留完整的书面记录,至少应当包括试验药物名称或代码注意双盲试验不应该破坏盲态要求、剂型、规格、批号或药物编码、数量、生产日期、使用期限、生产厂家、贮存要求、以及接收单位和地址、联系方式、发运日期、运输方式、过程中的温度监控措施等,如委托运输,还应当包括承运单位的信息;第四十八条应当尽量避免临床试验用药物从一个试验场地转移至另一场地;如确有必要,应当按已批准的操作规程进行;经对原试验场地的试验监查报告与贮存条件记录进行评估,并得到放行责任人的书面同意后,方可转移;转移过程应当有详细的记录,相关要求参照第四十七条,确保转移过程的可追溯性;第十一章投诉与召回第四十九条对临床试验用药物质量问题引起的投诉,申请人应当与生产单位、临床试验机构共同调查,评估对临床试验、产品开发及受试者的潜在影响;放行责任人及临床试验相关负责人员应当参与调查;调查和处理过程应当有记录;第五十条需要召回临床试验用药物时,申请人应当根据操作规程组织召回;临床研究者和监查员在临床试验用药物召回过程中应当履行相应的职责;当对照药品或其他治疗药品的供应商启动药品召回时,申请人应当确保第一时间获得召回信息,如涉及产品质量和安全性问题,应当及时召回所有已发出的药品;第十二章退回与销毁第五十一条申请人应当建立相应的操作规程,明确临床试验用药物的退回流程;退回应当有记录;退回的临床试验用药物应当有明确标识,并贮存在受控、专用的区域;第五十二条申请人负责对临床试验用药物进行销毁;如授权临床试验机构或第三方进行销毁,应当有书面授权;第五十三条销毁应当有完整记录,包括销毁原因、销毁时间、销毁所涉及的批号和/或药物随机编号、实际销毁数量等信息;销毁记录由申请人保存;第十三章附则第五十四条本规范下列术语的含义是:一放行责任人;指具有一定的专业资历和药物研发及生产质量管理经验,承担每批临床试验用药物放行责任的人员;二产品档案;包括临床试验用药物研发、生产、包装、质量检验、批放行及发运等相关活动的一组文件和记录;三生产订单;指要求加工、包装和/或发运一定数量的临床试验用药物的指令;四随机编码;通过随机分组确定,列出了每个受试者被分配治疗方案的代码表;第五十五条本规范为临床试验用药物生产质量管理的基本要求,上市药品不适用本规范;对临床试验用原料药的要求,以附录方式另行制定;第五十六条本规范自发布之日起开始实施;附录临床试验用原料药第一章原则第一条临床试验用原料药是指用于临床试验药物制剂生产的活性物质;本附录适用于未在已上市药品制剂中使用的原料药的生产;第二条临床试验用原料药的生产应当遵循药品生产质量管理规范的通用原则及原料药附录的要求,并建立质量管理体系保证原料药的质量;第三条临床试验用原料药的生产应当与使用该原料药的临床试验药物的研发阶段相适应;其生产工艺和质量控制可随着对工艺的深入理解及临床试验的进展而作必要的调整;第二章质量管理第四条有生产能力的申请人或者受托生产单位应当建立规程,保证每批临床试验用原料药均有适当的人员对生产工艺和生产过程进行评估;第五条应当设置独立的质量部门,或至少配备独立于生产人员之外的质量控制人员,负责每批临床试验用原料药的放行;第六条生产单位应当建立包括原材料、包装材料、中间体和原料药成品的质量控制系统,以保证符合既定的用途和质量标准;生产麻醉药品和精神药品临床试验用原料药的,应当建立有效的安全管理体系,以防止麻醉药品、精神药品及其生产过程中产生的具有身体依赖性或精神依赖性的中间产品或副产物、衍生物等丢失或流入非法渠道;第七条应当对工艺和质量方面的偏差情况进行评价,并有相应记录;第八条对临床试验用原料药生产、质量标准或检验方法所做的所有变更均应当有记录,对变更产生的影响做出适当的评估;第九条临床试验用原料药的标签上应当标明“临床试验用原料药”字样;第三章设施与设备第十条临床试验用原料药生产所用的设施设备包括使用小型设施或实验室,应当有规程确保其经过必要的校准、清洁,以符合预定用途;第十一条应当有明确的生产设备操作规程,以确保最大限度降低各种物料处理过程中污染、交叉污染和混淆差错的风险;第四章原材料的控制第十二条用于生产临床试验用原料药的原材料应当通过检验来评估;对于难以自检的非关键性原材料可凭供应商的分析报告接收,并至少进行鉴别测试;对于有害或有剧毒的原材料,可凭供应商的分析报告接收,并说明理由;第五章生产第十三条临床试验用原料药的生产应当使用批生产记录或其他受控的方式记录;记录应当包括原材料和设备的使用情况、生产过程、观察结果等内容;第十四条临床试验用原料药包装所选用的容器、密封系统、贮存条件应当能有效保证产品在贮存期间的质量;第十五条早期临床试验用原料药的生产与商业化生产相比,生产收率不确定,产量波动大,在确保产品质量均一稳定的情况下,可以不要求对产量的变化进行调查;第六章质量控制第十六条临床试验用原料药检验方法的建立应当有足够的科学依据,并经必要的确认或验证;第十七条应当建立留样规程,确保每个批次的临床试验用原料药的留样至少满足当时的检验方法所需的三次全检量;留样时间应当不短于相应的临床试验药物制剂的留样时间;第十八条应当制定适当的稳定性考察计划,样品经稳定性考察后确定合适的贮藏条件,其检验数据应当能有效支持该原料药用于制剂生产时的质量要求;第十九条应当收集稳定性数据用于建立临床试验用原料药的有效期,并规定复验期或何种情况下需要复验;第七章文件第二十条应当建立文件系统,确保临床试验用原料药的研发和生产中获得的各种信息资料记录归档并可追溯;第二十一条临床试验用原料药分析方法的开发和试验资料应当有记录并可追溯;第二十二条临床试验用原料药研发、生产过程中所涉及的文件和记录应当长期保存;。
药物临床试验运行管理制度和流程

药物临床试验运行管理制度和流程药物临床试验运行管理制度和流程是指在药物临床试验的整个过程中,为了保证试验的科学性、规范性和可靠性,以及确保试验参与者的权益不受损害,制定并执行的一系列管理制度和流程。
下面将详细介绍药物临床试验运行管理制度和流程的主要内容。
一、药物临床试验运行管理制度1.试验方案制定制度:制定药物临床试验的科学和操作规范,明确试验设计、试验药物的使用、试验目的和指标等。
2.试验档案管理制度:确保药物临床试验的数据完整、准确、一致和可审查,包括试验计划书、试验报告、数据集和相关病历等的管理。
3.质量管理制度:通过制定标准操作规程(SOP)、数据管理制度、监察制度等,确保试验的质量。
4.不良事件报告制度:规定发生的不良事件的报告程序和要求,及时识别和评估不良事件,采取相应的措施保护试验参与者的权益。
5.费用报销管理制度:对试验参与者和医务人员提供的相关费用进行管理和报销,确保合理、公正、透明。
二、药物临床试验运行管理流程1.初步资料收集和讨论:包括相关药物的资料查阅、试验团队成员的讨论和订立试验目标、指标等。
2.制定试验方案:根据资料收集和讨论的结果,制定试验方案,明确试验设计、分组、药物用量、试验计划和相关指标等。
3.签署试验合同:制定试验合同,明确试验的权责关系、试验费用和保密要求等。
4.申请伦理委员会审批:将试验方案提交伦理委员会审批,确保试验参与者的权益受到保护,试验科学可行。
5.试验的准备工作:包括招募试验参与者、试验药物的准备和分配、试验中心的选择和培训等准备工作。
6.试验实施和数据收集:根据试验方案,按照试验流程进行试验的实施和数据的收集,确保试验的科学性和数据的完整性。
8.数据分析和结果解读:对试验收集的数据进行统计分析,解读试验结果,判断试验的效果和安全性。
9.编写试验报告和提交审批:根据试验结果编写试验报告,提交有关部门进行审批,并进行试验结果的公开和报告。
10.试验资料的归档和保管:将试验资料按要求进行归档和保管,以备后续审查和监督。
药物临床试验各环节的质量管理

《药物临床试验各环节的质量管理》药物临床试验是确证药物有效性和安全性的必经环节,具有一定的严谨性和科学性,其结果的真实、可靠直接关系到人民群众的用药安全。
高水平的药物临床试验质量必源于良好的试验设计、基于规范的试验实施和各方职责的履行落实[1]。
我国于2017 年正式加入国际人用药品注册技术协调会(ICH),这意味着我国的新药审评制度将正式与国际接轨,转变以往“严进宽出”,在批准研究制度上高要求的审评观念,更加注重过程的监管,严格规范临床试验的核心管理环节,如药物管理、资料管理、质量管理等,在最后批准上市制度上严格把关,即渐渐转变为“宽进严出”的政策。
为获得国际认可的监管水平和能力,国家对医疗体制、药品注册和审评审批政策开始进行深入改革,对药物临床试验的监管越来越严格,对试验质量的要求也越来越高。
而质量管理是保证临床试验结果科学、可靠、真实的重要手段,应贯穿于整个过程[2]。
质量管理包含质量保证(quality assurance,QA)和质量控制(q uality control,QC) 2 个层面。
QA 是指在临床试验中建立的有计划的系统性措施,以保证临床试验实施和数据的生成、记录和报告均遵守试验方案、相关法律法规和规范,即从大局进行质量监管;Q C 是指在临床试验质量保证系统中,为验证临床试验所有相关活动是否符合质量要求而实施的技术和活动,即在具体操作层面做好质量管理。
两者内外合一,相辅相成。
目前根据《药物临床试验质量管理规范》等相关法律法规的要求,药物临床试验机构都因地制宜地建立了一套自己的质量管理体系,但由于法规对质量控制的具体内容、频率和形式均无要求,因而各临床试验机构及不同试验项目之间的质量管理效果参差不齐,与国际水准相比还存在较大的差距。
再加上临床试验的诸多环节一旦出现问题很难通过事后努力完善,因此,制定各环节的质量管理要点,采取有效机制尽量避免试验过程中的失误将显得尤为重要。
本文通过文献查找并结合临床实践,将分别分析药物临床试验实施前、中、后期的质量管理要点,探求更科学、有效的质量管理办法,建立质量保证机制,提高药物临床试验的质量。
药物临床试验流程及其质控管理

药物临床试验流程及其质控管理试验设计是药物临床试验的第一步,它主要涉及试验目标的确定、试验设计的选择、样本量的计算等。
试验目标通常包括药物的安全性、药效性和耐受性。
试验设计包括试验类型的选择(如随机对照试验、盲法试验等)和样本量计算的具体方法,确保试验结果具有信服力和统计学意义。
试验执行是药物临床试验的核心环节,包括受试者招募、试验药物管理、数据采集等。
受试者招募要求符合试验入选标准的患者或健康志愿者参与试验,并进行知情同意,确保受试者的权益和安全。
试验药物管理包括试验药物的分配、使用和监控,确保受试者接受正确的药物治疗。
数据采集是通过不同的方法和工具,如问卷调查、生物学指标检测等,收集与试验目标相关的数据。
数据分析是对试验数据进行统计学分析的过程,以确定药物的安全性和有效性。
常见的数据分析方法包括描述性统计、假设检验、方差分析、生存分析等。
数据分析要求严谨、科学,确保结果的可靠性和可解释性。
结果解读是根据数据分析的结果,判断药物的安全性和有效性。
结果解读需要结合试验设计、结果统计学意义以及临床意义进行综合判断。
同时还需要考虑可能存在的偏倚、随机误差、系统误差等因素,避免错误的结论。
在药物临床试验中,质控管理是确保试验全过程符合规范和要求的关键环节。
质控管理包括以下几个方面:1.试验方案和操作规程的制定:试验方案和操作规程是试验全过程的指导文件,应根据伦理学、法规和国际准则进行规范的编制,确保试验设计合理、操作规程清晰明确。
2.质量控制人员的配备与培训:质量控制人员应具备相关的专业知识和技能,能够承担相应的质控工作。
他们应接受培训,熟悉质控工作要求和操作规程,并具备解决问题和处理突发事件的能力。
3.质量控制计划的制定和执行:质量控制计划应根据具体试验的特点和要求进行制定,包括质量控制的目标、内容和方法。
质量控制人员应按计划进行监督和检查,确保试验过程符合规范和要求。
5.不合格数据的处理:对于不合格数据,质量控制人员应及时通知试验人员进行核查和修改,并记录不合格数据的原因和处理措施,以保证结果的准确性和可靠性。
药物临床试验申办者质量管理体系建设指南

一、概述药物临床试验是评价药物疗效和安全性的重要手段,也是药物上市前必经环节。
而药物临床试验申办者是临床试验的发起者和组织者,在试验的设计、实施和管理中起着至关重要的作用。
为了确保临床试验的科学性、规范性和可靠性,申办者需要建立完善的质量管理体系。
二、质量管理体系建设的基本原则1. 遵循法律法规:申办者在建设质量管理体系时,必须遵循国家相关法律法规,确保试验过程合法合规。
2. 推行标准化管理:建设质量管理体系需要建立一整套标准化的管理流程和操作规范,统一组织内部管理,确保试验的可控性和可重复性。
3. 强调数据的可追溯性:在试验中产生的数据必须具有可追溯性,即可以清晰地追溯到数据的来源和处理过程,确保试验结果的可信度。
4. 强化培训教育:申办者需要加强员工的培训教育工作,提高员工的专业素养和质量意识,保证试验操作的规范性。
三、质量管理体系建设的关键环节1. 试验管理申办者需要建立健全的试验管理流程,包括试验立项、设计、实施和管理,在整个流程中严格按照相关规定和流程要求进行操作,确保试验的可控性和规范性。
2. 试验设施和设备管理申办者需要对试验设施和设备进行统一管理,包括设备的选择、维护和更新等方面,确保设施和设备符合试验要求,保证试验的可靠性和准确性。
3. 监督与审核申办者需要建立监督与审核机制,对试验过程中的关键环节和数据进行监督和审核,确保试验的合法合规和数据的可靠性。
4. 不良事件管理申办者需要建立健全的不良事件管理体系,包括不良事件的报告、调查和处理等流程,保证试验参与者的权益和试验数据的完整性。
四、质量管理体系建设的实施步骤1. 制定质量管理体系建设计划申办者需要根据自身的实际情况,制定质量管理体系建设的计划,明确目标和时间节点,并将计划向组织内部进行交流和推广。
2. 建立标准化管理流程和操作规范申办者需要根据试验管理的需求,建立一整套标准化的管理流程和操作规范,统一组织内部管理,确保试验的规范性。
药物临床试验运行管理制度和流程

药物临床试验运行管理制度和流程药物临床试验是指任何在人体(病人或健康志愿者)进行的药物的系统性研究,以证实或发现试验药物的临床、药理和/或其他药效学方面的作用、不良反应和/或吸收、分布、代谢及排泄,目的是确定试验药物的安全性和有效性。
遵照《药物临床试验质量管理规范》及ICH-GCP要求,参考国内、外开展药物临床试验的规范和要求,制定本制度与流程。
1.立项准备1.1 特殊项目:本中心为组长单位或首次人体试验(FIH)等项目可以先报伦理委员会审议,在获得国家药品监督管理局临床试验批件或沟通函后,按以下流程进行立项。
1.2 常规项目:•意向沟通。
申办方/CRO与机构办公室进行意向沟通,并提供以下材料:国家药品监督管理局临床试验批件/沟通函、方案摘要、试验药物前期研究状况、拟参加单位及各PI名单、申办方/CRO 资质文件等。
•反馈初步意见。
机构办公室将向申办方/CRO反馈初步意见。
如同意申报,申办方/CRO按以下流程进行准备。
•研究团队的组建。
PI提出研究小组成员:⑴临床医师;⑵临床护士;(3)药代研究人员(如需要);(4)相关科室人员(如需要)。
[注:研究成员的资质:⑴所有成员必须经GCP培训并获取证书;⑵临床医务人员必须为本院在职在岗人员。
(3)试验过程中,如研究成员有更新,亦应符合上述两条要求。
]•研究者会议的召开/参与。
若本中心为组长单位,申办方/CRO协助组长主持召开研究者会议;若为参加单位,PI等研究人员参加研究者会议。
机构办公室视情况派人参会。
•立项资料的提交。
申办方/CRO按照附件1 准备申请临床试验的相关材料,登录“临床研究管理平台”,申请账号(在“申请原由”处注明:申办方、方案名称、PI名字;后续如有CRA交接也需申请账号,在“申请原由”处提供原CRA姓名、监查项目的机构受理号、申办方、方案全称、PI 并上传CRA委托函。
已有账号者无需重复申请)及提交送审材料。
•资料的形式审查。
机构办公室秘书进行形式审查,审查合格后生成“机构受理号”。
《药物临床试验质量管理规范》

《药物临床试验质量管理规范》(局令第3号)2003年08月06日发布国家食品药品监督管理局令第3号《药物临床试验质量管理规范》于2003年6月4日经国家食品药品监督管理局局务会审议通过,现予发布。
本规范自2003年9月1日起施行。
二○○三年八月六日药物临床试验质量管理规范第一章总则第一条为保证药物临床试验过程规范,结果科学可靠,保护受试者的权益并保障其安全,根据《中华人民共和国药品管理法》、《中华人民共和国药品管理法实施条例》,参照国际公认原则,制定本规范。
第二条药物临床试验质量管理规范是临床试验全过程的标准规定,包括方案设计、组织实施、监查、稽查、记录、分析总结和报告。
第三条凡进行各期临床试验、人体生物利用度或生物等效性试验,均须按本规范执行。
第四条所有以人为对象的研究必须符合《世界医学大会赫尔辛基宣言》(附录1),即公正、尊重人格、力求使受试者最大程度受益和尽可能避免伤害。
第二章临床试验前的准备与必要条件第五条进行药物临床试验必须有充分的科学依据。
在进行人体试验前,必须周密考虑该试验的目的及要解决的问题,应权衡对受试者和公众健康预期的受益及风险,预期的受益应超过可能出现的损害。
选择临床试验方法必须符合科学和伦理要求。
第六条临床试验用药品由申办者准备和提供。
进行临床试验前,申办者必须提供试验药物的临床前研究资料,包括处方组成、制造工艺和质量检验结果。
所提供的临床前资料必须符合进行相应各期临床试验的要求,同时还应提供试验药物已完成和其它地区正在进行与临床试验有关的有效性和安全性资料。
临床试验药物的制备,应当符合《药品生产质量管理规范》。
第七条药物临床试验机构的设施与条件应满足安全有效地进行临床试验的需要。
所有研究者都应具备承担该项临床试验的专业特长、资格和能力,并经过培训。
临床试验开始前,研究者和申办者应就试验方案、试验的监查、稽查和标准操作规程以及试验中的职责分工等达成书面协议。
第三章受试者的权益保障第八条在药物临床试验的过程中,必须对受试者的个人权益给予充分的保障,并确保试验的科学性和可靠性。
药物临床试验质量管理规范

药物临床试验质量管理规范药物临床试验是确定药物安全性和有效性的重要手段,也是新药研究和开发的必经之路。
随着药物研发的不断深入和临床试验的增加,药物临床试验质量管理越来越得到重视。
本文将从试验设计、试验实施、数据管理和结果解读等方面,对药物临床试验的质量管理进行规范化的阐述和解读。
1. 试验设计的质量管理试验设计是药物临床试验的基础,必须符合药物临床试验的法律法规和国际标准。
试验设计需要有严格的随机化和双盲原则,即参与试验的受试者需要随机分组,分组结果需要保密。
同时,试验设计需要明确研究目的和研究指标,使得试验能够准确反映药物的安全性和有效性。
试验设计还需要评估样本量和样本分布,保证试验结果的可靠性和可重复性,减少试验的变异性。
为了保证试验设计的质量,需要对试验设计进行评估,包括试验协议、试验计划、数据采集方案等的审核和批准。
此外,试验过程中需要严格执行试验方案,对于试验方案的修改和调整需要进行审批和备案,以免对结果产生影响。
2. 试验实施的质量管理试验实施是药物临床试验的重要环节,需要保证试验的安全性、有效性和保密性。
试验实施需要规范化、标准化、全面化和系统化,试验过程中需要有相应的监督和控制。
试验实施需要对受试者进行严格的筛选和入组,受试者需要符合试验入选标准和排除标准,同时需要签署知情同意书。
试验期间需要严格监测和管理受试者的安全性,对试验中发生的不良事件需要进行收集、记录和报告,以及采取相应的措施和处理。
为了保证试验结果的准确性和可靠性,试验过程中需要进行试验数据记录和管理。
试验数据记录需要确保数据的完整性、准确性和一致性,需要提供检查记录、拷贝记录、数据审核和审批记录,以及数据的备份和存储等。
试验数据管理需要确保数据的保密性,仅允许授权人员查看和操作数据,防止数据的泄露和篡改。
3. 数据管理的质量管理试验数据是药物临床试验结果的基础,需要进行规范化的管理和分析。
试验数据管理需要符合临床试验数据管理的法律法规和国际标准,需要提供相应的数据管理计划、数据采集规范、数据检查计划和数据卡等。
药物临床试验管理制度与流程

监查频率:根据临床试验的规析与报告
数据收集:收集临床试验过程中的数据,包括患者基本信息、治疗方案、疗效评估等
数据整理:整理收集到的数据,按照一定的格式进行整理,便于分析和报告
药物临床试验管理制度与 流程
目录
单击此处添加文本 药物临床试验概述 药物临床试验管理制度 药物临床试验流程 药物临床试验的法规与伦理要求 药物临床试验的质量控制与改进
药物临床试验的定义
药物临床试验 是指在实验室 外,对药物的 安全性、有效 性、质量等进 行的科学研究
药物临床试验 的目的是为了 确定药物的疗 效、安全性和
效果评估报告:对质量改进的实施过程、 结果、存在问题及改进建议进行总结和 报告,为后续临床试验提供参考和指导。
持续改进的机制与措施
建立完善的质量管理体系, 确保临床试验的合规性和 质量
定期对临床试验数据进行 分析和评估,发现潜在问 题并采取改进措施
建立有效的沟通机制,确 保临床试验各方的沟通和 协作
受试者的权益与保护
知情同意:受试者必须了解试验的目的、方法、风险和收益,并自愿参加 隐私保护:试验过程中,受试者的个人信息和隐私必须受到保护 安全保障:试验过程中,受试者的安全和健康必须受到保障 公平公正:受试者必须受到公平公正的对待,不得受到歧视或偏见
不良事件的报告与处理
报告要求:及时、 准确、完整
临床试验伦理审查制度
审查机构:伦理委员会
添加标题
添加标题
添加标题
添加标题
审查内容:试验方案、知情同意书、 受试者保护措施等
审查流程:申请、审查、批准、监 督、修改、终止等
药物临床试验质量管理规范

药物临床试验质量管理规范
关于药物临床试验质量管理规范,许多国家都有自己的相关规定
和要求,以确保药物在试验中的安全有效性,并确保安全的临床应用。
药物临床试验质量管理规范主要包括:
一、研究协议和程序:所有临床试验均应有详尽的研究手册,规
定了各项程序的执行情况,如受试者的纳入、试验的维护、数据的记录、审核和报告等,以及监督机制;
二、试验实施者的任务:所有实施者均履行以下职责:阅读和理
解研究协议,按照协议要求纳入受试者,如实收集和登记数据,保持
研究文件的完整、正确以及有效的实施,以及加以报告;
三、试验文件管理:所有临床试验者均应按安全、有效遵守文件
管理规定,及时备案、保存所有临床试验文件,遵守数据隐私原则;
四、维护和监督:临床试验机构、
研究人员和主管当局,应密切监督、维护受试者的安全和权益,
维护药物的安全有效性,采取必要的措施去消除及限制药物的风险。
这些要求已经被大量确立且普遍采用,以确保安全、有效的药物
试验。
这些质量管理规范可以确保药物研究开展得顺利,也使临床新
药研制得以实现。
我们将会努力遵守这些质量管理规范,确保药物的
安全有效性,为社会的健康着想。
药物临床试验的质量管理

临床试验是药物研发过程中不可或缺的一环,它直接涉及到药物的安全性和有效性评价, 是药物能否上市的关键决策依据。
质量管理的必要性
为了确保临床试验结果的准确性和可靠性,必须对试验的全过程进行严格的质量管理。这 有助于保护受试者的权益,确保试验数据的真实性和完整性,以及为医疗决策提供科学依 据。
未来展望
最后,报告将对药物临床试验质量管理的未来发展趋势进 行展望,探讨新技术和新方法在提高临床试验质量方面的 潜力。
02
药物临床试验质量管理概述
质量管理的定义
质量管理是一种系统性的方法,旨在 确保产品或服务的质量符合预期的标 准和要求。
在药物临床试验中,质量管理涉及对 试验设计、实施、数据分析和报告等 各个环节的监督和控制,以确保试验 结果的准确性和可靠性。
未来发展趋势与展望
智能化技术应用
利用人工智能、大数据等技术提高临床试验的设计、实施和分析效率 ,降低质量风险。
国际化合作与交流
加强国际间临床试验的合作与交流,分享经验和技术成果,共同提高 临床试验质量水平。
伦理与法规的进一步完善
随着医学伦理和法规的不断进步,临床试验将面临更加严格的伦理和 法规要求,推动行业向更高标准发展。
药物临床试验质量管理的意义
保护受试者权益
通过严格的质量管理,确保试验过程的安全性和 有效性,保护受试者的健康和权益。
提高试验效率
优化试验设计和流程,减少不必要的浪费和延误 ,提高试验的执行效率。
确保数据准确性
通过对试验数据的监督和核查,确保数据的真实 性和准确性,为药物研发和审批提供可靠依据。
国内外药物临床试验质量管理现状
目前,国内外许多大型制药企业和CRO公司都建立了 完善的药物临床试验质量管理体系,并采用了先进的 质量管理方法和技术手段,如风险管理、数据监查等 。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
4. INVESTIGATOR 研究者 4.9 Records and Reports 记录和报告 4.10 Progress Reports 进展报告 4.11 Safety Reporting 安全性报告 4.12 Premature Termination or Suspension of a Trial 试验中止或暂停
ü ü ü ü ü ü ü 资质核对:机构、人员、设备 试验用药管理的核对 方案执行和ICF签署过程的核对 确认所有数据的记录与报告正确完整,并与CRF一致 方案偏离、合并用药及AE的记录与SAE的报告 核对研究文件的完整性 监查员应将监查结果及时的提供给申办者,包括给临床试验相关的申办方管理层、该 临床试验的负责人、项目监督管理人员。申办者要委派专人对监查员报告中所谈及的 问题进行审评和随访,并形成文件保存
Ø QA质量保证(Quality Assurance) :All those planned and systematic actions that are established to ensure that the trial is performed and the data are generated, documented (recorded), and reported in compliance with Good Clinical Practice (GCP) and the applicable regulatory requirement(s) 为保证试验的实施、数据生成的行为和记录及报告符合GCP 和相关法规的要求而建立的所有这些计划的和系统性措施 Ø QC质量控制(Quality Control):The operational techniques and activities undertaken within the quality assurance system to verify that the requirements for quality of the trial-related activities have been fulfilled。在质量保证体系内进行的操作 技术和活动,以验证试验相关活动的质量的符合要求。
•4
3.《药物临床试验机构管理规定》征求意见稿, 2014.11.27):“第三章 运行管理”
Ø 第十七条 药物临床试验机构应建立质量管理体系,配备 专职质量管理人员,对本机构承担的药物临床试验进行质 量管理。 Ø 第十九条 专业科室负责本专业承担的药物临床试验项目 的实施,保障受试者安全与权益,保证临床试验质量。 Ø 第二十一条 主要研究者全面负责所承担的药物临床试验 的项目管理、具体操作和质量控制,是受试者安全和试验 质量的第一责任人。
管理体系通常用于指导和控制一个机构的质量。它是一个用来管理服务或 产品质量的系统。它通常由正式的控制程序文件,如政策、SOP、作业指 导书、表格和模板。作为质量体系的一部分,通常有质量控制和质量保证 过程
•11
S O P s
申办者 研究者 QC 监查员 稽查员
CFDA/FDA 检查员 视察
Ø 范围:临床试验全过程的关键点15个
ü 依据:WHO Handbook for Good Clinical Practice (2005);
4. INVESTIGATOR 研究者
4.1 Investigator's Qualifications and Agreements 研究者的资 格和协议 4.2 Adequate Resources 足够的资源 4.3 Medical Care of Trial Subjects 试验对象的医疗 4.4 Communication with IRB/IEC 与IRB/IEC的交流 4.5 Compliance with Protocol 对试验方案的依从性 4.6 Investigational Product(s) 试验药品 4.7 Randomization Procedures and Unblinding 随机程序和揭 盲 4.8 Informed Consent of Trial Subjects 试验对象的知情同意
药物临床试验的质量管理 及主要环节
复旦大学附属中山医院 李雪宁
主要内容
一. 法规中对质量管理的要求 二. 质量管理主要环节及举例 三. 结语
一. 法规中对质量管理的要求
(一). 法规中的要求; 1. GCP(2003版):“第十一章 质量保 证”---QA
。
(三). EMA:Reflection paper on risk based quality
management in clinical trials , 2013.0,临床试验中基于风险的质量管理 Ø 质量管理体系(Quality management system):A management system used to direct and control an organisation with regard to quality. It is the system that an organisation uses to manage the quality of their services or products. It usually consists of formal controlled procedural documents, such as policies, standard operating procedures, work instructions, forms & templates. As part of the quality system there are usually quality control and quality assurance processes .
1. GLOSSARY:
Ø 临床试验的质量管理是通过QC和QA来实现的,QC是
QA的基础: ü QC:在临床试验过程中采取的措施,以保证遵循试验方 案和SOP,结果可复制。如研究者的监督,申办者的监 查,以及监管部门的过程监管。 ü QA:确认质量控制体系运转正常有效的一种系统性的检 查,通常由申办者进行独立的稽查,或由监管部门对质 量控制系统进行检查,可在试验中或试验后进行。 ü 质量改进与纠正/预防措施:根据QA稽查的结果,进行系 统性的改进,以提高符合质量要求的能力。 ü 专业组的质控人员:如果是项目组成员直接参与试验过 程-----QC;如果不是项目组成员,则属于QA功能。
inspection
质量
监查
monitor/CRA
audit
稽查
记 录
二. 质量管理主要环节及举例1
Ø 目的:保护受试者的权益、安全和健康 保证试验数据准确性和完整性 结果的科 学性 Ø 方式:QA、QC Ø 依据:三大“一致性”:与法律法规及GCP、方案、 SOP Ø 内容: 时间、执行者、范围和程序、纠正措施及预 防措施
•5
Ø明确各方承担责任:CFDA关于进一步加强药物临 床试验数据自查核查的通知食药监药化管〔2015〕 266号-2015.12.17 1. 申请人:对临床试验数据真实性承担全部法律 责任; 2. 主要研究者:对临床试验数据承担直接责任; 3. 机构负责人:对数据的真实性、完整性、规范 性负有间接责任; 4. CRO:对临床试验数据承担直接责任; 5. 监管部门:省局是药物临床试验数据的核查检 查的实施者,负有监督责任,切实承担起属地 管理责任和监督责任。
•9
(四). E6(R2) :ICHห้องสมุดไป่ตู้GCP
5. SPONSOR 申办者 5.0 Quality Management质量管理 5.1 Quality Assurance and Quality Control 质量保证和质量控 制 5.18 Monitoring 监查:监查员职责:ICH E6 17条
Ø 方案:参考“药物临床试验数据现场核查要点(2015年第228号)
•17
全 Ø 研究方案的设计或操作的改变是否影响受试者的权利、安全或 福利和试验数据的完整性、准确性和可靠性?(NIH IRB,20051118,V5.1) Ø 否:小的方案偏离(minor protocol deviation) Ø 是:方案违背(major protocol deviation, violation),如: ü ü ü ü ü ü ü ü ü ü ü 受试者接受错误的治疗或剂量; 符合剔除标准的受试者没有被剔除; 受试者接受了禁忌的伴随用药; 入选了不符合入选标准的受试者; 按照方案的步骤治疗的受试者主要疗效指标的失败-无效; 样本或数据的无意丢失; 试验开始前没有获得知情同意书或知情同意的过程不当或错误; 篡改研究或医疗记录; 研究者的测试或操作超过了其执业或授权范围; 研究者的执照或证书过期; 违背国家和/或地区及内部的受试者保护条例如隐私 的保密等 •18
4.5 方案的偏离/违背:《数据核查要点》:20例中4例漏报-研究数据不
Ø 第六十一条 并严格遵循临床试验方案,采用标 准操作规程,以保证临床试验的质量控制和质量 保证系统的实施。 Ø 第六十二条 临床试验中有关所有观察结果和发现 都应加以核实,在数据处理的每一阶段必须进行 质量控制,以保证数据完整、准确、真实、可靠。
2.《药物临床试验机构资格认定检查细则(试 行)》征求意见稿,2014.09.05)
(二). ICH E6(R2):2016.2.3:2003年中国GCP
INTRODUCTION 1. GLOSSARY:62 第一章 总则 第二章 临床试验前的准备与必要条 件 2. THE PRINCIPLES OF ICH GCP 第三章 受试者的权益保障 3.INSTITUTIONAL REVIEW BOARD/ 第四章 试验方案 INDEPENDENT ETHICS COMMITTEE 第五章 研究者的职责 (IRB/IEC) 第六章 申办者的职责 4. INVESTIGATOR 第七章 监查员的职责 5. SPONSOR:QA/QC 第八章 记录与报告 6. CLINICAL TRIAL PROTOCOL AND 第九章 数据管理与统计分析 PROTOCOL AMENDMENT(S) 第十章 试验用药品的管理 7. INVESTIGATOR’S BROCHURE 第十一章 质量保证 8. ESSENTIAL DOCUMENTS FOR THE 第十二章 多中心试验 CONDUCT OF A CLINICAL TRIAL 第十三章 附则:19
