肺楔形切除讲解
胸腔镜肺楔形切除术ppt课件

内容
解剖
疾病
手术步骤
.
2
解剖
形态 • 正常肺呈浅红色 • 质柔软呈海绵状 • 富有弹性
分叶 • 圆锥形 • 右肺三叶 • 左肺两叶
上叶
水平裂 斜裂
中叶 下叶
上叶 斜裂
下叶
.
3
解剖
肺段
右肺
尖段(SI)
上叶
后段(S II ) 前段(S III )
左肺 尖后段 (S I +S II )
式尚属临床研究阶段,鼓励参与临床研究,不能作为标准术式推广。
规范(2015年版)
×中国原发性肺癌诊疗
.
12
手术
胸腔镜肺段切除术
.
13
.
14
后底段(SX)
后底段(S X )
.
4
解剖
肺段
• 肺段内有段支气管、肺段动脉和 支气管血管伴行。肺段间借肺胸 膜与胸膜下的小静脉、少量结缔 组织(肺胸膜的延续)和段间静 脉相连,是肺段切除的标志。
• 肺段在形态和功能上有一定的独 立性。
临床意义: 可根据病变范围,按肺段为单位施行肺段切除。
.
5
解剖
经验判断。
PET-CT:敏感性、 特异性和准确性分 别为96%、88%、
93%。
.
10
疾病
孤立性肺结节的处理
孤立性肺结节良 的处理
随访 病理诊断 电视胸腔镜手术
SuperDimension 导航支气管镜活
检 经皮肺穿刺
气管镜活检
电视胸腔镜活检
.
11
疾病
解剖性肺段切除术或肺楔形切除术的指征
1.患者高龄或低肺功能,或有行肺叶切除术的主要风险;
(完整版)肺部切除手术操作流程

(完整版)肺部切除手术操作流程肺部切除手术操作流程介绍肺部切除手术是一种常见的外科手术,用于治疗肺部疾病,如肺癌、肺脓肿等。
本文档将介绍肺部切除手术的操作流程。
准备工作在进行肺部切除手术之前,需要进行一系列准备工作,包括以下步骤:1. 完善病历资料,包括患者的个人信息、病史、体格检查结果等。
2. 进行术前评估,包括检查肺功能、心脏功能、肝功能、肾功能等,以确保患者能够承受手术。
3. 确定手术方式,根据患者的病情和手术条件选择开胸手术或腔镜手术。
手术步骤肺部切除手术的操作步骤如下:1. 麻醉在手术开始前,给患者进行全身麻醉,使其处于无痛状态。
2. 手术切口根据手术方式的选择,进行相应的手术切口。
对于开胸手术,通常在胸骨旁开一个切口;对于腔镜手术,通常在胸部的侧面开一个小切口。
3. 病变定位通过观察、触诊、X光、CT等方法,确定肺部的病变位置。
4. 肺叶分离将肺部与胸壁分离,以便进一步操作。
5. 支气管和血管将与病变相关的支气管和血管进行,阻断气道和血液供应。
6. 切除肺部根据病变的位置和范围,切除相应部位的肺组织。
7. 缝合和止血进行伤口缝合,并采取必要的措施止血。
8. 结束手术完成手术后,将伤口覆盖好,并进行必要的敷料。
注意事项在进行肺部切除手术时,需要特别注意以下事项:- 操作时注意保护周围组织,避免损伤其他器官。
- 术中要严密观察患者的生命体征,确保手术安全。
- 术后要注意监测患者的生命体征和出血情况,及时处理并进行恢复护理。
以上是肺部切除手术的基本操作流程,具体操作还需根据患者的具体情况和医生的建议进行。
术前、术中和术后都需要严密监测,确保手术顺利完成和患者安全。
手术讲解模板:肺楔形切除术

手术资料:肺楔形切除术
手术禁忌: 年迈体衰,心、肺等重要脏器功能差。
手术资料:肺楔形切除术
术前准备:
1.必需有术前3周以内的胸部正、侧位x线 摄片,以便明确病变部位、范围和性质; 如系恶性肿瘤病人,则应有2周内的胸片。 此外,还应作胸部透视,观察膈肌活动度, 以便估计是否有膈神经受累和胸膜粘连情 况。
手术资料:肺楔形切除术
术前准备:
2.肺切除术后对呼吸功能有一定的影响; 尤其在切除后作胸廓成形术,影响将更严 重。切除的范围越多,影响也就越大。因 此,对肺切除的病人,应详细询问以往呼 吸系疾病史,检查呼吸功能,必要时进行 分侧肺功能检查,以便正确估计术后的呼 吸功能。
手术资料:肺楔形切除术
术前准备: 3.肺结核病人,尤其是有刺激性咳嗽、痰 抗酸。
术后护理:
液过多、过速,出现肺水肿等严重情况, 应及时将气管切开,这样既能随时清除 呼吸道内痰液,并可因此缩小50%呼吸道 死腔,增加25%肺泡通气量。同时,可用 细塑料管经气管套管更有效地吸入氧气; 但应保持一定的湿度和温度,以免呼 吸道干燥,痰液结痂。痰液粘稠时,可经 气管套管滴入糜蛋白酶,使痰
手术资料:肺楔形切除术
适应证:
(4)支气管结核:经药物积极治疗6月~1 年年以上无效,甚至因管腔狭窄(或完全 阻塞)造成肺不张;或因广泛管壁破坏,形 成支气管扩张者,应作切除。
手术资料:肺楔形切除术
适应证:
(5)毁损肺:一侧或一叶肺全部或绝大部 分被破坏,形成干酪病灶、空洞、肺萎缩、 纤维化、支气管扩张和肺气肿等,应考虑 切除。如对侧尚有干酪病灶、结核球或空 洞等病变,则应慎重研究手术问题。
手术资料:肺楔形切除术
适应证:
,采用最安全、最简易而收效好的手术。 目前,肺切除 术的危险性和并发症虽已大为减少,但不 宜作肺切除术者不应勉强,仍可采用萎陷 手术。
各位肺切除术 手术图谱

各部位肺切除术右侧全肺切除术1-1 切开纵隔胸膜,切断结扎迷走神经分支,显露右肺动脉上叶及右上肺静脉各支1-2 分别结扎、切断右上肺静脉各支1-3 分别结扎、切断右肺动脉上叶尖前段各分支及主干1-4 钳夹间切断、结扎肺下韧带血1-5 显露、结扎右下肺静脉1-6 切断右下肺静脉,夹支气管钳,缝扎支气管动脉1-7 切断、缝合右支气管1-8 缝合纵隔胸膜,覆盖残端图1 右侧全肺切除术2-1 切开纵隔胸膜,切断、结扎迷走神经分支,显露左肺动脉主干2-2 结扎、切断左肺动脉主干2-3 显露、结扎、切断左上肺静脉2-4 切断、结扎肺下韧带2-5 结扎、切断左下肺静脉2-6 缝扎支气管动脉后切断、缝合左总支气管2-7 缝合纵隔胸膜,覆盖残端图2 左侧全肺切除术3-1 切开纵隔胸膜,显露右肺动脉主干和上叶尖前段分支,结扎、切断尖前段动脉3-2 在上、中、下叶间裂切开胸膜,显露、结扎、切断上叶后段动脉3-3 显露、结扎、切断右上肺静脉上叶支3-4 缝扎支气管动脉后切断、缝合上叶支气管3-5-13-5-2 用奇静脉周围组织覆盖残端图3 右上肺叶切除术4-1 在斜裂和水平裂交界处切开胸膜,显露、结扎、切断右中叶动脉4-2 在肺门前侧显露、结扎、切断右上肺静脉中叶支4-3 切开叶间裂,缝扎支气管动脉后切断、缝合中叶支气管4-4 上、下叶间胸膜覆盖支气管残端及右肺动、静脉图4 右中肺叶切除术5-1 切开中、下叶间胸膜,分别显露、结扎、切断下叶背段和基底段动脉5-2 钳夹、切断、结扎肺下韧带后结扎、切断右下肺静脉5-3 切开后纵隔胸膜,缝扎支气管动脉,分别切断、缝合下叶背段和基底段支气管5-4 缝合纵隔胸膜,覆盖残端图5 右下肺叶切除术6-1 切开肺门上缘纵隔胸膜,显露、结扎、切断迷走神经分支及左肺动脉上叶尖后段分支6-2 在上、下叶间切开胸膜,显露、结扎、切断上叶前段、舌段动脉分支6-3 结扎、切断左上肺静脉6-4 缝扎支气管动脉后切断、缝合左上叶支气管,用下叶肺和心包覆盖残端图6 左上肺叶切除术7-1 切开上、下叶间胸膜,分别显露、结扎、切断下叶背段和基底段动脉7-2 切断、结扎肺下韧带,显露、结扎、切断左下肺静脉主干7-3 缝扎支气管动脉后切断、缝合左下叶支气管7-4 胸膜瓣覆盖残端图7 左下肺叶切除术8-1 在上、下叶间胸膜下结扎、切断舌段动脉8-2 结扎、切断舌段静脉8-3 切断舌段支气管,缝合近侧残端,钳夹远端,切开肺段分界线胸膜8-4 吹胀健肺,显露肺段分界线后挤开段间隙,结扎段面上支气管,摘除病肺,显露段间静脉图8 左上肺叶舌段切除术9-1 楔形钳夹病肺9-2 切除病肺,绕止血钳作第1层连续缝合9-3 撤除止血钳,收紧第1层缝线,返回作第2层连续缝合。
手术讲解模板:胸腔镜下肺叶楔形切除术

手术资料:胸腔镜下肺叶楔形切除术
手术步骤:
是否确实,如果无活动出血,支气管残端无漏气,置闭式引流管,结束手 术。
手术资料:胸腔镜下肺叶楔形切除术
手术步骤:
手术资料:胸腔镜下肺叶楔形切除术
手术步骤:
10.4 4.肺标本的取出
手术资料:胸腔镜下肺叶楔形切除术
手术步骤: 将标本放人标本袋或无菌手套内经小切E1 取出。
手术资料:胸腔镜下肺叶楔形切除术
适应证: 肺叶切除术适用于病变局限于肺叶内但已 超过一个肺段。
手术资料:胸腔镜下肺叶楔形切除术
适应证:
1.结核性空洞经规范化疗12~18个月,空 洞病变无明显吸收或增大者。痰菌阳性者, 特别是耐药的结核病例。合并咯血,反复 发作,继发感染者。不能排除癌性空洞者。
手术资料:胸腔镜下肺叶楔形切除术
适应证: 2.结核球 直径大于3cm,规则化疗无变 化或增大者,不能除外肿瘤者。
手术资料:胸腔镜下肺叶楔形切除术
适应证: 3.大块干酪病灶经规则化疗12个月,痰菌 仍阳性、咯血。
手术资料:胸腔镜下肺叶楔形切除术
适应证: 4.叶支气管结核性狭窄,造成肺不张,肺 实变。
手术资料:胸腔镜下肺叶楔形切除术
手术资料:胸腔镜下肺叶楔形切除术
手术步骤:
管动脉,将支气管完全游离,选择好切断 面,插入内镜支气管残端闭合器,压扎闭 锁支气管,检查钉仓确切完整后,切断支 气管(图5.10.3.2-4),将病肺装入标本 袋内,经小切口取出。电凝或氩气止血, 冲洗胸腔,改双肺通气,膨胀肺检查支气 管残端有无漏气,置放引流管后结束手术。
适应证: 5.双侧病变,但主要病变集中于一叶,可 分期分次切除。
手术资料:胸腔镜下肺叶楔形切除术
各位肺切除术 手术图谱
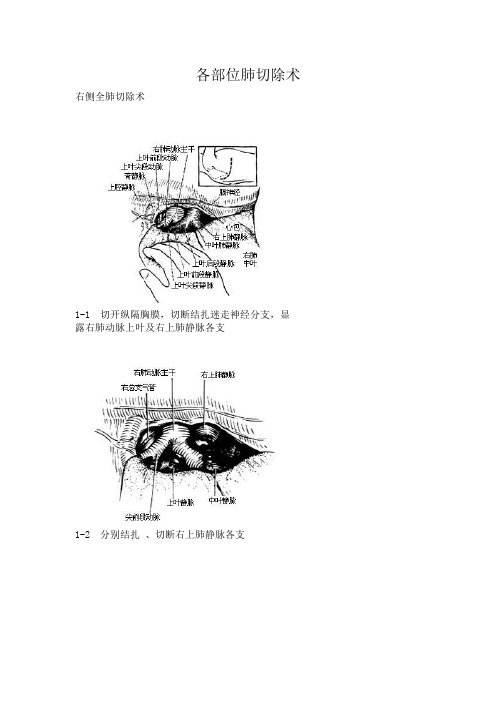
各部位肺切除术右侧全肺切除术1-1 切开纵隔胸膜,切断结扎迷走神经分支,显露右肺动脉上叶及右上肺静脉各支1-2 分别结扎、切断右上肺静脉各支1-3 分别结扎、切断右肺动脉上叶尖前段各分支及主干1-4 钳夹间切断、结扎肺下韧带血1-5 显露、结扎右下肺静脉1-6 切断右下肺静脉,夹支气管钳,缝扎支气管动脉1-7 切断、缝合右支气管1-8 缝合纵隔胸膜,覆盖残端图1 右侧全肺切除术2-1 切开纵隔胸膜,切断、结扎迷走神经分支,显露左肺动脉主干2-2 结扎、切断左肺动脉主干2-3 显露、结扎、切断左上肺静脉2-4 切断、结扎肺下韧带2-5 结扎、切断左下肺静脉2-6 缝扎支气管动脉后切断、缝合左总支气管2-7 缝合纵隔胸膜,覆盖残端图2 左侧全肺切除术3-1 切开纵隔胸膜,显露右肺动脉主干和上叶尖前段分支,结扎、切断尖前段动脉3-2 在上、中、下叶间裂切开胸膜,显露、结扎、切断上叶后段动脉3-3 显露、结扎、切断右上肺静脉上叶支3-4 缝扎支气管动脉后切断、缝合上叶支气管3-5-13-5-2 用奇静脉周围组织覆盖残端图3 右上肺叶切除术4-1 在斜裂和水平裂交界处切开胸膜,显露、结扎、切断右中叶动脉4-2 在肺门前侧显露、结扎、切断右上肺静脉中叶支4-3 切开叶间裂,缝扎支气管动脉后切断、缝合中叶支气管4-4 上、下叶间胸膜覆盖支气管残端及右肺动、静脉图4 右中肺叶切除术5-1 切开中、下叶间胸膜,分别显露、结扎、切断下叶背段和基底段动脉5-2 钳夹、切断、结扎肺下韧带后结扎、切断右下肺静脉5-3 切开后纵隔胸膜,缝扎支气管动脉,分别切断、缝合下叶背段和基底段支气管5-4 缝合纵隔胸膜,覆盖残端图5 右下肺叶切除术6-1 切开肺门上缘纵隔胸膜,显露、结扎、切断迷走神经分支及左肺动脉上叶尖后段分支6-2 在上、下叶间切开胸膜,显露、结扎、切断上叶前段、舌段动脉分支6-3 结扎、切断左上肺静脉6-4 缝扎支气管动脉后切断、缝合左上叶支气管,用下叶肺和心包覆盖残端图6 左上肺叶切除术7-1 切开上、下叶间胸膜,分别显露、结扎、切断下叶背段和基底段动脉7-2 切断、结扎肺下韧带,显露、结扎、切断左下肺静脉主干7-3 缝扎支气管动脉后切断、缝合左下叶支气管7-4 胸膜瓣覆盖残端图7 左下肺叶切除术8-1 在上、下叶间胸膜下结扎、切断舌段动脉8-2 结扎、切断舌段静脉8-3 切断舌段支气管,缝合近侧残端,钳夹远端,切开肺段分界线胸膜8-4 吹胀健肺,显露肺段分界线后挤开段间隙,结扎段面上支气管,摘除病肺,显露段间静脉图8 左上肺叶舌段切除术9-1 楔形钳夹病肺9-2 切除病肺,绕止血钳作第1层连续缝合9-3 撤除止血钳,收紧第1层缝线,返回作第2层连续缝合图9 肺楔形切除术。
胸腔镜肺楔形切除术演示教学

下叶
背(上)段(S VI ) 内前底段 (S VII +S VIII ) 外侧底段(S IX )
后底段(SX)
后底段(S X )
Confidential for Internal Use Only
4
解剖
肺段
• 肺段内有段支气管、肺段动脉和 支气管血管伴行。肺段间借肺胸 膜与胸膜下的小静脉、少量结缔 组织(肺胸膜的延续)和段间静 脉相连,是肺段切除的标志。
×2015肺结节诊治中国专家共识
Confidential for Internal Use Only
8
疾病
评估直径>8mm的实性结节
单个不明原因结节:在定期的影像学随访中有明确倾向的恶性肿瘤增 长证据,若无特别禁忌,建议考虑非手术活检和(或)手术切除 (1C级)。
单个不明原因结节直径>8mm者,建议在下列情况下行手术诊断(2C级) (1)临床恶性 肿瘤概率高(>65%);(2)PET/CT显示结节强烈高代谢或 另一种功能成像检测为明显阳性时;(3)非手术活检为可疑恶性肿瘤; (4)患者在被充分告知后,愿意接受一个明确的诊断方法。
上纵隔淋巴结 主动脉淋巴结 下纵隔淋巴结
N1淋巴结
Confidential for Internal Use Only
7
疾病
肺结节定义
肺部结节为影像学表现为小的、局灶性、类圆形、密度高 的阴影,可单发或多发,不伴肺不张、肺门肿大和胸腔积液。
孤立性肺结节: 无典型症状,单个、边界清楚、密度增高、直径<=3cm且周 围被含气肺组织包绕的软组织影。 共识不考虑直径>3cm者的肺肿块及弥漫性或多发性结节,但 包括单一主要结节伴有一个多个附带小结节的情况。
胸腔镜下肺段与肺楔形切除术治疗肺磨玻璃结节的短期预后比较

•16 •中国实用医刊 2021 年 3 月第 48 卷第 6 期Chinese Journal of Practical M edidne,Mar. 2021,Vol. 48,No. 6胸腔镜下肺段与肺楔形切除术治疗肺磨玻璃结节的短期预后比较查明元周之寅赵奔英苏州大学附属常熟医院常熟市第一人民医院胸外科215500通信作者:赵奔英,Email: zxzl9820804@【摘要】目的比较胸腔镜下肺段与肺楔形切除术治疗肺磨玻璃结节的短期预后。
方法抽取2017年6月至2019年12月苏州大学附属常熟医院收治的肺磨玻璃结节患者99例,依据手术方案将其分为两组。
对照组50例行胸腔镜下肺段切除术,观察组49例行胸腔镜下肺楔形切除术。
回顾性对照分析两组短期预后、围术期指标及术后并发症。
结果术后随访6个月,两组均无复发、转移及死亡病例。
观察组出血量、手术时间、胸管留置时间、住院时间少于对照组(i=8. 982、5. 730、6.702、14. 421,尸< 0. 05)。
对照组、观察组术后3 d视觉模拟量表评分低于术后1=5. 523、10. 740,P< 0.05),且观察组低于对照组〇 =5. 662,P< 0.05)。
观察组并发症发生率(6. 12%,3/49)低于对照组(16.00%,8/50),但差异未见统计学意义(x2 =2.445,尸=0. 118)。
结论胸腔镜下肺段与肺楔形切除术治疗肺磨玻璃结节短期预后良好,胸腔镜下肺楔形切除术手术损伤较小,有利于缓解术后疼痛。
【关键词】肺;胸腔镜;磨玻璃结节D O T:10. 3760/l15689 - 20201128 - 05842Comparison of short-term prognosis of patients with ground glass pulmonary nodules after thoracoscopic segmentectomy versus wedge resectionZha M ingyuan ^Zhou Z hiyin, Zhao BenyingDepartment o f Thoracic Surgery,Changshu Hospital Affiliated to Soochow University, Changshu FirstPeople’s Hospital,Changshu 215500,ChinaCorresponding author:Zhao Benying, E m a il:zxzl9820804@ 163. com【Abstract】Objective To investigate the short-term prognosis of patients with ground glasspulmonary nodules after thoracoscopic segmental and wedge resection. Methods A total of 99 patientswith ground glass pulmonary nodules admitted to Changshu Hospital Affiliated to Soochow Universityfrom June 2017 to December 2019 were selected and divided into two groups according to the surgicalplan. Fifty patients in the control group underwent thoracoscopic segmentectomy, and 49 patients in theobservation group underwent thoracoscopic wedge resection. The short-term prognosis, perioperativeindicators and postoperative complications in the two groups were retrospectively analyzed.Results After 6 months of follow-up, there were no cases of recurrence, metastasis or death in the twogroups. The amount of bleeding, operation time, chest tube indwelling time, and hospital stay in theobservation group were less than those in the control group (t= S.982, 5. 730, 6. 702 , 14. 421 , P <0. 05 ) •The visual analogue scale scores of the control group and the observation group were lower thanthose of the control group after 3 days of operation (t= 5.523 , 10. 740,P < 0. 05 ) , and theobservation group was lower than the control group ( t = 5.662, P <0. 05 ).The incidence of complications in the observation group (6. 12%,3/49 ) was lower than that in the control group(16.00%, 8/50) , but the difference was not significant ( X2= 2.445,P= 0. 118 ). Conclusions The short-term prognosis of patients with GGO treated by thoracoscopic pulmonary wedgeresection and segmental resection is good, but the injury of thoracoscopic wedge resection is less, it ismore conducive to reduce postoperative pain.中国实用医刊2021 年 3 )j第 48 卷第 6 期Chinese Journal of Practical Medicine,Mar. 2021, Vol. 48, No. 6.17 .【Keywords】Lung; Thoracoscopy;Ground glass nodulesDOI : 10. 3760/cma. j. cnl 15689 -20201128 -05842肺磨玻璃结节(ground-glass opacity,GGO)泛指在 高分辨率C T上,表现为密度轻度增加形似云雾状的 阴影,且其内部血管以及支气管纹理较为清晰,可见于 肺部炎症、肿瘤、局部纤维化等疾病。
手术讲解模板:胸腔镜下肺叶切除术

手术资料:胸腔镜下肺叶切除术
术前准备:
要控制呼吸道感染,加强结核病的治疗, 根据结核菌快速培养结果选用敏感药物, 以便术后能发挥药物的保护作用。对患者 做好宣教解释工作,使之更好配合手术。
手术资料:胸腔镜下肺叶切除术
手术步骤: 10.1 1.麻醉及手术体位
手术资料:胸腔镜下肺叶切除术
手术步骤:
手术资料:胸腔镜下肺叶切除术
注意事项:
4.灵活掌握操作程序 各肺叶解剖特点不 同,胸腔镜解剖式肺叶切除操作顺序亦有 不同。左肺下叶或右肺中叶、下叶切除与 常规开胸手术基本相同,先处理动脉,后 处理静脉,最后处理支气管;右上叶肺切 除,先解剖上叶后段动脉,切断后,将上 叶肺向前牵拉,处理上叶支气管,然后处 理上叶动脉尖前支,最后处理
手术资料:胸腔镜下肺叶切除术
注意事项: 5.手术后抗结核药必须坚持使用至少半年。
手术资料:胸腔镜下肺叶切除术
术后处理: 1.肺叶切除术应以各项检查结果为依据, 尽量保留好的肺组织。
手术资料:胸腔镜下肺叶切除术
术后处理: 2.断面应尽量保证无病灶,气管残端最好 用可吸收线缝合,并用周围组织包埋,减 少残端瘘的发生。
手术资料:胸腔镜下肺叶切除术
适应证: 6.非典型抗酸杆菌引起的肺内局限性病变, 因无有效的药物且易于发展和再活动,应 予手术。
手术资料:胸腔镜下肺叶切除术
适应证: 7.早期非小细胞肺癌(T1N0M0)。
手术资料:胸腔镜下肺叶切除术
适应证: 8.肺良性疾病包括肺囊肿、肺炎性假瘤等。
手术资料:胸腔镜下肺叶切除术
手术禁忌: 1.系列X线胸片显示3个月以来病灶不稳定 者。
手术资料:胸腔镜下肺叶切除术
手术禁忌: 2.化疗不规则,用药不足疗程者。
手术讲解模板:肺病损切除术

手术资料:肺病损切除术
注意事项:
4.灵活掌握操作程序 各肺叶解剖特点不 同,胸腔镜解剖式肺叶切除操作顺序亦有 不同。左肺下叶或右肺中叶、下叶切除与 常规开胸手术基本相同,先处理动脉,后 处理静脉,最后处理支 气管;右上叶肺切除,先解剖上叶后段动 脉,切断后,将上叶肺向前牵拉,处理上 叶支气管,然后处理上叶动脉尖前支,最 后处
手术资料:肺病损切除术
手术步骤:
(2)操作套管切口:操作套管切口一般 用1~2个,有时用3个;其位置可在胸腔 镜探查胸腔后确定,以方便手术操作为原 则。而牵引器操作孔一般选择在第7、8肋 间腋后线附近。
手术资料:肺病损切除术
手术步骤:
(3)胸壁小切口:小切口的位置一般选 择在第5肋间腋前后线之间,另外可根据 手术需要和切除不同的肺叶而选定。小切 口选择一般应遵循距肺门近、胸壁损伤少、 切口的瘢痕相对美观为原则。
手术资料:肺病损切除术
手术禁忌:
1.结核性空洞经规范化疗12~18个月,空 洞病变无明显吸收或增大者。痰菌阳性者, 特别是耐药的结核病例。合并咯血,反复 发作,继发感染者。不能排除癌性空洞者。
手术资料:肺病损切除术
手术禁忌: 2.结核球 直径大于3cm,规则化疗无变 化或增大者,不能除外肿瘤者。
手术资料:肺病损切除术
手术步骤:
(图5.10.3.2-6),从缝合器上取下 导管,推下卡针,击发缝合器,钉合肺门。 然后取出缝合器,重新装上钉夹,经切口 送入胸腔,在第一次钉合的远端再次卡住 肺门,击发缝合器。从缝合器远端切下 肺叶(图5.10.3.2-7),装在标本袋内, 从小切口取出。向胸腔内注水,膨胀肺检 查支气管
手术资料:肺病损切除术
注意事项:
理上肺静脉的上叶分支;左上肺切 除,一般先经叶间裂分离切断舌段动脉, 然后向上分离处理前支和尖后支动脉,再 分别处理上肺静脉和支气管。VATS全肺切 除的基本原则与肺叶切除术基本相 同,但肺血管、支气管均较粗大,血管处 理提倡近端结扎后再用endo GIA切断。
胸腔镜肺楔形切除术 ppt课件

长证据,若无特别禁忌,建议考虑非手术活检和(或)手术切除
(单个1C不级明)原。因结节直径>8mm者,建议在下列情况下行手 术诊断(2C级)(1)临床恶性 肿瘤概率高
(>65%);(2)PET/CT显示结节强烈高代谢或另一种功能
成像检测为明显阳性时;(3)非手术活检为可疑恶性肿瘤; (单4个)不患明者原在因被结充节分直告径知>后8m,m愿者意:接选受择一外个科明诊确断的时诊,断建方议法。 考虑胸腔镜诊断性亚肺叶切除术(1C级)。需注意的是对
解 剖
肺段
• 肺段内有段支气管、肺段 动脉和支气管血管伴行。 肺段间借肺胸膜与胸膜下 的小静脉、少量结缔组织 (肺胸膜的延续)和段间 静脉相连,是肺段切除的 标志。
• 肺段在形态和功能上有一 定的独立性。 临床意义: 可根据病变范围,按肺段为单位施行肺段切除。
5
解 剖
肺动脉
尖段
A
前段
A
后段
上叶A A
胸腔镜肺楔形切除术
内容
解剖
疾病
手术步 骤
产品介 绍
2
2
解 剖
形态
• 正常肺呈浅 红色
• 质柔软呈海 分绵状 ••叶富圆有 锥弹 形性 • 右肺三
叶 • 左肺两
叶
上叶
水平裂
斜裂
中叶
下叶
上叶 斜裂
下叶
3
解 剖
肺段
右肺 尖段(SI)
左肺
尖后段 (S I +S
II )
后段(S II ) 上叶
上 叶
前段(S III )
×
中国原发性肺癌诊疗规范(2015年版)
12
手 术
胸腔镜肺段切 除术
胸腔镜肺楔形切除与肺段切除在肺小结节患者治疗中的效果对比

616・Mod Diagn Treat现代诊断与治疗2021Feb32(4)胸腔镜肺楔形切除与肺段切除在肺小结节患者治疗中的效果对比赵龙书,厉建波,王华,林辉(五莲县人民医院,山东五莲262300)摘要:目的探究比较胸腔镜肺楔形切除与肺段切除在肺小结节患者治疗中的效果。
方法采用前瞻性随机试验方法选择2017年4月~2019年2月于我院就诊的肺小结节患者90例,根据患者手术切除方法分为对照组和观察组各45例。
两组均在胸腔镜下进行手术,对照组行肺段切除术治疗,观察组行肺楔形切除术治疗。
对比两组手术情况、并发症情况及随访1年的生存率和复发率。
结果观察组手术时间、住院时间均短于对照组,术中岀血量、引流量少于对照组,差异均有统计学意义(P<0.05);两组并发症总发生率比较,差异无统计学意义(P>0.05);术后随访1年,观察组复发率为22.22%,高于对照组的6.67%,差异有统计学意义(P<0.05)。
结论胸腔镜肺楔形切除与肺段切除均有较高的安全性,而胸腔镜肺楔形切除可有效缩短患者手术及住院时间,肺段切除可降低患者术后复发率,两种方法各有利弊,临床应结合患者具体耐受情况及病灶大小选择相应术式。
关键词:肺小结节;肺段切除;肺楔形切除;胸腔镜中图分类号:R655.3文献标识码:B文章编号:1011-8174(2021)04-0616-02胸腔镜手术是治疗肺小结节常用的一种微创手术方式,该术在胸腔镜下进行,术中视野更加清晰,更利于术中处理肺小结节,手术切口小,且手术通常以超声刀操作为主,手术切口先凝后断,利于减少患者术中出血,促进患者术后恢复[1月。
肺楔形切除与肺段切除胸腔镜下肺叶切除常用两种方法,其中肺段切除直接切除病变部分肺段,能有效避免淋巴结转移;肺楔形切除通过切除肿瘤及其周围正常组织边缘达到治疗目的[3]o但目前针对上述两种方式的应用效果尚无统一定论,基于此,本研究对比分析胸腔镜肺楔形切除与肺段切除用于肺小结节患者治疗中的效果,以为临床治疗手术方案制定提供指导。
手术讲解模板:肺叶楔形切除术

手术资料:肺叶楔形切除术
概述:
手术进行诊断和治疗的某些肺实质病变, 可以通过胸腔镜肺楔形切除、肺叶切除和 全肺切除来完成,近几年胸腔镜辅助下肺 气肿肺减容手术也取得了较好的效果。
手术资料:肺叶楔形切除术
适应证:
1.肺楔形切除术常用于周边性肺结核球, 有时可用于切取局限性肺组织以明确诊断。 结核球由于病灶较大,周围有纤维包膜, 坏死组织内无血管,药物不能渗入病灶, 故直径大于2cm者,应该手术切除。
手术资料:肺叶楔形切除术
适应证: 2.周围型肺良性肿瘤。
手术资料:肺叶楔形切除术
适应证: 3.性质未定的肺结节病变或难以明确诊断 的肺间质病变。
手术资料:肺叶楔形切除术
适应证: 4.孤立的肺转移瘤。
手术资料:肺叶楔形切除术
适应证: 5.心肺功能储备差不能耐受开胸手术的 T1N0M0周围型肺癌。
手术资料:肺叶楔形切除术
手术禁忌: 除结核球外的非表浅或周边病灶,不宜选 用楔形切除。
手术资料:肺叶楔形切除术
术前准备: 1.通过X线检查,确定病变部位,了解健 肺情况。
手术资料:肺叶楔形切除术
术前准备: 2.合并感染、分泌物较多者,给予抗感染 治疗及控制痰量。
手术资料:肺叶楔形切除术
术前准备: 3.吸烟者应忌烟2周以上。
手术资料:肺叶楔形切除术
手术步骤:
切缘。必要时,可再在缝线外缘行连续内 翻平行褥式缝合,能起完善止血及防止漏 气的作用。如切除肺组织很少,也可行贯 穿缝合结扎。如用缝合器处理肺断面,止 血更完善,效果更好。
手术资料:肺叶楔形切除术
手术步骤:
局限于肺脏表浅部位的良性较小病变,可 以不考虑肺段分布,直接用两把大止血钳 作楔形钳夹后切除[图9-1]。切面分别作 双重连续细丝线缝合,第1层绕过止血钳 缝合,取出止血钳后收紧缝线[图9-2], 然后再用原线返回缝合到头,将两个线头 互相结扎[图9-3]。
肺部肿瘤手术切除后会复发吗

肺部肿瘤手术切除后会复发吗☉阆中市人民医院 吴建军现阶段,医学界普遍认为控制肺部肿瘤原发灶或者转移灶最为有效的方法就是手术治疗。
手术时需要将部分正常的肺组织切除,因此患者术后可能出现功能障碍或者后遗症。
至于患者们较为关心的,术后是否会再次复发这一问题,则受到多个方面的影响,如手术方式、病灶是否切除干净、病理分期等。
手术方式目前,肺癌的手术治疗方式有3种。
(1)标准肺叶切除,即切除一叶肺(右肺上、中、下叶,左肺上、下叶)或者联合肺叶切除,又或者将一侧全肺切除,是目前治疗肺癌应用最多的手术方式。
此前,肺癌研究组织曾对局限切除与肺叶切除对治疗早期周围型肺癌进行了比较,在这个过程中采取随机划分的方法将患者分为两组,其中一组采用标准肺叶切除,另一组采用开胸局限性切除。
术后发现,经标准肺叶切除手术的患者复发率较低,而采用开胸局限性切除手术的患者复发率较高,甚至达到了前者的3倍。
并且局限切除相比于肺叶切除,其死亡风险高出30%,癌症相关风险高出50%。
(2)不典型保守或保留肺组织手术方式,常用于气管、支气管成形重建术,肺段切除和肺楔形切除术。
通常情况下,可以采用袖式肺叶切除术治疗起源于叶支气管的病灶或者已经累及叶支气管开口的患者;可以采用隆突切除以及气道重建术治疗起源于隆突或者已经累及隆突以及气管下部的患者;对于肺周边病灶或者表浅病灶可采用肺楔形切除术进行治疗。
(3)肺肿瘤微创治疗。
近年来,随着胸腔镜的出现和广泛应用,微创外科手术有了很大的发展。
该手术方式与传统开胸手术相比,具有多方面优势,如出血和输血少、创伤小、恢复快等,并且不会严重损伤肺功能。
但是目前利用该手术方式是否能够完全清扫纵隔淋巴结还没有一个定论,因此采用该手术方式也存在一定的复发风险。
与此同时,从统计学方面来看,该手术方式与传统开胸手术相比,在术后生存期、并发症以及住院时间方面并无明显差异。
病灶是否切除干净采用将肿瘤完整切除,并且切缘比较干净确保无肿瘤细胞黏附,同时切缘与正常组织相距至少2厘米的根治性手术,一般情况下术后不会复发。
手术讲解模板:胸腔镜下肺病损切除术

常情况下是每天更换胸瓶一次,而在特殊 情况下需要随时更换,而且在更换过程中 需在无菌操作下进行,在引流管较高的位 置进行阻断,以防止气胸的发生,引流系 统下玻璃管要插入水下3~4cm。正常术后 24h引流量为400~500ml,引流量超过 1000ml即为术后大出血。此时应及时向医 生反映情况
手术资料:胸腔镜下肺病损切除术
手术步骤: 肺实质周围者,可先行肺楔形切除送快速 冰冻病理检查,如报告恶性肿瘤则行肺叶 切除术加淋巴结清扫术。
手术资料:胸腔镜下肺病损切除术
手术步骤:
2解剖性肺叶切除及淋巴结切除术:采用 电凝钩、超声刀、爱惜龙和Hemolok等处 理肺动脉、肺静脉、支气管和叶间裂,将 完成解剖性切除的肺叶标本放入标本袋后 经主操作孔取出。对原发性肺癌患者,同 期施行纵隔淋巴结清扫术。术毕,检查无 明显漏气和活动性出血后,在胸腔镜观察 口留置胸腔闭式引流管,
适应证: 5.自发性气胸反复发作。
手术资料:胸腔镜下肺病损切除术
手术禁忌: 不能耐受单肺通气麻醉及严重心肺功能不 全。
手术资料:胸腔镜下肺病损切除术
术前准备:
1 心理护理:术前1 天访视患者,全面了 解患者的病情、家庭情况、文化程度、有 无药物过敏史、患者情绪及对手术的配合, 并做好自我介绍,与患者交流;简要介绍 手术室环境、手术基本过程及所需要的时 间,术中体位及配合,耐心向患者及家属 介绍手术的必要性、安全性及手术效果, 术后注意事项,消除其
手术资料:胸腔镜下肺病损切除术
术后护理:
。护理人员要求对病人进行密切观察,用 亲切的语言对病人进行鼓励和安慰,向病 人及家属讲解留置各管道的目的、意义及 注意事项,安慰病人各管道几天后就会全 部拔掉,取得病人的配合。切口疼痛要告 诉病人疼痛的原因和持续的时间,教会病 人缓解疼痛的方法,减轻病人的恐惧心理。 同时,协助病人翻身、叩背,
电视胸腔镜下肺叶楔形切除手术的护理配合

电视胸腔镜下肺叶楔形切除手术的护理配合发表时间:2010-12-15T11:58:56.717Z 来源:《中国美容医学》(综合)10年第3期供稿作者:沈丹萍张欣欣张艳[导读] 电视胸腔镜手术具有创伤小、术中出血小、术后疼痛轻、恢复快、并发症少、住院时间明显缩短、对美容影响较小沈丹萍张欣欣张艳(南京军区南京总医院麻醉科江苏南京210002)作者简介:沈丹萍(1985-),女,护师,本科,主要从事手术护理工作。
通信作者:张艳(1969-),女,副主任护师,本科,主要从事手术护理管理工作。
【摘要】目的:探讨电视胸腔镜用于肺叶楔形切除术的护理要点。
方法:对50例电视胸腔镜肺叶楔形切除术的病人进行回顾性分析。
结果:患者住院时间短,恢复快。
结论:高质量的护理配合对于安全和有效地开展胸腔镜手术具有重要的临床意义。
【关键词】胸腔镜;肺叶楔形切除;护理配合【中图分类号】R655.3【文献标识码】B【文章编号】1008-6455(2010)09-0311-01电视胸腔镜手术具有创伤小、术中出血小、术后疼痛轻、恢复快、并发症少、住院时间明显缩短、对美容影响较小,基本上达到了安全、美容、微创的效果[1]。
我院2009年1月至2010年1月在电视胸腔镜下肺良性肿瘤楔形切除术50例,效果满意,现将护理配合报道如下。
1临床资料本组肺部良性肿瘤50例,年龄34-63岁,均无胸腔粘连,凝血障碍,心肺功能、肝肾功能良好,均在全麻下行VATS手术,手术时间为65-185分钟,平均为124分钟,手术顺利,术中未见并发症,术前2小时应用抗生素,术后7-8天出院。
2麻醉与体位采用双腔气管插管健侧单肺通气,静气复合全身麻醉。
病人取健侧90°卧位,不需要抬高腰桥[2]。
3手术护理配合3.1术前护理3.1.1术前心理护理:术前1天最好由巡回护士到病房查阅患者的病历资料,了解其术前准备情况,向患者自我介绍,介绍手术大体步骤以及其安全性、优点,以及术中、术后的注意事项,认真解释患者提出的各种问题,消除其不安情绪以取得患者的信任。
肺叶切除术详解

手术配合
1.清点:常规消毒﹑铺无菌单﹑固定电刀﹑吸引气. 2.酒精小纱布脱碘贴手术贴膜,递刀的同时查对左右 侧,给一助递一把中弯钳.电刀沿第5或6肋平面切开 皮肤皮下组织与胸壁各层肌肉﹙筋膜﹑背阔肌 ﹑前锯肌﹑斜方肌﹑肋间肌﹑壁层筋膜﹚,切 开并分离第5或第6肋骨膜,由肋间隙进胸.两块湿盐 水垫保切口胸腔牵开器撑开胸腔. 3.探查胸腔,确定肺部病灶的部位,处理胸膜粘连,用手 指,花生米或小纱布团钝性分离,对较厚的膜片粘连, 用中弯钳钳夹,组织剪剪断,4#或7#吊线结扎.
6.将上叶向外后牵拉显露肺门前方,在膈神经后方剪 开纵隔胸膜,解剖游离出上肺静脉.胆囊钳或无损伤 钳钳夹剪断,近短结扎在静脉主干上,远端结扎在分 支上,结扎线用7#线. 7.血管处理后游离左上肺支气管,用花生米钳钝性剥 离开周围组织并切除临近的淋巴结组织,在左上肺 支气管根部,用支气管残端闭合器闭合并切断支气 管,接标本.洗必泰小纱布消毒支气管残端,即切除 左上肺叶. 8.残端闭合后,用6*14#小圆针一号线将附近的胸膜肺 组织或其他组织﹙有时可用心包﹚加以包埋缝合, 以促进愈合并防止支气管胸膜瘘的产生.
肺裂
每肺通常由斜裂分成上叶和下叶,有时有变 异.右侧上肺由肺前缘走向斜裂水平裂再分 出中叶.左侧一般无水平裂,上叶舌段即代表 中叶.
肺表面﹑边缘
1.肺的肋面突起,并向上延伸至胸膜颈部形成 肺尖部,它与相应的锁骨下动﹑静脉紧密相 关.下表面﹙基底﹚为凹形,与膈穹隆向上突 起相适合.肺肋面与膈面相交成为锐的下缘. 肺之前缘也是尖锐的,至肋面与纵隔面相连 续形成.相反,肺的后缘则呈圆形,不清晰.
4.肺裂的处理:在切除肺叶时,应先将融合肺组织部分 分开.肺裂间的疏松粘连用钝性方法分开,如果为融 合的肺组织,则需要用钳夹剪断,4#或7#吊线结扎 处理. 5.用肺叶钳将左肺上叶牵向前方,电刀切开主动脉弓 下的纵隔胸膜,解剖左肺门上方,游离出肺动脉主干. 左肺上叶肺动脉变异较多,有4~7个分之,最上方为 尖后段支 ,其下为前段支.递胆囊钳或无损伤钳钳 夹后先不剪断,远端用7#线结扎,近端先用7#结扎 后再用4#线结扎或贯穿缝合结扎之后再剪断.将上 肺叶牵向前上方,在斜裂深处解剖显露舌段动脉分 支,一般为两支,同种方法切断结扎.
