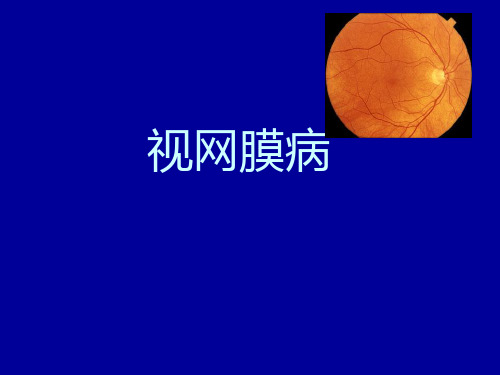
眼科学:第十四章 视网膜病
眼科学教学课件:视网膜病
视网膜发育
来源神经外胚层 视网膜色素上皮层、视网膜感觉层
血供和营养
视网膜血管系统 脉络膜血管系统
视网膜解剖与生理
• 视网膜血管特点
1、管径比例 A:V=2/3
2、终末血管 3、动静脉交叉 4、血管内皮完整
血—视网ห้องสมุดไป่ตู้屏障
视网膜解剖与生理
• 血-视网膜屏障
内屏障 毛细血管内皮细胞和其间的 闭合小带,周细胞
ERG
眼视网膜新生血管
非缺血型
轻中度下降
轻
无
无或少量
周边正常,有或 无中心暗点 b波正常,b/a正 常,或轻度降低 无
缺血型
重,棉絮斑 有 大面积 周边异常,有 中心暗点 都降低
有
视网膜静脉阻塞
新生血管 玻璃体积血 成纤维细胞增生 视网膜脱离
治疗
• 全身疾病病因治疗 • 糖皮质激素 • 视网膜光凝 • 玻璃体切割术 • 抗新生血管药物
新生血管
• 视网膜新生血管
新生血管
• 视网膜下新生血管
视网膜基本病变
• 增殖膜形成
视网膜基本病变
• 视网膜色素改变 色素紊乱 色素沉着 色素脱失
视网膜基本病变
• 视网膜色素变性
视网膜基本病变--周边视网膜变性
视网膜内变性 囊样变 视网膜劈裂
视网膜玻璃体 变性 格子样变性 蜗牛迹样变性 非压迫变白
外屏障 RPE和其间的闭合小带
视网膜解剖与生理
黄斑: 位于后极部视网膜,700万视锥细胞 中央为无血管区
检查
眼底照相 检眼镜 (Ophthalmoscopy)
直接检眼镜Direct ophthalmoscope 间接检眼镜 Indirect ophthalmoscope 荧光造影(Fluorescein angiography ,FFA)/ indocyanine green angiography (ICGA) 相干光眼底成像 Optic coherence tomography (OCT)
眼科学14 视网膜病

第十四章视网膜病第一节概述位置:眼球壁内层生理功能:1.接受光刺激并转换成视觉神经冲动2.视功能(光、形、色)所在地视功能最关键的所在,眼球其他构造均为它服务。
视乳头(视盘)视神经,约1.5mm×1.75mm大小,境界清楚的橙红色略呈竖椭圆形的盘状结构,是视网膜上视觉神经纤维汇集组成.中央有一小凹陷区称视杯或杯凹。
黄斑( macula lutea ):眼球最后极,直径约2mm(中心凹fovea):无血管区视觉最敏锐眼底镜:视乳头颞侧约3mm,色较暗,中心凹光反射一、视网膜解剖结构特点1、神经外胚层发育而来:为大脑向眼球内延续,结构复杂,代谢旺盛。
视泡凹陷视杯内层—神经上皮层外层—色素上皮层内外层存在潜在间隙,视网膜脱离发生在此2、视网膜(retina)组织学(10层)网膜感觉层:1)内界膜2)神经纤维层3)神经节细胞层4)内丛状层5)内核层6)外丛状层7)外核层8)外界膜9)视锥、视杆层10)视网膜色素上皮层3、视网膜血供内层:视网膜血管系统外层:脉络膜血管系统黄斑中心凹:脉络膜血管二、视网膜病变表现特点视网膜血管( retinal vessel ):体内唯一可以用肉眼直视的血管(一)视网膜血管改变1.管径变化:管径比例,粗细不均。
2.视网膜动脉硬化(“铜丝”、“银丝”样)改变,出现动静脉交叉压迫征3.血管被鞘和白线状4.异常血管:可出现侧支血管、动静脉短路(交通)、脉络膜-视网膜血管吻合及视盘或视网膜新生血管。
(二)血—视网膜屏障破坏的表现1、视网膜水肿:①细胞内水肿——视网膜中央动脉阻塞,其供应区神经上皮缺血、缺氧、肿胀。
②细胞外水肿——视网膜毛细血管内皮细胞损害,血管渗漏造成神经上皮细胞之间水肿。
2、视网膜渗出:Ⅰ、硬性渗出---边界清晰的黄白色小点视网膜神经上皮水肿被吸收后留下的脂质沉着,变性巨噬细胞沉着,最终可被吸收。
Ⅱ、软性渗出---棉绒斑毛细血管前小动脉阻塞--局部视网膜缺血神经纤维层坏死--毛细血管重新开放--恢复视盘上方数处棉绒斑,后极部硬性累及渗出黄斑区3、视网膜出血:1)深层出血——局限于内层,小红点,暗,糖尿病。
视网膜病课件

RD 的 治 疗
解除牵拉,封闭裂孔
激光光凝、冷凝裂孔 巩膜外硅胶垫压、巩膜环扎 玻璃体切割、气体或硅油玻
璃体腔内充填使视网膜复位
渗出性视网膜脱离
由于RPE或脉络膜 的病变,引起液体集聚在 视网膜神经上皮下造成。 包括浆液性和出血性
牵拉性视网膜脱离
视网膜色素变性
Retinitis pigmentosa
病因:遗传性疾病 临床表现:
症状: 1.夜盲:早期症状 2.视力下降 3.视野缩小甚至管视
体征:视乳头萎缩,颜色蜡黄 视网膜血管变细 骨细胞样色素沉着
治疗:目前尚无有效的治疗方法,以扩血管及 营养视网膜及视神经为主的辅助治疗
视网膜色素变性 Retinitis pigmentosa
视网膜母细胞瘤
肿
治疗及预后
治疗与CRVO相似 非缺血型预后较好,缺血型预后差
糖尿病性视网膜病变 (Diabetic Retinopathy,DRP)
DRP的国际临床分类法
建议的疾病严重程度 无明显视网膜病变 轻度非增生性DRP 中度非增生性DRP 重度非增生性DRP
散瞳检眼镜可观察的发现 无异常 仅有微动脉瘤 比仅有微动脉瘤重,但比重度者轻 有以下任一,但无增生性病变的体征 ①4个象限每个都有20以上的视网膜内出血
亚硝酸异戊酯 球后注射血管扩张
剂
吸入混合氧
降低眼压
前房穿刺 眼球按摩
病因治疗
视网膜分支动脉阻塞 branch retinal artery occlusion
病因
与CRAO相似,以血栓形成或栓塞为主
临床表现
症状 阻塞部位视野缺损 体征
○ 阻塞支动脉狭窄; ○ 阻塞区视网膜乳白色混浊水肿
眼科学:视网膜病

1.视网膜视网膜感觉层(神经上皮层)和视 网膜色素上皮(RPE)层分别由视杯的内 层和外层分化形成。二层间粘合不紧密, 有潜在的间隙,是两层易发生分离(视网 膜脱离)的组织学基础
2.RPE有复杂的生物学功能 ,为感觉层视网膜的外层细 胞提供营养、吞噬和消化光 感受器细胞外节盘膜,维持 新陈代谢等重要功能。
眼底检查:视网膜动脉变细,静脉轻度迂 曲。视网膜散在暗红色斑点状出血和微动 脉瘤,多分布在周边视网膜。
(五)视网膜中央动脉慢性供血不足(眼缺 血综合征)
• FFA检查显示脉络膜充盈迟缓,臂视网膜循环时 间明显延长,视网膜循环时间延长。周边视网膜 小静脉和毛细血管渗漏。
• 未及时治疗,多数病例会出现虹膜新生血管青光 眼,患眼会逐渐失明。
• “软性渗出”:呈形态不规则、大小不一、 边界不清的棉絮状灰白色斑片,故称之为 棉絮斑(cotton- wool spots)。病变并非 渗出,而是微动脉阻塞导致神经纤维层的 轴浆运输阻断而形成
3.视网膜出血
(1)深层出血: 来自视网膜深层 毛细血管,出血 位于外丛状层与 内核层之间, 呈 暗红色的小圆点 状
(二)视网膜分支动脉阻塞
(branchretinalarteryocclusion,BRAO)
[病因] 同CRAO,以栓子栓塞及炎症为主要原因 [临床表现] 视力可有不同程度下降,视野某一区域有 固定暗影。眼底镜下表现为阻塞支动脉变细,受累动 脉供血区视网膜灰白水肿。沿阻塞的血管的后极部视 网膜灰白水肿最明显
、眼眶创伤、球后肿瘤或出血压迫、眼科手术等
(一)视网膜中央动脉阻塞[病因]
(5)凝血病:如S蛋白或C蛋白缺乏、抗凝血酶III 缺乏、黏性血小板综合征、妊娠、口服避孕药等 。
(6)栓塞:约20%~40%的CRAO眼视网膜动脉系 统内可查见栓子。根据栓子的来源可分为心源性 栓子(钙化栓子、赘生物、血栓、心脏黏液瘤脱 落物)、颈动脉或主动脉源性栓子(胆固醇栓子 、纤维素性栓子及钙化栓子)和其他来源的栓子 ,如下鼻甲或球后注射泼尼松龙等药物偶可形成 药物性栓子。
视网膜病ppt课件

界糊,静脉迂曲扩张,渗漏及血管壁染,黄斑可有 囊样水肿 缺血型:毛细血管无灌注区,微血管瘤,动静脉短路,
视网膜新生血管。视网膜电流图 b波低于正常60%;易发生新生 血管性青光眼!!!
-
24
视网膜中央静脉阻塞
-
25
-
26
-
27
-
28
-
29
-
30
并发症:增殖性视网膜玻璃体病变,继发性视网膜 脱离, 新生血管性青光眼与并发性白内障
-
40
Henry Eales
-
41
-
42
视网膜静脉周围炎
治疗:
.病因治疗:抗结核:链霉素及 异烟肼如PDD阳性无活动性结 核,可结核菌素脱敏治疗
.对症治疗:休息,钙剂.维生 素C,路丁,碘剂
.激光治疗 .玻切:增殖性视网膜玻璃体
病因:大多为血栓形成。高血压、动脉硬化、
糖尿病、炎症。
静脉外因素:动脉压迫静脉,静脉血流受 阻。
静脉内因素:1.动脉供血不足 静脉血流 缓慢、瘀滞。2.静脉血管内壁的损害 3.血粘 度增高
-
23
临床表现
症状——主干阻塞时视功能明显下降 分 枝阻塞时相应视野缺损
程度及速度均较中央动脉阻塞为轻。
检查——视盘水肿,以视盘为中心的大量 浓密的放射状出血,棉绒斑,静脉怒张, 时隐时现。黄斑囊样水肿。
硬性渗出 (星茫状)
-
14
骨细胞样色素沉着
色素脱失
视网膜色素改变
RPE增生、机化
-
15
第二节 视网膜血管病
一 视网膜动脉阻塞ห้องสมุดไป่ตู้
retinal导ar致ter盲y o目cc的lu眼sio科n 急症之一,视网膜中央动脉 的主干或分支发生阻塞,其供应的区域急性缺血, 导致视功能严重障碍。多单眼发病,老幼皆可。
视网膜视路疾病ppt课件

1.轻 有些R增厚或硬性渗出,但远离黄斑中心。 2.中 R增厚或硬性渗出趋向,但没有累及中心。 3.重 视网膜增厚或硬性渗出,累及黄斑中心。
25
糖尿病性视网膜病变(DRP)
26
糖尿病性视网膜病变(DRP)
27
糖尿病性视网膜病变(DRP)
28
【其他眼部表现】
1.屈光不正:血糖↑时,有偏近视趋向。 2.虹膜睫状体炎:青少年型糖尿病多见。 3.糖尿病性白内障。 4.虹膜新生血管及新生血管性青光眼。 5.眼球运动神经麻痹等。
生和眼压变化。眼压升高即用药物、分 次透巩膜睫状体光凝,以控制眼压。
19
三、糖尿病性视网膜病变(DRP)
【病因机制】
视网膜毛细血管周细胞减少、基底膜增 厚,毛细血管腔减少,毛细血管内屏障 (血视网膜屏障)失代偿。
20
【临床表现】
1.微A瘤、出血斑点、硬性渗出、棉绒斑。 2.静脉串珠状、视网膜内微循环异(IRMA),
51
3.自身免疫性疾病:
如系统性红斑狼疮、Wegener肉芽肿、 Behcet病、干燥综合症、结节病。
4.约1/3至半数病例查不出病因。
52
【临床表现】
1.症状
(1)视力急剧下降,甚至无光感,多数 患者1~3个月视力恢复正常。还表现为 色觉异常或仅有视野损害。
(2)闪光感,眼球转动时疼痛。 (3)运动或热水浴后视力↓,称Uhthoff征。 (4)儿童半数双眼患病,发病急,预后好。
*视神经结构特点: *关于视神经疾病:
49
一、视神经炎
【概念】视神经炎,泛指视神经的炎性脱 髓鞘、感染、非特异性炎症等疾病。 分为视乳头炎及球后视神经炎。
【病因】 1.炎性脱髓鞘:引起机体的自身免疫反 映,产生自身抗体攻击视神经的髓鞘, 导致髓鞘脱失而致视觉障碍。
玻璃体-视网膜病-精品医学课件

玻璃体的年龄性改变
玻璃体液化syneresis,liquefaction—
年龄性改变
玻璃体病的病理特征 液化:代谢、氧化反应—透明质酸降解、 胶原支架塌陷 凝缩:胶原支架塌陷 相关因素:年龄、眼轴、无晶状体、近视、外伤、炎症
高血粘度 高血小板凝聚力 血管腔变窄/粗细不均
毛细血管通透性增 高
周细胞消失 血眼屏障破坏
DR的发病机理
玻璃体病变
玻璃体液化 不完全性PVD
临床表现
视力减退后就诊者多见 分为非增殖期和增殖期
Ⅱ . 国内分期标准
60年代,北京协和医院提出将糖尿病视 网膜病变分为 6 期
1985年,中华眼科学会眼底病学组讨论 制定,并经中华眼科学会通过了现行的 六级分期(见表1)
糖尿病性视网膜病变的分期标准
(1985年中华眼科学会)
非增殖期 (单纯期、 背景期)
I. 微血管瘤或合并小出血点 II. 硬性渗出合并I期病变 III.棉絮斑合并I或II期病变
IV. 新生血管或并有玻璃体出血
增殖期
V. 纤维血管增殖膜 VI. 牵引性视网膜脱离
Ⅳ .治疗原则
增殖期:
全视网膜光凝 严重的玻璃体出血,纤维增殖引起牵拉 性视网膜脱离、发生视网膜裂孔或影响 黄斑时,可行玻璃体切割手术。
4 异常血管:视网膜病变晚期出现血管侧支或新生血管形 成
二 血-视网膜屏障破坏造成的病变
水肿 渗出 出血 渗出性(浆液性)视网膜脱离
三 RPE 病变
色素改变 色素脱失 色素紊乱 骨细胞状沉着
脉络膜新生血管(CNV) Bruch膜的破裂→CNV到达RPE细胞或感觉神经层下 →渗出出血机化斑痕 年龄相关性黄斑变性(AMD)
视网膜疾病课件

复旦大学附属眼耳鼻喉科医院眼科
该科室拥有一支技术精湛、经验丰富的专业团队,在视网膜疾病的诊疗和研究方 面取得了丰硕成果,可优先考虑就诊。
THANKS
网络资源推荐
视网膜疾病专业网站
该网站提供了丰富的视网膜疾病知识 ,包括疾病介绍、诊疗指南、病例分 享等,还有在线咨询功能,方便患者 获取专业意见。
医学论坛
在医学论坛上可以找到许多关于视网 膜疾病的讨论和经验分享,与其他患 者或专业人士交流心得,提高对疾病 的认知。
专业机构与专家推荐
北京同仁医院眼科
治疗方法
药物治疗
针对不同病因,使用抗炎药、抗血管 内皮生长因子药物、免疫抑制剂等药 物进行治疗。
手术治疗
针对视功能障碍的患者,进行视觉训 练、佩戴助视器等康复治疗,提高生 活质量。
激光治疗
通过激光凝固病变组织,封闭渗漏的 血管,减轻水肿等作用,控制病变发 展。
康复治疗
对于严重出血、视网膜脱落等严重病 变,需进行手术治疗,如玻璃体切除 术等。
目前已经对视网膜疾病进行了详细的分类,并发展出了多种诊断方法,如眼底镜检查、光学 相干断层扫描(OCT)等。
视网膜疾病的病因研究
通过对大量患者的临床研究,已经发现了一些与视网膜疾病发病相关的基因和环境因素, 如遗传因素、高血压、糖尿病等。
视网膜疾病的治疗方法
目前已经发展出多种治疗方法,如药物治疗、激光治疗、手术治疗等,但仍需根据患者的 具体情况选择合适的治疗方案。
控制慢性疾病
如糖尿病、高血压等慢性疾病会对视网膜造成损 害,应积极控制慢性疾病的发展。
避免眼部受伤
视网膜病

视网膜脱离(RD) retinal detachment
分类---原发性(裂孔性)牵拉性及渗出性 (继发性)三类 病因---渗出性RD见于原田、葡萄膜炎、后 巩膜炎等 牵拉性RD指因增生性膜牵拉引起RD。常见 于糖网病、视网膜静脉阻塞等视网膜缺血 引起的新生血管膜的牵拉或眼球穿通伤引 起眼内纤维组织增殖牵拉。
治疗 原则是手术封闭裂孔(光/冷凝)。 再根据视网膜脱离的情况,选择巩膜外 垫压术、环扎术。 复杂病例选择玻璃体手术,气体、硅油 玻璃体腔内填充术,使视网膜复位。
视网膜手术(巩膜外环扎)
视网膜手术(巩膜外加压)
玻璃体切割手术
视网膜色素变性(RP) retinitis pigmentosa
视网膜中央动脉阻塞(黄斑樱桃红)
视网膜中央动脉阻塞(黄斑樱桃红)
治疗 急救 降眼压:压迫眼球、前房穿刺、口服乙 酰唑胺 吸氧:95% O2及CO2 混合气体 扩张血管:亚硝酸异戊酯/硝酸甘油含片 其他:皮质激素、阿司匹林 治疗原发病
视网膜分支动脉阻塞 branch retinal artery occlusion
视网膜色素变性的视野改变
少数病例无骨细胞样改变,但周边视网 膜和色素上皮萎缩。 FFA---班驳状强荧光,大面积强烈透见 荧光 ERG、EOG波形变小或消失,暗适应延 长 治疗---营养素及抗氧化剂---VitA、E 治疗白内障
视网膜裂孔
裂孔主要发生在视网膜周边部(80%)和 在变性的基础上发生。 表现---飞蚊症、闪光感、眼前黑影遮挡 与网脱相对应,累及黄斑时视力明显下 降,眼压偏低。 检查时视网膜变为蓝灰色,不透明, 隆起呈波浪状起伏,其上有暗红色视网 膜血管,玻璃体有后脱离、液化,含烟 尘样棕色颗粒,散瞳后可在周边找到视 网膜裂孔。
视网膜病

中心性浆液性脉络膜视网膜病变
AMD
• 病因:可能与黄斑长期慢性光损伤,遗传, 营养等有关. • 分类: • 1.干性(萎缩型):主要为玻璃膜疣和RQE 异常改变.玻璃膜疣积沉在Bruch膜内层 和RQE基底膜之间,可使RD. • 2.湿性(渗出性):产生新生血管(CNV),视 网膜和玻璃体出血.
眼缺血综合征
睫状视网膜动脉阻塞
• 五:睫状视网膜动脉阻塞
视网膜静脉阻塞
• • • • • • 一视网膜中央静脉阻塞(CRVO) 病因:血栓形成为主 临床表现:视网膜静脉扩张,出血,水肿. 1.缺血型:各象限大片出血和水肿. 2.非缺血型:各象限点状或放射状出血 治疗:扩血管,激光治疗
视网膜中央静脉阻塞
中心性浆液性脉络膜视网膜病变
• 一病因:RPE水平的”泵功能不足和屏障 损害. • 二临床表现:如图一.图二 • 视物变形,变小,视力下降不超过0.5 • 眼底所见:黄斑区1~3D隆起.黄斑呈房屋 顶状脱离 • 治疗:无特殊治疗,本病可自愈. • 注意:禁用激素治疗
中心性浆液性脉络膜视网膜病 变
• • • • • • 一视网膜中央动脉阻塞 1.阻塞部位:筛板或筛板以上部位 2.病因:动脉硬化.炎症.血栓等 临床表现: 症状:突发性无痛性完全失明. 体症:1.视乳头色苍白.2.视网膜动脉变细, 小分枝看不到.3.视网膜水肿,黄斑区”樱 桃红”
视网膜中央动脉阻塞
樱桃红 视网膜色白
视网膜中央动脉阻塞
• 治疗:必需争分夺秒 • 1.扩张血管剂:吸入亚硝酸异戊酯 • 2.吸入氧气:95%氧气和5%二氧化碳气 体,每小时一次,每次10分钟. • 3.降低眼压:1.早期前房穿刺.2.按魔眼球 • 4.纤溶剂:尿激酶5000~10000单位静 点. • 5.中医中药治疗
眼科学教学课件:视网膜病

• 非缺血型
分型
非缺血型
缺血型
缺血型:视网膜毛细血管无灌注区大于10个视盘直径
不确定型
并发症
• 黄斑水肿 • 虹膜新生血管及新生血管性青光眼
治疗
• 缺血型:全视网膜光凝 • 非缺血型:随访观察 • 中医中药的应用 • 检查危险因素并治疗
• 与视网膜分支动脉阻塞相同
棉绒斑—毛细血管前小动脉阻塞
• 定义:继发于视网膜微动脉阻塞导致的视网膜神经纤维层 缺血性梗死
• 见于:糖尿病视网膜病变、高血压、视网膜静脉阻塞、红 斑狼疮、肾病性视网膜病变、AIDS 、放射性视网膜病变、 Purtscher视网膜病变等
• 表现:小片状视网膜灰白色斑,境界较清 • 治疗:查找全身病因
• 直接/间接眼底镜、裂隙灯结合前置镜 • 眼底彩色照相 • 眼底荧光血管造影(FFA) • 吲哚箐绿血管造影(ICGA) • 光学相干断层扫描(OCT) • 自发荧光 • 视觉电生理 • 超声、CT、MR • ………….
动脉期
动静脉期
静脉期
后期
视网膜动脉阻塞
• 视网膜中央动脉阻塞 • 视网膜分支动脉阻塞 • 睫状视网膜动脉阻塞 • 毛细血管前小动脉阻塞—棉絮斑
视网膜中央静脉阻塞—筛板或筛板后水平上的血栓形成 1.老年人发病主要是与高血压、动脉硬化及糖尿病有关 2.年轻人则主要与血管炎 3.血液流变学、血液动力学改变 3.局部因素:高眼压
RVO病因
• 血栓形成的各因子在形成RVO起作用,各报告间相互 矛盾,血栓形成机制尚未阐明
• 意见较一致的可能病因 高同型半胱胺酸血症 抗磷脂综合征
RVO的危险因素
高血压 心血管病 糖尿病
眼科学:第十四章 视网膜病

• 5)其他:可口服阿斯匹林、潘生丁等血 小板抑制剂和活血化瘀中药。如血沉快, 有巨细胞动脉炎,应用激素,以及神经 支持药物等,同时作系统性检查寻找病 因,特别是心血管病,对因治疗,可预 防另一只眼发病,有少部分眼在1-2月后 可能出现虹膜新生血管,可行广泛视网 膜光凝术
2. 视网膜增生膜:由于出血、外伤、炎症 及视网膜裂孔形成
(五)视网膜变性改变
1.视网膜色素变性:为遗传性视网膜变性 2.周边视网膜变性:绝大多数视网膜裂孔发生在周边
部视网膜的变性区,是形成孔源性视网膜脱离的重 要因素。 主要有两种类型: (1)视网膜内变性包括:
A.周边视网膜囊样变性 B.视网膜劈裂,后者指神经上皮层视网膜分为两
(5)凝血病:妊娠、口服避孕药等。 (6)栓子栓塞:可分为心源性栓子(钙化栓子、
赘生物、血栓、心脏黏液瘤脱落物)、颈动 脉或主动脉源性栓子(胆固醇栓子、纤维素 性栓子及钙化栓子)、药物性栓子。
CRAO临床表现
• 一眼视力无痛性突然丧失。
部分患者有先兆,突然单眼出现一过性黑矇,数秒或 数分钟后视力恢复,反复多次发作最后视力突然丧失
第十四章 视网膜病
第一节 概述
• 视网膜来自胚胎的原始杯,属于脑的一 部分,与中枢神经关系密切,视网膜是 视感受器的重要组织,是一层对光敏感 的、精细的膜样结构,由视网膜色素上 皮层(RPE)、视网膜神经感觉层组成, 是形成视功能的基础。
• 视网膜神经感觉层由三类细胞组成:神经元、 神经胶质和血管系统。神经元由三种细胞构成: 第一神经元为视细胞(杆体和锥体),第二神 经元为双极细胞,第三神经元为神经节细胞。
3.视 网
• 视网膜血管系统 ——供应内核层以内的视 网膜(内5层)
眼科学教学14视网膜病PPT课件

抗炎药物
针对炎症反应引起的视网膜病变,研 究开发新型抗炎药物,通过抑制炎症 反应,保护视网膜细胞,减缓疾病进 展。
新型治疗技术
01
02
03
光动力疗法
利用特定波长的光激活光 敏剂,产生具有杀伤作用 的活性氧,选择性破坏病 变组织,保护正常组织。
视网膜移植
开展视网膜细胞移植和组 织移植技术,通过替换病 变的视网膜组织,恢复视 力。
分类
视网膜病可以根据病因、病变部 位、病程等进行分类,如按病因 可分为遗传性、炎症性、血管性 等类型。
视网膜病的症状与体征
症状
视力下降、视物模糊、视野缺损、眼前黑影等。
体征
视网膜出血、渗出、水肿、脱离等。
视网膜病的病因与病理生理
病因
视网膜病的病因较为复杂,包括遗传 、年龄、环境等多种因素,如糖尿病 、高血压等全身性疾病也可能导致视 网膜病变。
激光治疗
激光治疗是视网膜病治疗的常用方法之一,通过激光光 束照射病变部位,以达到治疗目的。
激光治疗具有精度高、损伤小、恢复快等优点,但需要 经验丰富的医生操作,以免造成不必要的损伤。
激光治疗主要用于治疗黄斑病变、视网膜血管病变等, 可有效减轻症状、控制病情进展。
激光治疗的缺点是可能存在一定的风险,如眼内出血、 炎症等,需在专业医生的指导下进行治疗。
注意眼部卫生
保持眼部清洁,避免感染。
PART 05
视网膜病的研究进展
REPORTING
WENKU DESIGN
新药研发
抗血管内皮生长因子药物
基因治疗
针对血管增生引起的视网膜病变,开 发出抗血管内皮生长因子的药物,有 效抑制血管增生,减缓疾病进展。
研究针对特定基因突变引起的视网膜 病变的基因治疗方法,通过修复基因 缺陷或抑制有害基因的表达,达到治 疗目的。
眼科学课件:视网膜病

锁小带和壁内周细胞。
视网膜屏障的破坏是产生各种视网膜病变的基础
致病原因--破坏了视网膜屏障---水肿、出血、渗出 眼底疾病的表现共性 与全身系统疾病紧密相关,是机体各种疾病的窗口 检眼镜(间接检眼镜) /Indirect phthalmoscope 视觉电生理:ERG/EOG/VEP FFA(Fundus Fluorencence Angiography) ICG(Indocyanine Green Choroidal Angiography) OCT(Optical Coherence Tomography) SLO(Scanning Laser Ophthalmoscope)
症状:视力渐下降,不伴眼痛
体征:角膜水肿, 虹膜改变, 玻璃体出血
视乳头边界模糊水肿、出血 视网膜静扩张,脉蜡肠状纡 曲,颜色深,动脉细,动静 脉节段隐没。
视网膜浅层火焰状出血沿视 神经纤维成放射状。
黄班区囊样水肿,囊样变性
特殊检查:
实验室检查:
FFA: 静脉充盈时间延迟,管
壁渗漏,毛细血管扩张迂曲, 无灌注区形成 新生血管形成
视网膜屏障破坏引起的病变
视网膜水肿:细胞性 细胞外
视网膜出血:浅层出血:神经纤维层
深层出血:外丛状层及内颗粒层 视网膜前出血:视网膜内界膜与玻璃体后界膜 视网膜下出血:视网膜下新生血管或脉络膜毛细血管 璃体内积血:是形成PVR的重要的因素 PVR:增生性玻璃体视网膜病变 ProliferativeVitreous Retinopathy
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
多发生于青年男性 [主要特征]
反复玻璃体出血 视网膜新生血管
好发于儿童,多男性, 单眼发病
[临床表现]
1.白瞳症、斜视 2.视网膜毛细血管、静
脉扭曲和扩张 3.可见胆固醇结晶 4.广泛渗出性视网膜脱离 5.继发性青光眼
[ 鉴别诊断 ]
视网膜母细胞瘤 家族性渗出性玻璃体视网膜病变 早产儿视网膜病变
1.圆孔
2.马蹄孔
3.视网膜瓣 4.巨大裂孔
5.锯齿缘截离
1.发病时闪光感、眼前黑影 2.视力减退、视野缺损、 3.视网膜脱离区灰色隆起 4.裂孔 5.眼压降低
1、查清所有裂孔 2、巩膜冷凝、视网膜光凝 3、巩膜外加压 4、玻璃体切除+眼内填充
1. 尽早手术治疗,单纯性 RRD 手术成功率可达 90%
四、近视性黄斑变性
六、黄斑视网膜前膜
Epiretinal membrance, ERM
Stargardt 病
Best 病
[概念]
视网膜色素上皮与神经细胞层分离
[分类]
1. 孔源性(原发性)
2. 牵拉性(继发性) 3. 渗出性(继发性)
[病因]
多见于高度近视、眼外伤
老年人、无晶状体眼、 IOL眼 裂孔类型
[病因] 黄斑区脉络膜毛细血管高渗透性和RPE损害 后极部浆液性视网膜脱离
[临床表现] 1. 视力下降 2. 视物变暗、变形、变小
Amsler 表检查
3. 黄斑水肿(1-3PD大小) 中心凹光反射消失 出现黄白渗出点
4. FAG: 黄斑部有1或多个 渗漏点
1.无特效药物,自限性 (病程可长至3-6个月)
病变严重程度
散瞳眼底检查所见
无明显视网膜病变(1) 无异常
轻度NPDR(2)
仅有微动脉瘤
中度NPDR(3)
微动脉瘤,存在轻于重度NPDR的表现
重度NPDR(4)
出现下列任一改变,但无PDR表现。 1、任一象限中有多于20处视网膜内出血 2、在2个以上象限有静脉串珠样改变 3、在1个以上象限有显著的视网膜内微血管异常
增生性 (PDR) 新生血管、纤维膜增生、玻璃体积血、 牵拉性视网膜脱离
黄斑水肿
病变严重程度
眼底表现
非增殖性(单纯性)
I
后极部 微动脉瘤, 小出血点
II
黄白色硬性渗出, 出血斑
III
白色棉绒斑,出血斑
增殖性
IV
新生血管
V
新生血管 纤维膜增殖
VI
新生血管 纤维膜增殖 牵拉性视网膜脱离
2002年糖尿病性视网膜病变(DR)国际临床分级标准
PDR (5)
出现以下一种或多种改变: 新生血管形成、玻璃体出血或视网膜前出血
糖尿病性黄斑水肿分级
无明显糖尿病性黄斑 后极部无明显视网膜增厚或硬性渗出
轻度糖尿病性黄斑 中度糖尿病性黄斑
后极部存在部分视网膜增厚或硬性渗出,但远离黄斑中 心
视网膜增厚或硬性渗出接近黄斑但未涉及黄斑中心
重度糖尿病性黄斑 视网膜增厚或硬性渗出涉及黄斑中心
1、控制血糖 减缓DR和DME 2、药物治疗:降糖、改善血管通透性、
止血、神经营养等 3、NPDR(3、4期)应做视网膜光凝术 4、黄斑水肿,玻璃体注药、视网膜光凝 5、增生性 DR 和网脱行手术治疗
一、中心性浆液性脉络膜视网膜病变 ( CSC )
多见于中青年男性(20-50岁),自限性,可复发
RP 眼底情况
1. 早期夜盲,视野向心性缩小, 晚期管状视野
2. 视网膜骨细胞样色素斑沉着 3. 光感受器受损,视盘萎缩 4. 早期 ERG 即可显著异常
1. 定期复诊,遗传咨询 2. 神经营养及抗氧化剂 3. 注意避光 4. 视网膜重建 (干细胞治疗、
RPE及光感受器移植?)
[病因]
最常见原发性眼内恶性肿瘤 非遗传型:占60%,多为单眼 遗 传 型:占40%,多为双眼,
2.视网膜激光光凝术(中心凹以外) 3. 中心凹处渗漏,PDT治疗 4. 禁用糖皮质激素
50岁以上,双眼发病,进行性视力下降, 发达国家主要难治性致盲眼病
[病因]
慢性光损伤、遗传、环境、代谢、 营养等因素,分干性和湿性两型
[临床表现]
中心视力↓ 中心暗点 视物变形 玻璃膜疣(drusen) 地图状萎缩
[ 治疗 ]
视网膜激光光凝或冷凝 视网膜脱离行手术
[ 病因及发病机理 ]
[ 临床表现 ]
视力下降,造成不可逆的致盲 视物变形 视野缩小、缺损 眼前黑影、飞蚊症 色觉异常
糖尿病性视网膜病变 1
糖尿病性视网膜病变 2
非增生性 (NPDR) 视网膜微血管瘤、点状出血、硬性 渗出、棉绒斑、静脉串珠状、IRMA
2. 视力恢复程度,与脱离部位、范 围、时间等因素影响
3. 10% RD 可能发生 PVR
二、牵拉性视网膜脱离 PDR、ROP、PVR、眼外伤等
三、渗出性视网膜脱离 CSC、Coat’s、葡萄膜炎、 妊高症等
1. 遗传性视网膜病,属于RPE、视锥、 视杆细胞营养不良退行病变
2. 常染色体隐性、显性遗传或性连 锁遗传,可散发
① 严重视力损害 ② 玻璃膜疣,脉络膜
新生血管(CNV) ③ 黄斑出血,后期黄斑
形成瘢痕,中心视力 永久损害
[治疗]
1. 药物治疗 抗氧化剂
2. 抗VEGF 单抗 (Lucentis, Avastin)
抗VEGF融合蛋白 (Eylea, Conbercept)
3. PDT 4. TTT 5. 低视力助视器
1. 眼球摘除,甚至眶内容剜除术 2. 冷凝、光凝或放疗 3. 巩膜表面敷贴治疗 4. TTT 或 PDT 5. 随访、遗传咨询
➢ 视网膜病变的主要类型? ➢ CRAO和CRVO的症状和眼底表现? ➢ DR 视网膜病理损害特征有哪些? ➢ CSC 临床表现? ➢ AMD 的类型和防治? ➢ 孔源性视网膜脱离诊治原则 ➢ 哪些眼病会引起 “白瞳症”?
常染色体显性遗传 Rb基因 :13q14-
Leukocoria
1. 白瞳症、斜视 2. 眼压升高,眼球膨大 3. 晚期:眼球突出、膨胀表面肿块
4. 局部扩散或全身转移,导致死亡
[助检查]
1、B超 2、CT 3、MRI
[鉴别诊断]
➢ Coat’s病 ➢ 转移性眼内炎 ➢ 早产儿视网膜病变
