岩斜区脑膜瘤患者的术前病例讨论
岩斜区脑膜瘤的显微外科治疗(附22例报告)

Ab ta tObe tv : ic s h p r t ea p o c n u u h f i l x ein eo ra — sr c : jc ie Todsu st eo eai p ra h a ds m p t ec nc p r c fte t v i ae e
摘
要: 目的 : 讨 显 微 手 术 切 除岩 斜 区 脑 膜 瘤 的 手 术 方 法 , 结 l 治 疗 经 验 . 法 : 探 总 晦床 方 通过 回顾 性 分 析 我科
19 9 7年 8月至 2 0 0 7年 2月经显微切 除 2 2例岩斜区脑膜瘤的l 晦床资 料 , 主要采用岩 骨乙状窦前入路 、 下经 颞
igpt c vl nn i ( M ) Meh d : d a rcrs f 2p t ns i erc v l nn n er l a me igo P oi ma . to sMe i l eod ai t w t p t l a me i・ c o2 e h oi
gima wh r p r t d o r m g 1 7 t b 2 07 we ea ay e e r s e tv l o o we e o e a e n fo Au 99 o Fe 0 r n l z d r to p ci ey.Th o — efl lwi g f ura p o c e r s d:s bt mp a r i mod a pr a h, u e or lt a tnt ra o n o p r a h s we e u e u e or lp e g i p o c s bt mp a r nse o il s a r a h, u o cpia e r i mo d a p o c c pp o c s b c i t l r to g i p r a h, ombi d s p a e o il— i r t n o ila r a h. s ne u r t nt ra nfa e t ra pp o c
岩骨斜坡脑膜瘤诊断与治疗PPT

未来研究方向与展 望
基因突变与脑膜瘤的关系
脑膜瘤的免疫治疗研究
脑膜瘤的靶向治疗研究
脑膜瘤的微创手术治疗研究
手术治疗:微创手术、机器人手术等新技术的应用 放射治疗:立体定向放射治疗、质子重离子治疗等新技术的应用 药物治疗:靶向药物、免疫治疗等新药的研发和应用 综合治疗:多学科协作,制定个性化治疗方案
视力下降:由于肿瘤压迫视神经,可能 导致视力下降
听力下降:由于肿瘤压迫听神经,可能 导致听力下降
面部麻木:由于肿瘤压迫面部神经,可 能导致面部麻木
癫痫发作:由于肿瘤压迫大脑,可能导 致癫痫发作
平衡障碍:由于肿瘤压迫小脑,可能导 致平衡障碍
症状:头痛、恶心、呕吐、视力下 降等
诊断标准:根据影像学检查结果和 临床表现
监测症状:注意观察头痛、视力下降、听力下降等症状,如有异常及时就诊
康复训练:进行适当的康复训练,如语言、认知、运动等功能训练 心理支持:给予患者心理支持,减轻心理压力,提高生活质量
岩骨斜坡脑膜瘤的 案例分析
患者年龄:45岁
症状:头痛、恶 心、呕吐
诊断:岩骨斜坡 脑膜瘤
治疗方案:手术 切除肿瘤
术后恢复:患者 恢复良好,症状
放射治疗是岩骨斜坡脑膜瘤的主要治疗方法之一
放射治疗可以控制肿瘤生长,减轻症状
放射治疗分为外照射和内照射两种方式
外照射是利用放射线从体外照射肿瘤,内照射是将放射性物质直接植入肿瘤内部进 行照射
放射治疗:通过放射线照射肿瘤, 控制肿瘤生长
免疫治疗:通过激活免疫系统来攻 击肿瘤
化疗:使用化学药物杀死肿瘤细胞
消失
随访:定期复查, 未发现肿瘤复发
病例选择:选择具有代表性的岩骨斜坡脑膜瘤病例 诊断方法:CT、MRI、PET等影像学检查 治疗方法:手术切除、放疗、化疗等 治疗效果:手术成功率、生存率、生活质量等
幕上下联合入路切除岩斜区脑膜瘤预案
岩骨外侧部磨除,后颅窝硬膜与岩骨后表面在岩上窦处及颈静 脉球处固定
现在是17页\一共有26页\编辑于星期三
现在是18页\一共有26页\编辑于星期三
剪开颞底硬膜,以及后颅窝乙状窦前硬膜
现在是19页\一共有26页\编辑于星期三
脑压板轻抬颞叶,显露天幕。平行于岩骨嵴从外侧 向内侧切开天幕至天幕缘。然后将颞叶处的脑压板 放至天幕下以减少对颞叶的牵拉损伤
现在是23页\一共有26页\编辑于星期三
手术注意事项 6、为增加对病变的显露,可以在乙状窦后打开颅后窝硬膜,通过改变幕上、下视
野获得显露。此时可撕开桥小脑角池释放脑脊液,使脑压进一步降低。 7、阻断肿瘤血运时,通过电凝肿瘤附着于岩锥和小脑幕上的供血血管。
8、为了保护可能受肿瘤包裹的第 VII、VIII脑神经和小脑后下动脉、小脑前 下动脉,应撕破中瘤表面蛛网膜,在蛛网膜层分离瘤壁与周围结构的粘 连,手法轻柔,这对保留保存重要神经血管结构很重要。
现在是4页\一共有26页\编辑于星期三
然后将胸锁乳突肌附着部,颞筋膜,骨膜一起 翻向下方。将颞肌分离。显示颞窝、乳突和后 颅窝侧方颅骨表面。磨岩骨。按图示打开骨瓣。 剪开硬膜。
切开硬膜,切断岩上窦后,向前内方 剪开小脑幕至小脑幕缘,此时仔细辨 认滑车神经。向前上方牵开颞叶,向 后牵开小脑及乙状窦,显露肿瘤。
必要时为扩大显露范围可做的切口。
现在是12页\一共有26页\编辑于星期三
对静脉回流的影响。
现在是13页\一共有26页\编辑于星期三
手术体位下的进路方向。
现在是14页\一共有26页\编辑于星期三
硬膜的切口。
现在是15页\一共有26页\编辑于星期三
磨除岩骨。
岩骨前部切除在岩斜区脑膜瘤手术中的应用

岩骨前部切除在岩斜区脑膜瘤手术中的应用黄广龙;张喜安;漆松涛【摘要】目的探讨岩骨前部切除入路在岩斜坡区脑膜瘤手术中的应用.方法通过对收治的46例岩斜坡区脑膜瘤患者采用联合岩骨前部切除入路的显微外科治疗方法进行分析,总结患者的影像学资料、临床表现、手术方案及手术疗效.结果该组患者肿瘤全切33例,次全切9例,大部分切除4例,术后原有症状和体征完全消失17例,症状较术前减轻10例,脑神经损害症状同术前6例;原有神经功能障碍加重或出现新神经功能障碍21例.结论岩骨前部切除可以获得对岩斜区良好的暴露,根据肿瘤累及范围选择不同的手术入路是手术成功的关键.【期刊名称】《中国耳鼻咽喉颅底外科杂志》【年(卷),期】2015(021)002【总页数】4页(P88-91)【关键词】岩斜区;脑膜瘤;岩骨前部;颞下入路【作者】黄广龙;张喜安;漆松涛【作者单位】南方医科大学南方医院神经外科,广东广州510515;南方医科大学南方医院神经外科,广东广州510515;南方医科大学南方医院神经外科,广东广州510515【正文语种】中文【中图分类】R739.65岩斜区脑膜瘤占颅内脑膜瘤的5% ~8%,好发于岩骨斜坡交界处靠静脉窦处,位于三叉神经、面听神经内侧。
由于此区脑膜瘤几乎均为良性、生长缓慢,又因脑池的存在使脑移位代偿能力较强,当患者出现明确症状时肿瘤常常扩展至邻近的解剖区域,包括中颅窝、海绵窦、鞍区、桥小脑角区、颈静脉孔区、枕骨大孔区等。
岩斜坡区脑膜瘤可压迫脑干、小脑,部分可与脑干软膜粘连,可推挤甚至包裹椎基底动脉及其分支及脑神经。
并且,岩斜区脑膜瘤一般血供丰富、术前供血动脉栓塞困难、常常累及静脉窦,使得手术难度非常大,术后并发症多,病死率高[1-2]。
在尽可能安全的前提下,手术全切除目前仍是治疗岩斜坡区脑膜瘤患者首选,手术治疗的关键是选择最佳的手术入路。
本文总结了我院自2009 年6 月~2013 年12 月未用联合岩骨前部的显微外科手术治疗46 例岩斜坡区脑膜瘤患者的资料,以探讨岩骨前部切除在该区肿瘤手术中的应用。
岩-斜区脑膜瘤的外科手术治疗体会

岩-斜区脑膜瘤的外科手术治疗体会摘要】岩-斜区脑膜瘤位置很深,与脑干腹侧面Ⅲ~Ⅻ对颅神经、椎-基底动脉、上颈髓关系密切,脑膜瘤生物学特性决定了当临床出现症状、得出诊断时,往往体积较大,与周围重要结构粘连包裹,手术风险高,致残率和死亡率高。
目的提高岩斜区脑膜瘤的手术效果。
方法回顾性分析我院自1999年1月至2001年1月连续收治的16例岩斜区脑膜瘤。
6例肿瘤大于4.0cm。
采用了经颞下-小脑幕、颞下-乙状窦前、颞下-迷路、枕下-极外侧入路。
结果肿瘤全切除10例,近全切2例,小部分切除1例。
结论影响手术预后的最主要因素是小脑前下动脉、小脑上动脉和小脑后下动脉及其供应脑干的穿通支被肿瘤包裹及脑干受累情况。
【关键词】岩斜区脑膜瘤纤维手术【病例资料】 16例中女13例,男3例。
年龄30~62岁,平均46岁。
病程2个月-5年。
其中1例曾在外院接受过手术:1例行脑室腹腔分流术,另一例行枕下乳突后入路肿瘤部分切除术。
【临床表现】全部都有第3~12颅神经中数支受损的表现,以第5、第7~11支受损为多。
伴有头痛6例,肢体无力4例,共济运动障碍5例,癫痫小发作1例。
【影像学特征】 1) MRI:均行此项检查。
肿瘤最大径大于4.0cm者12例。
病变为等T1、略长T2、长T2信号,增强明显。
可见肿瘤将基底动脉推移。
1例见椎动脉被包绕,3例见肿瘤内有基底动脉的分支穿过。
合并脑积水12例。
2) DSA 5例行此项检查。
肿瘤供血来自脑膜垂体干和颈外动脉的分支。
椎-基底动脉未见明显供血,但该系统血管移位明显。
1例行颈外动脉供血动脉术前栓塞。
【手术入路选择及依据】根据肿瘤主体位置、累及的范围,选择不同的入路。
1、肿瘤大小。
2、斜坡受累区域及邻近区域。
3、脑干受压范围和程度。
4、基底动脉及其分支是否被肿瘤包绕。
5、肿瘤的血管化,血供来源和静脉回流。
6、术前神经功能缺失程度。
7、手术目的是根治还是次全切除。
【解剖基本要点】第1孔位于星点内下。
显微手术切除岩斜区脑膜瘤32例分析

显微手术切除岩斜区脑膜瘤32例分析【摘要】目的探讨岩斜脑膜瘤如何依照具体情形给予不同对待。
方式总结32例岩斜区脑膜瘤显微手术方式、结果和术后处置。
结果全切除26例,近全切除6例,肿瘤全切率%。
结论依照术前手术中的策略,选择好手术中入路和运用好显微外科技术能够提高岩斜脑膜瘤的清除率,降低手术病死率。
【关键词】岩斜区;脑膜瘤;显微外科手术岩斜区病变切除是神经外科高难手术之一,我院自1999~2005年共成功救治32例岩斜区脑膜瘤患者,均经病理证明,现报告如下。
1 临床资料一样资料本组32例,男13例,女19例,年龄21~65岁,平均43岁,病程10天~10年不等。
病症体征 50%以上病例有头痛,第二为脑神经损伤表现,累及第Ⅴ~Ⅺ对脑神经等。
有脑病症者17例,要紧表现为共济失调,步态不稳。
影像学表现所有病例均经CT和MRI检查,庞大肿瘤直径>4cm者29例,伴有脑积水1例。
手术医治 27例行一侧枕下乙状窦后入路,3例行颞枕开颅颞下经岩小脑幕入路,2例行乙状窦前入路。
全切除26例,近全切除6例,全切率%。
2 结果手术医治及近期疗效 27例枕下乙状窦后入路全切22例,近全切5例;3例颞下经岩小脑幕入路,全切2例,近全切1例;2例行经乙状窦前入路均全切。
术后显现面瘫或面瘫加重11例,听力下降19例,面神经解剖保留率%,脑脊液漏1例,术后发烧5例,对侧肢体不同程度偏瘫2例,经脑爱惜医治均有所恢复,本组无一例手术死亡病例。
术后随访随访到30例,6个月~5年,恢复良好22例,5例仍有面瘫,听力障碍,1例轻度肢体功能障碍,复发2例,行γ-刀医治。
3 讨论岩斜区脑膜瘤的手术切除一直是神经外科颅底手术的难题之一。
由于该区肿瘤位置深在,与周围重要的神经血管结构关系紧密,手术全切除十分困难,手术病死率及伤残率长期居高不下。
随着显微神经外科技术的进展及不同手术径路的开展,该区肿瘤全切率明显提高[1],由10年前12%左右,已经提高到目前的%~%,因此要提高岩斜区脑膜瘤的手术全切率和术后的生存质量,术前必然要认真检查和评估,选择最正确的手术入路和良好的显微外科队伍。
脑瘤疑难病例讨论交流材料

脑瘤疑难病例讨论交流材料脑瘤是一种脑部组织增生的疾病,是一种临床较为复杂的疾病,同时也是脑神经外科中常见的疾病之一。
脑瘤的发生率逐年上升,给患者和医生带来了许多挑战。
在日常工作中,经常会遇到一些脑瘤的疑难病例,需要医生们进行交流和讨论,以期寻求更好的治疗方案。
以下是我对一个脑瘤疑难病例的讨论交流材料,供大家参考。
病例概述:患者,男性,50岁,主诉头痛、呕吐,伴有晕厥症状,累及左侧四肢无力。
症状出现约半年,近期加重。
脑部CT和MRI检查显示左侧额叶区有一较大的病灶,边界清晰,结构不均匀。
讨论内容:1. 病例分析:根据患者的主诉和影像学检查的结果,初步判断该患者可能患有脑瘤,且病变位于左侧额叶区。
但是脑瘤的类型和性质尚不明确。
需要进一步分析病例资料,寻找其他相关线索,进行全面的评估。
2. 详细病史了解:询问患者详细的病史,包括既往病史、家族病史、头痛的性质、频率和特点、呕吐的程度和频率、晕厥的时机和持续时间等。
这些信息将有助于确定病症的严重程度和可能的病因。
3. 体格检查:仔细检查患者的神经系统,包括神经系统的正常功能以及任何异常症状。
重点关注左侧四肢无力的表现,以了解可能的局灶病变和脑瘤的生长情况。
4. 详细的影像学评估:除了已经进行的脑部CT和MRI检查外,还可以考虑进行其他进一步的影像学评估,例如磁共振波谱(MRS)、脑部灌注成像(CTP/MRP)等。
这些检查可以提供更多关于病变性质和组织成分的信息,有助于明确诊断。
5. 手术治疗可能性:根据评估结果,如果诊断为脑瘤,可以讨论手术治疗的可能性。
手术是目前治疗脑瘤的主要方法之一,可以通过切除脑瘤来缓解疾病的症状和控制病情的进展。
但是,手术治疗需要充分评估患者的手术风险和手术后康复情况。
6. 辅助治疗选择:除了手术治疗外,还可以考虑其他的辅助治疗方法。
例如,放射治疗和化学治疗等。
这些治疗方法可以帮助控制病情,提高患者的生存质量。
需要根据患者的具体情况,进行综合评估和决策。
岩骨-斜坡区脑膜瘤14例手术治疗

[文章编号]1002-0179(2005)03-0511-02岩骨-斜坡区脑膜瘤14例手术治疗Surgical Treatment to Petroclival Meningioma in14Cases王晓澍,游潮,杨咏波,贺民WANG iao- hu,YOU Chao,YANG Yong-bo,et al.(四川大学华西医院神经外科,四川成都610041)摘要:目的:提高岩骨-斜坡区脑膜瘤的手术疗效并降低并发症发生率。
方法:回顾分析并总结我科2000年至2002年收治的14例岩斜区脑膜瘤患者的临床资料,主要采用颞下,枕下乙状窦后,幕上下联合3种入路。
结果:9例全切,3例次全切,1例复发,无严重并发症发生。
结论:岩斜区脑膜瘤手术中应采取各种方法增加手术空间和病变暴露,肿瘤较大时应先作囊内切除,以获得手术空间,严格在显微镜下沿蛛网膜界面分离肿瘤边界,对于与脑干粘连严重者,不必强求全切。
关键词:岩骨-斜坡区;脑膜瘤;手术[中图分类号]R739.41[文献标识码]B岩骨-斜坡区脑膜瘤由于其病变位置特殊,位于颅底中心部位,且与脑干,重要神经血管关系紧密,故长期以来都是神经外科手术的难点。
如何全切肿瘤并把术后并发症降到最低是对神经外科医生的严峻挑战。
我科从2000年1月至2002年12月间共手术治疗此类病人14例,获得了较好的治疗效果,并发症发生率和复发率均控制在较低水平。
1临床资料1.1一般资料本组共14例患者,男4人,女10人,年龄从24岁到76岁,平均54岁。
患者病史长短从4个月到26个月,平均13个月。
本组患者中有11例主要表现为头痛,4例出现动眼神经损害,5例三叉神经损害,但三叉神经痛仅有一人,一侧听力下降1例,有4例同时出现两个颅神经的损害表现,1例出现平衡障碍和后组颅神经损害,梗阻性脑积水2例。
1.2影像学资料14例患者均行CT及MRI检查,在CT片上可见高密度圆形或椭圆形影位于岩骨-斜坡区,并有基底与颅底硬膜相连,但肿瘤蒂在CT显示不甚清晰,所有病例的肿瘤均有明显强化,3例在肿瘤局部出现骨质破坏。
桥小脑角肿瘤手术谈话

谈话内容(右侧岩斜区脑膜瘤切除术)1.右侧岩斜区脑膜瘤,已经产生颅内压增高及多组脑神经,脑干,小脑损害症状,需手术切除肿瘤.但患者年龄大,且系二次手术,手术耐受性差.2.肿瘤深居颅底近中线处,体积巨大,毗邻脑干,椎-基底动脉,颈内动脉,海绵窦和脑神经等重要结构,局部解剖复杂,加之二次手术,解剖层次欠清楚,手术难度极高,手术危险极大,虽然邀请国内著名神经外科专家主刀,亦不能确保手术成功.术中或术后可能因血管,神经,脑干,小脑等重要结构的直接或间接损伤而出现严重并发症,甚至死亡.\3.手术由可能由于肿瘤与重要神经,血管,脑干,小脑紧密粘连而无法分离,不能完全切除肿瘤.如肿瘤不能根治切除,术后需要继续治疗.肿瘤术后可能复发.术后临床症状可能改善不明显,甚至加重.4.手术可能导致第3~12脑神经损伤并产生相应临床症状,如:可能因动眼神经,外展神经,滑车神经损伤导致眼球运动障碍,出现复视,眼睑下垂等;患侧三叉神经损伤,致患侧头面部感觉丧失,咀嚼肌瘫痪等;面,听神经损伤致面瘫,味觉障碍,听力丧失;后组脑神经损伤致声音嘶哑,饮水呛咳等;脑干损伤可能长期昏迷,偏瘫,高烧,植物生存,多器官功能衰竭,死亡等;小脑损伤致肌张力改变,共济失调等.术中可能损伤颈内动脉,椎-基底动脉及其分支或深浅回流静脉而致出血,休克,血管痉挛,脑梗死,脑水肿,脑肿胀,死亡.5.术后可能出现颅内出血,颅内积气,积液,脑水肿,脑肿胀,脑疝,脑脊液漏,颅内感染,脑膜炎,切口感染,切口延迟愈合,不愈合,局部积液,脑积水等,有时需要再次手术处理或气管切开,造成住院时间延长,术后还可能出现颜面及口唇疱疹,角膜炎或角膜溃疡,高热,癫痫,昏迷,偏瘫,失语,植物生存,精神障碍,水电解质紊乱,酸碱平衡失调,肺部,泌尿感染或全身感染,消化道应激性溃疡,褥疮,深静脉血栓形成.术中术后可能出现心脑肝肾等脏器的并发症,如心梗,心律失常,心衰,脑出血,脑梗死,肝肾肺功能衰竭,甚至全身衰竭死亡等.输血可能传染如肝炎.6.围手术过程中可能出现未预先告知的术前无法预料的特殊情况,患者或代理人应同意接受医生根据具体病情和原则,实施相应的治疗措施.。
岩斜区脑膜瘤12例显微手术分析

岩斜区脑膜瘤12例显微手术分析目的:总结12例岩斜区脑膜瘤显微手术切除的体会,以提高全切率、减少并发症及改善手术效果。
方法:采用显微外科技术经乙状窦后入路切除。
结果:8例(66.7%)全切除,2例(16.7%)次全切除,2例(16.7%)部分切除。
半年随访9例(75%)恢复正常工作。
结论:显微外科技术经乙状窦后入路切除是手术切除岩斜区脑膜瘤的有效方法。
标签:岩斜区脑膜瘤;乙状窦后入路;显微外科岩斜区肿瘤较少见,在此部位常见的肿瘤为脑膜瘤。
由于其解剖部位具有特殊性,内有重要的血管及脑干,手术中瘤体暴露困难,因此并发症发生率及病死率高,手术切除率低。
在此报告我院采取枕下乙状窦后入路显微手术切除的岩斜区脑膜瘤12例并进行初步的分析。
1资料与方法1.1一般资料收集长海医院2004年1月~2007年1月采取枕下乙状窦后入路显微切除的部分岩斜区脑膜瘤12例。
其中男8例,女4例;年龄17~58岁,平均39岁。
病程2个月~2年,平均6个月。
1.2临床表现其中头痛、头昏8例。
复视3例,眩晕4例,行走不稳2例,听力下降2例,面部麻木3例,偏瘫4例,共济失调2例。
第Ⅲ、Ⅳ、Ⅵ颅神经麻痹3例,后组颅神经麻痹1例。
无明显体征1例。
1.3影像学检查本组病例均行头颅CT及MRI检查,7例行MRA检查。
病变多呈圆形及类圆形,边界清楚,CT是等密度或略高密度,MRI T1为等或低信号,T2为高或等信号。
均有不同程度的增强。
按照Sekhar等[1]对岩斜区肿瘤的分类,其中2.5~4.4 cm的大型脑膜瘤11例,4.5 cm以上的巨大型脑膜瘤7例。
MRA检查3例小脑后下动脉移位,未侵犯海绵窦及颅外。
1.4手术方法本组均采用耳后S形切口向中线延伸,骨窗暴露上达横窦,外达乙状窦,向内达中线,下面咬除枕大孔后缘约2.5~3 cm,必要时咬除寰椎甚至枢椎的后弓。
镜下开放枕大池,缓慢放出脑脊液使小脑塌陷,多能得到满意的操作空间。
若肿瘤较大或质地较硬,可考虑术中行腰穿蛛网膜下腔引流或脑室穿刺外引流,肿瘤大多与颅神经和脑干有蛛网膜层相隔,后组颅神经均粘连于肿瘤的背侧,细心剥离,于颅神经间隙内行肿瘤囊内切除,可使用CUSA,可于切除肿瘤时达到在一定程度上保护血管的目的,待肿瘤缩小,张力减小后再进一步锐性分离肿瘤表面的颅神经。
神经内镜辅助切除岩斜区脑膜瘤

神经内镜辅助切除岩斜区脑膜瘤目的:探讨神经内镜辅助切除岩斜区脑膜瘤的手术方法,以提高手术全切率与改善预后。
方法:回顾性分析显微手术切除24例岩斜区脑膜瘤患者的临床资料,其中12例采用神经内镜辅助手术(神经内镜辅助组),12例仅采用显微镜切除手术(显微镜手术组),比较两组肿瘤的全切率。
结果:显微镜手术组12例,肿瘤全切3例,次全切4例,大部切除5例;神经内镜辅助组12例,肿瘤全切8例,次全切3例,大部切除1例;神经内镜辅助组肿瘤的全切率高于显微镜手术组(P<0.05)。
结论:神经内镜辅助显微镜切除岩斜区脑膜瘤,有利于提高肿瘤的全切率。
标签:岩斜区脑膜瘤;神经内镜;显微镜岩斜区脑膜瘤由于位置深,邻近脑干、基底动脉、Ⅲ~Ⅻ颅神经和海绵窦等重要结构,手术难度大[1]。
随着颅底显微外科技术的发展,岩斜区手术入路朝着微侵袭方向发展,成功切除岩斜区脑膜瘤的报道日渐增多[2-5]。
2005年1月-2012年6月笔者所在医院采用显微镜切除岩斜区脑膜瘤24例,其中12例辅助神经内镜,效果良好,对其手术方法和经验进行分析和总结,现报告如下。
1 资料与方法1.1 一般资料本组共24例患者,男10例,女14例,年龄19~73岁,平均46.3岁。
病程2个月~8年,平均病程2.4年。
头痛19例,复视10例。
三叉神经症状14例,面神经症状10例,听神经症状11例,肌力障碍9例,共济障碍7例,后组颅神经症状7例。
笔者所在医院将2009年以前的12例设为显微镜手术组,2009年以后的12例设为神经内镜辅助组。
两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 影像学检查全部患者行MRI平扫及增强扫描检查。
肿瘤直径2.1~5.8 cm。
按照Sekhar 等[6]的标准,根据最大径将肿瘤分为:小型4.5 cm。
本组巨大型12例,大型7例,中型5例。
1.3 手术方法所有病例均采用枕下乙状窦后-内听道上入路显微手术切除肿瘤,神经内镜辅助组手术要点如下:(1)显露镜下采用各种手术入路分块切除肿瘤,神经内镜,辅助使用;(2)术中使用神经内镜检查,观察颅底是否有肿瘤残留,必要时磨除岩骨。
手术治疗岩斜区脑膜瘤的策略研究

手术治疗岩斜区脑膜瘤的策略研究吴一平;孙利华;姚建社;邵云;陈翔;羊正祥【期刊名称】《川北医学院学报》【年(卷),期】2015(000)006【摘要】目的:探讨岩斜区脑膜瘤的手术治疗策略。
方法:回顾总结2007年1月至2012年6月的32例岩斜区脑膜瘤患者的临床资料、手术方式、预后及随访情况。
其中颞下经小脑幕入路13例,枕下乙状窦入路19例。
结果:肿瘤全切除(gross total resection,GTR)18例;近全切除(near total resection,NTR)8例;次全切除(subtotal resection,STR)(包括海绵窦区残留4例)6例;围手术期死亡1例。
术后并发症主要为脑干梗塞12例(GTR 组10例,NTR 组2例);迟发脑内血肿18例(GTR 组8例,NTR 组6例,STR 组4例);脑脊液漏9例(GTR 组5例,NTR 组2例,STR 组2例)。
各组并发症率为 GTR 组15例(83.3%);NTR 组6例(75.0%);STR 组4例(66.7%)。
术后神经功能障碍恶化23例(71.9%),其中原有症状加重9例,新增症状者14例;神经功能障碍稳定及好转9例(28.1%)。
其中 GTR 组15例(88.9%);NTR 组5例(62.5%);STR 组2例(33.3%),GTR 组和非全切除组(NTR 组和STR 组)比较差异有统计学意义(χ2=3.94,P <0.05)。
结论:追求全切除的手术策略可能增加并发症,恶化神经功能障碍,从而降低生存质量。
因此手术治疗策略的选择需兼顾肿瘤全切率、术后生存质量、复发率三者之间的平衡。
%Objective:To investigate petroclival meningioma surgery treatment strategy.Methods:The clinical data of 32 petro-clival meningioma patients were reviewed from January 2007 to June 2012,and the data of the surgicalapproach,prognosis and follow-up cases were analysed,with 13 cases by subtemporal transtentorial approach and 19 cases by suboccipital retrosigmoid approach.Re-sults:18 patients were Gross totalresection(GTR),near total resection(NTR)for 8 patients,subtotal resection for 6 patients (inclu-ding 4 patients of cavernous sinus residues ),One case of perioperative mortality.Postoperative complications included brainstem in-farction in 12 cases (10 cases in GTR group,2 cases in NTRgroup),delayed intracerebral hematoma in 18 cases (8 cases in GTRgroup ,6 cases in NTR group,4 cases in STR group),leakage of cerebrospinal fluid in 9 cases (5 cases in GTR group,2 cases in NTR group,2 cases in STR group).Complication rates in each group were GTR group of 15 patients (83.3%),NTR 6 patients (75.0%),STR 4 patients(66.7%).Postoperative neurological dysfunction worsening were 23 cases (71 .9%),of which 9 cases were aggravation of symptoms ,new dysfunction symptoms in 14 patients ;neurological dysfunction stabilized and improved in 9 cases (28.1 %),which GTR group of 16 patients (88.9%),NTR group of five cases (62.5%),STR group 2 patients (33.3%),com-paring gross resection group (GTR)and non -gross resection group (NTR &STR)difference was statistically significant (χ2 =3.94, P <0.05 ).Conclusion:Strategies of pursuing gross surgical resection may increase complications,worsen neurological dysfunction, thereby reducing the quality of life.Therefore,the option of surgical treatment strategies need to take into account the total resection rate,quality of life after surgery and recurrence rate,and find the balance among the three.【总页数】5页(P798-802)【作者】吴一平;孙利华;姚建社;邵云;陈翔;羊正祥【作者单位】无锡市人民医院神经外科,江苏无锡 214023;无锡市人民医院神经外科,江苏无锡 214023;无锡市人民医院神经外科,江苏无锡 214023;无锡市人民医院神经外科,江苏无锡 214023;无锡市人民医院神经外科,江苏无锡214023;无锡市人民医院神经外科,江苏无锡 214023【正文语种】中文【中图分类】R739.4【相关文献】1.17例岩斜区脑膜瘤显微神经外科手术治疗效果分析 [J], 杨帆;韦硕;纪培志;孙鳞;赵英玉;蒋昊;范月超;2.颞下-乙状窦后联合锁孔入路显微手术治疗岩斜区巨大脑膜瘤的效果观察 [J], 岳林3.显微手术治疗岩斜区脑膜瘤的临床疗效分析 [J], 冷晓磊;韩鹏;李旭琴;于军;金点石;魏伟4.显微手术治疗岩斜区脑膜瘤53例 [J], 廖晓斌;刘子彪;吕志成;康承湘5.基于影像学分型的个体化手术治疗岩斜区脑膜瘤 [J], 高宝成;张永发;太柏;欧阳劲松;周帅;赵建华;胡双因版权原因,仅展示原文概要,查看原文内容请购买。
岩斜区脑膜瘤的治疗

岩斜区脑膜瘤的治疗岩斜区脑膜瘤位于颅底深部,紧邻脑干、Ⅲ~Ⅻ对颅神经、椎基底动脉系统,常常侵犯桥小脑角区、海绵窦及脑干腹侧,手术完全切除十分困难。
岩斜区脑膜瘤生长缓慢,且常与血管、神经形成紧密粘连或包裹,剥离肿瘤时往往容易损伤毗邻组织,手术常常带来较为严重的损伤。
近几十年来,手术入路不断改进,显微手术技术逐渐发展普及大大提高了岩斜区脑膜瘤的切除率。
而随着人们观念的逐渐改变,不再一味的强调肿瘤的完全切除,提高患者术后生存治疗已成为包括岩斜区脑膜瘤在内的肿瘤综合治疗的主要目标。
本文就近年来国内外关于岩斜区脑膜瘤的诊断、治疗及预后综述如下。
1概述岩斜区在解剖学上是指由蝶骨、颞骨和枕骨共同围成的区域。
1980年Yasargil[1]最先提出了岩斜区脑膜瘤的概念。
现在临床上通常将岩上窦和岩下窦之间的岩斜裂区称之为岩斜区,将位于该部位的肿瘤称之为岩斜区脑膜瘤。
岩斜区的脑膜瘤占了颅内脑膜瘤的3~10%[2],是岩斜区最常见的肿瘤,总体发病率比较低,男:女为1:1.6~1:2[3]。
2临床表现岩斜区脑膜瘤生长缓慢,患者大多以头痛为首发症状,颅神经症状出现较晚。
头昏、头痛、复视、视野缺损、眼球运动障碍、面部感觉异常、面瘫、耳鸣、听力减退或消失、眼球震颤、吞咽困难、饮水呛咳、共济失调为常见的临床表现。
国内外的文献报道中,头痛、面部感觉异常、听力减退的发生率相对较高。
3影像学检查计算机断层成像(computed tomography,CT)作为岩斜区脑膜瘤最重要的检查方式,在平扫CT上,肿瘤呈现以圆形或类圆形、均匀的等密度或高密度影,以广基底与颅底骨质紧密相连,边界清楚,增强CT上可见肿瘤均匀强化,部分肿瘤可见典型的”鼠尾征”。
磁共振成像(magnetic resonance imaging,MRI)也是岩斜区脑膜瘤治疗之前重要的检查,可清晰的显示肿瘤形态,及与周围组织的关系。
4治疗手术切除是岩斜区脑膜瘤最有效的治疗方式,手术切除的程度与临床症状的缓解、肿瘤的复发、并发症的出现、术后生存质量、患者的长期预后密切相关。
巨大岩斜区脑膜瘤全切案例一则

巨大岩斜区脑膜瘤全切案例一则所有后颅凹脑膜瘤中,岩斜区脑膜瘤手术是对外科医生手术技巧的最大挑战。
由于这部分肿瘤发病率低,肿瘤深居后颅凹中央,而且临近脑干、第ⅢⅣ颅神经以及后循环动脉,岩斜区脑膜瘤是所有脑膜瘤中最难以处理的肿瘤之一。
岩斜区脑膜瘤起源于蝶枕软骨联合区,除了侵袭斜坡和岩尖,还可侵袭小脑幕、Meckel腔、中颅凹、鞍旁、岩尖窦和海绵窦以及第Ⅲ-Ⅵ颅神经出颅处。
这部分肿瘤通常楔入脑干、包裹颅神经、基底动脉和颈动脉及其根部、穿透硬膜浸润其下骨质。
20世纪90年代发表了很多有关这部分肿瘤的文章。
特别是颅底外科医生创建了许多复杂的手术入路,如果临床需要,任何部位的颅底和相关的脑组织都可以得到显露。
然而这些神经外科前辈们并没有取得预期设想的结果,因而虽然岩斜区脑膜瘤不再是手术禁区,但仍令人望而生畏。
随着神经影像、显微神经外科技术和手术入路的发展使得术者能够在术前就对肿瘤有一个比较明确的认识,使肿瘤的切除变得相对容易,减少了医源性的损伤。
随着显微神经外科手术技巧提高、器械的改进以及相关的手术人路,使得肿瘤全切率增加而致残率和死亡率降低。
而在Oliverson以前,由于死亡率维持在不可接受的高水平,岩斜区脑膜瘤被认为是不可手术的。
在近期的文献中,病残率仍然很高,患者对手术效果不满意。
这类肿瘤生长缓慢,通常长到相当大的程度或侵犯范围相当广泛才会产生症状。
对于岩斜区脑膜瘤的治疗仍然有两个方面困扰着神经外科医生:(1)肿瘤从病理上来讲是良性胂瘤,对神经功能损伤较轻,病人能较好的生存;(2)需要进行手术切除的病人,术后的神经功能损伤有可能比术前更严重。
INC德国Helmut Bertalanffy(巴特朗菲)教授巨大岩斜区脑膜瘤近全切一例患者40+岁,女性,患者临床症状明显,近1年多来相继头痛、复视、肢体无力、吞咽困难等,当地医院诊断为巨大岩斜区脑膜瘤,辗转多地医院均告知肿瘤无法全切,术后并发症风险发生率高,后慕名转诊德国国际神经科学中心INI寻求巴特朗菲手术治疗,肿瘤切除97%以上,无相关手术并发症。
大型、巨大型岩斜区脑膜瘤的手术策略

大型、巨大型岩斜区脑膜瘤的手术策略目的:探讨大型、巨大型岩斜区脑膜瘤的手术效果,以提高和改善预后。
方法:回顾性分析新疆医科大学第一附属医院神经外科2000年1月-2011年6月显微手术切除的32例岩斜区脑膜瘤的临床资料。
结果:32例岩斜区脑膜瘤,肿瘤全切除12例,次全切除12例,大部分切除8例。
全切除术后的近期和远期并发症最高(P<0.05),而次全切除与大部分切除相比,其术后的近期和远期并发症差异比较无统计学意义(P>0.05)。
结论:对于大型、巨大型岩斜区脑膜瘤,次全切除是一个合理的手术策略。
标签:岩斜区脑膜瘤;显微外科手术岩斜区脑膜瘤目前是指位于后颅窝的上2/3斜坡和内听道以内岩斜裂的脑膜瘤[1]。
由于岩斜区解剖关系复杂,周围有重要的颅神经、血管等,一直是颅底外科手术的难点[2-6]。
本文对新疆医科大学第一附属医院神经外科2000年1月-2011年6月切除岩斜区脑膜瘤32例的临床资料进行了回顾性分析,现报告如下。
1 资料与方法1.1 一般资料选择新疆医科大学第一附属医院神经外科2000年1月-2011年6月切除岩斜区脑膜瘤患者32例,其中男12例,女20例,年龄15~73岁,平均43.4岁。
病程6 d~10年,平均病程2.8年。
头痛、头晕27例,走路不稳12例,一侧肢体无力12例,复视14例,三叉神经痛4例,面部麻木17例,查体:颅神经缺失症状,包括V、VI、VII对颅神经障碍24例,其中多组颅神经功能障碍14例。
一侧锥体束征12例,偏身感觉障碍3例。
全部患者行MRI平扫及增强扫描检查。
按照Sekhar等[7]的标准,根据最大直径将肿瘤分为:小型4.5 cm。
本组属于巨大型12例,大型18例。
1.2 手术切除肿瘤的标准(1)根治性切除(GTR):指包括海绵窦内的岩斜区脑膜瘤完全切除;(2)次全切除(NTR):指海绵窦内残留,海绵窦外残留1 cm[8]。
1.3 临床评价标准每一个岩斜区脑膜瘤患者,术前进行KPS评分(根据病例描述),术后2周再次进行KPS评分,术后两周神经功能的评价指标定义为:(1)良好:术后KPS评分比术前增加或者不变;(2)恶化:术后KPS评分比术前降低。
面部麻痹、耳鸣竟是岩斜区脑膜瘤,安全全切改善生活

面部麻痹、耳鸣竟是岩斜区脑膜瘤,安全全切改善生活面部和颈部肌肉的多动运动障碍,如眼睑痉挛、面肌痉挛、面肌运动障碍和颈部肌张力障碍,很少与单侧脑干或后颅窝病变相关。
岩斜区脑膜瘤由于位置深,毗邻重要解剖结构,很难实现肿瘤全切除,且有较高的术后致残率,一直是神经外科手术的治疗难点。
当岩斜区脑膜瘤导致单侧颈面部运动障碍时如何治疗?如何恢复正常生活呢?案例报告:32岁左手女性,主诉左面部感觉障碍1年。
此外,她有间歇性同侧头痛。
出现左侧面神经麻痹和肢体功能减退。
当出现进行性听力丧失和持续性同侧耳鸣时,她寻求医生的建议。
她被转介到我科作进一步治疗后,在左侧桥小脑角的一个大肿瘤的核磁共振检查。
入院时,左侧角膜反射消失。
在左侧三叉神经的前两段有明显的感觉减退和轻度的左侧面瘫。
左半舌也有听觉减退。
说话时有轻微的发音困难。
检查时可见左侧面部肌肉张力异常和舞蹈动作。
当观察到病人时,畸形的鬼脸就增加了。
当头部转向左侧时,患者也出现间歇性的神经紊乱性头部运动,并伴有左肩轻微抬高。
面部运动障碍明显不同于面肌痉挛。
面部肌肉没有强直性或阵挛性同步收缩,也没有不自主共激活的迹象。
病人几乎没有注意到运动障碍。
听力测量显示左侧听力阈值为30分贝,左侧镫骨反射缺乏。
左侧眼球前庭对热量刺激的反应降低。
此外,还有轻度的左侧多动障碍。
双侧面神经造影正常。
左侧额肌和眼轮匝肌的针肌造影未显示神经支配的迹象。
MRI研究显示左侧桥小脑角有一个大的钆增强肿瘤,延伸至Meckeli腔,脑干明显向对侧移位(图A和B)。
脑血管造影显示肿瘤呈离散的红色,这是脑膜瘤的典型表现。
经岩骨幕上和幕下乙状窦前联合入路将肿瘤全部切除。
术后的过程是平静的,没有新的缺陷。
面神经麻痹和三叉神经感觉减退均有轻微改善。
听力测定保持不变。
术后影像学显示没有残余肿瘤,后颅窝内脑干的移位已经解决(图C)。
在接下来的几周内,左侧颅面运动障碍出现了显著改善。
图示:(A) 32岁女性,左侧颈面部运动障碍,轴向T2加权SE MR图像显示左侧岩斜坡脑膜瘤压迫脑干。
85例岩斜脑膜瘤患者生存质量和治疗经验的调查研究的开题报告

85例岩斜脑膜瘤患者生存质量和治疗经验的调查研
究的开题报告
一、选题背景
岩斜脑膜瘤是一种常见的颅内肿瘤,位于颅底部的瘤体,瘤体位置
复杂,周围毛细血管密集,手术难度较大。
而且,该病在发生和发展过
程中也存在着诸多疑难和问题,如容易累及重要脑神经、难以完全切除、恶性程度高等。
因此,对于岩斜脑膜瘤患者的治疗和生存质量的调查研
究具有重要意义。
二、研究目的
本研究旨在分析85例岩斜脑膜瘤患者的生存质量,并探讨对该病的治疗经验及治疗效果的提高。
三、研究方法
1.选取85例岩斜脑膜瘤患者,对其进行问卷调查和个案分析,收集并分析患者的临床资料和治疗记录。
2.对患者的治疗方式进行统计和比较,分析不同治疗方式对患者生
存质量的影响。
3.运用统计学方法对研究结果进行分析,并结合相关文献进行讨论。
四、研究意义与预期结果
本研究旨在探讨岩斜脑膜瘤患者的生存质量和治疗经验,并为该病
的临床治疗提供参考。
根据预期结果,我们希望探讨出该病的临床治疗
对患者生存质量的影响和治疗效果的提高。
同时,我们也希望为其他医
生治疗岩斜脑膜瘤患者提供经验参考和指导。
神经内镜辅助岩斜区钙化脑膜瘤的手术治疗策略探讨

神经内镜辅助岩斜区钙化脑膜瘤的手术治疗策略探讨发表时间:2018-04-25T14:43:02.627Z 来源:《医药前沿》2018年5月第13期作者:郭东亮1 魏尧2 郭建忠3[导读] 神经内镜辅助可以识别残余肿瘤的位置和大小及肿瘤周围神经和血管的位置可以指引外科医生术中做出正确的决策及计划。
(1山西医科大学山西太原 030000)(2山西省人民医院神经外科山西太原 030012)(3山西医科大学附属人民医院神经外科山西太原 030012)【摘要】目的:探讨岩斜区钙化硬质脑膜瘤显微手术结合内镜辅助的手术方法和技巧,期望提高岩斜区钙化脑膜瘤的手术全切率并减少相关并发症的发生。
方法:回顾性研究,收集本院2015年12月到2017年12月的15例岩斜区脑膜瘤(包括10例部分钙化,5例完全钙化),其中12例手术术中均使用神经内镜对显微镜下视野盲区探查及进一步剥离切除,并对手术关键点及难点进一步总结、分析。
结果:术中确认及术后复查可及肿瘤全切8例,次全切除5例,大部切除2例,术后出现相关并发症8例,经康复治疗出院时3例好转,院外随访好转4例,1例好转未见明显好转,术后均未见发生死亡及昏迷病例。
神经内镜辅助可以更好的提高岩斜区钙化肿瘤治疗效果。
结论:对于肿瘤主体在中岩斜区的较大钙化脑膜瘤,术中暴露可部分磨除岩骨棘,结合神经内镜辅助使用对提高肿瘤全切率及减少并发症发生有很大的优势。
【中图分类号】R739.4 【文献标识码】A 【文章编号】2095-1752(2018)13-0215-03 Microsurgical resection of petroclival calcified meningiomas by the assisted with neuroendoscopyGuo Dongliang1,Wei Yao2,Guo Jianzhong3.ShanXi Medical University,Tai Yuan 030012,China.ShanXi Province People`s Hospital , Neurosugery department,Tai Yuan 030012,China.【Abstract】Objective To study the removal technique and operative experiences in the microsurgieal resection of petroclival calcified meningiomas by the assistedwithneuroendoscopy,and to improve the rate of total resection of tumors and the complications. Methods Fifteenth patients with petroclival meningioma who had undergone neuroendoscope-assisted microscopic resection at the Department of Neurosurgery, ShanXi Province People`s Hospital. In addition, 12 patients with petroclival meningioma who had undergone microscopic surgery were used as control.Results Gross total tumor resection was achieved in 8 patients.subtotal resection in 5 cases,and partial resection in 2 cases.New developed cranial nerves dysfunction and deterioration of original symptom after the operation were found in 8 patients.There were no deaths and long. The surgJical resuhs of patients assisted with neuroendoscopy were better than only using microscope.Conclusion Neuroendoscope-assisted microscopic resection for petroclival meningioma can improve the total and subtotal resection rates of the tumor. Moreover, this method does not increase postoperative short-term and long-term complications.岩斜区脑膜瘤是位于后颅窝斜坡上2/3及内听道岩斜裂的脑膜瘤。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
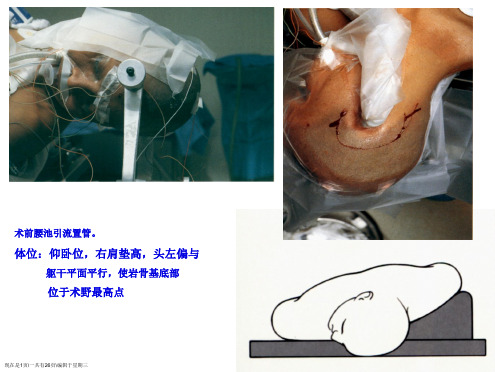
岩斜区脑膜瘤患者的术前病例讨论
讨论时间:2014.6.13
讨论地点:神经外科医生办公室
主持人:黄化云护士长
参加人员:
张德燕汇报病例:患者10床,刘群,男性,37岁,因头疼2个月,左侧面部麻木1月余于2014.6.11。
9:26以“右侧桥小脑角占位性病变”收住入院。
患者于两个月前无明显诱因出现头痛,呈阵发性发作,劳累后加重,休息后逐渐缓解,无恶心、呕吐,无肢体抽搐,无大小便失禁,患者入院查体意识清醒,精神可,双侧瞳孔等大,光反应灵敏,言语清晰,四肢活动自如,自述头痛能忍受,左侧面部麻木,听力视力正常,无药物过敏史,无高血压及糖尿病史,入院后完善各项辅助检查,定于6.14在全麻下行脑膜瘤纤维切除术,患者病变大,位置深,位于功能区,出现并发症几率高,护理问题多。
特请全科护理人员进行讨论。
一.患者存在的护理问题及措施
张德燕:
1、与手术的恐惧有关,应积极向患者讲解手术的必要性及治愈的范例,
消除紧张情绪,做好心理护理
2、密切观察患者的生命体征,神志,瞳孔,肢体活动的变化并做好记
录,麻醉清醒后应抬高床位15-30度,正确使用脱水剂,减轻脑水肿
黄化云护士长:
1、患者肿瘤深,周围结构复杂,临近视神经,三叉神经,动眼,滑车、
外展神经等,手术损伤会造成严重后果,包括偏身瘫痪,咀嚼无力,吞咽困难等,应遵医嘱给予鼻饲流质饮食,每四小时一次,每次不超过
200ml。
2、有引发电解质紊乱的可能,如手术损伤下丘脑及术后禁食有关,术
后患者的机体需要量增加,术后容易出现尿崩症(多饮多尿)等,导致水电解质紊乱,遵医嘱查血钠值,及时发现及时治疗
孙琳
1、感染:患者肿瘤比较深,创伤大,手术时间长,术后应按时更换无
菌敷料,保持引流管通畅,严密观察引流液的颜色,量、性质,合理使用抗生素抗感染,注意无菌操作。
2、高热:患者术后由于手术原因都有不同程度的发热,要区分吸收热
和感染性发热,体温超过38.5,应给予物理降温,如冰毯、冰帽,全身擦浴等,必要时遵医嘱给予药物降温,加强营养,进食高蛋白,高热恋,高碳水化合物饮食
陈苗:
1.患者长期卧床,有皮肤受损的危险,应避免皮肤长期受压,鼓励、协
助病人更换卧位,保护骨隆突处,患者手术时间比较长,受压部位使用防压疮贴
2.患者术后咳嗽无力,容易形成坠积性肺炎,指导鼓励患者有效咳嗽,
深呼吸,及时清除呼吸道分泌物,定时翻身叩背,必要时配以雾化吸入,吸痰
徐学苗:
患者术后容易出现癫痫,脑疝等并发症,应严密观察生命体征、意
识、瞳孔的变化并及时记录,给予舒适安静的修养环境,减少刺激,必要时给予抗癫痫的药物治疗
小结:通过今天对患者术前病情评估及手术后患者可能出现的护理问题
有了大致的了解,为我们术后护理奠定了基础。
