大肠癌的诊断标准
直肠癌的诊断标准

直肠癌诊断标准
一、症状
1. 排便习惯改变:直肠癌患者可能会出现便秘、腹泻、大便次数增多等排便习惯的改变。
2. 便血:约80%的直肠癌患者可能会出现便血症状,表现为大便表面带血或便后滴血。
3. 腹部不适:直肠癌患者可能会出现腹部不适、腹胀、腹痛等症状。
4. 全身症状:如发热、贫血、消瘦等。
二、体检
1. 肛门指检:医生通过肛门指检可以触摸到肿瘤部位,是诊断直肠癌的重要方法之一。
2. 腹部触诊:医生通过腹部触诊可以发现腹部肿块、压痛等症状。
三、实验室检查
1. 大便常规检查:通过大便常规检查可以发现便血等异常症状。
2. 肿瘤标志物检查:通过检测血液中肿瘤标志物的水平,可以帮助诊断直肠癌。
3. 其他检查:如肝肾功能检查、血常规检查等。
四、影像学检查
1. 结肠镜检查:通过结肠镜检查可以发现肠道内的病变,并取组织进行病理检查,是诊断直肠癌的金标准。
2. CT扫描:通过CT扫描可以了解肿瘤的大小、位置以及是否有转移等情况。
3. MRI检查:通过MRI检查可以更清晰地显示肿瘤的形态和侵犯范围。
4. 其他影像学检查:如超声检查、PET-CT等。
五、病理学检查
病理学检查是诊断直肠癌最重要的方法之一,可以通过组织活检或手术切除标本进行病理检查,以确定肿瘤的性质和恶性程度。
六、家族史
家族中有直肠癌病史的人群,其患病风险可能会增加。
如果家族中有多个成员患有直肠癌或其他消化道肿瘤,那么个体患直肠癌的风险可能会增加。
结直肠癌筛查金标准

结直肠癌筛查金标准结直肠癌是全球范围内常见的消化道恶性肿瘤之一,早期发现和治疗对于提高治愈率和改善预后具有重要意义。
本文将介绍结直肠癌筛查的金标准,包括结肠镜检查、影像学检查、血液检查和粪便检查等方面。
1. 结肠镜检查结肠镜检查是结直肠癌筛查的金标准之一,它是一种通过肛门将光纤设备插入肠道内的检查方法。
结肠镜检查可以直观地观察肠道黏膜的形态、颜色、质地等,并可以钳取可疑组织进行病理检查。
结肠镜检查不仅可以发现早期结直肠癌,还可以发现并治疗肠道炎症、溃疡等病变。
2. 影像学检查影像学检查包括钡剂灌肠、CT、MRI等,可以对肠道结构进行间接观察和评估。
钡剂灌肠可以通过将含有钡剂的液体注入肠道,然后进行X线检查,以观察肠道黏膜的形态和运动情况。
CT和MRI可以观察肠道周围组织和淋巴结的情况,帮助评估肿瘤的分期和扩散情况。
3. 血液检查血液检查是结直肠癌筛查的常用方法之一,其中包括CEA(癌胚抗原)、CA19-9等肿瘤标志物检查。
这些标志物可以在血液中检测到,并可以反映肿瘤的存在和活性。
血液检查虽然不能直接发现肿瘤,但可以辅助诊断和监测病情变化。
4. 粪便检查粪便检查是结直肠癌筛查的另一种方法,其中包括粪便隐血试验、粪便DNA检测等。
粪便隐血试验可以检测到肠道出血的情况,而粪便DNA检测可以检测到肿瘤细胞释放的DNA片段。
这些方法可以发现早期结直肠癌和肠道炎症等疾病,但准确性略低于结肠镜检查。
总之,结肠镜检查是结直肠癌筛查的金标准之一,具有直接观察肠道黏膜形态、钳取可疑组织进行病理检查等优点。
影像学检查、血液检查和粪便检查等方法可以作为结肠镜检查的辅助手段,以提高筛查的准确性和全面性。
在选择筛查方法时,应根据患者的具体情况和医生建议进行选择。
肠癌入组标准

肠癌入组标准
肠癌入组标准主要包括以下几个方面:
1.年龄:年龄≥18岁。
2.诊断:明确为结直肠癌,且经病理学诊断确诊。
3.肿瘤位置:肿瘤远端距肛缘≤10cm。
4.分期:根据TNM分期法,经盆腔CT或MRI等检查提示肿瘤侵
犯浆膜下或者侵犯无腹膜覆盖的直肠周围组织(即T3),或
者直接侵犯其他器官、结构,穿透脏层腹膜(及T4),有或
无淋巴结转移(即N),即确诊为局部进展期直肠癌即T3~
4NxM0。
5.生命体征:KPS评分≥70分,未见明显远处转移,既往无任何
形式的化疗及放疗。
6.其他条件:无其他脏器恶性肿瘤史,需为原发性结直肠癌,排
除复发病例;术前没有接受过放、化疗或者其它新辅助治疗;
无因梗阻、穿孔、出血等原因而行急诊手术者;所有肿瘤的病理切片需经病理科医师复片,符合结直肠癌病理组织学的诊断标准;需有完整的临床病理和术后随访资料;标本收集通过上海交通大学医学院附属仁济医院伦理委员会的批准。
需要注意的是,具体的入组标准可能因研究机构和临床试验的不同而有所差异,患者应在医生的指导下了解具体情况。
早期大肠癌的诊断与内镜下治疗PPT课件

2002年在Vienna,世界卫生组织对早期结
肠癌进行明确规定:病变即原位癌、黏膜 内癌及侵袭浅部黏膜下层的瘤性病变的治 疗建议是在内镜下或局部手术完整切除, 按此可完全治愈,淋巴结转移的可能性小。 从而避免过度治疗。
四治疗:
对Ⅰ型可行高频电凝电切有蒂较大息肉可行钛
夹止血或尼龙套扎后再行电切
的癌
以上病变仅限于黏膜上皮或侵犯固有膜,几乎没
有转移风险,并且认为这要比诊断为原位癌和黏
膜内癌更为恰当。正常黏膜中的淋巴管局限于腺
管底部近黏膜肌处,因此黏膜内癌一般不会出现 转移。
一些学者将黏膜肌层与固有肌层之间的黏
膜下层按等距离分为三份,根据癌细胞在黏 膜下的浸润深度将黏膜下癌(Sm癌)区分为 三个亚型。Sm1型癌一般无癌转移。而 Sm2、Sm3型癌有转移癌的可能
早期大肠癌诊断标准的差异
东西方(主要欧美和日本)对胃肠道癌的标 准上存在很大的差别
日本学者注重细胞的形态、异型性、结构变
化,无浸润的也可诊断为癌(17-53%)
西方学者则强调浸润,他们认为原位癌、黏
膜内癌不发生转移,故不应诊断为结直肠癌,
同时他们认为最好避免使用黏膜内癌以防止
过度外科治疗
(9%)
对Ⅱ型:1cm以内可行(EMR)内镜黏膜切除术
较大肿瘤可行内镜下黏膜分段切除术EPMR 残端2mm内无癌细胞应视为根治。 对于呈Ⅱ型病变的大肠黏膜内癌治疗的最佳方 法是EMR,EPMR
曹xx手 术前
曹xx
曹xx
直肠管状绒 毛状腺瘤伴 腺上皮轻~ 中度不典型 增生,部分 区域呈重度 不典型增生 及微灶腺上 皮原位癌变
罗xx
罗xx
徐xx3
徐xx4
大肠癌诊断的金标准

大肠癌诊断的金标准嘿,亲!咱今天就聊聊大肠癌诊断的金标准是啥哈。
我跟你说哦,我有个远房亲戚,前段时间身体不舒服,老是肚子疼,还便血。
一开始他也没当回事,以为是吃坏肚子了。
可是过了好几天,症状也没好转,这才赶紧去医院看。
到了医院,医生就给他做了各种检查。
先是验血、验尿,然后又做了个B 超。
可这一圈检查下来,也没查出个啥具体毛病。
医生就说,可能是肠道的问题,得做个更详细的检查。
这时候,医生就提到了大肠癌诊断的金标准——结肠镜检查。
我那亲戚一听,心里就有点打鼓。
他说:“哎呀,做结肠镜听着就吓人,那不得把个管子插到肚子里啊?”医生就给他解释,说结肠镜检查虽然有点不舒服,但是能最准确地查出肠道有没有问题,特别是有没有大肠癌。
没办法,为了查清楚病因,我那亲戚只好硬着头皮做了结肠镜检查。
做检查的那天,他可紧张了。
进了检查室,医生让他躺在那儿,然后给他打了点麻药。
接着,就把那个结肠镜慢慢地插进他的肛门。
我亲戚说,当时他就感觉肚子里有点胀胀的,还有点疼。
不过还好,医生的技术挺熟练,很快就做完了检查。
检查结果出来,还好不是大肠癌,只是有点肠炎。
我亲戚这才松了一口气。
从这件事儿我就知道了,结肠镜检查虽然有点吓人,但是确实是大肠癌诊断的金标准。
如果有便血、腹痛、大便习惯改变这些症状,最好还是去做个结肠镜检查,这样才能早发现、早治疗。
咱平时也得注意自己的身体,要是有啥不舒服的地方,可不能拖着。
说不定一个小毛病,拖久了就变成大问题了。
嘿嘿,就说到这儿吧,希望大家都能健健康康的。
拜拜!。
诊断肠癌的金标准

诊断肠癌的金标准
目前,诊断肠癌的金标准是组织活检(Tissue Biopsy)并通过病理学检查来确定。
组织活检通常通过内窥镜检查或手术切除肿瘤组织获取,然后送至实验室进行病理学检查。
以下是一些常用的组织活检技术,用于诊断肠癌:
1. 结肠镜活检(Colonoscopy Biopsy):通过结肠镜在结肠或直肠内直接取样。
2. 钳活检(Forceps Biopsy):通过内窥镜引导,使用特殊钳子取样,常用于较小的肿瘤。
3. 切除活检(Excisional Biopsy):通过手术切除整个肿瘤或部分肿瘤,用于大型或深入组织的肿瘤。
4. 针吸活检(Fine Needle Aspiration Biopsy):使用细针抽取肿瘤细胞或液体,常用于肿瘤预测、监测和诊断。
通过对组织样本进行病理学检查,病理学专家会评估肿瘤细胞的形态、细胞特征、组织结构和异常变化等,以确认
是否存在肠癌。
除了组织活检,还可以结合其他检查方法来辅助肠癌的诊断,如:
1. 影像学检查(如CT扫描、MRI和超声检查):用于评估肿瘤的位置、大小、浸润深度和转移情况。
2. 血液检查:包括检测肿瘤标志物,如CEA(癌胚抗原)和CA19-9(糖链抗原19-9),用于辅助诊断和监测治疗反应。
诊断肠癌的完整评估通常需要结合临床病史、体格检查、影像学结果和病理学检查等多种信息。
如果您担心是否患有肠癌,请咨询专业的医生或肿瘤学专家,进行个体化的评估和建议。
结肠癌诊断方法和标准

结肠癌诊断方法和标准
结肠癌是一种常见的恶性肿瘤,早期诊断和治疗对预后非常重要。
结肠癌的诊断方法和标准包括以下几个方面:
1. 病史询问:了解患者的家族史、生活习惯、症状和病史等,
对于早期发现结肠癌具有重要意义。
2. 体格检查:包括腹部触诊、直肠指诊等,可发现结肠癌的直
接体征。
3. 实验室检查:血液检查、肝功能检查、肿瘤标志物检查等有
助于发现结肠癌及其转移。
4. 影像学检查:结肠镜检查、CT、MRI等影像学检查可明确结
肠癌的位置、大小、浸润深度及转移情况。
5. 病理学检查:通过组织学检查可明确诊断结肠癌,并确定其
分期和分级。
结肠癌的诊断标准主要包括以下几个方面:
1. 病理学检查:必须取得病理学证实的诊断。
2. 分期:根据TNM分期系统分期,确定结肠癌的分期,有助于
制定合理的治疗方案。
3. 分级:根据病理学分级,确定结肠癌的恶性程度,有助于预
后的判断。
4. 转移检查:根据影像学检查及肿瘤标志物检查,确定结肠癌
有无转移。
综上所述,结肠癌的诊断方法和标准包括病史询问、体格检查、
实验室检查、影像学检查和病理学检查等,诊断标准主要包括病理学检查、分期、分级和转移检查。
早期发现和诊断结肠癌对于制定合理的治疗方案和提高预后非常重要。
肠癌重点病种临床诊疗方案

江苏省盐城市中医院肿瘤科国家中医药管理局“十一五”重点专科(专病)项目重点病种临床诊疗方案肠癌(2016)一、病名及定义1、中医病名:肠癌2、西医病名:结肠癌(ICD-10编码:C18.902);直肠癌(ICD-10编码:C20xx01)。
二、诊断标准(一)疾病诊断诊断标准:参照中华人民共和国国家卫计委医政管理局撰写的《中国结直肠癌诊疗规范(2015版)》1、病理诊断根据临床症状、体征及影像学检查,经细胞学或组织病理学检查,符合下列之一者可诊断为结直肠癌。
(1)肠镜检查活检阳性。
(2)临床诊断为结直肠癌,结直肠外病变经活检或细胞学检查明确诊断者。
2、分期诊断参照2010年UICC/AJCC制定的诊断标准。
(二)证候诊断1.脾肾阳虚证:腹胀隐痛,久泻不止,大便夹血,血色黯淡,或腹部肿块,面色萎黄,四肢不温,舌质淡胖,苔薄白,脉沉细或沉迟。
2.肝肾阴虚证:腹胀痛,大便形状细扁,或带粘液脓血或便干,腰膝酸软,失眠,口干咽燥,烦躁易怒,头昏耳鸣,口苦,肋胁胀痛,五心烦热,脉细数,舌红少苔。
3.气血两亏证:体瘦腹满、面色苍白、肌肤甲错,食少乏力,神疲乏力,头昏心悸,舌质淡,苔薄白,脉细弱。
4.痰湿内停证:里急后重,大便脓血,腹部阵痛、舌质红或紫暗,苔腻,脉滑。
5.瘀毒内结证:面色黯滞,腹痛固定不移,大便脓血,血色紫暗,口唇黯紫,或舌有瘀斑,或脉涩,或固定痛处。
三、治疗方案(一)辨证选择口服中药汤剂1.脾肾阳虚证治法:温阳健脾。
推荐方药:四神丸或附子理中汤加减。
补骨脂、吴茱萸、肉豆蔻、五味子、人参、白术、干姜、附子、甘草等。
2.肝肾阴虚证治法:滋阴补肝肾。
推荐方药:知柏地黄汤合清肠饮加减。
熟地黄、山茱萸、山药、泽泻、茯苓、丹皮、知母、黄柏、银花、当归、地榆等。
3.气血两亏证治法:益气养血。
推荐方药:八珍汤或归脾汤加减。
当归、川芎、熟地、白芍药、人参、白术、茯苓、甘草等。
4.痰湿内停证治法:化痰利湿。
推荐方药:二陈汤或葛根芩连汤加减。
结肠解剖与大肠癌的临床诊断

21 0 0年 1 月第 1 卷 第 2期 9
C i el ae hn aH at r hC
・
论
著 ・
发性 血 气 胸 的诊 断 标准 目前 国 内 尚无 统 一 意 见 , 一般 认 为伤 后 2天 发 生 者 即 为 迟 发性 血 气 胸 【 以 l 内 占多 数 ,外 伤 性 迟 , 周 发性 血 气 胸 发 生 原 因 主 要有 骨 折 断端 刺 破 肺 组 织 , 腔 压 力 骤 胸
由 于本 病 一 般 病 情
做 出肺 实质损伤 的诊断 , x线平片追踪观察病变方便 、 快捷、 经济 , 为基层医院首选 , 并且能够提供较 多的阳性征象指导临
床 治疗 。
变导致肺挫伤或肺 内血肿 出血 。因此,对有肋骨 骨折 者,虽首
人 意之 处 ,世 界 各 国的 医务人 员正 在研 究 各 种 早 期诊 断 和 辅 助 治 疗 结 肠 癌 的 方 法 。本 文 就 近 来 一 些 早期 诊 断 方 法 和辅 助 治
疗的手段 ,进行客观和有参考价值的评述 。
关键 词 :结 肠 解 剖 大肠 癌 临床 诊 断 文 献 标 识 码 :B 文 章 编 号 :10 - 4 4( 0 O 0 - 0 5 0 0 4 7 8 2 1 ) 1 0 4- 2 中图 分 类 号 : R3 . 753
直肠癌诊疗规范

直肠癌诊疗规范
【诊断标准】
1.临床表现
(1)肠刺激症状排便习惯改变,大便次数增多或便秘。
(2)感染破溃症状大便性状改变,大便带血或粘液血便,脓血便,有大便后不净感,大便变细。
(3)慢性低位肠梗阻症状。
(4)肿物局部侵犯和远处转移症状;直肠内或骶部剧痛,向下腹腰部和下肢放射;尿频尿痛、肝肿大、黄疸等表现。
2.辅助检查
(1)直肠指诊:约90%的直肠癌经仔细的直肠指诊能触及直肠肿块,形状不规则、高低不平、质硬,指套可染脓血。
可发现肿块位置、范围、固定程度。
(2)直肠镜和结肠镜直视肿瘤形态,并可取组织活检确定性质。
(3)X线钡剂灌肠能显示充盈缺损、粘膜破坏、肠腔狭窄,僵硬或局部梗阻等征象。
(4)盆腔CT,直肠腔内超声检查,CEA等对诊断起辅助价值。
【治疗原则】
直肠癌一旦诊断,手术是唯一根治的手段,术前术后可给予放疗、化疗、免疫和中药西药等辅助性治疗。
1.手术治疗
(1)根治性手术:①腹会阴联合切除术,Miles术,适合于距肛门齿状线4cm以内直肠癌;②直肠前切除:Dixon手术,适合于直肠癌下缘距肛门齿状线4cm以上。
(2)如已有远处转移的直肠癌,局部有可能切除应作姑息性切除术加放疗、化疗等综合性治疗。
(3)直肠癌局部侵犯严重与周围组织固定,已不能作局部切除时,可行乙状结肠单腔造瘘术,以解除梗阻。
2.放射治疗直肠癌患者术前、术后可行放射治疗,降低复发率。
3.化学药物治疗预防复发,杀死残存肿瘤细胞。
4.免疫治疗包括肿瘤疫苗的制备,生物修饰剂的应用。
大肠癌中医治疗临床路径(本院)

(一)合用对象第一诊断为结肠癌(ICD-10编码: C18.902)。
行大肠癌切除术后不愿放化疗者或者不能放化疗者,行大肠癌切除术后复发转移者,大肠癌晚期未行手术且不愿放化疗者。
(二)诊断依据1、疾病诊断诊断标准:参照中华人民共和国卫生部医政司编《中国常见恶性肿瘤诊治规范·第五分册·大肠癌2、证候诊断诊断标准:参照参照中华中医药学会提出并发布的《肿瘤中医诊疗指南》,并结合我院特色进行修改,大肠癌临床常见证候:(1)热毒雍滞型、 (2)痰瘀互结型、 (3)脾虚湿盛型、 (4)气血两虚型(三)治疗方案的选择参照中华中医药学会提出并发布的《肿瘤中医诊疗指南》,并结合我院特色进行修改。
1、诊断明确,第一诊断为结肠癌(ICD-10编码: C18.902)。
2、患者符合合用对象并接受中医治疗。
(四)标准住院日为≤15 天。
(五)进入路径标准1、第一诊断为结肠癌(ICD-10编码: C18.902)的患者。
2、患者符合合用对象并接受中医治疗。
3、患者同时具有其他疾病,若在治疗期间无需特殊处理,也不影响第一诊断的临床路径流程实施时,可以进入本路径。
(六)中医证候学观察四诊合参,采集该病种不同证候的主症、次症、舌、脉特点。
注意证候的动态变化。
(七)入院检查项目1、必需的检查项目(1)血常规、尿常规、便常规+隐血(2)肝功能、肾功能、电解质、血糖、血脂、(3)心电图(4)肿瘤标志物(5)胸片,必要时肺部 CT (肺转移患者)(6)腹部 B 超或者腹部 CT2、可选择的检查项目:根据病情需要而定,如免疫功能检测、脑部影像学检查、骨扫描、结肠镜及病理学检查、血型、配血、超声心动图、 PET-CT 等。
(八)治疗方案1、辨证选择口服中药汤剂、中成药(1)热毒雍滞型主症:腹部疼痛阵作,大便次数增多,下脓血和粘便,里急后重,寒热腹胀,舌苔黄腻,脉数。
治则:清热解毒,理气化滞方药:龙葵30g、石见穿30g、舌蛇草30g、半枝莲30g、莪术10g、川楝子10g、木香10g、土茯苓30g、米仁20g、红藤30g、败酱草30g、地榆10g、藤梨根30g、马齿苋30g(2)痰瘀互结型主症:胸闷膈满,面黄虚胖,呕吐痰延,腹胀便溏,腹部可扪及包块,质地坚硬,固定不移,舌边暗紫,或者质紫,或者见瘀斑,脉细涩。
大肠癌

全系膜切除
无瘤技术
直肠肿瘤的切缘
肿瘤是立体的 上切缘距离---临床很少注意 下切缘距离---临床很注意但未统一 肿瘤环行切缘--临床开始注意.很重要
肿瘤切除的下切缘
Handley最早提出肿瘤下切缘需超过5CM 50s Goligher研究肿瘤远端侵犯极少超过2CM William等认为2CM以上即可达到安全切缘标准 日本大肠癌研究会推荐癌远端切缘为2CM 中国大肠癌专业委员会建议癌远端切除为3CM 极少数作者建议下切端1CM即可
直肠指检(约80%被发现, 80%延误诊断) 直肠镜 乙状结肠镜检查、纤维结肠镜
(大小、位置、局部浸润的范围以及肠壁和周 围组织是否已有粘连、活检)
辅助检查
钡灌肠和气钡双重对比灌肠造影 B超、 CT检查
(腔内超声显像是以探查大肠癌外侵和肿瘤 对肠壁的浸潤程度的一种新方法)
癌胚抗原(CEA) (无特异性,估计预后观察疗效和复发)
FuDR治疗大肠癌肝转移
肝动脉灌注 有效率 生存月数 43~62% 13~17 全身用药 0~38% 6.3~16
3组P<0.05,3组P>0.05
FuDR治疗大肠癌肝转移(MSKCC)
肝动脉灌注 CEA 中位生存 60% 17月 全身用药 25% 12月
有效率
52%
30%
结肠癌表现
大便习惯改变及大便性状改变为最 早期症状 腹痛 腹部肿块 肠梗阻 慢性消耗症状
组织学分级
静脉侵犯 肿瘤的组织学类型 切缘(浸润)
影响预后的因素?
远侧肠壁内播散 树突状细胞计数 CEA 手术技能 社会经济状况 穿孔 梗阻 受检淋巴结数目
等位基因: CCND1 870A BRCA1 LOH
大肠癌病理诊断标准

大肠癌病理诊断标准
大肠癌是世界上最常见的恶性肿瘤之一,是指大肠内出现的肿瘤
细胞所导致的恶性疾病,而大肠癌病理诊断也是诊断大肠癌是否存在
的重要方式。
根据美国国家癌症研究所,大肠癌病理诊断的标准包括
以下几点:
第一,病理学诊断,这是通过收集和检查病人的组织样本来诊断
大肠癌所必需的。
此项包括病理检查,所涉及到对大肠内病变组织的
活检,采用显微镜进行检查诊断,基础检查可以得知病变的细胞类型,层次及分布情况,还可以检查病变的免疫组织化学镜检,以细致分析
准确诊断病灶的细胞类型;微血管染色诊断可以检查病灶内的微血管
形态和出血状况;电镜检查可以进一步分析细胞形态和细胞细胞器结构。
第二是病毒学检测,包括DNA检测和PCR技术检测;通过检测检
测是否存在大肠癌常见致病病毒,如人氨基聚糖病毒16型和18型,
以及其他病毒等。
第三是影像学检测,主要是使用CT、MR、内镜等诊断大肠癌,其中CT可以确定病变的位置、大小、形态及周围的脏器损害情况,结果
代表大肠癌的初步状况;MR可以确定大肠癌的层次和全身转移情况;
内镜检查可以确定恶性肿瘤及邻近淋巴结的转移,可作出组织学诊断。
最后,还有免疫表型学检测,主要是检测乳头状瘤相关抗原、肝
素原和淋巴结局外表型检测,能够揭示病变的细胞呈现不同的抗原表型,预测肿瘤的恶性变化。
总之,病理学诊断、微生物学检测、影像学检测以及免疫表型学
检测是诊断大肠癌的重要三类技术,综合这些技术的结果可以准确诊
断大肠癌是否存在。
这种诊断方法也可以用来预测大肠癌的恶性变化。
此外,医生还需了解患者的家族史,以便确定大肠癌感染的风险,帮
助患者选择正确的治疗路径。
【肠道疾病常识】大肠癌2

大肠癌的多中心生长大肠癌绝大部分为单个,少数病例同时或先后有1个以上的癌肿发生,其多发倾向仅次于皮肤和乳腺。
癌数目可达2~5个之多,多中心癌的绝大多数(82%)为2个癌灶。
多中心癌的诊断标准是:①癌灶分散,有正常肠壁间隔,有人报道相距6~10cm的有35%,相距2cm 以内的有16%;②相距较近的癌必须是除外粘膜下播散转移及术手复发者。
异时性多发癌,相距时间多在2~6年之间,但亦可有发生在20年以后的病例,必须与前次手术复发相区别。
编辑本段青年人大肠癌的特点1.早期诊断率很低。
在确诊的青年人大肠癌中,已经在中晚期的患者占了50%~80%,而20岁以下的患者,一旦确诊,几乎全部是中晚期。
2.恶性程度高。
分化越差的癌症恶性程度越高。
而在确诊的青年人大肠癌中,分化最差的黏液腺癌占了50%~60%,这一数据是老年患者的3~6倍;年龄小于20岁的患者,黏液腺癌占了80%~90%。
3.疼痛症状突出,易出血。
由于就诊时患者多属晚期,容易发生急性肠梗阻,所以约40%左右的患者是以腹痛为第一表现的。
至于出血,大多不会引起患者的重视,会当作痔疮治疗很长一段时间,造成病情的延误。
4.女性肠癌患者,发生卵巢转移的比例高。
有一项数据显示,在确诊的女性青年大肠癌中,卵巢转移率高达12%,而且有1/3患者是以卵巢肿瘤来院就诊的。
5.确诊时间长。
一般青年人大肠癌患者从有不适症状到经检查被确诊,整个时间约为5~10个月,直接导致了病情的延误。
6.误诊率高。
一般青年人大肠癌的误诊率高达78.5%。
其中有很多原因,如医生满足于已发现的良性疾病,而未做进一步检查;只注重症状,缺乏对病史的细致了解和全面分析;过分考虑年龄因素,缺乏对青年人大肠癌的认识和应有的警惕等等。
更容易获得大肠癌的人群1)年龄:随着年龄的增加,各种致病因素对大肠黏膜刺激的时间也随之增长,大多数患者在50岁以后发病;2)家族史:如果某人的一级家属,比如说父母,得过结直肠癌的,他在一生中患此病危险性比普通人群要高8倍。
肠癌中医临床路径2013

肠癌中医临床路径2013路径说明:本路径适合于西医诊断为第一诊断为大肠癌(结肠癌C18.902、直肠癌C20 01)的患者。
一、肺癌中医临床路径标准住院流程(一)适用对象第一诊断为大肠癌(结肠癌C18.902、直肠癌C20 01)。
(二)诊断依据1.疾病诊断1.国际标准参照2009年NCCN(V.3)结肠癌、直肠癌TNM分期。
2.国内标准参照2004年中华医学会编著《临床诊疗指南肿瘤分册》制定。
(三)治疗方案的选择1.诊断明确,第一诊断为大肠癌2.患者适合并接受中医治疗。
(四)标准住院日为≤20天。
(五)进入路径标准1.第一诊断必须符合一诊断为大肠癌(结肠癌C18.902、直肠癌C20 01)的患者。
2.患者同时具有其他疾病,若在治疗期间无需特殊处理,也不影响第一诊断的临床路径流程实施时,可以进入本路径。
(六)中医证候学观察四诊合参,收集该病种不同证候的主症、次症、舌、脉特点。
注意证候的动态变化。
(七)入院检查项目1.必需的检查项目(1)血常规、尿常规、便常规(2)肝功能、肾功能、电解质、血糖、血脂(3)心电图(4)肿瘤标志物2.可选择的检查项目:根据病情需要而定,如胸、腹部影像学检查,肠镜镜及病理学检查免疫功能检测、脑部影像学检查、骨扫描等。
(八)治疗方案1.辨证用药①湿热蕴结型治法:清热利湿,清肠散结。
方药:白头翁汤加减。
②气滞血瘀型治法:行气活血,消瘤散结。
方药:桃红四物汤加减。
③脾肾阳虚型治法:温补脾肾,益气固涩。
方药:附子理中丸合四神丸加减。
④气血两虚型治法:益气养血方药:八珍汤加减。
⑤脾气亏虚型治法:健脾益气方药:四君子汤加减。
⑥肝肾阴虚型治法:滋肾养肝方药:六味地黄丸加减。
2.中成药临床使用中药注射液及口服中成药,应当在中医辨证论治的核心理论指导下,结合辨病,根据中药注射液及中成药的药物性能(寒热温凉),针对病性的寒热虚实合理选用,方能发挥中药注射液及中成药的真实疗效。
(1)扶正类中药注射液参芪扶正注射液、生脉注射液、参麦注射液、参附注射液、人参多糖注射液等。
大肠癌诊治规范(权威)
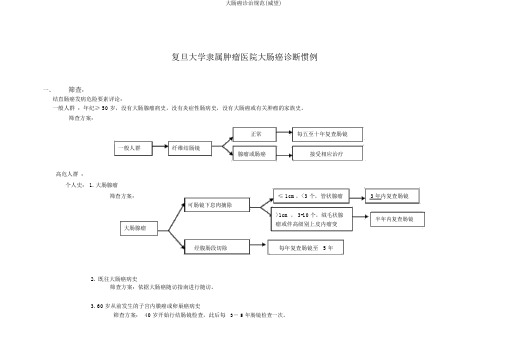
复旦大学隶属肿瘤医院大肠癌诊断惯例一、筛查:结直肠癌发病危险要素评论:一般人群:年纪≥ 50 岁,没有大肠腺瘤病史,没有炎症性肠病史,没有大肠癌或有关肿瘤的家族史。
筛查方案:正常每五至十年复查肠镜一般人群纤维结肠镜腺瘤或肠癌接受相应治疗高危人群:个人史: 1. 大肠腺瘤筛查方案:≤ 1cm,<3 个,管状腺瘤可肠镜下息肉摘除>1cm , 3-10 个,绒毛状腺大肠腺瘤瘤或伴高级别上皮内瘤变经腹肠段切除每年复查肠镜至 5 年2.既往大肠癌病史筛查方案:依据大肠癌随访指南进行随访。
3.60 岁从前发生的子宫内膜癌或卵巢癌病史筛查方案: 40 岁开始行结肠镜检查,此后每3- 5 年肠镜检查一次。
3年内复查肠镜半年内复查肠镜4.炎症性肠病筛查方案:症状初次发生8- 10 年后每年行结肠镜检查,并于可疑处多取活检,必需时联合钡灌肠检查。
家族史:一个或以上一级家属患有大肠癌,两个或以上二级家属患有大肠癌家族齐集性结直肠癌筛查方案:第一进行详尽的家族史采集,清除家族性大肠癌综合症后,40 岁开始或许在最早发生大肠癌的成员年纪的前 10 年行结肠镜检查,此后每 3- 5 年行肠镜检查一次。
二、术前检查和办理三、术后病理报告包含的内容:大肠癌病理报告标本名称:;肿瘤部位:;切除标本长度:cm;瘤距上切端距离:cm;肿瘤距距离: cm;下切端齿状线;大概种类:初期癌:扁平型息肉隆起型扁平隆起型扁平隆起溃疡型中后期癌:隆起型溃疡型浸润型胶样型肿瘤大小:×浆膜入侵面积:组织学种类( 2000 年×WHO×cm分类):cm (长径×横径×纵径(长径×横径 cm);cm);;上皮性肿瘤腺瘤管状腺瘤( ICD-O 编码8211/0)绒毛状腺瘤(ICD-O 编码8261/0)管状绒毛状腺瘤(ICD-O 编码8263/0)锯齿状腺瘤(ICD-O 编码8213/0)上皮内瘤形成初级别腺上皮内瘤形成高级别腺上皮内瘤形成癌腺癌( ICD-O 编码 8140/3 )粘液腺癌( ICD-O 编码8480/3)印戒细胞癌(ICD-O 编码8490/3)鳞状细胞癌(ICD-O 编码8070/3)腺鳞癌( ICD-O 编码8560/3)髓样癌( ICD-O 编码8510/3)未分化癌( ICD-O 编码8020/3)内分泌肿瘤类癌(分化优秀的内分泌肿瘤)( ICD-O 编码8040/3)EC-细胞、产生血清素的肿瘤(ICD-O 编码8241/3)L- 细胞、产生高血糖素样多肽和PP/PYY 的肿瘤小细胞癌( ICD-O 编码8041/3)大细胞神经内分泌癌混淆性类癌 -腺癌( ICD-O 编码8244/3)间叶性肿瘤胃肠道间质瘤(ICD-O 编码8936/1 或 3)神经瘤( ICD-O 编码9570/0)光滑肌瘤( ICD-O 编码8890/0)光滑肌瘤子(ICD-O 编码8890/3)脂肪瘤( ICD-O 编码8850/0)卡波西瘤子(ICD-O 编码9140/3)恶性淋巴瘤结外 MALT 型(黏膜有关型)边沿区 B 细胞淋巴瘤( ICD-O 编码9699/3)套细胞淋巴瘤(ICD-O 编码9673/3)洋溢大 B 细胞淋巴瘤( ICD-O 编码9680/3)Burkitt 淋巴瘤( ICD-O 编码9687/3)Burkitt 样淋巴瘤 /非典型性Burkitt 淋巴瘤( ICD-O 编码9687/3)其余肿瘤和继发性肿瘤恶性黑色素瘤(ICD-O 编码8720/3)息肉增生性息肉(化生性)Peutz-Jegers息肉幼年性息肉浸润深度:;限于黏膜内限于黏膜及黏膜基层浸润至浅肌层浸润至深肌层浸润肠壁全层浸润至浆膜层浸润肠壁全层至浆膜外纤维脂肪组织浸润肠壁全层至肠壁外纤维脂肪组织分化程度:;高分化中分化低分化未分化高-中分化中-低分化入侵周边器官:;(-)血管:;淋巴管:;神经入侵:;(+)(+)(+)(-)(-)(-)标本上切缘:;标本下切缘:;(+)(+)(-)(-)另奉上切缘:;另送下切缘:;(+)(+)(-)(-)淋奉承转移状况:肿瘤近端淋奉承:肿瘤四周淋奉承:;肿瘤远端淋奉承:;血管根部淋奉承:;;另送淋奉承:总数:转移数/ Dukes 分类:;送检数;A(癌肿限于黏膜或黏膜下)B1 (癌肿浸润至肌层)B2 (癌肿浸润至浆膜或穿透浆膜)C(转移至地区淋奉承)D(远处转移)另送四、治疗:(一)、结肠腺瘤的治疗:(二)、原发性结肠癌的治疗1.手术治疗:适应征:1.右半结肠切除术:标准右半结肠切除:盲肠癌、升结肠癌扩大右半结肠切除:肝曲癌、横结肠近肝区癌2.横结肠癌根治术:横结肠癌中分的肿瘤3.左半结肠切除术:结肠脾区和降结肠癌4.乙结肠癌根治术:乙结肠癌手术应当切除的范围1.右半结肠切除:标准右半结肠切除:肠管切除至横结肠中份或横结肠偏肝曲1/3 处;血管打扫切除至结肠中动脉右支根部;大网膜切除右边2/3。
肠癌分级标准

肠癌分级标准全文共四篇示例,供读者参考第一篇示例:肠癌是一种常见的恶性肿瘤,发病率较高,给患者和家人带来了极大的痛苦和困扰。
肠癌的预后与其分期密切相关,因此对肠癌进行准确的分级十分重要。
根据肿瘤的大小、深度侵犯、涉及的淋巴结数量和是否转移等因素,肠癌分为不同的分期,不同的分期对患者的治疗和预后都有着重要的指导意义。
一、肠癌的分期标准肠癌的分期标准通常采用国际通用的TNM分期系统。
TNM分期系统主要根据肿瘤的大小、是否侵入深度、转移至周围组织的情况以及淋巴结和远处器官是否受累,将肠癌分为不同的阶段。
各个阶段的治疗方案和预后也会有所不同。
1. T分期:T分期主要是根据肿瘤的大小和深度来判断。
T1期表示肿瘤仅侵犯了黏膜层或肌层,T2期表示肿瘤扩展到肌层,T3期表示肿瘤扩展到浆膜层,T4期表示肿瘤侵犯了邻近的器官或结构。
2. N分期:N分期主要是根据淋巴结的受累情况来判断。
N0期表示未发现淋巴结转移,N1期表示1-3个淋巴结受累,N2期表示4个或以上的淋巴结受累。
3. M分期:M分期主要是根据远处器官的转移情况来判断。
M0期表示无远处器官转移,M1期表示有远端器官转移。
根据以上三个分期,可以将肠癌分为I期、II期、III期和IV期,分别代表早期、中期、晚期和转移期。
二、肠癌分级的意义肠癌的分级对于患者的治疗和预后都有着重要的指导意义。
不同分级的肠癌需要采用不同的治疗方案,有助于提高治疗效果和生存率。
1. I期肠癌:I期肠癌通常是早期发现,且尚未扩散到其他部位,治疗效果较好。
手术切除是主要的治疗方式,通常患者的预后较好。
2. II期肠癌:II期肠癌通常已经扩散到邻近的淋巴结,但尚未转移到远端器官。
治疗一般包括手术切除、化疗等综合治疗,预后相对较好。
4. IV期肠癌:IV期肠癌已经转移到远处器官,治疗难度和效果都较差。
治疗重点是减缓病情的发展,改善患者的生存质量。
三、结语肠癌分级标准是肠癌治疗和预后评估的重要依据,对于指导临床治疗和提高患者的生存率都具有重要意义。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
大肠癌的诊断标准有哪些?才永秀主任说:大肠癌是一种常见的病变,发病的几率在不断的上升,严重的危害着人类的健康.但是人们对疾病的了解并不是很多,这也是导致病情恶化的主要因素.
疾病的三种诊断措施
一、X线钡剂灌肠
疾病的诊断一般是进行气钡双重造影,会发现肠腔狭窄、充盈缺损、黏膜皱襞损伤等现象,并且能够明确肿瘤的部位及范围,一般是适用于结肠镜检查有困难的患者.
二、结肠镜检查
这样可以直接的观察到肠壁、肠腔的改变,并且能够确定肿瘤所在的位置、形状及浸润的范围,同时可以取活组织进行病理学检查,具有很高的诊断价值.
三、粪便隐血试验
这种方法比较简单,不会产生痛苦,只需要提供大便即可.这项检查可以作为大肠癌筛查或早期诊断的依据,缺点是诊断的特异性并不是很高.
上述为您介绍了大肠癌的诊断标准,可以通过以上的这三种方法为疾病做出进一步的诊断,这样就可以及时的发现疾病,并采取有效的治疗措施,控制病情的恶化.对于疾病的诊断,这是一项重要的工作,因此我们一定要了解一些诊断的常识.。
