脑梗死分型完整版教案资料
脑梗死分型分期治疗课件

02
亚急性期:发病 后24小时至2周, 症状有所缓解, 治疗效果较好
04
恢复期:发病 后3个月至1年, 症状逐渐消失, 治疗效果较好
2
脑梗死的分型治疗
急性期治疗
溶栓治疗:使用溶栓药物,如阿替普酶、尿激酶 等,溶解血栓,恢复血流
抗凝治疗:使用抗凝药物,如肝素、华法林等, 防止血栓形成和扩大
降压治疗:使用降压药物,如硝苯地平、卡托普 利等,降低血压,减轻脑水肿
脑梗死分型分期治疗课件
演讲人
目录
01. 脑梗死的概述 02. 脑梗死的分型治疗 03. 脑梗死的预防 04. 脑梗死的康复治疗
1
脑梗死的概述
脑梗死的定义
01
脑梗死是一种常见的脑血管疾 病,又称缺血性中风
02
主要表现为脑部供血不足,导 致脑组织缺血、缺氧、坏死
03
常见病因包括高血压、糖尿病、 高血脂、吸烟、饮酒等
02
评估方法:量表评估、临床观察、患者自评等
03
评估时间:治疗开始后定期评估,治疗结束后进行最终评估
04
评估结果:根据评估结果调整治疗方案,提高康复效果
谢谢
慢性期治疗
01
药物治疗:使用抗血小板药物、抗凝药物、降压药物等
02
康复治疗:进行肢体功能训练、语言训练等
03
生活方式调整:戒烟限酒、合理饮食、适当运动等
04
心理治疗:进行心理疏导,减轻心理压力,保持良好心态。
3
脑梗死的预防
生活方式调整
健康饮食:多 吃蔬菜水果, 少吃油腻食物
01
戒烟限酒:戒烟 有助于降低脑梗 死的风险,适量 饮酒对身体有益
年龄制定
4
脑梗死的康复治疗
脑梗死的诊断分型课件

针对认知障碍、记忆力减退等症状,进行认知康复训练,提高患者 的认知能力。
患者教育
疾病知识普及
01
向患者及家属普及脑梗死的相关知识,包括病因、症状、治疗
及预防等。
用药指导
02
指导患者正确使用药物,包括抗血小板聚集药物、降脂药物等。
心理支持
03
关注患者的心理健康,提供心理支持和辅导,帮助患者树立战
胜疾病的信心。
THANKS FOR WATCHING
感谢您的观看
心源性栓塞型
由于动脉粥样硬化斑块形成,导致血管狭 窄或闭塞,引起脑组织缺血坏死。
由于心脏疾病如房颤、心肌梗死等导致心 脏内形成血栓,血栓随血液循环进入脑部 ,阻塞血管引起脑组织缺血坏死。
腔隙性梗死型
其他病因型
由于高血压、糖尿病等慢性疾病导致脑内 小动脉玻璃样变或纤维素样坏死,引起脑 组织缺血坏死。
包括动脉炎、烟雾病、血管畸形等少见病 因引起的脑梗死。
脑梗死的病因
主要病因
动脉粥样硬化是脑梗死最常见的病因 ,高血压、糖尿病、高血脂等也是重 要危险因素。
其他病因
心房颤动或心脏瓣膜病等心脏疾病, 以及动脉炎、烟雾病等血管病变也可 能导致脑梗死。
脑梗死的临床表现
症状
脑梗死的症状因梗死部位和大小而异, 常见症状包括偏瘫、偏身感觉障碍、 失语、共济失调等。
手术治疗
机械取栓
通过手术将血栓从脑部取 出,恢复脑部血流。适用 于大血管闭塞导致的脑梗 死。
血管成形术
通过球囊扩张或支架植入, 使狭窄或闭塞的血管再通。 适用于颅内动脉狭窄或闭 塞的患者。
去骨瓣减压术
通过去除部分颅骨,减轻 颅内压,缓解脑疝等危急 症状。适用于大面积脑梗 死或颅内压增高的患者。
脑梗死教案

教学内容:脑梗死病人的护理教学目的:了解脑梗死疾病,了解脑梗死护理评估,护理诊断,掌握脑梗死的护理措施教学方法:多媒体直观教学运用神经基础学结合临床病例联系实际启发或提问结合教学教学重点:脑梗死分为1脑血栓形成2脑栓塞。
掌握这两个病的概念,发病机制临床表现。
了解疾病的诊断及鉴别,了解疾病的预防措施。
掌握脑梗死的护理评估,诊断。
熟练掌握脑梗死的护理措施。
了解护理评价。
教学难点:掌握脑梗死每个发病阶段的侧重点的护理措施脑梗死概念:脑梗死主要是由于供应脑部血液的动脉出现粥样硬化和血栓形成,使管腔狭窄甚至闭塞,导致局灶性脑供血不足而发病;也有因异常物体(固体、液体、气体)沿血液循环进入脑动脉或供应脑血液循环的颈部动脉,造成血流阻断或血流量骤减而产生相应支配区域脑组织软化坏死者。
前者称为动脉硬化性血栓形成性脑梗死,占本病的40%~60%,后者称为脑栓塞占本病的15%~20%。
此外,尚有一种腔隙性脑梗死,系高血压小动脉硬化引起的脑部动脉深穿支闭塞形成的微梗死,也有人认为少数病例可由动脉粥样硬化斑块脱落崩解导致的微栓塞引起,由于CT和MRI的普及应用,有人统计其发病率相当高,约占脑梗死的20%~30%。
脑梗死是脑血管病中最常见者,约占75%,病死率平均10%~15 %,致残率极高,且极易复发,复发性中风的死亡率大幅度增加。
该病属中医学卒中、中风、类中风、偏枯、半身不遂等范畴。
1脑血栓形成脑血栓形成是指在颅内外供应脑部的动脉血管壁发生病理性改变的基础上,在血流缓慢、血液成分改变或血粘度增加等情况下形成血栓,致使血管闭塞而言。
发病机制各种病因导致的脑动脉主干或皮质支动脉粥样硬化,进而导致血管内膜增厚管腔狭窄闭塞和血栓形成,脑组织局部供血动脉血流突然减少或停止造成该血管供血区的脑组织缺血缺氧其结果是脑组织坏死、软化,脑血栓并伴有相应部位的临床症状和体征如偏瘫失语等。
脑梗死发生率颈内动脉系统约占4/5椎-基底动脉系统约为1/5闭塞的血管依次为颈内动脉大脑中动脉大脑后动脉、大脑前动脉及椎-基底动脉等。
脑梗死教案模板范文

教学目标:1. 让学生了解脑梗死的基本概念、病因、分类及临床表现。
2. 掌握脑梗死的诊断标准和治疗方法。
3. 培养学生运用所学知识分析、解决实际问题的能力。
教学重点:1. 脑梗死的基本概念、病因及分类。
2. 脑梗死的诊断标准和治疗方法。
教学难点:1. 脑梗死的临床表现及其鉴别诊断。
2. 脑梗死的个体化治疗方案。
教学时间:2课时教学过程:一、导入新课1. 提问:什么是脑梗死?它有哪些危害?2. 学生回答,教师总结并引入新课。
二、新课讲授1. 脑梗死的基本概念- 脑梗死是指脑部血液循环障碍,导致脑组织缺血、缺氧性坏死,出现相应神经功能缺损的一种疾病。
2. 脑梗死的病因- 动脉粥样硬化:最常见的病因,多见于中老年人。
- 心源性栓塞:如房颤、瓣膜病等。
- 其他原因:如高血压、糖尿病、高血脂等。
3. 脑梗死的分类- 脑血栓形成- 脑栓塞- 腔隙性脑梗死- 多发性脑梗死4. 脑梗死的临床表现- 局灶性神经功能缺失:如偏瘫、失语、偏身感觉障碍等。
- 神经系统症状:如头痛、恶心、呕吐等。
5. 脑梗死的诊断标准- 急性起病- 局灶性神经功能缺失- 影像学检查:CT或MRI证实脑梗死6. 脑梗死的治疗方法- 抗血小板聚集治疗:如阿司匹林、氯吡格雷等。
- 抗凝治疗:如华法林、肝素等。
- 血管内介入治疗:如溶栓、取栓等。
- 个体化治疗方案:根据患者病情及并发症制定。
三、课堂练习1. 学生分组讨论:如何鉴别脑梗死的临床表现?2. 教师总结并点评。
四、课堂小结1. 教师总结本节课的重点内容。
2. 学生提问,教师解答。
五、课后作业1. 查阅资料,了解脑梗死的预防措施。
2. 撰写一篇关于脑梗死的健康教育文章。
教学反思:1. 本节课通过讲解、讨论等方式,让学生掌握了脑梗死的基本概念、病因、分类、临床表现、诊断标准和治疗方法。
2. 在课堂练习环节,引导学生运用所学知识分析、解决实际问题,提高学生的综合素质。
3. 课后作业有助于巩固所学知识,培养学生的自主学习能力。
医院脑梗死的诊断分型培训课件

全前循环梗死的病因多为心源性脑栓塞或动脉血栓
性脑梗死。
医院脑梗死的诊断分型
4
2 、部分前循环梗死型-PACI
有以上3联征的两个,或只有高级神经活动障 碍,或感觉运动缺损较TACI局限。提示大脑 中动脉远端主干、各级分支或大脑前动脉及 分支闭塞引起的中、小梗死。但也可能是大 脑中动脉近端主干闭塞,而从同侧大脑前后 动脉经大脑表面的侧支循环代偿完全,故只 引起基底节梗死,而没有大脑中动脉皮层支 供血区梗死。
种方法侧重于从病因学角度对缺血性脑卒中进行分 型研究,已逐步成为一种公认的有效分型方法。
最早的TOAST分型法首次将缺血性脑卒中分为5个亚
型,即心源性脑栓塞、大动脉粥样硬化性血栓形成、
小动脉脑卒中(腔隙性梗死)、其他原因引发的缺血性
脑卒中、原因不明的缺血性脑卒中。
医院脑梗死的诊断分型
8
(1) 大动脉粥样硬化性卒中(LAA)
医院脑梗死的诊断分型
13
2、 改良TOAST分型
为减少原因不明型缺血性脑卒中在TOAST分 型中的比例,2001年Hajat等又提出了改良 TOAST分型:
①颅外大动脉粥样硬化型; ②颅内大动脉粥样硬化型; ③高危险度心源性栓塞; ④中危险度心源性栓塞; ⑤小血管病变; ⑥其他原因型; ⑦多种可能因素型; ⑧未定型。
医院脑梗死的诊断分型
5
3、 后循环梗死型-POCI
后循环梗死表现为各种程度的椎基动脉综合征: ①同侧脑神经瘫痪及对侧感觉运动障碍(交叉); ②双侧感觉、运动障碍; ③双眼协同活动及小脑功能障碍。 为椎-基动脉及分支闭塞引起的大小不等的脑干、
小脑梗死。
医院脑梗死的诊断分型
6
4、 腔隙性梗死型-LACI
脑梗死CISS分型ppt课件

性
孤立梗死灶类型);
➢ 不存在与急性梗死灶相对应或能解释病灶分布的颅内外大动脉粥样硬 化性狭窄或闭塞
脑梗死CISS分型
MCA主干闭塞 AF 心源性栓塞
脑梗死CISS分型
心脏粘液瘤(心源性)
脑梗死CISS分型
缺血性卒中的病因
• 与临床症状相吻合的 穿支动脉区急性孤立 梗死灶;直径小于 15mm
• 有至少一个以上卒中 危险因素;
与梗死相应的动脉 粥样硬化性>50%狭窄 或<50%但易损斑块证据
非粥样硬化
无粥样硬化证据 但与梗死相应动脉
狭窄>50%
穿支孤立梗死
基底节区 桥脑 (腔梗样梗死)
非穿支孤立梗死
发生在一条动脉供血区内的: •皮层梗死 •流域性梗死 •分水岭梗死 脑梗死CISS分型
动脉夹层 烟雾病 动脉炎 纤维肌营养不良 其他
• 有至少一个以上卒 中危险因素或有至 少1个以上的系统 性动脉粥样硬化证 据
脑梗死CISS分型
大动脉粥样硬化
肯定
同时符合以下条件:
非穿支动脉供血区孤立梗死灶的任一急性梗死灶 类型
不合并心源性栓塞证据 并排除了其他肯定的病因
脑梗死CISS分型
缺血性卒中的病因
• 大面积脑梗死或多发梗死, 符合栓塞病灶特点
肯定 很可能 可能
粥样硬化
肯定
很可能 可能
肯定
脑梗死CISS分型
很可能
可能
原因不明
无确定病因 难分类病因
缺血性卒中的诊断
脑梗死CISS分型
缺血性卒中的病因
脑梗死CISS分型
缺血性卒中的病因
• 与梗死病灶相对应 的颅内或颅外动脉 闭塞或狭窄(≥50% 或<50%但有易损 斑块证据)
脑梗死的OCSP分型PPT课件

感谢您的观看!
第6页/共6页
环 MCA主干远端,各级分支
第3页/共6页
• 后循环梗死(POCI) 1、交叉性瘫及对侧感觉障碍 2、双侧运动感觉障碍 3、双眼协同活动障碍及小脑功能障碍,长束征或视野缺损 4、受累血பைடு நூலகம்:椎基底动脉及分支
第4页/共6页
• 腔隙性脑梗死(LACI) 表现为腔隙综合征 1、纯运动性轻偏瘫 2、纯感觉性卒中 3、感觉运动性卒中 4、共济失调性轻偏瘫 5、构音障碍-手笨拙综合征 6、腔隙状态 7、穿通支闭塞
脑梗死的OCSP分型
第1页/共6页
• 完全前循环梗死(TACI) 1、完全大脑中动脉综合征(三偏征):偏瘫、同向偏盲、偏身感觉障碍 2、高级神经活动障碍(意识障碍、失语、失算、定向力障碍等) 3、多数为MCA主干近端阻塞,少数为颈内动脉虹吸段阻塞,导致大面积脑梗死
第2页/共6页
• 部分前循环梗死(PACI) 1、有三偏征的两个,或只有高级神经活动障碍或感觉缺损,较 TACI局限 2、受累血管:MCA主干近端,但侧枝良好循
脑梗塞的分型分期治疗ppt课件教学教程
5. 多发性梗塞:按轻重情况,分别采用小或中梗塞 的治疗方案。
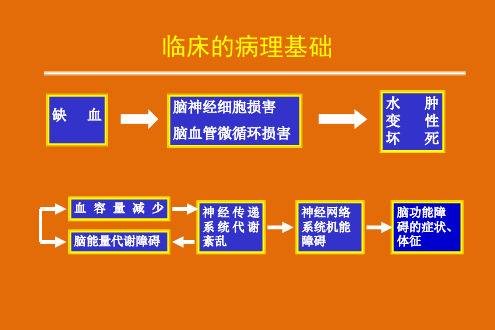
● 脑梗塞的分期:缺血性脑损
害的病理生理及生化改变呈 一个动态发展过程,典型的 脑梗塞在临床上基本可分几 个阶段,即急性期(1个月), 恢复期(2~6个月),后遗症 期(6个月后)
分期治疗
典型的脑梗塞,主 要是大、中梗塞(TACI、 部 分 的 POCI 及 PACI ) 在临床上可按病程分为 三期。
▲ 其他原因
▲ 未能确定病因
脑梗塞有多种分型方法,其中较
多分为动脉血栓性脑梗塞、心源性脑 梗塞、腔隙性脑梗塞等。在临床上最 实用的是急性期确定梗塞部位及大小 的分型,然而在早期,尤其是在3~6 小时的复流时间窗内,常规CT和MRI 不易显示梗塞灶及确定范围。
目 前 正 研 究 用 MRA 或 DWI / PWI-MR、DSA、SPECT及TCD等 检查来协助确定,但由于设备、技 术、人力、经济等条件限制,这些 方法难以推广应用。从临床实际出 发 , 我 们 建 议 采 用 OSCP 分 型 和 结 构性影像CT分型。
主要影响因素:缺血速度、耐受性
病理生理
能量代谢衰竭 钙超载 兴奋性氨基酸及NO毒性 自由基损伤 酶障碍
阶段性、相互关系、平衡调节
主次转换、相互影响
缺血性损害 闭
塞
再通
复常
复流
再灌流损伤
主次转换、相互影响
水
占位效应
颅
缺
肿
内
坏
高
死
影响CSF循环
压
血
主次转换、相互影响
水
细胞
肿
内
细胞 外
阶段性、相关性、各环节的主要作用因素
培训学习资料-脑梗死分型_2022年学习资料

三、CT分型-47593-+80.0-2.08121-+0.05-R-E-福:制-24928:9-Kpre s/SX P-FC2-ORG/-FIRST HOSPITAL OF SUMS-大梗塞-中梗塞
三、CT分型-小梗塞-腔隙性梗塞
三、CT分型-TI20明0m1A9O-2A-2Y2 b99q2iH-3UY-I0-OMAW-388:x3X0阳M-3:92-02.c2o-S00S 2s mt-∂:d-8I2-I.I:0-o0.287010-+ 2-OSI V-00S Ax-besH-00.01-0.er 2-多发性梗塞
病因不明-·未发现能解释本次缺血性卒中的病因。分以下三-种情况:-一多病因:发现两种以上病因,但难以确定哪 种与该-次卒中有关-一无确定病因:未发现确定的病因,或有回疑病因但证-据不够强,除非再做更深入的检查。-一 查欠缺:常规血营影像或心脏检查都未能完成,难-以确定病因。-22
大动脉粥样更化所致脑梗死的发病机制-LMCA-77-RTICA-1、斑块或血栓堵塞穿支或分支动脉-颅内有发 穿支的大动脉-RECA-2、斑块或血栓脱落(动脉-动脉栓塞)-阳CA-3、血流灌注下降+斑块或血栓脱落-R CA-栓子清除下降-23
心源性卒中-·1、急性多发梗死灶,特别是累及双侧前循环或前-后循环共存的在时间上很接近的包括皮层在内的梗灶;2、无相应颅内外大动脉粥样硬化证据;3、-不存在能引起急性多发梗死灶的其他原因,如血管-炎、凝血系统疾 、肿瘤性栓塞等;4、有心源性-卒中证据;5、如果排除了主动脉弓粥样硬化,为-肯定的心源性,如果不能排除,则 虑为可能的心-18
穿支动脉疾病-由于穿支动脉口粥样硬化或小动脉纤维玻璃样变所导致的-急性穿支动脉区孤立梗死灶称为穿支动脉疾病 -·1、与临床症状相吻合的发生在穿支动脉区的急性孤立梗-死灶,不考虑梗死灶大小:-·2、载体动脉无粥样硬化 块HR-MRI或任何程度狭窄-的证据,或期近端相应颅内大动脉无易损斑块或粥样硬化-性狭窄》50%。载体动脉 行HR-MRI检查,即未能排除狭-窄〈50%的粥样硬化斑块,也归到此类;-·3、排除了其他原因。-19
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
一根据缺血时间分型
(1)短暂性脑缺血发作(transient ischemic at—tack,TIA):症状、体
征持续时间<24h。
(2)可逆性缺血性神经功能损害(reversible ischemic
neurologicaldeficit,RIND):症状、体征持续>24h,<3周。
(3)小卒中(minor stroke):症状、体征持续<1周。
(4)大卒中(major stroke):症状、体征持续>1周。
根据缺血时间分型的
方法始于CT问世之前,曾广泛应用于临床,由于此方法需在患者发病后数周方能完成分型,对发病几小时内的早期患者无诊断价值,故有其局限性;同时小卒中与大卒中分型的临床意义也不十分明确。
二、根据影像学改变分型
(1)梗死灶面积<1.5 cm 为腔隙性梗死(1acunarinfarcts,LACI)。
(2)梗死灶面积1.5~3 cm 为小梗死。
(3)梗死灶面积>3 cm 为大梗死。
(4)CT检查未见相应的低密度改变者为阴性。
在多数情况下,患者发病数
天后其CT检查才能清楚地显示出病灶范围,故对超早期患者进行准确的影像学分型较为困难。
三、根椐病因分型
TOAST分型。
(一)大动脉粥样硬化型(1arge.artery atheroscle.rosis) 具有颅
内、颅外大动脉或其皮质分支因粥样硬化所致的明显狭窄(>50%),或有血管堵塞的临床表现或影像学表现。
(1)临床表现:包括如失语、忽视、意识改变及运动障碍等皮质损害,或脑干、小脑损害体征;
间歇性跛行、同一血管支配区域的TIA、颈部血管杂音或搏动减弱等病史支持该亚型的诊断。
(2)头部影像学(CT或MRI)表现:大脑皮质、脑干、小脑或半球皮质下梗死灶直径>1.5 cm。
(3)辅助检查:颈部血管彩色超声或数字减影血管造影(DSA)显示,颅内或颅外大动脉狭窄>50%,但应排除心源性栓塞的可能。
若颈部血管彩色超声或血管造影无异常所见或改变轻微,则该型诊断不能确立。
(二)心源性栓塞型(cardioembolism) 由来源于心脏的栓子致病。
临
床表现和影像学表现同大动脉粥样硬化型。
若患者于发病前有1根以上血管所支配区域的TIA或脑卒中,或存在系统性栓塞,则支持心源性栓塞型的诊断,应可以确定至少有一种栓子是来源于心脏(表1)。
应排除大动脉粥样硬化所致的栓塞或血栓形成。
对于存在心源性栓塞中度危险因素且无其他病因的患者,应定为“可能”心源性栓塞。
(三)小动脉闭塞型(small—artery occlusion) 此亚型在其他分型
方法中被称为腔隙性梗死。
临床表现为腔隙综合征,包括纯运动性卒中、纯感觉性卒中、感觉运动性卒中、共济失调轻偏瘫综合征、构音障碍一手笨拙综合征等,无大脑皮质受累的表现。
有高血压、糖尿病病史者支持该型诊断。
CT或MRI检查无异常发现,或脑干、皮
质下梗死灶直径<1.5 cm。
若患者有潜在的心源性栓子或同侧颈内动脉颅外段狭窄>50%,可排除该亚型诊断。
(四)有其他明确病因型(stroke of other deter—mined cause) 除
外以上3种明确的病因,由其他少见病因所致的脑卒中。
如凝血障碍性疾病,血液成分改变(红细胞增多症),各种原因引起的血管炎(结核、钩体病、梅毒等),血管畸形(动一静脉畸形、烟雾病等)。
临床和影像学表现为急性缺血性脑卒中,辅助检查可提示有关病因。
但应排除心源性栓塞型和大动脉粥样硬化型。
(五) 不明原因型(stroke of undetermined cause)
(1)经全面检查未发现病因者。
(2)辅助检查不完全者。
(3)存在两种
或多种病因,不能确诊者。
四、根据临床表现分型
OCSP分型:以原发性脑卒中所致的最显著神经功能缺损时的临床表现为依据,将急性缺血性脑卒中分为4个亚型。
(一)完全前循环梗死(total anterior circulationinfarcts,TACI)
该型患者的临床表现类似于完全性大脑中动脉综合征。
临床表
现为三联征:(1)对侧肢体偏瘫。
下列3个部位中至少有2个部位
出现运动和(或)感觉障碍,诸如面部、一侧上肢及一侧下肢。
(2)有对侧同向偏盲。
(3)高级大脑功能障碍。
如失语、视空间
障碍、计算力障碍、朗读困难、书写困难及意识障碍等。
如果
患者存在意识障碍而不能进行脑的高级功能检查及视野检查
时,则假定其存在上述这些缺陷。
(二)部分前循环梗死(partial anterior circula—tion infarcts,
PACI) 此类型患者的脑损害不如TACI广泛,一般仅有TACI三联
征中的两项,或仅有高级大脑功能障碍或感觉运动缺损较TACI
局限。
临床可有以下任何一种表现:(1)运动和(或)感觉缺损+
偏盲。
(2)运动和(或)感觉缺损+高级大脑功能障碍。
(3)高级大
脑功能障碍+偏盲。
(4)纯运动或感觉障碍,但较腔隙性梗死局
限(如单瘫)。
(5)单纯性高级大脑功能障碍。
若多种神经功能缺
损同时存在,则必须为来自于同侧半球损害。
(三)后循环梗死(posterior circulation infarcts.POCI) 临床表
现为各种程度的椎一基底动脉综合征:(1)同侧脑神经瘫痪及对
侧运动和(或)感觉障碍(交叉性损害)。
(2)双侧运动和(或)感觉
障碍。
(3)眼球协同运动障碍(水平或垂直)。
(4)小脑功能障碍
但不伴同侧长束体征(如共济失调轻偏瘫)。
(5)孤立性偏盲或皮
质盲。
(四)腔隙性梗死(1)无视野缺损、无高级大脑功能障碍。
(2)临床表
现为纯运动性卒中(puremotor stroke,PMS),纯感觉性卒中
(pure sensorystroke,PSS),感觉运动性卒中(sensorimotor
strokeSMS)和共济失调轻偏瘫(ataxie—hemiparesis,AH),后
者包括构音障碍一手笨拙综合征(dysarthric—clum—sy hand
syndrome,DCHS)、同侧共济失调和足轻瘫。
纯运动性、纯感觉
性和感觉运动性卒中的受累部位应包括面部、一侧上肢和一侧
下肢三个部位中的至少两个,特别是上肢,应累及整个上肢而
并非仅限于手部。
