新生儿补液和静脉营养
新生儿补液原则

新生儿补液原则
1. 个体化原则:补液量和速度应根据每个新生儿的具体情况进行个体化调整。
这包括考虑新生儿的体重、生理状况、孕周、疾病状态和代谢需求等因素。
2. 渐进式补液:一般情况下,新生儿的补液应该逐渐增加,避免一次性给予过多的液体。
可以根据新生儿的体重和脱水程度,逐步增加补液量。
3. 维持水电解质平衡:补液过程中要注意维持新生儿的水电解质平衡。
补充的液体应包含适当的电解质,如钠离子、钾离子等,以满足身体的正常生理功能。
4. 监测和调整:在补液过程中,需要密切监测新生儿的生命体征、体重、尿量、血液电解质等指标,以便及时调整补液量和速度。
5. 选择合适的液体:根据新生儿的具体情况,选择合适的液体进行补液。
常用的补液液体包括生理盐水、葡萄糖水、林格氏液等。
6. 注意并发症:补液过程中要注意观察是否出现并发症,如肺水肿、心衰、电解质紊乱等,并及时处理。
7. 喂养与补液相结合:在补液的同时,应尽量保证新生儿的正常喂养,以提供足够的营养和能量。
需要注意的是,新生儿补液原则可能会因个体差异、疾病状况和临床医生的经验而有所不同。
在进行新生儿补液时,应遵循医生的建议,并密切监测新生儿的状况,以确保补液的安全和有效性。
如果你对新生儿的补液有任何疑问或担忧,建议及时咨询医生或儿科专家。
早产儿补液

早产儿补液一,营养成分由葡萄糖、氨基酸、脂肪、维生素、水及电解质、微量元素组成。
二,1,热量生后第1周内热卡逐渐达到60~80Cal/(kg·d),第2周达80~120Cal/(kg·d),液热比1∶1.5~2,总热量中葡萄糖与脂肪比例为2~3∶1。
2,液量根据不同日龄、体重给予,并视疾病酌情加减,一般极低体重儿(<1500g)生后头2天予60~100ml/(kg·d),第3~7天予80~120ml/(kg·d);1周后120~150ml/(kg·d)。
低出生体重儿(1500~2500g)头2天分别给予50~60ml/(kg·d)和60~80ml/(kg·d),第3~7天100~120ml/(kg·d),1周后100~150ml/(kg·d),液体张力1/5~1/4张。
3,葡萄糖糖速从4~6mg/(kg·min)开始逐渐增加至第2~3周的8~10mg/(kg·min),输糖浓度<12.5%,视血糖监测结果调整糖速,使血糖维持在2.6~6mmol/L。
4,蛋白质生后第2天起予6%小儿氨基酸从0.5g/(kg·d)开始每日递增0.5g/(kg·d),稀释成<2%浓度,氮与非氮热比为1(g):150~250Cal(以1g氨基酸相当于0.16g氮计)。
5,脂肪生后第3天从0.25~0.5g/(kg·d)开始每日递增0.25~0.5g/(kg·d),直至2.5~3g/(kg·d),参照血脂、胆红素、血小板、血气检测结果决定增加量。
6,其他同时予水溶性及脂溶性维生素水乐维他、维他利匹特,分别与小儿氨基酸、脂肪乳同步应用,生后第2天予Na + 2~3mmol/(kg·d),第3天予K + 1~2mmol/(kg·d),生后5~7天开始应用微量元素制剂安达美。
ICU补液

补液:(液体和热量需要量都按此计算)前 10kg 100ml/kg.d中 10kg 50ml/kg.d后 10kg 20ml/kg.d再后 10kg 12.5 ml/kg.d新生儿 120-150 ml/kg.d辐射台 150 ml/kg.d电解质紊乱的处理:高钾:①葡萄糖酸钙②速尿 1mg/kg③胰岛素:50%GS 4g 配1u 胰岛素;胰岛素用量0.1u/kg例:体重20kg;胰岛素0.1×20=2u,对应GS 4g×2=8g(50%GS16ml),用等量生理盐水配50%GS16ml+0.9%NS16ml+胰岛素2u ivgtt 半小时滴完低钾:生理需要量:10%KCL 1~1.5ml/KG补10% KCL:(5-测得值)×体重×0.3×0.75例:4kg:K+3.0mmol/L,(5-3)×4×0.3×0.75=1.8ml先补2/3的量+当日生理需要量1.8×2/3+1.5×4=7.2ml;分两次输入,每次用 3.6ml;速度不超过0.3ml/kg.h(该患儿4kg,不超过0.3×4=1.2ml/h。
3.6÷1.2=3h,即3小时滴完)低钠:0.9%NS4ml/kg →(提高)1 mmol/L (血钠>125mmol/L)3% NS 12 ml/kg →(提高)10 mmol/L (血钠<125mmol/L)例:体重4kg:Na+ 129mmol/L(135-129)×4ml/kg=24ml/kg0.9% NS量: 24ml/kg×4kg=96ml例:体重10kg:即补3%NS量:12 ml/kg×10kg=120ml,换算成10%NS,量为120÷(10÷3.3)=36ml然后配2倍5%GS(36ml×2=72ml),2小时内输完。
临床常用小儿补液方法

临床常用小儿补液方法
一、常用补液方法
1、经静脉输液法
静脉输液法是婴儿和幼儿治疗补液中最常用的,通过皮肤管道,把溶液从瓶子里输入血管里,可以迅速恢复体液的钠、氯、比重及其它重要的体液成分。
同时静脉输液还可以补充脂肪、碳水化合物、氨基酸、维生素等,从而补充人体所需的营养。
小儿静脉输液有两种方法:腋路静脉穿刺法和头皮静脉穿刺法。
(1)腋路静脉穿刺法
先将小儿躺在床上,胸部高度的位置,穿刺方向从上至下,沿着腋窝向前,用针头和拇指从腋窝向前内推,待找到静脉后,穿刺深度约 2.5cm.穿刺结束后,要把该血管固定。
(2)头皮静脉穿刺法
头皮静脉穿刺法也叫做飞秒穿刺法,穿刺时按压头皮,针透头皮,等到针尖进入血管内,反复穿刺,待血管出现后,即可完成穿刺,穿刺深度一般不超过2cm,完成后,固定血管,再输液。
2、肠路输液法
小儿肠路输液是把溶液从肠进入消化道,被肠粘膜吸收到血液里的补液方法。
经肠路输液,被吸收的溶液能够直接进入血液,而且比喂食给婴儿补充液体时,吸收的效率更为高。
小儿肠路输液可采用经口静脉的方式。
新生儿静脉营养

新生儿静脉营养一、先计算新生儿的总液体需求量足月儿:圣后第一天需要50ml/kg,每天增加10~20ml,至生后第710天,达120ml/kg.早产儿:圣后第一天需要60ml/kg,每天增加10~20ml,至生后第710天,达150ml/kg.二、新生儿需要的营养成分及其量1、氨基酸1生后第一天开始使用,生后4小时;2氨基酸供给量:早产儿首次用量0.5g/kg,每天增加0.5-1g,最大量3g/kg;足月儿首次用量1g/kg,每天增加0.5-1g,最大量3-3.5g/kg;3氨基酸供给热卡量的计算kcal=g数×4.2、脂肪乳1一般生后第三天开始使用,若新生儿黄疸较重,严重感染或重度窒息时,应延迟使用,避免影响胆红素的排泄,导致胆汁淤积;2脂肪乳的用量:早产儿首次用量0.5g/kg,每天增加0.5g,最大量2.5g/kg;足月儿首次用量0.5g/kg,每天增加0.5g,最大量3g/kg; 3脂肪乳的供给热卡量的计算kcal=g数×9.3、脂溶性维生素:生后1周后应用,隔日应用,1ml/kg;4、水溶性维生素:生后第1天可应用,1U/kg;5、微量元素:生后2周应用,每周2次,每次1ml/kg;6、10%NaCl生理需求量:2~3ml/kg,液体张力降低至1/4张或1/5张,防止溶血;7、10%KCl:一般生后7天内不补钾,但应根据血气分析调整,补钾浓度0.2~0.3%;8、葡萄糖:葡萄糖输注速度一般早产儿葡萄糖速度从4-6mg/kg/min开始,足月儿从葡萄糖速度从6-8mg/kg/min开始,应根据末梢血糖调整,最大浓度应小于12.5%如出现高血糖,勿用胰岛素,主要靠调整糖的速度及浓度;9、静脉营养注意事项:1葡萄糖在静脉外周血管内的浓度应小于或等于12.5%;2氨基酸在总液体量中的浓度应小于或等于4—5%,长时间使用氨基酸时应注意监测肾功能,浓度不要超过2%;320%脂肪乳虽然不限制浓度,但不应超过3g/kg/d,在整个液体中糖、氨基酸的比例不应大于85%,即糖占50,氨基酸占35%,脂肪乳占15%,脂肪乳应在患儿感染得到控制后使用,使用脂肪乳应监测血常规及临床症状、体征,加强护理减少呛奶及院内感染无菌操作;410%氯化钠在总液体中的张力一般为1/4—1/6张,不超过1/3张,10%氯化钾的浓度不超过0.3%,水乐维他一般为1ml/kg/d.;三、在静脉营养时的液体用量:日龄体重总液体量ml/kg/d.热卡kcal/kg<1000g1000~1500g1500~2500g>2500g第1日80-10060~8050~6040~5020~40第2日100-12080~10060~8050~7020~40第3~7日120~140100~12080~10070~9060~80第2~4周150-180120~180100~150100~150100~120四、全静脉营养的适应症:指先天畸形、发育不成熟或患病等原因,较长时间不能经口喂养的患儿如:1、胃食道返流、呕吐厉害;2、肠狭窄;3、食道瘘;4、上呼吸机患儿;5、脐膨出;6、NFC;7、顽固性腹泻;8、寻求治疗需要长时间休息以治愈原发病;9、极低体重儿,胃肠功能不成熟,特别是有NRDS.10、多次发生呼吸暂停患儿等;五、部分静脉营养的适应症:有些新生儿科部分经口喂养,但补充的热卡量不足,<90%,必须经静脉营养补充已摄取足够营养;方法:早产儿奶100ml=88kcal全奶100ml=66kcal均约吸收60%左右,即约占总奶量的1/2被利用;总液体量---总奶量/2=剩余静脉营养量六、静脉补液过程的监测:1、入量;2、排出量;3、体质;4、尿比重1.008-1.012;5、血糖、尿糖作为决定葡萄糖用量浓度调节滴速调节的依据;6、PH,BE,PaO2和电解质测定,作为决定补碱和补充电解质的依据;7、血清尿素氮作为肾功能依据;8、临床体征、症状、,如水肿、脱水程度的监测决定出入量;。
小儿静脉补液的原则

小儿静脉补液的原则1.引言1.1 概述概述小儿静脉补液是指给儿童通过静脉途径输入液体,以维持或调整体内水电解质平衡的治疗方法。
这种方法常用于小儿感染、失水、中毒等病情,通过静脉补液可以快速有效地纠正体内缺液、缺盐、酸碱平衡紊乱等问题,以促进儿童康复。
小儿静脉补液的原则是基于儿童生理特点和病情需求,结合专业医学知识和临床经验,制定合理的补液方案。
正确的补液原则可以确保补液安全有效,避免并发症的发生,并在治疗过程中保障儿童的生命安全和健康。
本文将从以下几个方面介绍小儿静脉补液的原则。
首先,我们将概述儿童静脉补液的基本概念和步骤,包括适应症、补液种类、静脉通路选择等内容。
其次,我们将详细介绍小儿静脉补液的要点,包括补液速度、补液量、补液温度等方面的考虑。
最后,我们将总结小儿静脉补液的相关要点,强调正确补液原则的重要性,并提出一些建议。
通过本文的阅读,读者将获得关于小儿静脉补液原则的深入理解,可以有效引导临床实践,提高护理人员的专业水平和医疗质量。
同时,家长和照料小儿的人也可以了解到一些相关知识,帮助他们更好地配合医生的治疗,保障小儿的健康。
1.2文章结构1.2 文章结构本文将分为三个部分进行详细讨论和阐述小儿静脉补液的原则。
首先,在引言部分将概述文章的主题和目的。
其次,在正文部分将分别介绍三个要点,即小儿静脉补液的第一个要点、第二个要点和第三个要点。
每个要点将会详细阐述其对应的原则和相关的重要信息。
最后,在结论部分将对每个要点进行总结,强调其重要性和应用价值。
通过这样的结构,读者将能全面了解小儿静脉补液的原则,并在实践中更加有效地运用这些原则。
1.3 目的本文的目的是为了探讨小儿静脉补液的原则。
随着医疗技术的不断发展,静脉补液已经成为治疗小儿疾病的重要手段之一。
然而,静脉补液的原则对于小儿患者来说具有一定的特殊性,需要特别注意。
因此,本文旨在深入探讨小儿静脉补液的原则,希望能够给医务人员提供一些有益的指导,提高小儿静脉补液的效果和安全性。
新生儿静脉营养

新生儿静脉营养新生儿营养是新生儿健康发展的基础,其中新生儿静脉营养又是一种特殊的营养方式。
本文将从以下几个方面来介绍新生儿静脉营养。
什么是新生儿静脉营养新生儿静脉营养是指医学专业人员将含有各种营养成分、经过严格处理后的膳食液体输注到新生儿体内。
这种营养方式被应用于需要静脉营养支持的新生儿,如新生儿出生后出现严重胃肠道问题(如出生缺陷、早产、并发症等)或暂时不能进食(如胃肠道手术后)等情况。
新生儿静脉营养的成分新生儿静脉营养需要提供新生儿生长发育所需的各种营养成分。
一些常见的营养成分包括:蛋白质、脂肪、碳水化合物、维生素、矿物质等。
具体需要提供什么成分,需要根据每个新生儿的具体情况来确定。
例如,对于早产儿及低出生体重儿,需要提供更高的能量和蛋白质;对于肝、肾疾病的早产儿,需要限制蛋白质和钠的摄入等。
新生儿静脉营养的方式新生儿静脉营养可以通过中心静脉和外周静脉途径输注。
外周静脉输注是从新生儿的头部或手臂静脉注入营养液,而中心静脉输注是将导管放入新生儿体内的大静脉中注入。
一般来说,中心静脉输注较为常用,因为它可以更精确地控制静脉营养液的输注速度,有利于减少并发症的发生。
新生儿静脉营养的时间新生儿的静脉营养时间需要根据孩子的具体情况来确定。
如早产儿可能需要2-3周的时间接受静脉营养支持,因为这些孩子的消化系统仍未完全发育。
对于早产儿和低出生体重婴儿,需要密切监测营养情况以及孩子的生长和发育状况,必要时可以调整静脉营养的方案。
新生儿静脉营养的优缺点新生儿静脉营养的优点新生儿静脉营养是一种可以提供全面的营养支持的方式,因为所有的营养成分都可以通过这种方式传递。
同时,由于新生儿在此期间可以避免进食带来的不适,可以很好地保障营养摄取。
新生儿静脉营养的缺点使用新生儿静脉营养也有其风险和不足。
静脉营养可以引起血糖和电解质的变化,需要密切监测。
同时,静脉营养需要使用导管进行输注,这会增加感染的风险。
此外,不能连续接受静脉营养的新生儿需要额外的检查和照顾。
儿科补液方法详解小儿补液

儿科补液方法详解小儿补液儿童补液是指通过各种途径将失去的体液和电解质补充到儿童体内,以维持体液平衡和排除体内毒素。
儿童补液的方法有多种,具体选择哪种方法要根据儿童的年龄、病情以及医生的建议来决定。
下面将详细介绍一些常见的儿童补液方法。
1.口服补液对于轻度失水的儿童(例如腹泻、呕吐引起的轻度脱水),可以尝试口服补液。
口服补液的适用病例包括儿童情况稳定、有意愿、能够吞咽和保持接受液体的能力等。
常见的口服补液剂包括ORS(口服补液盐)和EPS(儿童口服补液溶液)。
给予口服补液时需要控制补液的速度和量,一般建议每次给予10-20ml,每次间隔10-15分钟,可逐渐增加饮用量。
如果儿童无法进食或呕吐严重,口服补液效果不佳,需考虑其他补液途径。
2.静脉补液静脉补液是将营养液或生理盐水等溶液通过儿童的静脉输送到体内,以快速有效地补充体液和电解质。
这是一种有效的补液方法,适用于重度失水、呕吐无法进食、水分摄入受限、需要迅速补液的儿童。
静脉补液一般由医务人员在医院或诊所完成。
静脉补液的速度和剂量要根据儿童的病情和体重来确定,需要严密监测儿童的生命体征和尿量等指标。
3.肠内营养对于无法通过口服补液或静脉补液的儿童,如胃肠功能受损、呕吐严重等,肠内营养可以是一个选择。
肠内营养是将营养液通过胃管或鼻胃管直接输送到儿童的胃肠道中,以提供充足的营养支持。
这种方法可以在儿童较稳定、无需频繁补液时使用。
肠内营养需要在医生指导下进行,医生会根据儿童的病情、年龄和需要来制定详细的营养方案。
4.腹膜透析腹膜透析是一种更复杂的补液方法,适用于儿童出现肾衰竭等严重情况。
腹膜透析通过在腹腔内放置导管,将血液中的废物和多余的水分通过腹膜膜的渗透作用排出体外,以达到补液的目的。
这种方法需要专业的医务人员进行操作,对儿童的生活质量和家庭生活有一定的影响。
因此,腹膜透析一般只在严重的肾脏功能障碍或无法进行其他血液透析方法时考虑使用。
新生儿静脉营养 补液

新生儿不同日龄液体需要量
生后第1天 第2天 第3天 第4天 第5天 1周 后
足月儿60 80 100 120 150 120-150(ml/kg)
早产儿70-80 100 120 140 160 160-170(ml/ kg)
(注:一般每天增加10-15ml/kg,早产儿 若吃奶好,各种情况好的,最多可加到170 ml/ kg)
热卡: 足月儿: 第1周 60-80Kcal/Kg.d
第2周80-100Kcal/Kg.d 第3周及以上100-120Kcal/Kg.d 早产儿要取低值(尤其是1周以内)
血糖监测
足月儿:生后前3天,每天监测 早产儿:每天监测 新生儿低血糖<2.2mmol/L;
一般低于2.7mmol/L,静脉推10%糖 2ml/kg 半小时后复测血糖,一天至少监测血糖2次 新生儿高血糖>7.0mmol/L;
每日需补能量合剂量=生后第N天日需量×婴 儿体重-长期的含糖液量-奶量 (注:心衰 及动脉导管未闭,要限液量120ml/kg)
每次增加奶量:(目前极低出生体重儿主张 微量喂养,新生儿喂养32周以后才可试喂) 足月儿:15ml Q3H 以后每天增加 15ml,直至增加到60ml/次
早产儿:2000g—2500g 5-10ml Q3H
加入脂肪乳量:一般从0.5g/kg加起,每天 增加0.5-1g/kg,最多加到3g/kg。(20% 脂肪乳: 1g=5ml)
计算公式:20%脂肪乳日需量(ml)=第N 天日需量×婴儿体重÷0.2 (注:一般用 氨基酸第1天或第2天后用;注意每周监测甘 油三脂,血氨,电解质,碳酸氢 根,肝功。) 甘油三酯应低于1.7mmol/L(150mg/dl), 过高应减量或停用。
小儿补液-精品文档

在补液过程中,应注意补充电解质,以维持水、电解质平衡。根据血生化检查结果调整电解质补充种类和剂量。
防止感染
烧伤后,感染是常见的并发症。在补液过程中,应注意防治感染,加强创面处理和抗生素使用。
创伤的补液特点
01
纠正失血
创伤可导致失血,应根据失血程度进行静脉补液,以维持血液循环。
对于大量失血的患儿,应进行输血治疗。
饮食调整
呕吐症状较轻的患儿,可适当调 整饮食,给予清淡、易消化的食 物。若呕吐症状严重,可暂时禁 食,以减轻胃肠道负担。
烧伤的补液特点
纠正休克
烧伤后,应立即进行静脉补液,以纠正休克状态。根据烧伤程度和体重计算补液量,通常轻度烧伤需补充1.5-2.0ml/kg, 中度烧伤需补充2.0-2.5ml/kg,重度烧伤需补充3.0ml/kg以上。
小儿补液
xx年xx月xx日
目录
• 补液的概述 • 补液的成分与配制 • 补液的途径与方法 • 不同年龄段小儿的补液特点 • 不同疾病状态的补液特点 • 补液的监测与评估
01
补液的概述
定义与分类
定义
小儿补液是指通过口服或静脉输液的方式,为患儿补充因疾病或手术等引起 的体液丢失,以维持正常的水、电解质和酸碱平衡。
脉搏
通过监测脉搏的变化,评估循环系统的状态,以及判断是否需 要调整补液速度。
呼吸频率
观察呼吸频率的变化,以判断是否存在呼吸系统的问题,以及 身体对补液的耐受性。
液体平衡的评估
体重变化
通过监测体重的变化,评估患儿的水分缺失程度,以及 补液的效果。
皮肤弹性
观察皮肤弹性的变化,以评估患儿的脱水程度及补液后 的恢复情况。
输液袋加压
在特殊情况下,使用输液袋加压方式,将预配好的输液溶液通过 加压方式输入小儿的静脉血管,以补充体液和电解质。
新生儿静脉补液基础

新生儿补液基础一、基本概念1、总入量(ml):1)肠内(经口、鼻饲)+肠外(经静脉)2)与胎龄、出生体重、日龄及相关疾病有关(肺炎、心衰、先心、HIE、NEC)3)足月出生当日40-50ml/kg.d,渐增至120-150ml/kg.d 早产出生当日60-100ml/kg.d,渐增至150-180ml/kg.d2、糖速(mg/kg.min)、糖浓度%)、液速<ml/h或滴/分钟)1)糖速:常规4-6mg/kg.min,根据血糖变化调整,顽固性低血糖低出生体重儿可升至8-10mg/kg.min2)糖浓度(%):举例:计算该组液体的糖浓度①10%葡萄糖注射液200ml②10%葡萄糖120ml50%葡萄糖20ml小儿复方氨基酸50ml3、热卡(kcal):1g葡萄糖--4kcal1g氨基酸--4kcal1g脂肪乳--9kcal100ml母乳--67kcal100ml配方奶--70-80kcal4、成分:葡萄糖、氨基酸、脂肪乳、电解质(Na\K\Ca\P\Mg)、水溶性维生素、脂溶性维生素、其他(肉碱、谷氨酰胺、安达美等)5、换算:10%葡萄糖100ml,含葡萄糖()g50%葡萄糖1ml,含葡萄糖()g50%葡萄糖10ml,含葡萄糖()g10%氯化钠()ml,可提供1mmol钠10%氯化钾()ml,可提供1mmol钾小儿复方氨基酸()ml,含氨基酸1g20%脂肪乳()ml,含脂肪乳1g二、新生儿静脉营养的适应症1.因窒息、严重感染、外科手术等原因入住NICU的新生儿,若无法在短期(3天)内恢复正常摄入奶量;2.原有营养不良,目前经胃肠道摄入不能达到所需总热量的70%者;3.先天性消化道畸形:食道闭锁、肠闭锁等;4.早产儿(低出生体重儿、极低和超低出生体重儿);5.获得性消化道疾患:反复呕吐无法、短肠综合症、坏死性小肠结肠炎、顽固性腹泻等;6.危重患儿:严重RDS、反复呼吸暂停等。
三、新生儿静脉营养的禁忌症休克、严重电解质紊乱、酸碱平衡失调,此时最重要的是维持生命体征、维持血容量、恢复酸碱平衡,肠外营养可进一步加重病情,故禁忌!肝肾功能不全者慎用!四、不同日龄体重液体入量五、补充原则1、葡萄糖、氨基酸、脂肪乳2、电解质生后第2天补钠、生后第3天;注意液体张力,K浓度小于3/1000.3、外周静脉:渗透压<i000mOsmol/L,—般建议<800mOmol/L,葡萄糖浓度<12.5%,氨基酸浓度<3.5%。
外科术后、全静脉、儿童补液

补液的量和质一.量:1.根据体重调整,标准50kg病人,除外其他所有因素(我将在下面讲到)禁食情况下每天生理需要量为2500-3000ml。
2.根据体温,>37c,每升高一度,多补3-5ml/kg。
3.特别的丢失:胃肠减压;腹泻;肠瘘;胆汁引流;各种引流管;呼吸机支持(经呼吸道蒸发增多)。
二.质:1.糖,一般指葡萄糖,250-300g2.钠,一般指氯化钠,4-5g3.钾,一般指氯化钾,3-4g4.一般禁食3天内不用补蛋白质,脂肪。
大于三天,每天补蛋白质,脂肪。
三.还要注意:1.根据病人的合并其他内科疾病,重要的如糖尿病,心功能不全,肾病肾功能不全,肝功能不全等,来调整补液的量和质,当然自己拿不准的时候,还是叫内科专科会诊。
2.根据病人的实际病情,对液体的需要,容量不足。
如低血压,尿量少,等低容量的情况。
注意改善循环。
3.根据化验结果:白蛋白,钠,钾,钙等,缺多少补多少,补到化验复查基本正常。
4.禁食大于3天,每天补20%脂肪乳250ml。
5.糖尿病,血糖高,补液时一定要记得加RI。
根据不同情况:a:老年人,即使没有糖尿病,也要加RI,按5:1给,因为手术是一个应激,会有胰岛素抵抗血糖升高。
b糖尿病病人,根据具体血糖情况。
RI4:1可完全抵消糖,再升高,如3:1可降糖。
当然自己拿不准的时候,还是叫内分泌会诊。
(1)制定补液计划。
根据病人的临床表现和化验检查结果来制定补液计划补液计划应包括三个内容:①估计病人入院前可能丢失水的累积量(第一个24小时只补l/2量)②估计病人昨日丢失的液体量,如:呕吐、腹泻、胃肠碱压、肠瘘等丧失的液体量;热散失的液体量<体温每升高1度,每千克体重应补3~5m/液体)。
气管切开呼气散失的液体量:大汗丢失的液体量等。
③每日正常生理需要液体量2000ml计算。
补什幺?①晶体液(电解质)常用:葡萄糖盐水、等渗盐水、平衡盐液等;②胶体液常用:血、血浆、右旋糖酐等③补热量常用l0%葡萄糖盐水;④碱性液体常用5%碳酸氢钠或11. 2%乳酸钠,用以纠正酸中毒。
儿科补液-------液体疗法

小儿体液平衡的特点
F 2.水的排出
– 肾、皮肤、肺、消化道排水。 – 新生儿成熟度低,体表面积大,不显性失水
多。 – 排泄水的速度较成人快,交换率比成人快3~4
倍。 – 婴儿对缺水的耐受力差,更易出现脱水。
小儿体液平衡的特点
F 3.水平衡的调节 F 肾:唯一能通过调节来控制细胞外液容量与成分
的重要器官。 F 肾排水与ADH分泌及肾小管上皮细胞对ADH的反
特点:在失水量相同情况下,脱水症较轻;
细胞外液量下降﹢渗透压升高 水从细胞内向细胞外转移
细胞内液量明显减少 细胞外液量部分补偿 细胞内脱水 循环障碍症状不明显
细胞内脱水:皮肤粘膜干燥、烦渴、高热、烦躁 不安、肌张力增高、惊厥;
神经细胞脱水:脑脊液压力降低,脑血管破裂出 血,脑血栓;
水、电解质和酸碱平衡紊乱
高钾血症
F 2.原因
–肾功能衰竭、肾小管酸中毒、肾上腺 皮质功能低下等使排钾减少;
–休克、重度溶血以及严重挤压伤等使 钾分布异常;
–输入含钾溶液速度过快或浓度过高。
高钾血症
F 3.临床表现
– 心电图异常及心律异常:
u 心率减慢而不规则、室性早搏和心室颤动、 心搏停止;
u 心电图高耸T波、P波消失或QRS波群增宽、
– 血液稀释
– 酸中毒纠正后,离子钙减少
低钙、低镁血症
F 治疗: F 出现抽搐
– 10% Calcium Gluconate 1~2ml/kg,最大< 10ml,+10% Glucose 10ml IV慢推
F 抽搐无好转 – 25% Mg.Sulfate 0.2~0.4ml/kg 深部 IM 2~3 次/日,至症状消失后停用。
应性有关。 F 水分排出多少主要靠肾的浓缩和稀释功能调节。 F 小儿排泄同等溶质时所需水分较成人多。
静 脉 补 液 技 术

静脉补液技术副主任医师郝建国山东冠县疾病预防控制中心一、静脉补液的适宜人群:1.不能经口摄入或经口摄入不足,难以维持生理需要,如昏迷病人、缺水病人,食道严重狭窄病人。
2.需要迅速补充有效血容量,如各种休克、缺水、失血。
3.危重病人的抢救治疗。
4.需要输液维持尿量、防止肾功能衰竭。
5.补充营养和热量。
6.输入治疗药物。
7.促进毒物排出体外.二、静脉补液的常用指标:1.人体体液总重量:成人男性为60%,女性为55%;新生儿为78%;2月~2岁以内的婴幼儿为75%~65%;2岁以上接近成人水平。
其中细胞内液占40%左右,组织外液占体重的20%左右(包括5%左右血浆)。
2.每天必需的失水量1500毫升(包括:尿液500毫升,皮肤蒸发500毫升,肺呼出350毫升,大便150毫升)。
用于估算补水量。
3.血常规:红细胞:男性4.0~5.5×1012/L,女性3.5~5.0×1012/L;红细胞比容:男性42%~49%,女性37%~48%;血红蛋白:男性120~160g/L, 女性110~150g/L;血小板100~300×109/L。
用于判断是否贫血和缺水的程度。
4.血清总蛋白:成人60~80g/L;血浆清蛋白40~50g/L。
5.血糖:3.9~6.1mmol/L。
6.血浆渗透压(渗量):275~300mOsm/KgH2O;>300mOsm/KgH2O时为高渗性缺水;<275mOsm/KgH2O时为低渗性缺水。
7.血清电解质(成人):钾离子 3.5~5.5mmol/L,钠离子,135~145 mmol/L,氯离子96~106mmol/L,钙离子2.3~2.8mmol/L,镁离子1.5mmol/L。
8.pH:动脉血7.35~7.45,静脉血7.31~7.42。
是判断酸碱平衡调节中机体代偿程度最重要的指标,它反映体内呼吸性和代谢性调节综合作用的结果。
pH在7.1~7.3之间是失代偿性酸中毒(酸血症);而pH>7.45为失代偿性碱中毒(碱血症);pH<6.80或>7.80为病例耐受极限。
新生儿静脉补液与营养

TPN用量、渗透压计算表奶量不打折
(该计算公式默认为TPN速度与长期速度相同)
water0.00
每公斤液量(ml/kg/d)50%0.00
糖速(mg/kg/min)20%GS47.89
氨基酸(g/kg/d) 6.74%AAco118.69
脂肪乳(g/kg/d)20%FAT16.00
K(mmol/kg/d)10%KCL 1.20
Na(mmol/kg/d)5%G NS0.00
血管活性药物液量10%GS96.21
预开TPN时间(小时)渗透压694.11
24小时总奶量(足月)TPN总量280290
体重(kg)TPN速度14.0014.50
24小时总奶量(早产)总热卡130.6133333135.7957
前24小时引流液(ml)每公斤热卡40.8166666742.43617
糖浓度 6.867.14
kcl浓度0.04%0.03%
注:蓝框内为可输入值TPN热卡比例(糖)52%56% copyright2003-2006@广东省人民医院新生儿科
TPN热卡比例(AAco)25%25%
说明:请下翻TPN热卡比例(FAT)23%23%
该版默认为一天内Aaco、FAT、Na、K均为相同,无论B11处开TPN时间多少,最终得到的实际值也是相同
B列所设为一整天的值。
即开12小时与23小时所到的Aaco、FAT、Na、K均为相同。
为参考输入你想用的数值
少,最终得到的实际
为相同。
新生儿补液和静脉营养PPT课件

25
26
• 新生儿营养新筛生查儿表 -营JC养I.d筛oc查
27
谢谢
!
28
(BW<1500g,3.5 g/kg.d ) • 使用小儿专用氨基酸
8
碳水化合物
• 补糖速度:足月儿 6-8 mg/kg/min 早产儿 4-6 mg/kg/min 耐受后, 1-2 mg/kg/min/d
至:足月儿 15-18 g/kg/d(<12.5mg/kg/min) 早产儿 12-16 g/kg/d(<11mg/kg/min)
优点:放置时间长
可输入高渗液体: <2000mOsm/L
缺点:导管相关性感染、 血管损伤
、
6
• 碳水化合物 :胃40肠-5外0%营(养
1g=3.4kcal) • 脂肪: 35-45%
(1g=10kcal) • 蛋白: 15% (1g=4kcal)
7
蛋白质
• 生后第一天开始 • 起始剂量1.5~2.5g/kg.d • 每日增加1.0 g/kg,加至 3-3.5g/kg.d ,
15
• 新生儿静脉营养自动 计算器v1.2.xlsx
16
静脉营养液的配制:中心静脉
水溶性维 脂肪乳剂 生素
脂溶性维 生素
氨基酸 葡萄糖
电解质+ 钙磷
中心静脉
17
静脉营养液的配制:外周静脉
葡萄糖
维生素
氨基酸
电解质
脂肪乳剂
18
肠内营养
• 能耐受胃肠道喂养者尽早开始喂养 • 出生体重>1000 g、病情相对稳定者可
11
高甘油三酯血症
新生儿补液
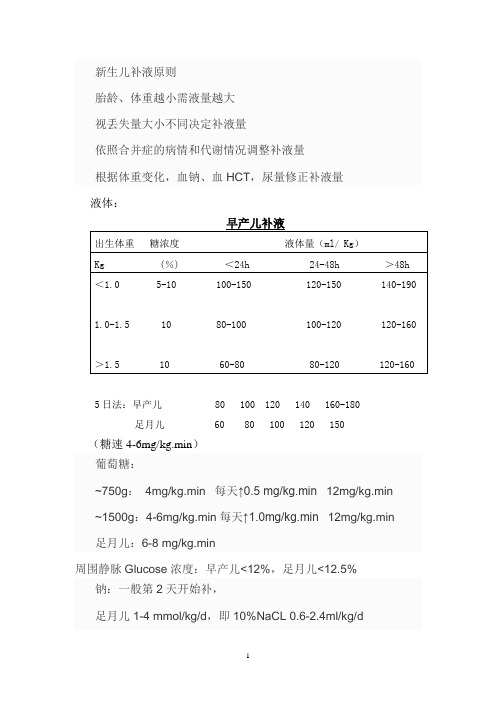
新生儿补液原则胎龄、体重越小需液量越大视丢失量大小不同决定补液量依照合并症的病情和代谢情况调整补液量根据体重变化,血钠、血HCT,尿量修正补液量液体:5日法:早产儿足月儿80 100 120 140 160-180 60 80 100 120 150(糖速4-6mg/kg.min)葡萄糖:~750g:4mg/kg.min 每天↑0.5 mg/kg.min12mg/kg.min ~1500g:4-6mg/kg.min每天↑1.0mg/kg.min12mg/kg.min 足月儿:6-8 mg/kg.min周围静脉Glucose浓度:早产儿<12%,足月儿<12.5%钠:一般第2天开始补,足月儿1-4 mmol/kg/d,即10%NaCL 0.6-2.4ml/kg/d早产儿3-5 mmol/kg/d,即10%NaCL 1.8-3.0ml/kg/d根据血钠结果调整钾:一般第3天开始补,1-2 mmol/kg/d,即10%KCL 0.75-1.5ml/kg/d根据血钾结果调整1)电解质:Na+ 3-4mmol/kg.dK+ 1.2mmol/kg.d具体根据电解质调整2)酸碱平衡:5%SB量=(-BE)*0.5*BW先用总量的一半,具体根据血气分析调整一些病理状况下的补液注意事项超低出生体重儿(ELBWI)的补液* 生后1-3天暖箱湿度70-90%,可从60-80 ml/kg开始,以后根据体重、尿量、电解质、肾功能决定补液量,每天约增加10~20 ml/kg ,一般不超过150 ml/ /kg/d 。
* 生后1 周内最重要原则是防止发生肺水肿和肺外水肿,防止PDA开放,维持水电解质负平衡,限制水和盐类摄入,生理性体重下降控制在出生体重的10% ~15%之间。
* 生后1 个月内随时注意避免水分过多摄入* ELBWI 应用机械通气时, 若吸入气水分饱和、温度接近体温, 则经呼吸道丢失的水分几乎为零。
补液疗法

液体疗法液体疗法的目的是纠正患儿体内水和电解质平衡紊乱,恢复机体的正常生理功能。
在实施中要正确掌握补液过程中的定量、定性、定速等问题,遵循先快后慢、先浓后淡、先盐后糖、见尿补钾及防惊补钙、补镁等原则。
1、口服补液适用于预防脱水及轻、中度脱水的患儿。
选用ORS液口服,轻度脱水50~80ml/kg,中度脱水80~100ml/kg,要求少量频服,并随时给予母乳或温开水,以防发生高钠血症;新生儿慎用或不用。
2、静脉补液适用于中度以上或吐泻严重的患儿。
(1)补液总量:包括3部分,即累积损失量、继续损失量及供给每日生理需要量。
第1日补液总量,轻度脱水约为90~120ml/kg,中度脱水约为120~150ml/kg,重度脱水约为150~200ml/kg,适用于婴幼儿。
对于学龄前儿童各度应少补1/4,学龄儿童则少补1/3。
一般第2日即可开始口服,若病情需要继续静脉补液(如仍有明显腹泻或伴有呕吐等)时,补液量需要根据脱水和进食情况估算。
(2)补液种类:主要是根据脱水性质而定。
通常低渗性脱水用2/3张含钠液(4:3:2);等渗性脱水用1/2张含钠液(2:3:1液);高渗性脱水用1/3~1/5张含钠液(1:2液或1:4液)。
由于婴儿时期腹泻病多为等渗性脱水,故一般轻、中度脱水或无条件测定血钠时,可先按等渗性脱水处理。
(3)补液速度:要根据脱水的程度和性质确定,原则上先快后慢。
重度脱水伴有周围循环衰竭时,应首先迅速滴入或直接静脉推注等张含钠液(生理盐水或2:1液),以迅速扩充血容量,纠正休克,然后再继续输液。
低渗性脱水时输液速度应快些,高渗性脱水时速度宜慢些,否则易发生惊厥。
一般累积损失量(约为补液总量的1/2)应于8~12小时补足(滴速为每小时8~10ml/kg);继续损失量、生理需要量则在补充累积损失量后的12~16小时内均滴入(滴速为每小时约5ml/kg)。
在补液过程中还要随时根据患儿病情的变化调节速度。
儿科补液一、先记住几个重要的公式:⑴5%NaHCO3(ml)=(22–测得的HCO3¯)*0.5*1.7*体重(kg)(有写0.6)=(22–测得的HCO3¯)*体重(kg)(5%SB1ml=0.6mmol)补碱的mmol数=(-BE)*0.3*W(kg)即5%SB(ml)=(-BE)*0.5*W(kg)先给1/2量估算法:暂按提高血浆HCO3¯5mmol/L,计算给5%SB5ml/kg*次OR.11.2%乳酸钠3ml/kg。
新生儿静脉营养的配制ppt课件

2019
-
11
一、概述——适应症
(二)肠道外营养(PN)
5.严重RDS,频发呼吸暂停需用呼吸机而不能鼻饲者; 6.顽固性腹泻; 7.无法从胃肠道喂养的极低出生体重儿及早产儿; 8.严重营养不良者。
2019
-
12
一、概述——禁忌症
(二)肠道外营养(PN)
1. 患严重败血症、NEC等症新生儿在应用抗生素使病情 稳定之前不用; 2. 代谢性酸中毒必须在纠正后才能用; 3. 循环衰竭、肝肾功能不全、BUN在 36mg/dl以上者 禁用;
从周围血管(如肘或腘静脉)进入,然后送入 上、下腔静脉。 优点:可保留1~3个月,便于护理。
2019
-
19
二、输送途径
(三)经周围插入的中心静脉(PICC)
2019
-
20
三、静脉营养液的成份
电解质
碳水化合物
微量元素
水
蛋白质
维生素
脂肪乳剂
2019
-
21
三、静脉营养液的成份
电解质
碳水化合物
→
3. 碳水化合物:以葡萄糖的形式
护士观察患儿生命体征及尿量、皮肤弹性、胃肠道反应; 根据患儿出入量、临床表现(发热、高血糖、低血糖、渗 透性利尿、代谢性酸中毒等表现)合理补液及控制输液速度。
2019
-
48
五、静脉营养的并发症及防治
(一)静脉炎
发生率为3%-33%, 静脉中输入浓度高、刺 激性大的药物; 静脉置管时间长; 输液过程中护理人员操 作不规范有关。
组成:早产儿不仅需要比足月儿更多的氨基酸,而且 也需要质量不同的氨基酸。
目前有小儿专用的氨基酸,如:小儿氨基酸注射液, 小儿复方氨基酸注射液等。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
谢 谢!
胃肠外营养
输注途径分为: 经周围静脉 经中心静脉 经周围静脉进入中心静脉(PICC)
周围静脉
由四肢或头皮等浅表静脉输入的方法,适合短期(<2周)应 用或肠外营养开始时
优点:操作简单,并发症少而轻 缺点:长期应用会引起静脉炎 注意点:葡萄糖浓度<12.5%
中心静脉
NICU中常用脐静脉中心静脉置管和PICC
测CMV病毒
母乳强化剂(HMF):母乳喂养量达到80-
100ml/kg/d开始添加HMF,从1包/100ml母乳 开始,视喂养耐受情况逐渐添加至全量
测量评估
体重反映的身体各组成部分的重量总和 正常的宫内生长速率15-20g/kg/d 身长的测量更精确的反映瘦体重的情况 早产儿平均约0.8-1.1
肠内营养
早产儿配方乳:出生体重<1800 g或出生胎龄<34周的 早产儿 早产儿出院后配方乳:适用于出生体重>1800g的早产 儿,也可作为出生体重<1800g的早产儿出院后的强化 配方。
标准婴儿配方乳:适用于胎龄>34周和出生体重>2kg、 无营养不良高危因素的新生儿
肠内营养
母乳:出生胎龄<32周的早产儿母乳应常规检
早产儿
脂 肪
生后24小时后开始,起始剂量0.5~1.0g /kg,每日增加 0.5~
1.0g/kg,总量2.5~3.0 g/ kg
高胆红素血症、出血倾向或凝血功能障碍、严重感染时减量或停用
脂肪
24 小时内均匀输入 选用20%的脂肪乳剂:含有MCT,耐受性好 使用期间监测血甘油三酯
高甘油三酯血症
cm/wks
头围平均增长0.
5cm/wks
实验室评估
对于长期接受静脉营养的患儿,需要定
期随访血生化指标:血气,血电解质 , 血糖,血甘油三酯,血前白蛋白,肝肾功 能,AKP,血常规等
对于完全经口喂养的患儿主要随访的是
血红蛋白、钙、磷、微量元素、电解质 和酸碱状态
新生儿பைடு நூலகம்养筛查
新生儿营养筛查表 - JCI.doc
肠内营养
经口喂养:胎龄>34周吸吮和吞咽功能协调、病情稳定、呼吸<60
次/min
管饲喂养:<32周,吸吮和吞咽功能不协调或由于疾病因素不能经
口直接喂养者
胎龄在32-34周之间的早产儿,根据患儿情况可选择管饲或经口喂 养或两者结合
肠内营养:微量喂养
适用于极(超)低出生体重儿 病情较危重的早产开奶 喂养量为<10ml/(kg.d),并持续3-5天
5%葡萄糖 10%葡萄糖 25%葡萄糖 6%氨基酸 20%脂肪乳剂 10%氯化钠 10%氯化钾 10%葡萄糖酸钙
0.00
0.25 0.505 1.25 0.6 0.3 3.4 4 0.308
TPN渗透压=营养素ml×单位渗透压×1000 TPN容量(ml)
新生儿静脉营养自动
计算器v1.2.xlsx
- BW>1500g 0.5ml/kg.d
vitamin
K
0.5 mg 1.0 mg
BW〈 1500 g BW 〉 1500 g
矿物质和微量元素
钙(葡萄糖酸钙):1~2ml/kg
磷(甘油磷酸钠):0.5ml/kg
微量元素(安达美):1ml/kg
渗透压的计算
渗透压mOsm /ml 灭菌注射用水
监测血脂
<1.70 mmol/L 1.70-2.25 mmol/L 测,如 ¼ >2.25 mmol/L 开始
维持原来速度或增加 维持原速度,第二天再 仍高, 则减少1/3 或
停用一天;再次用时从 1g/kg/day或更低剂 量
维生素
水溶性维生素:o.5ml/kg.d
脂溶性维生素
- BW<1500g 1ml/d
优点:放置时间长 可输入高渗液体:<2000mOsm/L 缺点:导管相关性感染、 血管损伤、 血栓形成、供血影响
胃肠外营养
碳水化合物 :40-50% (1g=3.4kcal)
脂肪: 蛋白: 35-45% 15% (1g=10kcal) (1g=4kcal)
蛋白质
生后第一天开始
起始剂量1.5~2.5g/kg.d
新生儿
-肠内肠外营养
液体量
起始 60-100 ml/kg/day 增加 10-20 ml/kg/day
第一周末达到 150 ml/kg/day 后期可达 160-180 ml/kg/day
液量取决于—尿量,体重改变,血Na,环境温度,疾病状态
胃肠外营养
适应症: 1.早产儿:BW<1800g 2.先天性消化道畸形 3.获得性消化道疾患 4.危重患儿,外科患儿 5.预计不能经胃肠道喂养>3天
每日增加1.0
g/kg,加至 3-3.5g/kg.d , (BW<1500g,3.5 g/kg.d )
使用小儿专用氨基酸
碳水化合物
补糖速度:足月儿
6-8 mg/kg/min
4-6 mg/kg/min
早产儿
耐受后,
至:足月儿
1-2 mg/kg/min/d
15-18 g/kg/d(<12.5mg/kg/min) 12-16 g/kg/d(<11mg/kg/min)
静脉营养液的配制:中心静脉
水溶性 维生素 氨基酸 葡萄糖
脂肪乳 剂
脂溶性 维生素
电解质 +钙磷
中心静脉
静脉营养液的配制:外周静脉
葡萄糖
维生素
氨基酸
电解质
脂肪乳剂
肠内营养
能耐受胃肠道喂养者尽早开始喂养
出生体重>1000 g、病情相对稳定者可于出生后24 小时内开始喂 养
有严重围产窒息或ELBW可适当推迟到24-48小时开奶 脐动脉置管不是禁忌症
