肾功能不全抗生素选择
肾功能不全者忌用哪些抗生素

被 查 出患有糖尿病 肾病 ,肾功 能只剩 下原 来的三分之 二。最近 一年 多来 , 我 经常 患上
呼吸道 感染 、 尿道 炎和毛 囊炎等 感染性 疾病 。医
霉 素、 阿莫 西林 、 甲硝 唑、 强力霉 素和利福平等 。 需要注意 的是 ,肾功能 不全者无论选用何种 抗生素 , 都应有 医生 的指导 , 而且在用药期 间应密
2 . 四 环 素 类 抗 生 素
四环素 类抗生素在 进入 人体后 , 百分 之百地 由 肾脏进 行代 谢 , 因此 会加 重 肾脏 的 负担 , 引起
肾功能 受损。常用 的 四环素 类抗 生素 主要包 括 : 四环 素、 土霉素、 金霉素等。
3 . 喹 诺 酮 类 抗 生素
你 使用胰 岛素的量若 过大 , 或在病情 好转后
疗后会 感到体 力有所 增加 , 精神状 态好转。但是 ,
有些糖 尿病 患者在使用 胰岛素后 , 也可能 感觉体 力变差。根据你 的描述 , 你头晕 乏力 的症状 可能
是 由以下两种原 因之一引起的 :
1 . 使 用 胰 岛 素 的 方 法 不 正 确
孢替安、 头孢噻肟、 头孢唑肟 、 头孢 曲松等 。
疾病 防治 就诊咨询
肾功能不全者忌用哪些抗 生素
编辑 同 志 :
也都是 由肾脏来 代谢 的 , 因此 , 肾功能 不全 者在 使 用上述药物 时 , 应在 医生的指 导下减 少 药物 的
用量。
我 惠 糖 尿 病 已经 8 年 了。3 年生素主要 有 : 红
糖 尿病患者 在使用 胰岛素治疗 一段 时间后 , 会 因为从饮 食 中摄 入 的钾 不 足或是 因为胰 岛素 促 进 了钾离 子在细胞 内外 的转移 , 导致 身体缺钾
肾功能不全如何选择抗生素

肾功能不全如何选择抗生素肾功能不全病友常有多种合并症或伴发疾病,如身体局部供血不足、高血压、心功能不全、营养不良,病友常必须长期应用多种药物治。
此外,肾功能不全本身及各种并发症常可引起抵抗力下降,使病友极易感染病原微生物,最常见的是细菌感染,包括普通细菌和结核菌感染。
因此肾功能不全病友使用抗生素的频率非常高。
如果不重视这些病友用药剂量的调整,往往会造成药物蓄积中毒而给病友带来严重不良反应。
常用抗生素中青霉素及头孢类药物中毒易导致神经精神症状,抗结核药物异烟肼及胃肠动力药物如胃复安、马叮啉中毒易发生锥体外系症状。
因此医师在对肾功能不全病友进行药物治前,应首先了解该药物的药代动力学特点,尤其是药物的主要代谢途径。
对于主要经肾脏排泄或代谢的药物,应根据病友的肾脏功能受到损伤程度相应减少剂量。
1例中年男性肾衰竭晚期、尿毒症病友,该病友已规律进行血液透析(简称血透)/血液净化1年半。
因为发生心功能衰竭并发肺部感染,某医院在治心功能衰竭的同时,给予常规剂量的青霉素,每日静脉用药640万U。
治第3天,病友肺部感染症状明显好转,但是出现精神症状,表现为神志模糊、出现幻觉、语无伦次、肥秤藐与淡漠交替发作,根据病友的透析/血液净化情况、心肺功能状态,排除了因透析/血液净化不充分而引起的肾衰竭晚期、尿毒症脑病及缺氧等病因造成的脑病,考虑病友因肾功能衰竭不能排泄出常规剂量的青霉素,引起药物蓄积而导致中枢神经系统症状。
经停药并增加透析/血液净化次数以加速药物排除,病友精神症状逐渐消失。
另一位肾衰竭晚期、尿毒症透析/血液净化病友,因低热、盗汗、咳血痰,拟诊结核感染,某医院用常规剂量的异烟肼、利福平和乙胺丁醇治。
治2周后病友出现幻视幻听、言语不清、四肢不自主震颤。
在排除其他可能因素后,考虑为利福平蓄积中毒,停药1周后症状逐渐消失。
肾功能不全病友易出现药物中毒的机制,除了肌酐(CRE)清除率下降引起药物原型排泄减慢外,药物在肝脏的代谢产物从肾脏排泄减少也可引起代谢产物蓄积中毒。
肾功能不全抗菌药物的剂量调整

慢性肾功能不全患者抗菌药物的合理应用大理市第一人民医院临床药学室:杨伟君时间:2019.12.26一、慢性肾功能不全慢性肾功能不全是指各种原发病或继发性慢性肾脏疾病导致进行性肾功能损害所出现的一系列症状和(或)代谢紊乱的临床综合征。
(一) 慢性肾功能不全对抗菌药物 PK/ PD 的影响表现为药物或其代谢产物经肾脏排泄减少,半衰期延长,导致血药浓度升高。
肾功能不全时药物由肾小管重吸收速率及吸收程度均降低,因水肿、血浆白蛋白降低使药物与蛋白的结合量减少,药物游离部分增多,影响血药浓度。
(二)、优化给药方案的推荐意见1.慢性肾功能不全时抗菌药物选择原则:肾功能不全时,需根据以下因素调整抗菌药物的剂量:(1)肾功能减退程度;(2)抗菌药物对肾毒性的大小;(3)药物的体内过程,即PK特点;(4)抗菌药物经血液透析或腹膜透析后可清除的程度。
主要经肾脏排泄的药物,其半衰期可因肾功能减退而延长,因此,半衰期可作为调整用药的重要依据。
但同一药物在不同患者的血半衰期差异较大,如有条件应进行血药浓度监测,进行个体化给药。
2、慢性肾功能不全时抗菌药物剂量调整原则 :(1)正常应用或剂量略减:包括主要经肝胆系统代谢或排泄的抗菌药物,如大环内酯类、青霉素类和头孢菌素类的部分品种(氨苄西林和头孢哌酮)、多数抗真菌药物、抗分枝杆菌的多数品种及利奈唑胺等。
(2)可选用,但剂量需适当减少:主要经肾脏排泄,药物本身并无肾毒性或仅有轻度肾毒性的抗菌药物,需按照肾功能减退程度调整给药方案,包括青霉素类、头孢菌素、碳青霉烯类的多数品种、左氧氟沙星及磺胺甲噁唑等。
(3) 应避免应用,确有指征使用时,需在监测治疗药物浓度的情况下减量应用:药物本身或其代谢产物主要经肾脏排出,且有较大毒性,包括氨基糖甙类、多黏菌素类及糖肽类等。
(4)不宜应用:包括四环素类(多西环素除外)、呋喃类及萘啶酸等,四环素可加重氮质血症,如有指征应用时需慎重考虑,并肾功能损害程度减量应用;呋喃妥因、萘啶酸:可在体内明显积集,产生神经系统毒性。
肾功不全抗生素

肾功能不全患者抗生素用量
万古霉素肌酐清除率
常规用量>80ml/min
每1~3日1000mg 50~80
每3~7日1000mg 10~50
每7~14日1000mg <10
美罗培南
每12小时1g 26~50
每12小时0.5g 10~25
每24小时0.5g <10
泰能
常规用量>70ml/min
每6~8小时0.5g 30~70 ml/min
每8~12小时0.25~0.5g 20~30 ml/min
每12小时0.25g <20 ml/min
舒巴坦
最大量每12小时1g 15~30 ml/min
每12小时0.5g <15 ml/min
氟康唑
常规剂量每24小时1次>40 ml/min
常规剂量的1/2或每48小时1次21~40 ml/min
常规剂量的1/3或72小时1次10~20 ml/min
头孢他啶
每12小时1g 31~50 ml/min
每24小时1g 16~30 ml/min
每24小时0.5g 6~15 ml/min
每48小时0.5g <6 ml/min
每12小时0.2g >30 ml/min
每18~24小时0.2g 5~29 ml/min
左氧氟沙星
重症细菌感染、慢支、社区获得性肺炎:
首剂500mg,每24小时250mg维持20~49 ml/min 首剂500mg,每48小时250mg维持10~19 ml/min 院内获得性肺炎:
首剂750mg,每48小时750mg维持20~49 ml/min 首剂750mg,每48小时500mg维持10~19 ml/min 莫西沙星不用调整剂量。
肾功能不全抗生素使用(优.选)

肾功能不全如何应用抗菌药物?肾脏是大部分抗菌药物及其代谢产物的主要排泄器官,在肾功能不全时容易导致这些药物在体内积聚以致发生毒性反应,尤其是肾毒性抗菌药物。
因此,肾功能不全病人应用抗菌药物时,不能按常量给予,必须根据肾功能损害程度调整给药方案。
1、肾功能不全时抗菌药物的选用原则:① 有明确指征时方可使用;② 选择肾毒性低的有效品种;③ 避免长时间应用有肾毒性的抗菌药物;④ 避免与其他肾毒性药物联合应用;⑤ 密切观察药物的临床疗效及毒性反应;⑥ 尽可能测定药物(特别是具有肾毒性的抗菌药)的血浆浓度,以调整用药剂量。
2、肾功能不全时抗菌药物的选择:选择抗菌药物可依据肾功能减退时药物在体内过程(吸收、分布、代谢、排泄)的改变以及对肾脏的毒性大小来决定,一般分为四组:⑴抗菌药物维持原剂量或略减:此类主要是在肝脏内代谢或主要自肝胆系统排泄的药物。
包括大环内酯类(红霉素、麦迪霉素、螺旋霉素等)、利福平、多西环素、林可霉素类等。
青霉素类中,氨苄西林、阿莫西林、哌拉西林、苯唑西林、氯唑西林、双氯西林等大部分经肝胆系统排泄,在肾功能不全时,半衰期延长不明显,可按原剂量给药或略减量。
新型头孢菌素一般均无肾毒性,而且与氨基糖苷类合用时也较少发生毒性作用,其中头孢哌酮、头孢曲松大部分经肝胆系统排泄;头孢噻肟主要在体内代谢,一般均能按原剂量给药,在肾功能中度以上损害时,仅需适当减量。
氯霉素、两性霉素B虽在肾功能减退时半衰期轻度延长,但因为两药具明显的血液系统毒性或肾毒性,宜减量应用。
如同时有肝功能不全时,更需严格控制使用。
⑵剂量需适当调整:此类药物包括青霉素和头孢菌素类的大多数品种,如青霉素、羧苄西林、阿洛西林、头孢唑啉、头孢噻吩、头孢氨苄、头孢拉定、头孢西林、头孢呋辛、头孢他啶、头孢唑肟等。
氟喹诺酮类药物虽无明显肾毒性,但因为主要经肾脏排泄,肾功能减退时,可在体内明显积聚,因此,肾功能不全时应根据情况适当调整剂量。
⑶剂量需显著减少:此类药物有明显肾毒性,且主要经肾脏排泄,包括氨基糖苷类、万古霉素、多黏菌素类。
临床特殊情况下抗菌药物应用的注意事项

临床特殊情况下抗菌药物应用的注意事项1、肾功能不全患者应用抗菌药物注意(1)选择药物和设计给药方案时,必须考虑:药物的肾毒性、患者肾功能损害程度及对药物动力学的影响.如正在进行血液或腹膜透析治疗时,应估测对药物清除率的膨响。
(2)根据肾功能不全程度应调整药物给药剂量及给药时间.2、肝功能不全应用抗菌药物注意:在选用抗菌药物时应考虑药物对肝脏毒性反应及肝功能减退对药代动力学的膨响,避免使用肝毒性明显的药物.3、新生儿患者应用抗菌药物注意:一般应选用青毒素类、头胞菌素类等β-内酰胺类抗生素。
避免使用或慎用氯卷素、横胺药等抗菌药物,避免应用氨基糖昔类、万古霉素、去甲万古霉素等,确有应用指征时,必须进行血药浓度监测,个体化给药,不能迸行血药浓度监测者,不可选用上述药物.禁止使用四环素类、喳诺酮类药物.新生儿不宜肌肉注射.4、小儿患者抗菌药物应用注意:避免应用氨基糖昔类药物,确有应用指征时,必须进行血药浓度监测,个体化给药.8岁以下儿童不用四环素类药物,18岁以下未成年人避免使用瞳诺酮类药物.5、妊娠妇女应用抗箧药物注意:必须考虑药物对胎儿的影响及妊娠期妇女药代动力学的改变,避免不必要的用药。
在必须用药时,应选择风险效果之比最小的药物,并告知患者药物对继续妊娠可能引起的风险。
6、哺乳妇女应用抗菌药物注意:必须使用抗菌药物时,应尽可能选择在乳汁中浓度低、安全性高的药物,如青霉素类、头抱菌素类.并按药代动力学原理调整给药与哺学时间,如哺乳结束后立即用药,或在婴J由长睡眠前用药,使婴儿从乳汁中摄取的药物降至最低.7、老年患者应用抗图药物注意:老年人因组织器官生理功能减退,药代动力学过程有明显变化,特别是由于肾功能减退而致药物血浓度增加,不良反应也增加,应尽量使用不良反应小的药物,并依据肾功能调整剂量和用药方案,以达到安全、有效的目的。
肾功能不全患者抗菌药物的选择

·苑猿·
磺胺类药物等能与胆红素竞争结合蛋白,使游离型胆红素浓度 升高,出现高 胆 红 素 血 症,甚 至 核 黄 疸[圆]。 此 外,新 生 儿 血— 脑屏障不完善,多种药物均能通过,可使毒性增高。 员援 猿摇 药物代谢摇 新生儿肝药酶系统不成熟,直到出生后 愿 周, 此酶系统活性才达到正常人水平,新生儿在出生 愿 周内对靠微 粒体代谢酶系统灭活的药物敏感。新生儿还原硝基和偶氮的 能力以及进行葡萄糖醛酸、甘氨酸、谷胱甘肽结合反应的能力 很低,对靠这些结合反应灭活的药物也特别敏感。 员援 源摇 药物的排泄摇 儿童尤其是新生儿肾血流量低,率过滤仅 为成人的 圆园豫 耀 源园豫 ,猿 耀 缘 个月才可达到成人水平,肾小管分 泌及重吸收差,需 苑 个月达到成人水平,此外,肾小管泌酸能力 低,尿 责匀 高,影响碱性药物排泄[猿]。鉴于这一生理特点,可能 导致肾排泄药物( 如地高辛,庆大霉素)消除减慢,易致蓄积中 毒,给药时应注意儿童年龄,给药剂量及给药间隔。 圆摇 合理选择药物 圆援 员摇 合理选择药物摇 合理选择药物要做到明确特征、熟悉药 物特性、合理选择药物,减少儿童药物不良反应发生。儿童药 物不良反应通常与用药品种数量有关,应遵循“ 可用 员 种药物 治疗时就不用 圆 种药物”的原则。对于非细菌感染性疾病,如 肠痉挛,单纯性腹泻及一般性感冒发热等,不能选择抗生素,否 则不仅达不到治疗效果,反而易产生不良反应与细菌耐药性。 圆援 圆摇 合理选择剂量摇 儿科用药剂量是 员 个复杂问题,药物剂 量计算方法包括折算法、体质量法和体表面积法等,各有其优 缺点,可根据具体情况及临床经验适当选用。可影响剂量选择 的因素包括:(员)经肝代谢或肾排泄的药物,有严重肝,肾疾病
基于肾功能情况的左氧氟沙星合理用药分析

基于肾功能情况的左氧氟沙星合理用药分析左氧氟沙星是一种广谱抗生素,通常用于治疗许多由感染引起的疾病,比如尿路感染、呼吸道感染和腹泻。
对于使用左氧氟沙星的患者来说,尤其是那些存在肾功能不全的患者,药物的合理使用和剂量调整显得尤为重要。
肾功能情况是影响左氧氟沙星用药的重要因素之一,医生和患者在使用左氧氟沙星时应该特别注意肾功能情况,并根据肾功能情况来合理用药。
对于肾功能正常的患者来说,一般情况下左氧氟沙星的标准剂量为每天一次400mg,对于轻微至中度的肾功能不全患者,剂量可以降低至每天一次200-300mg,如果是严重的肾功能不全患者,则需要一次性减至每天一次100-200mg。
对于普通人来说,左氧氟沙星的半衰期为3-4小时,通过肾脏排泄的药物约占总剂量的70%,因此即使是轻微的肾功能不全也会对药物的排泄产生较大的影响,增加药物的滞留时间,增加药物的毒副作用发生的概率,因此对于肾功能不全的患者来说需要减少用药频率,增加用药间隔时间。
1、肾功能的评估在确定左氧氟沙星的用药方案之前,首先需要对患者的肾功能情况进行全面的评估。
通常情况下,肾功能的评估可以通过测定血清肌酐和尿素氮的浓度来进行。
肌酐清除率的测定也是一种常用的方法。
通过这些指标的检测,可以初步了解患者的肾功能情况,从而制定合理的用药方案。
2、合理用药的原则在处理肾功能不全患者的左氧氟沙星用药时,需要遵循以下一些原则:(1)根据患者的肾功能情况调整剂量。
根据患者的肾功能情况,适当降低左氧氟沙星的剂量,避免药物在体内的堆积,减少毒副作用的发生。
(2)延长用药间隔时间。
对于肾功能不全的患者来说,由于左氧氟沙星的排泄时间变长,因此需要适当延长用药间隔时间,避免药物在体内过度积聚,增加肾脏的负担。
(3)密切监测肾功能指标。
在患者使用左氧氟沙星的过程中,需要密切监测患者的肾功能指标,一旦发现肾功能指标异常,需要及时调整用药方案。
3、药物相互作用在使用左氧氟沙星的需要特别注意一些药物之间的相互作用。
肾功能不全抗生素选择

肾功能不全时抗菌药物的选择
剂量需适当调整:主要经肾脏排泄,药物本身无
肾毒性
大部分青霉素类和头孢菌素类:青霉素、羧苄西林、阿洛
西林、头孢唑啉、头孢噻吩、头孢氨苄、头孢拉定、头孢
西林、头孢呋辛、头孢他啶、头孢唑肟等
氟喹诺酮类:氧氟沙星等
肾功能不全时抗菌药物的选择
剂量需显著减少:有明显肾毒性,且主要经肾脏排泄
肾功能不全时如何调整药物
病史、体检评级肾功能 选择适当的抗菌药物 确定起始剂量 计算维持剂量 减少每次剂量 监测 调整剂量 增加用药间隔
肾功能不全药物使用原则
1 2
尽量避免 使用肾毒 性药物
原型或代谢 产物主要由 肾脏排泄的 药物需调整 剂量
肾功能不全时抗菌药物的选择
维持原剂量或略减
剂量需适当调整
剂量需显著减少
肾功能损害者忌用
肾功能不全时抗菌药物的选择
维持原剂量或略减:主要是在肝脏内代谢或主
要自肝胆系统排泄的药物。
大环内酯类、利福平、多西环素、林可霉素类等。 一部分青霉素类:氨苄西林、阿莫西林、哌拉西林、苯唑 西林、氯唑西林
ຫໍສະໝຸດ 新型头孢菌素:头孢哌酮、头孢曲松大部分经肝胆系统排
肌酐清除率估算公式:
Cockcroft公式(体重公式):
非肥胖患者: Ccr = (140-年龄)×体重(kg) /72×Scr(mg/dl) 或Ccr = (140-年龄)×体重(kg)/ 0.818×Scr(umol/L) (女性×0.85) 此处体重为实际体重
肥胖患者 当患者的体重超过理想体重的20%或BMI>30,使用下面公式 (瘦体重公式): Ccr(男)=[(137-年龄)×(0.285×体重(kg)+12.1× 身高2(m))]/51×Scr(mg/dl) Ccr(女)=[(146-年龄)×(0.287×体重(kg)+9.74× 身高2(m))]/60×Scr(mg/dl) 注:血肌酐:1umol/L=88.4mg/dl
抗菌药物在肾功能不全患者中的合理应用与调整

抗菌药物在肾功能不全患者中的合理应用与调整一、引言抗菌药物在临床治疗中扮演着重要的角色,它们可以有效地消灭或抑制细菌、病毒和真菌等病原体,帮助患者恢复健康。
然而,在应用抗菌药物的过程中,我们必须考虑到患者的肾功能状态,因为肾脏是药物代谢的主要器官之一,肾功能不全患者往往对抗菌药物的代谢和排泄能力下降,从而增加药物在体内的浓度,容易导致药物的毒副作用。
因此,本文将探讨抗菌药物在肾功能不全患者中的合理应用与调整,旨在指导临床医生在治疗这类患者时更加科学有效。
二、肾功能不全的定义及分类肾功能不全是指肾脏滤过功能下降,导致尿液中代谢产物排泄减少的一种疾病。
根据肾小球滤过率(GFR)的大小,肾功能不全可分为急性肾损伤(AKI)和慢性肾病(CKD)两类。
其中,AKI指在短时间内发生的肾功能急剧下降,常常是由于急性肾小球肾炎、缺血性肾病等造成的;而CKD则是指肾功能逐渐下降,持续时间较长,常见原因有糖尿病肾病、高血压肾病等。
对于肾功能不全患者,由于肾脏代谢和排泄功能下降,抗菌药物在体内的半衰期延长,药物浓度容易积累,容易出现药物中毒和不良反应。
三、抗菌药物的分类及适应症根据药理学作用和药物靶点的不同,抗菌药物主要分为抗生素、抗病毒药物和抗真菌药物三大类。
1.抗生素抗生素是用于治疗细菌感染的药物,常用的抗生素包括青霉素、氨基糖苷类、大环内酯类等。
在肾功能不全患者中,应根据患者的GFR水平来调整抗生素的剂量和使用频率,以避免过度积累而导致中毒。
对于肾小球滤过率在30ml/min以下的CKD患者,应减少抗生素的剂量和延长用药间隔,避免药物毒副作用对肾脏的损害。
2.抗病毒药物抗病毒药物主要用于治疗病毒感染,常见的包括抗艾滋病病毒药物、抗乙肝病毒药物等。
在肾功能不全患者中,抗病毒药物的选择和使用需谨慎,尤其是那些通过肾脏代谢和排泄的药物,容易在体内积累,增加药物毒副作用的风险。
因此,对于肾功能不全患者,应根据肾功能调整抗病毒药物的剂量和用药频率,避免药物在体内的过度积累。
肾功能不全患者的选药原则

肾功能不全患者的选药原则
肾功能不全患者的选药原则主要包括以下几点:
1. 明确诊断,合理选药:首先需要明确疾病的诊断,根据诊断结果选择适合的药物。
同时,要避免使用对肾脏有毒性的药物,特别是那些具有肾毒性的抗生素、感冒药、镇痛药等。
2. 药物相互作用:注意药物之间的相互作用,特别是那些可能产生肾损害的药物。
例如,使用他克莫司的病人要避免使用抗真菌药物或CCB类降压药。
3. 根据肾功能情况调整用药剂量和给药间隔时间:肾功能不全时,药物的排泄会受到影响,因此需要根据肾功能的情况调整用药剂量和给药间隔时间。
必要时进行血药浓度监测,设计个体化给药方案。
4. 选用无肾毒性或肾毒性较小的药物:优先选择无肾毒性或肾毒性较小的药物。
如果必须使用具有肾毒性的药物,应尽可能减少用药剂量和用药时间。
5. 避免使用肾毒性大的药物:尽量避免使用肾毒性大的药物,如氨基糖苷类抗生素、万古霉素、去甲万古霉素、氯霉素等。
如果必须使用这些药物,应进行血药浓度监测,并根据监测结果确定用药剂量及用药间隔时间。
6. 注意肝功能的状况:对于肾功能不全但肝功能正常者,可选用双通道排泄的药物。
总的来说,肾功能不全患者的选药原则是避免或减少使用对肾脏毒性大的药物,并尽量选择无肾毒性或肾毒性较小的药物。
在医生的指导下用药,遵循医生的建议和指导,不要随意更改用药方案或自行购药使用。
常用药品使用剂量的正确选择

常用药品使用剂量的正确选择药物治疗在现代医学中扮演着重要的角色,然而,使用药物必须遵循正确的剂量选择原则,以确保治疗效果的最大化,并减少潜在的不良反应。
本文将介绍一些常用药品的正确使用剂量选择,帮助患者和医护人员增强对药物使用的理解。
一、抗生素抗生素是常见的药物类别之一,用于治疗细菌感染。
正确选择抗生素的剂量可以有效控制感染,减少微生物的耐药性发展。
在选择抗生素剂量时,需要考虑以下因素:1. 感染的类型和严重程度:不同类型和严重程度的细菌感染需要不同剂量的抗生素。
对于轻度感染,通常可以选择较低剂量的抗生素,而对于严重感染,可能需要较高剂量。
2. 患者的年龄和体重:儿童和成人的体重不同,因此在选择抗生素剂量时需要注意。
通常,剂量会根据体重计算,并且会根据年龄进行调整。
3. 肾功能:某些抗生素在体内代谢主要依赖于肾脏,因此应注意患者的肾功能。
对于肾功能不全的患者,抗生素的剂量需要相应调整。
二、降压药降压药是用于治疗高血压的药物,正确选择剂量可以有效降低血压,预防心血管疾病的发生。
在使用降压药时,需要注意以下几点:1. 初始剂量选择:根据患者的血压水平和个体差异,选择适当的初始剂量。
对于轻度高血压,通常从较低剂量开始,然后逐渐调整。
2. 考虑联合用药:对于一些病情较为严重的患者,单一降压药物可能无法达到目标血压水平。
此时,可以考虑联合使用不同类别的降压药物,并根据患者的血压反应调整剂量。
3. 定期监测:在使用降压药物期间,定期监测患者的血压水平,并根据需要调整剂量。
过低或过高的剂量都可能导致治疗效果不佳或不良反应。
三、止痛药止痛药是用于缓解疼痛的药物,常用的种类包括非甾体类抗炎药和阿片类药物。
在正确选择止痛药剂量时,需要考虑以下几点:1. 疼痛类型和严重程度:不同类型和严重程度的疼痛需要不同剂量的止痛药物。
在选择剂量时,应根据患者的疼痛水平和个体差异进行调整。
2. 防止滥用:阿片类药物具有成瘾性,因此在使用时应遵循严格的剂量选择原则,避免滥用。
肾衰患者常用抗生素注意事项

肾功能不全患者抗生素使用注意事项一、左氧氟沙星注射液1、如果存在肾功能不全,慎用左氧氟沙星。
2、对于肌酐清除率大于等于50ml/min患者没有必要进行剂量调整.3、肾功能正常:250mg或500毫克缓慢静滴,时间大于60分钟,24小时一次。
或750mg缓慢静滴,时间大于90分钟,24小时一次。
4、肌酐清除率20~40ml/min:每48小时750mg或首剂500mg,此后每24小时250mg。
或者250mg每24小时一次缓慢静滴.5、肌酐清除率10~19ml/min:第一次给予750mg,此后每48小时500mg;或第一次给予500mg,此后每48小时250mg;或每48小时给予250mg.6、血液透析或腹膜透析患者:第一次给予750mg,此后每48小时500mg;或第一次给予500mg,此后每48小时250mg.7、分子量:415。
85 蛋白结合率24%~38% 87%由肾脏排出。
8、血液透析和腹膜透析均不能有效清除体内的左氧氟沙星,故透析后不用补充。
二、注射用阿奇霉素1、分子量:1465。
59 蛋白结合率为7%~15%。
2、肾功能不全者慎用。
3、主要经过胆汁排泄。
三、头孢曲松钠1、分子量661.59 蛋白结合率95%60%经尿排出.2、肾功能不全患者肌酐清除率大于5ml/min,每日剂量应少于2g。
3、血液透析对本品清除率不高,透析后不需要补充剂量.四、头孢西丁1、分子量449.43蛋白结合率80.7% 85%经肾排泄。
2、肌酐清除率50-30ml/min:1~2g,8-12小时一次。
肌酐清除率29-30ml/min:1—2g,12—24小时一次。
肌酐清除率9—5ml/min:0.5—1g12-24小时一次。
肌酐清除率小于5ml/min:0.5-1.0g24—48小时一次五、头孢哌酮舒巴坦1、头孢哌酮约25%经过肾脏排泄。
舒巴坦84%经肾脏排泄2、肌酐清除率15—30ml/min时:舒巴坦每日最高2g,分12小时一次。
用药指导-常用抗生素的用法及注意事项
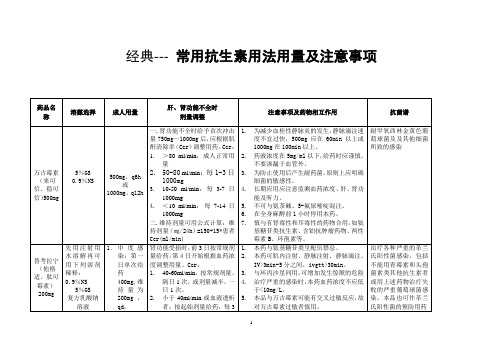
经典--- 常用抗生素用法用量及注意事项ICU常用抗生素用法用量及注意事项(续1)ICU常用抗生素用法用量及注意事项(续2)抗生素后效应与临床用药的注意事项近年来抗生素后效应(post-antibiotic-effect,PAE)研究发现许多抗生素的抗菌活性与药物的高峰浓度密切相关,有明显的剂量(浓度)依赖性,体内抗生素不必始终维持在有效血药浓度之上。
在PAE期中的细菌许多特征发生了改变,使得在治疗中可以延长给药间隔,减少用药剂量,从而减少不良反应的发生;并可降低用药费用。
1、β-内酰按胺类抗生素多数β-内酰胺类抗生素对G╋球菌有较明显的PAE且呈浓度依赖性,对G╋杆菌的PAE属部分剂量依赖性,且药物浓度降低时,使细菌形成丝状体,其PAE 很短或为负值,在高浓度时使细菌成为球状体,产生明显的PAE。
如头孢孟多,头孢唑林,头孢哌酮,萘夫西林,青霉素的浓度大于最低抗菌素(MIC)或最低杀菌浓度(MBC),接触时间为1.1~3.8h时,对金葡菌的PAE分别是3.9、1.2~4.5、4.6、3.0、1.4h。
对粪肠球菌,青霉素类和碳青霉烯类在4倍MIC以上时显示较长的PAE,而头孢菌素类很小。
对铜绿假单胞菌,青霉素类和头孢菌素类的PAE较短,最长仅达1h左右。
而碳青霉烯类的PAE较长,且有明显的浓度依赖性。
β-内酰胺类抗生素为繁殖期快速杀菌剂,但其消除速度快,半衰期短,以往多采用连续给药或一日多次给药。
因其只在细胞分裂期细胞壁形成的短时间内有效,杀菌疗效取决于血药浓度的高低,所以在短时间内有较高的血药浓度对治疗有利。
目前结合PAE,主张采用快速静脉滴注给药方案,将一次剂量的药物溶于约100ml输液中,于0.5~1h内滴完,即可在短时间内达较高血药浓度提高疗效,又可减少伴药物分解而产生的致敏物质。
据报导:采用青霉素1日1次给药治疗敏感金葡菌感染与1日2次给药法的效果无显著性差异(P>0.05),且不良反应明显减轻,证实了β-内酰胺类抗生素1日1次给药的优越性。
肝、肾功能减退时应用抗菌药物需要注意的问题

肝、肾功能减退时应用抗菌药物需要注意的问题患者肾功能有轻度减退时,磺胺药、氨基糖苷类抗生素、四环素、土霉素、多黏菌素B及多黏菌素E、万古霉素等在血中的半衰期有明显延长;中度或高度减退时则青霉素类、头孢菌素类的血半衰期也延长;而氯霉素、红霉素、利福平、两性霉素B等的半衰期在肾功能减退时,其延长并不显著。
青霉素类和头孢菌素类(头孢噻啶除外)由于毒性低微,因此在肾功能减退时可以不减量或不将给药间期延长(也可稍减量及延长给药间期),但因临床所用时大多系钠盐或钾盐,故要密切注意电解质平衡。
氨苄西林在血中浓度增高时,其皮疹发生率将增多。
磺胺药在肾功能减退时不仅其半衰期有明显延长,且易导致血尿、结晶尿,并可使肾脏损害加重,故在肾功能中度或重度损害时不宜采用,而在肾功能轻度减退时,其应用也要特别审慎,应与碳酸氢钠合用,同时多喝水以利药物的排出。
氨基糖苷抗生素、多黏菌素B及多黏菌素E、万古霉素等在应用普通剂量时即可对肾脏产生损害,且其半衰期在肾功能减退时均有明显延长,自2~6小时延长至2~10天不等。
由于药物在体内吸收和分布的个体差异很大,而多次测定血清中的药物浓度不仅不易做到,也不易做得正确,因此当肾功能有中度或高度减退时,最好不用这些抗生素。
必须采用氨基糖苷类抗生素如卡那霉素、庆大霉素等,则须按肾功能情况延长给药间隔时间,内生肌酐清除率和血尿素氮均有重要参考价值。
肾功能轻度减退时,卡那霉素和庆大霉素的给药间期宜白8小时延长为12~24小时,中度减退时延长为24~48小时,重度减退时延长至48~72小时。
首次冲击量可给原量或倍量,卡那霉素为0.5~1.0 g,庆大霉素为80~160 mg。
以后每次卡那霉素为0.5g,庆大霉素为80 mg(均系成人量,肌注或静滴)。
也可将每日用量减少,肾功能轻度、中度和重度减退时各给正常量的1/2~2/3、1/2~1/5和1/10~1/5,均2次/d。
万古霉素几乎全部由肾脏排出,正常半衰期为2~10小时,肾功能高度减退时可延长为6~10天。
常见肝肾损伤抗生素

一.肾功能不全患者抗生素使用抗菌药物导致肾损害的类型及机制药物导致的肾损害大多损害肾小管和肾间质。
抗菌素导致肾损害的主要机制包括两个方面,一是抗菌素的直接毒性,二是药物诱发的免疫损伤。
此外,抗菌素和肾脏的关系还表现在,肾功能下降后,某些抗菌素通过肾脏的排泄障碍而在体内蓄积,引发其他问题。
1. 氨基糖苷类常用的有阿米卡星、妥布霉素、庆大霉素、奈替米星、西索米星及链霉素等,可导致急性肾小管坏死。
2. 多肽类包括多粘菌素B,多粘菌素E,万古霉素,去甲万古霉素等。
多粘菌素B和多粘菌素E主要从肾脏排泄,在肾功能下降时,两药的消除半衰期明显延长。
全身给药剂量过大或时间过长可出现肾脏毒性,尤其是原已有肾脏疾患则更易产生。
主要表现蛋白尿、管型尿、血尿及尿素氮上升,及时停药一般可恢复。
万古霉素80%-90%以原形从肾脏排泄。
清除半衰期成人为5-11小时,当肾功能衰竭时,半衰期将延至7天以上,故肾功能衰竭患者用药需增大间隔时间,并进行血药浓度监测。
3. β-内酰胺类青霉素类:包括青霉素G,双氯青霉素,阿莫西林,哌拉西林,阿洛西林、美洛西林等。
青霉素在体内存留的时间短,通过肾脏后随尿液排泄出去,一般不会在身体蓄积而产生直接肾毒性。
青霉素类导致的肾损伤类似于过敏反应,绝大部分患者发生在用药后2~3周,也可在1~2 月不等,容易误诊。
头孢菌素类:第一代头孢菌素类(头孢噻吩,头孢氨苄,头孢唑林,头孢拉定等)肾毒性最大,其中头孢拉定因为经常引起血尿而被国家药品不良反应监测中心通报多次。
第二代(头孢他啶除外)及以上头孢菌素肾毒性明显减少。
4. 磺胺类磺胺类药物的乙酰化代谢产物容易在肾小管形成结晶而堵塞肾小管,导致肾小管坏死。
多发生在血容量不足、原有肾脏病变、药物过量或特定的尿pH值情况下。
5.喹诺酮类左氧氟沙星主要是以原形经肾脏排出,可在肾小管产生结晶,尤其在碱性尿中更易发生,肾功能不全患者慎用或减量使用。
二.肾功能不全患者抗生素使用尽量避免使用经肝或有相当量药物经肝清除,肝功能减退时清除减少,有毒性反应发生。
抗生素与肝肾功能不全肝肾功能不全患者的抗生素选择与剂量调整

抗生素与肝肾功能不全肝肾功能不全患者的抗生素选择与剂量调整抗生素在医学上扮演着重要的角色,可用于治疗感染性疾病,但在肝肾功能不全的患者中,抗生素的选择和剂量调整需谨慎进行。
本文将就此话题进行探讨,以指导临床实践。
一、影响抗生素处理的肝肾功能不全肝肾功能不全可能导致药物的代谢和排泄发生异常,从而影响抗生素在体内的药动学。
因此,在确定抗生素的选择和剂量时,必须充分考虑患者的肝肾功能状态。
肝功能不全会导致药物的代谢能力下降,进而延长抗生素的半衰期,增加患者暴露在药物的时间上。
而肾功能不全则会影响药物的排泄,导致药物的蓄积。
二、抗生素的选择与剂量调整2.1 抗生素的选择- 肝肾功能不全患者的抗生素选择首先要遵循病原学指导原则。
即明确病原体后,根据病原体的药物敏感性测定选择敏感的抗生素进行治疗。
- 同时,应尽可能选择具有较低肝肾毒性的抗生素。
例如,万古霉素和四环素类抗生素对肝肾的损伤较小,可优先考虑使用。
2.2 抗生素的剂量调整- 对于肝功能不全患者,需要降低需要通过肝脏代谢的抗生素的剂量。
一般来说,肝功能受损的患者,抗生素的剂量要进行相应减少。
可以根据患者的肝功能状态,调整剂量,并密切监测药物血药浓度。
- 对于肾功能不全患者,抗生素的剂量调整常取决于肾小球滤过率(GFR)。
通常,抗生素经肾脏排泄的剂量需要根据GFR的降低程度进行调整。
医生可以根据肾功能不全的严重程度调整剂量,并适时监测药物浓度与疗效。
三、常用抗生素的肝肾功能不全剂量调整策略举例3.1 青霉素类抗生素- 氨苄青霉素:肝肾功能不全剂量需减半。
- 青霉素G:肝肾功能不全需减少剂量和延长给药间隔。
3.2 大环内酯类抗生素- 红霉素:肝功能不全明显时需减少剂量和增加给药间隔。
- 克拉霉素:剂量仅需参考肾功能不全情况进行调整。
3.3 链霉素类抗生素- 阿奇霉素:肾功能不全时剂量需减半。
- 克林霉素:肝肾功能不全时剂量需减半。
以上仅为举例,具体剂量调整应根据患者具体情况而定。
肾功能不全如何应用抗生素

4、接受肾脏替代治疗患者应根据腹膜透析、血液透析和 血液滤过对药物的清除情况调整给药方案。
15
15
16
16
17
17
肾功能不全时抗菌药物的调整
18
18
第一步:评价肾功能
Scr GFR CCr
血肌酐:1mg/dl=88.4umol/L
5
病例讨论
• 中医诊断:混合痔(湿热下注) • 西医诊断:1.混合痔水肿
2.高血压病
6
病例讨论
• 治疗:3月14日在椎管内麻醉下行痔切 除术,术中诊断:混合痔。术中探查: 患者以环状内痔为主,伴有肛缘不规则 皮赘,遂决定行PPH术+外痔切除术,术 中以天臣吻合器切除环状痔上粘膜,宽 约2.0CM,切除组织送病理。术程顺利, 术后患者安返病房。
23
23
调整方法二:
负荷剂量 负荷剂量的目的是使药物很快到达治疗浓度,如果患者细胞
外液的容量正常,其负荷量与肾功能正常者相同。
维持剂量 在给予负荷量后,为维持一定的血药浓度,需间歇追加维持
剂量的药物。维持剂量的调整有以下方式: ①延长给药间隔; ②减少单次剂量; ③二者同时采用。
24
24
方式 抗菌药物 指标
举例
延长给药间
隔
浓度依赖型
(I法)
减少单次剂 量(D法)
时间依赖型
Cmax/MIC T>MIC
如:氨基糖 苷类
如:β内酰 胺类
二者同时 (D&I法)
喹诺酮类
肾脏病患者的抗菌药物治疗剂量调整策略. 中华全科医师杂志.2013
25
25
感谢您的倾听!
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
血液透析和药物代谢
分子量<500D可自由通过普通透析膜 蛋白结合率>90%难以透析清除 采用高通量透析、提高血流速度和透析液速度、 采用大面积透析器、延长透析时间可增加药物 清除 腹膜透析药物清除能力远低于血液透析
常用抗生素选择
~~o(>_<)o ~~
O(∩_∩)O
血液透析和药物代谢
Semi-permeable Membrane
半透膜
Dialysate 透析液
Blood血液
Blood血
Salt盐
Toxin毒素
设计为保留血液成 份如红细胞、血小 板和大蛋白在血液 侧-它们不能通过 膜 该半透膜有孔,它 们大小为允许小分 子通过,而其它的 分子不能通过 水分子自由通过
HD后补充 1G,HD后补充 HD后补充
I为调整用药间隔,D为调整药物剂量
碳青霉烯类
剂 量 / 方 法 GFR>50
中文名
GFR10-50
GFR<10
HD
美罗培 南
亚胺培 南
DI
0.5G %
0.250.5G,Q24H
HD后补 充
D
HD后补 25% 充
青霉素类 头孢菌素类 氨基糖苷类 喹诺酮类 碳青霉烯类 ……
红霉素 林可霉素 氯霉素 强力霉素 头孢哌酮 头孢曲松钠 利福平……
青霉素类
剂量 / 方 GFR>5 法 0
中文名
GFR1050
GFR<10
HD
阿莫西林
氨苄青霉素 阿洛西林 美洛西林
I
I I I
Q8H
Q6H Q4-6H Q4-8
Q8-12H
Q6-12H Q6-8H Q6-8H
Q24H
Q12-24H Q8H Q8H
HD后补充
HD后补充 HD后补充 不用
I为调整用药间隔
头孢菌素类
剂 量 / 方 法
I
中文名
头孢氨苄
GFR>50
Q12H
GFR10-50
Q12-24H
GFR<10
Q24-48H
HD
1G,HD后补充
头孢丙烯
头孢吡肟 头孢地嗪 头孢他啶
病史、体检评级肾功能 明确药物的通常起始剂量和维持剂量 确定起始剂量 计算维持剂量 减少每次剂量 监测 调整剂量 增加用药间隔
泰能说明书
泰能说明书
泰能说明书
血液透析与药物代谢
Blood In
血液入口
Dialysate Out
透析液出口
Dialysate In
透析液入口
Blood Out
血液出口
头孢菌素类
中文名 头孢呋辛
剂量/ 方 GFR>5 法 0 D 100%
GFR10-50 50-100%
GFR<1 0
50%
HD HD后补充
头孢克洛
头孢拉定 头孢哌酮 头孢曲松
D
D D D
100%
100% 100% 100%
50-100%
50% 100% 100%
50%
25% 100% 100%
0.25G,HD后补充
DI
I I I
0.25G,Q12 0.25G,Q24 H 0.25G,Q12-16H H Q12H Q6H Q8-12H
0.25G,HD后补充
1G,HD后补充 1G,HD后补充 1G,HD后补充
Q16-24H Q6-8H Q24-48
Q24-48H Q12H Q48H
I为调整用药间隔,D为调整药物剂量
氨基糖苷类
中文名
剂量 / 方 法
GFR>50
GFR10-50
GFR<10
HD
庆大霉素 DI
60-90%,Q12H 30-70%,Q12H 20-30%,Q24-48H 2/3剂量
阿米卡星 DI
卡那霉素 DI 大观霉素 D
60-90%,Q12H 30-70%,Q12H 20-30%,Q24-8H
2/3剂量
剂 量 / 方 法 DI D I D Q6H
中文名 万古霉 素 氨曲南
GFR>50 0.5G,Q612H
GFR10-50 0.5G,Q2448H
GFR<10 0.5G,Q4896H
HD 0.5G,Q48-96H
100% 50-75% Q8-12H 100% 慎用 Q24-48H 慎用
0.5G,HD后补 25% 充 1G,HD后补充 HD后补充
100%,静脉不 用 不用
HD
100%,静脉不 100% 用
氟康唑 卡泊芬净
伊曲康唑 两性霉素 B
D D
D I
100% 100%
100% Q24H Q24H
100% 100%
100% Q24-46H
0.2G,HD后补 100% 充
100% HD后补充
50% 0.1G,Q12-24H 不用
其他常用抗生素
肾功能不全和抗生素选择
泰能说明书
药物体内代谢
白蛋白 结合
药物 血液 肝脏代谢 游离 肾脏排出
其他影响药物代谢因素
低蛋白血症 年龄 是否合并肝功能不全 药物的相互作用
肾功能不全药物使用原则
1
2
避免使用 肾毒性药 物
原型或代谢 产物主要由 肾脏排泄的 药物需调整 剂量
肾功能不全时如何调整药物
50% HD后补充
喹诺酮类
中文名 环丙沙星
剂量/ 方 法 D
GFR>5 0
GFR10-50
GFR<10
HD
100% 50-75%
50% 0.25G,Q12H
加替沙星
莫西沙星 左氧氟沙星
D
D D
100% 50-75%
100% 100% 100%
50% HD后补充
100% 不详 25-50%
50% 25-50%
磺胺类
中文名 磺胺甲基异噁唑 磺胺异噁唑
剂量 / 方 GFR>5 法 0 I I Q12H Q6H
GFR1050 Q18H Q8-12H
GFR<10 Q24H Q12-24H
HD 1G,HD后补充 2G,HD后补充
抗真菌药物
剂 量 / GFR> 方 5 法 0
D
中文名
伏立康唑
GFR10-50
GFR<10
60-90%,Q12H 30-70%,Q12H 20-30%,Q24-48H 2/3剂量 100% 100% 100% 不用
大环内酯类
中文名
红霉素 阿奇霉素 克拉霉素
剂量/ 方 法 D D D
GFR>50
100% 100% 100%
GFR1050
GFR<10
HD
不用 不用
100% 50-75% 100% 75% 100%
头孢西 丁
利奈唑 胺
抗结核药物
中文名 利福平 异烟肼 吡嗪酰胺 乙胺丁醇
剂量/ 方 法 D D D I
GFR>50
GFR10-50
GFR<10 50-100% 不用
HD
100% 50-100% 100% 100% 避免 Q24H Q24-36H 100%
50% HD后补充 避免 Q48H 避免 HD后补充
