NPC放疗计划设计
放疗治疗计划书

放疗治疗计划书简介放射疗法(Radiation Therapy)是一种常见的癌症治疗方法。
放疗利用高能量的X射线或其他粒子束直接破坏癌细胞的DNA,从而抑制其生长和分裂。
放疗可以作为独立的治疗方法,也可以与其他治疗方式(如手术和化学治疗)联合使用。
本文档旨在提供一个放疗治疗计划书的模板,以帮助医生和患者了解治疗过程和预期效果。
病情描述(在这里写下患者的病情描述,包括疾病类型、病程、症状等)诊断结果(在这里写下患者的诊断结果,包括肿瘤类型、分期情况等)治疗目标根据患者的病情和诊断结果,制定以下治疗目标:1.治愈:完全消除或控制肿瘤的生长,达到患者完全康复。
2.缓解:减轻患者的症状和不适,提高生活质量。
3.控制:控制肿瘤的生长和扩散,延长患者的生存期。
治疗方案(在这里写下放疗的治疗方案,包括放疗的剂量、时间安排、治疗次数等)放疗可以根据治疗的目的和肿瘤特点进行分为以下几种类型:1.根治性放疗:主要用于早期癌症患者,旨在完全消除肿瘤。
2.预防性放疗:主要用于高风险人群,旨在预防肿瘤的复发。
3.辅助性放疗:主要用于手术后或化疗后,旨在控制肿瘤的复发和转移。
4.Palliative 放疗:主要用于晚期癌症患者,旨在减轻症状和提高生活质量。
在制定治疗方案时,医生会考虑以下因素:1.患者的整体健康状况和耐受性。
2.肿瘤的类型、大小、位置和分期。
3.周围正常组织的保护措施。
预期效果放疗的预期效果因患者的病情和诊断结果而异。
然而,一般来说,放疗可以达到以下效果之一或多个:1.控制肿瘤生长:放疗可以抑制和减缓肿瘤的生长和扩散。
2.缓解症状:放疗可以减轻疼痛、出血、呼吸困难等与肿瘤相关的症状。
3.提高生活质量:放疗可以改善患者的生活质量,使其更好地应对病痛。
随访计划放疗治疗结束后,患者需要定期进行随访以评估治疗效果和监测复发情况。
随访计划可能包括以下内容:1.定期体检:包括体格检查和相关影像学检查,如CT扫描、MRI等。
放疗质控工作规划

一、前言放疗作为癌症治疗的重要手段之一,其质量和安全直接关系到患者的治疗效果和生命安全。
为了确保放疗工作的规范化和高效性,提高放疗质量,降低医疗风险,特制定本放疗质控工作规划。
二、指导思想以国家卫生健康委员会和相关部门的方针政策为指导,坚持“以人为本、预防为主、规范管理、持续改进”的原则,全面提升放疗质控水平,确保患者得到安全、有效的放疗治疗。
三、工作目标1. 提高放疗质量控制意识,强化医护人员对放疗质量安全的重视。
2. 完善放疗质量控制体系,确保放疗全过程的质量和安全。
3. 加强放疗设备管理,提高设备运行稳定性,降低设备故障率。
4. 优化放疗治疗流程,提高治疗效率,减少患者等待时间。
5. 提升放疗治疗效果,降低并发症发生率,提高患者生活质量。
四、具体措施1. 组织培训与宣传(1)定期举办放疗质量控制培训班,提高医护人员对放疗质量安全的认识。
(2)利用多种渠道宣传放疗质量控制知识,增强医护人员的责任感。
2. 建立健全放疗质量控制体系(1)制定放疗质量控制标准,明确各级医护人员在放疗质量控制中的职责。
(2)建立放疗质量控制档案,对放疗全过程进行跟踪、记录和评估。
(3)定期开展放疗质量控制检查,确保各项质量控制措施得到有效执行。
3. 加强放疗设备管理(1)定期对放疗设备进行维护保养,确保设备正常运行。
(2)加强设备性能监测,及时发现和排除设备故障。
(3)建立设备使用记录,对设备使用情况进行跟踪和评估。
4. 优化放疗治疗流程(1)简化放疗治疗流程,缩短患者等待时间。
(2)提高放疗治疗效率,减少患者不适感。
(3)加强患者沟通,确保患者了解放疗治疗过程。
5. 提升放疗治疗效果(1)加强放疗计划设计,确保放疗剂量准确、合理。
(2)加强放疗治疗监测,及时发现和纠正治疗偏差。
(3)开展放疗疗效评估,持续改进放疗治疗方案。
6. 加强与其他部门的协作(1)加强与医学影像、病理等部门的协作,确保放疗诊断的准确性。
(2)加强与护理、康复等部门的协作,提高患者整体治疗效果。
头颈部肿瘤放射治疗计划设计-文档资料

相差169.3s,约3分钟,节省25.99%
设 置 、 调 整 优 化 条 件
30
喉癌
解剖
声门上区 声门区 声门下区
治疗原则
早期:放射治疗(为主)+手术 晚期:
气道梗阻,全喉切除±术后放疗 气道梗阻不严重,术前放疗+手术治疗
31
唇及口腔-舌癌
舌癌是最常见的口腔癌之一,约占口腔癌 的1/3~1/2 80%-90%的舌癌好发于舌活动部的侧缘特别 是后侧缘 治疗: 单纯手术:小的表浅肿瘤,T1N0,T2N0 根治性放疗:舌功能保护 放疗加手术综合治疗:中晚期舌癌 姑息性放疗:晚期病例
32
鼻腔及鼻窦癌-上颌窦癌
鼻腔与鼻窦恶性肿瘤占全身恶性肿瘤的0.5%-2%, 占头颈部肿瘤的9.7%-11.9% 以鼻腔癌最多见,上颌窦癌次之 治疗
X≤14 cm
调整X1和X2 的位置,尽 量使漏照的 靶体积最小 调整 collimater
设置射野优化参数
2程时减少为65~75
70-80
Varian自动分野与手动调X铅门参数比较
自动分野 手动调X铅门
节 约 优 化 和 治 疗 时 间
Varian自动分野与手动调X铅门计划比较
时间评估
Tsplit=218.33+432.08=651.41s Tnon=50.03+432.08=482.11s
NPC 2D计划设计步骤
放置中心点和剂量归一点
设置处方 布野并勾画铅块
计划评价
总结
IMRT计划对NPC有明显剂量优势
2D计划设计建议使用半束照射
– 中心点位于颈部斜坡处,注意摆位 – 注意评价颞叶的低剂量区
鼻咽癌的放射治疗计划设计与评估

鼻咽癌的放射治疗计划设计与评估鼻咽癌(nasopharyngeal carcinoma,NPC)是一种相对较少见但较为恶性的头颈部肿瘤。
由于其特殊的解剖位置和容易发生淋巴结转移的特点,治疗鼻咽癌通常采用综合治疗,其中放射治疗是治疗鼻咽癌的关键手段之一。
放射治疗计划设计是确保患者在治疗过程中能够获得最佳疗效并最大限度减少危害的重要步骤。
下面将对鼻咽癌的放射治疗计划设计以及评估过程进行探讨。
一、放射治疗计划设计1. 患者评估和分期放射治疗计划设计的第一步是对患者进行全面评估和合理分期。
这包括对患者的病史、体格检查、影像学检查(如MRI、CT等)、病理检查等多种手段的综合应用,以确定肿瘤的位置、分期、与周围组织的关系等信息。
2. 靶区划定根据鼻咽癌的位置及其淋巴结转移规律,需要合理划定治疗的靶区。
一般来说,放射治疗的靶区包括原发肿瘤灶、颈部淋巴结区域等,同时还需避开关键器官(如脑干、眼球等)。
3. 剂量分配放射治疗计划设计时,需要考虑到剂量的分配。
根据肿瘤的大小、分期、淋巴结转移情况以及患者的整体状况等因素,制定合理的剂量分配方案,确保肿瘤组织受到足够的放射剂量,同时尽量避免对周围正常组织的伤害。
4. 照射技术选择放射治疗计划设计中,选择合适的照射技术对于治疗效果至关重要。
常用的照射技术包括立体定向放射治疗(stereotactic radiation therapy,SRT)、调强放射治疗(intensity-modulated radiation therapy,IMRT)等。
根据具体情况选择合适的照射技术,可以更好地保护正常组织,提高治疗的精确性和疗效。
5. 治疗计划评估完成放射治疗计划设计后,需要进行治疗计划的评估。
评估的内容包括剂量分布、靶区覆盖情况、剂量与毒副作用之间的平衡等。
通过评估,可以进一步优化治疗计划,确保治疗效果的最大化和患者的安全。
二、放射治疗计划评估按照治疗计划的设计,进行放射治疗后,有必要对治疗的效果进行评估。
2022放疗科工作计划(通用6篇)

2022放疗科工作计划(通用6篇)日子如同白驹过隙,不经意间,我们的工作又将迎来新的进步,何不好好地做个工作计划呢?估计许多人是想得很多,但不会写,以下是小编帮大家整理的2022放疗科工作计划(通用6篇),欢迎大家分享。
放疗科工作计划1为了进一步落实以病人为中心,提高医疗服务能力,扎实推进创建工作,特制定20xx年度放射科质量管理工作计划。
一、加强卫生法律法规、规章制度及岗位职责培训学习主要学习《侵权责任法》、《执业医师法》、《突发公共卫生事件应急条例》,《各级各类人员岗位职责》,《核心制度》及放射科各项制度、操作规程等。
贯彻落实医院有关文件精神二、加强业务知识的培训学习1、科室全体员工积极参加院内、外的业务学习,努力提高自己的业务素质和业务水平。
2、主要学习《放射科诊疗常规》、《医学临床“三基”训练》,《x线诊断基础》,《CT诊断》及有关杂志。
三、防护知识培训学习略四、考试考核每季度一次政治、业务理论考试五、树立良好的医德医风。
树立良好的医德医风,大力弘扬白求恩精神,加强职业道德和行业作风建设,发扬救死扶伤优良传统。
文明礼貌服务,不与病人争吵,做到耐心解释,尽量满足病人的需求。
工作中有事业心和责任心,求真务实、踏实苦干。
六、加强劳动纪律的监督管理全科人员严格医院各项规章制度,不迟到,不早退,坚守工作岗位。
七、加强科室管理。
进一步完善落实放射科各种记录及操作规程,如交接班记录、综合读片记录、疑难病例讨论记录等,将政治业务学习、质量控制、病例追踪、设备维护、监督检查、报告审签等都统统落实到人头,严格各设备操作规程及放射科诊疗常规,定期召开科务会及质量控制分析会,总结不足之处,提出整改意见,并加以纠正落实。
放疗科工作计划2xx年是我院创建区域性名院及三级医院关键的一年,放射科全体人员愿与院部的中心工作保持高度一致,加强人才培养,提高业务技能,更新设备,加强医德医风建设,不断提高文化素质,保证胜利完成院部下达的各项工作目标任务。
放射治疗计划的设计与执行-PPT课件

素质和责任心是非常重要的。
随着治疗负荷日趋加重,照射技术日趋复杂和精细, 必须采取一定措施避免计划执行过程中的差错,为此, 可采用以下几种方法:
50
治疗计划的执行
2.治疗摆位②
避免计划执行过程中差错的措施: ①固定器和激光定位器是保证摆位准确的基本条件; ②照射野证实片是经常使用的较经济的措施,但它不能 每次摆位时都用,而且须等胶片洗出后才能纠正; ③照射野动态影像系统,是对照射野证实片技术的扩展, 它能观察、记录、再现照射过程中的体位和照射野与靶 区间关系的动态情况,但价格较贵,目前还没有广泛使 用; ④检查证实系统:它是近几年来发展起来的保证摆位精 度,减少差错的微机检查和控制系统。
33
治疗计划的设计
治疗计划过程应是一个对整个治疗过程不断进行量化 和优化的过程。包括: ①病人解剖数据的获得 CT/MR/PET/DSA等图像的输入及处理。 ②照射野的布置与剂量计算 医生对治疗方案包括靶区剂量及其分布、重要器官 及其限量、剂量给定方式等的要求及实现。 ③治疗计划的评估 计划确认及计划执行中精度的检查和误差分析等。
(3)远处转移
(Gross Tumor Volume-Distant Metastasis, GTV-M)
6
放射治疗有关区域的定义
临床靶区(Clinical Tumor Volume, CTV) 指包括GTV+亚临床病灶+肿瘤可能浸润的区域。 CTV主要根据肿瘤的大小、部位和恶性程度等因素确 定, 依据病理学与影像学靶区关系的量化研究结果可以 较为准确的确定出GTV与CTV的关系。
1.治疗机物理和几何参数的设置
逆向调强放疗计划系统设计及其优化方法研究的开题报告

逆向调强放疗计划系统设计及其优化方法研究的开题报告一、研究背景放疗是治疗恶性肿瘤的主要手段之一,但是放疗过程中给患者的正常组织会受到一定的损伤,而且肿瘤与正常组织的分界不是很明确,这就要求放疗计划系统在制定放疗计划时要充分考虑到肿瘤与正常组织的分界,尽可能减少对正常组织的损伤。
目前放疗计划系统大都采用逆向规划方法,即给定剂量分布和正常组织的限制条件,优化射线出射方向和强度,得到一个满足要求的放疗计划。
在逆向规划中,通过改变投射方向和投射强度对正常组织的受损程度进行调整,而且很多时候得到的计划不能直接满足临床需求,还需要通过人工微调等手段进行优化。
因此,如何设计一个优秀的逆向调强放疗计划系统,并提高计划效率和计划质量,成为了一个重要的研究方向。
二、研究目的本研究的目的是设计一个高效的逆向调强放疗计划系统,并采用优化算法对计划进行优化,以提高计划的质量和效率。
具体目标包括:1.设计一个逆向调强放疗计划系统,实现自动计划生成。
2.对计划进行优化,尽可能减少对正常组织的损伤,同时保证对肿瘤的治疗效果。
3.采用并行计算技术和GPU加速技术,提高计划的计算速度和效率。
三、研究内容本研究的内容包括以下三个部分:1.逆向调强放疗计划系统的设计与实现本部分将设计并实现一个逆向调强放疗计划系统,实现自动计划生成。
具体包括以下内容:(1)设计可视化的图形用户界面,方便用户进行交互式操作。
(2)设计计划生成模块,通过优化算法实现自动化计划生成。
(3)设计计算模块,实现计算出每个方向和强度的剂量分布。
2.基于优化算法的计划优化本部分将采用优化算法对计划进行优化,尽可能减少对正常组织的损伤,同时保证对肿瘤的治疗效果。
具体包括以下内容:(1)建立逆向调强放疗计划的优化模型。
(2)采用多目标优化算法对模型进行求解。
(3)考虑不同的生物物理模型和约束条件,对计划进行调优。
3.基于并行计算技术和GPU加速技术的计算优化本部分将采用并行计算技术和GPU加速技术,提高计划的计算速度和效率。
Pinnacle放疗计划系统的计划设计规范及流程质控

Pinnacle放疗计划系统的计划设计规范及流程质控发表时间:2013-07-22T11:10:30.733Z 来源:《医药前沿》2013年第16期供稿作者:吴丽丽林珠陆佳扬[导读] 核对计划的物理师应检查计划报告单的完整性和射野数据的正确性,包括分次剂量、分次数、疗程总剂量、每个射野机器跳数。
吴丽丽林珠陆佳扬 (汕头大学医学院附属肿瘤医院广东汕头 515031)【摘要】为了提高治疗计划设计的质量和效率,建立pinnacle放疗计划设计规范,使治疗计划程序更加严格、快捷,规范和安全。
【关键词】治疗计划系统规范疗程质控【中图分类号】R197.32 【文献标识码】A 【文章编号】2095-1752(2013)16-0362-02 Design Specifications and End to End Quality Control of Pinnacle treatment Planning System Planning SystemWU Lili LIN Zhu LU Jiayang(Cancer Hospital of Shantou University Medical College, Shantou 515031, China)【Abstract】As to increasing quality and efficacy of radiation treatment planning , we set up a series of design specification to secure treatment planning procedure to much more strict, fast, standardization and safe.【Keyword】 Treatment Planning System Design Specification Procedure Quality Control为了在治疗计划设计过程中提高计划设计的质量和效率,根据ICRU50号报告,结合我科近几年来的工作经验,并参考国内大的癌症中心的放疗方案和经验,制定本规范,在实际工作中,以本规范内容为框架,充分利用计划室已建立的有关解剖结构定义的所有模板和肿瘤分类的计划设计模板,使我们的治疗计划流程更加严格、快捷,规范及安全。
放疗计划的实施规程

放疗计划的实施规程一.治疗计划的初始准备1.输入患者基本信息和图像应从定位图像中获取患者的姓名(Last Name)病案号(MRN, 即Medical Record Number)主管医生姓名(Radiation Oncologist),应输入全名2.输入治疗计划的信息Planner: 输入计划设计人的姓名;Physicist: 输入负责本组的高年资物理师的姓名;新疗程计划的planner应重新签名,不应直接复制一程计划的planner。
提示:姓名用汉语拼音,第一个字母可以小写,不能用缩写。
例如,计划设计人姓名是刘建华,应输入“liu jianhua”,不用“Liu jianhua”和“Liu JH”等其它形式。
3.解剖结构命名规则解剖结构(包括靶区、危及器官和其它正常组织)的命名以及颜色选择已在各病种的治疗规范中明确,而且均已做成模板。
请勿随意调整颜色及命名。
对于非第一疗程的计划,应在每个新定义的解剖结构名称前加上“PX”,其中X代表疗程的阿拉伯数字编号。
4.检查并确认申请单的内容检查pinnacle系统里病人的姓名及病历号是否与申请单上的一致;勾画的靶区及危及器官的解剖结构是否与申请单填写的内容一致;解剖结构的命名是否符合规范;申请单的填写是否完整合理;收费单是否交齐并将收费单附在申请单后面保存。
提示:如发现有问题或疑问,应及时与主管大夫沟通,等问题解决后再开始计划。
二.治疗计划的初始设置1.选择CT值电子密度转换表根据实际定位的CT机(Siemens或Philips),如果默认的机器的名字已被修改,则在计划的最上方的data sets里查找使用的定位机,对于融合的计划同理。
根据扫描定位的部位(头颈或胸、腹)提示:靶区附近金属固定器要选择扩展的CT值电子密度转换表,而且要将受伪影影响的区域定义为轮廓,将这些区域的正常密度值设定为轮廓内部的密度。
2.床面及体位参考点的设置设定床面位置:在Pinnacle系统中使用”Remove couch”功能设定床面位置,使系统在剂量计算时不考虑床板的影响。
基于EPID的鼻咽癌容积旋转调强放疗计划的三维剂量验证的研究

基于EPID的鼻咽癌容积旋转调强放疗计划的三维剂量验证的研究张朋;闫冰;薛旭东;刘磊;吴爱林;吴爱东【摘要】目的利用基于电子射野影像装置(EPID)的EDose5.0系统验证鼻咽癌(NPC)容积旋转调强放疗(VMAT)计划的三维剂量分布,探讨该系统用于鼻咽癌VMAT计划三维剂量验证的可行性.方法分别使用基于EPID的EDose 5.0、Delta4和ArcCHECK三维剂量验证系统对随机选取的14例鼻咽癌VMAT计划进行验证测量,并在不同Gamma(γ)分析标准下,比较不同三维验证系统的验证通过率.结果当选取3%/3 mm标准时,基于EPID的EDose 5.0、Delta4和Arc-CHECK 的γ平均通过率均大于95%,分别为(97.09±1.40)%、(96.24±1.52)%和(97.40±1.68)%,均满足计划验证要求;EDose 5.0与Delta4和ArcCHECK验证通过率两两比较表明,当评价标准为3%/3 mm、3%/2 mm和2%/2mm时,EDose 5.0与Delta4和ArcCHECK的测量验证结果间差异无统计学意义(P>0.05).结论基于EPID的EDose5.0系统可以用于鼻咽癌VMAT计划的三维剂量验证.【期刊名称】《安徽医科大学学报》【年(卷),期】2019(054)005【总页数】4页(P758-761)【关键词】鼻咽癌;容积旋转调强放疗;质量控制;电子射野影像装置;EDose【作者】张朋;闫冰;薛旭东;刘磊;吴爱林;吴爱东【作者单位】安徽医科大学生命科学学院,合肥230032;安徽医科大学附属省立医院放疗科,合肥230001;安徽医科大学附属省立医院放疗科,合肥230001;安徽医科大学附属省立医院放疗科,合肥230001;安徽医科大学附属省立医院放疗科,合肥230001;安徽医科大学生命科学学院,合肥230032;安徽医科大学附属省立医院放疗科,合肥230001【正文语种】中文【中图分类】R739.91;R815.2国际辐射单位和计量委员会24号报告指出,肿瘤原发灶根治剂量的准确性应好于±5%,如果根治剂量偏离最佳剂量,就有可能出现肿瘤原发灶局部复发或放射并发症增加,从而导致肿瘤治疗失败,因此放疗的疗效主要取决于照射剂量的准确性[1]。
放射治疗计划的设计与实施规范

放射治疗计划的设计与实施规范(一)患者一般信息的输入方式工作人员在建立一个新患者时,应输入患者的姓名、病案号、肿瘤类型和医生姓名。
患者姓名和医师姓名用汉语拼音。
(二)医生勾画靶区及危及器官区1.按ICRU50号、62号、83号报告对靶区的界定原则来进行勾画。
2.评估的危及器官区也应准确并完整勾画。
3.认真、准确的填写《治疗计划单》的内容。
(三)靶区剂量给定方式1. 手工计算;在患者不做计划,仅采用手工方式或简单程序计算机器跳数时,靶区剂量应给定在靶区中心区域的一点。
如果各射野中心轴交叉点位于靶区中心区域,将该点作为靶区剂量的给定点。
2. 二维计划;设计二维治疗计划时,靶区剂量应给定在包围全部或绝大部分靶区的等剂量线上,以保证全部或绝大部分靶区接受到不低于给定剂量的照射。
剂量以靶区中心区域中的一点归一,靶区剂量变化范围应在95%至107%以内。
如果各射野中心轴交叉点位于靶区中心区域,将该点作为剂量归一点。
3. 三维适形治疗计划;设计三维适形放疗计划时,靶区剂量应给定在包围95%靶区体积的等剂量面上,即靶区剂量是指95%靶区体积受照的最小剂量。
剂量以靶区中心区域中的一点归一,靶区剂量变化范围应在95%至107%以内。
如果各射野中心轴交叉点位于靶区中心区域,将该点作为剂量归一点。
4. 适形调强放疗计划;逆向计算〔Inverse Planning〕,即医生首先确定最大优化的计划结果,包括靶区的照射剂量和靶区周围敏感组织的耐受剂量,然后由计算机给出实现该结果的方法和参数,从而实现了治疗计划的自动最佳优化。
(四)危及器官耐受剂量给定方式属于串型组织的危及器官(如脊髓),其耐受剂量应按“最大剂量不应超过多少”的方式给定;属于并型组织的危及器官(如肺),其耐受剂量应按“剂量超过多少的体积不能超过多少”的方式给定。
每个危及器管耐受剂量的具体数值参考各种肿瘤的治疗规范。
(五)治疗计划命名规则1. 一个治疗计划的名称应反映射野数目和所采用的技术(分为2D, CRT和IMRT)。
(完整版)调强放疗治疗计划设计

计划评价工具--DVH
• 定义:剂量体积直方图,用以描述一 个解剖结构中照射剂量水平和照射体 积之间的统计学关系
• 分类:积分直方图 微分直方图
DVH的应用
对靶区:曲线陡表示靶区剂量分布均匀 曲线靠右表示靶区受照剂量高
对危及器官:曲线靠左的计划较优
剂量分布平面
射野方向选择
• 从入射面到靶区中心距离短 • 避开危及器官 • 相邻射野夹角大 • 射野边平行于靶区最长边
• 高分子低温水解塑料体模 75—80℃温水 保证垂直、前后位置固定
常用固位装置
• 真空袋 胸腹部、儿童固位 保持2个月
常用固位装置
• 立体定向放疗固位
侵入式固定
非侵入式固定
选择摆位装置需考虑的因素
• 准确性 • 兼容性 • 耐用性 • 便易性 • 对射线的影响 • 费用
头颈部摆位装置
胸腹部摆位装置
红外线摆位系统
模拟定位
• 模拟定位过程 模拟放射治疗 采集患者治疗部位影像 确定照射野在体表的对应位置并标记
包括:常规模拟定位 CT模拟定位
常 规 模 拟 机
常规模拟机功能
• 提供影像信息 (定位、运动范围) • 确定治疗方案 • 勾画射野和定位、摆位参考标记 • 验证治疗方案
鼻咽癌模拟定位
与IMRT相关的风险
• 治疗的复杂性可能影响精度 • 高适形度的放疗,边界误差带来
放射治疗计划设计
邱嵘
治疗计划设计和执行
• 体位选择和摆位、固位 • 治疗计划设计 • 治疗计划确认 • 治疗计划执行
体位选择
• 布野要求 • 易于重复的体位
舒适 重复性好
摆位、固位
• 摆位目的:从模拟定位到计划设计、 计划确认和每个分次治疗时患者体位 能重复
放射治疗计划和治疗实施

皮肤反应
放射线对皮肤有一定的损伤, 可能会导致皮肤发红、干燥、 瘙痒等症状。
骨髓抑制
放射治疗可能会影响骨髓的功 能,导致白细胞、红细胞和血
小板减少。
副作用的预防与控制
药物治疗
饮食调整
医生会根据患者的具体情况,给予适当的 药物来缓解或预防副作用的发生。
患者在接受放射治疗期间,应保持均衡的 饮食,多吃高蛋白、高维生素的食物,以 增强身体的抵抗力。
生活方式调整
心理支持
患者在接受放射治疗期间,应保持良好的 作息习惯,保证充足的睡眠,避免过度疲 劳。
放射治疗可能会给患者带来一定的心理压 力,因此医生会给予患者适当的心理支持 ,帮助患者缓解焦虑和恐惧。
副作用的处理与应对措施
01
02
03
04
对于恶心、呕吐的症状,医生 会给予适当的止吐药物来缓解
症状。
射治疗方案提供依据。
制定治疗计划
根据患者的具体情况,由医生、 物理师和技师共同制定个性化的 放射治疗计划,包括照射剂量、
照射野设计和治疗时间等。
患者准备
确保患者在接受放射治疗前身体 状况良好,进行必要的检查和准
备工作,如备皮、导尿等。
放射治疗过程中的监测与调整
定位与摆位
确保患者体位准确,使用 体位固定装置和影像定位 技术,确保照射野的准确 性。
放疗技术
包括三维适形放疗、调强放疗、立体 定向放疗等,根据肿瘤的形状、位置 和大小,选择合适的放疗技术以提高 治疗的准确性和效果。
放射治疗剂量与照射野设计
剂量
根据肿瘤的类型、大小、位置以及患者的身体状况,制定合适的放疗剂量,确 保肿瘤得到有效控制,同时减少对正常组织的损伤。
照射野设计
放疗计划的设计

颅脑精确放疗定位:患者仰卧位,小面罩固定头部,激光灯摆位,CT扫描,以全脑为靶区制定放疗计划,设2个MLC野,Dt 250cGy/次,共照射10次。
按处方剂量60Gy评价,患者脑干最大剂量57. 9Gy,左侧晶体最大剂量3. 75Gy,右侧晶体最大剂量5. 89Gy o放疗的必要性及放疗可能的副反应已向患者及家属讲明。
颅脑、腰部精确放疗定位:患者仰卧位,大面膜固定,激光灯摆位,强化CT 扫描,以CT所示小脑病灶、腰椎转移瘤和右腰部软组织内肿块为靶区制定放疗计划。
颅脑病灶Dt 400cGy/次,5次/周,共照射8次;腰椎转移瘤和右腰部软组织内肿块Dt200cGy/次,5次/周,共照射20次。
放疗的必要性及放疗可能的副反应已向患者及家属讲明。
左侧乳腺区精确放疗定位:患者仰卧位,乳腺托架固定体位,激光灯摆位,CT 扫描,以左侧乳腺区及术后银夹所确定的瘤床为靶区同步推量照射,左侧乳腺区Dt 180cGy/次,术后银夹所确定的瘤床Dt 215cGy/次,共照射28次。
放疗的必要性及放疗可能的副反应已向患者及家属讲明。
胸部精确放疗定位:患者仰卧位,负压袋固定体位,激光灯摆位,CT扫描,以左肺下叶肿瘤瘤床为靶区,制定精确放疗计划,计划Dt 200cGy/次,共照射25次。
放疗的必要性及放疗可能的副反应巳向患者及家属讲明。
制定精确放疗计划,6MV和15MV-X线混合照射,6野适形照射,90%等剂量线包绕靶区,Dt 200cGy/次,共照射25次。
危及器官受量:双肺V20 24%, V30 16%;脊髓最大剂量点42. 5Gy;心脏V40 17%;气管最大剂量点55. 3Gy o颅脑病灶放疗计划:4野6MV-X线适形照射,90%等剂量线包绕靶区,Dt 500cGy/次,拟照射10次。
危及器官受量:左晶体最大点剂量15. 3cGy,右晶体最大点剂量10. 9cGy,左视神经最大点剂量21.4cGy,右视神经最大点剂量78. IcGy,脊髓最大点剂量8. 4cGy,脑干最大点剂量816. IcGy。
varian放疗计划设计的流程

varian放疗计划设计的流程Varian放疗计划设计的流程Varian是医学领域的先进科技公司,专注于放疗技术的研发和制造。
作为全球领先的放疗系统制造商,Varian放疗计划设计的流程是非常重要的一环。
下面,我将向大家介绍Varian放疗计划设计的流程。
第一步:患者CT扫描Varian放疗计划设计的第一步是进行患者CT扫描。
这个过程是用CT 扫描仪对病患进行全身或局部扫描,生成3D图像。
这个过程的目的是为了确定患者的解剖结构、肿瘤大小和位置。
在这一步,医生、放疗技师和医学物理学家都要参与进来。
第二步:图像分割在第一步之后,需要进行图像分割。
这个过程的目的是将患者的3D图像切割成不同的部分,以便于精确描述肿瘤的大小和形状,同时也可以确定正常组织的位置。
这对于放疗计划设计是非常重要的一步。
第三步:制定治疗计划在图像分割之后,就需要制定具体的治疗计划。
治疗计划是基于患者的3D图像和医师的指引来制定的,可以根据肿瘤类型、位置和大小进行个性化定制。
制定过程中需要考虑到肿瘤病理学以及患者的身体状况等因素。
第四步:剂量计算在制定治疗计划之后,需要进行剂量计算。
剂量计算是指计算出放疗剂量的代数值,这个数值将用于放疗器具的设置。
计算过程包括放疗机器的能级,放疗剂量以及患者的组织耐受性等因素。
第五步:检查计划在剂量计算后,需要进行检查计划。
检查计划是将放疗计划坐标系与患者坐标系进行注册,以确保放疗计划的准确性和完整性。
医师、放疗技师和医学物理学家都要参与到检查计划中来。
第六步:治疗在完成检查计划之后,就可以进行实际的放疗治疗了。
治疗过程必须严格按照放疗计划进行,确保肿瘤得到完全的控制,同时最大程度地保护正常组织和器官。
总结:Varian放疗计划设计的流程是一个复杂的过程,需要多个领域的专家协同工作。
这个过程非常重要,可以确保患者得到最精确的放疗治疗,同时也可以最大程度地保护正常组织和器官。
在未来,随着技术的不断发展,Varian放疗计划设计的流程也将不断进行优化和改进。
放疗科 规划

放疗科规划放疗科规划一、背景介绍放疗科是医院的重要科室之一,主要负责放射治疗的临床工作。
随着医疗技术的不断发展和人口老龄化的加剧,放疗科的规划成为医院发展的重要组成部分。
本文将围绕放疗科的规划,从科室建设、设备配置、人员配备和服务流程等方面进行详细阐述。
二、科室建设1. 科室位置:放疗科应位于医院的重要位置,便于患者就诊和医务人员的工作安排。
科室应与其他相关科室相邻,方便与其他科室的合作和协作。
2. 科室面积:根据放疗设备的数量和放疗患者的就诊量,科室面积应合理规划,确保患者和医务人员的舒适度和工作效率。
3. 科室布局:科室内应设有放疗治疗室、放疗设备操作室、医生办公室、护士工作站、患者休息区等功能区域,确保科室工作的有序进行。
三、设备配置1. 放疗设备:根据放疗科的需求和患者的就诊量,科室应配备先进的放疗设备,如线性加速器、调强放疗系统等,以提高放疗治疗效果和患者的治疗体验。
2. 辅助设备:科室还应配备辅助设备,如治疗计划系统、图像引导系统、剂量监测系统等,以提高治疗的精确性和安全性。
四、人员配备1. 医生:科室应配备具有放疗专业背景和丰富临床经验的医生,包括放疗科主任、副主任医师、主治医师和住院医师等。
医生应具备良好的沟通能力和团队合作精神,以提供高质量的医疗服务。
2. 护士:科室应配备专业的放疗护士团队,包括主管护士、护士长和护士等。
护士应具备专业的护理知识和技能,熟悉放疗治疗流程,能够为患者提供全方位的护理服务。
3. 技术人员:科室还应配备放疗技术人员,包括放疗师和放疗技师等。
技术人员应具备专业的技术知识和操作技能,能够熟练操作放疗设备,确保治疗的准确性和安全性。
五、服务流程1. 患者预约:患者可以通过电话、在线预约系统或医院门诊预约放疗治疗时间。
2. 门诊接待:患者到达医院后,由接待人员引导至放疗科门诊,进行相关检查和登记。
3. 医生会诊:医生根据患者的病情和检查结果,制定个性化的放疗治疗方案,并与患者进行详细的沟通和解释。
放疗计划设计的步骤与注意事项(一)
根据自己日常工作中的心得整理,若有不正确的地方请指正,一起共勉进步。
0 11、拿到一个计划,首先需要做的不是急于做计划,而是先整体浏览一下这个计划CT 图像及靶区的整体情况,查看CT图像扫描是否完全,危及器官勾画是否完全,靶区是否有明显的错误(这里指的错误是漏层或者CTV勾画比GTV小这样的错误)例如:此患者的定位CT技师粗心大意,肩部扫描不完全,若计划设计为VMAT ,则剂量计算会不准确;需要重新定位或者设计IMRT计划,但射野避开扫描不完全区域。
例如:下图医生勾画是IGTV在此层面误画了两个小点(见左图箭头),外放形成PTV时就会多出一层靶区(见右图箭头),计划前须将这些小点进行清除。
0 22、仔细查看医生的处方要求及危及器官的剂量限制。
是否有特殊的要求,例如既往受到照射、保护生殖器官等,根据不同的要求采用不同的照射放射。
例如:此患者蓝色PTV为一年前行放射治疗已照射6000cGy的区域,本次照射绿色PTV区域;再进行计划设计时需考虑避开原照射区域,注意两次照射临近区域的脊髓、食管、气管等的剂量,并可采用半野照射进行计划设计。
0 33、根据不同的靶区及剂量要求采取不同的计划设计方式及布野。
例如:以下肺癌患者的靶区主要在左肺部分,考虑到健侧肺的保护,及入射射程考虑,射野方向可考虑只从左侧入射,尽量减少从右侧方向射野。
例如:下图偏心的肿瘤,在选择计划中心及射野角度方向时需注意,,过度偏向一侧可能会由于床限位而无法实施治疗,180°-330°方向容易出现碰撞连锁而不能执行治疗。
0 44、例如下图的靶区,有的人员选择用 容积旋转调强 VMAT 进行治疗,但是个人确不建议,原因在于此患者为真空垫固定,双手臂固定重复性交叉,VMAT 计划使得手臂受到过多的低剂量区照射以及手臂重复性较差易造成实际剂量与计划设计不符,误差较大。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
l 共面照射: 一般选用5野—9野,同一平面布 野 l 非共面照射:可多野、多方位布野
优点: 1. 布野的空间安排有较大的选择 2. 有利于提高靶区物理剂量的质量
缺点: 1. 需要优化的参数多、费时,总体效率低 2. 靶区外受照的正常组织体积增大 3. 增加幅射致癌的潜在危险性
l 逆向调强方式就是先给定肿瘤和重要器官
NPC放射治疗计划 设计
山东省肿瘤医院物理室 白曈 尹勇
鼻咽癌疗效提高的可能因素
► 对鼻咽癌生物学行为有进一步认识 ► 影像学的发展清楚揭示原发肿瘤及外侵范围、淋巴结转
移区域 ► 放射治疗设备不断更新,使致合理设野与剂量分布,符
合放射物理原则 ► 放射分割方法与分次剂量的调整,符合放射生物原则 ► 放疗与化疗(或必要的外科手术)有机结合的综合治疗
下颌骨 mandible
喉
larynx
颞颌关节 temporomandibular joint
Max dose
45.0Gy 54.0Gy 30.0Gy 54.0Gy 54.0Gy 8.0Gy 54.0Gy 60.0Gy 40.0Gy 50.0Gy
volume
0% 3% mean 0% 0% 0% 0% 0% 10% 0%
鼻咽癌常规照射
放疗原则和放疗方案
(一) 能量选择 ⒈ 原发灶: Co60 γ射线或 4~8MV加速 器X射线 ⒉ 颈部淋巴结转移灶:第一段用 Co60 γ射 线 或 4~8MV加速器X射线,第二段、第三 段可加用电子线
(二)放疗射野 ⒈ 射野原则 ⑴ “小而不漏”,最大限度地包括肿瘤组
织,最少范围地损伤正常组织 ⑵ 尽量不在一个肿块上分野
受到照射,减少两侧腮腺的受照剂量。
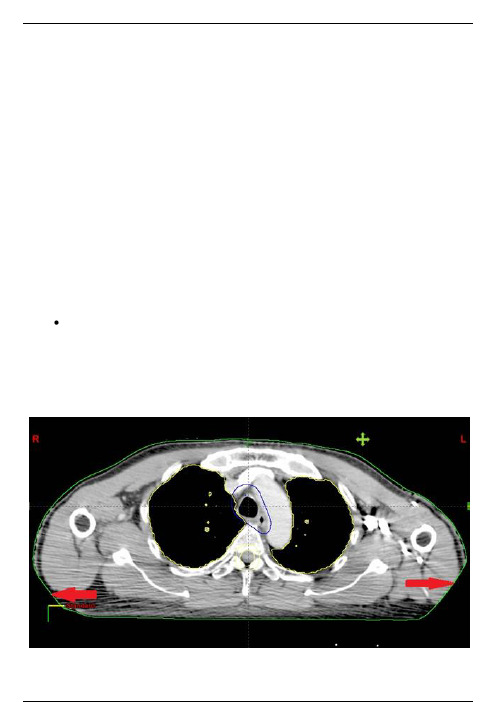
放疗后局部复发鼻咽癌射野方向及原发灶剂量分布
放疗后局部复发鼻咽癌计划DVH
鼻咽癌所涉及的平行和串联器官(chao等人)
类型
器官
串联
并联 其他
脊髓 脑干 视交叉 视神经 晶体 脑 眼 下颌骨 颞叶 腮腺 耳 颞颌关节 舌 喉 口腔 颈部皮肤 后颈 气道
靶区
PTV-GTV* PTV-CTV**
一个靶区规划的剂量曲线分布
一个靶区规划的DVH
l ②对鼻咽癌原发灶和肿大淋巴结进行局部加量照射,剂量15Gy~20Gy 左右。采用5-7个适形照射野,一个前野,两个侧野及两个后斜野或增 加其它的辅助野。尽量避开脊髓,同时还要注意保护脑干、晶体、腮 腺等重要器官。通过调整射野方向、权重、照射大小,达到一个好的 剂量分布。
晚期鼻咽癌放疗计划剂量限量表(chao 等人)
目标
体积小于
最小剂量
最大剂量
70.4Gy
5%
59.4Gy
5%
59.4Gy 58.0Gy
75.0Gy 70.0Gy
结构
限量
体积大于
最小剂量
最大剂量
脊髓
40.0Gy
5%
脑干
43.0Gy
5%
腮腺
22.0Gy
30%
视交叉
48.0Gy
2%
视神经
34.4Gy
5%
眼
22.0Gy
靶区的适形度和MU比较
PTV适形度指数(CI) PTV1适形度指数(CI) PTV2适形度指数(CI)
MU
IMRT 0.518 0.738 0.751 1712
RapidArc 0.545 0.819 0.804 585
谢谢
两种计划剂量学比较
IMRT
ARC
l 图中黄色剂量线为66Gy处方剂量线,天蓝色剂量线为60Gy处方剂量线,红色剂 量线为54Gy处方剂量线。
IMRT计划与ARC计划的DVH图比较
实线为IMRT计划,虚线为ARC计划
危及器官受量
L-Lens R-Lens 脑干 脊髓 腮腺-L 腮腺-R 视神经-L 视神经-R IMRT 533.8 485.6 5607.3 4072.4 3208.3 3186.7 6321.6 6234.4 ARC 767.9 744.9 5813.2 4113 3417 3412.2 5498 5357.9
的剂量限制条件,例如原发肿瘤和肿大淋 巴结剂量达到65Gy~75Gy,颈部预防淋巴 结剂量达到60Gy,锁骨上淋巴结剂量达到 50Gy。患侧腮腺的平均剂量为28Gy,健侧 腮腺的平均剂量为26Gy,晶体剂量小于 8Gy,眼球和视神经剂量小于45Gy,脑干 剂量小于54Gy,脊髓剂量小于42Gy。
l 处方剂量及危及器官限量
5%
晶体
4.0Gy
2%
耳
49.6Gy
50%
舌
50.0Gy
10%
颞叶
50.0Gy
5%
下颌骨
50.0Gy
33%
喉
45.0Gy
10%
颞颌关节
38.0Gy
50%
颈部皮肤
55.0Gy
10%
10.0Gy 25.0Gy 15.0Gy 25.0Gy 25.0Gy 15.0Gy 2.0Gy 25.0Gy 30.0Gy 25.0Gy 30.0Gy 25.0Gy 30.0Gy 30.0Gy
NPC-SIB调强适形放疗的优点
1. 生物效应较高:较高剂量/分次置于靶 区内
2. 正常组织副反应较低:较低的平均剂量 与分次剂量落于靶区周围的正常组织区 域
l 照射方法二:①以鼻咽癌原发灶的几何中 心设为射野等中心,把原发灶、肿大淋巴 结和颈部预防淋巴结作为一个GTV规划, 外扩5-10mm作为PTV。采用照射方法一 中所述的正向或逆向适形调强放射治疗计 划,照射剂量达到50Gy左右。
45.0Gy 54.0Gy 60.0Gy 52.0Gy 42.0Gy 35.0Gy 8.0Gy 60.0Gy 60.0Gy 60.0Gy 55.0Gy 55.0Gy 60.0Gy 60.0Gy
*PTV-GTV为大体肿瘤靶区的计划靶区;**PTV-CTV为临床靶区的计划靶区
结构类型 基本 基本
类型
基本 基本 次要 基本 基本 基本 可放弃 可放弃 可放弃 基本 可放弃 可放弃 可放弃 可放弃
适形调强放射治疗临床推广应用基 于三个有利点
1.靶区剂量通过三维调强方法而能适当提高 处方剂量
2.靶区剂量提高而获得局部控制率与生存率 的提高
3.高剂量带限于靶区内而减少周围组织及要 害器官的晚反应
鼻咽癌是IMRT理想的治疗对象
1. 鼻咽癌治疗以放射治疗手段为主 2. 大体肿瘤形状极不规则 3. 周围危及器官多,且与靶区的解剖关系重叠或交叉 4. 不同大体靶区内所需肿瘤控制剂量应有差异 5. 治疗体位固定可靠、且器官无相运动重复性好 6. 生存期较长,生存质量应予以提高
体积(cm3)
5Gy-30Gy低剂量区比较直方图
IMRT-ARC低剂量区比较
5000 4000 3000 2000 1000
0 5 10 15 20 25 30 剂量(Gy)
IMRT ARC
ARC计划在评估5Gy-15Gy低剂量时,受照此评估剂量的总体积大于IMRT计划。 ARC计划在评估20Gy-30Gy低剂量时,ARC计划中病人受照总体积小于IMRT计划。
鼻咽癌IMRT治疗的优势
1.高剂量区剂量分布与靶区的三维形状基本一致 2.靶区内剂量能按处方剂量要求分布 3.有效提高放射治疗增益比—物理效应、生物效
应 4.提高肿瘤局部控制率、生存率及改善生存质量
三维适形调强放射治疗计划
计划设计的基本过程
1.鼻咽癌首程根治性放疗的三维适 形调强放射治疗计划
l 如果剂量分布不满意,还可以通过修改射 野方向、剂量限制条件等反复优化。但是 如果剂量限制条件给定的很苛刻,计划结 果将很难达到。调强放射治疗的特点是靶 区高度适形,邻近的重要器官得到了有效 的保护,并在一个计划内实现了不同剂量 区域的分布。
(SIB)逆向调强放射治疗计划剂量曲线分布
(SIB)逆向调强放射治疗计划DVH
5
Brainstem Dose max. = 54Gy
50
Parotid
Max 50% vol. <20Gy 30
Parotid
Max 20% vol. < 40Gy 30
Eye /opt Dose max. = 35Gy
20
Len
Dose max. = 6Gy
30
l 根据这些条件计划系统可以自动优化出各 个射野内的剂量强度分布,把这些剂量强 度分布转换成MLC,也就是子野,转换以 后再通过计算得到剂量分布。这种剂量分 布和计划者给定的剂量限制条件有很大的 关系。
l 第三段 缩野照射放疗前的CTV区 域,原发灶采用6MV X线加量到总 量7OGy~80Gy,颈部淋巴结采用 电子线适形野垂直照射加量到总量 60~70Gy。采用非共面照射时可尽 量考虑将原发灶和颈淋巴结放到同 一照射野内。
鼻咽癌常规照射的缺陷
1.高剂量照射体积过大 2.靶区内剂量分布不均匀 3.靶区剂量难以提高而影响局部控制率增加 4.相邻野间的衔接处有剂量重叠或脱漏 5.正常组织及重要器官受量过高 6.早、晚期组织反应明显
⑶ 两相邻照射野之间不应存在剂量重叠 或遗漏区域
⒉ 常用照射野
(1) 面颈联合野 (2)原发肿瘤照射范围:耳前 野 (3) 颈淋巴引流区域照射范围 :颈部切线野
⒊ 放疗剂量 鼻咽部:根治剂量:60-70Gy/6-7w
姑息剂量:30-50Gy/3-5w 颈淋巴结区:治疗剂量:60-80Gy/6-8w
l 照射方法一:采用SIB(Simutaneous Intergrate Boost)的照射方法:把鼻咽原 发肿瘤区、肿大淋巴结和颈部预防淋巴结 作为不同的靶区,同时给予不同剂量的照 射。根据靶区形状、大小与临近重要器官 的位置关系决定采用共面或非共面照射, 可以设5~9个固定适形野。所设的固定适形 野可以等角度分布。角度可以根据淋巴结 的走向而有所改变。
