非计划拔管评估表
非计划拔管评估表.docx

山东省千佛山医院住院病人非计划性拔管风险评估表项目年龄高危导管非高危导管意识状态管路刀口评估总分评估人签名标准评评估日期分?≥ 70 岁?< 5 岁1气管插管 / 切开3脑室引流管3心包引流管3胸腔引流管3T 管引流管3动脉插管3专科高危导管5导尿管1鼻胃(肠)管2盆 / 腹引流管2胃肠减压管2深静脉置管2PICC2造瘘管2专科非高危导管2烦躁 / 嗜睡 / 谵妄 / 意识模糊 / 精神5障碍未缝线固定,局部多汗、渗血或2分泌物多无风险1-3低风险4-6高风险≥7效果评价:发生非计划拔管是否护士长签名病区床号姓名住院号一、评估时机和频次1、首次评估:新入或转入带管、置管后、手术后带管病人2小时内完成评估。
2、再次评估:病情变化时或新置入管路后。
3、评估频次:低风险患者,每周评估1次;高风险患者,每周至少评估2次。
二、非计划性拔管预防护理措施1、高风险患者床边放置防拔管警示标识。
2、选择合适的导管固定材料和方法有效固定,连接紧密3、当固定材料出现污染、潮湿、粘性下降、卷边甚至脱落等不能有效固定管道时,应及时更换。
4、选择正确的管道标识贴,注明管道名称、日期,贴于距离各管道末端5~10cm处,如标识出现污染或破损,应及时更换。
5、密切观察患者对留置导管的耐受性及依从性。
6、密切观察导管位置、深度及固定情况;保持导管的通畅,避免扭曲、打折、堵塞或脱出。
7、定时观察留置导管引流液的量、色、性质,并准确记录;8、密切观察导管周围皮肤及敷料有无渗血渗液、缝线有无松脱;9、查看引流装置的压力是否正常,如常压或负压等。
10、严格床头交接班,班班交接。
11、对于清醒患者或家属告知留置导管的目的和重要性,防止导管意外脱出的方法及注意事项,患者及家属知晓相关内容并配合。
12、意识障碍、烦躁不安、术后麻醉未清醒、语言表达不清的高龄患者、对导管极不耐受患者,必要时给予有效约束(必须下达“保护性约束”医嘱,若家属或患者不同意约束,需签署知情同意书)或遵医嘱用药,施行约束时注意观察约束部位皮肤情况。
非计划性拔管事件原因分析及预防-(3)

成效
通过我们科室对该例事件的讨论、分析,规范了气管导 管的管理,制定了约束流程,以及外出检查的流程,医生、 护士都更加重视对导管的安全管理,再没有发生一例类似事 件。
整理课件
结束语
: 事件出于疏忽 疏忽源自习惯
健康所系 性命相托
气道安全管理还任重而道远
护理安全零缺陷
整理课件
整理课件
整理课件
特性要因图
护理知识 经验缺乏
医生、护 士放射科 工作人员
人
固定方法 不正确
沟通能 力不足
评估能 力不足
观察能 力不足
约束 方法 欠妥
法
适应症 未明确 观察流程 未规范
环
整理课件
意识障碍或躁动
患者
或家属 风险意识不足
非
医生
计
因病情原因 使用镇静剂,
划
镇静效果差
人力
性ห้องสมุดไป่ตู้
资源
约束 拔
不足 放射科
缺乏足
整理课件
人手固定好,导致病人把经口气管插管的管道扯掉。
案例描述
医生护士立即进入检查室,使用口咽通气管开放气道,并使用简易呼 吸器囊辅助呼吸,以最快速度返回科室,给予重新插管。将抢救过程 与家属沟通,家属未提出异议。病人经积极治疗后好转出院,步行回 家。
整理课件
原因分析
五要素 ➢ 人,Man ➢ 机,Machine ➢ 料,Material ➢ 法,Method ➢ 环, Environments
➢分析患者的感受,可以帮助医护人员提供最佳 护理,减少不必要插管和UEX相关的并发症。
整理课件
2、有效的插管固定
➢正确固定气管插管和气管切开导管,每 班检查并及时更换固定胶布或固定带。
非计划拔管评估表正式版

非计划拔管评估表正式版山东省千佛山医院住院病人非计划性拔管风险评估表病区床号姓名住院号一、评估时机和频次1、首次评估:新入或转入带管、置管后、手术后带管病人2小时内完成评估。
2、再次评估:病情变化时或新置入管路后。
3、评估频次:低风险患者,每周评估1次;高风险患者,每周至少评估2次。
二、非计划性拔管预防护理措施1、高风险患者床边放置防拔管警示标识。
2、选择合适的导管固定材料和方法有效固定,连接紧密3、当固定材料出现污染、潮湿、粘性下降、卷边甚至脱落等不能有效固定管道时,应及时更换。
4、选择正确的管道标识贴,注明管道名称、日期,贴于距离各管道末端5~10cm 处,如标识出现污染或破损,应及时更换。
5、密切观察患者对留置导管的耐受性及依从性。
6、密切观察导管位置、深度及固定情况;保持导管的通畅,避免扭曲、打折、堵塞或脱出。
7、定时观察留置导管引流液的量、色、性质,并准确记录;8、密切观察导管周围皮肤及敷料有无渗血渗液、缝线有无松脱;9、查看引流装置的压力是否正常,如常压或负压等。
10、严格床头交接班,班班交接。
11、对于清醒患者或家属告知留置导管的目的和重要性,防止导管意外脱出的方法及注意事项,患者及家属知晓相关内容并配合。
12、意识障碍、烦躁不安、术后麻醉未清醒、语言表达不清的高龄患者、对导管极不耐受患者,必要时给予有效约束(必须下达“保护性约束”医嘱,若家属或患者不同意约束,需签署知情同意书)或遵医嘱用药,施行约束时注意观察约束部位皮肤情况。
2021年4月份7月份非计划拔管根因分析一患者因素躁动与意识障碍神经外科病人多有脑器质性疾病所引起的精神症状,表现为躁动、易激怒、意识不清、幻觉等,导致患者自行拔管。
有调查结果显示意外拔管事件中76.36%发生在夜间。
夜间植物神经功能不稳定,二氧化碳潴留,易出现头痛、烦躁、幻觉等精神障碍等导致大部分患者在睡眠状态拔管不配合治疗和护理神经外科患者往往患者住院时间较长,肢体活动障碍,有些患者对疾病好转缺乏信心使患者产生紧张、烦躁、悲观、绝望的情绪,造成意外拔管。
非计划拔管护理评估核查表1
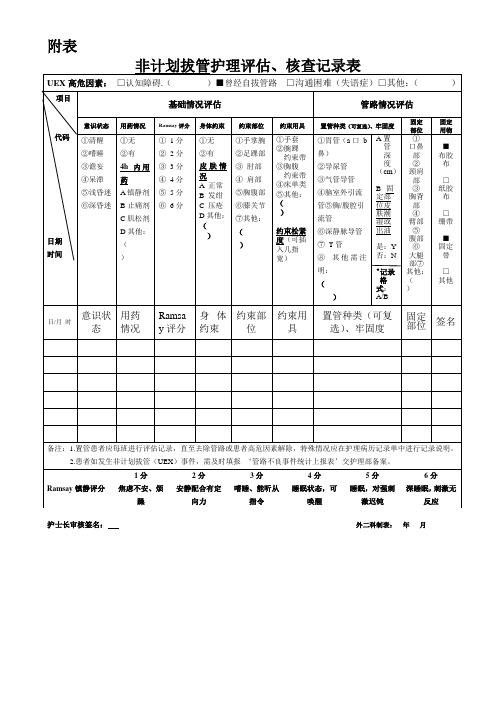
附表非计划拔管护理评估、核查记录表护士长审核签名: 外二科制表: 年 月UEX 高危因素: □认知障碍.( )■曾经自拔管路□沟通困难(失语症)□其他:( ) 项目 代码 日期 时间基础情况评估管路情况评估意识状态用药情况Ramsay 评分身体约束约束部位约束用具置管种类(可复选)、牢固度固定部位固定 用物①清醒 ②嗜睡 ③谵妄 ④呆滞⑤浅昏迷 ⑥深昏迷 ①无 ②有 4h 内用药A 镇静剂B 止痛剂C 肌松剂D 其他: ( )① 1分 ② 2分 ③ 3分 ④ 4分 ⑤ 5分⑥ 6分①无 ②有 皮肤情况A 正常B 发绀C 压疮D 其他: ( )①手掌腕 ②足踝部 ③ 肘部 ④ 肩部 ⑤胸腹部 ⑥膝关节 ⑦其他: ( )①手套 ②腕踝 约束带 ③胸腹 约束带 ④床单类 ⑤其他: ( )约束松紧度(可插入几指宽)①胃管(a 口 b 鼻) ②导尿管 ③气管导管 ④脑室外引流管⑤胸/腹腔引流管 ⑥深静脉导管 ⑦ T 管 ⑧ 其他需注明:( )A 置管深度 (cm )B 固定部位皮肤潮湿或出油 是:Y 否:N *记录 格式: A/B① 口鼻部 ② 颈肩部 ③ 胸背部 ④ 臂部 ⑤ 腹部 ⑥ 大腿部⑦ 其他: ( ) ■ 布胶布 □ 纸胶布 □ 绷带 ■ 固定带 □ 其他日/月 时意识状态 用药情况Ramsay 评分身体约束 约束部位约束用具置管种类(可复选)、牢固度固定部位 签名备注:1.置管患者应每班进行评估记录,直至去除管路或患者高危因素解除,特殊情况应在护理病历记录单中进行记录说明。
2.患者如发生非计划拔管(UEX )事件,需及时填报 ‘管路不良事件统计上报表’交护理部备案。
Ramsay 镇静评分1分2分 3分 4分 5分 6分 焦虑不安、烦躁安静配合有定向力嗜睡、能听从指令睡眠状态,可唤醒睡眠,对强刺激迟钝深睡眠,刺激无反应。
住院患者非计划拔管预防措施落实率核查表

3.住院患者非计划拔管风险评分与患者病情相符。
评估 记录
1.护士进行风险评估后,要在评估栏内记录评估分数,填写日期、时间 并签名。
2.审核者签字及时。
1.床旁查看带管患者,床头/尾放置防管路滑脱标识。
2.查看管道标识齐全。(标准:导管名称、置管时间等) 非计划
拔管 3.管道固定牢固。(标准:管道固定方法正确;管道周围皮肤清洁、干 预防措 燥;胶贴清洁、干燥、无污渍。) 施落实 4.管道通畅。
住院患者非计划拔管预防措施落实率核查表(试用)
护理部检查 □ 护理单元自查 □
检查科室/数量
检查内容及标准
检查者/日期 患者(住院号) Nhomakorabea责任护士
1.查看住院患者非计划拔管风险评估单填写是否符合要求。 (标准:患者入院后2小时内完成评估,如遇急症手术等特殊情况,术后 及时完成评估。)
评估 时机
2.再次评估填写是否符合要求。 (标准:高风险患者每天评估1次;中风险患者每3天评估1次;低风险患 者每周至少评估1次;病情变化时,如置管后、手术后、拔管后等,需要 再次评估;转病区后;发生非计划性拔管事件后。)
存在问题整改验证情况
验证人/验证时间
已整改□ 已整改□ 已整改□ 已整改□ 已整改□ 已整改□ 已整改□ 未整改□ 未整改□ 未整改□ 未整改□ 未整改□ 未整改□ 未整改□
备注: 1.住院患者非计划拔管预防措施落实率核查表适用范围:所有住院患者管路管理的检查。 2.标准制定依据:《三级综合医院评审标准与评审细则(2011版)》、《医院规章制度汇编》、《五项风险评估与护理指导意见》。 3.检查内容符合请打√,不符合请打×,不适用请打○。 4.一项不符合要求,视为住院患者非计划拔管预防措施落实不到位。
非计划性拔管护理评估表
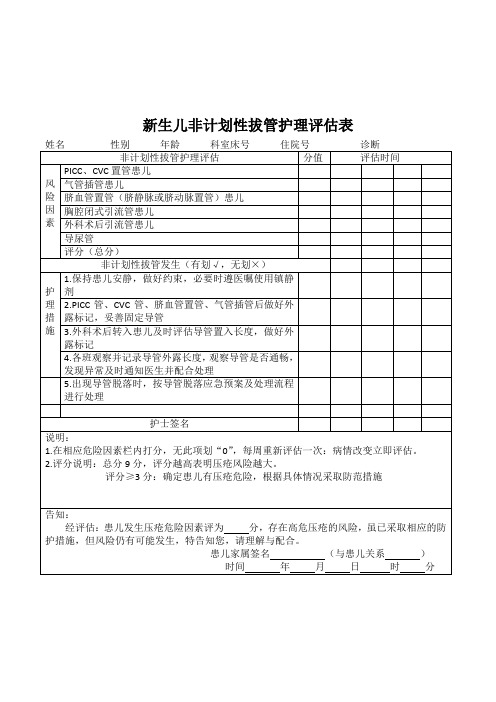
姓名 性别 年龄 科室床号 住院号 诊断间
风险因素
PICC、CVC置管患儿
气管插管患儿
脐血管置管(脐静脉或脐动脉置管)患儿
胸腔闭式引流管患儿
外科术后引流管患儿
导尿管
评分(总分)
非计划性拔管发生(有划√,无划×)
护理措施
1.保持患儿安静,做好约束,必要时遵医嘱使用镇静剂
2.PICC管、CVC管、脐血管置管、气管插管后做好外露标记,妥善固定导管
3.外科术后转入患儿及时评估导管置入长度,做好外露标记
4.各班观察并记录导管外露长度,观察导管是否通畅,发现异常及时通知医生并配合处理
5.出现导管脱落时,按导管脱落应急预案及处理流程进行处理
护士签名
说明:
1.在相应危险因素栏内打分,无此项划“0”,每周重新评估一次:病情改变立即评估。
2.评分说明:总分9分,评分越高表明压疮风险越大。
评分≥3分:确定患儿有压疮危险,根据具体情况采取防范措施
告知:
经评估:患儿发生压疮危险因素评为分,存在高危压疮的风险,虽已采取相应的防护措施,但风险仍有可能发生,特告知您,请理解与配合。
患儿家属签名(与患儿关系)
时间年月日时分
非计划性拔管风险评估量表

查看引流装置的压力是否正常,如常压或负压等。
8
向患者和家属提供非计划性拔管预防宣教,评估并记录患者和家属的接受情况。
高风险非计划性拔管预防性干预措施
1
执行基础护理及非计划性拔管标准预防性干预措施。
2
在床头牌做明显标记。
3
实行床头接交班。
4
每小时巡视1次。
5
如患者神志障碍,必要采取适当有效约束。
6
注意观察约束部位皮肤情况。
高风险
≧7分
非计划性拔管高风险预防性干预
低风险非计划性拔管标准预防性干预措施
1
关注患者对留置导管的耐受性及依从性。
2
每班观察导管位置、深度及固定情况。
3
保持导管的通畅,避免扭曲、打折或堵塞。
4
观察留置导管引流液的量、色、性质,并准确记录。
5
密切观察导管周围皮肤、敷料有无渗血渗液的情况。
6
导管标识是否规范。
非计划性拔管风险评估表
评估内容
评估计分标准
分值
评估内容
评估计分标准
分值
年龄
①≧70岁②<5岁
1
高危导管
(Ⅰ类导管)
气管插管/切开
3
非高危导管
(Ⅱ类导管)
导尿管
1
脑室引流管
3
鼻肠管
2
心包引流管
3
盆/腹引流管
2
胸腔引流管
3
胃肠减压管
2
T管引流管
3
深静脉置管
2
动静脉插管
3
PICC
2
专科高危导管
5
造瘘管
2
意识状态
适用范围:通用于所有住院患者
医院非计划拔管风险评估及报告制度

医院非计划拔管风险评估及报告制度
一、非计划拔管评估
(一)风险评估:患者入院、转入或病情变化进行非计划拔管风险评分,高风险患者给予警示标识,采取预防护理措施并有记录。
(二)评估频次:
1.初次评估后,低风险患者,每周评估 1 次;中风险患者,每周评估 2 次;高风险患者,每日评估 1 次。
有以下情况者需要再次评估:有病情变化时需要再次评估,如置管后、手术后、拔管后等。
2.发生非计划性拔管事件后。
(三)评估方法
《非计划性拔管风险评估表》量表得分越高,说明发生非计划拔管风险越高, 1~3 分为低风险;4~6 分为中风险;≥7 分为高风险。
二、非计划拔管的处理
(一)护士要熟练掌握非计划拔管的紧急处理预案,当发生非计划拔管时,要本着“患者安全第一”的原则,根据不同导管迅速采取相应的应急措施,避免或减轻对患者身体健康的损害或将损害降至最低。
(二)及时汇报医生,协助医生采取进一步的处理。
(三)意识清醒患者,做好心理安抚。
三、非计划拔管的报告
发生非计划拔管,责任护士在护理记录单做好记录,通知病区护士长。
填写《护理不良事件上报》上报至护理部。
跌倒坠床压力性损失非计划拔管疼痛VTE风险评估

下或靠墙,呼叫医务人员帮助。 ③教育家属看护儿童,勿在通道上跑动或在候诊椅上过度玩耍。 ④教育家属扶好孕妇、老人,注意周围环境及走动的人群,避免碰撞跌倒。
(五)高风险患者跌倒/坠床预防措施
标准预防措施+ • 1、警示标识:高风险患者应在床头、腕带粘贴“防跌倒”标识。产科、儿科不必粘贴“防跌倒”
(二)分类依据;拔管对患者病情或预后影响程度
高危导 管
UEX发生后导致生命危险或病情加重的导管
各专科由于疾病和手术的特殊性,可根据其特点列出专科高危导管, 如胃和食道术后的胃管及鼻肠管、前列腺及尿道术后的尿管等。
非高危 导管
UEX 发生后不会导致生命危险或对病情影响不大的导管
非 计 划 拔 管 风 险 评 估 表
变量
评分标准
分值
近3个月有无跌倒/坠床史 2个或以上不同系统的疾病诊断
无
0
有
25
无
0
有
15
不需要、卧床不起
0
使用行走辅助用具
使用拐杖、助行器、手杖
15
Morse
依扶家俱行走
30
跌倒/
静脉输液/留置静脉通路:留置针、PICC、
否
0
坠床风
CVC、输液港/用静疗设备
是
20
险评估
应用易致跌倒的药物:降压药、镇静催眠、
备注:
总分1-3分 低风险 4-6分 中风险 ≧7分 高风险
项目
年龄 高危导管
非高危导管 意识状态 管路刀口
标准
①≧70岁,②<5岁
1
气管插管∕切开
五项风险评估---非计划性拔管

非计划性拔管(UEX)一、定义及相关概念(一)非计划性拔管(UnplannedExtubation,UEX)又称意外拔管(Accidental Extubation, AE),指任何意外发生的或被患者有意造成的拔管。
其实质是指医护人员非计划范畴内的拔管,通常包含以下情况:未经医护人员同意患者自行拔除的导管;各种原因导致的非计划性拔管;因导管质量问题及导管堵塞等情况需要提前的拔管。
(二)导管分类如下:依据拔管对患者病情或预后影响程度可将导管分为高危导管和非高危导管。
1.高危导管:非计划性拔管(Unplanned Extubation,UEX)发生后导致生命危险或病情加重的导管,如气管导管、胸引管、T 管、脑室引流管和动静脉插管;另外各专科由于疾病和手术的特殊性,可根据其特点列出专科高危导管,如胃和食道术后的胃管及鼻肠管、前列腺及尿道术后的尿管等。
2.非高危导管:UEX 发生后不会导致生命危险或对病情影响不大的导管,如普通导尿管、普通氧气管、普通胃管等。
二、评估工具及风险分级留置导管患者使用评估表进行非计划性拔管风险评估:总分1~3分为低风险;4~6分为中风险;≥7分为高风险。
三、评估时机(一)首次评估:患者入院后2小时内完成评估,如遇急症手术等特殊情况,术后及时完成评估。
(二)再次评估:1.进行非计划性拔管评估时,对评估存在低风险患者,每周至少评估1次;存在中风险患者,每周至少评估2次;存在高风险患者,每24小时评估1次。
有以下情况者需要再次评估:有病情变化时需要再次评估,如置管后、手术后、拔管后等。
2.转病区后。
3.发生非计划性拔管事件后。
四、记录每次评估后要在评估栏内记录评估分数,填写日期、时间并签名。
五、预防护理措施(一)警示标识:评估高风险患者应在床边或其它醒目位置放置预防非计划性拔管警示标识。
(二)有效固定:各种导管均应妥善固定,连接处连接紧密,选择合适的导管固定材料和方法。
导管固定原则为固定有效,保证引流通畅;导管固定用敷料具有皮肤友好性:无浸渍、低敏、低残胶、高通透性;避免导致器械相关性压疮;操作便利;患者舒适。
住院患者导管滑脱危险因素评估表

姓名年龄科别病区床号住院号医疗诊断护理措施:UEX 低风险护理措施1.按照护理分级的要求巡视患者,观察并记录导管位置、深度、固定、周围皮肤及敷料情况,发生特殊情况及时对应处理。
2 .床旁放置或标注“防脱管”警示标识;导管标签清晰记录导管外露或内置长度。
3. 进行导管二次固定,固定后应在导管黏贴导管标识,固定贴出现卷边、松脱时立即更换。
4. 选择皮肤完好、平坦部位作为固定位置,选择适宜的固定材料,遵循无张力原则,保持导管顺应性,根据导管类型,选用适宜固定方法。
5.引流管留有足够长度,以防患者体位变化时拉脱导管。
6 .把导管与所连接的容器放在同侧床边,挂于不影响患者治疗及翻身的位置,维持导管效能,保持导管有效引流和通畅。
7.保持固定点周围皮肤清洁、干燥,出现皮肤瘙痒、过敏等症状时立即清洁并更换固定材料。
8. 对患者和照护者进行预防UEX的健康教育,并鼓励主动参与预防措施的制订与实施。
9. 维持导管效能,保持导管有效引流和通畅。
10.每日对保留导管的必要性进行评估,及时与医生沟通尽早拔管。
UEX 中、高风险护理措施1. 应每班床边交接UEX风险因素及预防措施执行情况。
2.应有专人24h看护,保持患者在照护者的视线范围内。
其他措施:1. 评估患者是否存在意识异常,根据评估结果和医嘱,选择合适的约束方式和用具。
2. 患者情绪不稳定、躁动、拉扯导管时,遵医嘱予以镇静药物。
3. 评估患者疼痛程度采用非药物疼痛管理措施或遵医嘱使用止痛药物,并根据患者局部情况调整引流管位置。
4. 皮肤护理:保持皮肤清洁,可用清水或无刺激性洗剂清洁皮肤;指导患者穿着质地柔软、纯棉内衣,皮肤干燥患者可涂抹无刺激性润肤剂;发生过敏性皮炎时,立即更换固定敷贴位置,使用抗过敏敷料,并在粘贴前涂抹皮肤保护剂。
5. 患者体位变换时,检查所有导管是否在位、受压及固定是否牢固等。
6. 指导患者翻身、下床、排便及更换衣服等活动时应动作缓慢,保护好导管。
非计划拔管危险因素评估表

非计划拔管危险因素评估表Happy childhood is the best, June 12, 2023
非计划拔管危险因素评估表
1、患者管道种类、数量逐个累计,患者GCS评分<5分或RASS 评分<-2分,则评分为0;
2、导管滑脱危险度分为:高危、中危、低危;低危:评分< 8分,有发生导管滑脱的可能;中危:评分为8-12分,容易发生导管滑脱;高危:评分12>分,随时会发生导管滑脱;
3、评估时机:入院时、转入时、手术后留置各种导管的,进行首次评估;高兴危每班评估,中危每天评估,低危每周评估2次; 患者管道数量、病情发生变化时随时进行评估;
4、危险人群,应拜访“防管道滑脱”标识,并采取预防措施, 观察各管路通畅情况,做好护理记录;。
山东省5项护理风险评估与护理指导意见

ZDYJ-004住院患者压疮风险评估与护理指导意见压疮的发生会增加患者的痛苦、住院时间、医疗费用和病死率,给患者、家庭和社会带来沉重负担,也增加护理工作量。
防范与减少患者院内压疮是医院质量管理中的重要方面,也是评价医疗护理质量的重要指标。
院内压疮的发生,除了与患者自身因素(如疾病严重程度、年龄、营养状况)有关之外,还与临床护士认知因素(如对压疮风险防范意识不强、专业知识掌握不全面)、行为因素(如专业护理不到位、健康宣教未落实、对患者的动态评估不及时、压疮护理措施不规范、针对个体的压疮防范重点不到位),以及其他因素(如护理人力不足、防范设施不完善、管理者监控的时效性滞后)密切相关。
除患者因素外,护理人员认知、行为及人力等因素均是护理服务范畴内的活动。
山东省护理质控中心现就住院患者压疮风险评估及预防护理工作提出以下指导意见,各医院可参照执行。
一、定义及相关概念(一)压疮美国国家压疮咨询委员会(National Pressure Ulcer Advisory Panel,NPUAP)和欧洲压疮咨询委员会(European Pressure Ulcer Advisory Panel,EPUAP)联合定义压疮为:皮肤和皮下组织的局限性损伤,通常发生在骨隆突处,一般由压力或压力联合剪切力引起[1]。
2016年4月NPUAP将“压力性溃疡”(Pressure ulcer)更改为“压力性损伤”(Pressure injury) [2]。
(二)压疮分期根据国际NPUAP/EPUAP压疮分类系统(2014版),压疮分期如下:1期:指压不变白红斑,皮肤完整是指皮肤完整的局限性指压不变白红色区域,常位于骨性突起之上。
黑色素沉积区域可能见不到发白现象;其颜色可与周围皮肤不同。
与临近组织相比,这一区域可能会疼痛,硬实,柔软,发凉或发热。
肤色较深的人可能难以看出1期迹象。
1期可表明某些人有“风险”(预示有发病的风险)。
2期:部分皮层缺失部分皮层缺失表现为浅表的开放型溃疡,创面呈粉红色,无腐肉。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
非计划拔管评估表 Company number【1089WT-1898YT-1W8CB-9UUT-92108】
山东省千佛山医院
住院病人非计划性拔管风险评估表
病区床号姓名住院号
一、评估时机和频次
1、首次评估:新入或转入带管、置管后、手术后带管病人2小时内完成评估。
2、再次评估:病情变化时或新置入管路后。
3、评估频次:低风险患者,每周评估1次;高风险患者,每周至少评估2次。
二、非计划性拔管预防护理措施
1、高风险患者床边放置防拔管警示标识。
2、选择合适的导管固定材料和方法有效固定,连接紧密
3、当固定材料出现污染、潮湿、粘性下降、卷边甚至脱落等不能有效固定管道时,应及时更换。
4、选择正确的管道标识贴,注明管道名称、日期,贴于距离各管道末端5~10cm处,如标识出现污染或破损,应及时更换。
5、密切观察患者对留置导管的耐受性及依从性。
6、密切观察导管位置、深度及固定情况;保持导管的通畅,避免扭曲、打折、堵塞或脱出。
7、定时观察留置导管引流液的量、色、性质,并准确记录;
8、密切观察导管周围皮肤及敷料有无渗血渗液、缝线有无松脱;
9、查看引流装置的压力是否正常,如常压或负压等。
10、严格床头交接班,班班交接。
11、对于清醒患者或家属告知留置导管的目的和重要性,防止导管意外脱出的方法及注意事项,患者及家属知晓相关内容并配合。
12、意识障碍、烦躁不安、术后麻醉未清醒、语言表达不清的高龄患者、对导管极不耐受患者,必要时给予有效约束(必须下达“保护性约束”医嘱,若家属或患者不同意约束,需签署知情同意书)或遵医嘱用药,施行约束时注意观察约束部位皮肤情况。
