头颈部肿瘤的影像学诊断课稿
《头颈部影像诊断》PPT课件

疾病诊断的复杂性
疾病表现多样
头颈部疾病表现多样,同一种疾病在不同个 体中可能有不同的表现,给诊断带来挑战。
病变与正常组织的鉴别困 难
有些病变与正常组织相似,难以区分,需要 医生结合临床症状和其他检查结果进行综合
判断。
CHAPTER 05
影像诊断的未来发展
新技术的应用
人工智能
利用AI技术进行影像分析,提高 诊断准确性和效率。
。
CHAPTER 02
头颈部影像诊断流程
影像获取
01
02
03
影像设备选择
根据检查需求选择合适的 影像设备,如X线、CT、 MRI等。
影像采集参数设置
根据检查部位和目的,设 置合适的影像采集参数, 如曝光条件、扫描层厚等 。
影像采集操作
按照标准操作流程进行影 像采集,确保获取高质量 的影像。
影像解读
详细描述
血管性疾病在头颈部影像诊断中也比较常见。常见的头颈部血管性疾病包括动脉瘤、血管狭窄、血栓 等。影像学检查可以观察血管的形态、血流情况以及血管病变对周围组织的影响,为临床医生提供治 疗依据。
其他疾病
总结词
除了肿瘤、炎症和血管性疾病外,头颈部还可能发生其他疾病,其影像诊断有助于疾病的早期发现和准确诊断。
炎症
总结词
炎症是头颈部常见的病变之一,其影像诊断有助于判断炎症 的类型和程度。
详细描述
炎症在头颈部影像诊断中也比较常见。常见的头颈部炎症包 括中耳炎、鼻窦炎、扁桃体炎等。影像学检查可以观察炎症 的部位、范围以及炎症对周围组织的侵犯情况,为临床医生 提供治疗依据。
血管性疾病
总结词
血管性疾病也是头颈部常见的病变之一,其影像诊断有助于判断血管的病变程度和范围。
头颈部肿瘤影像诊断与鉴别(精品课件)

对比剂: 马根维显,0.1mmol/kg 高压注射器经上臂静脉注射,2.5ml/s 第一个时相扫描结束后开始注射
持续上升型
速升缓降型
速升速降型
速升速降型
TIC 分型
正常颞肌
右泪腺腺样囊性癌 , Tpeak:81.3s,WR:28.3%,TIC为C型
PET与CT
现在的不足
• 新技术研究和运用明显不如其它系统 • 基础研究薄弱且难度大,课题少 • 空间分辨率和组织间对比度还不理想 • 人员相对较少
国内不足
• 眼、耳、鼻及头颈外科较其他科室规
模小, 重视程度不够,发展较慢
• 普及程度不够,很少有专门的专业组 • 培训力量差,扫描不规范,诊断水平
低
头颈部病变CT 检查
• 高分辨技术 • 常规技术 • 各向同性扫描 • 扫描方位:横断及冠状扫描为常规体位 • 靶扫描 • 增强扫描 • 图象后处理:MPR \三维重建\仿真内镜
定位 定量 定性
眼眶横断位扫描
• 基线:采用听眦线,平行视神经 • 范围:自眶上壁至眶下壁,有病变时应
以病变侵及范围为扫描范围
• 显示野(FOV):14—17cm • 窗技术:软组织窗、骨窗 • 层厚、间距:3mm/3mm或2mm/5mm,
根据病变种类而定
视神经管横断位扫描
• 基线:床鼻线。即前床突至鼻骨尖之
• 动态增强MRI (dynamic contrast
enhanced-MRI,DCE-MRI)
• 是指在静脉内注射对比剂后全过程连续采
集所获得的一系列图像。
• 增强后肿瘤的信号强度可以反映肿瘤组织
的灌注情况、血管通透性及细胞外间隙的 体积,对比剂的流入及流出等药物动力学 情况可以特异性的反映肿瘤的良、恶性及 治疗方法的效果。
头颈部影像诊断第八版ppt课件

21
左侧 声门 癌, 鳞状 细胞 癌, 平扫
22
左侧 声门 癌, 鳞状 细胞 癌, 增强
23
左侧 声门 癌, 鳞状 细胞 癌, 延时
24
声门上癌CT
25
☆
淋巴结转移
26
喉癌的基本影像表现
4、MRI——T1WI等信号,T2WI则 高信号,瘤内坏死区呈更长T1、T2 信号,注入Gd-DTPA后肿瘤可有强 化。MRI对肿瘤累及的范围显示更加 清晰。
57
58
3
颈部淋巴结影像学分区
颈部淋巴结引流丰富,全身约800枚淋 巴结,其中约300枚位于颈部,头颈部不同的 原发肿瘤好发颈部淋巴结转移,熟悉颈部淋 巴结的影像学分区及不同原发肿瘤颈部淋 巴结的转移特点,对临床的诊断的治疗有很 重要的意义.
4
颈部淋巴结分区
I区 颏下及颌下区淋巴结。 IA区 颏下淋巴结 IB区 颌下淋巴结
27
声门癌MRI
声门癌侵犯前联合和后联合
的情况在MRI轴位和矢状位上都 能很好地显示,
矢状位有助于显示肿瘤通过前
联合的声门上、下侵犯,
冠状位则更能准确地显示肿瘤
经喉旁间隙纵向侵犯的范围
28
总结
喉癌在CT影像上都有一定的共性: 1、喉内占位肿块; 2、受累处喉襞组织增厚,两侧不对称; 3、喉腔气道变形或狭窄; 4、喉旁或会厌前脂肪间隙消失;
壁癌.
31
喉癌 Lanygeal
carcinoma
比较影像学 ➢ X线检查对本病的诊断有重要作用 ➢ CT和MRI对病变侵犯范围和程度及颈
淋巴结转移优于X线 ➢ 因MRI检查时喉部受吞咽动作影响易
产生伪影,故可首选CT检查。
《头颈部CT诊断》课件

感谢观看
THANKS
THE FIRST LESSON OF THE SCHOOL YEAR
详细描述
CT扫描可以清晰显示鼻咽部肿瘤的位置、大小和侵犯范围,帮助医生判断肿瘤的性质和分期。同时, CT扫描还可以检测鼻窦炎、鼻息肉等鼻咽部常见疾病,为制定治疗方案提供依据。
01
头颈部CT诊断的 图像分析
图像的获取与处理
图像获取
通过CT扫描仪获取头颈部的CT图 像,确保扫描参数设置正确,以 保证图像质量。
01
头颈部CT诊断的 临床应用
颅内肿瘤的诊断
总结词
CT扫描是诊断颅内肿瘤的重要手段,能够清晰显示肿瘤的位置、大小和形态。
详细描述
通过CT扫描,医生可以观察到颅内肿瘤的密度、强化程度以及与周围组织的毗 邻关系,有助于判断肿瘤的性质和恶性程度。同时,CT扫描还可以检测肿瘤引 起的脑水肿和颅内压增高,为制定治疗方案提供依据。
图像处理
对获取的CT图像进行预处理,包 括调整图像亮度、对比度,以及 进行图像滤波、去噪等操作,以 提高图像的清晰度和可辨识度。
图像的分析方法
直接观察法
对比分析法
通过直接观察CT图像,对病变部位的 大小、形态、密度等进行初步判断。
将同一患者的不同时间点的CT图像进 行对比,观察病变部位的变化情况。
图像重建
通过计算机技术将多个层 面的影像进行重建,形成 三维立体图像,以便医生 进行诊断。
图像后处理
通过图像后处理技术,如 窗宽、窗位调整、多平面 重建等,进一步优化图像 质量,提高诊断准确性。
头颈部CT诊断的技术流程
扫描操作
扫描定位
医生根据患者的病变部位选择合 适的扫描范围和角度,确保扫描 的准确性。
头颈部肿瘤影像诊断与鉴别(精品课件)

神经鞘瘤
• 起源于颅神经Ⅲ、Ⅳ、Ⅴ、Ⅵ、交
感和副交感神经以及睫状神经的雪 旺细胞
• 边界清楚、包膜完整的椭圆形或梭
形肿瘤,内部多有囊性变和出血
• Antoni A 构成实性细胞区和Antoni
B构成疏松粘液样组织区
精品 PPT
神经鞘瘤的影像学表现
• 肌锥内或肌锥外 、颅眶沟通 • 椭圆形 、少数呈哑铃形 • 等密度 • 略长T1略长T2信号 ,囊变 • 不均匀强化
降、头痛头晕,少数伴内分泌症状,发展缓 慢
• 病理是正常的骨组织被坚韧的纤维结缔组织
代替,由成熟程度不同的纤维组织和新生骨 组织构成,可有液坏死
骨质增生、肥厚
• MRI表现:低或等信号,信号流空 • 增强后明显强化,“双轨征”、
“袖管征”,显示颅内较好
精品 PPT
视神经胶质瘤
• 15%~30%伴神经纤维瘤病 • 多见于儿童、青少年,Ⅰ~Ⅱ级,
少数见于成人,Ⅱ~Ⅲ级
• 梭形增粗,视神经迂曲、延长 • 等密度;长T1长T2信号 • 轻中度强化,少数不强化、明显
• 软组织肿块,溶骨性骨质破坏 • 儿童转移瘤:多骨受累
精品 PPT
精品 PPT
扁平型脑膜瘤
• 多见于蝶骨大翼 • 常有蝶骨骨质增生和骨壁肥厚 • 沿蝶骨大翼表面生长的扁平形
软组织肿块
• 高密度 • 低信号 • 明显强化
精品 PPT
肿瘤样病变
• 炎性假瘤 • 皮样囊肿 • 血囊肿 • 组织细胞增生症
精品 PPT
眼眶囊肿
•包括皮样囊肿及表皮样囊肿 •一般无强化表现或仅边缘强化 •多同时伴有眶壁骨质不规则缺损 •脂肪抑制后信号减低
精品 PPT
眼球肿瘤的影像学诊断
头颈部肿瘤影像诊疗和鉴别课件
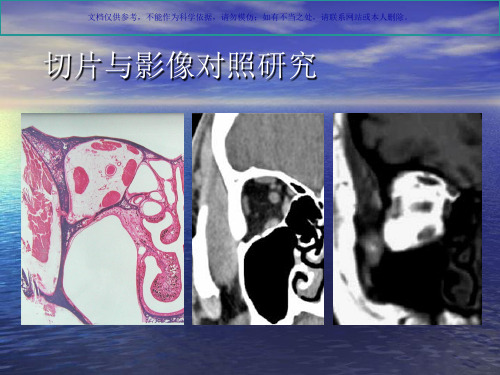
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
Perfusion CT
CT-6hr
Perfusion (CBF)
Time to Peak
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
下咽鳞癌
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
强化
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
神经纤维瘤病
• 遗传性的皮肤、神经、骨骼系统发育
障碍的全身性病变
• 周围神经和颅神经发生多发性神经纤
维瘤
• 皮肤咖啡色素斑
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
神经纤维瘤病表现
–1、实时fMRI,快速实时显示。 –2、螺旋fMRI,利用在K-空间螺旋采集的技 术得到各种脑血流灌注的信息,如rCBU、 rCBF、rMTT等。 –3、弥散张量成像(DTI),进一步提高设 备可达到的B值,4000-10000,从而获得 更高分辨力的弥散影像。 –4、动脉血质子自旋标记成像(ASL)。
眼眶囊肿
•包括皮样囊肿及表皮样囊肿 •一般无强化表现或仅边缘强化 •多同时伴有眶壁骨质不规则缺损 •脂肪抑制后信号减低
鉴别诊断
• 泪腺良、恶性上皮性肿瘤:
骨质破坏的显示是关键
• 泪腺窝炎性假瘤、淋巴瘤:
呈长条形,骨质改变不明显
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
神经鞘瘤
• 起源于颅神经Ⅲ、Ⅳ、Ⅴ、Ⅵ、交
感和副交感神经以及睫状神经的雪 旺细胞
头颈部影像学诊断ppt课件

炎性细胞浸润期T1WI低信号,T2WI高信号 纤维化期T1WI,T2WI低信号 增强扫描中度强化
6
临床与病理
原发眶内肌锥外最常见的肿瘤 混合瘤:50%, 泪腺癌:30% 眼球向鼻下方突出,活动受限 泪腺混合瘤-80%为良性
7
CT
泪腺窝内结节状肿块 增强后可强化 肿块使外直肌向内侧推移,眼球向前下方突出 恶性者边缘不清,密度不均匀,骨壁破坏
8
临床与病理
成人眶内最常见的良性肿瘤 缓慢渐进性眼球突出 由血窦和纤维间质构成,有完整包膜 MRI及动态增强扫描——首选
9
CT
肌锥内肿块,边界清楚,密度均匀 增强扫描有特征的“渐进性强化” 眼外肌与视神经受压移位 可压迫眶骨
52
CT
腺瘤表现为类圆形境界清楚的低密度影 癌表现为形态不规则、边界不清的不均匀密度影,其
内可见散在钙化 腺瘤不强化或轻度强化,癌则不均匀明显强化 气管受压 对于已确诊的甲状腺癌患者,CT 的作用是观察肿瘤范
围,有无侵犯喉、气管和食管、有无淋巴结转移
53
临床与病理
甲状腺激素合成不足,引起垂体促甲状腺 激素增多,刺激甲状腺滤泡上皮增生,滤 泡肥大所致
10
MRI
T1WI等或略低信号,T2WI高信号 增强扫描肿瘤明显渐进性强化
11
临床与病理
眼外伤中最常见、最严重的损伤 眼部疼痛,不能睁眼 异物的分类
不透光异物 半透光异物 透光异物
12
眶内壁 眶下壁 眶上壁 眶外壁 视神经管骨折:视力严重下降,甚至失明
13
14
耳廓
外
耳 外耳道 鼓室壁
20
CT
可明确畸形的程度和类型 发生部位 有无并发畸形
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
头颈部肿瘤的影像学诊断一、颅底的正常解剖颅底包括前、中、后颅窝。
中颅窝为其最重要结构,主要为蝶骨构成,蝶骨包括蝶骨体、蝶骨小翼、蝶骨大翼及翼突四部分。
蝶骨体内有蝶窦,其上方为垂体窝;蝶骨小翼内有视神经管,为视神经通行;蝶骨大翼内有圆孔、卵圆孔和棘孔,分别有三叉神经上颌枝、三叉神经下颌枝及脑膜中动脉走行;蝶骨小翼和蝶骨大翼之间为眶上裂,有Ⅲ-Ⅵ对颅神经及眼上静脉通过;翼突内有翼管,翼管动脉在其中走行。
翼腭窝为颅底的一重要解剖结构,位于上颌窦后壁的后方,翼突的前方,内含蝶腭神经节,有五个通道与周围重要结构相通,分别为:眶下裂→眶内,翼颌裂→颞下窝,蝶腭孔→后鼻孔,翼腭管→口腔,圆孔、翼管→颅内。
二、鼻咽癌的影像学诊断1、鼻咽的正常解剖后上壁:自软、硬腭交界处至颅底侧壁:包括咽隐窝下壁:软腭的上表面2、鼻咽癌的影像学检查方法传统X线摄片,包括鼻咽侧位、颏顶位、颅底位体层摄片等,因密度分辨率差,已基本为CT及MRI等影象学检查所取代。
CT扫描可详细显示鼻咽及其周围结构的解剖,目前为鼻咽癌的基本检查方法。
MRI可多轴扫描,软组织对比度好,能明确显示肿瘤的范围及侵犯深度,为鼻咽癌极有价值的检查方法。
观察颅底及周围结构骨质破坏情况,应首选CT,观察软组织侵犯及肿瘤沿肌肉、神经蔓延首选MRI。
3、鼻咽癌的临床表现鼻咽癌早期常无临床症状,中晚期可出现下述症状:耳鼻症状:涕血、鼻塞、耳鸣眼部症状:视力减退、复视、运动障碍偏头痛颈部淋巴结肿大4、鼻咽癌的影像学表现约80%的鼻咽癌起自鼻咽侧壁,早期为鼻咽壁增厚,咽隐窝变浅,中晚期有明显肿物,可有咽隐窝消失、咽旁间隙变窄、颅底骨质破坏、副鼻窦炎症。
另外,鼻咽癌常合并有单侧或双侧淋巴结肿大。
5、鼻咽癌颅内蔓延途径直接侵犯:岩枕裂、破裂孔沿肌肉蔓延:腭帆张肌、腭帆提肌沿神经蔓延:三叉神经沿颅底孔道蔓延:卵圆孔、翼腭窝6、鼻咽癌颈部淋巴结转移的特点咽后淋巴结为鼻咽癌转移的第一站,其它好发部位为颈深组及颈后三角区淋巴结,放疗后可出现颏下、枕突等罕见部位淋巴结转移转移,有时转移淋巴结大小与原发肿瘤不成比例。
三、喉癌的影像学诊断1、喉的正常解剖声门上区:会厌、舌会厌邹襞、食带声门区:声带、前联合、后联合声门下区2、喉癌的影像学检查方法传统X线摄片,包括喉侧位及喉正位体层。
CT扫描可明确显示喉腔及其周围结构的解剖,目前为喉癌的基本检查方法。
MRI可多轴扫描,软组织对比度好,能明确显示肿瘤的范围及侵犯深度,为鼻咽癌极有价值的检查方法。
3、喉癌的影像学表现喉癌的影象学检查的价值在于确定肿瘤的范围、与周围重要结构的关系及评价有无颈部淋巴结转移。
喉癌的影象学表现主要为会厌、会厌披裂邹襞、真假声带软组织增厚,软组织肿物,肿物可侵犯会厌前间隙、喉旁间隙,肿物较大时可侵犯喉软骨及颈动、静脉等重要结构。
喉癌常合并有单侧或双侧淋巴结肿大。
四、颈部软组织病变的影像学诊断1、正常影像解剖颈部主要的体表标志是甲状软骨、胸锁乳突肌及胸骨柄、锁骨;主要的影像学解剖标志是下颌骨、舌骨、甲状软骨、环状软骨、颈椎、胸锁乳突肌。
胸锁乳突肌将颈部分为前及后三角区。
前三角区由下颌骨下缘、中线及胸锁乳突肌构成。
后三角区由胸锁乳突肌后缘、斜方肌及锁骨构成。
颈部筋膜分为颈浅筋膜和颈深筋膜,颈浅筋膜由皮下组织和颈阔肌组成,环绕全颈;颈深筋膜又分为浅层(披盖层)、中层(脏器层)及深层(椎周层),构成颈部十二个间隙,分别为舌下间隙、颌下间隙、颊间隙、咀嚼肌间隙、颈动脉间隙、颈后间隙、腮腺间隙、咽粘膜间隙、咽旁间隙、咽后间隙、脏器间隙及椎前(椎旁)间隙。
相邻的间隙之间有的可相互沟通。
肿瘤或感染可循此蔓延播散。
筋膜在正常影像上不能显示,在横断面像上能显示各间隙的主要内容,熟悉各间隙的影像解剖是认识颈部病变的基础。
颈动脉间隙是纵贯全颈部的一个最主要的间隙,由颅底一直伸延至主动脉弓。
位于腮腺间隙及胸锁乳突肌内侧、咽旁间隙后外侧、颈后间隙前内侧、椎旁间隙前外侧、脏器间隙后外侧。
又分为舌骨上及舌骨下区。
为颈深筋膜的浅、中、深层所包绕。
颈动脉间隙内有颈动脉、颈内静脉、第9-12对颅神经、交感神经链及颈内静脉链淋巴结。
第9-12对颅神经在舌骨上区走行,位于颈动、静脉的后、内侧,除迷走神经、交感神经链延及舌骨下区自颈动脉间隙分出外,其余第9、11、12颅神经均在舌骨上区即自此间隙分出至相应部位。
淋巴结位于颈动、静脉的外侧、胸锁乳突肌的内侧。
对颈动脉间隙内血管、淋巴结、神经的病变可根据其独特的解剖部位及结构改变进行准确诊断。
咽旁间隙起自颅底卵圆孔的内侧,达舌骨水平。
外侧是咀嚼肌间隙和腮腺间隙,外后为颈动脉间隙,内为咽粘膜间隙,内后为咽后间隙。
形状有如一倒置的锥体,与颌下间隙的下部相通。
内容主要为脂肪,还有小涎腺、腮腺残余、三叉神经下颌支等。
邻近间隙的病变常使此脂肪间隙受压移位,据此可提供重要的诊断信息。
椎前(椎旁)间隙由附着于颈椎横突的深筋膜包绕,分为前、后二部分。
前部含有椎体、脊髓、颈丛及臂丛神经、膈神经、椎动、静脉、椎前肌及斜角肌。
后部含有脊椎附件、椎旁肌。
椎旁间隙的重要结构是臂丛神经,在前、中斜角肌之间走行。
2、影象学检查方法平片:包括颈部正、侧位平片,现已被CT扫描及MRI取代。
CT扫描:为颈部肿瘤最基本的检查方法,能确定肿瘤的范围、与周围重要结构的关系及评价有无颈部淋巴结转移。
MRI:软组织分辨率高,为颈部极有价值的检查方法。
3、颈部淋巴结病变颈部淋巴结的分区近年来结合外科颈清扫术的实际操作以及头颈部肿瘤的转移规律,将颈淋巴结简化为七分区,已为国际临床界所普遍接受及应用。
I区颏下及颌下淋巴结,位于颏下及颌下三角区内,其边界为舌骨、下颌骨体及二腹肌后腹。
II区颈内静脉链上组,位于颈内静脉周围,由颅底(二腹肌后腹)至面静脉(舌骨)水平。
III区颈内静脉链中组,舌骨至肩胛舌骨肌,相当于环状软骨下缘水平。
IV区颈内静脉链下组,肩胛舌骨肌(环状软骨下缘)至锁骨水平。
V区颈后三角区,又称脊副链。
胸锁乳突肌后缘、斜方肌前缘及锁骨构成的三角区,又按II、III、IV区的水平分为上、中、下区。
VI区中央区淋巴结,包括喉前、气管前和气管旁淋巴结。
上缘为舌骨,下缘为胸骨上切迹,两侧外缘为颈动脉间隙。
VII区上纵隔淋巴结。
其他,包括咽后组、颊组、腮腺内、耳前、耳后、枕下组淋巴结,不包括在上述七分区内。
淋巴结病变的影象表现淋巴结病变主要包括:淋巴结转移、淋巴瘤、淋巴结结核、淋巴结炎颈动脉间隙为各种淋巴结病变的好发部位,淋巴结多位于颈、动静脉的前、后、外侧,淋巴结较大时血管向内侧移位转移淋巴结:淋巴结最大横径≥8mm为诊断转移的大小指标,如近期无颈部手术感染及放疗病史,淋巴结边缘强化、内部呈低密度坏死为淋巴结转移最有特征性的密度变化淋巴瘤:多密度均匀,呈中等度强化,亦可有内部低密度坏死征象淋巴结结核:青年女性多见,可有结核中毒症状,淋巴结相互融合,内有多个分隔及多个低密度坏死区为其影像特点4、神经源肿瘤包括:神经鞘瘤、神经纤维瘤、颈动脉体瘤、颈静脉球瘤神经鞘瘤和神经纤维瘤:位于颈动脉间隙时肿瘤处于颈动、静脉的内、后方,多使颈动、静脉向外或向前移位,茎突前移,咽旁间隙内的脂肪向前及内侧受压并变窄。
迷走神经肿瘤则可以使颈动、静脉分离。
颈丛及臂丛神经肿瘤可以压迫推移邻近的肌肉,主要使前斜角肌前移,也可经椎间孔延伸至椎管内,使椎间孔扩大。
恶性神经源肿瘤可以浸润邻近肌肉及破坏邻近骨骼。
神经源肿瘤为少血供肿瘤,但多数增强后有强化,其密度与肌肉相仿,神经鞘瘤强化后可以是低密度区包绕中央团状或岛状的高密度区,也可以是高密度区包绕裂隙状的低密度区或是高、低密度区混杂存在,神经纤维瘤大多为实性,但也可见中央单发或多发囊性改变,神经纤维瘤可以侵犯同一区域内多条神经,表现为囊状或多个团状肿物。
副神经节瘤:颈动脉体瘤位于舌骨水平,肿瘤使颈动、静脉向外侧移位,也可以突向咽旁间隙。
肿瘤血供丰富,CT增强扫描时强化明显, 密度与邻近的血管相仿,小的肿瘤密度均匀,大的肿瘤中可见有小的低密度区。
瘤周可见有小的供血动脉及引流静脉。
颈静脉球瘤可使颈静脉孔扩大,呈浸润性骨破坏。
迷走神经球瘤起源自迷走神经的颅外部分,多见于咽旁间隙内。
5、腮腺间隙肿瘤腮腺被人为的分为腮腺浅叶和腮腺深叶,以面神经为界,位于其外侧部分为腮腺浅叶,位于其内侧部分为腮腺深叶,但在CT和MRI上不能区分面神经而以下颌后静脉作为其标志,因为面神经恰好位于下颌后静脉的外侧与其伴行。
腮腺肿瘤分为腺瘤、癌、非上皮性肿瘤、恶性淋巴瘤、继发性肿瘤、未分类的肿瘤及瘤样病变七大类。
在腮腺的上皮性肿瘤中腺瘤主要包括多形性腺瘤、肌上皮瘤、基底细胞腺瘤、Warthin瘤或腺淋巴瘤、嗜酸性腺瘤等,癌则包括腺泡细胞癌、粘样表皮样癌、腺样囊性癌、多形性低度恶性癌、涎腺导管癌、腺癌、鳞状细胞癌等。
腮腺良性上皮性肿瘤多形性腺瘤:又称良性混合瘤,为最常见的腮腺良性肿瘤,约占所有腮腺良性肿瘤的80%。
约90%的多形性腺瘤生长在面神经平面的外侧,小的多形性腺瘤CT表现为边缘规则的圆形或椭圆形肿物,平扫肿物密度高于周围腮腺实质,增强后肿物多为中等状强化。
肿物较小时多密度均匀,肿物较大时因肿瘤内部的坏死、陈旧出血和囊性变而呈内部为低密度的不均匀密度。
较大肿物呈分叶状甚至有时在CT 图象上表现为肿物周围有多个结节,但在MRI 如此图象可明确表现为单发肿物。
CT 图象偶尔可观察到高密度的钙化或骨化灶。
因肿瘤周围炎症或出血可使CT表现为肿瘤边缘模糊而难以与恶性肿瘤鉴别,但MRI可表现为边缘锐利的良性表现。
Warthin瘤:又称淋巴乳头状囊肉瘤或腺淋巴瘤,在腮腺良性肿瘤中占第二位,约占所有腮腺肿瘤的2%~10%。
Warthin瘤多生长在腮腺浅叶的后部(尾叶),大多数CT表现为边缘规则的圆形或椭圆形、密度均匀肿物,常有囊性变,囊壁薄而光滑,囊腔内可有结节。
肿物较大时肿瘤常向腮腺轮廓外生长,而不易与第二鳃裂囊肿或坏死性转移淋巴结区分。
当一侧或双侧腮腺内出现多个结节,则Warthin瘤为最可能的诊断。
Warthin瘤MRI表现为低T1W 信号、中等质子密度和高T2W信号。
腮腺恶性上皮性肿瘤粘液表皮样癌:为腮腺最常见的恶性肿瘤,在成人多发生在30~50岁,女性多于男性。
粘液表皮样癌的恶性程度差别很大,主要根椐其组织学成分而定。
组织学上将粘液表皮样癌分为低级、中级、高级,级别越高肿瘤的预后越差。
低分级的粘液表皮样癌影象学常呈良性肿瘤表现,形态规则,边缘光整,可有囊性低密度区,偶尔可见局灶性钙化,与良性混合瘤相似。
高分级的粘液表皮样癌生长较快,早期可出现疼痛症状,并可出现面神经麻痹症状。
区域淋巴结转移几率高,可达40%,临床出现远处转移率可为15%~20%。
