子宫内膜异位症的临床分期及分型的进展
子宫内膜异位症的临床病理类型及其对处理的意义

卵巢韧带
卵巢
I 型子宫内 膜异位囊肿
图5 I型 囊肿较小,与卵巢紧密粘连 型 囊肿较小,
中国妇产科资料网 中国妇产科资料网
I IA型 继发性内膜异位囊肿 型
(Secondary endometriomas)
内异症临床病理形态
-----颇为复杂,类型未臻统一 颇为复杂, 颇为复杂 •腹膜型 腹膜型 •卵巢型 卵巢型 •深部结节型 深部结节型 其组织发生、临床病理表现, 其组织发生、临床病理表现,甚至治疗等有 所不同 有的学者还提出它们是三种有区分的疾病
中国妇产科资料网 中国妇产科资料网
镜下病变
腹膜内病变
图3 腹膜子宫内膜 异位症的演变
腹膜下病变
典型病变 早期病变
丘疹型 黑色皱缩斑块
愈合病变
红色囊泡型 白色纤维化
镜下病变(Microscopic Lesions)
• 指肉眼无明显异常表现,描扫电镜和组 指肉眼无明显异常表现, 织学研究表明有两种情况: 织学研究表明有两种情况: – 一是腹膜内病变,上皮细胞及纤毛细 一是腹膜内病变, 胞代替了间皮 – 二是腹膜下病变,可以找到内膜腺体 二是腹膜下病变, 和间质
中国妇产科资料网 中国妇产科资料网
子 宫 内 膜 异 位 症 病 变 分 布
中国妇产科资料网 中国妇产科资料网
1920年Cullen创作的异位子宫内膜组织部位简图 年 创作的异位子宫内膜组织部位简图 中国妇产科资料网 中国妇产科资料网
根据内异症的病理发展过程中的四个阶段: 根据内异症的病理发展过程中的四个阶段: 4步(Step)比4期(Stage)更合适,即镜 步 ) 期 )更合适, 早期、进展和愈合四种类型( 下、早期、进展和愈合四种类型(Type) )
子宫内膜异位症

子宫内膜异位症分享|发布时间:2013年12月25日点击数:4137 次字体:小大具有生长功能的子宫内膜组织(腺体和间质)出现在宫腔被粘膜覆盖以外部位时称为子宫内膜异位症(EMT),简称内异症。
EMT以痛经、慢性盆腔痛、不孕为主要表现,是育龄妇女的常见病,该病的发病率近年有明显增高趋势,发病率约占育龄妇女的10%~15%,占痛经妇女的40%~60%。
在不孕患者中,30%~40%合并EMT,在EMT患者中不孕症的发病率约40%~60%。
该病一般仅见于生育年龄妇女,以25~45岁妇女多见。
绝经后或切除双侧卵巢后异位内膜组织可逐渐萎缩吸收,妊娠或使用性激素抑制卵巢功能可暂时阻止此病的发展,故EMT 是激素依赖性疾病。
EMT虽为良性病变,但具有类似恶性肿瘤远处转移、浸润和种植生长能力。
异位内膜可侵犯全身任何部位,最常见的种植部位是盆腔脏器和腹膜,以侵犯卵巢和宫底韧带最常见,其次为子宫、子宫直肠陷凹、腹膜脏层、阴道直肠膈等部位,故有盆腔EMT之称。
一、发病机制本病的发病机制尚未完全阐明,关于异位子宫内膜的来源,目前有多种学说。
1.种植学说妇女在经期时子宫内膜碎片可随经血倒流,经输卵管进入盆腔,种植于卵巢和盆腔其他部位,并在该处继续生长和蔓延,形成盆腔EMT。
但已证实90%以上的妇女可发生经血逆流,却只有10%~15%的妇女罹患EMT。
剖宫产手术后所形成的腹壁瘢痕EMT,占腹壁瘢痕EMT的90%左右,是种植学说的典型例证。
2.淋巴及静脉播散子宫内膜可通过淋巴或静脉播散,远离盆腔部位的器官如肺、手或大腿的皮肤和肌肉发生的EMT可能就是通过淋巴或静脉播散的结果。
3.体腔上皮化生学说卵巢表面上皮、盆腔腹膜都是由胚胎期具有高度化生潜能的体腔上皮分化而来,在反复经血逆流、炎症、机械性刺激、异位妊娠或长期持续的卵巢甾体激素刺激下,易发生化生而成为异位症的子宫内膜。
4.免疫学说免疫异常对异位内膜细胞的种植、粘附、增生具有直接和间接的作用,表现为免疫监视、免疫杀伤功能减弱,粘附分子作用增强,协同促进异位内膜的移植。
子宫内膜异位症的研究进展

(G 含量高 。病变进展 、 P) 反复 出血 或组织 水肿 、 腺体 扩张 , 则 呈棕色病变。紫色病变 ( 或黑蓝色 ) 是腺体出血 、 坏死 、 陈旧性
积血的表现 , 其典 型为“ 巧克力囊 肿 ” 或紫结 节。而 白色病 变 是血管 减少 、 腺体 、 间质纤 维化 或瘢痕粘 连的表 现 , 而各种 病
为 子宫 内膜异位症?许多研究表明 , 宫内膜异 位症 发生与机 子
凡育龄妇女有继发 性痛 经进行 性加 重 和不 育史 、 盆腔 检
体免疫 反应异 常有关 。腹腔局部 调控 因素如免 疫、 内分 泌 、 细
胞因子 及生长 因子 的改变 , 导致盆腹 腔 内环境 的改变 , 内膜 与 异位的发生发展有关。如腹水 中免疫球蛋 自的补 体、 自细胞的 改变 , 对精卵有 毒性作 用 , 引起 不育 ; 可 自然杀伤 ( K) N 细胞活 性 的降低 , 对异位 内膜 的吞 噬作用减 弱 , 巨噬细胞的激活 引起
囊肿的 回声 图像无特异性 , 能单 独根 据 B超 图像 确诊 。盆 不
的发生 。子宫内膜异 位症的发 生也与遗传 因素有关 。子宫
内膜异位 症 的患 者 直 系 亲 属 的患 病 危 险 性为 7 %。据 N - O
B E 报道 , 宫内膜异 位症的患者腹膜种植灶及在位内膜 均 L 子 有 P 5 芳香化酶基 因的表达 , 40 而对 照组该 基因不表 达。由于 P5 40芳香化酶为雌激素合成过程 中重要的转化酶 , 子宫 内膜异 位症 的患者 P 5 因的表达提示 异位 内膜可产生 雌激素 , 40基 并
细胞因子、 生长因子的改变 , 刺激异 位的 内膜 生长引起 内异症
子宫内膜异位症(课堂PPT)

5. 由于妊娠可以延缓此病的发生和发展,因此,鼓励已婚或婚后痛经的 妇女及时婚育。有高发家族史、容易带器妊娠者,宜选择口服避孕药以 降低内异症的发病风险。
25
健康教育
1. 指导非手术治疗患者注意饮食卫生,多吃干果、水果。行经前后特别 注意勿进食过热的汤、菜,生冷食物。
2. 指导患者注意个人卫生,经期一般不做盆腔检查。子宫内膜异位灶清 除及全子宫切除患者3个月内禁止性生活,可洗淋浴,3个月可洗盆浴。
3. 嘱患者如出现超过月经量的阴道出血、异常分泌物、下腹疼痛及时到 医院就诊。
雄激素合成药物替勃龙(利维爱)适用于绝经后患者。
26
27
力劳动;经期避免性生活;尽早治疗宫颈黏连等并发经血潴留 的疾病。 4.防止医源性子宫内膜异位症的发生 剖宫手术时注意保护好 伤口,避免将子宫内膜带至切口内种植。人工流产时,避免突 然降低负压,以防子宫内膜逆流入盆腔。输卵管通气、通水, 子宫输卵管造影要在月经干净后3~7天进行。
23
护理常规
【评估要点】 1、了解患者月经、婚育史,是否有痛经史。痛经发生
阴道出血多的患者应严密观察并记录生命体征变化,注意收集会阴垫, 评估出血量。遵医嘱予止血药物,必要时补液、输血、抗感染治疗。
用药护理:对于口服药物治疗的患者,护士应让患者了解目前用药目 的、剂量、具体方法及药物可能出现的不良反应与应对方法。不同药 物的治疗及注意事项也有区别,护士应耐心给予具体的指导,直至确 定其正确掌握。
21
2.手术疗法
一般认为卵巢上发生的巧克力囊肿,病变体积往往较大,或发 生在其他部位的子宫内膜异位结节,直径在2厘米以上者,不 易用药物控制,而需要手术治疗;或者经过六个月甚至一年的 药物治疗,病情仍不见好转,也应考虑手术切除。如果患者年 轻,没有子女,手术时一般只将内膜异位的病变切除,而将子 宫和正常卵巢组织保留下来,称为保守性手术。这种手术保留 了生育的可能性,但复发机会较大。如已有子女且患者年龄较 大(大于35岁),可以在切除内膜异位病变的同时,切除子宫, 但保留正常的卵巢组织,称为半保守手术。此法从长远看来, 效果优于保守性手术,但不能绝对防止复发。如果患者年近绝 经期,或内膜异位病变过于广泛,难于彻底根除,则在手术时 应将子宫卵巢一同切除,称为根治性手术。
子宫内膜异位症诊治指南

子宫内膜异位症诊治指南子宫内膜异位症是指子宫内膜组织(腺体和间质)在子宫腔被覆内膜及子宫肌层以外的部位生长、浸润、反复出血,可形成结节及包块,引起疼痛、不孕等。
特点如下:1、生育年龄妇女的多发病,主要引起疼痛及不孕;2、发病率有明显的上升趋势;3、症状与体征及疾病的严重性不成比例;4、病变广泛、形态多样;5、极具浸润性,可形成广泛的、严重的粘连;6、激素依赖性,易于复发。
内异症的临床病理类型内异症的临床病理类型分为4型:1、腹膜型子宫内膜异位症PEM;2、卵巢型子宫内膜异位症OEM;3、深部浸润型子宫内膜异位症DIE,包括宫骶韧带、阴道直肠窝、直肠结肠壁、阴道穹隆等;4、其他部位的子宫内膜异位症OtEM,如笑消化、泌尿、呼吸、疤痕等。
1、腹膜型子宫内膜异位症指盆腹腔腹膜的各种内异症病灶,主要包括红色病变(早期病变)、蓝色病变(典型病变)以及白色病变(陈旧病变)。
2、卵巢型子宫内膜异位症形成囊肿者,成为子宫内膜异位囊肿。
根据囊肿大小和异位病灶浸润的程度分为两型。
I型,囊肿直径多小于2cm,囊壁有粘连、层次不清,手术不易剥离。
II型,又分为A、B、C3种。
IIA:内膜种植灶表浅地累及卵巢皮质,未达囊肿壁,常合并功能性囊肿,手术易剥离。
IIB:内异症的种植灶已累及巧囊壁,但与卵巢皮质的界限清楚,手术较易剥离。
IIC:异位种植灶穿透到囊肿壁并向周围扩展。
囊壁与卵巢皮质致密粘连并伴有纤维化或多房。
卵巢与盆侧壁粘连,体积较大,手术不易剥离。
3、深部浸润型子宫内膜异位症指病灶浸润深度≥5mm,常见与宫骶韧带、子宫直肠窝、阴道穹隆、阴道直肠膈等。
其中侵及阴道直肠膈包括两种情况:一种为假性阴道直肠膈内异症,即由于直肠窝的粘连封闭,即病灶位于粘连下方;另一种为真性阴道直肠膈内异症,即病灶位于腹膜外,在阴道直肠膈内,子宫直肠窝无明显解剖异常。
4、其他部位的内异症包括消化、泌尿、呼吸、疤痕等,以及少见的、远处内异症。
内异症的发病机制1、尚未完全明了以Sampson经血逆流种植、体腔上皮化生以及诱导学说为主导理论。
子宫内膜异位症地临床分期及分型地进展(一)

子宫内膜异位症的临床分期及分型的进展(一)疾病的分期对不同期别应采取何种治疗措施、判断与比较疗效及估计预后起着至关重要的作用。
目前尚无一种完善的内异症分期和分型系统来指导诊断、治疗和预后判断,尤其是其特征性的表现:疼痛和不孕。
理想的临床分型方法应该基于疾病的自然史﹑病变浸润的深度﹑症状的严重性以及受累器官的最终结局,可以反映病变的严重性,指导临床治疗,预测患者的预后。
人们一直试图对内异症进行分期探讨,这一努力已持续了近一个世纪。
目前我国多采用美国生育学会(American Fertility Society,AFS)提出的“修正子宫内膜异位症分期法(r-AFS)”。
该分期法于1985年最初提出,1997年再次修正。
该分期法有利于评估疾病严重程度、正确选择治疗方案、准确比较和评价各种治疗方法的疗效,并有助于判断患者的预后。
但仍有一些不足,理想的临床分期方法应该基于疾病的自然史、病变浸润的深度、症状的严重性以及受累器官的最终结局,可以反映病变的严重性、指导临床治疗、预测患者的预后。
理想的EMs分型分期方法应该能够全面描述患者的病变范围和浸润深度,反映其疼痛和不孕相关的病史,能够对其治疗方案、手术范围提供参考和指导,并对患者治疗后疼痛缓解情况、生殖结局以及疾病转归具有预测意义。
一、分期系统的历史回顾和分类内异症很早就有基于解剖基础的分类描述,而且分类系统多样。
各种分类系统参考的标准主要是:组织学类型,解剖学分布,组织病理学和疼痛程度,临床、解剖和组织病理学表现,累积的器官组织,体检及手术发现等。
随着对疾病性质认识的深入,很多系统都进行了调整和改进。
有些系统已经不再用于临床,但是研究者的经验、智慧和失败的教训对后来新系统的设计都具有重要价值,值得借鉴和尊重。
迄今为止,学者们提出了数十种分期方案,大致以年代为序,基本上反映了人们对EMs 认识的由浅入深,由表及里,从感性到理性的上升过程。
1.以卵巢出血性囊肿(即巧克力囊肿)及其产生的粘连为基础 1921年由Sampson提出,将EMs分为卵泡、黄体、基质和内膜期。
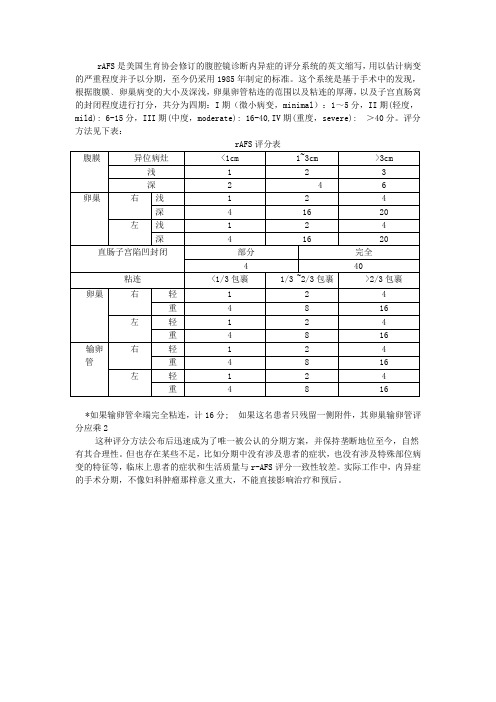
子宫内膜异位症评分
腹膜
异位病灶
<1cm
1~3cm
>3cm
浅
1
2
3
深
2
4
6
卵巢
右
浅
1
2
4
深
4
16
20
左
浅
1
2
4
深
4
16
20
直肠子宫陷凹封闭
部分
完全
4
40
粘连
<1/3包裹
1/3 ~2/3包裹
>2/3包裹
卵巢
右
轻
1
2
4
重
4
8
16
左
轻
1
2
4
重
4
8
16
输卵管
右
轻
1
2
4
重
4
8
16
左
轻
1
2
4
重
4
8
16
*如果输卵管伞端完全粘连,计16分; 如果这名患者只残留一侧附件,其卵巢输卵管评分应乘2
这种评分方法公布后迅速成为了唯一被公认的分期方案,并保持垄断地位至今,自然有其合理性。但也存在某些不足,比如分期中没有涉及患者的症状,也没有涉及特殊部位病变的特征等,临床上患者的症状和生活质量与r-AFS评分一致性较差。实际工作中,内异症的手术分期,不像妇科肿瘤那样意义重大,不能直接影响治疗和预后。
rAFS是美国生育协会修订的腹腔镜诊断内异症的评分系统的英文缩写,用以估计病变的严重程度并予以分期,至今仍采用1985年制定的标准。这个系统是基于手术中的发现,根据腹膜﹑卵巢病变的大小及深浅,卵巢卵管粘连的范围以及粘连的厚薄,以及子宫直肠窝的封闭程度进行打分,共分为四期:I期(微小病变,minimal):1~5分,II期(轻度,mild): 6-15分,III期(中度,moderate): 16-40,IV期(重度,severe): >40分。评分方法见下表:
子宫内膜异位症

长期预防措施
1、短效OCs。 2、LNG-IUS。 3、短期GnRH-a后联合长期OCs。 4、短期GnRH-a后联合LNG-IUS。有研究表明Gn RH-a联合LNG-IUS在术后预防疼痛复发方面较单用G nRH-a有更为长久稳定的作用。但尚需要多中心、大样本、 长期随访的试验来进一步论证。
长期预防措施--短效OCs
诊断-----仍需强调病史采集及体检
➢掌握EMS 的诊治需要对其表现的各类疼痛具有一定的认识。 ➢妇科检查结果受医生经验及技巧影响极大,但对诊断EMS 仍有 重要意义,尤其是DIE 病灶部位多位于后盆腔,因此三合诊显得 尤为必要。2014 年ESHRE 指南,推荐对所有怀疑EMS 的患者都 应行妇科检查。 ➢在实际临床上,多数医院妇产科医生容易忽略通过三合诊对患 者进行查体。
诊断-----EMS 预测模型
➢学者们尝试设计各种以症状、病史、体检及超声检查结果等为 基础的EMS 预测模型。 ➢目前公开发表的预测模型对EMS 的诊断仍旧没有太大实际价值。 各类模型中对于OMA 的预测能力普遍较其他类型更高,其深层 原因是OMA 通常以“发现肿块”为主诉,超声检查对于卵巢肿 块具有高敏感性和特异性。 ➢EMS 的早期诊断仍然是该疾病诊治中的难点。
影像学检查
超声:为当前临床上诊断EMI 的首选方式,敏感性和特异性 均在96%以上。 CT :是检查EMI 囊肿的常用方法,但其在诊断腹膜种植型 EMI 特异性差,准确度低。 MRI:对于深部浸润型病变者,可取得满意效果。
后两种检查方式价格相对昂贵,不作为初选的诊断方法。
血清CA125和人附睾蛋白(HE4)
术后复发的机制
病灶的复发有两种可能的机制:一、术后残余病灶在雌激素的刺激下重 新生长形成,二、新生的EMs病灶。 症状的复发机理更为复杂。虽然大量文献已证实病灶部位与疼痛症状之 间有着密切的联系,例如深部性交痛与深部EMs累及子宫骶韧带和主韧 带、子宫直肠窝、阴道后穹窿、直肠前壁等有关。但症状的复发却不一定 意味着相应部位病灶的复发。并且大量统计研究显示,EMs术后患者主 诉相关症状的复发率明显高于临床确诊的病灶复发率。因此对于EMs术 后预防复发的各项治疗措施的疗效评估,均应从病灶和症状两个方面来衡 量。
子宫内膜异位症评分
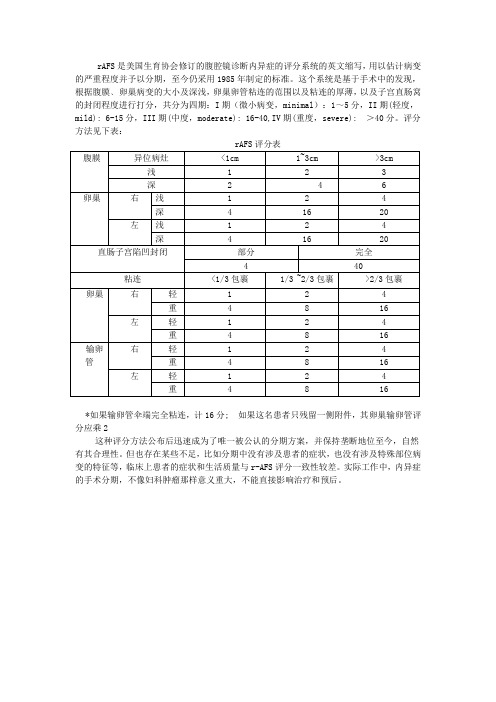
这种评分方法公布后迅速成为了唯一被公认的分期方案,并保持垄断地位至今,自然有其合理性。但也存在某些不足,比如分期中没有涉及患者的症状,也没有涉及特殊部位病变的特征等,临床上患者的症状和生活质量与r-AFS评分一致性较差。实际工作中,内异症的手术分期,不像妇科肿瘤那样意义重大,不能直接影响治疗和预后。
rAFS评分表
腹膜
异位病灶
<1cm
1~3cm
>3cm
浅
1
2
3
深
2
4
6
卵巢
右
浅
1
2
4
深
4
16
20
左
浅
1
2
4
深
4
16
20
直肠子宫陷凹封闭
部分
完全
4
40
粘连
<1/3包裹
1/3 ~2/3包裹
>2/3包裹
卵巢
右
轻
1
2
4
重
4
8
16
左
轻
1
2
4
重
4
8
16
重
4
8
16
子宫内膜异位症到底是怎么回事和子宫内膜癌有怎么样的区别

子宫内膜异位症到底是怎么回事和子宫内膜癌有怎么样的区别子宫内膜异位症属于生育年龄妇女高发性疾病,患病后患者会出现不育及腹部疼痛等不良症状,由于此病具有较强的广泛种植性及侵袭性,因此很容易病变发展为子宫内膜癌,接下来,本文就对子宫内膜异位症到底是怎么回事?子宫内膜与子宫内膜癌有怎样的区别?进行了详细的阐述,如下文。
一、子宫内膜异位症到底是怎么回事?1.子宫内膜异位症定义传统观念认为,子宫内膜异位症是超出机体子宫腔范围进行生长。
现阶段,有很多的新型观念认为,依赖于卵巢激素的子宫内膜异位属于生理性症状,即当异位内膜出现反复性、周期性出现现象时,才可以被认为子宫内膜异位症病症。
更有前瞻性研究得出,子宫内膜异位症患者随着其病情的进展,会出现一定的生物学周期特点,基本上每个女性均会出现表浅或者是轻度的内异症,但是因为服用避孕药或者是妊娠药,又会出现一定的激素变化现象,并自动萎缩。
2.子宫内膜异位症发病机制子宫内膜异位症具有不一致性以及多形性特点,该病症的早期病变多由腺体及内膜细胞组成,有丰富的血管,因此在临床上也被叫做是红色病变,但是随着患者病情的发展,其病灶处会出现反复性出血现象,且会伴有棕色色素沉着,随着出血的逐渐吸收,瘢痕组织将逐渐产生,随之出现血管网减少现象,临床上,将此病病变称之为白色病变。
红色病变发生于子宫内膜异位症病的初始阶段,存在活跃有丝分裂、丰富血管以及活跃病变的特点,而白色病变存在血管极少,且有缺乏有丝分裂的特点,患者的病变组织并不活跃。
子宫内膜异位症病情的进展可分为多阶段进行,即首先出现异位内膜化生及种植,其次产生不典型的病变组织,再次产生典型的、有色素沉着的病变组织,最后发生卵巢子宫内膜粘连、囊肿及深部浸润症状。
子宫内膜异位症病症有不同的病理表现形态,可用于对患者病情诊疗及进展判断提供重要性依据,进而便于在不同阶段内实施有针对性的治疗措施。
虽然子宫内膜异位症患者病变组织存在一定的功能状态及多形性,但是对于病灶范围、颜色、深部病变以及囊肿大小等指标并未考虑在内,因此,部分学者建议,应对该病症的分期进行修改,以达到良好的治疗目的。
子宫内膜异位症的临床分期及分型的进展

子宫内膜异位症的临床分期及分型的进展(一)疾病的分期对不同期别应采取何种治疗措施、判断与比较疗效及估计预后起着至关重要的作用。
目前尚无一种完善的内异症分期和分型系统来指导诊断、治疗和预后判断,尤其是其特征性的表现:疼痛和不孕。
理想的临床分型方法应该基于疾病的自然史﹑病变浸润的深度﹑症状的严重性以及受累器官的最终结局,可以反映病变的严重性,指导临床治疗,预测患者的预后。
人们一直试图对内异症进行分期探讨,这一努力已持续了近一个世纪。
目前我国多采用美国生育学会(American Fertility Society,AFS)提出的“修正子宫内膜异位症分期法(r-AFS)”。
该分期法于1985年最初提出,1997年再次修正。
该分期法有利于评估疾病严重程度、正确选择治疗方案、准确比较和评价各种治疗方法的疗效,并有助于判断患者的预后。
但仍有一些不足,理想的临床分期方法应该基于疾病的自然史、病变浸润的深度、症状的严重性以及受累器官的最终结局,可以反映病变的严重性、指导临床治疗、预测患者的预后。
理想的EMs分型分期方法应该能够全面描述患者的病变范围和浸润深度,反映其疼痛和不孕相关的病史,能够对其治疗方案、手术范围提供参考和指导,并对患者治疗后疼痛缓解情况、生殖结局以及疾病转归具有预测意义。
一、分期系统的历史回顾和分类内异症很早就有基于解剖基础的分类描述,而且分类系统多样。
各种分类系统参考的标准主要是:组织学类型,解剖学分布,组织病理学和疼痛程度,临床、解剖和组织病理学表现,累积的器官组织,体检及手术发现等。
随着对疾病性质认识的深入,很多系统都进行了调整和改进。
有些系统已经不再用于临床,但是研究者的经验、智慧和失败的教训对后来新系统的设计都具有重要价值,值得借鉴和尊重。
迄今为止,学者们提出了数十种分期方案,大致以年代为序,基本上反映了人们对EMs 认识的由浅入深,由表及里,从感性到理性的上升过程。
1.以卵巢出血性囊肿(即巧克力囊肿)及其产生的粘连为基础 1921年由Sampson提出,将EMs分为卵泡、黄体、基质和内膜期。
子宫内膜异位症教学课件ppt

保持良好的生活习惯,如合理饮食、适量运动、保持 良好的心态等。
如有病情变化或出现不适症状,及时就医。
07
子宫内膜异位症的预防措施
加强宣传教育
宣传教育是预防子宫内膜异位症的重要手段,包括加强宣传 教育力度,普及子宫内膜异位症知识,提高公众对该疾病的 认知和重视程度。
宣传教育的内容应包括子宫内膜异位症的发病原因、常见症 状、治疗方法、预防措施等,以提高公众的意识和自我保护 能力。
学生互动与讨论
学生分组讨论:针对不同类型和程度的子宫内膜异位症,如 何制定合适的治疗方案?
小组代表汇报讨论成果,其他小组补充和提问。
THANK YOU.
02
子宫内膜异位症的病理生理
病理改变
1
子宫内膜异位症是指子宫内膜组织(包括腺体 和间质)在子宫体以外的部位出现、生长、浸 润并反复出血。
2
异位内膜可侵犯全身任何部位,如脐、膀胱、 肾、输尿管、肺、胸膜、乳腺,甚至手臂、大 腿等处。
3
最常见于卵巢和宫骶韧带,也可侵犯直肠阴道 隔。
发病机制
01
发病机制尚未完全阐明,有多种学说,如经血逆流种植学说、 体腔上皮化生学说、淋巴及静脉播散学说等。
病因学
子宫内膜异位症的发病机制尚未完全明确,可能与经血逆流、淋巴及静脉播 散、医源性种植、遗传因素等有关。
临床表现和诊断方法
临床表现
子宫内膜异位症患者可出现下腹痛、痛经、性交不适、月经异常等症状。部分患 者还可能出现不孕、贫血、消化不良、食欲减退等症状。
诊断方法
根据患者的临床表现、实验室检查和影像学检查,结合血清CA125检测、超声检 查、磁共振成像(MRI)等辅助检查手段,可对子宫内膜异位症进行诊断。
ACOG临床指南子宫内膜异位症

ACOG临床指南——子宫内膜异位症的处理ACOG临床指南——(114号,2010年7月更新)子宫内膜异位症(endometriosis ,EM)是育龄妇女的一个重要健康问题。
其病因、病变范围和症状程度之间的关系、对生育的影响和最恰当的治疗方式目前仍不完全清楚。
这篇文献的目的在于对盆腔痛或不孕或两者兼有的成年妇女药物和手术治疗的有效性提供证据,包括风险和获益。
对于青春期患者的治疗在其他文献中进行讨论(1)。
背景发生率EM是在生育年龄妇女中的发生率为6-10%(2)。
不孕妇女的患病率为38%(20-50%)(3-6),慢性盆腔痛妇女为71-87%(7-9)。
与某些观点不同,目前尚无资料表明EM发生率增长(10),尽管由于对内异症的认识深入可能导致发现疾病的概率增加(11)。
也未发现EM有特别的种族倾向。
有人提出了EM的家族相关性,有患病一级亲属的女性内异症的发生率升高7-10倍(12,13)。
单卵双胎有很强的一致性(14)。
遗传的特点为多因素、多基因。
许多遗传多态性已得到确定(15)。
病因学EM是一个慢性妇科疾患,它的主要特征是慢性痛和不孕。
EM发病机制复杂,但是主要认为与逆流经血中的子宫内膜腺体和间质粘附和种植于腹膜有关。
其他的理论如血行和淋巴转移、骨髓干细胞、体腔上皮化生可以解释某些临床现象(16)。
子宫内膜基因的异常表达,以及激素反应改变之间复杂的相互作用使患者易于发生子宫内膜异位症(17-20)。
发展成EM主要由于环氧酶-2(COX-2)活性增加导致局部前列腺素过度产生,以及芳香化酶活性增高导致局部雌激素分泌过多。
孕激素抵抗抑制了孕激素的抗雌激素作用,放大了局部雌激素作用(19)。
子宫内膜病变组织能使腹水中的激活的巨噬细胞和促炎细胞因子数目增多,从引起慢性盆腔炎性疾病,导致疼痛和不孕。
最常见的炎性细胞因子是TNF-a和IL-1,6和8(21)。
这些细胞因子通过一系列机制导致疼痛,包括诱导前列腺素的产生。
女性生殖内分泌疾病子宫内膜异位症诊疗规范

子宫内膜异位症诊疗规范一、概述子宫内膜异位症(endometriosis)简称内异症,是指子宫内膜组织(腺体和间质)在子宫腔被覆内膜及子宫肌层以外的部位出现、生长、浸润、反复出血,可形成结节及包块,引起疼痛、不孕等,是生育年龄妇女的常见病。
其发病率有明显上升趋势,但发病机制至今未明。
子宫内膜异位症病变广泛、形态表现多样、极具浸润性,可形成广泛、严重的粘连,而症状、体征与疾病的严重程度不成比例,且由于其激素依赖性,治疗后易于复发。
二、流行病学特点目前报道子宫内膜异位症的发病率为1∙4%〜10%,而在痛经、性交痛、经量多和不孕的人群中其发病率可增加5倍。
事实上,内异症在普通人群中的发病率尚不清楚,除非找到一种可靠的、无创的、可应用于大样本非选择性人群的检查方法。
内异症的高发年龄为25〜34岁,而其严重程度则与年龄无关。
流行病学研究提示,初潮年龄早(W11岁)、月经周期短(≤27d)>经量大、生育少、哺乳时间短、BMI低等,均会增加内异症发生的风险,而口服避孕药是否会增加内异症的风险则是有争议的,宫内节育器与内异症的发生发展无关。
免疫系统异常增加罹患内异症的风险,研究表明,在类风湿关节炎、系统性红斑狼疮、多发性硬化症、甲状腺功能异常的患者中,内异症的发病风险明显增加。
同时有癌症家族史,特别是乳腺癌家族史的人群,内异症的风险也明显高于普通人群。
内异症患者的一级亲属发生内异症的风险是正常人的4〜8倍,中隔子宫等苗勒管发育异常的患者,内异症的发生风险增加,这说明内异症的发生有其基因及分子基础。
环境和生活饮食习惯也与内异症的发生发展密切相关。
胎儿期暴露于高雌激素环境会导致成年后内异症发生风险增加,摄入酒精、咖啡、不饱和脂肪酸,会增加患内异症的风险,适当运动可以降低风险,而高强度运动则明显增加患子宫内膜异位症的风险。
三、病因学研究子宫内膜异位症的具体病因及发病机制仍不详。
"经血逆流”是发病机制之一,但90%的女性均有经血逆流,内异症的发病率却仅为10%,异位子宫内膜要能生存、生长并引起病变和症状,必须通过黏附、侵袭、血管生成三步曲才能完成,因此,盆腹腔环境的改变与内异症的发生发展密切相关。
子宫内膜异位症评分标准

子宫内膜异位症评分标准如下:
根据美国生育协会修订的腹腔镜诊断内异症的评分系统,即腹膜、卵巢病变的大小及深浅,卵巢输卵管黏连的范围及程度,以及直肠子宫陷凹封闭的程度进行评分,可以将子宫内膜异位症分为4期。
1.一期:微小病变(1~5分)。
2.二期:轻度病变(6~15分)。
3.三期:中度病变(16~40分)。
4.四期:重度病变(大于40分)。
对于症状轻或没有症状的轻微病变,可以不采取任何治疗措施,随诊观察即可。
如果有生育要求,可以在保留生育功能基础上进行手术治疗。
对于病情严重者,即三期及以上的患者,并且无生育要求,可以考虑进行子宫和双附件切除以及病灶清除手术。
子宫内膜异位症的诊断和治疗进展

子宫内膜异位症的诊断和治疗进展Diagnosis and Treatment of Endometriosis/CAI Wenge.//Chinese and Foreign Medical Research,2018,16(2):172-173Endometriosis;Pathogenesis Clinical diagnosis;TreatmentFirst-author’s address:Guangxi Bone-injury Hospital,Nanning*****,China子宫内膜异位症(EMT)指的是子宫内膜组织于子宫腔外身体其他位置生长,发生病理性变化,出现相关临床症状,EMI为常见妇科疾病。
最新流行病学调查证实,在育龄女性群体中,EMI的发病率为10.00%~15.00%,且最近几年呈现除了逐年上升的趋势。
这种情况发生原因和人工流产术、晚婚、剖宫产及腹腔镜技术普及等存在相关性。
EMT的病变范围广泛,复发率高,治疗困难,形态各异,虽说其属于良性疾病,但其细胞浸润、增生及复发等均属于恶性生物学行为。
倘若患者没有在第一时间接受合理治疗,其生活质量就会受到严重威胁。
迄今为止,学术界对于EMT的发生机制依旧存在较大争议,其已经成为最近几年医学界的重点研究内容。
随着广大学者对于EMT认识的不断深入,这种疾病在诊断和治疗方面也取得了阶段性进展。
结合实际情况,本文现对EMT的诊断及治疗进展方面展开论述,现报告如下。
1 EMI临床表现EMI主要临床表现为不孕、慢性盆腔疼痛,痛经、月经紊乱及非子宫部位出血等。
疾病典型体征为子宫后倾,固定,于直肠子宫凹陷、子宫后壁下段等位置存在结节伴触痛。
在阴道穹隆部可叩及,肉眼可见结节或者蓝点,双侧或者单侧附件叩及囊性包块,但也有大约30%的EMI者临床症状不显著。
2 疾病发生机制迄今为止,学术界对于EMI的发病机制依旧存在争议,当前有如下几种学说:腹腔上皮化生学说、经血逆流学说、经淋巴或血液系统播散、体液/细胞免疫学说及医源性种植等。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
子宫膜异位症的临床分期及分型的进展(一)疾病的分期对不同期别应采取何种治疗措施、判断与比较疗效及估计预后起着至关重要的作用。
目前尚无一种完善的异症分期和分型系统来指导诊断、治疗和预后判断,尤其是其特征性的表现:疼痛和不孕。
理想的临床分型方法应该基于疾病的自然史﹑病变浸润的深度﹑症状的严重性以及受累器官的最终结局,可以反映病变的严重性,指导临床治疗,预测患者的预后。
人们一直试图对异症进行分期探讨,这一努力已持续了近一个世纪。
目前我国多采用美国生育学会(American Fertility Society,AFS)提出的“修正子宫膜异位症分期法(r-AFS)”。
该分期法于1985年最初提出,1997年再次修正。
该分期法有利于评估疾病严重程度、正确选择治疗方案、准确比较和评价各种治疗方法的疗效,并有助于判断患者的预后。
但仍有一些不足,理想的临床分期方法应该基于疾病的自然史、病变浸润的深度、症状的严重性以及受累器官的最终结局,可以反映病变的严重性、指导临床治疗、预测患者的预后。
理想的EMs分型分期方法应该能够全面描述患者的病变围和浸润深度,反映其疼痛和不孕相关的病史,能够对其治疗方案、手术围提供参考和指导,并对患者治疗后疼痛缓解情况、生殖结局以及疾病转归具有预测意义。
一、分期系统的历史回顾和分类异症很早就有基于解剖基础的分类描述,而且分类系统多样。
各种分类系统参考的标准主要是:组织学类型,解剖学分布,组织病理学和疼痛程度,临床、解剖和组织病理学表现,累积的器官组织,体检及手术发现等。
随着对疾病性质认识的深入,很多系统都进行了调整和改进。
有些系统已经不再用于临床,但是研究者的经验、智慧和失败的教训对后来新系统的设计都具有重要价值,值得借鉴和尊重。
迄今为止,学者们提出了数十种分期方案,大致以年代为序,基本上反映了人们对EMs 认识的由浅入深,由表及里,从感性到理性的上升过程。
1.以卵巢出血性囊肿(即巧克力囊肿)及其产生的粘连为基础1921年由Sampson提出,将EMs分为卵泡、黄体、基质和膜期。
它实际上是一种分型,而非现代意义上的分期。
但其是EMs现代化研究的开端。
2.以切除病灶的组织学类型为基础主要由Wieks 在1949年提出的方案为基础,强调和反映了EMs与恶性肿瘤侵袭性和进展性的相似性。
3.以症状演变为基础1954年Sturgis等以盆腔疼痛这一EMs主要症状的转化为据将EMs分为早期、活性期和无活性期。
4.以解剖为基础以1951年Huffman分期和1961年Riva 分期为代表,分期的根据是EMs病灶的大小、数量和围。
首次提出对有生育要求的患者采用保守治疗并试图提出药物治疗的适应症。
5.以盆腔检查和剖腹所见为基础Beecham于1966年提出,简便易行,但与临床相关性较差。
6.以手术探查为基础这类方案数量最多,反映了人类对EMs认识的最新阶段,是腹腔镜在EMs诊治中广泛应用的直接结果,并第一次得到普遍认可和应用。
1973年Acosta 分期是这一类方案的师祖,根据病灶部位、粘连、瘢痕或挛缩的表现将EMs分为轻、中、重三期,至今仍有人应用,其特点为简单,但无单侧或双侧的区别,疾病分期不确切。
之后又产生了1974年Mitchell和Farber分期、1977年Kistner分期、1978年Buttram分期、1979年Cohn分期。
二、目前常用的异症分期系统(一)r-AFS分期系统由于一直缺乏一种公认的分期系统,美国生育协会成立了一个专家委员来设计一种分期方案,此方案于1979年公布,即AFS分期法,该系统可以对疾病进行全面描述,并量化参数以用于分析,还有临床判断分期的分数界值。
该系统设计了统一形式的表格,按病变累及部位、大小及粘连程度打分,对腹膜、卵巢、卵管的病灶和粘连二维评估,分别加权评分,以总分将EMs分为轻、中、重和广泛四期[1~5分为Ⅰ期(轻度),6~15分为Ⅱ期(中度),16~30分为Ⅲ期(重度),31分以上为Ⅳ期(广泛)]。
这种分期优点是:容全面,定义明确,受主观因素影响较小,但其未能突出病变的深浅,子宫直肠窝粘连程度和输卵管病变对预后的关系,没有考虑EM的两大最主要症状——疼痛和不孕。
为此,特别是考虑到对不孕的表达,1985年美国生育协会修订了这一方案,产生了r-AFS 分期系统(见表4-1)。
该分期方法去掉了广泛期,增加了微小病变期,去掉了输卵管异位病灶评分,对病灶进行了三维评估即区别了浅表病灶和深部浸润,分开了膜状粘连和致密粘连,加重了对输卵管伞端粘连和子宫直肠窝封闭的评分,以期改善对不孕的表达,但仍没有包括盆腔以外的EM病灶,只对其描述记载。
纵观异症分期及分型方法的发展和现存的问题,可能更多地注重了病变的程度和分布,而对预后评估重视不够。
一个好的分期法应该对不同的病变症状的不同处理选择加以分型、分期,如在异症的诊断分期中,病变部位和类别的描述应有益于药物或手术的选择,并对预后的良、中、差有所提示。
表4-1:子宫膜异位症的分期(修正的AFS分期法)1.若输卵管全部包入应改为16分2.Ⅰ期(微型)1~5分;Ⅱ期(轻型)6~15分;Ⅲ期(中型)16~40分;Ⅳ期(重型)>40分1997年美国生育协会在1985年r-AFS分期的基础上,根据腹膜或卵巢异灶病灶的大小及浸润深度、卵巢及输卵管粘连的围以及程度、子宫直肠陷凹的封闭程度进行评分,制定了新的分期标准(表4-2)。
表4-2 1997年美国生殖医学会修订的子宫膜异位症分期标准﹡如果输卵管伞端完全被包埋,则评为16分。
将浅表种植灶的外观分类描述为红色病变[(R),红色,红-粉色,火焰灶,水泡样,透明小泡样],白色病变[(W),混浊,腹膜缺损,黄褐色],或黑色病变[(B),黑色,含铁血黄素沉着,蓝色]。
分别计算各种病变的百分比R———%,W———%,B———%。
总和相加为100%。
美国生殖医学会修订的子宫膜异位症分期标准:1997.(二)r-AFS分期系统的合理性1.r-AFS分期在一定程度上反映了EMs的病程和病情Busacca等进行一项前瞻性研究,对366名腹腔镜下确诊为卵巢子宫膜异位囊肿的患者进行r-AFS分期及随访,发现48个月超声下累积复发率为11.7%,复发率与r-AFS分期呈正相关。
研究还显示,EMs 患者腹腔液中肝细胞生长因子和单核细胞趋化蛋白-1,腹腔液中巨噬细胞产生IL-6、IL-10、IL-12的能力,颗粒细胞中凋亡小体和在位膜腺体细胞产生单核细胞趋化蛋白-1的能力均与r-AFS分期正相关。
而肝细胞生长因子和单核细胞趋化蛋白-1刺激增生,与EMs的粘连形成密切相关;IL-6、IL-10、IL-12影响配子胚胎的功能,颗粒细胞中凋亡小体增多则直接代表卵子和胚胎的受损,这些均与EMs的不孕有关。
2.虽然r-AFS评分是主观设计的,却具有一定的客观性Rock将315名EMs患者腹腔镜录像资料交由另一名未参与手术的医生按r-AFS系统进行分期,发现结果与腹腔镜术中术者分期一致,说明r-AFS分期系统具有一定的可重复性。
(三)r-AFS分期系统的主要不足随着资料的积累和对EMs认识的加深,r-AFS系统的许多不足也逐渐显明出来。
异症的临床分期,从Scott分期到现今流行的美国生育学会修订的异症分期标准(r—AFS),虽然有很大进步,但也不尽完善,主要问题是:(1)腹腔镜下的观察、判定及计分有其主观性;(2)异症的重要问题——疼痛和不孕未能在分期中得到体现;(3)分期对治疗、预后等的指示意义也显不足。
所以完善分期标准,使其更能反映病情、更有临床诊断和指导治疗价值,是目前的重要课题。
1.对不孕的表达欠佳尽管少数资料支持r-AFS分期对不孕的部分表达,但大多数研究表明这种表达甚差。
Guzick等在一个回顾性的研究中对469名EM患者进行随访,就年龄、随访时间、伴随的不孕因素等进行分析,发现累积妊娠率在12、24、36个月均与分期无相关性,与异位种植病灶数目和粘连总量也无相关性。
Saleh等随访了269名腹腔镜输卵管成型术后的EMs病人,发现6、12、24、36个月的累积妊娠率、月妊娠率、月妊娠可能性、粗略妊娠率、平均治疗到妊娠间隔、治愈率均与分期无关。
辅助生育技术也越来越多的用于EMs不孕的治疗,Pal等对61名EMs不孕病人进行了85次IVF-ET治疗,发现植入率、临床妊娠率和流产率在各期均无差别。
Diaz等的研究与其相似。
这种不佳表达的原因是多方面的,比如对EMs本质的认识尚有待提高等。
(1)r-AFS分期没有反映EMs的不同病变类型,也没有对病变深度进行量化EMs腹膜病变可分为红色病变、白色病变和黑色病变三种类型,不同类型其生物活性不同,同样病灶侵润的深度也与其生物活性相关,病灶小于1mm者和大于5mm者其生物活性高于病灶介于1~5mm者。
病灶生物活性不同对腹腔液环境的影响也不同;而腹腔液环境的异常是引起EMs主要并发症——不孕的一个重要因素。
(2)r-AFS没有考虑卵巢子宫膜异位囊肿的组织学类型而卵巢子宫膜异位囊肿组织类型不同对不孕的影响也不同。
(3)每一期别中分数跨度太大比如40分到144分均为IV期,有研究表明同为IV期评分大于70分的EMs病人妊娠率为0,而小于70分者,其妊娠率为52.9%。
(4)r-AFS分期没有考虑轻度和重度EMs不孕原因的可能不同重度患者解剖变异和粘连可能是主要原因,而轻度患者的不孕则可能更多地与腹腔环境异常有关。
如Koga 等发现EMs患者腹腔液中肿瘤坏死因子受体只在I、II期增高,而肿瘤坏死因子与不孕密切相关。
(5)r-AFS分期系统没有考虑EMs患者腹腔液和(或)血液中一些与不孕有关的生化改变如胰岛素样生长因子及其结合蛋白、泌乳素、自身抗体,这些因子均与妊娠和EM 发病有关,但却与r-AFS分期不相关。
2.对疼痛的不表达性美国生育协会修订AFS分期系统的初衷是想改善其对不孕的表达,而非疼痛,因此其并不反应疾病引起的疼痛。
Porpora等在一个前瞻性的研究中,对90名患者就痛经、慢性盆腔痛和深部性交痛进行评分,并与随后的腹腔镜下r-AFS分期进行比较,均没有发现相关性。
Muzii等也有相同发现。
r-AFS分期也不能反映腹腔镜对EMs疼痛治疗的效果。
Nezhat随访观察了腹腔镜骶前神经切断术、病灶切除术或气化术对176名EMs患者疼痛的疗效共6年,I~IV期中,症状减轻50%以上患者分别为:盆腔痛:69.5%、77.3%、71.4%和84.6%,痛经:52.8%、68.2%、71.4%和69.2%,性交痛:54.7%、50.0%、28.6%和61.3%,均与期别无相关性。
Tokushige等也报道了相似的结果。
Kettel等通过对6名EMs患者米非司酮治疗前后腹腔镜的观察,发现虽然治疗后疼痛明显改善,但腹腔镜下的分期却没有相应改变,从另一侧面反映了r-AFS分期对疼痛的不表达性。
