甲状腺细胞病理学bethesda诊断系统
甲状腺细胞病理学bethesda诊断系统

5、可疑恶性肿瘤
•
5、可疑恶性肿瘤
•诊断标准: 斑片状核改变 核改变不充分 滤泡细ห้องสมุดไป่ตู้数量不足 囊性变
•临床处理: 恶性率60~75% 手术切除 可疑髓样癌,辅助检查意义大(血清CT水平及免疫组化)
6、恶性肿瘤
• 乳头状癌病理诊断标准主要依据核的特征: 核增大 核呈卵圆形或不规则,有时出现核拥挤和重叠 纵行核沟 核内假包涵体 染色质粉尘状,核淡染苍白 单个或多个小核仁位于核周边 • 但任何一特点单独出现时均不足以诊断!只有同时出现才对甲状腺乳头状 癌的诊断有意义!
• 甲状腺滤泡性细胞,细胞质丰富,呈细颗粒状。大部分核较大,呈圆形或 卵圆形,有些可见明显核仁
• Hurthle细胞: 反应性或增生型病变 肿瘤:腺瘤/癌
5、可疑恶性肿瘤
• 标本具有恶性肿瘤的部分特征,怀疑存在恶性肿瘤,但又不足以明确诊断 • 可疑滤泡性肿瘤或可疑Hurthle细胞肿瘤不应归为此类 •甲状腺恶性肿瘤:滤泡性癌、乳头状癌、髓样癌、低分化癌、 未分化(间变癌)、鳞状细胞癌及转移癌
• 病理标本:由滤泡细胞组成,大部分细胞排列方式变化较大,滤泡细胞结 构改变明显,特征性表现为细胞明显拥挤和(或)细胞微滤泡形成。如出 现乳头状癌核的特点,则不属于此类。
• 滤泡性肿瘤或可疑滤泡性肿瘤 • 临床处理: 1、恶性风险:15~30% 2、27~68%为乳头状癌 3、手术切除
4、滤泡性肿瘤(Hurthle细胞型)或可疑滤泡 性肿瘤(Hurthle细胞型)
3、意义不明确的细胞非典型病变或滤泡性病变
病理报告:滤泡细胞、淋巴细胞或其他细胞的具体结果和(或)核非典型 性,但不足以诊断“可疑滤泡性肿瘤”或“可疑恶性肿瘤”, 也就是非典型性细胞数量不足以诊断恶性肿瘤 • 临床处理:恶性风险5~15% 重复活检(20~25%仍为意义不明确)
甲状腺超声征象报告和数据系统分级诊断甲状腺结节的应用

甲状腺超声征象报告和数据系统分级诊断甲状腺结节的应用史策;彭格红;曹永政;谢娜【期刊名称】《中国医学影像技术》【年(卷),期】2015(031)004【摘要】目的探讨甲状腺超声征象报告和数据系统(TI-RADS)分级对甲状腺良恶性结节的诊断价值.方法回顾性分析214例甲状腺结节患者共311个结节的声像图资料,采用TFRADS分级进行评价,并与术后病理结果进行比较.结果良性结节以TI-RADS 2~4a级为主,恶性结节以TI-RADS 4b~5级为主.应用TI-RADS分级诊断恶性甲状腺结节的准确率为87.14%,敏感度为84.21%,特异度为87.80%,ROC 曲线下面积(AUC)为0.908(95%CI 0.866,0.949).结论超声诊断中应用TI-RADS 分级对甲状腺结节进行定性具有较高诊断效能.【总页数】4页(P532-535)【作者】史策;彭格红;曹永政;谢娜【作者单位】遵义医学院附属医院超声科,贵州遵义563003;遵义医学院附属医院超声科,贵州遵义563003;遵义医学院附属医院超声科,贵州遵义563003;遵义医学院附属医院超声科,贵州遵义563003【正文语种】中文【中图分类】R736.1;R445.1【相关文献】1.甲状腺影像报告和数据系统联合甲状腺细胞病理学Bethesda报告系统对甲状腺结节的应用价值 [J], 宋琳琳;周贵明;朱莉;孟召伟;仇晓菲;陈冬玥2.甲状腺超声征象报告与数据系统在伴桥本甲状腺炎的甲状腺结节良恶性鉴别中的应用价值研究 [J], 张露;徐玮;戈冬青;张卉新3.探讨超声引导下甲状腺细针穿刺活检细胞学检查与超声甲状腺影像报告和数据系统分级联合应用在甲状腺结节诊断中的价值 [J], 陆炎;杨民4.甲状腺影像报告及数据系统分级结合超微血管成像对甲状腺结节鉴别诊断的应用价值 [J], 张航;王振华5.甲状腺影像报告和数据系统与2015年美国甲状腺学会指南超声模式在甲状腺结节定性诊断中的应用价值 [J], 乔栋因版权原因,仅展示原文概要,查看原文内容请购买。
甲状腺穿刺病理报告

甲状腺穿刺病理报告是一种常见的检查结果,在临床上对于甲状腺疾病的诊断和治疗起着重要的作用。
本文将从的基本意义、报告内容的解读以及报告结果的应用方面进行探讨。
的基本意义是通过细针穿刺技术获取甲状腺组织样本,并送往病理科进行检查。
该报告的主要目的是对甲状腺疾病进行评估和诊断,为临床治疗提供重要参考。
的内容解读1. 细胞学分类与分级:会对细胞样本进行分类和分级,通常采用The Bethesda System for Reporting Thyroid Cytopathology (TBSRTC)的标准。
其中包括非细胞学诊断、非鉴别性(非特异性)细胞学诊断、非肿瘤性病变、良性病变、病变性质不能确定、可疑恶性细胞学特征、恶性病变等级。
2. 细胞特征描述:会详细描述细胞的形态特征,包括细胞的大小、核浆比、核形态等。
根据特征的不同,可以提供对疾病的初步判断。
3. 细胞组织结构:报告中还会提及细胞组织结构的状况,如组织的结构密度、细胞的排列方式等。
这些信息可以帮助医生确定细胞的异常情况,并进一步作出诊断。
结果的应用的结果对于临床诊断和治疗具有重要意义。
1. 病理诊断:中的细胞学分类与分级为医生提供了疾病分类的依据。
根据报告结果,医生可以对疾病进行准确的诊断,并决定后续的治疗方案。
2. 风险评估:携带了一定的风险评估信息。
例如,在恶性病变可疑的情况下,医生可以根据细胞特征和组织结构的描述来评估患者的风险,并进行进一步的检查和治疗。
3. 临床决策:根据的结果,医生可以为患者制定个体化的治疗方案。
例如,在良性病变的情况下,医生可以选择观察或药物治疗;而在恶性病变的情况下,则需要进行手术切除或其他治疗方法。
4. 患者交流:可以帮助医生向患者解释疾病的性质和发展趋势,提高患者对疾病的认知和理解。
同时,报告结果也可以用于患者与家人之间的沟通,以便更好地共同面对和应对治疗过程中的困难和挑战。
总结起来,是对甲状腺疾病进行准确诊断的重要手段,对临床治疗起着关键作用。
病理学参考书

病理学参考书-CAL-FENGHAI.-(YICAI)-Company One1病理科推荐书目2014-12-10阅读:372病理科推荐书目经常遇到网友咨询,病理科相关书籍哪些常备合适,于是邀请香溪鲟、abin等几位博学的病理达人推荐2010年以后出版的相关书籍。
以下推荐书籍排名不分先后,仅供网友们参考。
组织病理学:一、大病理(以下二本常备,按需要增选其他书籍)1、诊断病理学,第3版主编:刘彤华出版社:人卫出版时间:2013年3月简评:国内最好的大病理著作,不太厚,内容却很全面,初学者和病理达人都适用。
2、ROSAI & ACKERMAN外科病理学,第10版主编:(意)罗塞译者:郑杰出版社:北大医学出版社出版时间:2014年1月简评:国外号称“病理圣经”,内容却很全面,适用病理达人查阅,不一定适合初学者。
二、专科病理(按实际工作需要选择)1、WHO分类,全套简评:按器官系统分册,最新版为第4版,只有英文版。
WHO专家组几乎是全球最权威专家,讲肿瘤非常深入,但不讲非肿瘤,所以内容欠完整。
2、活检解读系列简评:适合初学者,已出版或即将出版乳腺、甲状腺、冰冻切片、膀胱、宫颈、消化道等3、头颈部诊断病理学主编:刘红刚出版社:人民卫生出版时间:2012年11月简评:适合初学者和达人4、乳腺病理诊断和鉴别诊断/乳腺诊断病理学丛书总主编:丁华野出版社:人民卫生出版时间:2014年5月简评:适合初学者和达人5、乳腺病理诊断难点主编 Frederick主译:薛德彬黄文斌审校:丁华野赵澄泉杨光之出版社:人民卫生出版社出版时间:2011年7月简评:适合达人6、泌尿生殖系统病理学图谱主编:(美)麦克莱农程亮译者:黄文斌肖立出版社:北京科学技术出版社出版时间:2013年1月简评:适合达人7、Blaustein女性生殖道病理学(第6版)主编:(美)科尔曼爱伦森罗奈特译者:薛德彬出版社:北京科学技术出版社出版时间:2014年4月简评:妇科病理的“圣经”,适合达人9、软组织肿瘤病理学主编:王坚朱雄增出版社:人民卫生出版时间:2008年2月简评:国内专家编写的最好的软组织专著,适合初学者和达人10、呼吸系统病理学主编:李维华等出版社:人民军医出版时间:2011年3月细胞病理学:1、细胞病理学作者: 刘树范等出版社: 中国协和医科大学出版社出版时间: 2011年10月2、子宫颈细胞学Bethesda报告系统定义、标准和注释(第2版)作者: (美) ,译者: 黄受方等出版社: 人民军医出版时间: 2009年10月3、甲状腺细胞病理学Bethesda报告系统:定义标准和注释作者:Syed ,Edmund译者: 杨斌等出版社:北京科学技术出版社出版时间: 2010年10月4、细胞病理学诊断图谱及实验技术作者:曹跃华等出版社:北京科学技术出版社出版版时间:2012年8月5、妇科细胞病理学诊断与临床处理作者:赵澄泉等出版社:北京科学技术出版社出版社时间:2011年8月6、细针穿刺细胞病理学作者:赵澄泉等出版社:北京科学技术出版社出版时间:2014年6月病理学其它书目:1、免疫组织化学病理诊断作者: 吴秉铨,刘彦仿出版社名称: 北京科学技术出版社出版时间: 2013年07月2、简明病理学技术作者:丁伟,王德田出版社:浙江科学技术出版日期:2014年5月3、组织学技术的理论与实践主编:班克罗夫特甘布尔译者:周小鸽等出版社:北京大学医学出版社出版时间: 2010年9月4、常见误诊病理图谱附光盘第2版主编:纪小龙出版社:人民军医出版时间:2012年1月华夏病理网书店频道2014年12月7日星期日。
甲状腺bethesda分级标准

甲状腺bethesda分级标准甲状腺 Bethesda 分级系统甲状腺 Bethesda 分级系统是一种细胞病理学报告系统,用于评估细针穿刺活检 (FNA) 中甲状腺结节的恶性风险。
该系统于2009 年由美国国家癌症研究所 (NCI) 和美国癌症协会 (ACS) 开发,并于 2017 年进行了修订。
分级类别Bethesda 分级系统将甲状腺结节分为六个类别,每个类别都有自己的恶性风险:I类:无恶性证据或良性II类:良性III类:不确定,需要进一步检查IV 类:可疑恶性或恶性V 类:恶性或高度怀疑恶性VI 类:非诊断性恶性风险每个 Bethesda 分级类别都有特定的恶性风险:I类:恶性风险 < 5%II类:恶性风险 < 3%III类:恶性风险 5-10%IV类:恶性风险 10-30%V类:恶性风险 > 97%细胞学特征Bethesda 分级系统基于细针穿刺活检中观察到的细胞学特征,包括:核大小和形状:恶性细胞通常具有较大的核和不规则的核形状。
染色质:恶性细胞的染色质通常较粗和不均匀。
核小体:恶性细胞的核小体通常不明显或缺失。
胞质:恶性细胞的胞质通常较少和较深。
核浆比:恶性细胞的核浆比通常较高。
核分裂像:恶性细胞通常显示出异常的核分裂像,如极性分裂或多核性。
临床应用Bethesda 分级系统用于指导甲状腺结节的管理。
恶性风险较低的结节可能只需要随访观察,而恶性风险较高的结节可能需要手术切除。
对于 III 类结节,通常建议进行额外的检查,如分子标记测试或重复 FNA,以进一步评估恶性风险。
局限性与任何报告系统一样,Bethesda 分级系统也有其局限性。
它可能无法准确评估所有甲状腺结节,并且不同病理学家之间的解释可能存在差异。
此外,该系统基于细胞学特征,而并非最终的组织病理学诊断。
结论甲状腺 Bethesda 分级系统是一种有用的工具,可帮助评估甲状腺结节的恶性风险,并指导患者的管理。
甲状腺病理tbs分级解析与应用指南

甲状腺病理tbs分级解析与应用指南甲状腺病理TBS分级解析与应用指南1. 引言甲状腺疾病在全球范围内广泛存在,其中甲状腺病理学在疾病的诊断和治疗策略中起着至关重要的作用。
TBS(The Bethesda System)分级是一种被广泛采用的甲状腺细针穿刺细胞学(FNA)分类系统,它能够帮助病理学家对甲状腺细胞学进行准确和一致的诊断。
本文将深入探讨甲状腺病理TBS分级的背景和应用指南,帮助读者更好地理解和应用该分类系统。
2. 甲状腺病理TBS分级的概述TBS分级是一个基于甲状腺穿刺细胞学的分类系统,旨在对细胞学样本进行标准化的诊断。
根据TBS分级,甲状腺细胞学样本可以被分为以下六个类别:2.1 非诊断性或不充分样本(Non-Diagnostic or Unsatisfactory) 2.2 良性的(Benign)2.3 异常细胞学特征,但不能确定是恶性的(Atypia of Undetermined Significance/Follicular Lesion of Undetermined Significance,AUS/FLUS)2.4 恶性倾向(Follicular Neoplasm/Suspicious for a FollicularNeoplasm,FN/SFN)2.5 可疑甲状腺癌(Suspicious for Malignancy)2.6 高度可疑甲状腺癌或确定性恶性样本(Malignant)3. TBS分级的应用指南TBS分级不仅在临床实践中对甲状腺疾病的评估起着重要作用,而且对患者的治疗策略和预后评估也具有指导意义。
以下是TBS分级的应用指南:3.1 临床前风险评估(Pre-test Risk Assessment)在采取甲状腺细针穿刺检查之前,医生可以使用TBS分级系统进行临床前风险评估,以确定是否需要进行穿刺细胞学检查。
根据临床资料和影像学结果,医生可以预估患者患有甲状腺癌的风险,并决定是否需要进一步检查。
甲状腺细针穿刺检查2043例细胞病理学分析要点

a
reliable diagnostic method for evaluation of thyroid disease.TBSRTC is for cytopathotogical diagnoses,SO
it is
a
accurate
and effective in clinical
万方数据
程中起着重要作用,所以迫切需要有一个准确有效
TBSRTC[3],将细胞学诊断结果分为6个等级,分别 为标本无法诊断、良性病变、意义不明确的细胞不典 型病变/滤泡性病变(AUS/FLUS)、滤泡性肿瘤/可 疑滤泡性肿瘤(FN/SFN)、可疑恶性肿瘤(SM)和恶 性肿瘤。对于手术治疗患者,将FNAC细胞学结果 和常规组织病理学诊断结果进行比较分析。
结 果
的细胞学诊断报告系统。而甲状腺细胞病理学 Bethesda报告系统(the
thyroid Bethesda system for reporting
cytopathology,TBSRTC)作为一种新的描述诊
断报告系统,简单明了,清晰准确,提供了相应的恶 性风险分级和处理意见口j,目前国内鲜有相关报 道。我们回顾性总结我院病理科自2014年6月至
for
samples,15.7%(320/2 043)were non—diagnostic,51.2%(1 047/2 043)were benign,16.6%(339/2 043)
were were
AUS/FLUS,2.3%(46/2 043)were FN/SFN,8.6%(176/2 043)were
malignant.In 234 cases,there
was
SM and
甲状腺细胞病理学bethesda诊断系统ppt课件

6、恶性肿瘤
• 甲状腺髓样癌病理诊断标准主要依据细胞的特征: 细浆细胞样、梭形、多边形、圆形; 核深染,偏位,有明显核仁; 偶见核内包涵体,可见双核、多核及巨大核; •FNAC样本中,淀粉样物常见,易与胶质混淆,但刚果红染色阳性,对髓 样癌具有诊断价值!
6、恶性肿瘤
• 甲状腺低分化癌病理诊断标准:来源于滤泡细胞的甲状腺癌 细胞间岛状、实性或梁状的细胞排列结果; 细胞浆少,核/浆比高; 可见凋亡及核分裂象; 坏死常见 •甲状腺低分化癌FNAC细胞学特异性欠佳,诊断不明确!
临床处理
• 恶性风险率为1-4%
• 首次穿刺标本不满意或无法诊断者应当再次穿刺,但时间间隔不应少于3 个月
• 再次穿刺能获得诊断性结果的病例数60% • 连续两次标本不满意或无法诊断应考虑超声随访或手术
2、良性病变
• 1)良性滤泡性结节:结节性甲状腺肿 增生性(腺瘤样)结节 胶质结节 弥漫性毒性甲状腺肿 病理报告:滤泡细胞(单层片状、蜂窝状)、胶质、部分含吞噬细胞、 Hurthle细胞 •2) 甲状腺炎:慢性淋巴细胞性甲状腺炎(桥本甲状腺炎) 亚急性甲状腺炎(肉芽肿性) 病理报告:桥本甲状腺炎—多种形态淋巴细胞、 Hurthle细胞,以上 两种细胞以不同比例混合为特征,该病诊断不限定滤泡细 胞的数量 亚急性甲状腺炎—成簇的上皮样组织细胞、大量多核巨细 胞、可见滤泡上皮细胞、Hurthle细胞及炎症细胞
• 病理标本:由滤泡细胞组成,大部分细胞排列方式变化较大,滤泡细胞结 构改变明显,特征性表现为细胞明显拥挤和(或)细胞微滤泡形成。如出 现乳头状癌核的特点,则不属于此类。
• 滤泡性肿瘤或可疑滤泡性肿瘤 • 临床处理: 1、恶性风险:15~30% 2、27~68%为乳头状癌 3、手术切除
儿童甲状腺癌诊疗规范(2021年版)

儿童甲状腺癌诊疗规范(2021年版)一、概述甲状腺癌(thyroid cancer)是一种起源于甲状腺滤泡上皮细胞或滤泡旁细胞的恶性肿瘤,也是头颈部最为常见的恶性肿瘤。
儿童甲状腺癌的发病率远低于成人。
中国儿童及青少年甲状腺癌的年发病率约为0.44/10万,病死率约为0.02/10万。
美国国立癌症研究所数据显示,儿童和青少年甲状腺癌年发病率为0.54/10万,且逐年上升。
在性别上,青春期前男、女患病比例相似,青春期后男、女患病比例约为1:4。
值得关注的是,儿童甲状腺结节恶性风险比例远高于成人,成人恶性率仅为5%~10%,而儿童恶性率可达22%~26%。
儿童分化型甲状腺癌(differentiated thyroid cancer,DTC)主要包括乳头状癌(papillary thyroid carcinoma, PTC)及滤泡状癌(follicular thyroid carcinoma, FTC)。
其中甲状腺乳头状癌所占比例最高,在90%以上,而滤泡状癌并不常见。
另外,甲状腺髓样癌(medullary thyroid carcinoma, MTC)以及未分化癌(anaplastic thyroid carcinoma, ATC)在儿童中更为罕见。
儿童甲状腺癌在分子、病理和临床表现上都与成人存在较大差异。
儿童和青少年PTC存在多灶性、侵袭性强等特点,极易向甲状腺包膜外侵犯,直接累及喉返神经、气管、血管及食管等。
并且,儿童甲状腺乳头状癌在诊断时存在淋巴结转移和远处转移的几率更高,可达40%~80%,远处转移最常累及肺,其次是骨骼和脑。
与之相反,FTC主要表现为单灶性病变,其血行转移至肺组织及骨组织常见,而局部淋巴结转移较为少见。
虽然存在肿瘤转移风险,但是经过规范化治疗后,分化型儿童甲状腺癌仍可能获得良好预后。
二、适用范围本规范适用年龄范围为≤18岁,重点适用于14岁以下儿童甲状腺癌,青少年期患者可综合参考本诊疗规范和成人指南进行处理。
甲状腺结节的组织病理学与细胞学对比

甲状腺结节的组织病理学与细胞学对比甲状腺结节为临床常见疾病,以中年女性为多发群体,患者的甲状腺内均出现肿块,且肿块可随吞咽动作上下移动,可分为良性与恶性两类,其发病原因多样,需给予及时的诊断<sup></sup>。
甲状腺结节的诊断方法包括细胞学检查与甲状腺组织病理学检查,本次研究通过回顾性分探究可行、易操作且诊断价值高的甲状腺结节的诊断方式,报告如下。
1 资料与方法1.1临床资料20XX年4月-20XX年4月期间我院收治的84例甲状腺结节患者,其中男16例、女68例,年龄22-67岁、平均(46.6±1.7)岁,患者无相关并发症,无重大疾病,甲状腺区均可扪及结节,单结节31例,多结节53例。
1.2方法细胞学的检验方法:采用甲状腺细针穿刺活检,给予患者颈前区常规消毒,患者取坐位,头后仰以充分暴露甲状腺部位。
医师固定待穿刺结节后,采用注射器刺入结节,负压沿结节多方向进退3次抽取结节组织,降低负压后拔出针头,压迫穿刺处3min。
乙醚溶液与95%酒精以1:1的配比进行混合,抽取物(10个以1/ 5上留存细胞)均匀涂抹于载玻片,固定于混合溶液,采用HE于1min后染色,镜检<sup></sup>。
病理组织学的检验方法:术中切除肿物福尔马林固定后经石蜡包埋,切片后HE染色镜检。
1.3诊断标准参考甲状腺细胞学bethesda诊断系统<sup></sup>,分为恶性病变(甲状腺髓样癌、甲状腺滤泡状癌、甲状腺乳头状癌)、可疑恶性病变、滤泡性肿瘤(嗜酸细胞性腺癌、噬酸细胞性腺瘤、滤泡性腺癌、滤泡性腺瘤)以及良性病变(非肿瘤性疾病,包括甲状腺腺瘤、桥本氏病、单纯性甲状腺肿、亚急性甲状腺炎、结节性甲状腺瘤肿)。
1.4观察指标对比甲状腺结节的组织病理学检查结果与术后细胞学检查的结果,对比组织病理学检查的准确性、特异性以及敏感性。
2 结果细胞学检查共检查出77例,病理组织学检查检查出84例,总符合率为91.7%。
甲状腺细胞病理学报告系统
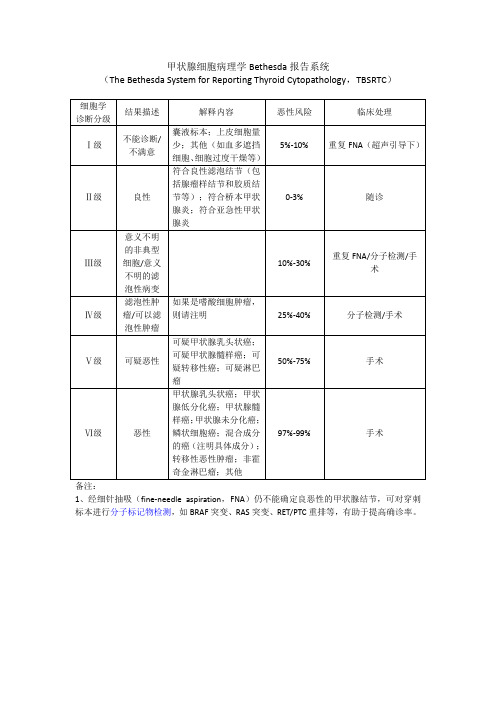
Ⅱ级
良性
符合良性滤泡结节(包括腺瘤样结节和胶质结节等);符合桥本甲状腺炎;符合亚急性甲状腺炎
0-3%
随诊
Ⅲ级
意义不明的非典型细胞/意义不明的滤泡性病变
10%-30%
重复FNA/分子检测/手术
Ⅳ级
滤泡性肿瘤/可以滤泡性肿瘤
如果是嗜酸细胞肿瘤,则请注明
25%-40%
分子检测/手术
甲状腺细胞病理学Bethesda报告系统
(The Bethesda System for Reporting Thyroid Cytopathology,TBSRTC)
细胞学
诊断分级
结果描述
解释内容
恶性风险
临床处理
Ⅰ级
不能诊断/不满意
囊液标本;上皮细胞量少;其他(如血多遮挡细胞、细胞过度干燥等)
5%-10%
Ⅴ级
可疑恶性
可疑甲状腺乳头状癌;可疑甲状腺髓样癌;可疑转移性癌;可疑淋巴瘤
50%-75%Hale Waihona Puke 手术Ⅵ级恶性
甲状腺乳头状癌;甲状腺低分化癌;甲状腺髓样癌;甲状腺未分化癌;鳞状细胞癌;混合成分的癌(注明具体成分);转移性恶性肿瘤;非霍奇金淋巴瘤;其他
97%-99%
手术
备注:
1、经细针抽吸(fine-needle aspiration,FNA)仍不能确定良恶性的甲状腺结节,可对穿刺标本进行分子标记物检测,如BRAF突变、RAS突变、RET/PTC重排等,有助于提高确诊率。
甲状腺细胞病理学bethesda诊断系统

甲状腺细胞病理学bethesda诊断系统
第23页
7、其它
• 甲状旁腺肿瘤: •在FNAC标本上,可见大片或扁平成团上皮细胞,有时可见中央毛细血管! • 实际上: 甲状旁腺细胞学中与甲状腺相同,它并没有单个形态学特征能够识 别细胞起源于甲状旁腺,必须结合临床才能诊疗。除非将细胞进行化学和免疫 组化标识才能证实是否存在甲状腺旁腺细胞
注: 多核巨细胞也可出现在淋巴细胞行甲状腺炎和乳头状癌疾病中, 但亚急性甲状腺炎中经典多核巨细胞体积要大很多
• 临床处理:危险分层0-3% 临床随访,时间间隔6~18个月,连续随访3~5年 如结节显著增大或超声检验发觉异常,提议再次进行细针穿刺
甲状腺细胞病理学bethesda诊断系统
第7页
3、意义不明确细胞非经典病变或滤泡性病变
第8页
3、意义不明确细胞非经典病变或滤泡性病变
病理汇报:滤泡细胞、淋巴细胞或其它细胞详细结果和(或)核非经典 性,但不足以诊疗“可疑滤泡性肿瘤”或“可疑恶性肿瘤”, 也就是非经典性细胞数量不足以诊疗恶性肿瘤
• 临床处理:恶性风险5~15% 重复活检(20~25%仍为意义不明确)
甲状腺细胞病理学bethesda诊断系统
第12页
• Hurthle细胞: 反应性或增生型病变 肿瘤:腺瘤/癌
甲状腺细胞病理学bethesda诊断系统
第13页
5、可疑恶性肿瘤
• 标本含有恶性肿瘤部分特征,怀疑存在恶性肿瘤,但又不足以明确诊疗 • 可疑滤泡性肿瘤或可疑Hurthle细胞肿瘤不应归为这类 •甲状腺恶性肿瘤:滤泡性癌、乳头状癌、髓样癌、低分化癌、
细胞病理学分类系统

细胞病理学分类系统细胞病理学是研究细胞病变原理及其病理改变的学科,是现代医学的重要分支之一。
细胞病理学分类系统是指将不同疾病的病变根据其形态、结构、病因、发生部位、生长方式、分化程度等因素进行分类,以便于医生进行临床诊断和治疗选择。
本篇文章将介绍细胞病理学分类系统的概述、分类方法和应用。
一、概述细胞病理学分类系统是从不同的角度对细胞进行划分和分类的方法。
不同的疾病可通过不同的分类方法进行诊断。
分类系统不仅有助于医生诊断和治疗,也有助于科学家理解细胞的生物学功能。
目前常用的细胞病理学分类系统包括WHO(世界卫生组织)分类、Bethesda系统和BIRADS系统等。
二、分类方法1. WHO分类WHO分类是目前最为广泛使用的分类系统。
该分类方法主要基于疾病的病因、生长方式和组织学特征等方面。
它将疾病分为良性和恶性病变、原发性和继发性病变、上皮性和非上皮性病变、实体肿瘤和血液系统肿瘤等几大类别。
该分类系统可以根据病理活检的结果进行诊断。
2. Bethesda系统Bethesda系统主要用于判读甲状腺穿刺细胞学结果。
通过细胞的形态特征、细胞与核的比例、核与胞浆的比例、胞质特征等因素来分类识别,将细胞分为非特异性滤泡性腺瘤、良性滤泡性腺瘤、滤泡性封闭性癌、乳头状甲状腺癌等几大类别。
该分类方法可以提高甲状腺癌的检出率。
3. BIRADS系统BIRADS(乳腺成像报告和数据系统)系统是面向乳腺影像学的分类系统,它主要应用于乳腺X线摄影和乳腺超声类检查结果的诊断报告分析。
该系统通过乳腺X线摄影和乳腺超声图像的分类诊断,将影像学结果分为五种等级,用于判断病变的良恶性和进行分期。
三、应用细胞病理学分类系统广泛应用于疾病的诊断和治疗。
随着现代影像学和分子生物学等技术的不断发展和进步,细胞病理学分类系统引入了更多的因素进行分析和判断。
例如在癌症的早期诊断中,可以使用细胞病理学分类系统对组织活检、血液分析等结果进行判断,早期发现癌症的病理特征,更好地治疗和控制疾病,提高治疗的成功率。
免疫组化技术在甲状腺液基细胞学诊断为Ⅲ类-意义不明确细胞非典型病变中的应用价值

免疫组化技术在甲状腺液基细胞学诊断为m类-意义不明确细胞非典型病变中的应用价值张永生1王萍萍2,高萍1张立平、,李强4TTe applicatioe value of immunohisychemiseo V he diagnosis ot hyoid fluid based cy-toloon as class m atypical lesioas with uecleer significaaceZHANG Youdskepy1,WANG Pinuniny2,GAO Piny1,ZHANG Lipiny1,LI Qiany21Departmenh of Pathologn;2Departmeni cf Brenst nd Thyroia,CRzhao Central Hospital,bhangong Rizhao276300,China.【Abstract】Objective:To investigate the applicahon value of immunohisSchemistm in the diagnosis of thyroid fluid based cyslogy as class m atypical lesions with unclear significance.Methods:96cases of thyroid fine needle aspi-rahon liquid-based cyslogy were selected for diagnosis of class m atypical cell lesions with unclear significance.Allthe selected cases were diagnosed bp operahon.After the cell smear was comp/sd,the cell bloch was make with theremaining liquik based presevatSn solution.The posSperahve patPolovicgl specimen and cell bloch were sectionedand immunoXisSchemicai detection of CK16)Ga/ctin-3,HBME-1and TPO were carried out.According to the his-topatPolovicgl results,the selected cases were divided into thyroid papb/m gvxp and benign group.The expression offour Uinds of axtikobics in two groups in cell bloch immunoPisSchemicci staining and compamtive analysis.The consistency of cell bloch and hismpathoPgp in inimunobisSchemisWy was veri/ed.ResUts:In96cases of thyroid fineneedle aspimhon with liquik based cyslogy.13cases failed to make wax bloch due to the small amount of remainingcells,end78cases were divided into thyroid cancer group and benign group according to hismioxical diagnosis.Theexpression rate of CK19,GaPctin-3and HBME-1in thyroid cancer group was significantly higher than that in benign group(all P二2.400).The expression rate of TPO in benign group was significanhy higher than that in thyroidcancer group(P=2.002).The diRevnce was stahsticahy significant(P<2.25).The four inimunoPisSchemicaimarUers have high sensitivity,ecceracy and specificity in the diagnosis of thyroid cancer.The expression of CK19,Gc-lectin-3,HBME-1and TPO in thyroid cancer cell bloch was the same as that in posSperahve hismpathoPxp withno stahshcU diRevnce(P>0.45).Conclusion:The app/cahon value of cell bloch inimunobisSchemisWy in the diagnosis of thyroid fine needle aspimhon fluid based cyslogy as class m-atypical lesions with unclear significance isXrger.The coincidence rate between the results and the posSperahve hisSpathoPgp is high.It can improve the acce-racy of cyslogicai diagnosis.【Key woat t thyroid,puncture:liquik-based cyslogy,Bethesha reporting system,immunohisSchemistm,diagnosisand diRerenhai diagnosisMobern Oncology2021,29(11):1873-1372【摘要】目的:探讨利用免疫组化技术在甲状腺液基细胞学诊断为m类-意义不明确细胞非典型病变中的应用价值。
我国新旧版《甲状腺结节和分化型甲状腺癌诊治指南》——外科视角的比较

doi:10.3971/j.issn.1000-8578.2024.23.0960我国新旧版《甲状腺结节和分化型甲状腺癌诊治指南》——外科视角的比较杨婷婷,苏艳军,程若川Comparison of New and Old Versions of Guidelines for Diagnosis and Treatment of Thyroid Nodules and Differentiated Thyroid Carcinoma in China from A Surgical Perspective YANG Tingting, SU Yanjun, CHENG RuochuanThyroid Disease Diagnosis and Treatment Center, The First Affiliated Hospital of Kunming Medical University, Kunming 650032, ChinaCorrespondingAuthor:CHENGRuochuan,E-mail:*********************程若川 医学博士、教授、主任医师、博导,云南省甲状腺外科临床研究中心主任,昆明医科大学第一附属医院甲状腺外科学科顾问,云南省政府特殊津贴专家。
现任中华医学会肿瘤学分会甲状腺肿瘤专业委员会副主任委员,中国抗癌协会甲状腺癌专业委员会第三届主任委员,中国抗癌协会康复会学术指导委员会第一届副主任委员,中国抗癌协会头颈肿瘤专委会常委,中国医师协会外科医师分会甲状腺外科医师委员会常委,国家卫健委能力建设和继续教育外科学专委会委员,国家卫健委能力建设和继续教育外科学专委会甲状腺外科专委会委员,国际内分泌外科协会(IAES)委员,云南省医学会甲状腺外科学分会主任委员,云南省医师协会甲状腺医师分会主任委员,云南省抗癌协会甲状腺癌专委会主任委员。
获云南省万人计划——名医专项,获第五届中国人民名医称号,入选第十届树兰医学奖被提名人。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
•
极度富细胞,由黏附性差的圆形至卵圆形细胞组织;
•
见淋巴细胞小体;
•
形态单一的大淋巴细胞或单一的小淋巴细胞组成;
•
核染色质粗糙,有一个或多个明显核仁
7、其他
• 甲状旁腺肿瘤: • •在标本上,可见大片或扁平成团上皮细胞,有时可见中央毛细血管!
• 事实上: 甲状旁腺细胞学中与甲状腺相似,它并没有单个形态学特征可以识 别细胞来源于甲状旁腺,必须结合临床才能诊断。除非将细胞进行化学和免疫 组化标记才能证实是否存在甲状腺旁腺细胞
临床处理:危险分层0-3% 临床随访,时间间隔6~18个月,持续随访3~5年 如结节明显增大或超声检查发现异常,建议再次进行细针穿刺
3、意义不明确的细胞非典型病变或滤泡性病变
• 不能确定是否为恶性肿瘤
•
滤泡性病变
•
非典型滤泡性肿瘤
•
不能确定是否为肿瘤
•
可疑恶性肿瘤
• 意义不明确的细胞非典型病变() • 细胞具有结构和(或)核的不典型性,但不足以诊断(可疑滤泡性 肿瘤、可疑恶性肿瘤及恶性肿瘤),但非典型性比良性病变显著
细
•
胞的数量
•
亚急性甲状腺炎—成簇的上皮样组织细胞、大量多核巨
细
2、良性病变
亚急性甲状腺炎——炎症细胞数量和类型取决于疾病的不同时期: 早期:中性粒细胞和嗜酸性粒细胞 晚期:细胞稀少—淋巴细胞、浆细胞及组织细胞
注: 多核巨细胞也可出现在淋巴细胞行甲状腺炎和乳头状癌疾病中, 但亚急性甲状腺炎中典型的多核巨细胞的体积要大很多
甲状腺细胞病理学
报告系统
定义、标准及临床意义
贝塞斯达() ['θə] 是位于美国马里兰州蒙哥马利县的一个未成 建制的自然聚居区,在华盛顿特区西北部紧挨着华盛顿。
美国国家癌症研究所(NCI)
美国国立卫生研究院(NIH)
美国国家海军医疗中心
诊断总体分类
1、标本无法诊断或不满意 () 2、良性病变 () 3、意义不明确的细胞非典型病变,或意义不明确的滤泡性病变( ) () 4、滤泡性肿瘤或可疑滤泡性肿瘤 ( a) ( Hü ) 5、可疑恶性肿瘤 () 6、恶性肿瘤 ()
• 意义不明确的滤泡性病变()
3、意义不明确的细胞非典型病变或滤泡性病变
病理报告:滤泡细胞、淋巴细胞或其他细胞的具体结果和(或)核非典型 性,但不足以诊断“可疑滤泡性肿瘤”或“可疑恶性肿瘤”, 也就是非典型性细胞数量不足以诊断恶性肿瘤
临床处理:恶性风险5~15% 重复活检(20~25%仍为意义不明确)
•
1、伴细胞学非典型性的实性结节
•
2、伴炎症的实性结节
•
3、胶质结节
临床处理
• 恶性风险率为1-4% • 首次穿刺标本不满意或无法诊断者应当再次穿刺,但时间间隔不应少于3 个月 • 再次穿刺能获得诊断性结果的病例数60% • 连续两次标本不满意或无法诊断应考虑超声随访或手术
2、良性病变
• 1)良性滤泡性结节:结节性甲状腺肿
•
细胞间岛状、实性或梁状的细胞排列结果;
•
细胞浆少,核/浆比高;
•
可见凋亡及核分裂象;
•
坏死常见
•甲状腺低分化癌细胞学特异性欠佳,诊断不明确!
6、恶性肿瘤
• 甲状腺未分化癌病理诊断标准:高度恶性,上皮源性恶性肿瘤
•
细胞大小不一,呈上皮样、梭样、胞浆丰富;
•
核偏位,核大、不规律、多形;
•
核仁大;
•
核分裂象多见,病理性核分裂象;
6、恶性肿瘤
• 乳头状癌病理诊断标准主要依据核的特征:
•
核增大
•
核呈卵圆形或不规则,有时出现核拥挤和重叠
•
纵行核沟
•
核内假包涵体
•
染色质粉尘状,核淡染苍白
•
单个或多个小核仁位于核周边
• 但任何一特点单独出现时均不足以诊断!只有同时出现才对甲状腺乳头状 癌的诊断有意义!
• 临床处理: 恶性风险97~99%
•
3、手术切除
4、滤泡性肿瘤(细胞型)或可疑滤泡性肿瘤 (细胞型)
• 甲状腺滤泡性细胞,细胞质丰富,呈细颗粒状。大部分核较大,呈圆形或 卵圆形,有些可见明显核仁
• 细胞:
• •
反应性或增生型病变 肿瘤:腺瘤/癌
5、可疑恶性肿瘤
• 标本具有恶性肿瘤的部分特征,怀疑存在恶性肿瘤,但又不足以明确诊断
•
增生性(腺瘤样)结节
•
胶质结节
•
弥漫性毒性甲状腺肿
• 病理报告:滤泡细胞(单层片状、蜂窝状)、胶质、部分含吞噬细胞、
•
细胞
•2) 甲状腺炎:慢性淋巴细胞性甲状腺炎(桥本甲状腺炎)
•
亚急性甲状腺炎(肉芽肿性)
• 病理报告:桥本甲状腺炎—多种形态淋巴细胞、 细胞,以上
•
两种细胞以不同比例混合为特征,该病诊断不限定滤泡
•
坏死、多量中性粒细胞、破骨细胞样巨细胞
•甲状腺低分化癌细胞学特异性欠佳,诊断不明确!
• 临床处理: 预后极差
6、恶性肿瘤
• 甲状腺转移性肿瘤病理诊断标准:非特异性甲状腺原发肿瘤形态学表现
•
角化、黏液产物、黑色素
•
大量透明细胞胞
• 以上特点均提示为转移性!
6、恶性肿瘤
• 甲状腺恶性淋巴瘤病理诊断标准:通常来源于B细胞
• 可疑滤泡性肿瘤或可疑细胞肿瘤不应归为此类
•甲状腺恶性肿瘤:滤泡性癌、乳头状癌、髓样癌、低分化癌、
•
未分化(间变癌)、鳞状细胞癌及转移癌
5、可疑恶性肿瘤
•
5、可疑恶性肿瘤
•诊断标准:
•
斑片状核改变
•
核改变不充分
•
滤泡细胞数量不足
•
囊性变
•临床处理: 恶性率60~75%
•
手术切除
•
可疑髓样癌,辅助检查意义大(血清水平及免疫组化)
4、滤泡性肿瘤或可疑滤泡性肿瘤
• 病理标本:由滤泡细胞组成,大部分细胞排列方式变化较大,滤泡细胞结 构改变明显,特征性表现为细胞明显拥挤和(或)细胞微滤泡形成。如出 现乳头状癌核的特点,则不属于此类。
• 滤泡性肿瘤或可疑滤泡性肿瘤
• 临床处理:
•
1、恶性风险:15~30%
•
2、27~68%• 标本满意度评估的内容:细胞和胶质成分的数量和质量
• 标本无法诊断与标本不满意:仅为囊液、几乎无细胞、血液遮盖等
• 标本满意的标准:
•
最少含有6个适宜观察(即:涂片染色良好、细胞形态不扭曲变形且
无遮盖)的滤泡细胞团,每团最少含10个细胞并且最好分布在一张涂片上。
但需除外一下情况:
•
手术切除
6、恶性肿瘤
• 甲状腺髓样癌病理诊断标准主要依据细胞的特征:
•
细浆细胞样、梭形、多边形、圆形;
•
核深染,偏位,有明显核仁;
•
偶见核内包涵体,可见双核、多核及巨大核;
•样本中,淀粉样物常见,易与胶质混淆,但刚果红染色阳性,对髓样癌具 有诊断价值!
6、恶性肿瘤
• 甲状腺低分化癌病理诊断标准:来源于滤泡细胞的甲状腺癌
