机械通气的临床监测PPT课件
合集下载
机械通气的临床应用 讲课(共49张PPT)

6. 降低全身或心肌的氧耗量:
*如心原性休克时,当呼吸肌群或其它肌群的活 动,损害了全身氧释放并使心脏的负荷增加, 应用机械通气可降低全身和心肌的氧耗量。
7. 降低颅内压,在特定的情况下,如急性闭合性 颅外伤,可使用机械通气进行过度通气来降低 已升高的颅内压。
正压通气的生理学效应〔1〕
1.对呼吸的影响 a.对通气的影响:肺泡通气量增加,减少呼吸功
9. PaO2, mm Hg
10.肺泡-动脉氧分压差
[P(A-a)O2]( mm Hg), 吸入 100% 氧
11. PaO2 /吸入氧浓度 比值(PaO2 / FiO2, mm
Hg)
12.
右到左的肺内分流
(Qs/Qt), %
80~100 5~6
25~40 36~44 75~100 75~100
350~450
•
减少镇静剂的需要
•
⑸ 有利维持酸碱平衡,减少呼碱的发生
• 〔6〕可根据患者需要,提供不同通气辅助 功
4、持续气道正压〔CPAP〕 呼气末正压〔 PEEP〕
呼气末 正压 PEEP
• 呼吸机保持呼气结束时气道压力于预 定正压水平。图中每次通气没有触发波 ,通气压力逐渐上升至峰压后降至PEEP 水平。图中显示的为容量控制通气加PEEP
支持
患者 机器 患者
③ 对容量和血管外肺水的分布有利
低时,如不及时增加PS水平,就不能保 PEEP水平即是最正确PEEP;
气管延长管或镇静药/肌松药 (3)PaO2>60mmHg,但在氧疗过程中PaO2急剧下降,增加FiO2反响不佳者。
压力支 持通气 PSV
• 每次通气由患者触发,触发后呼吸机马上输送 预定的正压,通气频率由患者决定,潮气量取决 于压力支持水平和患者的吸气用力。图中可见每 次通气前触发波,触发后压力迅速升至平台并维 持一定时间的平台压以后,成指数减至基线。
*如心原性休克时,当呼吸肌群或其它肌群的活 动,损害了全身氧释放并使心脏的负荷增加, 应用机械通气可降低全身和心肌的氧耗量。
7. 降低颅内压,在特定的情况下,如急性闭合性 颅外伤,可使用机械通气进行过度通气来降低 已升高的颅内压。
正压通气的生理学效应〔1〕
1.对呼吸的影响 a.对通气的影响:肺泡通气量增加,减少呼吸功
9. PaO2, mm Hg
10.肺泡-动脉氧分压差
[P(A-a)O2]( mm Hg), 吸入 100% 氧
11. PaO2 /吸入氧浓度 比值(PaO2 / FiO2, mm
Hg)
12.
右到左的肺内分流
(Qs/Qt), %
80~100 5~6
25~40 36~44 75~100 75~100
350~450
•
减少镇静剂的需要
•
⑸ 有利维持酸碱平衡,减少呼碱的发生
• 〔6〕可根据患者需要,提供不同通气辅助 功
4、持续气道正压〔CPAP〕 呼气末正压〔 PEEP〕
呼气末 正压 PEEP
• 呼吸机保持呼气结束时气道压力于预 定正压水平。图中每次通气没有触发波 ,通气压力逐渐上升至峰压后降至PEEP 水平。图中显示的为容量控制通气加PEEP
支持
患者 机器 患者
③ 对容量和血管外肺水的分布有利
低时,如不及时增加PS水平,就不能保 PEEP水平即是最正确PEEP;
气管延长管或镇静药/肌松药 (3)PaO2>60mmHg,但在氧疗过程中PaO2急剧下降,增加FiO2反响不佳者。
压力支 持通气 PSV
• 每次通气由患者触发,触发后呼吸机马上输送 预定的正压,通气频率由患者决定,潮气量取决 于压力支持水平和患者的吸气用力。图中可见每 次通气前触发波,触发后压力迅速升至平台并维 持一定时间的平台压以后,成指数减至基线。
机械通气-PPT课件

流速需求
对于一个保持很强吸气努力的病人,则应给予 一个较高的吸气流速提高设置的吸气流速
改换为减速波,可在吸气开始给予一个最高的流速; 吸气峰流速必须达到一定水平,以避免呼气时间太 短
改换为压力支持模式,通过改变压力设置水平可以 获得较高的初始吸气流速
控制通气方式—CMV
辅助控制通气方式—ACMV
辅助控制通气方式—ACMV
同步间歇强制通气方式—SIMV
SIMV触发窗的确定:
设定的SIMV周期TIMV的后25%
设定的TIMV =60/fSIMV
(触发窗=60/fCMV)
ACMV
吸气触发 病人 吸气流速 设置 吸气潮气量 设置 呼气触发 设置
SIMV
病人 设置 设置 设置
PSV
病人 病人 设置与病人 病人
压力支持通气
PSV的主要目的是降低呼吸肌用力和改善患者 呼吸做功的有效性
PSV是一种正压呼吸模式 在吸气期间呼吸机维持升高的靶压力值 呼吸由患者开始和结束 呼吸机升高吸气流量以满足患者的需要,直到
达到靶压力值 达到峰值流率的靶百分比进行切换 呼吸机传送流量终止,允许患者呼气 呼吸开始和结束之间的间隔为吸气时间
PEEPi产生的机制—等压点学说
等压点学说图解
肺泡与胸膜压之差=20cmH2O 肺泡压=50cmH2O 胸膜压=30cmH2O
压力差相当于肺的弹性回缩力,同时也是上游 段的驱动压力
一般认为等压点所产生的流量为最大流量
等压点学说图解
在等压点,就不在可能有气体自肺泡外流,当 气道内压再继续减小时,视腔内外压差大小及 管壁坚固程度,气道可被压闭,在肺泡内形成 气体闭陷(gas trapping)
病理状况下生理死腔增加,肺泡死腔增加100-200ml
《有创机械通气模式》课件

通气模式的工作机制
01
02
03
吸气相
呼吸机向气道提供正压, 克服气道阻力和胸膜腔内 压,使气体进入肺部。
呼气相
呼吸机向气道提供负压, 使气体从肺部排出。
同步触发装置
检测患者的吸气努力,当 患者开始吸气时,触发呼 吸机提供相应的通气支持 。
03 有创机械通气模式的应用
临床应用场景
A
急性呼吸衰竭
用于治疗因各种原因导致的呼吸衰竭,如COPD 急性加重、重症肺炎等。
呼吸机相关性肺炎(VAP)
由于机械通气时气管插管或气管切开易导致细菌入侵,引起VAP。处理
方法包括保持呼吸道通畅、定期吸痰、加强口腔护理和使用抗菌药物。
02
气压伤
机械通气过程中,过高的气道压力可能导致气压伤。处理方法包括调整
通气模式和参数,以降低气道压力,同时给予相应治疗。
03
呼吸机依赖
部分患者在使用机械通气后可能产生呼吸机依赖,难以脱机。处理方法
混合模式
结合定压和定容模式的特点, 根据患者需求进行灵活调整, 适用于多种疾病状态的患者。
适应性支持模式
根据患者自主呼吸能力提供不 同水平的支持,适用于需要逐
步撤离呼吸机的患者。
个体化通气模式的探索与实践
根据患者病情和生理需求, 制定个体化的通气治疗方案 。
定期评估患者呼吸功能和通 气需求,及时调整通气模式 和参数。
慢性阻塞性肺疾病(COPD)
在OPD急性加重期,有创机械通气可帮助 改善呼吸功能,缓解症状。
B
C
重症肌无力
对于重症肌无力患者,有创机械通气可作为 辅助治疗手段,帮助患者度过呼吸困难的危 重阶段。
神经系统疾病
如脊髓损伤、脑卒中等神经系统疾病,导致 呼吸肌无力或麻痹,有创机械通气可维持呼 吸功能。
机械通气在急危重症中的应用 ppt课件

注意: 预设频率应适当,让自主呼吸得以锻炼 (允许自由的自主呼吸)。
如果预设频率很快时,足以抑制自主呼吸频率, 则为控制呼吸,
若机械通气明显高于自主频率(仅有较少的自 主呼吸),类似辅助呼吸。
适应证:
1、用于有一定呼吸能力的呼衰。特别是短期内可 停机者。
2、用于撤机,随着自主呼吸的改善,逐渐减少频 率,使自主呼吸得到锻炼,防止肌萎缩。
[ 正常值=2.5+(0.25×年龄)mmHg ]
[ 年轻成人<8mmHg(小儿<5mmHg)]
[ 老年人 <24mmHg 最多<30mmHg ]
通气参数的设定和调节
设定与调节的原则
1、有效改善通气和换气,防止酸碱平衡紊乱;
2、有利于缓解呼吸肌疲劳,防止肺顺应性减退;
3、防止造成肺损伤,减少对循环的影响。
(-75 — -100 cmH2O) (0.25—0.4)
7、PaO2<60mmHg PaCO2>50mmHg 8、氧合指数:PaO2/FiO2<200 9、肺内分流量/心排出量Qs/Qt >15%
(300—500) ( 5% )
10、肺泡--动脉氧分压差
吸纯氧时:P(A-a)O2>300mmHg 吸空气时:P(A-a)O2>50mmHg
2、轻中度的气道阻塞性疾病。
通常吸气压:从4—8cmH2O, 经5—20分钟增至: 10—20 cmH2O
呼气压:从2—3cmH2O, 经5—20分钟增至: 3—5 cmH2O,
4小时/次,1—3次/天,至3—7天(最多2月)。
(一)潮气量(Vt)、每分通气量 定容呼吸机:可直接设潮气量(每分通气量/频率) 或(平均流速×吸气时间)。 定压呼吸机(预设压力) 欲设时要考虑:基础Vt,病种(胸肺顺应性,气 道压力),避免气压伤,氧合和通气状态。 为避免气压伤,将Vt保持在压力—容量曲线的陡 直段,保证气道峰压不超过40cmH2O,
如果预设频率很快时,足以抑制自主呼吸频率, 则为控制呼吸,
若机械通气明显高于自主频率(仅有较少的自 主呼吸),类似辅助呼吸。
适应证:
1、用于有一定呼吸能力的呼衰。特别是短期内可 停机者。
2、用于撤机,随着自主呼吸的改善,逐渐减少频 率,使自主呼吸得到锻炼,防止肌萎缩。
[ 正常值=2.5+(0.25×年龄)mmHg ]
[ 年轻成人<8mmHg(小儿<5mmHg)]
[ 老年人 <24mmHg 最多<30mmHg ]
通气参数的设定和调节
设定与调节的原则
1、有效改善通气和换气,防止酸碱平衡紊乱;
2、有利于缓解呼吸肌疲劳,防止肺顺应性减退;
3、防止造成肺损伤,减少对循环的影响。
(-75 — -100 cmH2O) (0.25—0.4)
7、PaO2<60mmHg PaCO2>50mmHg 8、氧合指数:PaO2/FiO2<200 9、肺内分流量/心排出量Qs/Qt >15%
(300—500) ( 5% )
10、肺泡--动脉氧分压差
吸纯氧时:P(A-a)O2>300mmHg 吸空气时:P(A-a)O2>50mmHg
2、轻中度的气道阻塞性疾病。
通常吸气压:从4—8cmH2O, 经5—20分钟增至: 10—20 cmH2O
呼气压:从2—3cmH2O, 经5—20分钟增至: 3—5 cmH2O,
4小时/次,1—3次/天,至3—7天(最多2月)。
(一)潮气量(Vt)、每分通气量 定容呼吸机:可直接设潮气量(每分通气量/频率) 或(平均流速×吸气时间)。 定压呼吸机(预设压力) 欲设时要考虑:基础Vt,病种(胸肺顺应性,气 道压力),避免气压伤,氧合和通气状态。 为避免气压伤,将Vt保持在压力—容量曲线的陡 直段,保证气道峰压不超过40cmH2O,
机械通气完整ppt课件

机械通气
精选ppt
1
机械通气的定义与意义
机械通气是指患者通气和/或换气功能 出现障碍时,运用器械使患者恢复有 效通气并改善氧合的方法。
在临床医学中,机械通气是不可缺少 的生命支持手段,可以为原发病的治 疗提供缓冲时间,极大地提高了对呼 吸衰竭的治疗水平。
精选ppt
2
机械通气的历史变迁
罗马帝国时代,著名医生盖伦(Galen)记载:假如通过芦 苇向已死动物咽部的气管吹气,动物肺可以达到最大膨胀。
1928年,Driker-Shaw研制成的“铁肺 (iron lung)”,成功进入临床,并广泛使用。
20世纪50年代正压通气再次崛起。
精选ppt
4
机械通气的历史变迁
20世纪50年代以前,正压通气技术,人工气道技 术有了长足的进步,但仅限用于麻醉科和外科的手 术患者。
1952年夏天,麻醉科医生Ibsen建议放弃负压通 气,而行气管切开,采用麻醉用的压缩气囊间隙手 动正压通气。
心输出量降低。 肺内压过高时,心包腔被挤压,心
输出量降低,严重时使冠脉受压, 心肌供血减少,心功能受损。
精选ppt
16
呼吸力学变化对其他脏器的影响
消化系统:
胃肠道血液灌注和回流受阻,pH降低,上皮 细胞受损,
正压通气本身也是一种应激性刺激使胃肠道功 能受损,
上机患者易并发上消化道出血(6~30%)。
1827-1828年间,Leroy研究证明风箱技术会造成致命性气 胸,风箱技术被弃用。
精选ppt
3
机械通气的历史变迁
1832年,苏格兰人Dalziel制作了负压呼吸机 (患者坐在一密闭的箱子中,头颈部显露于箱 外,通过在箱外操纵一内置于箱中的风箱产生 负压而辅助通气。)
精选ppt
1
机械通气的定义与意义
机械通气是指患者通气和/或换气功能 出现障碍时,运用器械使患者恢复有 效通气并改善氧合的方法。
在临床医学中,机械通气是不可缺少 的生命支持手段,可以为原发病的治 疗提供缓冲时间,极大地提高了对呼 吸衰竭的治疗水平。
精选ppt
2
机械通气的历史变迁
罗马帝国时代,著名医生盖伦(Galen)记载:假如通过芦 苇向已死动物咽部的气管吹气,动物肺可以达到最大膨胀。
1928年,Driker-Shaw研制成的“铁肺 (iron lung)”,成功进入临床,并广泛使用。
20世纪50年代正压通气再次崛起。
精选ppt
4
机械通气的历史变迁
20世纪50年代以前,正压通气技术,人工气道技 术有了长足的进步,但仅限用于麻醉科和外科的手 术患者。
1952年夏天,麻醉科医生Ibsen建议放弃负压通 气,而行气管切开,采用麻醉用的压缩气囊间隙手 动正压通气。
心输出量降低。 肺内压过高时,心包腔被挤压,心
输出量降低,严重时使冠脉受压, 心肌供血减少,心功能受损。
精选ppt
16
呼吸力学变化对其他脏器的影响
消化系统:
胃肠道血液灌注和回流受阻,pH降低,上皮 细胞受损,
正压通气本身也是一种应激性刺激使胃肠道功 能受损,
上机患者易并发上消化道出血(6~30%)。
1827-1828年间,Leroy研究证明风箱技术会造成致命性气 胸,风箱技术被弃用。
精选ppt
3
机械通气的历史变迁
1832年,苏格兰人Dalziel制作了负压呼吸机 (患者坐在一密闭的箱子中,头颈部显露于箱 外,通过在箱外操纵一内置于箱中的风箱产生 负压而辅助通气。)
机械通气PPT医学课件

❖ 改善通气后对全身血管 张力的影响
1. 谨慎补液 2. 应用血管活性药物 3. β肾上腺素激动剂
图解举例
❖ 心脏图形外加压力
❖ 阻塞性肺病
❖ CO2排出,血压下降, 容量不足
(二)器官功能的影响
❖ 肾灌注减少(直接) 1. 无特殊处理
肾灌注增加(间接)
❖ 胃肠灌注减少
2. 抑酸治疗
机械通气适应证
❖ 外科疾病术前术后 ❖ 神经内、外科疾病:重症肌无力、格林巴利
综合征、颅脑外伤 ❖ 严重肺部感染 ❖ 慢性肺病急性发作 ❖ 休克、心衰、急性重症胰腺炎、ARDS等
机械通气适应证
①RR 35次/分或<5次/分 ②PaO2<60mmHg,PaCO2 >50mmHg ③VT<5ml/kg,VD/ VT >0.6 ④ VC<15ml/kg ⑤IPmax <25cmH2O
切换 时间切换 容量切换 流速切换 压力切换
机械通气--人工支持气体交换
❖ 提供足够的肺泡通气(PaCO2); ❖ 提供足够氧合(PaO2); ❖ 辅助治疗原发病; ❖ 应用呼气末正压(PEEP)以维持肺泡复张。
第二节 常用通气 方式
常用通气方式
❖ 机械控制/辅助通气 ❖ 间歇指令通气/同步间歇指令通气 ❖ 分钟指令通气 ❖ 压力支持通气 ❖ 呼吸末正压/持续气道正压
湿化器
❖ 温度28~32℃ ❖ 湿度<70% ❖ 超声雾化给药 ❖ 人工鼻
根据血气调节呼吸参数
血气
PaCO2↑
PaCO2↓
呼吸参数调节
模式、Vt↑、RR↑、 PEEP↑
模式、RR↓、Vt ↓
PaO2↓
FiO2 ↑ PEEP↑
第五节 机械通气 对生理的影响
(一)血流动力学的影响
1. 谨慎补液 2. 应用血管活性药物 3. β肾上腺素激动剂
图解举例
❖ 心脏图形外加压力
❖ 阻塞性肺病
❖ CO2排出,血压下降, 容量不足
(二)器官功能的影响
❖ 肾灌注减少(直接) 1. 无特殊处理
肾灌注增加(间接)
❖ 胃肠灌注减少
2. 抑酸治疗
机械通气适应证
❖ 外科疾病术前术后 ❖ 神经内、外科疾病:重症肌无力、格林巴利
综合征、颅脑外伤 ❖ 严重肺部感染 ❖ 慢性肺病急性发作 ❖ 休克、心衰、急性重症胰腺炎、ARDS等
机械通气适应证
①RR 35次/分或<5次/分 ②PaO2<60mmHg,PaCO2 >50mmHg ③VT<5ml/kg,VD/ VT >0.6 ④ VC<15ml/kg ⑤IPmax <25cmH2O
切换 时间切换 容量切换 流速切换 压力切换
机械通气--人工支持气体交换
❖ 提供足够的肺泡通气(PaCO2); ❖ 提供足够氧合(PaO2); ❖ 辅助治疗原发病; ❖ 应用呼气末正压(PEEP)以维持肺泡复张。
第二节 常用通气 方式
常用通气方式
❖ 机械控制/辅助通气 ❖ 间歇指令通气/同步间歇指令通气 ❖ 分钟指令通气 ❖ 压力支持通气 ❖ 呼吸末正压/持续气道正压
湿化器
❖ 温度28~32℃ ❖ 湿度<70% ❖ 超声雾化给药 ❖ 人工鼻
根据血气调节呼吸参数
血气
PaCO2↑
PaCO2↓
呼吸参数调节
模式、Vt↑、RR↑、 PEEP↑
模式、RR↓、Vt ↓
PaO2↓
FiO2 ↑ PEEP↑
第五节 机械通气 对生理的影响
(一)血流动力学的影响
呼吸机临床应用-基础知识ppt课件

ASB
压力控制(压力保证,定压) 设置压力Paw = 36mbar
使用呼吸机 之 通气模式
顺应性,气道阻力的改变,压力不变. 顺应性,气道阻力的改变,潮气量将发生变化.
通气模式
定容模式: - IPPV / CMV
间歇正压指令通气 - IPPVAssist/ AC
辅助控制通气 - SIMV
同步间歇指令通气 - PLV
Interpretation of curve patterns
Insufficient expiration time
使用呼吸机 之 机械通气的基本概念
呼吸机常用参数
呼吸频率
f
吸气流速
V
吸气时间
Ti
潮气量
VT
吸呼比
I:E
呼气时间
Te
报警范围
压力支持
ASB/PSV
吸气压力
Paw
吸氧浓度
FiO2
吸气触发
P
Spontaneous breathing
使用呼吸机 之 通气模式
t
P
BIPAP
t
P
Pressure-controlled
ventilation
t
BIPAP (双相正压通气模式)
使用呼吸机 之 通气模式
BIPAP (双相正压通气模式)
使用呼吸机 之 通气模式
PEEP (呼气末正压 )
使用呼吸机 之 通气模式
呼气末正压
PEEP
斜率
Ramp
湿化器温度
使用呼吸机 之 通气模式
通气的模式( Mode of Ventilation )
呼吸机输送气体的各种 方式称之为通气模式。 主要是用来帮助,支 持,配合, 或协调病 人的呼吸。
压力控制(压力保证,定压) 设置压力Paw = 36mbar
使用呼吸机 之 通气模式
顺应性,气道阻力的改变,压力不变. 顺应性,气道阻力的改变,潮气量将发生变化.
通气模式
定容模式: - IPPV / CMV
间歇正压指令通气 - IPPVAssist/ AC
辅助控制通气 - SIMV
同步间歇指令通气 - PLV
Interpretation of curve patterns
Insufficient expiration time
使用呼吸机 之 机械通气的基本概念
呼吸机常用参数
呼吸频率
f
吸气流速
V
吸气时间
Ti
潮气量
VT
吸呼比
I:E
呼气时间
Te
报警范围
压力支持
ASB/PSV
吸气压力
Paw
吸氧浓度
FiO2
吸气触发
P
Spontaneous breathing
使用呼吸机 之 通气模式
t
P
BIPAP
t
P
Pressure-controlled
ventilation
t
BIPAP (双相正压通气模式)
使用呼吸机 之 通气模式
BIPAP (双相正压通气模式)
使用呼吸机 之 通气模式
PEEP (呼气末正压 )
使用呼吸机 之 通气模式
呼气末正压
PEEP
斜率
Ramp
湿化器温度
使用呼吸机 之 通气模式
通气的模式( Mode of Ventilation )
呼吸机输送气体的各种 方式称之为通气模式。 主要是用来帮助,支 持,配合, 或协调病 人的呼吸。
机械通气的临床应用ppt课件

机械通气的临床应用
——呼吸内科
1
机械通气2 的目的
是一种呼吸支持,而非病因治疗! 临床目的:
1.纠正严重呼吸性酸中毒,维持适当的肺泡通气。 2.纠正低氧血症,缓解组织缺氧。 3.缓解呼吸窘迫。
机械通气3 的目的
4.使呼吸肌得以休息,有利于恢复呼吸肌的功能。 5.预防或治疗肺不张。 6.允许镇静剂或神经肌肉阻断剂的应用。 7.为减少全身或心肌耗氧。 8.为降低颅内压。 9.维持胸壁的稳定性。
机械通气4的适应症
1.肺部疾病:COPD、ARDS、支气管哮喘、间质性 肺病、重症肺炎、肺栓塞、肺水肿等。
2.中枢神经系统疾病:外伤、出血、感染、水肿、 镇痛或安定药物中毒等引起的中枢性呼衰。
3.神经肌肉疾病:多发性肌炎、格林-巴利综合征、 重症肌无力、有机磷中毒等。
机械通气的适应症 5
4.骨骼肌肉疾病:肺部外伤(连枷胸),脊柱侧弯 后凸,肌营养不良,皮肌炎,严重营养不良。
5.围手术期:各种外科的常规麻醉和术后管理的需 要,心胸腹部和神经外科手术,手术时间延长,体 弱或患有心、肺疾病者需行手术治疗。
6.心肺复苏术。
机械通气的相6 对禁忌症
1.气胸及纵隔气肿未行引流者 2.肺大疱或肺囊肿 3.低血容量性休克未补充血容量者 4.大咯血合并呼吸衰竭 5.活动性肺结核出现播散时
辅助—控制通21 气(A-CV)
不论患者有无自主呼吸,都是控制通气,患者的自 主呼吸仅完成触发功能。
病人几乎不做呼吸功,呼吸肌能得到充分的休息, 改善呼吸肌疲劳。但也会造成呼吸肌肉功能废用, 出现呼吸机依赖,脱机困难。
辅助—控制通22 气(A-CV)
辅助—控制通23 气(A-CV)
设置如下参数: 1.潮气量(VT) 2.吸气时间(Tinsp) 3.呼吸频率(Freq) 4.吸气流量(Flow) 5.吸气氧浓度(O2) 6.呼气末正压(PEEP) 7.触发流量(Trigger)或触发压力
——呼吸内科
1
机械通气2 的目的
是一种呼吸支持,而非病因治疗! 临床目的:
1.纠正严重呼吸性酸中毒,维持适当的肺泡通气。 2.纠正低氧血症,缓解组织缺氧。 3.缓解呼吸窘迫。
机械通气3 的目的
4.使呼吸肌得以休息,有利于恢复呼吸肌的功能。 5.预防或治疗肺不张。 6.允许镇静剂或神经肌肉阻断剂的应用。 7.为减少全身或心肌耗氧。 8.为降低颅内压。 9.维持胸壁的稳定性。
机械通气4的适应症
1.肺部疾病:COPD、ARDS、支气管哮喘、间质性 肺病、重症肺炎、肺栓塞、肺水肿等。
2.中枢神经系统疾病:外伤、出血、感染、水肿、 镇痛或安定药物中毒等引起的中枢性呼衰。
3.神经肌肉疾病:多发性肌炎、格林-巴利综合征、 重症肌无力、有机磷中毒等。
机械通气的适应症 5
4.骨骼肌肉疾病:肺部外伤(连枷胸),脊柱侧弯 后凸,肌营养不良,皮肌炎,严重营养不良。
5.围手术期:各种外科的常规麻醉和术后管理的需 要,心胸腹部和神经外科手术,手术时间延长,体 弱或患有心、肺疾病者需行手术治疗。
6.心肺复苏术。
机械通气的相6 对禁忌症
1.气胸及纵隔气肿未行引流者 2.肺大疱或肺囊肿 3.低血容量性休克未补充血容量者 4.大咯血合并呼吸衰竭 5.活动性肺结核出现播散时
辅助—控制通21 气(A-CV)
不论患者有无自主呼吸,都是控制通气,患者的自 主呼吸仅完成触发功能。
病人几乎不做呼吸功,呼吸肌能得到充分的休息, 改善呼吸肌疲劳。但也会造成呼吸肌肉功能废用, 出现呼吸机依赖,脱机困难。
辅助—控制通22 气(A-CV)
辅助—控制通23 气(A-CV)
设置如下参数: 1.潮气量(VT) 2.吸气时间(Tinsp) 3.呼吸频率(Freq) 4.吸气流量(Flow) 5.吸气氧浓度(O2) 6.呼气末正压(PEEP) 7.触发流量(Trigger)或触发压力
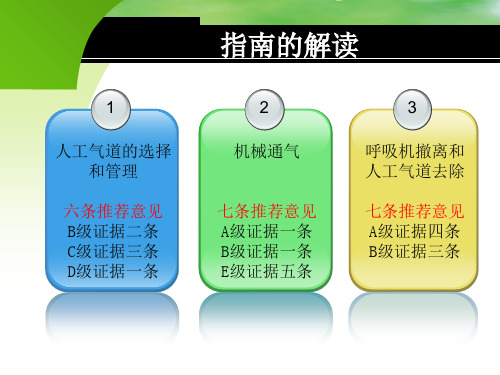
机械通气临床应用指南(2006)ppt课件
高容低压套囊与低容高压套囊
德国VBM气囊测压表
人工气道的管理
❖推荐意见4:
❖ 有人工气道的患者条件允许时应进行持续声门 下吸引。
❖ 推荐级别:B级
原因和解释
❖ 在长期进行机械通气的患者中持续声门下吸引可延缓 呼吸机相关肺炎的发生,降低其发生率。
❖ Kollef的一项以343例心脏外科病人为对象的研究表明 在进行机械通气的患者中行持续声门下吸引可降低呼 吸机相关肺炎的发生率。另有多个临床随机对照实验 均表明持续声门下吸引可以降低并延缓通气机肺炎发 生率,减少革兰氏阳性细菌及流感嗜血杆菌的感染。
较易固定,舒适性优于经 口气管插管,患者较易耐受, 便于口腔护理。
缺点:
管径较小,路径弯曲、导 致呼吸功增加,不利于气道及 鼻窦分泌物的引流,不易吸痰, 不易迅速插入,易产生鼻腔损 伤及感染。
逆行气管插管术适应症与禁忌症
❖ 逆行气管插管术:指先 行环甲膜穿刺,送入导丝, 将导丝经喉至口咽部,由 口腔或鼻腔引出,再将气 管导管沿导丝插入气管。 ❖ 逆行气管插管术适应征: 因上呼吸道解剖因素或病理 条件下,无法看到声带甚至 会厌,无法完成经口或鼻气管插管。 ❖ 禁忌征:①甲状腺肿大,如甲亢或甲状腺癌等;②无
❖ 对于“早期”的确切定义也没有统一,早至气管插管 后48小时内,晚至气管插管后两周内,多数是在气管 插管后7天或7天以内。目前,越来越多的研究倾向于 无需到21天后,2周内可虑气管切开。
气管切开术适应征与禁忌征
❖ 气管切开术适应征:①预期或需要较长时间机械通气 治疗;②上呼吸道梗阻所致呼吸困难,如双侧声带麻 痹、有颈部手术史、颈部放疗史;③反复误吸或下呼 吸道分泌较多而且患者气道清除能力差;④减少通气 死腔,利于机械通气支持;⑤ 因喉部疾病致狭窄或阻 塞而无法气管插管;⑥头颈部大手术或严重创伤需行 预防性气管切开,以保证呼吸道通畅。气管切开术创 伤较大,可发生切口出血或感染。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
机械通气的临床监测
.
1
监测的目的
❖评估机械通气治疗的效果
❖识别和解除警报,保证安全 ❖ ❖帮助调整治疗方案
.
2
监测的方式或途径
❖通过呼吸机的监测窗 ❖通过报警信息 ❖通气血气分析
.
3
血气分析的监测
❖了解酸碱情况 ❖了解氧合 ❖了解通气功能
.
4
血气报告上的数值指标
❖pH
Na+
❖PaCO2
K+
❖PaO2
❖稳定的代谢状态
.
28
脱机的方式
❖三分钟自主呼吸试验SBT: 三分钟T-管试验 CPAP5cmH2O/psv试验
❖三分钟自主呼吸通过后,继续自主呼吸30120分钟,如患者能够耐受可以确定脱机成 功,准备拔除气管插管
.
29
拔管前的评估
❖气道开放程度的评价 气囊漏气试验:机械通气时,把气管
检查气囊、管道是否漏气 上调TV
上调呼吸频率 调整呼吸机模式
.
25
SpO2减低分析
SpO2减低 有无干扰因素
血气分析
PO2,SaO2减低
与SpO2吻合
心肺疾病引起的低 氧血症
PO2,SaO2正常
周围循环差 严重贫血
高铁血红蛋白血症 硫化血红蛋白血症
.
26
脱机与拔管
❖ 临床常发生过早脱机或延迟脱机,增加再插管率 或感染率
.
16
波形的监测
❖压力-时间波形 ❖流速-时间波形 ❖容积-时间波形 ❖呼吸环
.
17
报警监测
报警设置 ❖每分通气量报警上、下界限一般分别设置
在预置每分通气量的上下20%~30%左右
❖气道压力报警上限为气道峰压之上 5~ 10cm水柱左右,一般设定为40cm水柱
❖呼吸频率的上下界:控制通气时为设定值 的上下5 bpm
❖ 可接受的再插管率应该在5-15%之间
❖ 再插管使患者的院内获得性肺炎增加8倍,死亡风 险增加6-12倍
❖ 而不必要延长机械通气可增加患者感染和其他并 发症的风险
.
27
脱机预测指标
❖导致机械通气的病因好转或去除
❖氧合情况(PaO2/FiO2)﹥200mmHg
❖呼吸浅快指数f/vt﹤100
❖足够的精神活动GCS≥13
❖平台压能反映最大肺泡压,应尽量使Pplat 小于30cmH2O,以减少气压伤
.
11
平均气道压
❖连续数个呼吸周期中气道内压的平均值, 其大小与吸气峰压、平台压、呼气末压力 有关,还与I:E有关
❖吸气吸气末正压时间延长,呼气末正压均 可使平均气道压升高
❖应尽量使平均压低于25cmH2O
.
12
气道阻力—Raw
❖PIP与气道阻力、呼吸系统的弹性、吸气流 速有关
❖PIP不宜过高,最好限制在40cmH2O以内, 以减少气压伤
.
10
平台压
❖在吸气末(当设定的潮气量输送完成后) 呼气前,不再供给气流,气道压从峰压有 所下降,形成平台压,正常值5~13 cmH2O
❖平台与与呼吸系统的顺应性有关,顺应性 越差,Pplat越高
.
18
出现报警怎么办
很找出原因
短时内未能查出原因
纠正原因
断开呼吸机
继续通气
简易呼吸器手工通气 确定报警原因
.
19
呼吸机常见报警的原因及处理
❖ 气源报警
❖ 气道压力报警
❖ 病人窒息报警
❖ 每分钟通气量报警
❖ 湿化器
.
20
气源报警怎么办
❖ 氧气管、压缩空气管接口
❖ 气源压力
❖ 压缩空气机
❖ 中心供气压力
Clˉ
❖SaO2
HCO3-
❖BE
.
5
掌握危急值
❖PH值 <7.2O
>7.55
❖ PaCO2 ❖ ❖ PaO2 ❖ ❖ HCO3❖ ❖钾 <2.6mmol/L
<20mmHg <40mmHg <10mmol/L >6.5mmol/L
❖钠 <120mmol/L >160mmol/L
.
6
根据氧合、CO2调节呼吸机
O2 和 CO2变化 选择和调节,
❖ PaCO2↑
VT↑, f↑, 通气量↑
❖ PaCO2↓
VT↓, f↓, 通气量↓
❖ PaO2↑
FiO2↓, PEEP↓
❖ PaO2↓
FiO2 ↑,PEEP↑,吸气时间↑
❖PaCO2↑PaO2↑ PEEP↓, f↑, 吸气时间↓
.
7
酸碱平衡失调
❖单纯酸碱平衡失调
❖混合型酸碱平衡失调
❖三重酸碱平衡失调
酸碱失衡代偿公式:AG=Na+-( HCO3 ˉ + Clˉ) =12±4mmol/L
.
8
压力的监测
❖吸气峰压 ❖平台压或吸气末静态压 ❖平均气道压
.
9
吸气峰压
❖呼吸机向患者送气时,气道压力迅速升高, 当吸气末气道压力达到的最大值即为PIP, 正常值9~16 cmH2O
❖静态和动态之分( Cst和Cdyn) Cst:在呼吸周期中气流暂时阻断时所测得的,主 要反映肺组织的弹力,Cst=VT/平台压 Cdyn:在呼吸周期中气流未阻断时所测得的, Cdyn=VT/PIP
❖ ARDS或肺水肿时CT<10~30ml/cmH2O
❖ 可指导PEEP的设定
.
14
基本力学图形
.
15
❖ 气体在气道内活动所产生的摩擦阻力,为气道压 力差与气流流量的比值
❖ 机械通气时的Raw=患者Raw+呼吸机管路阻力 +气管导管阻力
❖ 呼吸机直接监测或(PIP-平台压)/气流流量, 正常值2~3 cmH2O·L-1·s-1
❖Raw ↑:气道内分泌物多、气道痉挛、梗阻、气 胸
.
13
顺应性(C)
❖ 单位压力改变下肺容积的变化,C=ΔV/ΔP
❖ 空氧混合器
.
21
低压报警怎么办
原因
❖ 气管插管与呼吸机脱离
处理方法
重新连接好气管插管
❖呼吸机管路漏气、 Y形 管小孔帽脱落、 湿化器 积水瓶、接头
重新连接固定
❖气道漏气 气囊漏气、气囊破裂
充盈气囊 更换气管插管
.
22
高压报警怎么办
气道问题 ❖ 气道内分泌物潴留,长时间未吸痰 ❖ 气管套管的位置改变 ❖ 气管痉挛
呼吸机问题 ❖ 气路进水 ❖ 湿化罐水过高 ❖ 呼气活瓣堵塞或闭合 ❖ 雾化吸入引起过滤器药物积聚 ❖ 管道打折
.
23
病人窒息报警怎么办
在辅助方式机械通气时 ❖ 病人无力触发
❖潮气量过低
❖呼吸频率过慢
❖呼吸管道漏气或连接处脱开
.
24
每分通气量报警怎么办
高限报警
低限报警
下调TV 下调呼吸频率 抑制自主呼吸 调整呼吸机模式
图形解析
❖ A至B点反映吸气开始时所克服的系统内所有阻力
❖ B至C点(气道峰压=PIP)是气体流量打开肺泡时的 压力, 在C点时呼吸机完成输送的潮气量
❖C至D点的压差由气管插管的内径所决定, 内径越 小压差越大
❖ D至E点即平台压是肺泡扩张的压力不大于30
cmH2O
❖E点是呼气开始, 呼气结束气道压力回复到基线压 力的水平
.
1
监测的目的
❖评估机械通气治疗的效果
❖识别和解除警报,保证安全 ❖ ❖帮助调整治疗方案
.
2
监测的方式或途径
❖通过呼吸机的监测窗 ❖通过报警信息 ❖通气血气分析
.
3
血气分析的监测
❖了解酸碱情况 ❖了解氧合 ❖了解通气功能
.
4
血气报告上的数值指标
❖pH
Na+
❖PaCO2
K+
❖PaO2
❖稳定的代谢状态
.
28
脱机的方式
❖三分钟自主呼吸试验SBT: 三分钟T-管试验 CPAP5cmH2O/psv试验
❖三分钟自主呼吸通过后,继续自主呼吸30120分钟,如患者能够耐受可以确定脱机成 功,准备拔除气管插管
.
29
拔管前的评估
❖气道开放程度的评价 气囊漏气试验:机械通气时,把气管
检查气囊、管道是否漏气 上调TV
上调呼吸频率 调整呼吸机模式
.
25
SpO2减低分析
SpO2减低 有无干扰因素
血气分析
PO2,SaO2减低
与SpO2吻合
心肺疾病引起的低 氧血症
PO2,SaO2正常
周围循环差 严重贫血
高铁血红蛋白血症 硫化血红蛋白血症
.
26
脱机与拔管
❖ 临床常发生过早脱机或延迟脱机,增加再插管率 或感染率
.
16
波形的监测
❖压力-时间波形 ❖流速-时间波形 ❖容积-时间波形 ❖呼吸环
.
17
报警监测
报警设置 ❖每分通气量报警上、下界限一般分别设置
在预置每分通气量的上下20%~30%左右
❖气道压力报警上限为气道峰压之上 5~ 10cm水柱左右,一般设定为40cm水柱
❖呼吸频率的上下界:控制通气时为设定值 的上下5 bpm
❖ 可接受的再插管率应该在5-15%之间
❖ 再插管使患者的院内获得性肺炎增加8倍,死亡风 险增加6-12倍
❖ 而不必要延长机械通气可增加患者感染和其他并 发症的风险
.
27
脱机预测指标
❖导致机械通气的病因好转或去除
❖氧合情况(PaO2/FiO2)﹥200mmHg
❖呼吸浅快指数f/vt﹤100
❖足够的精神活动GCS≥13
❖平台压能反映最大肺泡压,应尽量使Pplat 小于30cmH2O,以减少气压伤
.
11
平均气道压
❖连续数个呼吸周期中气道内压的平均值, 其大小与吸气峰压、平台压、呼气末压力 有关,还与I:E有关
❖吸气吸气末正压时间延长,呼气末正压均 可使平均气道压升高
❖应尽量使平均压低于25cmH2O
.
12
气道阻力—Raw
❖PIP与气道阻力、呼吸系统的弹性、吸气流 速有关
❖PIP不宜过高,最好限制在40cmH2O以内, 以减少气压伤
.
10
平台压
❖在吸气末(当设定的潮气量输送完成后) 呼气前,不再供给气流,气道压从峰压有 所下降,形成平台压,正常值5~13 cmH2O
❖平台与与呼吸系统的顺应性有关,顺应性 越差,Pplat越高
.
18
出现报警怎么办
很找出原因
短时内未能查出原因
纠正原因
断开呼吸机
继续通气
简易呼吸器手工通气 确定报警原因
.
19
呼吸机常见报警的原因及处理
❖ 气源报警
❖ 气道压力报警
❖ 病人窒息报警
❖ 每分钟通气量报警
❖ 湿化器
.
20
气源报警怎么办
❖ 氧气管、压缩空气管接口
❖ 气源压力
❖ 压缩空气机
❖ 中心供气压力
Clˉ
❖SaO2
HCO3-
❖BE
.
5
掌握危急值
❖PH值 <7.2O
>7.55
❖ PaCO2 ❖ ❖ PaO2 ❖ ❖ HCO3❖ ❖钾 <2.6mmol/L
<20mmHg <40mmHg <10mmol/L >6.5mmol/L
❖钠 <120mmol/L >160mmol/L
.
6
根据氧合、CO2调节呼吸机
O2 和 CO2变化 选择和调节,
❖ PaCO2↑
VT↑, f↑, 通气量↑
❖ PaCO2↓
VT↓, f↓, 通气量↓
❖ PaO2↑
FiO2↓, PEEP↓
❖ PaO2↓
FiO2 ↑,PEEP↑,吸气时间↑
❖PaCO2↑PaO2↑ PEEP↓, f↑, 吸气时间↓
.
7
酸碱平衡失调
❖单纯酸碱平衡失调
❖混合型酸碱平衡失调
❖三重酸碱平衡失调
酸碱失衡代偿公式:AG=Na+-( HCO3 ˉ + Clˉ) =12±4mmol/L
.
8
压力的监测
❖吸气峰压 ❖平台压或吸气末静态压 ❖平均气道压
.
9
吸气峰压
❖呼吸机向患者送气时,气道压力迅速升高, 当吸气末气道压力达到的最大值即为PIP, 正常值9~16 cmH2O
❖静态和动态之分( Cst和Cdyn) Cst:在呼吸周期中气流暂时阻断时所测得的,主 要反映肺组织的弹力,Cst=VT/平台压 Cdyn:在呼吸周期中气流未阻断时所测得的, Cdyn=VT/PIP
❖ ARDS或肺水肿时CT<10~30ml/cmH2O
❖ 可指导PEEP的设定
.
14
基本力学图形
.
15
❖ 气体在气道内活动所产生的摩擦阻力,为气道压 力差与气流流量的比值
❖ 机械通气时的Raw=患者Raw+呼吸机管路阻力 +气管导管阻力
❖ 呼吸机直接监测或(PIP-平台压)/气流流量, 正常值2~3 cmH2O·L-1·s-1
❖Raw ↑:气道内分泌物多、气道痉挛、梗阻、气 胸
.
13
顺应性(C)
❖ 单位压力改变下肺容积的变化,C=ΔV/ΔP
❖ 空氧混合器
.
21
低压报警怎么办
原因
❖ 气管插管与呼吸机脱离
处理方法
重新连接好气管插管
❖呼吸机管路漏气、 Y形 管小孔帽脱落、 湿化器 积水瓶、接头
重新连接固定
❖气道漏气 气囊漏气、气囊破裂
充盈气囊 更换气管插管
.
22
高压报警怎么办
气道问题 ❖ 气道内分泌物潴留,长时间未吸痰 ❖ 气管套管的位置改变 ❖ 气管痉挛
呼吸机问题 ❖ 气路进水 ❖ 湿化罐水过高 ❖ 呼气活瓣堵塞或闭合 ❖ 雾化吸入引起过滤器药物积聚 ❖ 管道打折
.
23
病人窒息报警怎么办
在辅助方式机械通气时 ❖ 病人无力触发
❖潮气量过低
❖呼吸频率过慢
❖呼吸管道漏气或连接处脱开
.
24
每分通气量报警怎么办
高限报警
低限报警
下调TV 下调呼吸频率 抑制自主呼吸 调整呼吸机模式
图形解析
❖ A至B点反映吸气开始时所克服的系统内所有阻力
❖ B至C点(气道峰压=PIP)是气体流量打开肺泡时的 压力, 在C点时呼吸机完成输送的潮气量
❖C至D点的压差由气管插管的内径所决定, 内径越 小压差越大
❖ D至E点即平台压是肺泡扩张的压力不大于30
cmH2O
❖E点是呼气开始, 呼气结束气道压力回复到基线压 力的水平
