股骨头坏死影像表现特点及鉴别诊断
股骨头坏死的分期和治疗手段

股骨头坏死的分期和治疗手段股骨头坏死是一种常见的髋关节疾病,临床上常常根据股骨头坏死的病程、病变程度和病变部位进行分期。
常见的分期方法包括法国学派(Ficat)分期、Steinberg分期和ARCO分期。
Ficat分期:Ficat分期是股骨头坏死最早的分期方法,根据X线和CT等影像学表现,将股骨头坏死分为四期。
Ⅰ期:股骨头坏死前期,无症状或轻微症状,X线检查正常。
Ⅱ期:股骨头坏死早期,轻度疼痛,X线检查出现局部硬化和骨小梁消失。
Ⅲ期:股骨头坏死中期,疼痛加重,X线检查出现股骨头塌陷、骨质疏松和关节间隙变窄。
Ⅳ期:股骨头坏死晚期,疼痛严重,X线检查出现骨性关节炎、关节破坏和骨性强直。
Steinberg分期:Steinberg分期主要依据股骨头坏死的病变程度和病变部位,将股骨头坏死分为五期。
Ⅰ期:股骨头坏死前期,症状轻微,影像学表现未见异常。
Ⅱ期:股骨头坏死初期,症状轻度,影像学表现股骨头局限性骨质疏松或骨小梁消失。
Ⅲa期:股骨头坏死进展期,症状加重,影像学表现股骨头局限性坍塌或裂隙。
Ⅲb期:股骨头坏死进展期,症状加重,影像学表现股骨头广泛性坍塌或裂隙。
Ⅳ期:股骨头坏死晚期,出现严重关节破坏和骨性强直。
ARCO分期:ARCO分期也是一种常用的股骨头坏死分期方法,与Steinberg分期相似,也是根据股骨头坏死的病变程度和病变部位,将股骨头坏死分为五期。
Ⅰ期:股骨头坏死前期,影像学表现正常。
Ⅱa期:股骨头坏死早期,影像学表现股骨头骨小梁消失、局限性骨质疏松和股骨头局限性坍塌程度小于2mm。
Ⅱb期:股骨头坏死早期,影像学表现股骨头局限性坍塌程度大于等于2mm。
Ⅲa期:股骨头坏死中期,影像学表现股骨头广泛性坍塌程度小于2mm。
Ⅲb期:股骨头坏死中期,影像学表现股骨头广泛性坍塌程度大于等于2mm。
Ⅳ期:股骨头坏死晚期,影像学表现关节破坏和骨性强直。
股骨头坏死的分期有助于指导临床治疗和预后评估。
在早期(Ⅰ-Ⅱ期),保守治疗和手术治疗的成功率较高,预后较好;在晚期(Ⅲ-Ⅳ期),骨关节保留手术效果不佳,常常需要进行人工髋关节置换术。
股骨头坏死
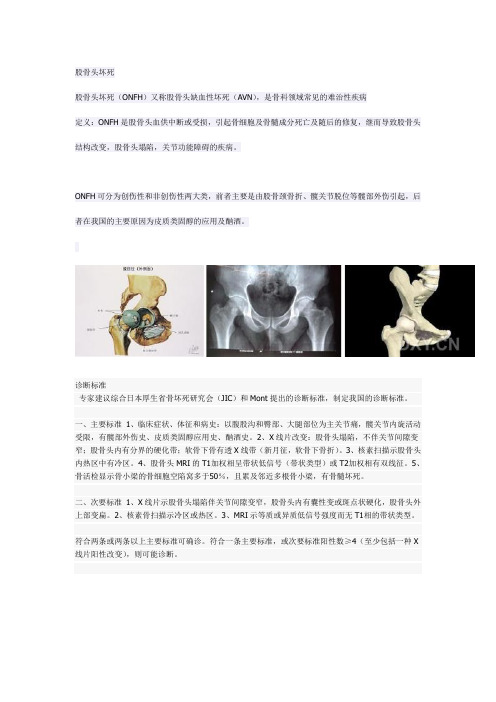
股骨头坏死股骨头坏死(ONFH)又称股骨头缺血性坏死(AVN),是骨科领域常见的难治性疾病定义:ONFH是股骨头血供中断或受损,引起骨细胞及骨髓成分死亡及随后的修复,继而导致股骨头结构改变,股骨头塌陷,关节功能障碍的疾病。
ONFH可分为创伤性和非创伤性两大类,前者主要是由股骨颈骨折、髋关节脱位等髋部外伤引起,后者在我国的主要原因为皮质类固醇的应用及酗酒。
诊断标准专家建议综合日本厚生省骨坏死研究会(JIC)和Mont提出的诊断标准,制定我国的诊断标准。
一、主要标准1、临床症状、体征和病史:以腹股沟和臀部、大腿部位为主关节痛,髋关节内旋活动受限,有髋部外伤史、皮质类固醇应用史、酗酒史。
2、X线片改变:股骨头塌陷,不伴关节间隙变窄;股骨头内有分界的硬化带;软骨下骨有透X线带(新月征,软骨下骨折)。
3、核素扫描示股骨头内热区中有冷区。
4、股骨头MRI的T1加权相呈带状低信号(带状类型)或T2加权相有双线征。
5、骨活检显示骨小梁的骨细胞空陷窝多于50%,且累及邻近多根骨小梁,有骨髓坏死。
二、次要标准1、X线片示股骨头塌陷伴关节间隙变窄,股骨头内有囊性变或斑点状硬化,股骨头外上部变扁。
2、核素骨扫描示冷区或热区。
3、MRI示等质或异质低信号强度而无T1相的带状类型。
符合两条或两条以上主要标准可确诊。
符合一条主要标准,或次要标准阳性数≥4(至少包括一种X 线片阳性改变),则可能诊断。
各诊断方法要点可通过询问病史、临床查体、X线摄片、磁共振成像(MRI)、核素扫描、计算机体层成像(CT)等方法对股骨头坏死进行诊断。
一、临床诊断应仔细询问病史,包括髋部外伤、应用皮质类固醇、饮酒或贫血史等。
对临床症状要明确疼痛部位、性质、与负重的关系等。
查体应包括髋关节旋转活动情况。
股骨头坏死早期临床症状并不典型,内旋髋关节引疼痛是最常见的症状。
股骨头塌陷后,可出现髋关节活动范围受限。
体征:局部深压痛,内收肌止点压痛,部分病人轴叩痛可呈阳性。
股骨头坏死如何鉴别诊断

股骨头坏死属于病理演变的过程,经常会因为股骨头长期负重而导致坏死骨小梁,结构出现明显的损伤,如果不能够及时的进行修复与治疗,很容易引起股骨头整体的结构变形,甚至引发关节炎以及功能障碍等问题,必须要加强对股骨头进行早期的诊断与治疗,只有提高鉴别的效果,才能够保证患者能够及时的得到救治。
4.股骨头坏死的预后处理
在股骨头坏死以及髋关节进行预后处理时是应该判断是否引起功能性障碍,并且判断病理的结果,如果能够消除股骨头坏死病变,并且停止进展,则可以进行逆转,通常情况下股骨头没有塌陷变形或者变形轻微的情况,能够保证病变得到快速修复,而且股骨头坏死还可以治愈,保持整个髋关节的功能,如果长久反复的疼痛或者负重行走时,则必须要利用人工髋关节进行置换。根据股骨头坏死的病因能够明确,要想及时有效的预防股骨头坏死疾病,最主要的就是避免过度饮酒,同时要尽可能的避免糖皮质激素的使用,在股骨头颈骨折内固定手术时,必须要进行解剖复位。
1.股骨头坏死产生的主要病因
股骨头坏死产生的原因有两方面,第一方面是因为在股骨颈部位,骨折之后没有得到充足的愈合,导致股骨头的负重骨小梁自身的承受能力受到影响。如果患者长时间负重行走,很容易导致骨折愈合处坏死。而另一种则是因为骨组织自身发生病变,例如通过长期酗酒,或者是使用糖皮质,很容易导致骨坏死,而且也无法促进骨组织的再生修复能力,少年儿童也会在成长发育的过程中引发股骨头坏死,又被称之为扁平髋。股骨头坏死尽管是属于一种组织病变,但是在早期能够及时的进行治疗,而且还能够进行治愈,如果没有及时有效的进行治疗,还可以通过利用人工髋关节置换的方式来治疗股骨头坏死的问题,依然可以帮助患者恢复步行能力,患者在患有股骨头坏死的疾病时使内心不能够感到恐慌,必须要积极配合治疗,只有这样才能够确保患者早日康复。
10种类似股骨头坏死的髋关节疾病的鉴别诊断

图3 男,35岁,髋臼股骨撞击症,左股骨头颈交界处滑膜疝凹。(a)T2WI抑脂像示圆形高 信号;(b)CT扫描示左髋头颈交界区囊形变。
2.骨岛。为松质骨内的致密骨,MRI各序列均呈低信号,X线片及CT扫描显示为高密度影, 容易鉴别。
3.圆韧带中心化(fovea centralis)。髋关节矢状位MRI扫描常显示股骨头关节面的较大缺 损区,呈圆形,此为圆韧带附着区,部分中心化的圆韧带附着,类似股骨头坏死塌陷,但在冠状 位及轴位的MRI却无此改变,容易鉴别。
者,经7年随访,至今仍未发现一例过度诊断,也未发现一例漏诊,证明此图像对ONFH诊断的特 殊价值。MRI显示股骨头信号非同质改变,只要无带状低信号,就不应诊断为股骨头坏死。
3.CT扫描对Ⅰ期ONFH的诊断作用有限,MRI出现阳性改变到CT扫描清楚显示病灶的间隔 多数患者为6月~1年。CT可清楚显示Ⅱ期ONFH病灶,典型的改变为硬化带包绕坏死灶,部分 ONFH的坏死灶内显示斑点状或片状骨化(图2)。Ⅲ期ONFH的CT扫描可显示股骨头病灶皮质 骨断裂(冠状位、矢状位、或轴位重建)。因此,CT扫描对清楚显示病灶范围、部位、修复情况 及鉴别Ⅱ、Ⅲ期有重要作用。
三、 类似股骨头坏死MRI图像改变的髋部疾病。 髋关节有多种疾病的临床及MRI图像与ONFH类似,结合临床及其它影像检查,可作出鉴 别。 1.暂时性骨质疏松症(idiopathic transient osteoporosis of the hip,ITOH)。此病多 见于中青年,男、女均可发病,多见单髋受累。典型的临床特点为无明显诱因的突发性髋关节疼 痛和跛行,关节活动轻度受限。MRI的T1WI为弥散低信号,T2WI为高信号,范围累及整个股骨 头、颈,甚至扩展至大转子(图4)。与ONFH不同的是ITOH无低信号带和双线征。X线片显示转 子部骨量减少,因此鉴别不难。ITOH为自限性疾病,经非手术治疗4月~1年可完全恢复,包括 MRI图像。
早期股骨头坏死CT与MRI诊断分析

早期股骨头坏死CT与MRI诊断分析摘要:目的:探索分析CT以及MRI应用于早期股骨头坏死的临床诊断价值。
方法:选择我院收治的早期股骨头坏死患者作为研究对象,分别先后进行CT以及MRI诊断,将两种诊断方法的早期诊断价值以及典型征象显示率进行对比。
结果:MRI对早期(Ⅰ-Ⅱ期)ONFH的检测率为90.63%,显著高于CT的62.50%(P<0.05);MRI对各期ONFH的总检出率为95.16%,显著高于CT的75.81%(P<0.05)。
在早期(Ⅰ-Ⅱ期)ONFH典型征象检测率中,MRI的线样征、骨髓水肿以及骨小梁结构模糊检出率均显著高于CT(P<0.05),二者对局部囊变的检出率比较差异不具有统计学意义(P>0.05)。
结论:针对早期股骨头坏死进行诊断,MRI的价值显著优于CT,具有更高的典型征象显示率,具有极大的推广应用价值。
关键词:早期股骨头坏死;CT;MRI诊断价值近年来,股骨头坏死(ONFH)具有较高的发病率,严重影响患者健康和正常生活。
该病也被称为股骨头缺血性坏死,属于一类骨科顽固性疾病,难以治疗。
ONFH的主要致病原因是股骨头血供中断以及受损所引起的骨细胞以及骨髓成分死亡,从而导致股骨头所产生的结构性改变、塌陷以及关节功能障碍等。
目前,该病的具体发病原因尚不明确,可能与患者的外伤、过量使用激素以及酗酒等有关[1]。
针对该病,现代医学提倡早期治疗,而早期诊断是早期治疗的基础和前提。
我院开展专项研究,探索了CT以及MRI应用于早期股骨头坏死的临床价值,具体情况如下。
1资料与方法1.1一般资料本研究时间范围为2013年6月-2014年6月,研究对象为此期间我院收治的ONFH患者,共计152例(248髋)。
其中,男88例,女64例,患者年龄范围为33-65岁,平均(50.2±4.5)岁;其中一侧ONFH共有56例,双侧ONFH共有96例。
所有患者均经临床确诊为ONFH,均表现为关节活动受限以及不同程度的髓部疼痛,有跤行现象。
股骨头缺血坏死、骨梗死、剥脱性骨软骨炎的影像诊断与鉴别诊断

剥脱性骨软骨炎
Ø X线:常见发病部位为股骨内外侧髁、距骨上关节面、肱骨
小头、髌骨后方关节面等。表现为关节软骨下骨局灶性碎裂, 或伴软骨钙化特征性表现为自关节面剥脱的小骨块,密度较 高,边缘锐利,周围环绕透亮线,其下为容纳骨片的骨床,有明 显的硬化环形成。完全剥脱并移位者表现为关节面下透亮缺 损区,周边明显硬化,关节腔内可见游离体。早期有的仅为 关节软骨局灶剥脱而又无钙化,X线平片不能显示。
骨梗死
Ø MRI:可较早发现病变。骨梗死病灶大小不一,呈典型地
图样表现,在T2WI上病灶外缘呈高信号,蜿蜒如地图上某区 域的边界,向内可有或没有不完整的低信号边,再向内可 以是不均匀高信号,也可以是低信号。也有的边缘呈三层 结构,即高-低-高信号,边缘粗细不均,形态各异,颇似 地图,具有特征性。T1WI上都有低信号边缘,与T2WI的高 信号边相-致。再向内为不规则略高信号或低信号。骨外 形不变,周围软组织一般不肿胀。
股骨头缺血坏死
Ø 高密度硬化周围和边缘部出现条带状或类圆形低密度区。
Ø 另一例
股骨头缺血坏死
股骨头缺血坏死
Ø 同一患者经多种方式重建
股骨头缺血坏死
Ø MRI:大多表现为股骨头前上部边缘的异常条带影,T1WI上为
低信号、T2WI亦为低信号或内高外低两条并行信号带,与CT 上的硬化带或并行的透光及硬化带相对应,此即为“双线 征”( double line sign) ,为较特异的诊断征象。“双线 征中,外侧低信号带为增生硬化骨质所致,内侧高信号带为肉 芽纤维组织修复的结果。条带影所包绕的股骨头前上部可呈 三种信号特点:①正常骨髓信号;②长T1、长T2,组织信号;③ 长T1,短T2,组织信号。早期病变除周边低信号环外呈正常骨 髓信号,晚期病变则呈低信号,提示骨髓脂肪被纤维增生组 织或骨质增生硬化替代。
股骨头缺血性坏死的影像学表现与临床分析

【 何志兵 . 2 J 影像技术对早期股骨头缺血性坏死的诊断 [. J 医学影像 】 杂志 ,0 6 1()3 O O . 2 0 ,05:0 一3 2 [ 林 祺. 3 ] 成人股骨头缺 血坏死磁共振诊断 [. J 中国中西医结合影像 ]
情 同 时 , 果发 病 时 间断 , 如 临床 症 状 典 型 , x线 和 C 但 T检
31 发病机制探讨 :关于股骨头缺血j坏死 的发病机制 , . 生 目前 尚有 争议 , 主要观点如下 【,】 12 31 患 者 由 于 外 伤 , 致 股 骨 头 脱 位 或 半 脱 位 , 而 造 .1 . 导 从 成韧带及其 内动脉的损伤, 使股骨头部位产生供血障碍 , 造
中国 中医药 咨讯
・
21 0 0年 1 0月下 第 2 卷 第 3 期 O
1 2 _O Oco e 2 0 Vo. No3 tb r 01
1 0・ 9
Ju n l f iaTrdto a hn s diieI fr t n o ra n a i n l ie eMe cn nomai o Ch i C o
成股 骨头 坏 死 。
31 由于 激 素 的滥 用 ,骨 髓 脂 肪 细 胞 体 积 数 量 不 断 增 .2 .
查 均 为 阴性 , 应 采 用 MR 的检 查 , 除 早 期 的股 骨 头 缺 也 I 排 血性 坏 死 , 防止 误 诊 和 漏 诊 。
参 考 文 献
股骨头坏死的诊断与1期治疗方法

股骨头坏死的诊断与 1期治疗方法股骨头坏死是一种慢性骨关节疾病,在日常生活中极为常见,给生活带来了很多不便,股骨头坏死可由风湿病、血液病、潜水病、烧伤等疾患引起,先破坏邻近关节面组织的血液供应,进而造成坏死。
预防股骨头坏死要从日常生活中做起,防患于未然。
股骨头坏死1期是非常早期的,这个时候能查出来,其实这个患者还是很幸运的。
因为1期是在临床上,很难找到证据的,可能就是通过一些特殊检查,包括核磁,包括同位素扫描,这个时候才发现了股骨头坏死是1期的。
下面讲讲股骨头坏死1期治疗方法。
一、股骨头坏死的早期症状1)疼痛:疼痛可为间歇性或持续性,行走活动后2)关节僵硬与活动受限患髋关节屈伸不利、下蹲困难、不能久站、行走鸭子步。
早期症状为外展、外旋活动受限明显。
3)跛行:为进行性短缩性跛行,由于髋痛及股骨头塌陷,或晚期出现髋关节半脱位所致。
早期往往出现间歇性跛行,儿童患者则更为明显。
二、股骨头坏死的诊断1)临床特点:股骨头坏死一般起病隐匿,早期常无明显临床症状。
疼痛是最常见的临床表现。
多表现为腹股沟区疼痛,放射至大腿前面或内侧面。
这种疼痛可以是突然发生并很剧烈,但多为不严重的髋关节疼痛,逐渐加重。
对于髋关节疼痛的病人应仔细询问病史。
包括激素使用史,饮酒史、外伤史。
还应考虑一些少见的股骨头坏死原因,如减压病、血红蛋白病等。
若病人主诉髋部疼痛,询问病史存在易患因素,体检发现髋关节活动受限,应高度怀疑本病的存在并进行相应的检查。
早期诊断股骨头坏死的检查主要是影像学检查,包括X线片、CT、MRI、骨扫描、血管造影等。
2)X线片检查:X线片并不是早期诊断股骨头坏死的有效手段,但经济简便,是检查股骨头坏死的重要手段,在观察病情进展以及治疗方法选择上具有不可替代的作用。
为提高诊断率应同时拍正位和蛙式位片,也可以采用下肢牵引拍摄X线片,使软骨下骨分离区形成负压,“新月征”更清晰。
股骨头坏死典型的X线表现是“新月征”,这是股骨头塌陷的表现,此时患者病情的发展通常已不可避免。
股骨头病变的影像诊断

男37岁,1年前扭伤,左髋不敢 活动半个月,检查:左臀肿块 直径7 cm。不波动。
左髋关节骨质破坏,髋臼顶有 一死骨块(箭头)
手术:关节囊内干酪坏死及肉 芽组织,髋臼深,取出一死骨, 股骨头关节面破坏。
病理:结核性肉芽组织及干酪 物。
女,25岁。脊柱后突畸形4年多, 伴右髋关节酸痛1年,
股骨头前上部周围长T1长T2信号带、长 T1短T2信号带,或T2WI内外并行的高低 信号带,即“线样征”
成人股骨头无菌坏死
T1WI:股骨头内“V”字形低信号条 带及上下方斑片状略长T1信号区。
脂肪抑制FSE T2WI:股骨头内 “V”字形长T1低信号带呈明显高 信号,其上下方斑片状高信号, 远侧斑片状高信号,延伸至股骨 上段髓腔
股骨头滑膜疝
(herniation pit of femoral head)
股骨头滑膜疝
系关节滑膜侵蚀股骨头前部皮质后, 滑膜或滑液疝入松质骨内形成。多无明 显临床症状,偶有轻微的髋部不适。
股骨头滑漠疝
左股骨头基底部前方皮质下类圆形 低密度区,伴高密度硬化边。
股骨头滑漠疝
T1WI 及T2WI:左股骨头基底部前方皮质下类圆 形长T1、长T2信号区。
股骨头骨骺缺血坏死的病因
特发性 外伤 化脓性关节炎 放疗 血红蛋白病变
股骨头骨骺缺血坏死的病理改变
骨骺缺血 骨骺骨质坏死吸收 骨骺受力压缩骨折 股头扁平畸形 早发关节退变
股骨头骨骺缺血坏死临床表现
好发3-14岁男孩 多单侧受累 髋部疼痛、乏力、跛行 晚期肌肉萎缩
股骨头骨骺缺血坏死平片表现
早期股骨头内斑片状、条带状硬化区, 少数夹杂囊状透光区。
中期股骨头碎裂、塌陷,关节间隙正常 晚期股骨头塌陷加重,承重区关节间隙
骨科股骨头坏死诊疗指南

股骨头坏死(osteonecrosis of the femoral head,ONFH),系股骨头血供中断或受损,引起骨细胞及骨髓成分死亡及随后的修复,继而导致股骨头结构改变,股骨头塌陷,引起患者关节疼痛,关节功能障碍的疾病,是骨科领域常见的难治性疾病。
【病因】
ONFH可分为创伤性和非创伤性两大类,前者主要是由股骨颈骨折和髋关节脱位等髋部外伤引起,后者在我国的主要病因为皮质类固醇的应用、酗酒、减压病、镰状细胞贫血和特发性等。
3.CT扫描改变 硬化带包绕坏死骨、修复骨,或软骨下骨ቤተ መጻሕፍቲ ባይዱ裂:
4.核素骨扫描初期呈灌注缺损(冷区);坏死修复期示热区中有冷区即“面包圈样”改变。
5.骨活检显示骨小梁的骨细胞空陷窝多于50%,且累及邻近多根骨小梁,骨髓坏死。
【诊断】
根据上述髋关节疼痛、活动受限以及髋关节X线、MR新月征、股骨头外形改变等,一般不难诊断。
【鉴别诊断】
对具有类似临床症状、X线改变或MRI改变的患者,应作出鉴别。
1.中、晚期髋关节骨关节炎 当关节间隙变窄,出现软骨下囊性变时可能会混淆,但其CT表现为硬化并有囊性变,Mill改变以低信号为主,可据此鉴别。
2.髋臼发育不良继发骨关节炎 股骨头包裹不全,关节间隙变窄、消失,骨硬化、囊变,髋臼对应区出现类似改变,容易鉴别。
(1)股骨头髓芯减压术 目前可分为细针钻孔减压术和粗通道髓芯减压术。其区别主要在于减压通道的直径不同,多细针钻孔减压术的孔道直径为3mm,3.5mm或4mm;粗通道髓芯减压术的孔道直径为6mm以上。专家建议采用细针(直径约3mm左右),在透视引导下多处钻孔。可配合植入材料。
(2)不带血运骨移植术 应用较多的有经股骨转子减压植骨术、经股骨头颈灯泡状减压植骨术等。植骨方法包括压紧植骨、支撑植骨等。应用的植骨材料包括自体皮松质骨、异体骨、骨替代材料。
股骨头缺血性坏死

MRI:早期软骨内显示条状或不规则低信号带,软骨局部变薄,表面 不光整;继而外缘出现骨质增生,关节面软骨下出现骨硬化带;进一 步发展出现软骨下假囊肿,关节腔游离体,关节腔狭窄,甚或半脱位。
左侧股骨头稍变扁,股 骨颈缩短,股骨头关节 面欠光滑,软骨面塌陷, 左侧股骨头、左侧髋臼 关节面下见多发囊状异 常信号, T1WI呈低信号, T2WI及T2WI压脂上呈 不均匀高信号。 左侧髋关节间隙变窄, 关节腔内轻度积液。
Ⅳ期:关节面塌陷变扁、关节间隙变窄、髋臼出现坏死变化、 囊性变、囊肿和骨刺。
Ⅳ A期:塌陷股骨头范围小于15%~30%。 Ⅳ A期:塌陷股骨头范围15%~30%。 Ⅳ A期:塌陷股骨头范围大于30%。
Ⅲ A:新月征小于15%关节面长度,或塌陷<2 mm。 Ⅲ B:新月征占关节面,或塌陷2~4 lilm。 Ⅲ C:新月征大于30%的关节面长度,或塌陷4 mm以上。
0期:活检结果符合坏死,其余检查正常。 I期:骨扫描和(或)MRI阳性。 Ⅱ期:股骨头斑片状密度不均、硬化与囊肿形成,平片与CT 没有塌陷表现,磁共振与骨扫描阳性,髋臼无变化 Ⅲ期:正侧位照片上出现新月征。
Ⅱ A:MRI检查,病变范围小于股骨头15%。 Ⅱ B:MRI检查,病变范围占股骨头15%~30%。 Ⅱ c:MRI检查,病变范围大于股骨头30%。 I A:MRI检查,病变范围小于股骨头15%。 I B:MRI检查,病变范围占股骨头15%~30%。 I C:MRI检查,病变范围大于股骨头30%。
左股骨头及左侧髋臼关节面下见不规则形斑片状、线状异 常信号,T1WI呈环状及带状低信号,T2WI呈高低混杂信 号,T2WI压脂上呈不均匀高信号。
①退行性骨关节病
又称髋关节骨性关节炎,是以髋关节软骨退变和其边缘骨质增生为特征的非炎症 性疾病,可继发于其它疾病。 病理:髋关节软骨的退行性变,尤以承重部为著。关节软骨逐渐消失,骨端部硬 化、骨赘形成,骨质疏松,关节面囊性变,晚期关节内游离体,关节间隙狭窄。 临床表现:多在50岁后,女性多于男性,起病隐匿,缓慢渐进性发展,关节痛 疼,承重时酸胀加重,休息后缓解。
股骨头坏死
髋臼下部,耻骨与坐骨支形成一个近椭圆形的孔, 称闭孔(obturator foramen) 。上部闭孔切记处有一 小缺口,闭孔神经和血管由此通过。
股骨上端
股骨头(femoral head)呈球形,其上完全为关节软 骨覆盖。顶部稍后下有一小窝,称为股骨头凹 (fovea of femoral head),为股骨头韧带附着处, 股骨头可由此获得少量血液供应。
临床表现
(一)病史: 有髋部外伤史或长期使用激素史或长期嗜酒史
(二)症状: 疼痛:是最早出现的症状,多数患者以此就诊 跛行:与疼痛同时出现,早期为痛性跛行,晚期单侧呈摇 摆跛行,双侧呈“鸭步” 功能障碍:早期髋关节活动正常或轻度外展、内旋受限, 后期髋关节活动受限明显,以外展、内旋为主。严重者关 节功(avascular necrosis of the femoral head)是指由于多种原因导致股骨头的血液循环障 碍,引起骨细胞、骨髓造血细胞及脂肪细胞坏死, 继而导致股骨头结构改变,部分发生股骨头塌陷 及关节功能障碍的疾病。
其发病率现在呈明显上升趋势,已成为骨科常见 疾病之一。对于本病治疗不易获得良好的疗效, 特别是股骨头塌陷变形后,常引起髋关节严重致 残
由于坏死面积的大小不同,Ⅱ-A、Ⅱ-B、Ⅱ-C 期的 疗效依次递减。
Ⅲ-C 期及以上者行人工髋关节置换术
髓芯减压术:通过减压,降低骨内高压解除 骨内静脉郁滞,改善血液循环,以促进修复
股骨转子间区截骨术:适用于Ⅱ、Ⅲ期患 者,坏死范围较小或不超过股骨头总面积 2/3者。
作用:通过截骨将使未发生坏死的坚硬部位
治疗
非手术治疗(早期病例或无症状者):
目标:重建修复股骨头血运,促进修复,延缓进展
早期股骨头缺血坏死的影像学诊断分析

1O l 0r , a 分别行皮髓期 、 实质期 、 排泄期扫描。G .T磁共振扫描仪 , 用体 E15 采 线圈和呼吸门控 , 主要扫描序 列为小 角度快速 激发序列 T WI 1 轴位 、 速 自 快
旋 回波序列 T WI 2 轴位及 真稳态 进动快 速成像冠位 T WI 2 脂肪抑 制 2 。T WI 序列 , 1 同反相位及 T WI T wI I 平扫加动态增 强扫描 。对 比剂 G d—D P T A注 射速率 2~ m/ , 3 ls 量约 1 5—3 m , 0 l行皮髓期 、 排泄期 T WI 描。对照 I I 扫 l例 R C手术所见 、 C 病理结果 , 回顾分析 C 、 T MR征象特点。 2 结 果 . R Cl C 1 例均呈不典型征象 。主要表现四种影像 特征 : ①囊性 R C 3 , C :例 C MR均显示病灶呈囊状 , T、 似肾囊肿 , 但可见分隔 、 壁结节或壁薄厚不规则 , 增强后上述结构 l例明显强化 , 中度 强化 。② 少血供 R C和延迟 强化 1例 C R C: , C 6例 平扫时 C T表现为低 、 、 等 高或混杂密度病灶 , 边界 可清晰 , 也可模 糊 , 1 呈低 、 MR T WI 等或少许高信号 ,2 呈低 、 T WI 等信 号或混杂信 号 , 为 4例 单纯低信号 。癌灶增强后为 c T三期 、 MR两 期 3例无强 化, 3例轻 度强化 , 癌灶明显低 于肾皮质 , 与术 中所见及病理显 示癌灶血管 不丰富相一致 , 中 其 3例轻度强化病例在 排泄期 消退 较常见典 型 R C迟缓 , C 与常见 的“ 快升 快 降” 明显差异 ; 有 ③多发 RC 1例 , 个癌灶 明显 强化 , C: 一 与皮髓期 肾皮质 相 当, 实质期、 排泄期 迅速 减退, 另一 个较大 癌灶轻 微强 化。④ 肾癌 合并卵 巢 癌 1例 , 肾脏肿 瘤巨大 , 中心囊性坏死 , 周边 明显强化 。 3 讨 论 . 20 0 4年世界卫生组织将 肾细胞癌 分为 l O个亚 型… 。肾透明细胞 的快 升快降 、 假包膜等征象常作为肾癌典型征象 , 定性 容易。临床工作 中不 同亚 型肾细胞癌常呈不同的影像特征 , 同一亚型也 可以表现 为不 同影像 特征 , 此 时鉴别诊断 困难 , 容易误诊 、 漏诊 , 应引起高度警惕和重视。 3 I 少血供 R C的 C MR表 现 : . C T、 少血供 R C主要为嫌 色细胞癌 ( C 约 占R C %) C 5 和乳 头状 细胞癌 ( 占 R C 0 ~1 ) 两者血供 、 约 C 1% 5, 恶性度均较常 见肾透明细胞癌低 , 嫌色细胞 癌血供 较差 , 但不 易发生 出血、 坏死 、 囊变 , 质 地多较 均匀 , 乳头状 细胞癌血供更差 , 易出现 出血 、 较 坏死、 囊变。部分分化 程度较好且直径 ≤3 m的。 明细胞癌和 混合细 胞癌也 呈少血供表 现 J e 肾透 。 RC C C细胞分化和肿瘤微血管密 度相关 , 瘤细胞分 化不 同, 血管密 度存 肿 微 在差异 J 。其它亚型罕见 。 少血供 R C平扫时在 C C T上可表 现为低 、 高及混杂密度肿块 , 等、 密度多 不均匀 , 边界清或不清 , MR上 T WI 为低 、 高及混杂信 号, 2 可低 、 1 可 等、 T WI 等或混杂信号 , 大部为低信号。增强后的 C 、 T MR各期强 化多不 明显 , T值 C 般低 于 8 H 增强后 呈进 行性延 迟强化 , 髓期 呈轻度 、 0 U, 皮 中度强 化, 实质 期 持续强化 , 各期一般低于 肾皮质 , 本组 6例 显示 这一增强特点 。也 有部分 病 例仅有轻微强化或无强化 。本组 3例 , 包括 1例多发 性 RC C多个癌灶 , 在 c T皮髓期 、 实质期 、 排泄期 , M 在 R皮髓期 、 排泄期 均未见强化 。本组病例 同 时显示 在 C 检查 中有些少血供 R C平扫和增强三期密度始终接近液体 , T C 形 似囊肿 , 在手术、 病理结果上 实为实性 癌灶 , 癌灶实 际组织 成分与癌 灶密度 的高低 并不保持完全一致关 系。
MRI\CT\DR对股骨头缺血性坏死的检查和诊断

MRI\CT\DR对股骨头缺血性坏死的检查和诊断目的:探讨股骨头缺血性坏死(ANFH)MRI、CT、DR诊断价值。
方法:回顾性分析本院2005年6月~2009年6月收治的43例股骨头缺血性坏死的患者临床资料,该组患者均经MRI、CT、DR检查,对三种诊断方法诊断的准确率进行评价。
结果:该组患者经诊断均存在股骨头缺血性坏死70髋,MRI、CT、DR三种诊断方式对ANFH分期Ⅰ~Ⅳ期诊断的准确率分别为97.1%(68/70)、84.3%(59/70)、74.4%(52/70),三种诊断方法的准确率差异有统计学意义,P <0.05。
结论:DR难以显示ANFH的早期表现,MRI是早期诊断ANFH最准确、最敏感的检查方法,CT能较好的反应骨质的细微结构改变及钙化。
标签:股骨头缺血性坏死;数字化成像技术;磁共振股骨头缺血性坏死(avascular necrosis of femoral head,ANFH)是临床上常见的疾病,其中多数足由于大量应用激素、酒精中毒、外伤、脂肪栓子等引起[1]。
随着我国老龄化步伐的加快,老年人的骨不愈合及股骨头缺血坏死的发病率也逐渐增加,约25%可恢复功能。
ANFH早期诊断对于患者的治疗和维持关节功能有重要的作用。
目前关于ANFH的诊断主要依赖于影像学检查,为寻找更好的诊断ANFH的影像学方法,现对本院2005年6月~2009年6月收治的43例股骨头缺血性坏死的患者经MRI、CT、DR诊断的情况报道如下:1 资料与方法1.1 一般资料该组患者43例,均为本院收治的股骨头缺血性坏死(ANFH)患者,所有患者均经手术证实,其中,男性18例,女性25例,年龄60~86岁,平均66岁,病程3个月~15年,临床表现:髋关节活动后肿胀、疼痛、跛行,甚至不能行走。
发病原因:激素引起27例,外伤性6例,酒精性3例,其他不明原因7例。
病变部位:单侧患病12例,双侧29例,共70髋病变。
1.2 诊断方法本组患者均经MRI(核磁共振)、CT(计算机断层扫描)、DR(数字化成像技术)检查,MRI检查设备使用西门子公司的1.5T MR Scanner高场强超导磁共振成像仪,行双髂常规横轴位T1WI、T2WI、冠状位T2WI及脂肪抑制。
股骨头坏死影像表现特点及鉴别诊断

股骨头坏死影像表现特点及鉴别诊断目的探讨CT与MRI诊断股骨头坏死的影像表现特点,为临床鉴别诊断和治疗方案的确定提供依据。
方法回顾性分析我院2012年10月~2014年05月收治的股骨头坏死的168例患者的CT和MRI扫描资料,统计分析其阳性率、确诊率以及临床分期。
结果在阳性率检测方面及临床分期方面,行CT扫描与MRI扫描的结果之间不存在显著性差异(P﹥0.05);检测结果与手术确诊相比,MRI扫描的确诊率高于CT,且两者之间的差异具有统计学意义(P﹤0.05)。
结论对于股骨头坏死影像学检测,MRI较CT而言,具有较高的确诊率,在进行鉴别诊断的时候,应该综合各类影像学资料的信息以提高确诊率。
标签:股骨头坏死;影像表现;诊断股骨头坏死是一种常见的髋关节疾病,经常性引起关节疼痛,关节活动不便以及负重行走功能障碍等。
CT与MRI作为目前临床诊断股骨头坏死病症的常用影像学手段,能够很好的检测股骨头坏死的病变情况。
现回顾性分析我院2012年10月~2014年05月收治的股骨头坏死的168例患者的CT和MRI扫描资料,总结并分析股骨头坏死的影像表现特点,为临床鉴别诊断和治疗方案的确定提供依据。
现将研究及结果报告如下。
1资料与方法1.1一般资料选取2012年10月~2014年05月我院经检查和询诊均疑似为股骨头坏死的168例患者的CT和MRI扫描资料。
其中男性120例,女性48例;年龄14~72岁,平均年龄(36.8±12.5)岁。
病患临床表现主要有髋关节、大腿近侧间接或持续疼痛,创伤性关节炎,或有痛性和短缩性跛行,病程4个月~8年,平均病程(4.8±0.6)年;病因包括明显外伤史64例,长期服用激素45例,糖尿病史28例,长期酗酒20例,其他11例。
1.2方法对168例患者均行CT和MRI扫描。
图像出来后,由至少两名影像学医师和骨科医师分别针对该片做出相应的诊断,对存在的疑问进行讨论,根据股骨头坏死的影像表现对股骨头坏死的形态等进行总结、归纳。
早期股骨头缺血坏死的影像表现特点与鉴别

早期股骨头缺血坏死的影像表现特点与鉴别摘要:目的评估X线、磁共振成像MRI以及CT在早期股骨头缺血坏死(INFH)中的影像学特征及诊断价值。
方法对62例患者分别采用X线平片、MRI以及CT检查,观察其影像学表现及诊断符合率。
结果针对早期INFH患者,X线、MRI和CT阳性率分别为19%、85.48%和95.12%;诊断符合率分别为53%、87.10%和79.03%。
结论在早期INFH诊断中,三种检测方式的诊断阳性率由高到低分别为MRI、CT和X线平片;MRI具有较强的敏感性,临床可予积极推广。
关键词:股骨头缺血坏死;CT;磁共振成像MRI股骨头缺血坏死(简称INFH),属于临床常见的疑难病。
本病病因尚未统一,通常包含外伤性、非外伤性两种,其对INFH的诱发机制大体相似,即股骨头缺血后,导致患者的骨髓、骨细胞彻底坏死[1]。
针对INFH,及早诊断与治疗有助于改善预后。
我院通过对62例患者采用X线、CT以及MRI检测,其影像学表现及诊断结果报告如下。
1 资料与方法1.1 资料抽取2013年2月-2014年3月,我院术后或者病理确诊的62例早期INFH患者。
男性患者为32例,女性患者30例,年龄均为18-78岁,中位(44±31)岁。
临床表现:患者髋部伴有压痛、胀痛或者反射痛,托马斯征、4字试验结果均呈阳性,患者关节受限,伴有轻度肌肉萎缩,跛行症状者共21例。
发病机理:28例患者伴有外伤史,17例患者大量使用激素,15例患者伴酗酒史,2例患者未见明显病史者。
所有病例,均于发病后14d内接受X线、CT以及磁共振成像MRI检查。
1.2 方法CT扫描机:Picker,Twin,对患者股骨头进行横断面扫描,间隔约5mm,扫描层为5mm 厚,窗为1550-2000Hu宽,窗位为250-300Hu;磁共振成像MRI:Toshiba O part,机型:0.35T,髋关节体位以及体线圈,对SE序列进行常规性扫描,以摄取横轴位和冠状位两个截面T1WI、T2WI图像,前者为(TR/TE=550/15ms),后者(TR/TE=4000/120ms)。
成人股骨头坏死临床诊疗指南

成人股骨头坏死临床诊疗指南股骨头坏死曾被称为股骨头缺血性坏死和股骨头无菌性坏死,是骨科常见的难治性疾病。
对任何年龄段、任何病理分期的患者,规范的诊疗方案都非常重要。
一、概述(一)定义:股骨头坏死是股骨头静脉淤滞、动脉血供受损或中断使骨细胞及骨髓成分部分死亡及发生随后的修复,继而引起骨组织坏死,导致股骨头结构改变及塌陷,引起髓关节疼痛及功能障碍的疾病。
(二)流行病学:我国股骨头坏死的患病率为平原农民IL76/万,城市居民9.57/万,工人7.92/万,山区农民6.29/万,沿海渔民5.531万。
(三)病因及高危人群:股骨头坏死可分为创伤性和非创伤性两大类。
创伤性股骨头坏死的主要致病因素包括股骨头颈骨折、虢臼骨折、能关节脱位、髓部严重扭伤或挫伤(无骨折,有关节内血肿);非创伤性股骨头坏死在我国的主要病因为皮质类固醇类药物应用、长期饮酒过量、减压病、血红蛋白病(镰状细胞贫血、镰状细胞血红蛋白C病、地中海贫血、镰状细胞特质等)、自身免疫病和特发性等。
吸烟、肥胖等增加了发生股骨头坏死的风险,被认为与股骨头坏死相关。
二、诊断标准参照成人股骨头坏死专家共识及国际股骨头坏死诊断标准制定。
(一)临床特点:多以髓部、臀部或腹股沟区的疼痛为主,偶尔伴有膝关节疼痛,靛关节内旋活动受限。
常有髓部外伤史、皮质类固醇类药物应用史、酗酒史及潜水员等职业史。
(二)MRI影像:MR检查对股骨头坏死具有较高的敏感性。
表现为Tlwl 局限性软骨下线样低信号或T2WI“双线征”。
(三)X线影像:正位和蛙式位是诊断股骨头坏死的X线基本体位,通常表现为硬化、囊变及“新月征”等。
(四)CT扫描征象:通常出现骨硬化带包绕坏死骨、修复骨,或表现为软骨下骨断裂。
(五)放射性核素检查:股骨头急性期骨扫描可见冷区;坏死修复期表现为热区中有冷区,即“面包圈样”改变。
单光子发射计算机断层显像(SPECT)或许可能提高放射性核素检查对股骨头坏死诊断的灵敏度。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
股骨头坏死影像表现特点及鉴别诊断
摘要:目的探讨CT与MRI诊断股骨头坏死的影像表现特点,为临床鉴别诊断和治疗方案的确定提供依据。
方法回顾性分析我院2012年10月~2014年05月收治的股骨头坏死的168例患者的CT和MRI扫描资料,统计分析其阳性率、确诊率以及临床分期。
结果在阳性率检测方面及临床分期方面,行CT扫描与MRI扫描的结果之间不存在显著性差异(P?0.05);检测结果与手术确诊相比,MRI扫描的确诊率高于CT,且两者之间的差异具有统计学意义(P?0.05)。
结论对于股骨头坏死影像学检测,MRI较CT而言,具有较高的确诊率,在进行鉴别诊断的时候,应该综合各类影像学资料的信息以提高确诊率。
关键词:股骨头坏死;影像表现;诊断
股骨头坏死是一种常见的髋关节疾病,经常性引起关节疼痛,关节活动不便以及负重行走功能障碍等。
CT与MRI 作为目前临床诊断股骨头坏死病症的常用影像学手段,能够很好的检测股骨头坏死的病变情况。
现回顾性分析我院2012年10月~2014年05月收治的股骨头坏死的168例患者的CT和MRI扫描资料,总结并分析股骨头坏死的影像表现特点,为临床鉴别诊断和治疗方案的确定提供依据。
现将研究
及结果报告如下。
1资料与方法
1.1一般资料选取2012年10月~2014年05月我院经检查和询诊均疑似为股骨头坏死的168例患者的CT和MRI 扫描资料。
其中男性120例,女性48例;年龄14~72岁,平均年龄(36.8±1
2.5)岁。
病患临床表现主要有髋关节、大腿近侧间接或持续疼痛,创伤性关节炎,或有痛性和短缩性跛行,病程4个月~8年,平均病程(4.8±0.6)年;病因包括明显外伤史64例,长期服用激素45例,糖尿病史28例,长期酗酒20例,其他11例。
1.2方法对168例患者均行CT和MRI扫描。
图像出来后,由至少两名影像学医师和骨科医师分别针对该片做出相应的诊断,对存在的疑问进行讨论,根据股骨头坏死的影像表现对股骨头坏死的形态等进行总结、归纳。
同时对检出为阳性的患者进行确诊和治疗。
1.3数据的处理通过运用统计学SPSS 17.0 软件,对得到的数据采用t检验表示计量资料,采用?字2进行计数资料检验,当P值小于0.05时认为差异具有统计学意义。
2结果
168例患者行CT与MRI扫描,两者的结果在检测阳性率方面不存在显著性统计学差异(P?0.05);而经MRI检测鉴别为阳性的患者后经手术病例确诊为股骨头坏死的确诊
率与CT组比较明显偏高,且两者之间的差异具有统计学意义(P?0.05),见表1;针对168例患者的CT及MRI影像进行分期,两者对阳性检出者的分期统计不存在显著性差异(P?0.05),见表2。
3讨论
股骨头坏死的病发主要集中在30~50岁的壮年人群,并且病情顽固,有近80%患者的病情会随着时间加重,给个人,家庭以及社会都带来了严重的危害。
股骨头坏死MRI
表现:Ⅰ期股骨头上缘有不均匀或均匀片状或局限性T1W1呈低信号,T2W1呈略高或高信号,并行于外侧低信号,为典型的"双线征",文献认为此征为股骨头缺血性坏死的MRI 早期特征性改变[6],股骨头不变形;Ⅱ期,股骨头内广泛低、高、等混杂信号,特征为"类园形影",为股骨头关节面下囊变的表现。
Ⅲ期,表现片状低信号伴股骨头变形塌陷。
而股骨头坏死的救治依赖于准确的分期鉴别,现今CT和MRI已然成为确定病变条件,提高确诊率,制定治疗方案等的重要指标,因此利用影像学检测手段对股骨头坏死进行影像表现特点的归纳总结,以指导临床的确诊、治疗与护理,有利于临床上提高股骨头坏死的诊断效率和治疗。
对于股骨头坏死患者,平片为常规诊断手段,对关节面小囊状变、新月征有重要价值;CT不仅能发现X线不能发现早期病变,而且对X线已发现的病变能更客观地反映病变
的确切范围和程度;MRI能够准确显示ANFH的范围、程度、信号特征及关节腔积液等,使早期ANFH的诊断成为现实,并进行有效的临床干预,可阻止或延缓疾病的发展。
参考文献:
[1]张德洲,易雪冰,钟鉴,等.不同病因致股骨头缺血性坏死的影像对比[J].中国组织工程研究,2013,(48):
8455-8460.
[2]张德洲,易雪冰,钟鉴,等.不同病因间股骨头缺血性坏死MRI表现的比较研究[J].中国中西医结合影像学杂志,2011,09(4):331-333.
[3]马在松,史振满.早期股骨头坏死的诊断及鉴别诊断[J].中国矫形外科杂志,2001,8(5):503-505.
[4]随义,姜西良,王勇,等.CT检查在早期股骨头缺血坏死分期诊断中的价值[J].宁夏医科大学学报,2013,35(3):321-322.
[5]郭佳,刘金有,姚传顺,等.股骨头缺血性坏死的MRI 诊断与鉴别诊断[J].中华关节外科杂志(电子版),2014,(5):664-668.编辑/申磊。
