2021版who中枢神经系统胶质瘤分类标准
世界卫生组织(2021版)胶质母细胞瘤的标准

世界卫生组织(2021版)胶质母细胞瘤的标准胶质母细胞瘤,即胶质细胞的肿瘤,是一种常见的中枢神经系统恶性肿瘤。
它通常发生在儿童和成年人的脑组织中。
由于胶质母细胞瘤具有异质性,因此需要明确的诊断和治疗标准。
为了提供更好的医疗服务和指导,世界卫生组织于2021年发布了关于胶质母细胞瘤的新标准。
一、定义和分类胶质母细胞瘤是指起源于原始神经胶质细胞,具有原始形态特征,且表达胶质母细胞特异标志物的肿瘤。
根据胶质母细胞瘤的分子遗传学和组织学特征,世界卫生组织将其分为四个主要亚型:室管膜型胶质母细胞瘤、原浆质型胶质母细胞瘤、带状体胶质母细胞瘤和残留型胶质母细胞瘤。
室管膜型胶质母细胞瘤是最常见的一种亚型,发生在年轻患者中。
原浆质型胶质母细胞瘤多发生在成年人,其组织形态和遗传学特征与室管膜型不同。
带状体胶质母细胞瘤是一种罕见亚型,发生在特定年龄段的儿童,主要位于带状体区域。
残留型胶质母细胞瘤是指术后残留的肿瘤,通常是混合型的。
二、临床表现和诊断胶质母细胞瘤的临床表现主要取决于肿瘤的位置和大小。
常见症状包括头痛、呕吐、视力问题、肢体无力、智力退化等。
对于儿童,尚存在生长发育延迟和体重下降的现象。
确诊胶质母细胞瘤需要综合运用影像学检查、组织学检查和分子遗传学分析。
影像学检查主要包括磁共振成像(MRI)和CT扫描,可用于评估肿瘤的位置、大小和浸润程度。
组织学检查通过活检或手术切除获得肿瘤标本,通过显微镜观察和染色方法来分析其组织结构和特征。
分子遗传学分析主要通过基因检测和分子标志物来识别和区分不同亚型的胶质母细胞瘤。
三、治疗和预后胶质母细胞瘤的治疗方法主要包括手术切除、放射治疗和化学治疗。
手术切除是主要的治疗方式,旨在尽可能完全切除肿瘤组织。
然而,由于肿瘤位置复杂或大小较大,完全切除并不总是可行的。
放射治疗通过使用高能射线来杀死癌细胞,可以用于术后辅助治疗或对无法手术切除的肿瘤进行控制。
化学治疗则是使用药物来抑制和杀死癌细胞,常与手术和放疗联合使用。
中枢神经系统肿瘤的WHO分类及影像学诊断(三)
Age and sex distribution of medulloblastoma, based on 651 cases.
• 临床及神经影像
– 患者常出现共济失调、步态紊乱。由于脑脊液循 环受阻,出现高颅压症状,包括嗜睡、头痛和晨 起呕吐 – 在CT 和MRI 上,髓母细胞瘤为高密度信号影,增 强后均匀强化。约l/3 患者发生脑脊液播散,影 像学上表现为软脑膜或脑室壁上出现点状高密度 /信号影
• 特点
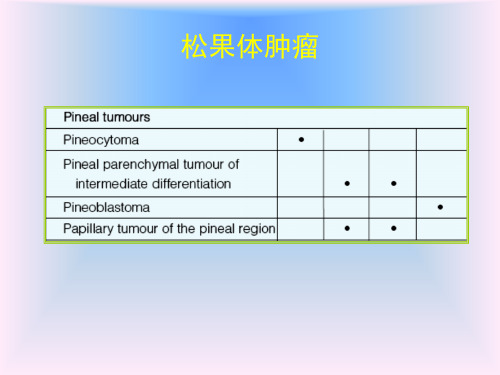
– 相当于WHOⅣ级。是颅内罕见肿瘤,占松果体肿瘤的 45%
Age and sex distribution of pineoblastoma based on 93 cases.
• 神经影像
• 肿瘤在CT 上呈大的分叶状,边界不清,密度均匀, 增强后可强化,少见钙化。MRI TlW上呈低信号或 等信号,可有不均匀增强
• 定义
– 发生于大脑或幕上的胚胎性肿瘤,由未分化的或分化 差的神经上皮细胞构成。这些细胞具有向神经元、星 形细胞、室管膜细胞、肌肉或黑色素细胞方向分化的 能力
• 特点
– 相当于WHO ห้องสมุดไป่ตู้级。位于幕上大脑和鞍上。松果体区的 PNET 为松果体母细胞瘤。发病年龄4 周~20 岁,平均 年龄5.5 岁,男女之比为2:1
On T1-weighted MRI, pineoblastoma shows homogeneous contrast enhancement.
A Large, haemorrhagic pineoblastoma.B Highly cellular pineoblastoma showing undifferentiated small cell histology.
Medulloblastoma of the cerebellar vermis compressing the brain stem.
脑胶质瘤诊疗指南(2022年版)

脑胶质瘤诊疗指南(2022年版)一、概述脑胶质瘤是指起源于脑神经胶质细胞的肿瘤,是最常见的原发性颅内肿瘤,2021年版WHO中枢神经系统肿瘤分类将脑胶质瘤分为1~4级,1、2级为低级别脑胶质瘤,3、4级为高级别脑胶质瘤1。
本指南主要涉及星形细胞、少突胶质细胞和室管膜细胞来源的成人高、低级别脑胶质瘤的诊治2,3。
我国脑胶质瘤年发病率为5~8/10万,5年病死率在全身肿瘤中仅次于胰腺癌和肺癌。
脑胶质瘤发病机制尚不明了,目前确定的两个危险因素是:暴露于高剂量电离辐射和与罕见综合征相关的高外显率基因遗传突变。
此外,亚硝酸盐食品、病毒或细菌感染等致癌因素也可能参与脑胶质瘤的发生。
脑胶质瘤临床表现主要包括颅内压增高、神经功能及认知功能障碍和癫痫发作三大类。
目前,临床诊断主要依靠CT及MRI等影像学诊断,弥散加权成像(diffusion weighted imaging,DWI)、弥散张量成像(diffusion tensor imaging,DTI)、灌注加权成像(perfusion weighted imaging,PWI)、磁共振波谱成像(magnetic resonance spectroscopy,MRS)、功能磁共振成像(functional magnetic resonance imaging,fMRI)、正电子发射体层成像(positron emission tomography,PET)等对脑胶质瘤的鉴别诊断及治疗效果评价有重要意义。
脑胶质瘤确诊需要通过肿瘤切除手术或活检手术获取标本,进行组织病理和分子病理整合诊断,确定病理分级和分子亚型。
分子标志物对脑胶质瘤的个体化治疗及临床预后判断具有重要意义。
脑胶质瘤治疗以手术切除为主,结合放疗、化疗等综合治疗方法。
手术可以缓解临床症状,延长生存期,并获得足够肿瘤标本用以明确病理学诊断和进行分子遗传学检测。
手术治疗原则是最大范围安全切除肿瘤,而常规神经导航、功能神经导航、术中神经电生理监测和术中MRI实时影像等新技术有助于实现最大范围安全切除肿瘤。
胶质瘤的分类标准

胶质瘤的分类标准Gliomas are a type of brain tumor that originate from brain cells called glial cells. These tumors can be categorized based on their histological characteristics, which include the presence of certain cell types, growth patterns, and genetic alterations. The classification system commonly used for gliomas is the World Health Organization (WHO) grading system. This system assigns a grade to each tumor based on its aggressiveness and likelihood of growing rapidly. Gliomas are classified into four grades, with Grade I being the least aggressive and Grade IV being the most aggressive.胶质瘤是一种起源于脑细胞称为胶质细胞的脑肿瘤。
这些肿瘤可以根据其组织学特征进行分类,包括特定细胞类型的存在、生长模式和遗传变异。
常用于胶质瘤分类的系统是世界卫生组织(WHO)分级系统。
该系统根据肿瘤的侵略性和快速生长的可能性为每个肿瘤分配一个等级。
胶质瘤被分为四个级别,其中第一级是最不侵略的,第四级是最具侵略性的。
Grade I gliomas, also known as pilocytic astrocytomas, are slow-growing tumors that are typically benign. These tumors are commonly found in children and young adults and have a lowchance of spreading to surrounding tissue. Grade I gliomas are often successfully treated with surgery alone and have a good prognosis. They are characterized by their distinct appearance under the microscope, with long, hair-like projections and cystic spaces.第一级别的胶质瘤,也被称为乙状胶质细胞瘤,是一种生长缓慢的肿瘤,通常是良性的。
2021版中枢神经系统肿瘤WHO分类的概述(六)

2021版中枢神经系统肿瘤WHO分类的概述(六)编者按:第五版中枢神经系统肿瘤WHO分类即将于今年正式出版。
相比于上一版分类,新版分类中一些肿瘤名称及分型发生了较多变化,体现了分子诊断学在中枢神经系统肿瘤分类中的作用。
为了让读者能够及时了解新版分类中的主要变化,91360智慧病理网特推出2021版中枢神经系统肿瘤WHO分类概述的系列文章。
2021版中枢神经系统肿瘤WHO分类的概述(六)3髓母细胞瘤WHO CNS5对髓母细胞瘤建立了4种主要分子组别:WNT-活化型,SHH活化型,3组和4组。
2016分类中包括了WNT和SHH髓母细胞瘤,SHH肿瘤根据TP53状态进行划分(TP53突变和TP53野生型肿瘤具有明显不同的临床病理特征)。
非WNT/非SHH髓母细胞瘤包含了第3组和第4组肿瘤,这些组在WHO CNS5中有代表(表1)。
然而,通过大规模甲基化和转录组分析,在4种主要分子组以下的更细水平上出现了新的亚组:4个SHH亚组和8个非WNT/非SHH髓母细胞瘤亚组。
与髓母细胞瘤的4个主要分子组一样,有些亚组与提供临床价值的临床病理和遗传学特征密切相关,具有诊断、预后或预测价值。
2016 WHO分类中髓母细胞瘤的组织学分类包含了4种形态类型:经典,促纤维增生性/结节性,髓母细胞瘤具有广泛的结节(MBEN)和大细胞/间变性。
这些现已合成一节,作为一个包容肿瘤类型的形态学结构而描述它们,髓母细胞瘤,组织学上定义型。
分子定义的髓母细胞瘤证实与形态学结构密切相关,如所有真正的促纤维增生/结节性髓母细胞瘤和MBENs与SHH分子组一致,大多数为SHH-1和SHH-2亚组。
几乎所有WNT肿瘤具有经典的形态学,大多数为大细胞/间变性肿瘤或者属于SHH-3亚组,或者为Grp3/4亚组2。
4胚胎性肿瘤其他胚胎性肿瘤(如除了髓母细胞瘤外)是AR/RT、具有多层菊形团的胚胎性肿瘤(ETMR)、CNS神经母细胞瘤,FOXR2活化型和具有BCOR内串联重复的CNS肿瘤(ITD,图5)。
2021年WHO中枢神经系统肿瘤分类概述_申楠茜

2021年WHO中枢神经系统肿瘤分类概述_申楠茜亚型:具有未知生物潜能的非典型神经纤维瘤(.ANGCNS5),这种相关肿瘤具有令人担忧的恶性转转移瘤NUBPNF111,化特征但仍不足以将其明确诊断为恶性外周神经鞘这一章节将转移瘤分为更倾向于侵犯脑或脊髓组瘤().织的肿瘤及更倾向于侵犯脑膜或脊膜的肿瘤.鉴于一MPNST淋巴瘤及组织细胞性肿瘤些全身性肿瘤治疗方案的进展,关注点被更多的集中9只纳入了中出现相对较多或在了具有诊疗意义的免疫组化及分子标志物上.WHOCNS5CNS具有特殊组织学特征或分子特征的的淋巴瘤或组织细遗传肿瘤综合征12胞性肿瘤实体.该类疾病的完整谱系另有相应的造血虽然遗传肿瘤综合征并不是官方分WHOCNS5及淋巴系统肿瘤分类来记录.类的一部分,但是第五版蓝皮书包括了以神经系CNS.,鞍区肿瘤统肿瘤为特征的肿瘤综合征此节内容经拓展进一10在过去的版本里,造釉细胞型颅咽管瘤及乳头型步包括了蓝皮书中未纳入的种疾病.8颅咽管瘤被认为是颅咽管瘤的亚型(或变种),但鉴于结论它们迥异的流行病学、影像学、组织病理学、遗传学特,,征及甲基化状态现在它们被分成了截然不同的肿瘤所有的分类都并非完美无缺它们只是反映了某类型.另一方面,垂体细胞瘤、颗粒细胞瘤、梭形细胞一阶段、某一领域中部分专家们的见解.所以,同以往嗜酸细胞瘤被划在了同一章节,虽然它们可能只是同的版本一样,是我们对中枢神经系统肿WHOCNS5,,一种肿瘤的不同形态但是流行病学及临床转归的不瘤不断理解的产物是这一仍在进行的过程的阶段性同让它们仍然被分开归类.成果.尽可能的谨慎并渐进地将新的知WHOCNS5对于垂体腺瘤,沿用了第四版的分识引入分类系统,包括纳入新识别的肿瘤实体、淘汰概WHOCNS5类,按照细胞谱系对其进行划分.此外念过时的肿瘤类型以及调整分类结构.希望新版本的WHOCNS5“纳入了内分泌组提出的垂体神经内分泌肿瘤改动可以为从事病理及神经系统肿瘤方面的工作者提WHO()”这一新术语,此概念将在第五版内供具有实际意义的指导,并造福中枢神经系统肿瘤患PitNETWHO分泌肿瘤分类中被进一步讨论.最后,垂体母细胞瘤者.(::)收稿日期修回日期(),2021G07G042021G07G08图这种罕见的婴儿期胚胎性肿瘤也被纳入8WHO。
中枢神经系统肿瘤的WHO分类及影像学诊断(二)

肿瘤伴出血
肿瘤边缘及内部微钙化
M/39,头痛头晕,性格改变
2. 间变型少突胶质细胞瘤 (anaplastic 0ligodendroglioma) • 定义
– 具有灶性或弥漫恶性病变特征的少突胶质细胞瘤,预 后差
• 特点
– 相当于WHOⅢ级。患者年龄大于WHOⅡ级少突胶质细 胞瘤。间变型少突胶质细胞瘤男性比例较高,男女之 比为1.5:l
Age and sex distribution of ependymoma, based on 298 cases. Data from Schiffer et al. {2024}.
A Ependymoma in a child, filling the entire lumen of the fourth ventricle. Note the displacement of the medulla, (B) the relatively clear demarcation from the cerebellar parenchyma and (C) the involvement of the ependymal lining in the neoplastic process.
• 神经影像
– 由于存在坏死、囊变、内出血及钙化,间变型少 突胶质细胞瘤影像学表现多样
– CT和MRI 增强常呈斑片状或均匀强化,环状强化
少见,提示预后不良
3. 少突星形细胞瘤(0ligoastrocytoma)
• 定义
– 由明显两种不同类型的肿瘤细胞构成的肿瘤,细胞形 态类似少突胶质细胞瘤和弥漫型星形细胞瘤WHOⅡ级
• 神经影像
– CT 扫描上表现为大脑皮质或皮质下白质内低密度 或等密度影,边界清楚,常伴有钙化,但不作为诊 断依据 – MRI 上,肿瘤T1W 为低信号,T2W 为高信号,界 限清晰,瘤周脑组织水肿不明显。由于瘤内出血和 (或)囊变,部分肿瘤信号不均
2021who胶质瘤的分级

2021who胶质瘤的分级
胶质瘤在神经外科较为常见,世界卫生组织将其分为四个级别,其中I级和II级,偏良性,属于低度恶性、低级别的胶质瘤。
而III级和IV 级,属于偏恶性、高级别的肿瘤,具体如下:
1、I级:如毛细胞性的胶质瘤,可对其进行手术的完整切除,可以达到痊愈的目的,一般不影响患者的寿命,可以长期生存;
2、II级:如星形细胞瘤、少突胶质细胞瘤等,进行手术的完整切除,通常患者可以获得10年左右的生存期,部分患者还可以长期生存,达到治愈的目的;
3、III级:属于高度恶性的胶质瘤,如间变性星形细胞瘤等,对其进行手术切除,包括术后的放疗、化疗,患者一般能达到3-5年的平均生存时间;
4、IV级:属于级别最高、最恶性的胶质瘤,一般是多形性胶质细胞瘤,患者进行手术,包括术后的放疗、化疗、生物治疗、免疫治疗、中草药治疗等一系列综合性的治疗手段,一般也就能达到15个月左右的中位生存期。
胶质瘤的类型不同、级别不同,预后差别较大,患者一旦发现胶质瘤,应尽快到医院就诊。
2021年WHO中枢神经系统肿瘤分类概述

2021年WHO中枢神经系统肿瘤分类概述2021年WHO中枢神经系统肿瘤分类概述引言:中枢神经系统肿瘤是指发生在大脑、脑干及脊髓等中枢神经系统中的肿瘤。
它们的发生机制非常复杂,与遗传、环境等因素密切相关。
根据最新的2021年世界卫生组织(WHO)的分类标准,我们将对中枢神经系统肿瘤的分类及其相关特征进行概述。
一、胶质瘤:胶质瘤是发生在脑组织中的最常见的肿瘤类型。
根据细胞来源和病理特征的不同,胶质瘤被分为多种类型,包括星形细胞病变、原发星形胶质瘤、间变星形胶质瘤以及弥漫性星形胶质瘤。
胶质瘤可以根据其不同的遗传改变进一步细分为亚型,如IDH基因突变、1p/19q编码区突变和TP53基因突变等。
二、脑膜瘤:脑膜瘤是起源于脑膜的肿瘤,通常是良性的。
根据病理分型,脑膜瘤可分为脊膜腺瘤、富细胞腺瘤、纤维脂肪瘤、透明细胞腺瘤等。
然而,由于其可侵犯周围组织和压迫大脑,脑膜瘤也可能对患者造成危害。
三、胚胎性肿瘤:胚胎性肿瘤是指起源于幼稚组织的肿瘤。
这类肿瘤通常发生在年幼的患者身上。
最常见的胚胎性肿瘤有毛细胞瘤、颅咽管瘤和神经胚粒瘤等。
这些肿瘤的治疗方式常常需要结合手术切除和放射治疗。
四、胶质胚胎混合瘤:胶质胚胎混合瘤是指同时包含神经胚粒瘤和胶质瘤成分的肿瘤。
此类肿瘤也多见于年幼患者,需要综合治疗方案。
五、神经元肿瘤:神经元肿瘤是指起源于神经元的肿瘤,包括脑神经鞘瘤、神经母细胞瘤和神经节细胞瘤等。
这些肿瘤通常具有侵袭性,对患者生命带来极大威胁。
六、胶质脑病:胶质脑病是由于遗传因素引起的一类严重的中枢神经系统疾病。
患者常常出现智力障碍和神经功能异常,包括脑组织发育异常和脑白质病变。
七、其他类型肿瘤:中枢神经系统中还存在其他罕见的类型肿瘤,如脉络丛乳头状瘤、边缘部脑室瘤和松果体肿瘤等。
这些肿瘤的确切发病机制和治疗方法需要进一步研究。
结论:2021年WHO中枢神经系统肿瘤的分类汇总了近年来的研究成果和新的遗传学发现。
这将为医生提供更准确的诊断和治疗方案,有助于改善患者的预后。
2021年WHO中枢系统肿瘤分类(第五版)变化分析解读(二)

2021年WHO中枢系统肿瘤分类(第五版)变化分析解读(二)分析第五版中枢神经系统肿瘤WHO分类即将于今年正式出版。
为了让大家能够及时了解新版分类中的主要变化,许加军老师特推出2021版中枢神经系统肿瘤WHO分类解述的系列文章,今天就让许加军老师来带领大家一起分析了解一下此版本中总体变化的第二部分。
总体变化(二)CNS肿瘤命名法CNS肿瘤命名被尽可能简化,仅有具有临床价值的部位、年龄或基因改变被使用(如脑室外中枢神经细胞瘤vs中枢神经细胞瘤)。
重要的是,对于具有高度特征性特征的肿瘤(如第三脑室脊索样胶质瘤),这些都包含在肿瘤定义和描述中,即使它们不是肿瘤名称的一部分。
此外,有时反映形态特征的肿瘤名称并非在该类型的所有病例中都很突出;如有些黏液乳头状室管膜瘤仅有少量黏液,而有些可能没有明显的乳头。
这样的名称代表特征性而不是普遍性表现。
有些术语也可反应历史的关联性,它们已经根深于常规使用中,如髓母细胞在发育研究中并没有被确定,但术语髓母细胞瘤已经在肿瘤术语中根深蒂固,改变这个名称对临床治疗和科学研究造成极大的破坏。
最后,随着肿瘤类型内分级的改变(见下文),象“间变性”修饰性术语通常不包括,因此,“间变性星形细胞瘤”和“间变性少突胶质细胞瘤”等熟悉的名称将不出现在这个分类中。
CNS肿瘤分类的基因和蛋白质命名法WHO肿瘤分类第五版对基因符号和基因名称使用HUGO基因命名委员会(HGNC)系统(/),对序列变异采用人类基因组变异协会(HGVS)的建议(/),以及2020年国际人类细胞遗传学命名系统的染色体改变报告指南。
基因符号以斜体显示,但蛋白质和基因组(如IDH 基因家族)不以斜体显示。
CNS肿瘤分级WHO CNS5中CNS肿瘤分级存在2个具体方面的变化:使用阿拉伯数字(而不是罗马数字)和肿瘤在类型内分级(而不是跨不同的肿瘤类型)。
由于CNS肿瘤分级仍然不同于其他肿瘤分级系统,当应用分级时WHO CNS5采用了“CNS WHO分级”这个术语。
【综述】2021年WHO中枢神经系统肿瘤分类:写给神经影像科医师的综述(下)

【综述】2021年WHO中枢神经系统肿瘤分类:写给神经影像科医师的综述(下)《Neuroradiology》杂志2022 年7月22日在线发表英国伦敦Great Ormond Street Hospital for Children NHS Foundation Trust 的Cillian McNamara , Kshitij Mankad , Stefanie Thust, 等撰写的综述《2021年WHO中枢神经系统肿瘤分类:写给神经影像科医师的综述。
2021 WHO classification of tumours of the central nervous system: a review for the neuroradiologist》(doi: 10.1007/s00234-022-03008-6.)。
世界卫生组织(WHO)于2021年发布的第5版《中枢神经系统肿瘤分类》(WHO CNS5)以2016版为基础,纳入了中枢神经系统肿瘤分类分子和实用方法信息联盟(cIMPACT-NOW)的成果。
WHO CNS5通过引入新的肿瘤家族和类型,特别是在儿科人群中,对一些现有肿瘤的诊断标准进行修订,对脑肿瘤的分类进行了根本性改变。
神经影像学者是脑肿瘤诊断的中心,因此他们熟悉关键的更新是至关重要的。
本文旨在为神经影像科医生总结最相关的最新进展,并在可能的情况下讨论各种新肿瘤类型的已知影像表型,以提高表述和诊断的准确性。
特别重要的是,WHO CNS5更加强调按分子类型组织肿瘤,以反映生物学,并能有更好的治疗计划。
成人肿瘤的主要更新涉及胶质母细胞瘤的分子定义,弥漫性胶质瘤的重组,以及几种新的肿瘤类型的引入。
儿科分类的更新是千变万化的,从引入新的类型到为儿科型胶质瘤建立单独的肿瘤家族。
这篇综述总结了最重要的修订,并抓住了基本原理和影像学涵义的主要更新。
要点●WHO中枢神经系统肿瘤分类第5版更加强调分子数据,以实现全面的综合诊断。
第5版WHO中枢神经系统肿瘤分类胚胎性肿瘤解读

第5版WHO中枢神经系统肿瘤分类胚胎性肿瘤解读摘要2021年第5版WHO中枢神经系统肿瘤新分类,将中枢神经系统胚胎性肿瘤(CNS embryonal tumours,CET)分为髓母细胞瘤和其他CET两个亚类;做了髓母细胞瘤分子亚分型,WNT 活化型分为α和β亚型,SHH活化/TP53野生型和TP53突变型分为SHH-1~-4亚型,非WNT/非SHH活化型分为1~8亚型;将其他CET由原先8型整合为6型,并增加或确定了一些新肿瘤类型及原有肿瘤的新分子亚型。
本文对以上变更作简要解读。
正文2016年WHO中枢神经系统肿瘤分类,首次尝试按分子遗传学特征相似性原则对中枢神经系统肿瘤重新分类,但引入分子分型者仅为胶质瘤和胚胎性肿瘤,远不能满足临床对中枢神经系统肿瘤精准病理诊断的实际需要。
故2021年第5版WHO 中枢神经系统肿瘤新分类(简称第5版分类),纳入大量新分子遗传学和表观遗传学(DNA甲基化谱)诊断指标及更详细的临床和随访数据,据此制定了中枢神经系统肿瘤分类、亚分类、分型、亚分型及分级的新方案,新增了许多肿瘤类型和分子亚型,其中变动最大者仍是胶质瘤和胚胎性肿瘤。
第5版分类将中枢神经系统胚胎性肿瘤(CNS embryonal tumours,CET)分为髓母细胞瘤(medulloblastoma,MB)和其他CET两个亚类,本文将介绍第5版分类CET的主要变更。
一、第5版分类MB的主要变更(一)MB分型和分级及变化概况第5版分类的MB分子分型未变,但按DNA甲基化谱和转录组差异做了MB分子亚分型(表1);将MB定义为单一组织学分型,将原组织学分型(经典型、促纤维增生/结节型、广泛结节型、大细胞/间变性)降格为亚型,但各组织学亚型的形态学诊断标准及常对应的分子分型未变;不再单列“MB,NOS(无分子信息)”分型;仍将全部MB定为中枢神经系统WHO 4级,但级别改用阿拉伯数字表示。
表1 第5版WHO分类髓母细胞瘤(MB)的分子分型及分子亚型(二)MB各分子分型及亚型的特征与意义1.WNT活化型MB及亚型的特征:该型MB预后最好,均有WNT 通路活化,其活化原因之一CTNNB1基因突变为该型MB特有;该型MB被分为α和β两个分子亚型;WNT-α亚型见于儿童,均呈第6号染色体单体;WNT-β亚型见于年长儿童和年轻成人,常呈第6号染色体二倍体。
2021版who中枢神经系统胶质瘤分类标准

2021版WHO中枢神经系统胶质瘤分类标准近年来,关于中枢神经系统胶质瘤的分类标准一直是神经外科和肿瘤学领域的热点话题。
2021年,世界卫生组织(WHO)发布了新的中枢神经系统胶质瘤分类标准,引起了广泛的关注和讨论。
本文将深入探讨这一重要的主题,并就新的分类标准进行全面评估,以期为读者提供深刻的理解和价值观点。
1. 胶质瘤的定义和特点我们需要了解胶质瘤的基本定义和特点。
胶质瘤是一种常见的中枢神经系统肿瘤,起源于神经系统的胶质细胞,包括星形胶质细胞、少突胶质细胞和和胶质细胞前体细胞等。
它的临床表现多种多样,包括头痛、恶心、呕吐、癫痫等症状,给患者的生活质量和健康带来了极大的影响。
2. 旧版分类标准存在的问题在深入了解了胶质瘤的定义和特点之后,我们需要对旧版的分类标准存在的问题进行评估。
旧版的分类标准在诊断和治疗上存在一定的局限性,无法准确反映胶质瘤的病理学特征和生物学行为。
迫切需要更新和重新修订中枢神经系统胶质瘤的分类标准。
3. 2021版WHO中枢神经系统胶质瘤分类标准的变化今年,WHO发布了最新的中枢神经系统胶质瘤分类标准,对之前的标准进行了重大的修订和更新。
在新的分类标准中,将肿瘤的分子遗传学特征和临床病理学特征相结合,对胶质瘤进行更为详细和全面的分类,并提出了相应的治疗方案和预后评估。
4. 个人观点和理解根据我个人的观点和理解,2021版WHO中枢神经系统胶质瘤分类标准的更新是十分必要和重要的。
新的分类标准将有助于提高胶质瘤的诊断准确性和治疗效果,为医生和患者提供更为科学的诊疗依据。
这也将为相关学科的研究人员提供更多的研究方向和潜在的治疗靶点,推动中枢神经系统胶质瘤领域的进步和发展。
总结2021版WHO中枢神经系统胶质瘤分类标准的发布,标志着这一领域迈出了重要的一步。
通过本文的介绍和评估,相信读者对这一重要的主题有了更深入和全面的了解。
值得期待的是,随着这一分类标准的不断完善和更新,胶质瘤的诊断和治疗将迎来更加美好的未来。
2021WHOCNS肿瘤分类更新:脑瘤诊疗分儿童型、成人型髓母细胞瘤神经胶质瘤星形细胞瘤儿...

2021WHOCNS肿瘤分类更新:脑瘤诊疗分儿童型、成人型髓母细胞瘤神经胶质瘤星形细胞瘤儿...2021年6月29日,第五版世界卫生组织(WHO) 中枢神经系统(CNS) 肿瘤分类 (WHO CNS5) 最近发布,并刊发在欧洲神经肿瘤协会EANO旗下的著名神经肿瘤专刊 Neuro-Oncology 。
这是继在 2016 年WHO中枢神经系统肿瘤更新首次将分子数据与组织学结合起来对中枢神经系统肿瘤进行第二次分类更新。
WHO CNS5 的变化将肿瘤分为更多生物学和分子定义的病理类型,具有更好的疾病自然史特征,并引入了新的肿瘤类型和亚型,尤其是在儿童人群中。
最重要的是,这些更新的分类将使临床医生能够更好地了解特定 CNS 肿瘤患者的预后和最佳治疗,它还将有利于更多同质化的患者群体参与临床试验,促进对新疗法的评估。
脑肿瘤在WHO CNS5确立了中枢神经系统肿瘤命名和分级的不同方法;新定义了多种肿瘤类型和相关亚型,包括一些基于DNA甲基化分析等新技术的肿瘤类型;并强调了整合诊断和分层报告的重要性,尤其在儿童及成人群体中中枢神经系统诊疗的有了重大更新,这对后续的临床治疗指导原则有着关键的指导意义。
2021新版的脑胶质瘤分类如下:2016版脑胶质瘤WHO分类如下:1.成人肿瘤分类WHO CNS5 中最重要的变化主要体现在神经胶质瘤的分类,区分主要发生在成人中的神经胶质瘤和主要发生在儿童中的神经胶质瘤。
对于临床医生来说,胶质母细胞瘤分类的变化具有最大的实际意义。
以前,胶质母细胞瘤是根据微血管增殖和/或坏死的组织学发现来诊断的,包括 IDH 突变 (10%) 和 IDH 野生型 (90%) 肿瘤,它们具有非常不同的生物学和预后。
在WHO CNS5 中,胶质母细胞瘤将仅包含IDH 野生型肿瘤。
此外,成人中的IDH 野生型弥漫性星形细胞肿瘤没有胶质母细胞瘤的组织学特征,但具有 3 个遗传参数中的一个或多个(TERT 启动子突变、EGFR 基因扩增或整个 7 号染色体的联合获得和整个 10 号染色体的丢失 [+7 /?10]) 也将被归类为胶质母细胞瘤。
神经肿瘤分级标准2021

神经肿瘤分级标准2021全文共四篇示例,供读者参考第一篇示例:神经肿瘤是指发生在神经系统中的一种肿瘤,可以影响人的神经功能,严重影响患者的生活质量和健康。
神经肿瘤种类繁多,分级标准也十分重要,可以帮助医生更准确地评估肿瘤的严重程度,并制定合适的治疗方案。
在神经肿瘤的分级标准中,最常用的是WHO(世界卫生组织)分级标准。
根据WHO的分级标准,神经肿瘤分为四个级别:I级、II级、III级和IV级。
不同级别的肿瘤具有不同的生长速度和侵袭性,需要采取不同的治疗策略。
I级肿瘤通常是非侵袭性的、生长缓慢的肿瘤,可以完全切除并且不易复发。
常见的I级肿瘤包括脑膜瘤和听神经瘤等。
这类肿瘤一般预后较好,手术切除后患者通常能够完全康复。
II级肿瘤虽然不如I级肿瘤那样慢性生长,但也相对较为缓慢,通常可以通过手术切除或放疗控制病情。
常见的II级肿瘤包括髓母细胞瘤和少突胶质细胞瘤等。
II级肿瘤的预后较为可预测,部分患者可能会有复发的风险。
III级肿瘤通常是高度侵袭性的肿瘤,生长速度快且有较高的复发率。
常见的III级肿瘤包括髓母细胞瘤、恶性神经鞘瘤等。
治疗III级肿瘤需要综合考虑手术、放疗和化疗等多种方法,预后相对较差。
除了以上的四个级别外,还有一些特殊类型的神经肿瘤,如中枢神经系统脑胶质瘤、蛛网膜瘤等,其分级标准也有所不同,需要结合实际情况进行评估。
近年来,随着医学技术的不断进步,对于神经肿瘤的诊断和治疗也有了很大的进展。
精准医疗和个性化治疗成为了当下的热点,帮助患者更好地应对神经肿瘤,并提高治疗效果。
神经肿瘤的分级标准是帮助医生更好地评估病情、确定治疗方案和预测患者预后的重要工具。
通过不断地研究和实践,相信神经肿瘤的治疗水平会不断提高,为患者带来更多的希望和机会。
【2000字】第二篇示例:神经肿瘤是指生长在中枢神经系统或周围神经系统的肿瘤,由于其生长部位的复杂性和危险性,一旦患上神经肿瘤,给患者的身体和生活带来了极大的困扰。
神经肿瘤分级标准2021

神经肿瘤分级标准2021全文共四篇示例,供读者参考第一篇示例:神经肿瘤是一种常见的恶性肿瘤,其中一种分类方法是根据肿瘤的组织学特征和临床特征对其进行分级。
神经肿瘤的分级有助于医生确定肿瘤的恶性程度和预后,为患者提供更准确的治疗方案。
2021年,根据世界卫生组织(WHO)最新发布的《中枢神经系统肿瘤分类标准》,对神经肿瘤进行了全面的分类和分级,以便更好地指导临床医生进行诊断和治疗。
根据新的神经肿瘤分级标准,肿瘤分为四个等级:I级至IV级。
每个等级与其恶性程度和治疗难度有关。
以下是对每个等级的简要介绍:I级肿瘤:良性肿瘤,通常生长缓慢,局部侵袭性低,易于手术切除。
患者通常有很好的预后,预后较好。
II级肿瘤:低级恶性肿瘤,有些侵袭性,并可能会重新生长。
有一定的治愈可能,但复发的风险较高。
III级肿瘤:高级别肿瘤,侵袭性较强,通常需要较激烈的治疗,如手术、放射治疗和化疗等。
复发的风险更大,患者的预后较差。
神经肿瘤的分级标准为医生提供了指导方针,帮助他们确定最佳的治疗方案。
对于I和II级肿瘤,通常采用手术治疗为主,通过完全切除肿瘤来提高患者的生存率。
对于III和IV级肿瘤,常常需要联合放射治疗和化疗等综合治疗手段,以有效控制肿瘤的生长和扩散。
除了分级标准,神经肿瘤的诊断和治疗还需要结合肿瘤的组织学类型和分子生物学特征等综合考虑。
通过对肿瘤的详细病理学分析和分子生物学检测,可以更准确地确定肿瘤的类型和特点,为患者提供更个性化的治疗方案。
在治疗方面,神经肿瘤的治疗通常需要由多学科团队共同参与,包括神经外科医生、放射治疗医生、肿瘤学家、放射科医生和护士等。
他们将共同制定最佳的治疗计划,以确保患者获得最好的治疗效果。
神经肿瘤分级标准为医生提供了一个清晰的诊断和治疗指南,有助于提高患者的生存率和生活质量。
未来,随着科学技术的不断进步,神经肿瘤的治疗将越来越个性化和精准化,为患者带来更好的预后和生活质量。
神经肿瘤患者也需要积极配合医生的治疗方案,保持乐观的心态,与疾病抗争,共同赢得这场艰难的战斗。
【综述】WHO2021年中枢神经系统肿瘤分类:临床意义

【综述】WHO2021年中枢神经系统肿瘤分类:临床意义《Neuro-Oncology》杂志2021年6月29日在线发表美国Brigham and Woman's Hospital and Harvard Medical School 的 Patrick Y Wen 和the George Washington University的Roger J Packer撰写的综述《WHO 2021年中枢神经系统肿瘤分类:临床意义。
The 2021 WHO Classification of Tumors of the Central Nervous System: clinical implications 》(doi: 10.1093/neuonc/noab120.)。
世界卫生组织(WHO)第五版中枢神经系统肿瘤分类(WHO CNS5)最近发表了,并由Louis等人在本期《神经肿瘤学Neuro-Oncology》杂志上进行了总结。
这是基于2016年WHO中枢神经系统肿瘤的更新,该更新首次在对中枢神经系统肿瘤进行分类时纳入了分子数据和组织学数据,以及中枢神经系统肿瘤分类分子和实用方法信息联盟(the Consortium to Inform Molecular and Practical Approaches to CNS Tumor Taxonomy,cIMPACT-NOW)的后续工作。
世界卫生组织(WHO)第五版中枢神经系统肿瘤分类(WHO CNS5)的肿瘤组合转换为生物学和分子学定义的更明确的实体,具有更好的自然史特征,以及引入新的肿瘤类型和亚型,尤其是在儿科人群中。
最重要的是,这些更新的分类将使临床医生更好地了解特定CNS肿瘤患者的预后和最佳治疗。
其还将允许更多同质人群的患者被纳入临床试验,促进对新疗法的评估。
对成人的临床意义(Adult Connotations)WHO CNS5中一些最重要的变化涉及胶质瘤的分类,将主要发生在成人和主要发生在儿童的胶质瘤区分开来。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
2021版who中枢神经系统胶质瘤分类标准2021版WHO中枢神经系统胶质瘤分类标准
在医学领域,胶质瘤是指发生在中枢神经系统中的一种肿瘤。
胶质瘤由胶质细胞形成,胶质细胞是神经系统中的支持细胞,起到营养和保护神经元的作用。
因其对人体健康的重要影响,胶质瘤的分类和诊断一直都是研究的热点之一。
随着科技的进步和医学研究的深入,2021年版的WHO中枢神经系统胶质瘤分类标准被广泛引用。
这一新的分类标准对胶质瘤的分类和诊断提供了更加全面和深入的指导。
根据2021版WHO中枢神经系统胶质瘤分类标准,胶质瘤可分为四个主要类型:星形细胞瘤、少突胶质细胞瘤、间变性星形细胞瘤和胶质母细胞瘤。
1. 星形细胞瘤
星形细胞瘤是一种最常见的胶质瘤类型,占中枢神经系统胶质瘤的约50%。
它常见于年轻人,特征是细胞形状呈星状。
星形细胞瘤的良性和恶性程度取决于细胞的异常增殖和肿瘤与周围组织的侵袭性。
这一类型的胶质瘤通过分子生物学方法进行亚型分析和基因突变检测,以
更准确地确定其生物学特征。
2. 少突胶质细胞瘤
少突胶质细胞瘤是一种较为罕见的胶质瘤类型,常见于年轻人。
与星
形细胞瘤相比,少突胶质细胞瘤的肿瘤细胞形态更为不规则,胞质内
含有少量的胶质纤维。
这一类型的胶质瘤在组织学上表现为低度恶性,但在遗传分析中,某些基因突变能够与其预后相关。
3. 间变性星形细胞瘤
间变性星形细胞瘤是一种较为罕见的胶质瘤类型,通常在成年人中出现。
这种类型的胶质瘤细胞形态和组织环境的变异较大,导致预后和
治疗反应的不确定性。
病理学家通常需要结合分子生物学和遗传学方
法来判断这种类型的胶质瘤的特征。
4. 胶质母细胞瘤
胶质母细胞瘤是中枢神经系统中最常见和最恶性的胶质瘤类型。
它通
常在儿童和年轻人中出现。
胶质母细胞瘤的特征是快速生长和侵袭性。
这种类型的胶质瘤需要综合病理学、分子生物学和遗传学的方法来诊
断和评估预后。
2021年版WHO中枢神经系统胶质瘤分类标准是一个值得广泛应用的分类系统,它为胶质瘤分类和诊断提供了更加全面和深入的指导。
通
过精确地判断胶质瘤的类型和特征,医生可以更好地制定治疗方案并
预测预后。
这对于胶质瘤患者的治疗和康复至关重要。
在深入了解和研究2021版WHO中枢神经系统胶质瘤分类标准后,我认为这个分类标准对于胶质瘤领域的研究和临床实践有着巨大的意义。
它不仅为医生提供了更为精确和细致的诊断工具,还为科学家们进一步研究胶质瘤的病因、发病机制和治疗方法提供了方向。
胶质瘤是一种复杂多样的疾病,从其分类标准中我们可以看到,胶质瘤的类型不仅与细胞形态有关,还与遗传变异、基因突变等因素密切相关。
在进一步研究胶质瘤的加强对遗传学和分子生物学的研究是非常重要的。
我还希望强调胶质瘤的早期诊断和治疗的重要性。
早期发现胶质瘤,并及时进行手术切除或者综合治疗,可以显著提高治愈率和生存率。
公众应该加强对胶质瘤的认识,提高对胶质瘤的早期症状的警惕性,及时就医进行相应的检查和诊断。
总结而言,2021版WHO中枢神经系统胶质瘤分类标准的发布为我们进一步了解胶质瘤提供了重要指导。
通过对胶质瘤的分类和特征进行准确评估,我们可以更好地制定治疗方案和预测预后。
然而,对于胶质瘤这一复杂疾病的研究仍然面临着许多挑战,需要我们加强科学研究和跨学科合作,为患者提供更好的医疗服务。
