胸膜病变12.8
胸膜侵犯病理诊断方法_概述说明以及解释

胸膜侵犯病理诊断方法概述说明以及解释1. 引言1.1 概述在临床胸膜侵犯疾病的诊断过程中,病理诊断方法起着至关重要的作用。
胸膜侵犯是指肿瘤或其他疾病在胸膜上生长和扩散的现象,对这种情况进行准确诊断能够为患者提供精确的治疗方案,并具有积极的临床意义。
本文旨在全面概述胸膜侵犯相关的病理诊断方法,并解释其原理和应用场景。
1.2 文章结构本文分为五个主要部分,分别是引言、胸膜侵犯病理诊断方法的概述、胸膜侵犯病理诊断方法的具体说明、胸膜侵犯病理诊断方法的解释与解读以及结论。
通过这样的结构安排,我们将全面介绍胸膜侵犯相关的诊断方法,并对其进行详细解析。
1.3 目的本文旨在探讨不同类型胸膜侵犯所采用的多种路径学检测手段及其应用价值,解释各种标志物的含义与结果判断,并阐明胸膜组织学特征与癌细胞扩散之间的关系。
同时,我们也将探讨胸腔积液和活检结果之间的联系以及影响因素分析。
通过对这些内容进行清晰阐述,我们希望为医学专业人员提供一个全方位了解胸膜侵犯病理诊断方法的参考,并展望其未来研究方向。
请注意,在普通文本中无法表示多级标题时使用符号进行区分,请以嵌套关联的方式回答问题。
2. 胸膜侵犯病理诊断方法的概述2.1 胸膜侵犯病理诊断的定义和意义胸膜侵犯是指肺部或其他器官的恶性肿瘤通过扩散或转移而直接侵入胸膜,对患者的治疗和预后具有重要影响。
因此,准确诊断胸膜侵犯对于合理选择治疗方案和评估患者预后至关重要。
胸膜侵犯的早期诊断可以帮助医生及时采取措施进行治疗,从而提高患者生存率。
2.2 胸膜侵犯病理诊断方法的分类目前常用于胸膜侵犯的病理诊断方法可以分为以下几类:(1)组织学检查法:通过对活检或手术标本进行组织学检查,观察肿瘤细胞是否累及到胸膜组织中,判断是否存在胸膜侵犯。
(2)免疫组化检测法:利用特定抗体针对特定分子在肿块、组织切片或细胞中的表达进行检测,根据阳性率、染色强度等指标来评估肿瘤对胸膜的侵犯情况。
(3)分子生物学检测法:通过检测肿瘤相关的基因或蛋白质表达异常,如特定突变基因、抑癌基因等,在胸腔积液或活检样本中寻找可能存在的异常信号,以判断是否存在胸膜侵犯。
恶性胸膜间皮瘤TNM分期(AJCC第8版)

·侵犯胸内筋膜
·侵犯纵膈脂肪
·侵犯胸壁软组织的单个、可完整切除的病灶
·非透壁性心包浸润
T4
局部晚期不可切除的肿瘤。
肿瘤侵犯同侧胸膜表面的所有部位(胸膜顶,纵膈胸膜,膈胸膜,脏层胸膜),并具备至少一种以下特征:
远处转移(M)
M0
无远处转移
M1
有远处转移
恶性胸膜间皮瘤TNM分期:
分期标准
分期
T
N
M
ⅠA期
T1
N0
M0
ⅠB期
T2 or T3
N0
M0
Ⅱ期
T1
N1
M0
Ⅱ期
T2
N1
M0
ⅢA期
T3
N1
M0
ⅢB期
TБайду номын сангаас-3
N2
M0
ⅢB期
T4
任何N
M0
Ⅳ期
任何T
任何N
M1
·肿瘤的胸壁弥漫性浸润或多个病灶,有或无肋骨破坏
·直接经膈肌侵入腹腔
·直接侵犯对侧胸膜
·直接侵犯纵膈器官
·直接侵犯脊柱
·穿透心包的内表面,有或无心包积液,或侵犯心肌
区域淋巴结(N)
NX
区域淋巴结无法评估
N0
无区域淋巴结转移
N1
转移至同侧支气管、肺、肺门或纵膈淋巴结
N2
转移至对侧纵膈、同侧或对侧锁骨上淋巴结
恶性胸膜间皮瘤TNM分期(AJCC第8版)
原发肿瘤(T)
TX
原发肿瘤无法评估
T0
无原发肿瘤的证据
T1
胸膜病变X线表现

胸膜肥厚、粘连及钙化
胸膜炎性纤维素渗出、肉芽组织增生、外伤出血机化均可引起胸膜肥厚、粘连及钙化。胸 膜增厚pleural thickening与粘连adhesion常同时存在。轻度局限性胸膜肥厚、粘连多发生 在肋膈角区。胸膜钙化cealcification多见于结核性胸膜炎、出血机化和尘肺。
X线检查:局限胸膜肥厚、粘连常表现为肋膈角变浅、变平、膈运动轻度受限。广泛胸膜 肥厚粘连时,可见患侧胸廓塌陷,肋间隙变窄,肺野密度增高,肋膈角近似直角或闭锁, 横膈升高且顶变平,横膈运动微弱或不动,纵隔可向患侧移位。胸膜钙化时在肺野边缘呈 片状、不规则点状或条状高密度影。包裹性胸膜炎时,胸膜钙化可呈弧线形或不规则环形。
胸膜钙化影 像学特征
·肋软骨边缘钙化
①胸膜钙化可为点状、线状、条状、片状或多数钙化斑聚集成的斑块状,密度甚高。CT片中其 CT值通常为100HU以上。在大片增厚的胸膜影中的钙盐沉着多在近脏层胸膜处,且成条状分布。 如在侧胸壁处的胸膜增厚并有钙化,则在正位胸片中可见钙化阴影与胸壁之间有一层软组织影 即增厚的胸膜影。 ②有的胸膜钙化呈套壳样包在脏层胸膜外面,与骨性胸廓间有一定的距离。 ③在胸壁包裹积液中的钙化多为斑点状且聚集成圆形或卵圆形,不同的斜位检查可显示钙化在 胸膜面而不在肺野内。 ④尘肺中的胸膜钙化常呈条状或斑片状,双侧性分布的多见。横隔胸膜钙化为其特征。
斜裂积液
肺底 积液
肺底积液:液体聚积在肺底与膈之间,右侧多见。
•
包裹性积液
影像学表现:胸廓对称,气管 居中,左侧肺野区域可见大片 致密影,肋膈角及Байду номын сангаас顶影消失, 肋间隙变宽,纵隔向左侧偏移, 两侧肺门不大,心影不大,两 侧胸膜未见明显增厚,右侧肋 膈角尚锐利。诊断:右侧胸腔 积液。
胸膜病变严重程度分级标准

胸膜病变严重程度分级标准
胸膜是人体呼吸系统的重要组成部分,当胸膜发生病变时,可能会影响呼吸功能,因此对胸膜病变进行分级非常重要。
以下是根据病变类型划分的胸膜病变严重程度分级标准:
1.胸膜增厚
轻度增厚:胸膜增厚小于2mm,对呼吸功能无明显影响。
中度增厚:胸膜增厚2-5mm,可能引起轻微呼吸困难。
重度增厚:胸膜增厚超过5mm,可能导致严重呼吸困难,甚至需要手术治疗。
2.胸腔积液
少量积液:胸腔积液量较少,无明显症状,对呼吸功能无明显影响。
中量积液:胸腔积液量较多,可引起呼吸困难、咳嗽、胸痛等症状。
大量积液:胸腔积液量巨大,可能导致严重呼吸困难、端坐呼吸、甚至发绀,需要及时治疗。
3.胸膜粘连
轻度粘连:胸膜粘连范围较小,对呼吸功能无明显影响。
中度粘连:胸膜粘连范围较大,可能引起轻微呼吸困难。
重度粘连:胸膜粘连严重,可能导致严重呼吸困难,甚至需要手术治疗。
4.胸膜肿瘤
良性肿瘤:生长缓慢,预后较好,可能需要手术或药物治疗。
恶性肿瘤:生长迅速,可能转移和扩散,需要及时治疗,预后较差。
需要注意的是,以上分级标准仅供参考,实际诊断和治疗需要根据患者的具体情况进行。
医生应根据患者的症状、体征和检查结果进行综合评估,制定合适的治疗方案。
胸膜和胸膜腔的解剖和生理功能的研究

胸膜和胸膜腔的解剖和生理功能的研究俞森洋一、胸膜和胸膜腔的解剖胸膜(pleura) 分脏、壁两层,脏层胸膜被覆在肺的表面, 壁层胸膜衬附胸壁内面、纵隔的外侧面和横膈的上面,两层胸膜在肺门根部移行汇合,包绕而成胸膜腔。
左、右两侧胸膜腔是完全独立闭合而不是互相沟通的,籍此可避免一侧胸膜腔的病变迅速累及另一侧。
正常成人胸膜表面积约有2 000 cm2 ,胸膜腔的宽度大约为18~20μm ,基底部的宽度略增加。
虽然曾有争论,但现已清楚,两层胸膜并不互相接触,因此Murray 等[1 ]认为胸膜腔是一个真正的,而不是潜在的腔。
无论是壁层或脏层胸膜均为平滑光亮的半透膜,其表面排列一单层间皮细胞,间皮细胞的大小、形态各异,从扁平到立方形或柱状,这也许取决于间皮下组织的牵拉程度。
绝大多数胸膜腔的细胞有各种重要的生理功能。
间皮细胞可分泌细胞外基质的大分子化合物和使之成为成熟的基质、巨噬细胞颗粒,产生纤维蛋白溶解物质和分泌中性粒细胞趋化因子,对于胸腔内白细胞的募集具有重要作用。
在间皮细胞上可见1~3μm长的微绒毛,内含高浓度糖蛋白和透明质酸。
微绒毛密度为(2~30) ·μm2 [2 ] ,在胸膜表面呈不规则分布,一般说来,脏层胸膜的密度高于壁层胸膜,基底区域高于尖顶区域。
微绒毛突出于胸膜表面,具有扩增胸膜的表面积,有利于促进胸膜腔内液体运输与代谢活动,间皮细胞以小带咬合(zonulae ccludentes) ,小带粘附和桥粒(desmosomes) 来互相联接,间皮细胞之下是基底层,为富含胶原和弹性蛋白的结缔组织。
基底层之下即为胸膜外壁层间质或肺间质。
胸膜的厚度在不同种类动物之间有较大的差别,小动物(如鼠、家兔和狗) 的胸膜较薄,壁层和脏层胸膜的厚度相同,平均约20μm ,然而,大动物(如羊、猪、马和人) 的脏层胸膜较厚,约为壁层胸膜的5 倍,即大约为100μm。
壁层胸膜与脏层胸膜的最重要区别,是壁层间皮细胞间有许多微孔( stomata) ,这些微孔通常成簇或成组分布, 密度范围从肋间面的100个/ cm2至横膈面的8 000 个/ cm2 , 微孔的直径从< 1μm至40μm ,平均1μm[2 ] 。
肺和胸膜的评估健康报告

肺和胸膜的评估健康报告1. 引言肺和胸膜是人体呼吸系统的重要组成部分,对维持身体机能和健康至关重要。
肺是呼吸系统最重要的器官,负责吸入氧气,排出二氧化碳。
而胸膜则是肺的外部薄膜,保护和支撑肺部。
本次评估健康报告将对肺和胸膜的健康状况进行综合评估,以便及时发现并纠正任何潜在的问题。
2. 胸部X光检查结果根据胸部X光检查结果显示,肺部和胸膜均无异常发现。
肺纹理清晰,肺野透明度均匀,未见任何结构损伤或病变。
胸膜结构完整,无积液或积气现象。
这表明肺和胸膜目前处于正常、健康的状态。
3. 肺功能检测结果进行了肺功能检测,结果如下:- 呼气峰流速(PEF):正常值为300-700升/分钟,实际值为550升/分钟,说明呼气功能良好。
- 肺活量(VC):正常值为3-5升,实际值为4.2升,表明肺部的容积正常。
- 每分钟通气量(MVV):正常值为100-180升/分钟,实际值为120升/分钟,说明肺的通气功能正常。
综合以上结果,肺部的功能正常,能够有效地吸入氧气和排出二氧化碳,维持正常的呼吸功能。
4. 咳嗽和呼吸症状根据患者填写的健康调查问卷,显示患者无明显咳嗽或呼吸困难症状。
这说明患者的呼吸道无明显刺激或疾病,呼吸系统运作良好。
5. 既往病史和危险因素患者无明显的既往病史,如肺部感染、气管炎或哮喘等呼吸道疾病。
未有长期吸烟或暴露在有害气体中的相关危险因素。
这些因素将有助于保持肺和胸膜的健康。
6. 体格检查在体格检查中,未发现异常的肺部听诊结果。
无明显的呼吸音异常,如哮鸣音、湿性音或捻发音等。
肺松弛,体内未有明显肋间隙增宽或其他异常。
胸廓对称,未见凹陷或肿胀情况。
7. 结论根据以上评估结果,肺和胸膜目前处于正常的、健康的状态。
肺功能良好,呼吸道无明显刺激或疾病。
未有既往病史或明显的危险因素。
体格检查结果也正常。
建议定期进行体检和肺功能检测,以确保肺和胸膜的持续健康。
参考文献[1] National Institute of Health. Lung Diseases [Online]. Available:[2] K. E. Andersson, P. Johnell O. Mortality after vertebral fracture in men and women. British Medical Journal (Clinical Research Ed.), vol. 311, no. 7024, pp. 1611-1612, 1995.。
恶性胸腔积液(MPE)诊断与治疗专家共识

恶性胸腔积液(MPE)诊断与治疗专家共识恶性胸腔积液(Malignant Pleural Effusion,MPE)是指由于肺癌、乳癌、淋巴瘤等恶性肿瘤累及胸腔脏器引起的胸腔积液。
恶性胸腔积液的出现对患者的生活质量和预后都会产生很大的影响,因此,对其及时诊断和治疗非常重要。
诊断恶性胸腔积液的方法主要有临床症状与体征、胸部X线/CT、胸腔积液检查和组织学检查等。
临床症状与体征方面,恶性胸腔积液患者常表现为呼吸困难、咳嗽、气促,严重者可有胸痛、乏力等症状。
体格检查中可发现受限的胸廓活动度、呼吸音减弱或消失等。
胸部X线/CT检查可以作为初步筛查的手段,但是对于诊断恶性胸腔积液的敏感性较低。
更加敏感且可定位病变的检查方法是胸腔积液检查和组织学检查。
一般来说,经超声引导下行胸腔穿刺抽取胸腔积液进行常规检查是一种常用的方法。
同时,如发现胸腔积液为混浊液、白细胞计数增高、胸水蛋白占血浆蛋白的比值增加、梅毒螺旋体等特定微生物的检出,可对病因有一定的提示。
当单纯检测胸腔积液无法确定病变的部位和性质时,可以通过胸腔镜直视下活检或者胸腔镜下引导组织活检的方法获得组织学证据。
对于MPE的治疗,要根据患者的整体情况和病变特点制定合理的治疗方案。
主要治疗手段包括引流胸腔积液、胸腔闭式引流术、胸膜粘连剂治疗、胸腔腔内注药治疗和胸腔镜下手术治疗等。
引流胸腔积液是常用的方法,可以通过胸腔穿刺或者胸腔引流管引流。
但是,单纯引流可能不能有效控制积液的复发,需要结合其他治疗手段。
胸腔闭式引流术可以将积液引流到负压瓶中连续引流,有效减少胸腔积液的复发。
胸膜粘连剂治疗通过引起胸腔内发炎反应,使胸腔膜粘连,阻止胸腔积液的再次积聚。
胸腔腔内注药治疗可以将抗肿瘤药物直接注入胸腔腔内,局部治疗的效果较好。
胸腔镜下手术治疗包括胸腔镜下胸膜去除术、胸腔镜下胸膜粘连剂注入术等,具有创伤小、复发率低的优点。
此外,对于无法进行积液引流或者无法控制积液的患者,可以考虑行胸膜导管或者胸膜造口术。
胸部CT学习系列之一:胸膜病变
胸部CT学习系列之一:胸膜病变前言:CT对评价各种胸膜及肺实质疾病都具有相当大的价值,主要在于:(1) 鉴别胸膜和肺实质性病变;(2) 对肺和胸膜病变准确定位、确定范围;(3) 显示胸腔积液的特征是游离性还是包裹性,显示胸膜本身病变特征;(4) 评价和指导治疗。
但胸膜相关病变在胸部CT学习中是我们大家相对不太熟悉的内容,因此总结和整理了胸膜病变的一些典型CT要点,仅供学习交流,尤其适用于广大实习医师、住培医师及低年资青年医师的复习和参考。
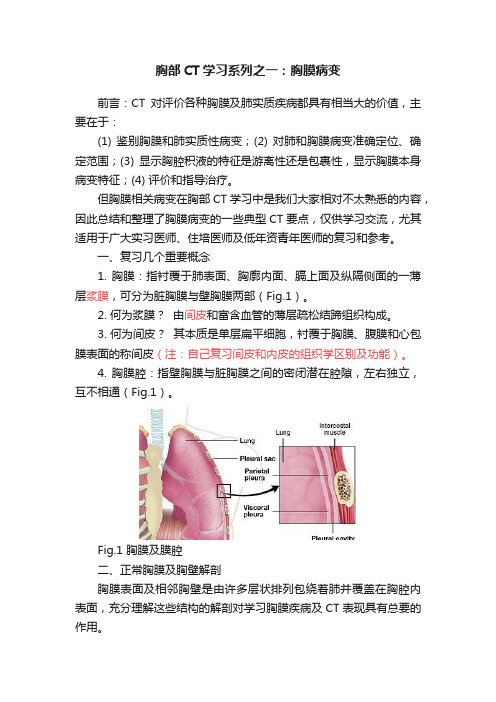
一、复习几个重要概念1. 胸膜:指衬覆于肺表面、胸廓内面、膈上面及纵隔侧面的一薄层浆膜,可分为脏胸膜与壁胸膜两部(Fig.1)。
2. 何为浆膜?由间皮和富含血管的薄层疏松结蹄组织构成。
3. 何为间皮?其本质是单层扁平细胞,衬覆于胸膜、腹膜和心包膜表面的称间皮(注:自己复习间皮和内皮的组织学区别及功能)。
4. 胸膜腔:指壁胸膜与脏胸膜之间的密闭潜在腔隙,左右独立,互不相通(Fig.1)。
Fig.1 胸膜及膜腔二、正常胸膜及胸壁解剖胸膜表面及相邻胸壁是由许多层状排列包绕着肺并覆盖在胸腔内表面,充分理解这些结构的解剖对学习胸膜疾病及CT表现具有总要的作用。
1. 八层结构由内向外分别为:脏层胸膜(Visceral Pleura),壁层胸膜(Parietal Pleura),胸膜外脂肪(Extrapleural Fat),胸内筋膜(Endothoracic Fascia),最内肋间肌(Innermost Intercostal Muscle)、肋间脂肪和血管(Intercosal Fat and Vessels)、肋间内肌(Inner Intercostal Muscle)、肋间外肌(Outer Intercostal Muscle)(Fig.2)。
Fig.2 胸膜及相邻胸壁结构2. 正常CT表现正常人HRCT上,在肋骨间隙的前外侧及后外侧可见到1~2mm 厚的软组织密度线状影,主要是包括脏层胸膜、壁层胸膜、胸膜外脂肪、胸内筋膜、最内肋间肌(Fig3)。
胸膜和肺的体表投影简述

1.壁胸膜各部的反折线及体表投影胸膜的前界为肋胸膜与纵隔胸膜的反折线,左、右略有不同。
双侧均从胸膜顶起始,经胸锁关节后面斜向下内,至第2胸肋关节水平,向中线靠拢,并垂直向下,到第4胸肋关节处,两侧分开。
右侧者向下跨过右剑肋角(剑突与肋弓之间的夹角)转向外侧,移行于下界。
左侧自第4胸肋关节处转向外下,在距胸骨侧缘外侧约
2.5厘米处下行,达左侧第6肋软骨中点移行于下界。
两侧胸膜前界中段靠拢,下、下端各形成一个三角形的间隙,上方的间隙位于胸骨柄的后方,称为上胸膜间区(胸腺区);下方的间隙位于胸骨左缘和第4、5肋间隙前端的后方,称下胸膜间隙(心包区)。
胸膜的下界为肋胸膜与膈胸膜的反折线。
右侧自第6胸肋关节、左侧自第6肋软骨中点起始,两侧均转向外下方,在锁骨中线与第8肋相交,在腋中线与第10肋相交。
由此向后,几乎水平向内,达第12胸椎棘突。
右侧由于膈的位置稍高,其胸膜下界亦略高。
2.肺的体表投影肺(即脏胸膜)的体表投影前界与壁胸膜大致相同,仅左肺前界在第4胸肋关节处,沿第4肋软骨转向外侧,至左胸骨旁线稍内侧处转向下至第6肋软骨中点处移行下界,与壁胸膜前界间形成肋纵隔隐窝。
肺的下界较壁膜下界在各标志线高约两个肋骨,即在锁骨中线与第6肋相交,在腋中线与第8肋相交,最后在脊柱侧方达第10胸椎棘突平面。
肺下缘与壁胸膜下界间形成半环形的肋膈隐窝(7-5)。
【下载本文档,可以自由复制内容或自由编辑修改内容,更多精彩文章,期待你的好评和关注,我将一如既往为您服务】
精品文档交流。
胸膜增厚诊断标准

胸膜增厚诊断标准
胸膜增厚是指胸膜(肺与胸壁之间的薄膜)变厚,常见于肺部疾病,
如肺结核、肺炎、肺癌等。
胸膜增厚的诊断需要通过影像学检查,如
X线、CT等。
胸膜增厚的诊断标准主要包括以下几个方面:
1. 胸膜增厚的程度:胸膜增厚的程度可以通过影像学检查来确定。
一
般来说,胸膜增厚超过2mm就可以被认为是异常的。
如果胸膜增厚
超过5mm,则需要进一步检查。
2. 胸膜增厚的范围:胸膜增厚的范围也是诊断的重要指标。
如果胸膜
增厚仅局限于肺部的某个区域,可能是肺部疾病引起的。
如果胸膜增
厚范围广泛,可能是全身性疾病的表现。
3. 胸膜增厚的形态:胸膜增厚的形态也可以提供诊断信息。
如果胸膜
增厚呈现结节状或分叶状,可能是肺癌的表现。
如果胸膜增厚呈现线
状或网状,可能是肺结核的表现。
4. 伴随症状:胸膜增厚的伴随症状也可以提供诊断信息。
如果伴随有
咳嗽、咳痰、胸痛等症状,可能是肺部疾病引起的。
如果伴随有发热、
乏力、体重下降等症状,可能是全身性疾病的表现。
总之,胸膜增厚的诊断需要综合考虑以上几个方面的指标。
如果发现胸膜增厚,应及时进行进一步检查,以确定病因并进行治疗。
胸片胸膜增厚诊断标准_概述说明以及解释

胸片胸膜增厚诊断标准概述说明以及解释1. 引言1.1 概述胸片胸膜增厚是一种常见的影像学表现,指的是在胸片或影像学检查中发现肺部周围的胸膜变厚。
胸膜增厚可能是多种疾病的表现,如肺部感染、结节性硬化症、恶性肿瘤等。
因此,准确诊断胸片胸膜增厚对于制定合理的治疗方案和预后评估具有重要意义。
1.2 文章结构本文将从概述、诊断标准、解释与分类以及结论四个方面来阐述胸片胸膜增厚的诊断标准和相关内容。
1.3 目的本文旨在系统地概述和解释胸片胸膜增厚的诊断标准,深入探讨其临床意义,并提供一些基于不同病因进行分类及临床应用意义的思考。
通过该文章,读者将能够更好地了解和应用相关知识,提高对患者影像学表现的判断能力,从而为早期发现和治疗相关疾病提供依据。
请注意,在实际撰写时,请适当调整句子结构和衔接词,以使整个文章可读性更好。
2. 胸片胸膜增厚诊断标准概述2.1 胸膜增厚的定义胸膜增厚是指胸膜组织的厚度超过正常范围,一般由于疾病引起。
正常情况下,胸腔内的胸膜很薄,但当存在病理变化时,如肺部感染、结核、纤维化等,胸膜会发生增厚。
2.2 胸片的作用和意义胸片是一种常见的检查方法,通过投射X射线来获取人体胸部的影像。
在胸膜增厚诊断中,胸片具有重要意义。
它可以显示出肺部和相关解剖结构的形态和密度变化,并提供初步判断是否存在胸膜增厚情况。
2.3 胸膜增厚的临床表现胸膜增厚可能表现为以下临床症状:呼吸困难、咳嗽、咳痰、气促和持续性胸痛等。
此外,在体格检查中可发现听诊异常,如呼吸音减弱或消失、叩诊浊音以及触诊可触及胸膜增厚部位的异常。
综上所述,胸膜增厚是指胸腔内的胸膜组织超过正常范围导致的,其在胸片检查中呈现出一定的影像特征。
准确判断和诊断胸膜增厚对于正确治疗和预后评估至关重要。
接下来将进一步介绍国际常用的胸片评估标准以及增强CT在胸膜增厚诊断中的应用价值。
3. 胸片胸膜增厚诊断标准说明3.1 国际常用的胸片评估标准目前,国际上广泛采用的是美国胸科学会(ATS)提出的标准来评估胸片胸膜增厚。
胸膜疾病 ppt课件

有肺内、外结核病灶或胸水找到结核菌及病理为结核结节者: 按肺结核阳性化疗方案进行
4、糖皮质激素应用
适应征:重、多、粟粒、结脑 目的:减轻炎症、改善症状、加速吸收、减少粘连 原则及方法:泼尼松或泼尼松龙30 mg/d,分3次口服;
cmhg一胸膜毛细血管内静水压增高二胸膜毛细血管壁通透性增加三胸膜毛细血管内胶体渗透压降低四壁层胸膜淋巴引流障碍五损伤六医源性1055403416cmh2o胸膜毛细血管内静水压增高充血性心力衰缩窄性心包炎血容量增加上腔静脉受阻奇静脉受阻漏出液11胸膜炎症结核病肺炎结缔组织病胸膜肿瘤肺梗死隔下炎症渗出液sc
超声探测胸腔积液的灵 敏度高,定位准确临床 用于估计胸腔积液的深 度和积液量,协助胸腔 穿刺定位
B超引导下胸腔穿刺用于 包裹性和少量胸腔积液
33
四、胸膜活检
经皮闭式胸膜活检对胸腔积液的病因诊断有重要意义, 可发现肿瘤、结核和其他胸膜病变。阳性率40~75%。
五、胸腔镜或开胸活检
对上述检查不能确诊者,必要时可经胸腔镜或剖胸直 视下活检。
六、支气管镜
34
诊断及鉴别诊断 根据发病年龄、病史、临床表现、 实验室检查,一般不难做出诊断
确定有无胸腔积液(定量)
三
步
骤
渗漏鉴别( 定性 )
寻找胸腔积液的病因
35
有否积液
体格检查 X线检查 超声检查
游离积液 包裹积液 肺底积液
36
Éø ³ö Òº ºÍ © ³ö Òº µÄ ¼ø ± ð
Ñ×Ö¢ ¡¢ Ö×Áö ¡¢ ½á ºË 37
符合以下任何一条 Light标准
肺癌分期标准

肺癌分期标准
肺癌的TNM分期是临床比较常用的分期方法根据TNM分期标准肺癌临床分为四期。
一期的肺癌病灶指的是没有区域淋巴结和远处的转移原发病灶W瘤直径在4cm以内,肿瘤的病灶侵犯到了脏层的胸膜、病灶伴发有并非全肺范围的肺不张、阻塞性M炎。
二期的病灶是在一期病灶的基础上,肺癌的病灶已经出现了同侧支气管周围,或同侧肺门淋巴结的转移,没有远处的转移肿瘤或者肿瘤最大径>4cm,≤7cmβ直接侵犯以下任何一个器官,包括:胸壁(包含肺上沟瘤)、膈神经、心包;同一肺叶出现孤立性癌结节。
三期的病变同样是没有远处的转移,肿瘤直径大于7厘米,发生了广泛的夕破,侵及到了肺外的周围组织器官。
同侧纵隔内和/或隆突下淋巴结转移。
第8版肺癌TNM分期标准
四期的病灶无论原发病灶的情况,及区域淋巴结的情况如何,只要病变出现了远处转移都属于四期。
胸膜肥厚诊断详述

胸膜肥厚诊断详述*导读:胸膜肥厚症状的临床表现和初步诊断?如何缓解和预防?临床表现:症状各有所异,但是,普遍会有胸部疼痛或呼吸困难等症状。
临床诊断以胸膜炎病史和影像学表现为主。
影像学表现:局限性的胸膜增厚和粘连,常见于肋膈角处,使肋膈角变钝、变浅或变平。
透视下可见该处横膈运动减弱。
胸膜亦可有较广泛的层样增厚及粘连,若厚度不大,又位于前胸壁或后胸壁,则可以不引起明显的X线改变,当胸膜增厚达到一定厚度时,则使患侧肺野密度增高,当转至切线位时,可在胸廓内缘和肺野之间有一层边缘清晰的锐利阴影。
大量的胸膜增厚和粘连可引起肋间隙的缩小,纵隔向患侧移位,脊柱向对侧侧凸,横隔上升。
病变广泛者可使患例肺门上提,气管向患侧移位。
另有一种索状胸膜粘连,在气胸和肺受压萎陷时较易见到,显示为胸壁与一处肺表面之间有一条边缘清晰的索状致密影相连。
索状胸膜粘连往往是贴近胸膜的肺部病灶所引起的胸膜改变。
常见于结核并好发于上肺。
透视下观察横膈运动可以鉴别局限性胸膜增厚和粘连与少量胸腔积液.胸膜粘连:就是相对两层的胸膜粘着了。
这种病变是由肺结核、胸膜炎以及胸部损伤后引发的。
在临床上见到的患者,往往既有胸膜增厚,又有胸膜粘连。
其临床症状表现各有所异,但是,普遍会有胸部疼痛或呼吸困难等症状。
胸膜转移:主要来源于肺,其次是乳腺,其他常见原发部位有胃,卵巢,胰腺等。
癌症造成胸膜层毛细血管内压,胶体渗透压,毛细血管通透性和胸腔内压力改变,产生胸腔积液——恶性胸水。
恶性胸水又称癌性胸膜炎,系癌症胸膜转移和胸膜本身癌症所致的胸腔积液。
恶性胸腔积液是晚期癌症的常见并发症,临床上癌症病人一旦出现胸腔积液,即意味着病变已局部或周身播散。
胸膜钙化:胸膜腔内有机化的血块或干酪坏死物质等存在时可有钙盐沉着,形成胸膜钙化,多见于结核性胸膜炎、化脓性胸膜炎及损伤性血胸后。
某些尘肺,如滑石肺及石棉肺也可有胸膜钙化,而且常呈双侧性的。
胸膜钙化常和胸膜增厚和粘连同时存在。
胸膜增厚是什么意思

胸膜增厚是什么意思胸膜增厚是指胸膜(pleura)的厚度增加,通常是由于炎症、感染、肿瘤或其他疾病导致的。
胸膜是覆盖在肺部表面和胸腔内壁上的一层薄膜,由两层组成:内层与肺紧密相连,外层与胸腔内壁相连。
胸膜增厚常常与胸腔积液伴随出现,胸腔积液是指在胸腔内积聚的液体。
当胸膜增厚时,胸腔积液通常会随之增加。
胸膜增厚可以是急性的,也可以是慢性的。
急性胸膜增厚通常与胸膜炎或感染有关,例如肺炎、肺结核或胸膜炎。
这些疾病会导致炎症反应,引起胸膜增厚和积液。
慢性胸膜增厚通常与其他慢性疾病如肺纤维化、胸腔恶性肿瘤、结缔组织病等有关。
胸膜增厚的主要症状是胸痛和呼吸困难。
胸痛通常是由于胸膜炎、炎症或肿瘤对胸膜的刺激引起的。
呼吸困难是由于胸膜增厚和积液导致胸腔容积减少,影响了肺的展开。
其他症状可能包括咳嗽、咳痰、发热等。
诊断胸膜增厚需要进行胸部X线、CT扫描、胸腔积液的分析等检查。
X线和CT扫描可以显示胸膜的厚度增加和积液的存在。
胸腔积液的分析可以确定积液的性质,如是否为脓液、血液或其他类型的液体。
治疗胸膜增厚的方法取决于其原因。
对于急性胸膜增厚,主要是针对病因治疗,如抗生素治疗细菌感染;对于慢性胸膜增厚,主要是缓解症状,如止痛药和支持性治疗。
对于胸腔积液较多的患者,可能需要进行胸腔穿刺或胸管引流来排除积液。
除了药物治疗和胸腔引流,一些患者可能需要手术治疗。
手术治疗的目的是去除病因,如肿瘤、肺纤维化等。
手术方法包括胸腔镜手术和开胸手术。
总结而言,胸膜增厚是指由于炎症、感染、肿瘤或其他疾病导致的胸膜厚度增加。
它通常与胸腔积液伴随出现,并导致胸痛和呼吸困难。
诊断需要一系列检查,治疗方法因病因而异,包括药物治疗、胸腔引流和手术治疗。
及早发现和治疗胸膜增厚对减轻症状和改善患者生活质量非常重要。
胸部CT影像报告模板

左肺/右肺上叶/中叶/下叶炎症改变。
肺窗示左肺/右肺上叶/中叶/下叶可见斑片状密度增高影,边缘模糊,密度不均,其内可见充气的支气管影像,余肺野清晰,未见实变影像。
纵隔窗示病灶区呈稀疏散在斑点状影,未见明显实性团块影,纵隔内未见肿大淋巴结,心影及大血管形态正常。
胸部未见异常。
胸廓对称,肋骨及胸壁软组织未见异常。
肺窗示双肺纹理清晰,走行自然,肺野透光度良好,双肺未见异常实变影,双肺门不大。
纵隔窗示纵隔无偏移,心影及大血管形态正常,纵隔内未见肿块及肿大淋巴结。
无胸腔积液及胸膜肥厚。
1.左/右肺上叶/中叶/下叶段结节影,性质多考虑为肺癌。
2.纵隔淋巴结转移。
肺窗示右肺上叶尖段/后段/前段|中叶内侧段/外侧段|下叶前/外/后/内基底段/背段|左肺上叶尖后段/前段/舌段|下叶前外/后/内/基底段/背段/右可见一直径约为cm结节病灶,薄层高分辨率CT扫描示病灶形态不规则,呈分叶状,边缘毛糙,可见细小毛刺,纵隔窗该病灶中央可见空泡征/支气管所气征,密度均匀,CT值为cm, 纵隔内未见/可见数个直径约为1cm 的淋巴结。
余未见特殊。
左/右肺上叶/中叶/下叶占位性病变,考虑为中央型肺癌并阻塞性肺炎,肺不张。
肺门及纵隔淋巴结转移。
左/右侧胸腔积液。
肺窗示左/右肺门增大,并见不规则高密度肿块影,右/左主支气管/右肺上叶/中间支气管/左肺上叶/下叶支气管管腔狭窄/闭塞,右肺上叶/中叶/下叶/左肺上叶/下叶可见不规则斑片状毛玻璃状影,边缘膜糊,密度不均,其内可见充气的支气管影像;纵隔窗示右/左主支气管/右肺上叶/中间支气管/左肺上叶/下叶支气管管壁增厚,管腔狭窄/闭塞,左/右/双侧肺门及纵隔内可见多个肿大淋巴结。
左/右侧胸腔内可见弧形低密度影,心影及大血管形态正常。
1.左/右肺上叶/中叶/下叶占位性病变,考虑为周围型肺癌并肺门及纵隔淋巴结转移。
2.左/右侧胸腔积液。
肺窗示右肺上叶尖段/后段/前段|中叶内侧段/外侧段|下叶前/外/后/内基底段/背段|左肺上叶尖后段/前段/舌段|下叶前外/后/内/基底段/背段/可见一孤立性肿块/结节影,大小约为Xcm,边缘毛糙,可见分叶及细小毛刺,密度均匀/不均匀,CT值Hu,其内可见偏心性空洞,肿块内无钙化/点状少量钙化,纵隔窗示纵隔内可见多个肿大淋巴结。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
胸膜肥厚、粘连和钙化
pleural thickening ,adhesion and calcification
临床与病理
病理改变:纤维素、纤维蛋白沉积、
肉芽组织增生;钙盐沉积; 临床表现:脏层胸膜肥厚为主限制 肺的扩张及收缩运动,壁层胸膜肥 厚为主则以胸壁下陷为主
pleural thickening ,adhesion and calcification
临床特点
突发呼吸困难 胸痛
pneumothorax and hydropneumothorax
X线影像学表现
胸腔的气体呈低密度 少量时其形态呈弧形 受压的肺向肺根收缩 液气胸则出现液平面
pneumothorax and hydropneumothorax
pneumothorax and hydropneumothorax
pneumothorax and hydropneumothorax
pneumothorax and hydropneumothorax
pneumothorax and hydropneumothorax
液气胸
气 胸
诊断与鉴别诊断
肺浅表肺大泡: 类似张力性气胸 体积逐渐增大,但增大之速度很慢 位置固定,不随体位而变化
and calcification
pleural thickening ,adhesion and calcification
pleural thickening ,adhesion and calcification
胸膜肥厚粘连和钙化
pleural thickening ,adhesion and calcification
mesothelioma of pleura
局限型胸膜间皮瘤
CT影像表现
多发生于肋胸膜 呈类圆形或分叶状
边缘光滑锐利可带蒂
与胸膜呈锐角或钝角 偶可钙化及出血坏死 增强多呈均匀性强化
mesothelioma of pleura
弥漫型胸膜间皮瘤 CT影像表现
胸膜广泛结节状或不规则状
叶间裂积液
气胸和液气胸
pneumothorax and hydropneumothorax
气胸和液气胸的病理机制
慢支肺气肿→剧烈的咳嗽→胸内压骤升
→胸膜有破裂→气胸(自发性)
胸壁外伤→胸膜的破裂→气体从创道→
破裂胸膜腔→气胸(外伤性)
胸膜裂口呈活瓣样→气体易进难出→张
力性气胸 胸腔内气体与液体并存→称为液气胸 pneumothorax and hydropneumothorax
接触史
mesothelioma of pleura
临床表现 局限性良性者可无临床症状 恶性胸膜间皮瘤的临床症状胸痛、呼吸 困难、咳嗽、体重下降,部分病人可有 肺性肥大性骨关节病
影像表现
mesothelioma of pleura
X线影像表现
难显示小的病灶 可仅见胸腔积液
(恶性) 病灶大时显示突入 肺野结节影,呼吸 时随肋骨运动(肺 内肿块呼吸时随膈 肌上下运动)
胸 膜 肥 厚 粘 连 钙 化
胸膜肥厚粘连钙化
胸膜肿瘤
Pleural tumor
分类
原发肿瘤:间皮瘤、纤维瘤、血管瘤、
脂肪瘤 继发肿瘤:胸膜转移瘤(肺癌、乳腺癌、 胃肠道肿瘤等)
Pleural tumor
胸膜间皮瘤
病理分型:上皮型、纤维型和混合型 解剖分型:局限型、弥漫型 危险因素(文献报道,半数病例)石棉
胸膜病变
胸膜炎
气胸和液气胸 胸膜肥厚、粘连和钙化
胸膜肿瘤
胸膜炎
结核性胸膜炎(最常见) 化脓性胸膜炎
胸膜炎的影像学表现
急性期:胸腔积液(主要) 慢性期:胸膜肥厚、粘连
胸腔积液
游离性胸腔积液 局限性胸腔积液:叶间积液、包裹性 积液
胸腔积 液
大量胸腔积液
叶 间 积 液
胸腔积液
增厚,伴胸腔积液 纵隔胸膜受累可引起纵隔固 定 肿大淋巴结影(恶性) 可有椎体或肋骨破坏
mesothelioma of pleura
胸膜间皮瘤
mesothelioma of pleura
胸膜间皮瘤的诊断与鉴别诊断
胸膜间皮瘤的诊断 良性 光整结节影 常偶然发现 恶性 不规则结节 伴胸腔积液 需鉴别病变 肺外围病变 胸膜转移瘤
影像学表现
X线 : 胸膜走行区可见条片状高密度影 转动体位多轴观察可找到切线位 进行深呼吸观察可见肺活动U以上 pleural thickening ,adhesion 同时也可对其病因做出推测或诊断
状增厚,同时有胸腔积液 纵隔淋巴结增大 增强检查胸膜转移结节影明显强化
metastatic tumor of pleura
胸膜转移瘤的诊断
找到原发灶
胸膜活检 胸水脱落细胞 胸膜结节增厚、血性胸腔积液,需与弥
漫型胸膜间皮瘤鉴别
metastatic tumor of pleura
胸膜转移瘤
病理改变:胸膜散在多发的转移结
节,伴胸腔积液 临床表现:胸痛、进行性呼吸困难
Pleural tumor
1. 胸膜转移的X线表现
难以发现小的转移病灶
胸腔积液
metastatic tumor of pleura
胸膜转移的CT表现
大量胸腔积液,无明显结节病灶
胸膜腔散在的结节或不规则结节
metastatic tumor of pleura
卵巢癌胸膜转移 metastatic tumor of pleura
胸膜恶性肿瘤
胸膜转移
气胸和液气胸的 CT表现
无肺组织的透亮区 脏层胸膜线的显示是可靠的征象: 弧形 细线状软组织影,与胸壁平 行 敏感地发现少量的气体及液体 清楚地显示肺组织的受压情况
pneumothorax and hydropneumothorax
pneumothorax and hydropneumothorax
pneumothorax and hydropneumothorax
pneumothorax and hydropneumothorax
pneumothorax and hydropneumothorax
pneumothorax and hydropneumothorax
pneumothorax and hydropneumothorax
mesothelioma of pleura
mesothelioma of pleura
胸膜间皮瘤
胸膜间皮瘤
胸 膜 间 皮 瘤 〔 气 腹 〕
胸 膜 间 皮 瘤 〔 气 腹 〕
胸 膜 间 皮 瘤 〔 气 腹 〕
胸 膜 神 经 鞘 瘤
胸 膜 神 经 鞘 瘤
间皮肉瘤
