附表1:高危孕产妇评分标准
最全高危孕产妇评分标准

高危孕产妇评分标准注:同时占上表两项以上者,其分数累加,分级、轻: 5分;中:10分一15分;重》20分。
均倾位及持续性额先,额后位等严重胎头位置再一旦发现必须立即剖宫产,不必进行评分。
注:娩。
简易胎龄评估法注:胎龄周岁总分臀位west in评分注:总评分〉8分经阴道分娩的可能性大,V 5分剖宫产机会多,骨盆狭窄、巨大儿、胎头仰伸是剖宫产的绝对指征,不必评分。
宫颈成熟度Bishop评分注:〉6分,宫颈成熟,引产成功率高:〉9分,可以人工破膜疤痕子宫评分法(1) Flamm评分法(2) Weitein's 评分法总分12分,》8分者试产成功率高国内医院对NST、CST采用评分法,根据分数高低来徇胎儿的安危状况,其评分标准分别如下:NST评分法结果:1—4分为无反应型,5—7分为可疑型,8—10分为反应型CST评分法结果:1—4分为阳性,5—7分为可疑,8—10分为阴性。
当总分为1—4分,提示胎儿在宫内已缺氧;5—7分时,提示大多数胎儿处于早期缺氧阶段;8—10分时,一般多提示胎儿在宫内近期是安全的,除非发生意外情况。
产科门诊工作制度1、在门诊部主任领导下,加强本科业务技术学习,精益求精,认真负责。
2、产科门诊实行首诊医师负责制。
3、产科门诊医护人员应由一定经验的医生、护士担任,确保门诊工作质量,避免差错事故发生。
4、对难以确诊的高危及病理产科,以及两次复诊仍不能确诊的应及时转上级医师诊治。
5、对孕妇进行认真检查和高危筛查,按要求准确书写门诊病历,填写《孕产妇保健建卡登记本》、《孕产妇保健手册》和《高危评分表》及时作出准确诊断及治疗,筛查出的高危孕产妇建议其定期看高危门诊。
6、对基层或外地转诊来的孕妇要认真诊治,并写好接诊记录,提出诊治意见。
7、对该转院的危重病人,应写清首诊记录及转院意见,并由一名医护人员陪送转院。
8、门诊应经常保持整齐、清洁,改善候诊环境,有秩序地安排孕妇就诊。
9、严格执行消毒隔离制度,防止交叉感染。
(完整)最全高危孕产妇评分标准

高危孕产妇评分标准注:同时占上表两项以上者,其分数累加,分级、轻:5分;中:10分—15分;重≥20分。
头位评分法注:高直前位,额前位在其他条件极好时有从阴道分娩可能,可能照评分;商直后位,前不均倾位及持续性额先,额后位等严重胎头位置再一旦发现必须立即剖宫产,不必进行评分。
骨盆狭窄评分标准注:产前先行头盆两项评分,产程异常在内诊后行四项综合评分,判断能否经阴道分娩。
简易胎龄评估法注:胎龄周岁=总分+27臀位westin评分注:总评分>8分经阴道分娩的可能性大,<5分剖宫产机会多,骨盆狭窄、巨大儿、胎头仰伸是剖宫产的绝对指征,不必评分。
宫颈成熟度Bishop评分注:>6分,宫颈成熟,引产成功率高:>9分,可以人工破膜疤痕子宫评分法(1)Flamm评分法(2)Weitein's评分法总分12分,≥8分者试产成功率高。
国内医院对NST 、CST 采用评分法,根据分数高低来徇胎儿的安危状况,其评分标准分别如下:NST 评分法结果:1—4分为无反应型,5—7分为可疑型,8—10分为反应型。
CST 评分法结果:1—4分为阳性,5—7分为可疑,8—10分为阴性。
当总分为1—4分,提示胎儿在宫内已缺氧;5—7分时,提示大多数胎儿处于早期缺氧阶段;8—10分时,一般多提示胎儿在宫内近期是安全的,除非发生意外情况。
产科门诊工作制度1、在门诊部主任领导下,加强本科业务技术学习,精益求精,认真负责。
2、产科门诊实行首诊医师负责制。
3、产科门诊医护人员应由一定经验的医生、护士担任,确保门诊工作质量,避免差错事故发生。
4、对难以确诊的高危及病理产科,以及两次复诊仍不能确诊的应及时转上级医师诊治。
5、对孕妇进行认真检查和高危筛查,按要求准确书写门诊病历,填写《孕产妇保健建卡登记本》、《孕产妇保健手册》和《高危评分表》,及时作出准确诊断及治疗,筛查出的高危孕产妇建议其定期看高危门诊。
6、对基层或外地转诊来的孕妇要认真诊治,并写好接诊记录,提出诊治意见。
最全高危孕产妇评分标准

最全-高危孕产妇评分标准高危孕产妇评分标准注:同时占上表两项以上者,其分数累加,分级、轻:5分;中:10分—15分;重≥20分。
头位评分法注:高直前位,额前位在其他条件极好时有从阴道分娩可能,可能照评分;商直后位,前不均倾位及持续性额先,额后位等严重胎头位置再一旦发现必须立即剖宫产,不必进行评分。
骨盆狭窄评分标准注:产前先行头盆两项评分,产程异常在内诊后行四项综合评分,判断能否经阴道分娩。
简易胎龄评估法注:胎龄周岁=总分+27臀位westin评分注:总评分>8分经阴道分娩的可能性大,<5分剖宫产机会多,骨盆狭窄、巨大儿、胎头仰伸是剖宫产的绝对指征,不必评分。
宫颈成熟度Bishop评分注:>6分,宫颈成熟,引产成功率高:>9分,可以人工破膜疤痕子宫评分法(1)Flamm评分法(2)Weitein's评分法总分12分,≥8分者试产成功率高。
国内医院对NST、CST采用评分法,根据分数高低来徇胎儿的安危状况,其评分标准分别如下:NST评分法结果:1—4分为无反应型,5—7分为可疑型,8—10分为反应型。
CST评分法结果:1—4分为阳性,5—7分为可疑,8—10分为阴性。
当总分为1—4分,提示胎儿在宫内已缺氧;5—7分时,提示大多数胎儿处于早期缺氧阶段;8—10分时,一般多提示胎儿在宫内近期是安全的,除非发生意外情况。
产科门诊工作制度1、在门诊部主任领导下,加强本科业务技术学习,精益求精,认真负责。
2、产科门诊实行首诊医师负责制。
3、产科门诊医护人员应由一定经验的医生、护士担任,确保门诊工作质量,避免差错事故发生。
4、对难以确诊的高危及病理产科,以及两次复诊仍不能确诊的应及时转上级医师诊治。
5、对孕妇进行认真检查和高危筛查,按要求准确书写门诊病历,填写《孕产妇保健建卡登记本》、《孕产妇保健手册》和《高危评分表》,及时作出准确诊断及治疗,筛查出的高危孕产妇建议其定期看高危门诊。
6、对基层或外地转诊来的孕妇要认真诊治,并写好接诊记录,提出诊治意见。
高危妊娠产前评分标准
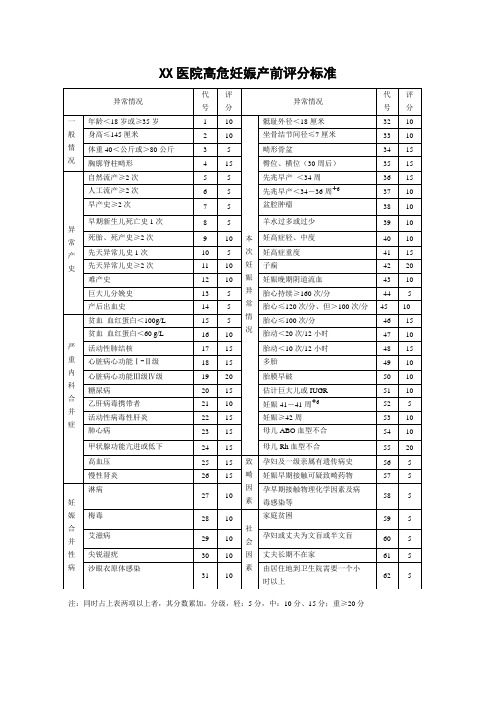
异常情况
代号
评分
异常情况
代号
评分
一般情况
年龄<18岁或≥35岁
1
10
本次妊娠异常情况
骶耻外径<18厘米
32
10
身高≤145厘米
2
10
坐骨结节间径≤7厘米
33
10
体重40<公斤或>80公斤
3
5
畸形骨盆
34
15
胸廓脊柱畸形
4
15
臀位、横位(30周后)
35
15
异常产史
自然流产≥2次
43
10
巨大儿分娩史
13
5
胎心持续≥160次/分
44
5
产后出血史
14
5
胎心≤120次/分、但>100次/分
45
10
严重内科合并症
贫血血红蛋白<100g/L
15
5
胎心≤100次/分
46
15
贫血血红蛋白<60 g/L
16
10
胎动<0次/12小时
47
10
活动性肺结核
17
15
胎动<10次/12小时
48
15
55
20
高血压
25
15
致畸因素
孕妇及一级亲属有遗传病史
56
5
慢性肾炎
26
15
妊娠早期接触可疑致畸药物
57
5
妊娠合并性病
淋病
27
10
孕早期接触物理化学因素及病
毒感染等
58
5
梅毒
28
10
社会因素
家庭贫困
高危孕产妇评分标准

由居住地到卫生院需要一小时以上
62
5
10
巨大儿分娩史
13
5
胎心持续≥160次/分
44
10
产后出血史
14
10
胎心≤120次/分、但>100次/分
45
10
严重内科合并症
贫血 血红蛋白<100g/L
15
5
胎心≤100次/分
46
15
贫血 血红蛋白<60g/L
16
10
胎动<20次/12小时
47
10
活动性肺结核
17
15
胎动<10次/12小时
48
15
55
20
高血压
25
15
致畸因素
孕妇及一级亲属有遗传病史
56
5
慢性肾炎
26
15
妊娠早期接触可疑致畸药物
57
5
妊
合并性病
淋病
27
10
妊娠早期接触物理化学因素及病毒感染等
58
5
梅毒
28
10
社会因素
家庭贫困
59
5
艾滋病
29
10
孕妇或丈夫为文盲或半文盲
60
5
尖锐湿疣
30
10
丈夫长期不在家
61
5
沙眼衣原体感染
31
36
15
人工流产≥2次
6
5
先兆早产34—36周
37
10
早产史≥2次
7
5
盆腔肿瘤
3810早期新生儿亡史1次85羊水过多或过少
39
10
死胎、死产史≥1次
9
(完整)最全高危孕产妇评分标准

高危孕产妇评分标准注:同时占上表两项以上者,其分数累加,分级、轻:5分;中:10分—15分;重≥20分。
头位评分法注:高直前位,额前位在其他条件极好时有从阴道分娩可能,可能照评分;商直后位,前不均倾位及持续性额先,额后位等严重胎头位置再一旦发现必须立即剖宫产,不必进行评分。
骨盆狭窄评分标准注:产前先行头盆两项评分,产程异常在内诊后行四项综合评分,判断能否经阴道分娩。
简易胎龄评估法注:胎龄周岁=总分+27臀位westin评分注:总评分>8分经阴道分娩的可能性大,<5分剖宫产机会多,骨盆狭窄、巨大儿、胎头仰伸是剖宫产的绝对指征,不必评分。
宫颈成熟度Bishop评分注:>6分,宫颈成熟,引产成功率高:>9分,可以人工破膜疤痕子宫评分法(1)Flamm评分法(2)Weitein's评分法总分12分,≥8分者试产成功率高。
国内医院对NST 、CST 采用评分法,根据分数高低来徇胎儿的安危状况,其评分标准分别如下:NST 评分法结果:1—4分为无反应型,5—7分为可疑型,8—10分为反应型。
CST 评分法结果:1—4分为阳性,5—7分为可疑,8—10分为阴性。
当总分为1—4分,提示胎儿在宫内已缺氧;5—7分时,提示大多数胎儿处于早期缺氧阶段;8—10分时,一般多提示胎儿在宫内近期是安全的,除非发生意外情况。
产科门诊工作制度1、在门诊部主任领导下,加强本科业务技术学习,精益求精,认真负责。
2、产科门诊实行首诊医师负责制。
3、产科门诊医护人员应由一定经验的医生、护士担任,确保门诊工作质量,避免差错事故发生。
4、对难以确诊的高危及病理产科,以及两次复诊仍不能确诊的应及时转上级医师诊治。
5、对孕妇进行认真检查和高危筛查,按要求准确书写门诊病历,填写《孕产妇保健建卡登记本》、《孕产妇保健手册》和《高危评分表》,及时作出准确诊断及治疗,筛查出的高危孕产妇建议其定期看高危门诊。
6、对基层或外地转诊来的孕妇要认真诊治,并写好接诊记录,提出诊治意见。
最全 高危孕产妇评分标准

高危孕产妇评分标准代码异常情况评分代码异常情况评分一般情况1 年龄≤16岁或≥35岁10 本次妊娠异常情况33 骶耻外径<81厘米102 身高≤1.45米10 34 坐骨结节间径≤8厘米103 体重≤40公斤或≥85公斤 5 35 畸形骨盆154 胸部脊柱畸形15 36 臀位、横位(30周后)15异常产史5 自然流产≥2次 5 37 先兆早产<34周156 人工流产≥2次 5 38 先兆早产34-36-6 107 异位妊娠 5 39 盆腔肿瘤108 早产史≥2次 5 40 羊水过多或过少109 早期新生儿死亡史1次 5 41 妊娠期高血压、轻度子痫前期 510 死胎、死产史≥2次10 42 重度子痫前期1511 先天异常儿史1次 5 43 子痫2012 先天异常儿史≥2次10 44 妊娠晚期阴道流血1013 难产史10 45 妊娠期肝内胆汁淤积症1014 巨大儿分娩史 5 46 胎心≤120次/分,但>100次/分10 15 产后出血史10 47 胎心持续≥160次/分10严重内科合并症16 贫血血红蛋白<100g/L 5 48 胎心≤100次/分1517 贫血血红蛋白<60g/L 10 49 胎动<20次/12小时1018 活动性肺结核15 50 胎动<10次/12小时1519 心脏病心功能I-II级15 51 多胎1020 心脏病心功能III-IV级20 52 胎膜早破1021 糖尿病15 53 估计巨大儿或FGR 1022 乙肝病毒携带者10 54 妊娠41-41周+6 523 活动性病毒性肝炎15 55 妊娠≥42周1024 肺心病15 56 母儿ABO血型不合1025 甲状腺功能亢进或低下15 57 母儿RH血型不合2026 高血压15 致畸因素58 孕妇及一级亲属有遗传病史 5 27 肾脏疾病15 59 妊娠早期接触可疑至畸药物 5妊娠合并性病28 淋病10 60 妊娠早期接触物理化学因素及病毒感染等529 梅毒10 社会因素61 家庭贫困 530 艾滋病10 62 孕妇或丈夫为文盲或半文盲 531 尖锐湿疣10 63 丈夫长期不在家 532 沙眼衣原体感染10 64 由居住地到卫生院需要一小时以上5注:同时占上表两项以上者,其分数累加,分级、轻:5分;中:10分—15分;重≥20分。
高危孕产妇评分标准

高危孕产妇评分标准高危孕产妇是指在妊娠、分娩和产褥期中,因各种原因存在一定危险性,需要特别关注和干预的孕产妇。
为了对高危孕产妇进行有效管理和干预,医学界制定了一套评分标准,以便及时识别高危孕产妇,并给予相应的处理和护理。
下面将介绍高危孕产妇评分标准的相关内容。
一、评分项目。
1. 孕产妇的个人基本信息,包括年龄、孕次、产次、婚姻状况等。
2. 孕产妇的孕期情况,包括孕周、孕期并发症、妊娠合并症等。
3. 孕产妇的生活习惯和生活环境,包括饮食、作息、体育锻炼、接触有害物质等。
4. 孕产妇的家族遗传史,包括遗传病史、家族遗传性疾病史等。
5. 孕产妇的身体状况,包括体重指数、血压、心率、呼吸频率、体温等生理指标。
6. 孕产妇的心理状况,包括情绪、压力、心理健康状况等。
7. 孕产妇的疾病史,包括既往病史、慢性病史、过敏史等。
8. 孕产妇的妊娠并发症,包括妊娠期高血压疾病、妊娠糖尿病、子痫前期等。
9. 孕产妇的胎儿状况,包括胎位、胎心监护、胎动情况等。
二、评分标准。
根据以上评分项目,医护人员可以根据一定的标准进行评分,一般来说,评分标准分为低危、中危和高危三个等级。
具体评分标准如下:1. 低危,总分在0-5分之间。
2. 中危,总分在6-10分之间。
3. 高危,总分在11分以上。
三、评分的意义。
高危孕产妇评分的目的在于及时识别高危孕产妇,采取相应的处理和护理措施,以降低孕产妇和胎儿的风险,保障母婴的安全。
对于低危孕产妇,可以进行常规的产前检查和指导;对于中危孕产妇,需要加强监测和干预;对于高危孕产妇,需要进行重点监测和治疗,甚至可能需要提前引产或实施剖宫产术。
四、评分的注意事项。
1. 在评分过程中,要全面、客观地收集孕产妇的相关信息,尽量减少主观因素的干扰。
2. 在评分过程中,要根据孕产妇的实际情况进行评分,不要片面地追求高分或低分。
3. 在评分结果出来后,要及时将评分结果告知孕产妇和其家属,让其了解自己的健康状况,以便及时采取相应的措施。
高危孕产妇评分标准

高危孕产妇评分标准注:同时占上表两项以上者,其分数累加,分级、轻: 5分;中:10分一15分;重》20分。
均倾位及持续性额先,额后位等严重胎头位置再一旦发现必须立即剖宫产,不必进行评分。
注:娩。
简易胎龄评估法臀位westin评分注:总评分〉8分经阴道分娩的可能性大,V 5分剖宫产机会多,骨盆狭窄、巨大儿、胎头仰伸是剖宫产的绝对指征,不必评分。
ishop评分注:〉分,宫颈成熟,引产成功率高:〉分,可以人工破膜疤痕子宫评分法总分分,》分者试产成功率高国内医院对NST、CST采用评分法,根据分数高低来徇胎儿的安危状况,其评分标准分别如下:结果:—分为无反应型,—分为可疑型,—分为反应型结果:—分为阳性,—分为可疑,—分为阴性。
当总分为1—4分,提示胎儿在宫内已缺氧;5—7分时,提示大多数胎儿处于早期缺氧阶段;8—10分时,一般多提示胎儿在宫内近期是安全的,除非发生意外情况。
高危孕产妇抢救小组成员名单我院成立了由业务院长曾金春为领导的高危孕产妇抢救小组,常年对辖区内高危孕产妇进行会诊及抢救。
组长:曾金春副组长:杨长芬成员:聂希望吴红何柳清王丹何敏会正安县君安医院二0——年八月一日人员培训计划我院将妇产科人员培训纳入全院计划,每季度培训一次,并且一年送1—2名专业技术人员到上级医院进行脱产培训学习。
产科门诊工作制度1、在门诊部主任领导下,加强本科业务技术学习,精益求精,认真负责。
2、产科门诊实行首诊医师负责制。
3、产科门诊医护人员应由一定经验的医生、护士担任,确保门诊工作质量,避免差错事故发生。
4、对难以确诊的高危及病理产科,以及两次复诊仍不能确诊的应及时转上级医师诊治。
5、对孕妇进行认真检查和高危筛查,按要求准确书写门诊病历,填写《孕产妇保健建卡登记本》、《孕产妇保健手册》和《高危评分表》及时作出准确诊断及治疗,筛查出的高危孕产妇建议其定期看高危门诊。
6、对基层或外地转诊来的孕妇要认真诊治,并写好接诊记录,提出诊治意见。
高危孕产妇保健管理

高危孕产妇保健管理高危孕产妇:是指“凡妊娠期因某种因素可能危害孕妇、胎儿与新生儿或导致难产者”。
世界卫生组织和联合国组织所进行的国际研究新观点认为:高危孕产妇除病理因素外应该扩大到社会、经济、交通、文化等社会高危因素。
在产前检查时除发现有合并症和并发症的孕妇外,还应将居住在高山偏远、交通不便地区、丈夫长期不在家以及观念落后、贫困的孕妇,也作为高危孕妇来进行孕期高危管理,尽早处理,并动员她们提前住院待产。
(一)常见高危因素如下:(1)孕妇年龄、身高、体重、胸廓脊柱畸形 ;(2)有异常产史;(3)各种妊娠合并症(内科性、传染性等),如心脏病、糖尿病、高血压病、肾脏病、肝炎、甲亢、血液病及病毒感染等;(4)妊娠并发妊娠高血压疾病、前置胎盘、胎盘早剥、羊水过多或过少、胎儿宫内生长迟缓、过期妊娠、母儿血型不合等;(5)本次妊娠异常情况,如胎位异常、巨大胎儿、多胎妊娠、骨盆异常、软产道异常、盆腔肿瘤或曾有手术史等;(6)致畸因素:孕妇及一级亲属有遗传病史;妊娠早期接触可疑致畸药物;妊娠早期接触物理化学因素及病毒感染等;(7)社会因素:居住在高山偏远、交通不便地区、丈夫长期不在家以及观念落后、贫困的孕妇。
(二)管理程序:筛查----登记----评分----随访与监测治疗----分娩1、筛查:(1)初筛:社区卫生服务站或村卫生室负责对孕妇进行高危因素的初步筛查,发现孕期有异常后督促其到社区卫生服务中心或乡镇卫生院进行确诊。
(2)确诊:社区卫生服务中心或乡镇卫生院妇女保健医师根据询问既往的病史,如难产史、生育史、内、外、妇科病史,医疗保健机构在产前检查时所做的心、肝、肾、血液等内科病史的采集和检查,进行对妊娠并发症和合并症进行确诊,及早发现高危孕妇。
对于不能确诊的应及时转诊,避免诊治延误。
12、登记:社区卫生服务中心或乡镇卫生院及各级助产机构均应建立《高危孕产妇管理登记册》,及时登记高危孕产妇信息。
社区卫生服务中心或乡镇卫生院对已经转诊的孕产妇保存转诊单底联,应在2周内随访转诊结果,将上级机构反馈的高危孕产妇信息及时登记在《高危孕产妇管理登记册》。
危重孕产妇评分细则

危重孕产妇评分细则1.一般信息(1)患者基本信息:姓名、年龄、婚姻状况、孕龄等。
(2)主诉:患者的主要症状和不适感受。
(3)入院时间:患者就诊或住院的具体时间。
2.生命体征与体格检查(1)生命体征:包括体温、脉搏、呼吸、血压等生命体征的测量结果。
(2)体格检查:包括妊娠期体重、体征、腹部触诊、胎心监测等。
3.妊娠与分娩情况(1)孕周:患者的孕周情况。
(2)分娩方式:包括自然分娩、剖宫产等。
(3)产次:患者的生育次数。
(4)产时并发症:如胎盘早剥、羊水过少等。
(5)分娩催产药物使用:如催产素等。
4.危重孕产妇评分系统(1)胎儿评分:包括胎心情况、胎动情况等。
(2)休克评分:包括血压、脉搏、皮肤湿度等。
(3)呼吸评分:包括呼吸频率、血氧饱和度等。
(4)电解质评分:包括血钠、血钾等电解质的测量结果。
(5)肝肾功能评分:包括肝肾功能相关指标的测量结果。
(6)出血评分:包括血红蛋白水平、凝血功能等。
(7)意识评分:包括意识状态、神经反射等。
(8)感染评分:包括体温、白细胞计数、C-反应蛋白等指标。
(9)其他相关指标:可根据患者具体情况设置。
5.评分综合与处理(1)根据各项评分指标的结果,将其加权得出综合评分。
(2)根据综合评分,将危重孕产妇分为轻度、中度、重度或极重度危重程度,以确定治疗与护理的紧迫程度和方法。
(3)制定相应的护理计划,包括对生命体征的监测与干预、药物治疗、病情观察与评估、安全措施等。
(4)定期进行评分再次评估,以了解患者的病情进展,随时调整治疗和护理措施。
通过危重孕产妇评分细则的综合评估,可以及时、准确地判断危重孕产妇的病情,有针对性地制定治疗和护理计划,提高治疗效果和护理质量,降低病患的风险和不良结局的发生,对保护孕产妇的生命安全和促进产科医疗质量有着重要的作用。
《高危孕妇评分标准》

高危妊娠是指本次妊娠对孕产妇及胎婴儿有较高危险性,可能导致难产及或/危及母婴者。
具有高危因素的孕妇称为高危孕妇。
高危妊娠是导致孕产妇死亡的重要因素,为了做好高危妊娠的筛查、监护和管理,使具有不同危险因素的孕妇能按其危险程度,及时得到相应的医疗保健服务,改善妊娠结局,降低孕产妇及围产儿死亡率,现制定本管理办法。
一、高危妊娠评分标准和风险预警评估《高危孕妇评分标准》根据基本情况、不良孕产史、妊娠合并症、妊娠并发症、环境及社会因素及其他检查异常等情况,分5分、10分、20分三个高危分值进行评定。
有两种以上高危因素时,总高危评分由各单项评分累加。
具体标准见附件2。
风险预警评估将孕产妇妊娠风险分为五级,分别用颜色标识。
1级绿色为正常孕产妇;2级蓝色为低风险孕产妇;3级橙色为中等风险孕产妇;4级红色为高风险孕产妇;5级黄色为患有严重传染病疾病的孕产妇。
具体标识见附件1。
二、高危妊娠管理程序(一)高危筛查1.初筛:各级医疗保健机构在开展早孕检查时,按照《基本公共卫生服务规范》和《孕产期保健规范》的要求给每一位孕妇建立《孕产妇保健手册》和产科门诊病历,严格按照《高危孕妇评分标准》和《四川省产科分级诊疗指南(2016)年版》进行首次妊娠高危评分和风险评估,识别高危孕妇并填写重点管理孕妇报告单,按照3、5、7、7(红色预警3日、橙色预警5日、蓝色黄色7日)上报至妇幼保健院信息科,并进行专案管理和随访。
2.复评:孕妇在以后每次产前检查时发现新的高危因素要及时评估,在妊娠11-13周、20-28周、28-34周、37周后分别进行一次风险评估;从未产检的临产孕产妇,首诊医生必须进行一次风险评估。
3.凡属妊娠禁忌者,尽早动员孕妇终止妊娠。
(二)分类管理及转诊1级绿色标识:按照《中华医学会孕前及孕期保健指南》2011年第一版常规检查和随访。
2级蓝色预警:原则上应转至二级医疗保健机构进行产前监护及随访,直至分娩。
3级橙色预警:病情较重,对母婴安全会造成一定威胁,原则上应在二级或三级医疗保健机构进行产前监护及随访,直至分娩。
最全高危孕产妇评分标准

高危孕产妇评分标准均倾位及持续性额先,额后位等严重胎头位置再一旦发现必须立即剖宫产,不必进行评分。
注:娩。
简易胎龄评估法臀位westin评分注:总评分〉8分经阴道分娩的可能性大,V 5分剖宫产机会多,骨盆狭窄、巨大儿、胎头仰伸是剖宫产的绝对指征,不必评分。
宫颈成熟度Bishop评分注:〉分,宫颈成熟,引产成功率高:〉分,可以人工破膜疤痕子宫评分法(1(2总分12分,》8分者试产成功率高。
国内医院对NST CST采用评分法,根据分数高低来徇胎儿的安危状况,其评分标准分别如下:结果:—分为无反应型,—分为可疑型,—分为反应型结果:—分为阳性,—分为可疑,—分为阴性。
当总分为1—4分,提示胎儿在宫内已缺氧;5—7分时,提示大多数胎儿处于早期缺氧阶段;8—10分时,一般多提示胎儿在宫内近期是安全的,除非发生意外情况。
产科门诊工作制度1、在门诊部主任领导下,加强本科业务技术学习,精益求精,认真负责。
2、产科门诊实行首诊医师负责制。
3、产科门诊医护人员应由一定经验的医生、护士担任,确保门诊工作质量,避免差错事故发生。
4、对难以确诊的高危及病理产科,以及两次复诊仍不能确诊的应及时转上级医师诊治。
5、对孕妇进行认真检查和高危筛查,按要求准确书写门诊病历,填写《孕产妇保健建卡登记本》、《孕产妇保健手册》和《高危评分表》及时作出准确诊断及治疗,筛查出的高危孕产妇建议其定期看高危门诊。
6、对基层或外地转诊来的孕妇要认真诊治,并写好接诊记录,提出诊治意见。
7、对该转院的危重病人,应写清首诊记录及转院意见,并由一名医护人员陪送转院。
&门诊应经常保持整齐、清洁,改善候诊环境,有秩序地安排孕妇就诊。
9、严格执行消毒隔离制度,防止交叉感染。
10、与病房加强联系,有计划地接收孕妇住院治疗或住院分娩。
产前出血的诊断和处理规程Welcome !!! 欢迎您的下载, 资料仅供参考!。
最全-高危孕产妇评分标准

高危孕产妇评分标准注:同时占上表两项以上者,其分数累加,分级、轻:5分;中:10分—15分;重≥20分。
头位评分法注:高直前位,额前位在其他条件极好时有从阴道分娩可能,可能照评分;商直后位,前不均倾位及持续性额先,额后位等严重胎头位置再一旦发现必须立即剖宫产,不必进行评分。
注:产前先行头盆两项评分,产程异常在内诊后行四项综合评分,判断能否经阴道分娩。
简易胎龄评估法注:胎龄周岁=总分+27臀位westin评分注:总评分>8分经阴道分娩的可能性大,<5分剖宫产机会多,骨盆狭窄、巨大儿、胎头仰伸是剖宫产的绝对指征,不必评分。
宫颈成熟度Bishop评分注:>6分,宫颈成熟,引产成功率高:>9分,可以人工破膜疤痕子宫评分法(1)Flamm评分法(2)Weitein's评分法总分12分,≥8分者试产成功率高.国内医院对NST、CST采用评分法,根据分数高低来徇胎儿的安危状况,其评分标准分别如下:NST评分法结果:1—4分为无反应型,5—7分为可疑型,8—10分为反应型。
CST评分法结果:1—4分为阳性,5—7分为可疑,8-10分为阴性。
当总分为1-4分,提示胎儿在宫内已缺氧;5—7分时,提示大多数胎儿处于早期缺氧阶段;8—10分时,一般多提示胎儿在宫内近期是安全的,除非发生意外情况。
产科门诊工作制度1、在门诊部主任领导下,加强本科业务技术学习,精益求精,认真负责。
2、产科门诊实行首诊医师负责制.3、产科门诊医护人员应由一定经验的医生、护士担任,确保门诊工作质量,避免差错事故发生。
4、对难以确诊的高危及病理产科,以及两次复诊仍不能确诊的应及时转上级医师诊治。
5、对孕妇进行认真检查和高危筛查,按要求准确书写门诊病历,填写《孕产妇保健建卡登记本》、《孕产妇保健手册》和《高危评分表》,及时作出准确诊断及治疗,筛查出的高危孕产妇建议其定期看高危门诊.6、对基层或外地转诊来的孕妇要认真诊治,并写好接诊记录,提出诊治意见。
高危妊娠范围及评分标准--优选.docx

高 危 妊 娠范 围 及 评 分标 准5 分( A 级)10 分( B 级)20 分( C 级)1 年龄< 18 岁或≥ 351、年龄> 40 岁1、胸廓畸形伴轻度肺功能不全岁 2、身高≤ 145cm 伴体重≤ 40kg2、体质指数: * BMI ≥322、身高≤ 145cm*3、重度智力低下3、体重< 45kg 或≥ 80kg3、体质指数: 24≤ BMI < 28基本情况4、产道(软、骨)畸形4、精神病活动期ABO 或4、年龄≥ 30 岁伴结婚 2 年不孕 骨盆狭小 新生儿5、中度智力低下RH 溶血症换血血型为 RH 阴性者5、轻度智力低下6、精神病静止期严重遗传病7、3 次自然流产或早产≥ 2 次6、流产≥ 2 次早产史 1 次 8、婴儿未存活、畸形儿异常妊娠分娩史7、围产儿死亡史 附件手术史9、阴道难产史子宫破裂史疤痕子宫(剖宫产 史 肌瘤剜除史)产后出血史10 、 原 发 性 高血 压 , BP 持续 ≥5、心脏病、心功能Ⅲ~Ⅳ级 8、 原发性高血压,BP 持续≥160/100mmHg6、 房颤140/90mmHg12kP a ) 11、心脏病、心功能Ⅰ - Ⅱ心血管病7、 先心(紫绀型)9、心肌炎史级8、 肺动脉高压12、心肌炎后遗症 心律失常10、乙肝、丙肝病毒携带者13、 ALT ≥ 100 单位 肝内胆汁淤积9、重症肝炎症( ICP )肝病正常< ALT <100 单位10、急性脂肪肝14、急性肝炎或慢性肝炎妊 肾病 急、慢性尿路感染15 肾脏疾病伴肾功能轻度损害11、肾脏疾病伴肾功能重度损害娠并开放性、粟粒性肺结核发 呼吸道疾病 肺结核稳定型肺结核活动型,哮喘症哮喘伴肺功能不全11、中度贫血(60g/L ≤ Hb < 80/L )16、重度贫血( Hb < 60/L ) 17、血12、再障 极度贫血 血液病小板 /75 万 /L13、血小板≤ 50 万 /L内分泌病 12、甲亢、糖尿病不需用药者18、甲亢、糖尿病需用药者 14、甲亢危象、 糖尿病酮症酸中毒肿瘤19、子宫肌瘤或卵巢囊肿 /6cm15、恶性肿瘤20、癫痫需药物控制13、偶发癫痫21、自身免疫性疾病静止期、 16、自身免疫性疾病活动期 其他22、性病(梅毒、淋病)/ 丙肝、急AIDS腹症、严重感染、不明原因发热等胎位不正14、孕 32~ 36 孕周 横位 臀位 23、≥37孕周横位 臀位妊先 兆早 产 / 胎膜15、34~3 /6 孕周24、<34孕周娠早破并发 过期妊娠 16、≥41孕周25、≥42孕周伴胎盘功能低下症 妊娠期高血压疾17、妊娠期高血压26、高血压合并妊娠18、先兆子痫与子痫、H ellp 综病合征高危妊娠范围及评分标准5 分( A 级)10 分( B 级)20 分( C 级)18、不前出血( 28 孕周前)27、≥28孕周的边缘性及部分前19、完全性前置胎盘、胎盘早剥产前出血置胎盘、不明原因阴道流血羊水量异常19、羊水过多28、羊水过多或羊水过少29、双胎、巨大儿20、 3 胎及以上双胎巨大儿宫高>第 90百分位FGR20、宫高为第10百分位左右30、宫高<第10百分位(结合B21、宫高<第5 百分位(结合B超)超)21、胎动< /1 0次 / 12小时或<31、胎动消失胎动50 %母子血型不合22、 ABO溶血症32、RH溶血症22、已有过RH溶血症史23、被动或主动吸烟≥20 支/ 日。
高危孕产妇评分标准最新版

高危孕产妇评分标准最新版湖南省高危孕产妇评分标准代评代评异常情况异常情况码分码分年龄?18岁或?35岁骨盆异常(畸形、狭窄) 1 10 31 10一身高?1.45米胎位异常(臀先露、肩先露) 2 10 32 10 般+6体重?40公斤或?80公斤先兆早产,34-36周 3 5 33 15 情胸部脊柱畸形先兆早产,34周 4 15 34 20 况智力低下多胎妊娠 5 10 35 10自然流产?2次胎盘早剥 6 5 36 20人工流产?2次胎盘早破 7 5 37 10异位妊娠胎儿先天畸形 8 5 38 10本早产史?2次死胎 9 5 39 10次围产儿死亡史1次 10 5 异妊娠期高血压、 5 妊死胎、死产史?2次常11 10 轻度子痫前期、 40 10 娠产先天异常儿史 12 10 重度子痫前期、子痫 20 异史难产史 13 10 常巨大儿分娩史前置胎盘 14 5 41 20 情产后出血史妊娠期肝内胆汁淤积症 15 10 42 10 况疤痕子宫胎儿窘迫 16 10 43 10重度子痫前期、子痫史盆腔肿瘤 17 10 44 10羊水过多 10 妊娠合并贫血 45 羊水过少 20 轻中度(?60、,100g/L) 18 5 重度(,60g/L) 10 估计巨大儿或FGR 46 10活动性肺结核过期妊娠 19 15 47 10 严母儿ABO血型不合 48 10 重妊娠合并心脏病心脏病心功能? –?级内20 15 母儿RH血型不合 49 20心脏病心功能? –?级科20 孕妇及一级亲属有遗传病史 50 5致合糖尿病 21 15 妊娠早期接触可疑至畸药物、放射畸并乙肝病毒携带者 24 10 51 5 线等物理化学因素及病毒感染等因史活动性病毒性肝炎 25 15 素甲状腺功能亢进或低下酗酒、吸烟?20支/日 26 15 52 5高血压家庭贫困或家庭中受歧视 27 15 53 5 社肾脏疾病孕妇或丈夫为文盲或半文盲 28 15 54 5 会性淋病或梅毒或尖锐湿疣丈夫长期不在家 29 10 因55 5病素艾滋病或沙眼衣原体感染居住地到卫生院需要一小时以上 30 10 56 5 注:同时占上表两项以上者,其分数累加,其分数累加,分级,轻:5分;中:10分-15分;重?20分。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
代
码
异常情况
评
分
代
码
异常情况
评
分
一
般
情
况
1
年龄<16岁或≥35岁
10
本
次
妊
娠
异
常
情
况
34
骶耻外径<18厘米
10
2
身高≤1.45米
10
35
坐骨结节间径≤8厘米
10
3
体重<40公斤或>85公斤
5
36
畸形骨盆
15
4
胸廓脊柱畸形
15
37
臀位、横位(30周后)
15
异
常
产
史
5
自然流产≥2次
5
38
艾滋病
10
64
丈夫长期不在家
5
31
尖锐湿疣
10
65
由居住地到卫生院需要一小时以上
5
32
沙眼衣原体感染
10
66
*其他妊娠合并症(表卡册中有)
33
*生殖道疱疹(表卡册中无)
10
67
疤痕子宫
5
注:同时占上表两项者,其分数累加。
分级:轻:5分、中:10—15分、重:≥20分
10
25
甲状腺功能亢进或低下
15
58
母儿Rh血型不合
20
26
高血压
15
致
畸
因
素
59
孕妇及一级亲属有遗传病史
5
27
肾脏疾病
15
60
妊娠早期接触可疑致畸药物
5
妊
娠
合
并
性
病
28
淋病
10
61
妊娠早期接触物理化学因素及病毒感染等
5
28
淋病
10
社
会
因
素
62
家庭贫困529ຫໍສະໝຸດ 梅毒1063
孕妇或丈夫为文盲或半文盲
5
30
先兆早产<34周
15
6
人工流产≥2次
5
39
先兆早产34-36周+6
10
7
异位妊娠
5
40
盆腔肿瘤
10
8
早产史≥2次
5
41
羊水过多或过少
10
9
早期新生儿死亡史1次
5
42
妊娠期高血压、轻度子痫前期
5
10
死胎、死产史≥2次
10
43
重度子痫前期
15
11
先天异常儿史1次
5
44
子痫
20
12
先天异常儿史≥2次
10
45
妊娠晚期阴道流血
10
13
难产史
10
46
妊娠期肝内胆汁淤积症
10
14
巨大儿分娩史
5
47
胎心≤120次/分、但>100次/分
10
15
产后出血史
10
48
胎心持续≥160次/分
10
严
重
内
科
合
并
症
16
贫血 血红蛋白<100g/L
5
49
胎心≤100次/分
15
17
贫血 血红蛋白<60g/L
10
50
胎动<20次/12小时
10
18
活动性肺结核
15
51
胎动<10次/12小时
15
19
心脏病心功能 Ⅰ—Ⅱ级
15
52
多胎
10
20
心脏病心功能 Ⅲ级Ⅳ级
20
53
胎膜早破
10
21
糖尿病
15
54
估计巨大儿或FGR
10
22
乙肝病毒携带者
10
55
妊娠41-41+6周
5
23
活动性病毒性肝炎
15
56
妊娠≥42周
10
24
肺心病
15
57
母儿ABO血型不合
