前庭性偏头痛诊断标准-20140714
前庭性偏头痛:诊断标准--Barany学会及国际头痛学会共识文件

・标准与指南・前庭性偏头痛:诊断标准———Barany学会及国际头痛学会共识文件华驾略, 李焰生 摘译(上海交通大学医学院附属仁济医院神经内科,上海200127)【摘 要】本文提供了前庭性偏头痛的诊断标准,由Barany学会前庭疾患分类委员会及国际头痛学会(IHS)偏头痛分类分委员会共同制定。
分类包括前庭性偏头痛及很可能的前庭性偏头痛。
与IHS的常规程序相同,前庭性偏头痛作为一种新分类,将首先出现在第3版国际头痛分类(ICHD-3)的附录中。
若积累了进一步的证据,很可能的前庭性偏头痛也许会纳入更晚的ICHD版本中。
前庭性偏头痛的诊断建立在反复发作的前庭症状、具有偏头痛病史、前庭症状与偏头痛症状间存在时间上的相关性,并排除其他可导致前庭症状的病因。
符合前庭性偏头痛诊断的症状包括不同类型的眩晕及头部活动诱发的头晕伴恶心。
症状的严重程度必须为中重度。
急性发作的持续时间限于5min~72h的时间窗内。
【关键词】偏头痛;眩晕;头晕;前庭;诊断标准;Barany学会;国际头痛学会Vestibularmigraine:diagnosticcriteria———ConsensusdocumentoftheBaranySocietyandtheInternationalHeadacheSocietyTranslatedbyHuaJialve≹LiYanshengLempertT≹OlesenJ≹FurmanJ≹WaterstonJ≹SeemungalB≹CareyJ≹BisdorffA≹VersinoM≹EversS≹Newman-TokerDJVestibulRes≹2012≹22 167-1721 前 言早在19世纪,一些神经病学家就已发现偏头痛与眩晕之间的关联,但仅在100多年后,才对偏头痛引起的眩晕开展了系统的研究。
在过去的30年内,前庭性偏头痛的诊断分类已渐成型,可累及1%的普通人群。
尽管如此,但因缺乏广泛认可的前庭性偏头痛诊断标准,故而影响了临床和研究中对患者的识别。
前庭性偏头痛诊断123

1、肯定的VM • 持续时间5分钟至72小时
数秒
10%
数分-1小时
数小时
30%
数天
30%
数周
30%
• 特点:在头部运动、视觉刺激或头位改 变后反复发作的倾向 • 发作时间定义:多次短暂发作的总和
核心症状<72h
诊断标准:持续时间5分钟至72小时
1、肯定的VM • B. 有符合ICHD诊断标准的伴或不伴先兆的偏头痛病史
– 伴有至少2项以下特性的头痛:单侧、搏动性、中重度、日常体力活动 加重症状 – 畏光和畏声 – 视觉先兆
• D.不符合其他前庭疾病诊断或其他ICHD诊断。
1、肯定的VM
什么样的“晕”是符合VM诊 断中的“V-前庭性晕”
1、肯定的VM • A. 至少5次中重度前庭症状发作,持续时间5分钟至72小时 1、符合前庭性偏头痛诊断的前庭症状包括: ①自发性眩晕:包括内在性眩晕(自身运动的错觉)及外在 性眩晕(视景旋转或浮动的错觉); ②位置性眩晕:头位变动后发生; ③视觉诱发的眩晕:由复杂或大型活动性视觉刺激诱发; ④头部活动诱发的眩晕:在头部活动时发生; ⑤头部活动诱发伴恶心的头晕:头晕的特点是感觉到空间定 向受损, 2、前庭症状达到影响但尚未阻止日常活动程度者定为中度, 阻止日常活动程度者定为重度
偏头痛样头痛(至少符合两项才算一条):单侧、搏动性、中重度、 日常体力活动会加重头痛 畏声和畏光:两项都具备才算一条。 视觉先兆
单次发作中存在1个症状就足够。每次发作可能伴随不同的症状。伴随 症状可见于前庭症状出现之前、之中或之后
小贴士: 一定要记得,头晕患者问诊时问诊 的时候不仅不能忽视了头痛,而且 得细细询问。
M-偏头痛表现
恶心和/或呕吐 畏声和畏光(同时具备)
偏头痛诊断标准

偏头痛诊断标准把偏头痛这种常见的疾病定义为一种病症并确定有效的诊断标准对于疾病的诊断是必不可少的。
本文讨论了偏头痛的诊断标准,从认知和非认知方面阐述了疾病的临床定义以及诊断的基本要求。
首先,我们重点介绍偏头痛的认知定义。
根据国际类癫痫头痛分类标准(IHS),病症的认知定义是:反复发作的头痛,时间持续2~72小时,但不会超过几天,且不伴有一连串的头痛发作,无论在发作期间或缓解期间都无明显其他症状。
在非认知方面,患者的症状表现为头痛的缓解期间,患者头痛的症状可能暂时消失,并且患者可能出现头痛前兆症状,如头部疼痛、眩晕、眼部疼痛或歧视、面肌痉挛、注意力和记忆力减退。
此外,偏头痛发作前可能出现一些触发因素,如情绪波动、生理反应的变化(如情绪变化、光照变化、噪音刺激、饮食变化、运动和睡眠)和药物刺激,以及与脑血管病有关的疾病和变异,都可能导致偏头痛发作。
如果患者符合以上定义,可以开展CT或MRI检查,以检查患者的脑部结构是否有异常变化。
此外,还可以从血学检查、毛细血管检查等方面确诊。
另外,患者可以采取一系列措施来控制偏头痛。
首先,要尽量避免偏头痛的触发因素,因为偏头痛的复发常常由某些触发因素引起,所以如果可以尽可能避免这些触发因素,就可以减少偏头痛的复发。
其次,还可以采用药物治疗,如顺勃特类药物、非顺勃特类药物等。
药物治疗可以有效控制偏头痛,降低症状持续时间。
此外,除了药物治疗外,还可以采用非药物方式,如认知行为疗法(CBT)等,也可以辅助疗法,如颈椎矫正等,可以减轻偏头痛发作的次数和症状的严重程度。
总而言之,偏头痛是一种常见的疾病,也是发病率最高的疾病之一,而确定有效的诊断标准对于疾病的诊断是必不可少的。
当确诊偏头痛时,除了从认知和非认知方面了解病症定义之外,还要根据患者的临床表现,排除脑血管疾病,进行CT或MRI检查,以及采取药物治疗和非药物治疗措施,以期获得良好的疗效。
前庭性偏头痛

(二) 预防性治疗: ①β受体阻滞剂:普萘洛尔(心得安,20-240mg/d),美托 洛尔 (50-200mg/d); ②钙离子通道阻滞剂:氟桂利嗪 5-10mg/晚); ③抗癫痫药物:丙戊酸 至少600mg/d, 托吡酯(25-100mg/d,对慢 性偏头痛有效)等; ④抗抑郁药物:阿米替林10-150mg/d。
前庭性偏头痛认识历史
19世纪,一些神经病学家就注意到偏头痛与眩晕之间存在联 系. 近三十年来前庭性偏头痛的诊断才逐步得到认可。 2009年Neuhauser等人首先提出了“前庭性偏头痛(Vestibular
Migrain,VM)”这一疾病综合征,并制定了“确定的VM”和 “可 能的VM”的诊断标准
内容
一、概述 二、流行病学 三、可能的发病机理 四、诊断标准 五、临床特点 六、鉴别诊断 七、治疗 八、病历分享 九、小结
一、概述
前庭性偏头痛 (VM) 是近三十年逐渐被认识的一种临床综合症。 主要表现为: 发作性 眩晕或头晕,多同时伴有偏头 痛发作或之前有偏头痛病史。
一、概述
曾用术语:偏头痛相关性眩晕/头晕(migraine- associated vertigo /dizziness,MAV/MAD)、偏 头痛关联性眩晕 (migrainerelated vertigo,MRV)、良性复发性眩晕 (benign recurrent vertigo)、偏头痛相关前庭 病(migraine-related vestibulopathy)以及偏 头痛性眩晕(migrainous vertigo,MV) 等。
前庭性偏头痛:诊断标准(全文)

前庭性偏头痛:诊断标准(全文)1 前言早在19世纪,一些神经病学家就已发现偏头痛与眩晕之间的关联,但仅在100多年后,才对偏头痛引起的眩晕开展了系统的研究。
在过去的30年内,前庭性偏头痛的诊断分类已渐成型,可累及1%的普通人群。
尽管如此,但因缺乏广泛认可的前庭性偏头痛诊断标准,故而影响了临床和研究中对患者的识别。
为此,Barany学会(从事前庭研究的基础科学家、耳鼻喉学家及神经病学家组成的国际组织)授权了一个分类小组以研究前庭性偏头痛的诊断标准。
分类的形式按照国际头痛疾患分类的形式。
Barany学会分类委员会之前发布过前庭症状定义的专家共识,作为对前庭疾患分类的首次尝试及准备。
对前庭性偏头痛进行定义的主要目的是令其在前庭及头痛领域获得广泛认可。
因此,本分类的草稿在国际头痛学会(IHS)分类委员会偏头痛分类分委员会中进行了讨论。
分歧主要集中在如何平衡诊断标准的敏感性及特异性。
此类冲突广泛存在于所有医学分类工作中,因为特异性高的标准不可避免地会排除确实存在该状况的患者(假阴性),而敏感性高的标准会纳入不存在此状况的患者(假阳性)。
经讨论,删除了曾提出的可能的前庭性偏头痛,保留了前庭性偏头痛及很可能的前庭性偏头痛。
Barany学会和IHS讨论产生的其他变动包括对急性发作的持续时间进行更严格的规定以及强调排除鉴别诊断。
最终通过的诊断标准是IHS分类委员会和Barany学会前庭疾患分类委员会达成一致意见的结果。
这些诊断标准将纳入有望于2014年发布的第3版国际头痛分类(ICHD-3)的附录中,其中的新疾患尚需进一步研究确认有效性。
此外,前庭性偏头痛的分类也是正在纂写中的Barany学会前庭疾患分类的一部分。
新版的ICHD-3将仅纳入前庭性偏头痛,而Barany分类将同时纳入很可能的前庭性偏头痛。
2 前庭性偏头痛的诊断标准曾用术语:偏头痛关联性眩晕/头晕、偏头痛相关性前庭病、偏头痛性眩晕。
前庭性偏头痛A 至少5次中重度的前庭症状发作,持续5min-72h;B 既往或目前存在符合ICHD诊断标准的伴或不伴先兆的偏头痛;C 50%的前庭发作时伴有至少一项偏头痛性症状:①头痛,至少有下列两项特点:单侧、搏动性、中重度疼痛、日常体力活动加重头痛;②畏光及畏声;③视觉先兆;D 难以用其他前庭或ICHD疾患更好地解释。
前庭性偏头痛诊治详解

小结
▪ VM以眩晕、头晕为主要表现,首发症状的平均年龄较偏头痛晚。 应注意不同的VM患者,临床表现往往存在差异性,同一患者在 不同年龄段或不同发作期表现也会不同。
▪ 此外,VM缺乏神经系统特异性定位体征,在发作期和发作间期 可能会出现一过性体征,应当注意。而对于门、急诊以头晕、眩 晕为主诉的中老年患者,应注意对病史的询问,如既往是否有过 头痛/偏头痛病史、既往偏头痛发作情况等。
治疗及预防
➤预防性药物治疗 ▪ 作频繁或严重影响生活质量的患者可预防用药,应根据共病情况、严重程度和药物不良反应
选择。 (1)β-受体阻滞剂:普萘洛尔、美托洛尔; (2)钙离子拮抗剂:氟桂利嗪; (3)抗癫痫药:托吡酯、拉莫三嗪、丙戊酸; (4)碳酸酐酶抑制剂:乙酰唑胺; (5)抗焦虑抑郁药:阿米替林、文拉法辛、去甲替林。
前庭性偏头 痛诊治详解
前言
▪ 前庭性偏头痛(VM)是一种以前庭症状反复发作常伴有偏头痛 特征的致残性疾病,其在人群中的总患病率为1%~3%,在偏头 痛患者中的患病率为10.3%~21.0%,是眩晕门诊的常见疾病。 然而资料显示,首诊时仅有约2%的患者被疑诊本病,最终也仅有 约20%的患者被确诊。
▪ 为此,本文特对VM的临床特点、诊断标准、辅助检查及治疗策 略作一综述,以帮助临床医师进一步认识VM。
偏头痛样症状); ▪ C.不能用另一种前庭疾病或ICHD疾病更好地解释。
诊断标准
▪ 上述提到的要点释义: ▪ 前庭症状 ▪ 包括眩晕(自发性、外在性、位置性、视觉诱发性、头部运动诱
发性)和头部运动诱发的头晕伴恶心(头晕仅指空间定向力混 乱),但不包括先兆症状、精神症状、人格解体及全身乏力或疲 倦。
偏头疼诊断标准

偏头疼诊断标准
偏头疼是一种常见的头痛症状,常表现为一侧头痛,伴随着患者的光过敏、音过敏、恶心或呕吐等症状。
根据国际头痛学会(International Headache Society, IHS)制定的国际头痛分类和
诊断标准(International Classification of Headache Disorders, ICHD),以下是偏头疼的诊断标准:
1. 偏头疼无激素依赖性疼痛,有以下两种亚型:
a) 典型偏头疼(migraine without aura):至少有5次符合以
下标准的头痛发作。
- 头痛持续4-72小时。
- 头痛特征为至少两项:单侧发作、搏动性疼痛、中度或
重度疼痛程度、运动中加重或避光、恶心或呕吐。
- 头痛发作时伴有至少一项:恶心、呕吐、光过敏或音过敏。
b) 无典型偏头疼(migraine without aura):符合典型偏头疼
的头痛特征,但不满足头痛发作时伴随的其他症状。
2. 具备以下特征的头痛被诊断为偏头疼:
- 头痛至少在头痛发作期间出现1项神经系统症状,如视觉
异常、感觉异常或语言异常。
- 头痛伴有至少两项神经系统症状:视觉异常、感觉异常、
语言异常、肢体活动异常。
此外,为了确保诊断的准确性和排除其他引起头痛的潜在病因,医生还需要进行详细的病史询问、体格检查和必要的辅助检查。
前庭性偏头痛发病机制、临床表现、发作期间眼震电图特征表现、诱发疾病因素、疾病鉴别治疗及预防性用药

临床前庭性偏头痛发病机制、前庭症状临床表现、发作期间眼震电图特征表现、诱发疾病因素、与其他疾病鉴别治疗及预防性用药前庭性偏头痛是临床常见的具有遗传倾向的以反复发作头晕或眩晕、可伴恶心、呕吐或/和头痛为症候的一种疾病。
患者常就诊于神经科、急诊、耳鼻咽喉科,易被误诊为后循环缺血或短暂性脑缺血发作、前庭周围性眩晕、梅尼埃病、多发性(腔隙性)脑梗死等。
前庭性偏头痛是继良性阵发性位置性眩晕之后,引起反复发作性眩晕的第二大常见原因,在眩晕疾病谱中约占比10% 左右,而其诊断率却较低,易漏诊误诊。
偏头痛和眩晕同时发作才可诊断眩晕发作可以出现在偏头痛发作之前、之中或之后,部分病人甚至没有偏头痛发作。
首次眩晕发作通常出现于头痛发作后数年,此时病人头痛的程度与既往相比通常已呈明显减轻的趋势,眩晕替代偏头痛成为影响病人工作生活的主要因素。
VM 前庭症状临床表现VM 的前庭症状主要为发作性的自发性眩晕,包括内部眩晕及外部眩晕;其次为头动诱发或位置诱发性眩晕或不稳,为数不少的病人也可表现姿势性不稳,部分病人可表现为视觉性眩晕或头晕,另有病人表现为头部活动诱发的头晕伴恶心。
尽管某次发作可能不一定同时出现 2 种以上形式的前庭症状,但在其整个病程中,VM 病人会经历上述几种不同形式的前庭症状,这与BPPV 或梅尼埃病等疾病显著不同,后者发作多为单一形式。
有耳聋眩晕一定不是 VMVM 有可能导致内耳血管痉挛或者炎症,引起内耳供血障碍或者内耳炎症,导致听力下降。
可表现为突聋,或者反复听力下降。
包括低频听力损害在内的轻度耳蜗损伤发生率为3%~12%,轻度双侧感音神经性听力损害发生率为18%。
发作期间眼震电图特征表现在VM 发作期,病人可出现眼球震颤,此种眼震与前庭外周性异常、前庭中枢性异常,或者混合性异常的眼震没有显著性区别。
约70% 病人会发生病理性眼震,包括自发性眼震和位置性眼震,其中位置性眼震的发生率为40%,扫视性跟踪异常率为20%。
双侧前庭病诊断标准

双侧前庭病诊断标准
双侧前庭病是一种影响内耳部分或全部前庭功能的疾病,其诊断通常需要综合考虑患者的症状、体征和实验室检查结果。
以下是常用的双侧前庭病诊断标准:
1. 符合典型症状:患者出现持续性晕眩、眩晕加重或触发因素引起的晕眩,伴随恶心、呕吐和不稳定感。
2. 视力稳定:在眼睛开放的状态下,双侧前庭病患者应具有正常的固定视力,有时也可能出现水平或垂直性眼震。
3. 无其他致病因素:需要排除其他引起晕眩的病因,如内耳感染、药物不良反应、多发性硬化症等。
4. 前庭功能受损:通过一系列的前庭功能检查,如摇头试验、冷热试验、头部位置试验等,确认双侧前庭功能受损。
5. 典型病程:晕眩症状通常持续数天至数周,并在逐渐恢复过程中减轻。
但有些患者可能表现为慢性或复发性症状。
需要指出的是,双侧前庭病的诊断应由医生进行,并在考虑患者的病史、体征和实验室检查结果的基础上做出综合判断。
以上提供的是常用的诊断标准,但具体诊断仍需以专业医师的判断为准。
前庭性偏头痛诊疗标准培训课件
• D. 头痛发作期间,至少具备以下中的一条:
– 1. 恶心和/或呕吐 – 2. 畏声和畏光
• E. 不符合ICHD-3其他诊断
高山
I本C文HD档-3所(提测供试的信版息)仅中供的参1考.之1和用1,.不2 能作为科学依据,请勿模仿;如有不当之
加重加分
痛
病
•有没有恶心呕吐?
有加分
史
•怕不怕光线?
畏光加分
曾经的痛
小贴士: •头晕病人要问头痛病史。 •病人说有偏头痛不要信。 •要自己问。
•怕不怕吵? •特殊诱发因素? •是否有家族史?
畏声加分 有加分 有加分
高山
1本、文肯档定所提的供VM的信息仅供参考之用,不能作为科学依据,请勿模仿;如有不当之
什么样的“晕”是符合VM诊 断中的“V-前庭性晕”
高山
1本9文72档年所,提D供ra的c信hm息an仅和供H参ar考t之对用头,晕不的能分作为类科学依据,请勿模仿;如有不当之
处,请联系网站或本人删除。
眩晕
特异性症状,感觉环境在旋转,各方向皆有, 头活动后加重
头晕
1972年
晕厥前
一过性、马上要失去知觉、晕倒的感觉
处,请联系随1项或多项偏头痛表现
– 伴有至少2项以下特性的头痛:单侧、搏动性、中重度、日常体力活动 加重症状
– 畏光和畏声 – 视觉先兆
什么样的“痛”符合VM诊断 中的“M-偏头痛表现”
高山
本文档所提供的信息仅供参考之用,不能作为科学依据,请勿模仿;如有不当之
高山
本文档所提供的信息仅供参考之用,不能作为科学依据,请勿模仿;如有不当之
前庭性偏头痛临床表现、诊断标准及常见误诊漏诊原因及纠正

前庭性偏头痛临床表现、诊断标准及常见误诊漏诊原因及纠正前庭性偏头痛(VM)是临床上常见的具有遗传倾向的以反复发作头晕或眩晕、可伴有恶心、呕吐,伴或不伴头痛症候的一种可以诊断的独立疾病体。
患者常就诊于神经科、急诊、耳鼻咽喉科,易被误诊为后循环缺血或短暂性脑缺血发作、前庭周围性眩晕、梅尼埃病、多发性(腔隙性)脑梗死等。
人群中VM整体患病率高达1%,是导致头晕/眩晕的常见疾病之一,误诊率最高可达80%。
诊断标准1. VMA. 至少5次中度或重度的前庭症状发作,持续时间为5 min~72 h;B. 目前或既往存在符合国际头痛分类(ICHD-3)诊断标准的伴或不伴先兆的偏头痛;C. 至少50%的前庭症状发作时伴有下列一项及以上偏头痛样症状:头痛,至少有以下特征中的两项:单侧、搏动性、中度或重度疼痛、日常体力活动可加重头痛;畏光及畏声;视觉先兆;D. 不能用另一种前庭疾病或ICHD疾病更好地解释发作。
2. 很可能的VMA. 至少5次中度或重度的前庭症状发作,持续时间为5 min~72 h;B. 仅符合VM诊断标准的B和C中的一项(偏头痛病史或发作时的偏头痛样症状);C. 不能用另一种前庭疾病或ICHD疾病更好地解释。
注意:1、根据Bárány协会对前庭症状分类的定义,符合VM诊断的前庭症状包括:自发性眩晕,包括:内在性眩晕,指自身运动的错觉;外在性眩晕,指视觉环境旋转或移动的错觉。
位置性眩晕,头部位置改变后出现。
视觉诱发的眩晕,由复杂或大型移动性视觉刺激诱发。
头动诱发的眩晕,头部运动时出现。
头动诱发的头晕伴恶心,头晕是指空间定向受损的感觉。
2、中度前庭症状:前庭症状达到影响但尚未限制日常活动的程度。
重度前庭症状:无法进行日常活动。
3、发作的持续时间具有高度异质性:约30%的患者持续仅数分钟,30%患者持续数小时,30%患者持续超过数天。
其余约10%的患者仅持续数秒种,且可由头动、视觉刺激或头部位置改变而反复诱发。
偏头痛诊断标准

偏头痛诊断标准偏头痛是一种常见的神经系统疾病,其特点为周期性的头痛发作,伴随着恶心、呕吐、光、声过敏等症状。
偏头痛的诊断对于患者的治疗和管理至关重要。
因此,临床上对偏头痛的诊断标准有着明确的规定,本文将对偏头痛的诊断标准进行详细介绍。
首先,偏头痛的诊断需要根据患者的症状和病史来进行。
根据国际头痛学会(IHS)发布的《头痛分类及诊断标准》第三版,偏头痛的诊断标准包括以下几个方面,首先是头痛的特点,包括头痛的部位、性质、持续时间和伴随症状等。
其次是头痛的发作规律,包括头痛的发作频率、持续时间、头痛发作前的先兆症状等。
最后是头痛的诱因和缓解因素,包括头痛发作时可能的诱因和缓解因素等。
其次,偏头痛的诊断还需要排除其他原因引起的头痛。
根据IHS的诊断标准,偏头痛的诊断需要排除其他原因引起的头痛,如颅内肿瘤、脑血管疾病、颈椎病等。
因此,在进行偏头痛的诊断时,医生需要详细了解患者的病史、进行全面的体格检查和必要的辅助检查,如头部CT、MRI等,以排除其他原因引起的头痛。
最后,偏头痛的诊断还需要符合IHS的诊断标准。
根据IHS发布的《头痛分类及诊断标准》第三版,偏头痛的诊断需要符合特定的标准,包括头痛的特点、发作规律和排除其他原因引起的头痛等。
只有符合这些标准的患者,才能被诊断为偏头痛。
综上所述,偏头痛的诊断标准对于患者的治疗和管理至关重要。
医生在进行偏头痛的诊断时,需要根据患者的症状和病史,进行全面的体格检查和必要的辅助检查,以排除其他原因引起的头痛,同时需要符合IHS的诊断标准。
只有通过严格的诊断标准,才能准确诊断偏头痛,为患者提供有效的治疗和管理。
前庭性偏头痛完整版

前庭性偏头痛完整版前庭性偏头痛是一种综合征,表现为偏头痛引起眩晕或其他前庭症状反复发作。
有脑干先兆型偏头痛(migraine with brainstem aura, MBA)是一种相关疾病,特征是有复杂先兆,可能包括眩晕伴其他脑干症状。
前庭性偏头痛的旧称包括偏头痛相关性眩晕、偏头痛相关性头晕、偏头痛相关性前庭病和偏头痛性眩晕。
成人期偏头痛和前庭性偏头痛的儿童期前驱疾病包括儿童前庭性偏头痛、儿童良性阵发性眩晕和儿童复发性眩晕。
前庭性偏头痛不同于MBA,后者旧称基底动脉型偏头痛。
病理生理学和相关疾病尚未完全了解前庭性偏头痛的病理生理学。
前庭功能障碍有很多不同的临床和实验室特征,与偏头痛和其他前庭疾病相重叠,提示其病理生理学具有异质性。
有几个因素阻碍了前庭性偏头痛的研究,包括缺乏生物标志物或特异性试验,缺乏标准术语,以及共识诊断标准还在不断变化。
有人提出了一些可能的机制;它们并不相互排斥。
前庭功能障碍和偏头痛—早在1873年,人们就注意到发作性眩晕和偏头痛之间的关联。
当代的观察性研究发现偏头痛患者中前庭症状的患病率较高,还有研究发现有发作性前庭症状的患者中偏头痛的患病率较高。
20%-33%的偏头痛患者报告有发作性眩晕病史。
这与报告紧张型头痛患者眩晕患病率和一般人群眩晕终生患病率的研究不同,两者的估计值一般都低于8%。
1/2-2/3的偏头痛患者还报告有晕动病。
此患病率很可能是一般人群的2-5倍。
偏头痛患者也更容易出现视觉诱发的晕动病,症状也更严重。
关于偏头痛患者的研究中,非定位性前庭征象和提示中枢性前庭功能障碍的征象很常见,但这些表现也有很大差异。
发作间期轻度前庭和眼动征象(自发性、位置性或凝视诱发性眼震;前庭眼反射异常;眼跟随运动受损)见于20%-66%的偏头痛患者。
在发作性眩晕患者中,偏头痛的患病率估计为38%-87%。
一项研究中,眩晕患者的家属的偏头痛患病率也高于预期。
发病机制—目前有几种假说将前庭性偏头痛症状发作归为发作性偏头痛的一种表现。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
鉴别诊断
高龄、血管病危险因素、症状突发、总的发作病史 不到一年、血管影像有VA或BA近端血管病变证据。 TIA BPPV
持续1-数秒,每日多次
卡马西平有效 VP
精神性
合并: 50%VM合并精神性 特点:与情景相关、自主神经功能 亢奋、灾难性思维以及退缩行为。
MD
高山
鉴别诊断
脑干先兆 偏头痛
高山
ICHD-3(测试版)中的1.1和1.2
• D、不符合ICHD-3其他诊断,也排除了TIA。
高山
1、肯定的VM • B. 有符合ICHD诊断标准的伴或不伴先兆的偏头痛病史 ICHD-3(测试版)中的偏头痛
• 1.1 无先兆偏头痛 • 1.2 先兆偏头痛
–1.2.1 典型先兆偏头痛 纳 入
• 1.2.1.1 典型先兆伴头痛 • 1.2.1.2 典型先兆不伴头痛
高山
被纳入到2012年“VM”诊断标准中的“V-前庭性晕”
国际前庭症状分类(ICVD-1,2009) 眩晕 (默认内在)
自发性 位置性
头运动诱发
头晕
前庭视觉 症状
诱发性 外在眩晕 振动幻觉
伴恶心
姿势性症状 不稳
向某方向推 (譬如侧推) 平衡导致的 快跌倒
诱发性
自发性
位置性
头运动诱发
视觉延迟
视觉倾斜
高山
诊断标准
1、肯定的VM • A. 至少5次中重度前庭症状发作,持续时间5分钟至72小时 • B. 有符合ICHD诊断标准的伴或不伴先兆的偏头痛病史 • C.在至少一半的前庭发作中伴随1项或多项偏头痛表现
– 伴有至少2项以下特性的头痛:单侧、搏动性、中重度、日常体力活动 加重症状 – 畏光和畏声 – 视觉先兆
高山
有加分,无减分:
•头痛特点:单侧、搏动、中重度、日常体力
活动加重(有1项就可以加分) •畏光
偏 头 痛 表 现
•畏声 •有特殊诱发因素 •晕动病易感性 •对抗偏头痛药物有效 有不加分,无不减分(排除其他病变后):
又晕又痛
•中枢性眼震
•中枢位置性眼震
小贴士: •短暂的听觉症状 •每次发作特点和伴随 •短暂的电测听不正常 症状都要仔细问。 •来诊室了都要仔细查。 •短暂的前庭功能不正常
•严重不严重? •日常活动加重? •有没有恶心呕吐? •怕不怕光线? •怕不怕吵?
•特殊诱发因素?
•是否有家族史?
有加分
高山
1、肯定的VM
• C.在至少一半的前庭发作中伴随1项或多项偏头痛表现
– 伴有至少2项以下视觉先兆
• D. 头痛发作期间,至少具备以下中的一条:
– 1. 恶心和/或呕吐 – 2. 畏声和畏光
• E. 不符合ICHD-3其他诊断 高山
ICHD-3(测试版)中的1.1和1.2
• 1.2 先兆偏头痛
–1.2.1 典型先兆偏头痛
• 1.2.1.1 典型先兆伴头痛 • 1.2.1.2 典型先兆不伴头痛
–1.2.2 脑干先兆偏头痛 –1.2.3 偏瘫性偏头痛 –1.2.4 视网膜偏头痛
2. 缺乏血管病危险因素 3. 起病年龄小
小贴士: 即使不能排除后循环TIA, 譬如存在后循环动脉狭窄, 也建议选择药物治疗。
4. 任何一次发作中都未出现过脑干或小脑的其他症状 5. 发作持续数小时后能完全缓解
6. 频繁或长达数年甚至数十年的发作却从不遗留脑干或小脑梗死
7. 椎动脉或基底动脉近端无狭窄性病变 高山
• A.至少有两次符合B和C的发作 • B.可逆性的视觉、感觉和/或言语(Speech)/语言 (language)先兆,但不包括脑干、运动或视网膜症状。 • C.符合以下四项中的至少两项:
1. 至少一项先兆症状是在5分钟以上逐渐发生,以及/或,≧2种症 状相继发生 2. 每种先兆持续5-60分钟 3. 至少一种先兆是单侧的 4. 先兆伴随头痛或在60分钟内出现头痛
–1.2.2 脑干先兆偏头痛
A. 至少两次发作符合B-D B. 先兆包括视觉、感觉和/或言语/语言症状,每个症状均为可逆性,但无运动 或视网膜症状
C. 至少两项以下脑干症状: 1. 构音障碍 2. 眩晕 3. 耳鸣 4. 听力减退 5. 复视 6. 共济失调 7. 意识水平下降
D. 至少符合以下四项特点中的两项特征: 1. 至少一项先兆在≥5分钟内逐渐产生,和/或2种或多种症状相继发生。 2. 每种先兆持续5-60分钟。 3. 至少1项症状是单侧的。 4. 先兆伴随头痛,或在60分钟之内发生头痛。 高山 E. 在ICHD-III中没有更好的诊断可以考虑,也已经排除TIA。
偏头痛发作时 伴随症状
畏声定义:声音诱发不适。短暂和双侧。 必须鉴别是否为复聪所致:复聪引起通常是单侧且持续性;听力下降 耳对响亮声音失真。
小贴士: 头晕病人要问发作时是否有畏 声和畏光。恶心和呕吐在此不 作为特异性偏头痛表现。 高山
M-偏头痛表现 先兆
视觉
感觉
言语/语 言
脑干
运动
视网膜
高山
视觉先兆
可能都是“偏头痛”家族,但目 前只有肯定的VM被纳入ICHD-3。
高山
鉴别诊断
TIA BPPV
持续1-数秒,每日多次
卡马西平有效 VP
精神性
合并: 50%VM合并精神性 特点:与情景相关、自主神经功能 亢奋、灾难性思维以及退缩行为。
MD
高山
良性复发性眩晕
TIA
不支持后循环TIA:
1. 发作中常伴发偏头痛症状
前庭性偏头痛的诊断标准 (2012年)
高山 北京协和医院神经内科
2014年眩晕私塾-30分钟
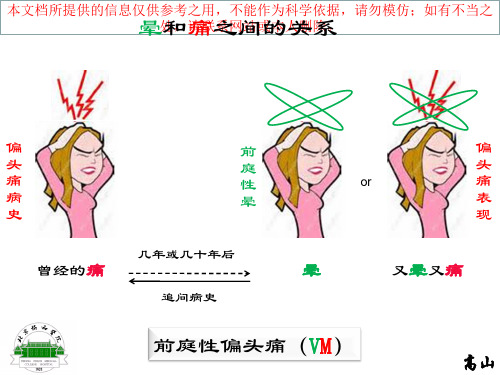
晕和痛之间的关系
偏 头 痛 病 史 曾经的痛
几年或几十年后
前 庭 性 晕
or
偏 头 痛 表 现 又晕又痛
晕
追问病史
前庭性偏头痛(VM)
高山
什么样的“晕”是符合VM诊 断中的“V-前庭性晕”
高山
1972年,Drachman和Hart对头晕的分类
2013年
国际头痛疾病分类
ICHD-3测试版
高山
诊断标准
1、肯定的VM • A. 至少5次中重度前庭症状发作,持续时间5分钟至72小时 • B. 有符合ICHD诊断标准的伴或不伴先兆的偏头痛病史 • C.在至少一半的前庭发作中伴随1项或多项偏头痛表现
– 伴有至少2项以下特性的头痛:单侧、搏动性、中重度、日常体力活动 加重症状 – 畏光和畏声 – 视觉先兆
VP
TIA
BPPV
高山
• • • •
1.3 慢性偏头痛 未 纳 1.4 偏头痛综合征 入 1.5 可能的偏头痛 1.6 可能与偏头痛相关的发作 综合征
– 1.6.1 复发性胃肠道功能紊乱 – 1.6.1.1 周期性呕吐综合征 – 1.6.1.2 腹型偏头痛 – 1.6.2 良性阵发性眩晕 •目前只有1.1和1.2被纳入到VM诊断标准。 – 1.6.3 良性阵发性斜颈 •包括儿童良性阵发性眩晕在内的“可能 与偏头痛相关的发作综合征”不能作为 VM诊断中的偏头痛病史。
• D.不符合其他前庭疾病诊断或其他ICHD诊断。
2、很可能的VM • A. 至少5次中重度前庭症状发作,持续时间5分钟至72小时 • B. 仅符合前庭性偏头痛诊断标准中的一项B或C(偏头痛病史 或发作时的偏头痛表现) • C. 不符合其他前庭疾病诊断或其他ICHD诊断 高山
从前
肯定的VM
现在
可能的VM 良性复发性眩晕
眩晕 特异性症状,感觉环境在旋转,各方向皆有, 头活动后加重 一过性、马上要失去知觉、晕倒的感觉 不稳或不安全感,无旋转,站立和行走困难
晕厥前
头晕
1972年
失衡和/或不 稳 非特异的头 重脚轻
头或环境有“游泳”、漂浮、晕或摇摆感
Neuhauser 1999标准(偏头痛性眩晕) 中重度以上发作性前庭症状(旋转性眩晕、其他自身或物体运动幻觉、位置性眩 晕、不能耐受头部运动) Olesen J 2005年提到眩晕头晕与偏头痛相关性的挑战时说到: 从典型的前庭性眩晕到非特异性的头晕(头重脚轻、运动敏感的头晕、头的运动 不耐受),
• D.不符合其他前庭疾病诊断或其他ICHD诊断。
高山
1、肯定的VM • A. 至少5次中重度前庭症状发作,持续时间5分钟至72小时
数秒
10%
数分-1小时
数小时
30%
数天
30%
四周
某些
30%
• 特点:在头部运动、视觉刺激或头位改 变后反复发作的倾向 • 发作时间定义:多次短暂发作的总和
核心症状<72h
晕
又晕又痛
高山
1、肯定的VM • B. 有符合ICHD诊断标准的伴或不伴先兆的偏头痛病史 ICHD-3(测试版)中的1.1和1.2
• 1.1 无先兆偏头痛 • 1.2 先兆偏头痛
–1.2.1 典型先兆偏头痛
• 1.2.1.1 典型先兆伴头痛 • 1.2.1.2 典型先兆不伴头痛
–1.2.2 脑干先兆偏头痛 –1.2.3 偏瘫性偏头痛 –1.2.4 视网膜偏头痛
高山
被纳入到“VM”诊断标准中的“M-偏头痛表现”
偏头痛样头痛(至少符合两项才算一条):单侧、搏动性、中重度、 日常体力活动会加重头痛 畏声和畏光:两项都具备才算一条。 视觉先兆
小贴士: 一定要记得,头晕有个小姐妹叫头 痛,她俩可能会结伴而行。所以, 问诊的时候不仅不能忽视了头痛, 还不能厚此薄彼,都得细细询问。
诊断标准:持续时间5分钟至72小时
高山
1、肯定的VM • B. 有符合ICHD诊断标准的伴或不伴先兆的偏头痛病史
ICHD:International Classification of Head Disorder(国际头痛疾病分类)
