2019CSCO结直肠癌诊疗指南
2019年结直肠癌肝转移诊疗指南最新解读

2019年结直肠癌肝转移诊疗指南最新解读诊疗原则2018中国指南、2019CSCO指南、2019NCCN指南以及2016ESMO指南均推荐将结直肠癌肝转移患者进入MDT治疗模式疾病状态分类2019ESMO指南将“转移部位≤2个”和“总体转移数目≤5个”的转移性结直肠癌定义为寡转移性疾病;对于寡转移患者,治疗目标是争取达到无疾病证据(no evidence of diease, NED),治疗方式则是要求在系统治疗的基础上考虑局部毁损性治疗相对应地,将“转移部位≥2个”或“总体转移数目≥5个”的转移性结直肠癌定义为广泛转移性疾病;治疗目标是疾病控制,应以全身系统性治疗为主NED的治疗目标是一项重要的修改内容。
既往ESMO指南和中国指南着重于肝转移灶应完全切除且无残留(R0切除),强调了手术是治愈转移性结直肠癌的唯一手段。
而NED则指的是通过病理、影像、分子检测等检查技术未能发现肿瘤存在证据。
NED强调了局部毁损性治疗的重要性。
局部毁损性治疗中手术仍旧是最重要的局部治疗手段,而其他的非手术局部治疗方法(包括射频消融、冷冻消融、微波消融、立体定向放疗、高剂量近距离放疗、化疗栓塞治疗、放射性栓塞治疗)也应该得到重视、肯定和推荐2019年CSCO指南和2019NCCN指南将转移性结直肠癌分为初始可切除、潜在可切除以及不可切除;2019CSCO指南还推荐以复发风险评分将初始可切除患者分层为低危和高危两组,复发风险评分越高,术后复发风险越大,围手术期化疗获益越多,所以存在疾病复发高危的患者推荐术前新辅助治疗。
R0切除仍是最重要的治愈手段。
手术切除以及不可切除的转移性结直肠癌患者的5年生存率分别是42%和9%,10年生存率分别是25%和4%。
这种疾病分类方法强调了初始可切除患者应以手术为核心的综合治疗方法为主全身状况分类2016ESMO指南根据年龄、体力、脏器功能、是否伴有合并症等评估患者全身状况,将患者分为临床适合强烈治疗类和不适合强烈治疗类2018中国指南推荐患者经过MDT评估,根据患者是否能耐受强烈治疗,分为两大类 1.全身状况差,不能耐受强烈治疗者,建议低毒性化疗方案或最佳支持治疗,以提高生活治疗并尽量延长生存时间。
《中国、期结直肠癌县域医师诊疗指南-内科部分(2019版草案)》要点

《中国、期结直肠癌县域医师诊疗指南-内科部分(2019版草案)》要点国家癌症中心2019年发布的数据显示,2015年我国结直肠癌发病率排名恶性肿瘤第3位,死亡率排名第5位,其发病率及死亡率呈上升趋势。
导致我国结直肠癌死亡率居高不下的主要原因,与基本诊疗规范落实欠缺,整体诊治水平偏低有关。
虽然目前国际和国内有诸多肠癌诊疗指南,但我国县域级医院由于设备、人员、科室、资金配置等均相对落后,无法严格按照国际指南进行诊治。
而县域级医院服务人群基数大,为多数结直肠癌患者的初诊单位,因此制定适合于县域级医院的结直肠癌诊疗指南尤为重要。
在所有结直肠癌中,~期肠癌占绝大多数,提高、期肠癌的诊疗水平对结直肠癌总体生存率的提高至关重要。
一、结肠癌术后辅助化疗路径结肠癌患者术后是否需要辅助化疗,及方案如何选择,主要依据术后病理分期。
期结肠癌术后复发风险极低,不能从辅助化疗中获益,因此不推荐辅助化疗。
部分期患者和所有期患者需接受辅助化疗,具体应结合复发风险、患者体能状况等因素综合决定。
1. 期结肠癌期结肠癌患者接受根治性手术之后,根据T分期,是否具有高危因素及微卫星状态(MSI),制定辅助化疗方案(表1)。
说明:1)70岁以上或体能状况不佳,无法耐受双药化疗的患者,如微卫星稳定可予单药氟尿嘧啶或卡培他滨化疗或观察;如微卫星不稳定或状态未知,建议观察。
因期MSI-H或dMMR结肠癌患者不但无法从单药氟尿嘧啶辅助化疗中获益,反而会引起生存受损。
2)术后辅助化疗开始时间:术后3~4周如恢复良好,即可开始辅助化疗,开始化疗时间以不超过术后2个月为宜。
3)术后辅助化疗持续时间:高危期结肠癌患者术后如接受CapeOx方案,研究表明3个月辅助化疗的疗效不劣于6个月,因此可结合患者意愿、治疗耐受性等缩短治疗时间至3个月;如接受mFOLFOX方案或单药氟尿嘧啶治疗,则仍建议行6个月辅助化疗。
4)微卫星状态(或错配修复蛋白)检测推荐采用免疫组化方法或PCR方法。
2019十大CSCO肿瘤指南更新要点一览(下篇)(结直肠、食管、卵巢癌、胃、胰腺、肾、头颈)

2019十大CSCO肿瘤指南更新要点一览(下篇)(结直肠、食管、卵巢癌、胃、胰腺、肾、头颈)4月26-27日,2019年CSCO新版肿瘤指南正式发布。
会上公布了各大癌种的指南新加推荐方案及用法。
CSCO指南指定除了考虑临床疗效,更顾及了国内药物的可及性及价格,综合考虑各个推荐方案的证据级别及适用性,打造最合适中国人的用药指南。
本次找药宝典记者亦前往现场,带给大家国内最新的肿瘤诊治方案。
结直肠癌与2018版相比,今年的指南中大约有25处更新,主要涉及:影像、病理学、外科、辅助治疗、放疗及内科治疗。
在内科治疗,特别是晚期转移性肠癌病人的内科治疗更新最多。
1.首次把左半右半写进了CSCO的指南当中,但是仅仅限于潜在可切除的病人和姑息一线治疗的病人。
RAS/BRAF野生型且原发灶位于左半结肠和RAS/BRAF野生型FOLFOXIRI+/-西妥昔单抗为ⅠA类推荐RAS/BRAF野生型且原发灶位于右半结肠和RAS/BRAF突变型FOLFOXIRI+/-贝伐珠单抗由Ⅱ类推荐改为Ⅰ类推荐2.提升了三药化疗±靶向在转化治疗中的推荐强度为I级推荐,特别是针对右半肠和RAS或BRAF突变的患者。
3.对不适合化疗的MSI-H/dMMR一线治疗患者和所有MSI-H/dMMR二线及以上的患者,增加了免疫检查点抑制剂作为Ⅱ级推荐4.针对BRAFV600E突变的二线及以上的治疗,新增「伊立替康+西妥昔单抗+维莫非尼」三药联合的Ⅱ级推荐5.瑞格非尼推荐剂量递增的治疗方法:第一周80mg/日,第二周120/日,第三周160mg/日6.首次纳入中国自主研发新药,增加呋喹替尼作为三线治疗的ⅠA 类的推荐7.在晚期病人的治疗,增加HER2以及NGS检测,鼓励患者参加临床研究食管癌2019 CSCO食管癌指南在去年发布的基础上,根据一年来循证研究证据的积累与新型抗肿瘤药物的探索应用,更新情况如下:抗血管生成药物推荐主要集中于复发/转移性食管癌的二线及以上治疗方面,指南中对抗血管生成治疗药物给予了充分的推荐。
2019版:直肠癌规范化诊疗指南(完整版)

2019版:直肠癌规范化诊疗指南(完整版)1 范围本指南规定了直肠癌的规范化诊治流程、诊断依据、诊断和鉴别诊断、治疗原则及治疗方案。
本指南适用于农村重大疾病医疗保障工作定点医院对直肠癌的诊断和治疗。
2 术语和定义下列术语和定义适用于本指南。
直肠系膜:指的是在中下段直肠的后方和两侧包裹着的,形成半圆,厚1.5~2.0cm的结缔组织,内含有动脉、静脉、淋巴组织及大量脂肪组织,上自第3骶椎前方,下达盆膈。
3 缩略语下列缩略语适用于本指南。
3.1 TME:(total mesorectal excision)全直肠系膜切除术3.2 CEA:(carcinoembryonic antigen)癌胚抗原4 诊治流程图5 诊断依据5.1 病因直肠癌的发病原因尚未完全阐明,导致发生的原因可归纳为:5.1.1 环境因素饮食习惯、肠道细菌、化学致癌物质、土壤中缺钼和硒。
5.1.2 内在因素基因变异、腺瘤、血吸虫性结肠炎、慢性溃疡性结肠炎。
5.2 高危人群5.2.1 有便血、便频、大便带粘液、腹痛等肠道症状的人。
5.2.2 大肠癌高发区的中、老年人。
5.2.3 大肠腺瘤患者。
5.2.4 有大肠癌病史者。
5.2.5 大肠癌患者的家庭成员。
5.2.6 家族性大肠腺瘤病患者。
5.2.7 溃疡性结肠炎患者。
5.2.8 Crohn病患者。
5.2.9 有盆腔放射治疗史者。
5.3 临床表现及体征5.3.1 症状主要表现为直肠刺激症状:便频、里急后重、肛门下坠、便不尽感、肛门痛等。
大便表面带血和/或粘液,严重时有脓血便。
根据临床表现出现的频度,直肠癌临床表现依次以便血、便频及大便变形多见。
5.3.2 直肠指诊凡遇到患者有便血、直肠刺激症状、大便变形等症状均应行直肠指诊。
检查时动作要轻柔,切忌粗暴,要注意有无肿物触及,肿瘤距肛门距离、大小、硬度、活动度、粘膜是否光滑、有无压痛及与周围组织关系、是否侵犯骶前组织。
如果肿瘤位于前壁,男性必须明确与前列腺关系,女性患者需做阴道指诊,查明是否侵犯阴道后壁。
CSCO结直肠癌指南更新培训课件

4. 第23 页,附录2.2.3-3 的注释增加
【注释】
2019
【注释】
2018
1. 目前尚无各专业均认可的直肠定义统一标准。根据 2018 年 NCCN 指南第二版直肠定义,MRI 正中矢状位骶骨岬与耻 骨联合上缘连线以下为直肠[19]。(增加) 2. 目前尚无低 / 中 / 高位直肠癌诊断标准。根据 ESMO-2017 指南的建议,以肿瘤下缘距肛缘距离 0~5cm 为低位直肠癌, 5~10cm 为中位直肠癌,10~15cm 为高位直肠癌。据目前指 南及相关研究证据,极低位直肠癌尚无明确诊断标准[14] 。
2019 CSCO结直肠癌指南更新略讲
吉林大学中日联谊医院胃肠结直肠外科 张小禹
五个方面的更新
1.新增影像报告标准化模板 2.使用NGS测序需要注意资质 3.非转移性患者更新诊断和辅助治疗
4.重点:转移性患者的治疗更新共8处
5.直肠癌的治疗更新
25个更新条目
1. 第 17~18 页,2.2.1 结肠癌的诊断:删除 CT 仿真肠镜的Ⅱ级推荐;增加胸部平扫 CT 的Ⅱ级推荐。修订注 释 a,b,c,d,e,f,g。
d. 临床或超声(US)/CT 检查怀疑肝转移时,尤其肝转移有潜 在手术切除机会时,应该行腹部MRI 检查,其包含 T2 加权, DWI 加权以及多期增强扫描序列等多种影像指标能够有效确定 肝转移瘤的数目、大小及分布[1];有条件者可行肝脏细胞特 异性造影剂增强 MRI,该方法有助于检出更多的肝内 1cm 以下 的小病灶[2]。
目前尚无低 / 中 / 高位直肠癌诊断标准。根据 ESMO-2017 指南的 建议,以肿瘤下缘距肛缘距离0~5cm 为低位直肠癌,5~10cm 为 中位直肠癌,10~15cm 为高位直肠癌。据4] 。
CSCO结直肠癌诊疗指南(2019word版)
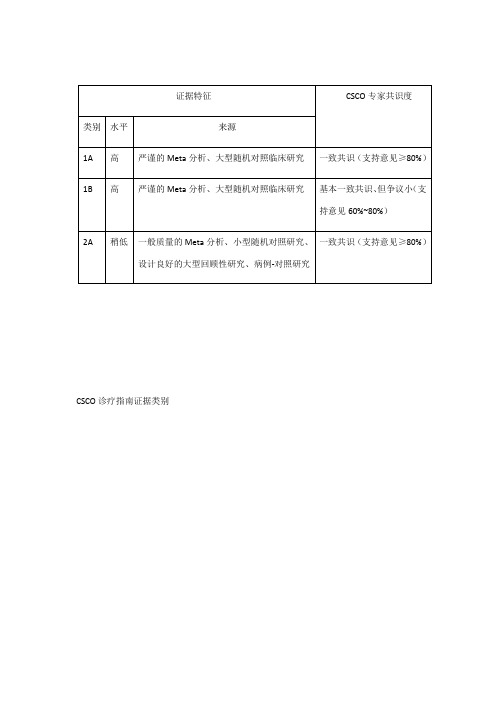
CSCO诊疗指南证据类别CSCO诊疗指南推荐等级1、结直肠癌诊疗总则结直肠癌的MDT诊疗模式注释:A.结直肠癌的诊治应重视多学科团队(multidisciplinary team,MDT)的作用,推荐有条件的单位将尽可能多的结直肠癌患者,尤其是转移性结直肠癌患者的诊疗纳入MDT的管理。
的实施过程中由多个学科的专家共同分析患者的临床表现、影像、病理和分子生物学资料,对患者的一般状况、疾病的诊断、分期/侵犯范围、发展趋向和预后作出全面的评估,并根据当前的国内外治疗规范/指南或循证医学依据,结合现有的治疗手段,为患者制定最适合的整体治疗策略。
原则应该贯穿每一位患者的治疗全程。
团队应根据治疗过程中患者机体状况的变化、肿瘤的反应而适时调整治疗方案,以期最大幅度地延长患者的生存期、提高治愈率和改善生活质量。
2、结直肠的诊断原则无症状健康人群的结直肠癌筛查结肠癌的诊断注释:影像学诊断的更多具体内容详见“影像学检查附录”A.患者存在临床显性肠梗阻,鉴于结肠镜检查前肠道准备会加剧梗阻或造成穿孔,原则上禁止行结肠镜检查。
临床疑似或诊断肠梗阻患者不建议钡剂灌肠检查。
B.患者不具备条件,或拒绝全结肠镜检查,或结肠镜不能检查全部结肠,建议清洁肠道后腹部/盆腔增强CT行结肠检查。
C.鉴于颈胸部淋巴结等诊断与鉴别诊断需要,推荐增强胸部CT;强调高空间分辨率重建图像诊断和鉴别诊断结肠癌肺转移瘤。
D.患者存在静脉造影的禁忌证,建议腹/盆腔增强MRI 加非增强胸部CT。
不能确诊肝转移瘤时,或肝转移瘤存在手术切除机会时,建议行腹部MRI,且包含T2 加权,DWI 加权以及多期T1 加权增强成像序列,用于确定肝转移瘤数目、大小及分布;有条件者可行肝脏细胞特异性造影剂增强MRI,该方法有助于检出1cm 以下病灶。
F.有条件者可行肝脏超声造影或术中超声造影,进一步明确诊断肝脏转移瘤。
G.临床怀疑转移但其他影像检查无法确诊、或重大治疗决策前,PET/CT可用于发现可能存在的转移灶,从而避免过度治疗;但不推荐PET/CT 作为结肠癌诊断的常规检查。
CSCO结直肠癌诊疗指南(2019年度整编)

CSCO诊疗指南证据类别CSCO诊疗指南推荐等级1、结直肠癌诊疗总则结直肠癌的MDT诊疗模式注释:A.结直肠癌的诊治应重视多学科团队(multidisciplinary team,MDT)的作用,推荐有条件的单位将尽可能多的结直肠癌患者,尤其是转移性结直肠癌患者的诊疗纳入MDT 的管理。
B.MDT的实施过程中由多个学科的专家共同分析患者的临床表现、影像、病理和分子生物学资料,对患者的一般状况、疾病的诊断、分期/侵犯范围、发展趋向和预后作出全面的评估,并根据当前的国内外治疗规范/指南或循证医学依据,结合现有的治疗手段,为患者制定最适合的整体治疗策略。
C.MDT 原则应该贯穿每一位患者的治疗全程。
D.MDT 团队应根据治疗过程中患者机体状况的变化、肿瘤的反应而适时调整治疗方案,以期最大幅度地延长患者的生存期、提高治愈率和改善生活质量。
2、结直肠的诊断原则2.1无症状健康人群的结直肠癌筛查2.2.1结肠癌的诊断注释:影像学诊断的更多具体内容详见“影像学检查附录”A.患者存在临床显性肠梗阻,鉴于结肠镜检查前肠道准备会加剧梗阻或造成穿孔,原则上禁止行结肠镜检查。
临床疑似或诊断肠梗阻患者不建议钡剂灌肠检查。
B.患者不具备条件,或拒绝全结肠镜检查,或结肠镜不能检查全部结肠,建议清洁肠道后腹部/盆腔增强CT行结肠检查。
C.鉴于颈胸部淋巴结等诊断与鉴别诊断需要,推荐增强胸部CT;强调高空间分辨率重建图像诊断和鉴别诊断结肠癌肺转移瘤。
D.患者存在静脉造影的禁忌证,建议腹/盆腔增强MRI 加非增强胸部CT。
E.CT不能确诊肝转移瘤时,或肝转移瘤存在手术切除机会时,建议行腹部MRI,且包含T2 加权,DWI 加权以及多期T1 加权增强成像序列,用于确定肝转移瘤数目、大小及分布;有条件者可行肝脏细胞特异性造影剂增强MRI,该方法有助于检出1cm 以下病灶。
F.有条件者可行肝脏超声造影或术中超声造影,进一步明确诊断肝脏转移瘤。
CSCO结直肠癌诊疗指南(2019word版)

CSCO诊疗指南证据类别注释:A.结直肠癌的诊治应重视多学科团队(multidisciplinary team,MDT)的作用,推荐有条件的单位将尽可能多的结直肠癌患者,尤其是转移性结直肠癌患者的诊疗纳入MDT的管理。
B.MDT的实施过程中由多个学科的专家共同分析患者的临床表现、影像、病理和分子生物学资料,对患者的一般状况、疾病的诊断、分期/侵犯范围、发展趋向和预后作出全面的评估,并根据当前的国内外治疗规范/指南或循证医学依据,结合现有的治疗手段,为患者制定最适合的整体治疗策略。
C.MDT 原则应该贯穿每一位患者的治疗全程。
D.MDT 团队应根据治疗过程中患者机体状况的变化、肿瘤的反应而适时调整治疗方案,以期最大幅度地延长患者的生存期、提高治愈率和改善生活质量。
影像学诊断的更多具体内容详见“影像学检查附录”A.患者存在临床显性肠梗阻,鉴于结肠镜检查前肠道准备会加剧梗阻或造成穿孔,原则上禁止行结肠镜检查。
临床疑似或诊断肠梗阻患者不建议钡剂灌肠检查。
B.患者不具备条件,或拒绝全结肠镜检查,或结肠镜不能检查全部结肠,建议清洁肠道后腹部/盆腔增强CT行结肠检查。
C.鉴于颈胸部淋巴结等诊断与鉴别诊断需要,推荐增强胸部CT;强调高空间分辨率重建图像诊断和鉴别诊断结肠癌肺转移瘤。
D.患者存在静脉造影的禁忌证,建议腹/盆腔增强MRI 加非增强胸部CT。
E.CT不能确诊肝转移瘤时,或肝转移瘤存在手术切除机会时,建议行腹部MRI,且包含T2 加权,DWI 加权以及多期T1 加权增强成像序列,用于确定肝转移瘤数目、大小及分布;有条件者可行肝脏细胞特异性造影剂增强MRI,该方法有助于检出1cm 以下病灶。
F.有条件者可行肝脏超声造影或术中超声造影,进一步明确诊断肝脏转移瘤。
G.临床怀疑转移但其他影像检查无法确诊、或重大治疗决策前,PET/CT可用于发现可能存在的转移灶,从而避免过度治疗;但不推荐PET/CT 作为结肠癌诊断的常规检查。
CSCO结直肠癌诊疗指引2019版

CSCO^疗指南证据类别CSCO^疗指南推荐等级1、结直肠癌诊疗总则结直肠癌的MDT诊疗模式注释:A.结直肠癌的诊治应重视多学科团队(multidisciplinaryteam,MDT)的作用,推荐有条件的单位将尽可能多的结直肠癌患者,尤其是转移性结直肠癌患者的诊疗纳入MDT的管理。
的实施过程中由多个学科的专家共同分析患者的临床表现、影像、病理和分子生物学资料,对患者的一般状况、疾病的诊断、分期/侵犯范围、发展趋向和预后作出全面的评估,并根据当前的国内外治疗规范/指南或循证医学依据,结合现有的治疗手段,为患者制定最适合的整体治疗策略。
原则应该贯穿每一位患者的治疗全程。
团队应根据治疗过程中患者机体状况的变化、肿瘤的反应而适时调整治疗方案,以期最大幅度地延长患者的生存期、提高治愈率和改善生活质量。
2、结直肠的诊断原则无症状健康人群的结直肠癌筛查结肠癌的诊断注释:影像学诊断的更多具体内容详见“影像学检查附录”A.患者存在临床显性肠梗阻,鉴于结肠镜检查前肠道准备会加剧梗阻或造成穿孔,原则上禁止行结肠镜检查。
临床疑似或诊断肠梗阻患者不建议钢剂灌肠检查。
B.患者不具备条件,或拒绝全结肠镜检查,或结肠镜不能检查全部结肠,建议清洁肠道后腹部/盆腔增强CT行结肠检查。
C.鉴于颈胸部淋巴结等诊断与鉴别诊断需要,推荐增强胸部CT;强调高空间分辨率重建图像诊断和鉴别诊断结肠癌肺转移瘤。
D.患者存在静脉造影的禁忌证,建议腹/盆腔增强MRI加非增强胸部CT不能确诊肝转移瘤时,或肝转移瘤存在手术切除机会时,建议行腹部MRI,且包含T2加权,DWI加权以及多期T1加权增强成像序列,用于确定肝转移瘤数目、大小及分布;有条件者可行肝脏细胞特异性造影剂增强MRI,该方法有助于检出1cm以下病灶。
F有条件者可行肝脏超声造影或术中超声造影,进一步明确诊断肝脏转移瘤。
G.临床怀疑转移但其他影像检查无法确诊、或重大治疗决策前,PET/CT可用于发现可能存在的转移灶,从而避免过度治疗;但不推荐PET/CT作为结肠癌诊断的常规检查。
2019结直肠癌诊疗指南更新版解读- 外科及辅助

0.6
FOLFOX4
LV5FU2
Stage III ∆=7.5%
0.4
Stage II: 83.7% vs 79.9%, HR=0.84, p=0.258
Stage III: 66.4% vs 58.9% HR=0.78, p=0.005
0.2
高危II期: 82.3% vs 74.6% HR=0.72(∆=7.7%)
0
1
2
3
4
5
6
0.0Years
André et al. JCO 2009;27:3109-16
MMR状态能预测FU辅助化疗疗效
dMMR状态分层的DFS
Ⅱ期(N=102)
100
90
80
70
60
50
40
30
5 yr DFS
20 Untreated 87% HR: 2.80 (0.98-8.97)
10 Treated 72%
主要终点:DFS 次要终点:OS,RFS,不良事件
两个治疗组最终各有613和615例患者完成了计划的治疗方案
Hamaguchi T, et al. 2015 ASCO Abstract 3512.
DFS(主要终点结果)
二次中期分析 卡培他滨 S-1
N
3年DFS
782 82.0%%(78.5%-85.0%)
更新结果的HR:1.21(95%CI 0.96,1.52)未到达非劣效预设值
DFS DFS
1.0
1.0
0.8
0.8
0.6
0.6
0.4
0.4
0.2
中位随访时间23.7个月
0.0
0.2 中位随访时间29.4个月 0.0
2019版:直肠癌规范化诊疗指南(完整版)

2019版:直肠癌规范化诊疗指南(完整版) The 2019 XXX (Complete n)1.ScopeThis guideline specifies the standardized diagnosis and treatment process。
diagnostic criteria。
diagnosis and differential diagnosis。
treatment principles。
XXX.XXX.2.XXX and nsXXX.Rectal mesentery: XXX wraps around and forms a semi-circle behind and on both sides of the middle and lower rectum。
with a thickness of 1.5-2.0 cm。
containing arteries。
veins。
lymphatic tissue。
and a large amount of fat tissue。
It extends from the frontof the third sacral vertebra to the pelvic diaphragm.3.nsXXX.3.1 XXX: XXX3.2 CEA: Carcinoembryonic Antigen4.Diagnosis and XXX Flowchart5.Diagnostic Criteria5.1 logyXXX not fully understood。
but the XXX:5.1.1 Environmental factors: dietary habits。
intestinal bacteria。
chemical carcinogens。
XXX.5.1.2 Intrinsic factors: ic ns。
adenomas。
XXX。
结直肠癌NCCN的指南解读【26页】

精选ppt
XELOX——结直肠癌患者辅助化疗的标准方案
XELOX(CapOX)--- 奥沙利铂 130mg/m2 d1
希罗达 1000mg/m2 每日两次 d1–15
每3周为一周期q3w
18
精选ppt
卡培他滨单药辅助化疗优于5-Fu/Lv方案
பைடு நூலகம்
X-ACT研究结果:希罗达®组的DFS显示出优势趋势
12
精选ppt
肝肺转移灶的外科处理原则
(Principles of surgery for colorectal metastasis)
1、必须在原发癌R0切除、无其他不可切除转移灶的前提下,行转移灶R0切除,不应作减瘤手术(非R0);2、应保证残余肝、肺的正常功能;3、若肝转移灶的切除不能保留足够的肝组织,可行术前门静脉栓塞或分期转移灶切除;4、射频消融术可单独或联合手术应用;5、对于化疗无效或复发的肝转移患者,若无其他系统性疾病,可考虑行肝动脉栓塞术(category 3);6、对于手术无法切除的患者,外放射可选择性使用或作为临床研究范畴,不应常规使用;7、对部分复发的病人可考虑再次切除转移癌。
I期:
8
精选ppt
无远处转移的直肠癌
(Rectal cancer without metastasis)
II,III期,进展期:
9
精选ppt
同时性远处转移的直肠癌
(Rectal cancer with synchronous metastasis )
10
精选ppt
进展期及转移性结直肠癌化疗
(Chemotherapy for advanced or metastatic disease)
NCCN(2019.V2)结直肠癌治疗指南解读
CSCO结直肠癌诊疗指南(2019word版)

CSCO诊疗指南证据类别CSCO诊疗指南推荐等级1、结直肠癌诊疗总则结直肠癌得MDT诊疗模式注释:A、结直肠癌得诊治应重视多学科团队(multidisciplinary team,MDT)得作用,推荐有条件得单位将尽可能多得结直肠癌患者,尤其就是转移性结直肠癌患者得诊疗纳入MDT得管理。
B、MDT得实施过程中由多个学科得专家共同分析患者得临床表现、影像、病理与分子生物学资料,对患者得一般状况、疾病得诊断、分期/侵犯范围、发展趋向与预后作出全面得评估,并根据当前得国内外治疗规范/指南或循证医学依据,结合现有得治疗手段,为患者制定最适合得整体治疗策略。
C、MDT 原则应该贯穿每一位患者得治疗全程。
D、MDT 团队应根据治疗过程中患者机体状况得变化、肿瘤得反应而适时调整治疗方案,以期最大幅度地延长患者得生存期、提高治愈率与改善生活质量。
2、结直肠得诊断原则2、1无症状健康人群得结直肠癌筛查2、2、1结肠癌得诊断注释:影像学诊断得更多具体内容详见“影像学检查附录”A、患者存在临床显性肠梗阻,鉴于结肠镜检查前肠道准备会加剧梗阻或造成穿孔,原则上禁止行结肠镜检查。
临床疑似或诊断肠梗阻患者不建议钡剂灌肠检查。
B、患者不具备条件,或拒绝全结肠镜检查,或结肠镜不能检查全部结肠,建议清洁肠道后腹部/盆腔增强CT行结肠检查。
C、鉴于颈胸部淋巴结等诊断与鉴别诊断需要,推荐增强胸部CT;强调高空间分辨率重建图像诊断与鉴别诊断结肠癌肺转移瘤。
D、患者存在静脉造影得禁忌证,建议腹/盆腔增强MRI 加非增强胸部CT。
E、CT不能确诊肝转移瘤时,或肝转移瘤存在手术切除机会时,建议行腹部MRI,且包含T2 加权,DWI 加权以及多期T1 加权增强成像序列,用于确定肝转移瘤数目、大小及分布;有条件者可行肝脏细胞特异性造影剂增强MRI,该方法有助于检出1cm 以下病灶。
F、有条件者可行肝脏超声造影或术中超声造影,进一步明确诊断肝脏转移瘤。
