胸腺瘤的影像诊断及分期
胸腺瘤的病理诊断与鉴别诊断

胸腺瘤的病理诊断与鉴别诊断(一)A型胸腺瘤1.定义:是一种由形态温和的梭形或卵圆形上皮性肿瘤细胞构成,缺乏或伴有少量未成熟T淋巴细胞的胸腺上皮性肿瘤。
是胸腺瘤中相对少见的类型。
以手术治疗为主,绝大数不要放化疗。
2.大体:一般有包膜,境界清楚;切面灰白,质硬,实性,分叶状结构不明显,可伴有囊性变。
3.镜下:组织结构多样:肿瘤细胞可排列成实性片状、束状、席纹状、车辐状或血管外皮瘤样,局部可有微囊结构。
少数可见腺样分化、肾小球样结构、菊形团及脑膜瘤样结构。
血管周间隙少见,缺乏胸腺小体和髓样分化灶。
肿瘤细胞呈梭形或卵圆形,形态温和,核仁不明显,核分裂少见;淋巴细胞稀疏,未成熟T淋巴细胞缺乏或可计数。
脑膜瘤样结构局部腺样分化4.免疫组化:肿瘤细胞弥漫表达p63、ck5/6、 CK、CK19等上皮标记,CD20可阳性,不表达CD5、cD117;TdT显示少量的未成熟T淋巴细胞。
5.鉴别诊断:a.B3型胸腺瘤(梭形细胞亚型):如果存在大量的血管周间隙,强烈支持梭形细胞B3型胸腺瘤。
如果肿瘤细胞核形状大小一致,存在大量毛细血管,见有菊形团结构、微囊区和肿瘤细胞CD20阳性,则支持A型胸腺瘤。
b.AB型胸腺瘤:AB型胸腺瘤镜下由两种成分构成,一种是A型胸腺瘤成分;另一种是淋巴细胞丰富(B样)的成分伴有明显的不成熟T细胞。
当TDT阳性的淋巴细胞成分>10%时需要诊断为AB型胸腺瘤。
c.胸腺类癌/不典型类癌:少数A型胸腺瘤可见菊形团样、腺样结构需与胸腺发生的类癌/不典型类癌鉴别,主要依靠免疫组化,类癌/不典型类癌细胞神经内分泌标记syn、CgA、NSE、CD56至少表达两种,而A型胸腺瘤不表达神经内分泌标记。
d.胸腺肉瘤样癌:不典型A 型胸腺瘤有时需要与胸腺肉瘤样癌进行鉴别,胸腺肉瘤样癌具有明显的恶性特征,如果局部CD20阳性支持不典型A型胸腺瘤,如果保留了A型胸腺瘤的组织结构,局部出现了坏死和分裂增多的不典型性,也倾向是诊断不典型A型胸腺瘤。
中国胸腺上皮肿瘤临床诊疗指南(2021版)

诊断
• (二)病理诊断 • 在病理上,胸腺肿瘤被归类为上皮肿瘤,以上皮细胞和淋巴细胞的结合为特征。
胸腺癌具有恶性细胞特征,而胸腺瘤在细胞学角度一般被认为是偏良性病变。 胸腺癌最常见的细胞组织类型为鳞状细胞癌、淋巴上皮癌和未分化癌。 • (三)影像诊断及分期系统 • 胸腺肿瘤影像学评估的标准检查是对胸部纵隔和胸膜进行从肺尖到肋膈隐窝的 增强CT扫描。从影像上看,胸腺瘤表现为前上纵隔边界清楚、有包膜、密度均 匀的肿物。如果肿物有出血、坏死或囊肿形成,则胸腺瘤在影像上的表现可以 是多样的。
治疗
• (三)内科治疗 • 3.免疫治疗 • 胸腺瘤(癌)中PD-L1高表达的患者接受免疫治疗具有较好疗效,但目前研究结
果仅限于单药免疫治疗,需要开展更多免疫联合治疗的研究。 • 此外,胸腺瘤(癌)免疫治疗过程中的免疫治疗相关不良反应需被密切关注,
尤其存在自身免疫综合征的患者,接受免疫治疗前需衡量获益与治疗的风险。 PD-L1表达可能是抗PD-1/PD-L1单抗治疗胸腺瘤(癌)的疗效预测标志物,未 来仍需大样本研究来证实以及探索其他的疗效预测标志物。
量,可考虑术后辅助化疗。对于初始评估无法切除患者,应先行新辅助化疗 (优选蒽环为基础的方案)、新辅助放疗(40~50Gy)或新辅助放化疗。
治疗
• 4.Masaoka-KogaⅣB期 • 标准化疗。若化疗后有局部残留病灶,或者局部症状较重,可给予引起症状区
域病灶的姑息放疗。
治疗
• 二、胸腺上皮肿瘤的治疗 • (一)外科治疗 • 若临床提示为可手术切除的胸腺瘤,为减少胸腺瘤包膜破。 • 3.Masaoka-KogaⅣB期 • 化疗为主的综合治疗。
胸腺瘤的CT影像诊断

吴元魁,杨慧,许乙凯,等.胸腺瘤的CT诊断价值【J】.实用放射学杂志,2008,24(12):16101612
侵袭性胸腺瘤和胸腺癌的鉴别
• 胸腺癌常发生纵隔淋巴结和远处转移,易 血行转移到肺、肾上腺、肝等器官,故发 生远处转移者高度提示胸腺癌。
鉴别诊断
• 淋巴瘤:
①肿大的淋巴结主要位于血管前间隙、气 管周围、肺门区,常融合成分叶状团块影, 周围结构常被包绕,范围更广,密度均匀 或中心出现低密度坏死区 ②双侧分布,分叶更常见、更明显 ③增强扫描呈不均匀结节样强化或环状强 化
• 多为良性,有完整包膜。临床上常视为有 潜在恶性,易浸润邻近组织器官。
3
组织病理学及分期
• 2004年WHO的胸腺瘤病理学分型
A型:上皮细胞及核细胞为梭形或软圆形 B型:上皮细胞及核细胞为树突状或更为丰满
根据上皮细胞与不典型细胞的比例,再将其分为B1、 B2、B3型 AB型:二者的混合,与A型类似,但含有肿瘤淋巴细胞 C型:所有的胸腺癌 其中将A型及AB型定为非侵袭性胸腺瘤,将B型定为侵 袭性胸腺瘤,C型定为胸腺癌
① 肿瘤较大,边缘分叶 ② 包膜不完整,密度不均匀 ③ 周围血管、气管被包绕 ④ 与周围组织界限模糊 ⑤ 合并胸腔积液 ⑥ 增强幅度<20Hu ⑦ 短期复查增长较快 ⑧ 大血管、胸膜或心包膜浸润
良、恶性胸腺瘤的鉴别
• 胸膜以及心包种植播散是恶性胸腺瘤的重 要征象。表现为胸膜、心包不规则增厚, 与肿块分界不清,部分患者出现积液征。
侵袭性胸腺瘤和胸腺癌的鉴别
• 个别胸腺癌可造成胸骨破坏,但很少见。 ﹡良性和侵袭性胸腺瘤均可发生免疫性疾病,
胸腺肿瘤TNM分期(AJCC第8版)

N0
M0
ⅢA期
T3
N0
M0
ⅢB期
T4
N0
M0
ⅣA期
任何T
N1
M0
ⅣA期
任何T
N0,N1
M1a
ⅣB期
任何T
N2
M0,M1a
ⅣB期
任何T
任何N
M1b
区域淋巴结(N)
NX
区域淋巴结无法评估
N0
无区域淋巴结转移
N1
胸腺周围淋巴结转移
N2
胸内或颈部深淋巴结转移
远处转移(M)
M0
无胸膜、心包或远处转移
M1
有胸膜、心包或远处转移
M1a
孤立的胸膜或者心包结节
M1b
肺实质内结节或远处器官转移
胸腺肿瘤TNM分期:
分期标准
分期
T
N
M
Ⅰ期
T1a,T1b
N0
M0
Ⅱ期
胸腺肿瘤TNM分期(AJCC第8版)
原发肿瘤(T)
TX
原发肿瘤无法评估
T0Leabharlann 无原发肿瘤的证据T1肿瘤包埋或延伸至纵隔脂肪;可能累及纵隔胸膜
T1a
肿瘤未侵犯纵膈胸膜
T1b
肿瘤直接侵犯纵膈胸膜
T2
肿瘤直接侵犯心包膜(部分或全层)
T3
肿瘤侵犯下列任何一个:肺、头臂静脉、上腔静脉、膈神经、胸壁或心包外肺动脉或静脉
T4
肿肿瘤侵犯下列任何一个:主动脉(升支、主动脉弓或降支)、心内肺动脉、心肌、气管、食管
T分类由入侵的“级别”定义:它们反映了最高程度的入侵,而不管有多少其他(低级别)结构被入侵。T1,一级结构:胸腺、前纵隔脂肪、纵隔胸膜;T2,二级结构:心包;T3,三级结构:肺、头臂静脉、上腔静脉、膈神经、胸壁、肺门血管;T4,四级结构:主动脉(升支、主动脉弓或降支)、心内肺动脉、心肌、气管、食管。
胸腺瘤的分型及分期

胸腺瘤是最常见的前纵隔原发肿瘤之一。
绝大多数胸腺瘤位于前上纵隔的胸腺部位,极少数可异位发生在后纵隔、下颈部、肺门周边、胸膜或肺实质内。
胸腺瘤一般生长缓慢,以局部浸润为主要生长方式,转移灶常常局限在胸膜、膈肌、心包、或者横膈内,胸腔以外的转移少见。
即使完全切除的胸腺瘤仍有后期复发的可能性。
较小的胸腺瘤可没有任何症状。
肿瘤生长到一定体积时,会产生周围组织压迫、刺激症状如咳嗽、呼吸困难、胸痛、咯血、吞咽困难、声音嘶哑、上腔静脉压迫综合征、膈神经麻痹等。
胸腺瘤可能合并重症肌无力(MG)、单纯红细胞再生障碍性贫血(PRCA)、低球蛋白血症、肾炎肾病综合征、类风湿性关节炎、皮肌炎、红斑狼疮、巨食管症等,其中以重症肌无力最为多见。
分型胸腺瘤主要病理特征为混杂的细胞成分,包括胸腺上皮细胞和非肿瘤性淋巴细胞,各种细胞比例变化是组织病理学分类基础。
传统分型以占80%以上的细胞成分命名,分为菱形细胞型、上皮细胞型、淋巴细胞性和混合型。
这种分型对临床治疗和预后没有意义。
另有将胸腺瘤分为皮质型、髓质型和混合型,皮质型又分为皮质为主型和“单纯”皮质型2个亚型。
这种分型方式和预后高度相关。
1999年WHO对胸腺瘤的组织学分型:A型胸腺瘤:即髓质型或梭型细胞胸腺瘤。
AB型胸腺瘤:即混合型胸腺瘤。
B型胸腺瘤:按照逐渐增加的上皮细胞/淋巴细胞及核异型上皮细胞比例又分为3个亚型;B1型胸腺瘤:即富含淋巴细胞的胸腺瘤、淋巴细胞型胸腺瘤、皮质为主型胸腺瘤或类器官胸腺瘤;B2型胸腺瘤:即皮质型胸腺瘤;B3型胸腺瘤:即上皮型、非典型、类鳞状上皮胸腺瘤或分化好的胸腺癌。
C型胸腺瘤:即胸腺癌,组织学上此型较其他类型的胸腺瘤更具有恶性特征。
2004年WHO分型取消了C型胸腺瘤作为胸腺癌的同义词,将胸腺神经内分泌肿瘤列入胸腺癌。
胸腺瘤分期(masaoka)I期:局限于包膜内;IIa期:肉眼浸润周围脂肪组织、纵膈内脂肪组织或两者都有。
IIb期:镜下浸润包膜III期:肉眼侵犯邻近器官(如:胸膜、大血管或肺);IVA期:胸膜或心包播散;IVB期:淋巴造血系统转移。
胸腺瘤论文修改

张颖
【摘 要】目的:探讨胸腺瘤的 X 线及 CT 表现特征,以提高诊断正确率。方法:回顾 分析11例经手术病理证实的胸腺瘤的X线和CT表现,其中非侵袭性胸腺瘤10例,侵袭性胸腺 瘤1例。结果:胸腺瘤多局限于前纵隔或延伸至中纵隔,肿块多偏向纵隔一侧(8/11,72%), 邻近血管结构多受推移(4/11, 36%);而侵袭性胸腺瘤较非侵袭性胸腺瘤有明显分叶;侵袭 性胸腺瘤坏死囊变率 高于非侵袭性胸腺瘤且增强后较后者有明显强化;本组均未见浅表淋
2.2CT表现:
• 2.2.1非侵袭性胸腺瘤10例,肿块均位于前上纵 隔,居中线1例,偏于一侧6例。形态规则,瘤 体较大时呈分叶状,多数密度均匀,增强后呈 均匀强化,2例伴钙化。肿瘤与心脏大血管脂肪 间隙清晰且呈锐角相切,有2例瘤体与大血管之 间脂肪间隙消失。
• 2.2.2侵袭性胸腺瘤1例,肿块位于前上纵隔。偏 于一侧。混杂密度,,伴钙化。增强后呈较明显 不均匀强化。肿块形状不规则。与心脏血管接 触面大,脂肪间隙消失,有不同程度纵隔铸形 改变。
• 3.3鉴别诊断
胸腺瘤需同纵膈淋巴瘤、胸腺增生、畸胎瘤、 胸腺癌或类癌相鉴别。
①淋巴瘤多为双侧性,浸润范围常超出前纵膈,病变多累计 主动脉弓上方。淋巴瘤呈多发结节或可分辨的结节融合肿块, 边缘大多呈分叶状,淋巴瘤内低密度改变相对少见,多呈小 片状及裂隙样,增强扫描多为不均匀轻度强化,其中可有结 节样明显强化区,环状强化对淋巴瘤定性诊断有帮助;淋巴 瘤多包绕浸润邻近血管结构,较少推移,这是由于淋巴瘤多 数累及胸部多组淋巴结并且纵隔结缔组织和脂肪组织弥漫受 侵的结果;纵膈淋巴瘤常常合并其它部位淋巴结肿大。但淋 巴瘤也可原发于胸腺,同时霍奇金淋巴瘤(大多为结节硬化 型)有侵犯胸腺倾向,从而引起胸腺肿大或肿块,影像学难 以鉴别。淋巴瘤一般对放疗较敏感,放疗后短期复查肿块可 明显缩小,而胸腺瘤对放疗敏感性低于淋巴瘤,故这也是二 者的鉴别点之一。
异位胸腺瘤病理分型、临床分期及CT诊断进展

异位胸腺瘤病理分型、临床分期及CT诊断进展丁晓云 综述,石士奎 审校【关键词】异位胸腺瘤;病理分型;临床分期;影像诊断【中图分类号】 R734.5; R445.3【文献标识码】 A【文章编号】 2095-2252(2020)03-1905-04胸腺瘤大多认为起源于未退化的胸腺上皮组织,由上皮细胞和淋巴细胞组成,起病隐匿,绝大多数位于前上纵隔,发病比例男女相近,发病年龄40 ~ 60岁。
对于发生于前上纵隔以外的胸腺瘤则称之为异位胸腺瘤(ectopic thymoma, ET)。
ET临床少见,仅占胸腺瘤的2﹪~ 4﹪[1],极易误诊。
ET可能起源于胸腺组织异常的胚胎迁移[2],最好发于下颈部、中后纵隔及胸腔,心包、胸膜、肺实质及支气管等部位也有报道[3]。
其中,下颈部ET男女发病率为1:7,发病年龄11 ~ 71岁。
笔者将从胸腺瘤的组织病理学分型、临床分期及意义、ET临床表现、CT诊断进展及鉴别诊断等几个方面进行综述,以提高对ET 的认识。
1 胸腺瘤组织病理学分型、临床分期及临床表现1.1 组织病理学分型、临床分期及意义胸腺瘤病理分类传统上有很多种,根据2005年版WHO胸腺瘤病理分类标准分为:A型胸腺瘤即髓质型或梭形胸腺瘤,可见哈氏小体,免疫组织化学CK细胞角蛋白强阳性;B型胸腺瘤(根据其肿瘤性上皮细胞是否增加和异形性的有无,进一步分为B1器官样型:有大量的淋巴细胞弥漫增生,可见小核仁,与周围瘤性上皮细胞分布混合;B2皮质型;B3鳞状上皮样型或分化好的胸腺癌三个亚型);AB型胸腺瘤即混合型胸腺瘤;C型胸腺瘤(即为另一种亚型:胸腺癌较其他几型胸腺瘤相比更具侵袭性,属于较明确的恶性肿瘤),异位胸腺癌在临床上极其罕见。
临床上除了有组织病理学分型外还有相应的临床分期。
20世纪80年代,Lattes/Bernatz组织学分类,按组织来源不同将胸腺瘤归类为:上皮细胞型、混合细胞型、淋巴细胞型。
1978年Bergh等首次提出了胸腺瘤的临床分期,日本学者Masaoka等于1981年对其进行修订,推出Masaoka分期,是目前应用最广泛的临床分期,结合术中观察及病理结果所见,将其分为4期:Ⅰ期:肿瘤局限在胸腺以内,包膜完整,镜下无肿瘤细胞浸润包膜;Ⅱa期:镜下发现包膜浸润;Ⅱb期:肿瘤细胞侵犯周围纵隔脂肪组织和胸膜;Ⅲ期:侵犯邻近器官或组织,如大血管、心、肺等;Ⅳa期:侵犯胸膜;Ⅳb:肿瘤细胞经淋巴或血液系统向远处器官转移。
胸腺瘤与胸腺增生的影像表现

击此处
部位、大小、形态、边界、密度、强化
胸腺瘤-影像表现
提示侵袭性的CT征象:
边界不清、分叶状
侵犯胸膜时胸膜增厚、胸腔积液侵犯肺时瘤肺界面有毛刺影侵犯心包时心包积液;心包周围脂肪间隙消失,心包广泛增厚或呈结节状增厚胸膜种植大血管受侵时表现心脏大血管被挤压、推移或包绕
02
胸腺瘤-影像表现
不同分型之间的区别:形态不规则,强化较明显出现坏事囊变及具有周围侵袭表现者,高度提示为胸腺癌或B3型胸腺瘤
胸腺癌
类似于胸腺外的其他恶性肿瘤,由于典型的分化、异型性大和器官样结构的缺失,使其完全不同于胸腺瘤而被单独区分开来。
注:除伴有淋巴样间质的微结节型胸腺瘤、微小胸腺瘤以外,其他所有胸腺瘤都视为恶性肿瘤
胸腺瘤改良Masaoka分期
I期: 肿瘤局限于包膜内IIa期:镜下超出胸腺包膜IIb期:肉眼可见侵犯周围脂肪组织,但未穿透纵膈胸膜或心包膜III期:侵犯邻近组织或器官,包括心包、肺及大血管IVa期:胸膜或心包播散IVb期:淋巴或血行转移
01
胸腺瘤-分类
WHO胸腺肿瘤国际肿瘤学分类(2015)
类型
按其上皮细胞和淋巴细胞的比例而分类,以上皮细胞为主的胸腺瘤预后最差。
A型
梭形/卵圆形细胞、缺乏核异型,核分裂活性低(<4个/2mm),缺乏或仅有极少量(容易计数)的TDT阳性T淋巴细胞
非典型更A换型文本
即A型胸腺瘤伴有一定程度的异型性
AB型
谢 谢
胸腺增生-概述
胸腺增生包括两种形式,真正的胸腺增生(胸腺增生)和胸腺髓质中淋巴生发中心的增生(淋巴组织增生)真性胸腺增生:胸腺的体积及重量超过正常同龄人的上限,大体形态及组织学正常。通常见于近期某些应激,如肿瘤放化疗后,激素治疗后,烧伤后胸腺萎缩后的反弹。淋巴组织增生:指淋巴滤泡增多,不伴有胸腺体积的增大。约60%-80%患者伴有重症肌无力,其余免疫介导的疾病包括系统性红斑狼疮、类风湿性关节炎、甲状腺功能亢进。
胸腺瘤的CT诊断

理证 实恶 性 的 1 5例 .良性 胸腺 瘤 l 全部 完整 切 2例
除。 3 讨论
力等 重症 肌无 力 表现 9例 . 伴有 咳 嗽 2例 部病 例 全
均 采用 常 规胸 部 C T扫描 . 由胸 廓入 口扫描 至 横 隔 层厚 lmm. 0 间隔 1mr 其 巾 5例行 增 强扫 描 . 点 0 n 重 观察 肿瘤 的形 态 、 缘 、 边 与周 围心 脏 大血管 及 纵 隔的 关 系。 2 结 果 肿瘤 局 限 在 心脏 大 血 管 前 间 隙 1 例 (07 ) 1 4. % ,
寓 腔 内因炎 症产 生 的积液 内含有 蛋 白成分 .其 密度
显优 于 C 本 组 资料 表 明 MR 诊 断颅 底骨 质 破 坏 T I
( 括翼 突 、 尖 、 坡 、 骨 基 底 、 骨 大 翼 )6例 包 岩 斜 蝶 蝶 5
(71 。 5 .%) 明显 高 于 C T的 2 9例 ( 96 笔 者体 会 2 .%)
胸腺瘤 的 C T诊 断
吴 兆 亮
f 要】目 的 探 讨 胸 腺 瘤 c 摘 T诊 断 价 伉 及 临 床 意 义 方 法 分 析 2 7例 经 外 科 和 病 王 证 实 的 胸 腺 瘤 的 C 甲 T表现 。 果 局 限 型 结
1 例 , 部 局 限 前 纵 隔 非 局 限 型 l 1 全 6例 , 侵 袭 性 生 长 侵 犯 邻 近 结 构 , 『 6例 侵 犯 胸 膜 。发 生 转 移 3例 , 中 肺 部 转 移 l 早 其 1 I 其
高 信号 .肿瘤 组 织 则表现 为高 信 号背景 下 的低 信号
影. 增强 扫捕 明显 强化 I MR 矢状 位及 冠状 位扫 描可 判 断各 通颅孔 道 的破 坏 .更清 晰显 示鼻 咽部 肿 瘤 向 上侵 犯 颅底 的直 径途 径 . 全 面评价 癌灶 范 围 可 本 组 资料表 明 MR 对鼻 咽癌 颞 下 窝 、 绵窦 及 I 海
胸腺瘤的CT表现与临床分期及病理分型的相关性研究

・
9 9 3・
胸腺瘤 的 C T表 现 与 临床 分 期 及 病 理 分 型 的相 关 性 研 究
崔怀钢 ( 陕西省南郑县人 民医院放射科 , 陕西 南郑 7 2 3 1 0 0 )
[ 摘 要】 目的 : 分析非侵袭性胸腺瘤和侵袭性胸腺瘤的 C T 影 像学 特点 , 提高对此病的认识 、 诊 断和鉴别诊断水平 。方 法 : 回顾性分析术后病理诊断为胸腺 瘤的患者 5 5例 , 根据临床术 中所 见 , 行 临床 Ma s a o k a分期及对胸腺 瘤进行 侵袭性 和非侵袭性 分
对所有病 例术后病理分型进行统计 。
1 . 2 方法: 根 据 术 中所 见 包 膜 是 否 完 整 , 是否 有外 侵及远处
转移将其分为侵袭 性胸腺瘤 和非 侵袭性 胸腺瘤 两组 , 对 每组
的影像特点进行归 纳、 统计 、 总结 ; 再 根据术后病理分 型 , 对不 同组织学类型胸腺瘤 的 C T表 现与 临床分期 的相关 性进行 统
在组织学上 以 B , 型发生率 最高 , 在 临床上均为 Ⅱ期 以上。
可见胸腺瘤 的组织 学类 型 与临 床侵 袭性 密切 相关 , A< A B<B 。 <B 2 <B , B 3 型侵袭性 程度 最高。组织学分 型能较好
连, 因此临床 Ⅱ期胸腺瘤部分在影像学上不能做出准确诊断。 2 . 2 5 5例胸腺 瘤按 WH O( 2 0 0 4 ) 组织学分型与 M a s a o k a 分期
之 间的关 系 : A型均 包膜完 整 , 无外 侵 ; A B型 大部包 膜完 整 , 仅少数局 部侵及包 膜 ; B 型大部侵及 包膜 、 纵隔脂肪 、 邻近器 官及心包播散 。组织学分型 ( A型一B 型 ) 与 临床分期 (I期
胸腺瘤分期

Masaoka Staging SystemI 外被包膜,显微镜下无包膜侵犯IIa 大体上侵犯周围脂肪组织或纵隔胸膜IIb 显微镜下侵犯包膜III 大体上侵犯周围气官IVa 胸膜、心包转移IVb 淋巴或血行转移WHO分型:A 梭形上皮细胞,无异形(atypia),无淋巴细胞AB 类似于A型,有淋巴细胞聚集(foci of lymphocytes)B 大量上皮样细胞。
根据上皮细胞、异形细胞比例分为:B1 类似于正常胸腺的皮质(cortex)和髓质(medulla)B2 散在分布有肿瘤上皮细胞,伴泡状核(neoplastic epithelium cells with vesicular nulcei)B3 中度异形的上皮细胞为主,包括高分化胸腺癌C 胸腺癌(Thymic carcinomas)Levine和Rosai又将胸腺肿瘤分为:1、良性胸腺瘤:细胞学上无异形(cytologically bland),无大体或微浸润,虽为良性但(切除后)仍有转移或复发,故名称具有迷惑性;2、I型恶性胸腺瘤(Category I malignant thymomas):又称高分化胸腺癌(well-differentiatedthymic carcinoma),cytological bland,但是有周围侵犯,25-77%的患者伴有MG;3、II型恶性胸腺瘤(Category II malignant thymomas):通常指胸腺癌,多不伴有MG,组织学上为恶性(Cytologically malignant),可再细分为多种亚型:a.鳞状细胞(Squamous cell)b.粘液表皮样(mucoepidermoid)c.基底细胞样(basaloid)d.lymphoepithelioma-likee.small cell/neuroendocrinef.sarcomatoidg.clear cellh.undifferentiated/anaplastic。
胸腺瘤、纵膈畸胎瘤的影像诊断与鉴别诊断

正常胸腺X线表现
帆形 1Y
正常胸腺X线表现
右上纵膈增宽 3Y
正常胸腺X线表现
三角形 5Y
正常胸腺CT表现
❖10 岁以下儿童:胸腺呈四方形或梯形,前缘与胸骨接 触,后缘与纵隔大血管接触,无明显分界。密度均匀 一致,与胸壁肌肉相近或稍高。侧缘常隆起,偶呈平 直或凹陷。2-3岁以内幼儿胸腺肥大甚为常见,呈帆样 ,可明显突入肺内。
LOGO
胸腺瘤、纵膈畸胎瘤的影像诊断与鉴别诊断
纵膈分区
ITMIG分区
❖ITMIG:国际胸腺肿瘤协会( the International Thymic Malignancy Interest Group )
❖ 由心胸外科、肿瘤学、放射学、病理学专家共同 参与讨论。
❖基于2014年日本胸腺学会(JART) CT解剖的纵隔 四分法。
❖ Ⅳ期:肿瘤广泛侵犯邻近组织及远处转移
Ⅳa期:胸膜或心包广泛播散; Ⅳb期:淋巴或血行远处转移。
治疗
❖ 基于临床分期的治疗模式 ❖ Ⅰ期:单纯手术。 ❖ Ⅱ期:手术+术后放疗。 ❖ Ⅲ-Ⅳa期:术前新辅助治疗,术后残留放疗及化疗。 ❖ Ⅳb期:姑息性化疗为主。
影像学表现
肿瘤组织学分型与影像表现的相关性: ❖ 形态不规则、强化较明显、出现坏死囊变及具有
正常胸腺X线表现
❖ X线:2岁以内的幼儿胸片上均能显示胸腺,而且 表现较为明显。2~8岁小儿偶尔可见,8岁以上 罕见。
正常胸腺X线表现
❖ 帆形:单侧分布,致密均匀,呈三角帆形,内缘位于纵隔 内,外缘自内上斜向外下达中肺中带,边缘锐利。
❖ 三角形:单侧,致密均匀,三角形尖端指向肺门,内缘与 纵隔相连,下缘位于水平叶裂位置,边缘均清晰锐利。
胸腺瘤报告单内容描述

胸腺瘤报告单内容描述检查结果:根据您的检查结果,我们发现您有胸腺瘤的存在。
胸腺瘤是一种在胸腺中形成的肿瘤,它通常是良性的,但也有可能是恶性的。
以下是我们对您检查结果的详细描述。
1. 胸腺瘤位置与大小:根据检查结果显示,您的胸腺瘤位于胸腺的特定区域。
该肿瘤的大小为(X)厘米,显示出一定程度的生长趋势。
2. 胸腺瘤形态与组织特征:根据显微镜下的观察,该胸腺瘤呈囊肿状或实质性肿块状,具体形态与组织特征需进一步分析和定位。
3. 胸腺瘤的良恶性鉴定:目前无法通过肉眼观察确认该胸腺瘤的良恶性。
为了明确这一点,我们建议您接受进一步的检查,如组织活检或细胞学检查。
4. 周围组织影响评估:胸腺瘤的位置和尺寸可能会对周围组织造成一定的影响。
进一步的评估可以确定它是否对邻近器官和结构产生了压迫或侵犯。
5. 需进一步的检查和治疗:为了更全面地评估您的病情并制定合适的治疗方案,我们建议您和您的医生进一步讨论您的检查结果。
可能包括(但不限于)下列检查和治疗措施:- 组织活检:通过取得胸腺瘤的组织样本进行进一步的病理学检查,以明确其良恶性。
- 影像学评估:进行胸部CT扫描或MRI等影像学检查,以帮助准确定位胸腺瘤的位置、大小和周围组织影响情况。
- 临床评估:通过详细的身体检查、症状评估和实验室检查,了解病情的整体情况。
- 手术治疗:对于恶性或有症状的胸腺瘤,可能需要进行手术切除。
请记住,以上只是对您的检查结果进行初步描述。
最终的治疗决策应由您与您的医生共同决定,并取决于您的具体状况和医疗需求。
建议您尽快与您的医生进行进一步咨询和讨论,以便制定适合您的个性化治疗计划。
《胸腺瘤影像表现》课件
CT表现
胸腺瘤在CT影像上呈现为囊性或 实性肿块,常伴有钙化和血管强 化。
MRI表现
胸腺瘤在MRI影像上呈现为低信 号或中等信号的肿块,T2加权影 像可显示肿块内部的囊性变化。
影像学诊断
分期
胸腺瘤根据影像学表现及肿瘤的侵犯程度可分为不同分期。
鉴别诊断
影像学可以帮助鉴别胸腺瘤与其他前纵隔肿瘤,如淋巴瘤、神经源性肿瘤等。
治疗方案
手术
手术是治疗胸腺瘤的主要方 法,可通过胸腔镜手术或开 放手术切除肿瘤。
放疗
放疗可用于术后辅助治疗或 无法手术切除的患者。
化疗
化疗在肿瘤进展或复发时可 以考虑,但对胸腺瘤的化疗 效果有限。
预后与随访
预后因素
预后与胸腺瘤的分期、病理类型及患者的年龄等因素有关。
随访检查
随访通过定期复查影像学及临床检查,排查复发和转移。
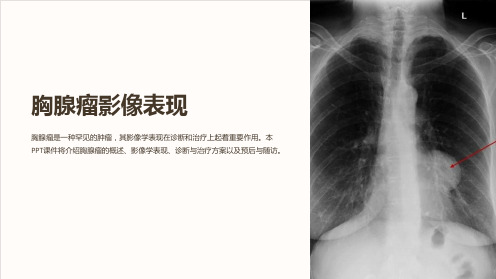
胸腺瘤影像表现
胸腺瘤是一种罕见的肿瘤,其影像学表现在诊断和治疗上起着重要作用。本 PPT课件将介绍胸腺瘤的概述、影像学表现、诊断与治疗方案以及预后与随访。
胸腺瘤概述
定义
胸腺瘤是一种起源于胸腺的良性或恶性肿瘤。
分类
胸腺瘤根据组织学表现可以分为良性胸腺瘤、 肌上皮瘤和胸腺癌等。
影像学表现
X线表现
胸腺瘤在X线片上呈现为前纵隔 肿块,边期发现及积极治疗是预防和控制该 疾病的重要措施。
学习参考
了解更多关于胸腺瘤的知识,请参考研究文献 及专业网站。
胸腺瘤诊断治疗指南

胸腺瘤诊断治疗指南【概述】大约95%的胸腺瘤发生在前纵隔,少数发生在纵隔以外的部位如颈部、肺门和肺实质内。
在纵隔内,胸腺瘤还可发生在前纵隔的心膈角处,甚至有报道如息肉一样的气管内胸腺瘤。
所有胸腺瘤均起源于胸腺上皮细胞,但仅有4%的胸腺瘤是由单一的胸腺上皮细胞组成,绝大多数胸腺瘤是胸腺上皮细胞和淋巴细胞混合组成的。
胸腺82临床诊疗指南胸外科分册瘤分以下四种类型:①淋巴细胞型:胸腺瘤组织中,淋巴细胞成分超过66%;②上皮细胞型:胸腺瘤组织中,上皮细胞成分超过66%;③淋巴、上皮细胞混合型:胸腺瘤组织中,淋巴细胞和上皮细胞所占的比例相同;④梭形细胞型:为上皮细胞型的一个亚型。
胸腺瘤的各种组织类型中,淋巴细胞型约占22%,上皮细胞型约占27%。
淋巴、上皮细胞混合型约占50%,梭形细胞型所占比例最少。
1985年,Marino等根据显微镜下肿瘤胸腺上皮细胞的形态,将胸腺瘤分为三种组织学类型:①皮质型:由中等到较大的上皮细胞组成,核呈圆形或卵圆形,染色质细而分散,核仁位于中央。
胞浆不清楚。
肿瘤内有许多不成熟的淋巴细胞。
②髓质型:由小到中等的上皮细胞组成,核的形状不规则,多呈梭形,没有核仁。
肿瘤内淋巴细胞数量较少,且都是成熟的T 细胞。
③混合型:由皮质型和髓质型两种成分组成。
该分类方法公布后,越来越受到重视,逐渐为临床所接受。
肉眼看,胸腺瘤呈圆形或椭圆形,体积大小不一。
肿瘤质地软,颜色为深褐色或灰红色。
肿瘤可有分叶,其间有明显的灰白色纤维组织间隔。
除了整个胸腺组织已被胸腺瘤组织所取代外,绝大多数胸腺瘤与正常胸腺组织相接壤。
胸腺瘤中,可经常见到各种退行性变,如出血、钙化和囊性变等。
胸腺瘤的大体形态特征中,最重要的是肿瘤的包膜是否完整以及肿瘤是否侵及邻近的正常器官。
所有胸腺瘤中,良性胸腺瘤即包膜完整的非浸润型胸腺瘤所占的比例大约是40%~70%。
偶尔,这些包膜完整的非浸润型胸腺瘤,显微镜下却发现肿瘤细胞已经浸润到包膜或包膜外,这类胸腺瘤应归为恶性浸润型胸腺瘤。
胸腺瘤的诊断与鉴别

胸腺瘤的诊断与鉴别诊断方法:x线表现:胸部X线胸腺瘤多位于前纵隔中部、心脏底部与升主动脉交接部及肺动脉段区,向纵隔一侧突出,常呈圆形或椭圆形,边缘光滑,实质性的良性胸腺瘤常有分叶状轮廓。
恶性胸腺瘤边缘常不规则,表面许多结节状突起,有时也可伴有分叶状形态。
胸腺囊肿阴影呈囊肿形态,有时因液体重力作用使上部较扁下部较宽。
胸腺脂肪瘤含有大量脂肪组织影。
肿瘤于短期内明显增大时应考虑恶变可能,心腰部肿瘤合并双侧上纵隔阴影明显增宽、心包积液或合并胸膜多个大小不等的结节或血性胸腔积液等均为侵袭性胸腺瘤的重要征象。
胸部CT检查清楚显示胸腺瘤性质、囊变、钙化及与周围组织间隙,有助于判断胸腺瘤是侵袭性还是非侵袭性。
增强胸部CT常见前纵隔内包膜完整、边界清楚的软组织影,其内常有出血、坏死、囊性变。
针刺活检:可在超声、CT或透视指引下进行活检,检诊断本病的敏感性可以达到95%。
做细胞学及病理检查,有助于对胸腺瘤与纵隔淋巴瘤和其他恶性病变进行鉴别。
临床上为选择治疗方案和判断预后,多按临床分期标准对胸腺瘤进行诊断分类。
分期标准以胸腺肿瘤浸润范围不同依次分为下述四期:Ⅰ期:肿瘤包膜完整,无浸润。
Ⅱ期:肿瘤浸润包膜、纵隔或胸膜。
Ⅲ期:肿瘤浸润大血管、肺脏。
Ⅳ期:肿瘤转移至心包或胸膜。
鉴别方法:1、纵隔神经源性肿瘤纵隔神经源性肿瘤发生率在原发性纵隔肿瘤超过30%,大部分为良性,部分存在恶变倾向,术后容易复发,只有少部分是恶性肿瘤。
2、纵隔生殖细胞肿瘤纵隔是生殖系统以外生殖细胞肿瘤最多发的部位,纵隔生殖细胞肿瘤在成人纵隔肿瘤发生率中约占15%,多见于20~40岁年龄段,80%以上是良性病变,其中良性畸胎瘤较多见,在儿童纵隔肿瘤该病发生率约占20%,年龄越小肿瘤恶性可能性越大。
3、胸内甲状腺肿胸内甲状腺肿多位于上前纵隔内胸骨后、气管前方,源于胚胎期遗留在纵隔的异位甲状腺组织或颈部甲状腺肿长大后下坠入胸骨后进入上纵隔前部,少数病例可在中、后纵隔发现。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
多见于前纵隔胸腺瘤同一侧
胸腔积液不常见,即使已经发生胸膜转移
肿瘤侵袭性依据
分叶状或形态不规则 瘤内囊变、坏死区 多灶性钙化
进展期征象
直径7cm以上
与Ⅲ~Ⅳ期分级具有高度相关性
周围脂肪浸润 分叶状轮廓
以下表现提示胸腺瘤可能性较小…
纵隔淋巴结广泛转移 胸腔积液
肺转移
影像学的作用
准确诊断 正确分期
影像学的作用
敏感识别 局部侵犯和远处播散
影像学的作用
筛选 术前新辅助化疗患者
影像学的作用
正确诊断 可切除的复发肿瘤
正常小儿胸腺
a
b
女性,23岁,尤文氏肉瘤患者。a. 化疗开始前 b. 化疗结束后3个月,胸腺增生
a
b
女性,25岁,胸腺增生伴重症肌无力 a.同相位T1WI;b.反相位T1WI
MRI表现
T1WI低或等信号 T2WI高信号 与脂肪信号相近
MRI表现
脂肪抑制技术有助于 区分肿瘤与周围脂肪
a
b
WHO type B1 thymoma in a 47-year-old woman with left-sided neck pain. (a) Axial T1-weighted MR image shows a rounded intermediate-signal-intensity mass (M) in the anterior mediastinum. (b) Axial fat-suppressed T2-weighted MR image demonstrates a 6-cm anterior mediastinal mass (M) with high signal intensity at the level of the ascending aorta (Ao). The mass was diagnosed as a lymphocyte-rich WHO type B1 thymoma at resection.
胸腺瘤Ⅲ期 女性,54岁,头面部肿胀,肿瘤侵犯上腔静脉,包绕右冠状动脉
MRI表现
囊变坏死
表现为长T1、长T2信号
MRI表现
瘤内纤维间隔和结节
表现为低信号,有助于囊性胸腺瘤 和先天性囊肿的鉴别
囊性胸腺瘤
Cystic thymoma in an asymptomatic 35-yearold woman. Coronal T2weighted MR image shows an anterior mediastinal septate cystic thymoma with a septated soft-tissue nodule (arrow).
流行 病学
临床 特征
价
小结
Masaoka-koga分期及临 床处理原则
分期 分期依据 临床处理
Ⅰ
Ⅱa Ⅱb
有完整包膜
显微镜下包膜侵犯 肉眼可见的邻近脂肪侵犯 邻近器官受侵,如心包、 大血管、或肺等 胸膜、心包播散 经淋巴-血道转移
完全外科切除
完全外科切除,如不能全切,辅以术后 放疗 先行新辅助化疗,然后完全外科切除, 如不能全切,辅以术后放疗 先行新辅助化疗,然后完全外科切除, 如不能全切,辅以术后放疗 姑息性化疗 基于术后病 理的分期
胸腺瘤X线表现
偏侧性前纵隔肿块 边界清楚 边缘光滑或呈分叶状
进展期X线征象
与肺的交界面不规则 膈肌升高(膈麻痹) 胸膜结节(胸膜转移)
侵袭性胸腺瘤 男,55岁,无明显临床症状
膈神经受累(右膈面抬高)男,60岁
胸膜转移 女,36岁
CT表现
前纵隔肿块 边缘光滑或呈分叶状 多发生于胸腺的一叶
CT表现
PET/CT
Stage IVa thymoma in a 50-year-old man. (a) Contrast-enhanced chest CT scan shows a primary mass (M) and a pleural drop metastasis (arrow). (b) On an axial fused FDG PET/CT image, the primary tumor (M) and the drop metastasis (arrow) are FDG avid.
• 影像科医师必须熟悉进展期胸腺瘤的影像特征, 从而筛选出需行术前新辅助化疗的患者,从而 提高该类患者的疗效
Thank you
for your attention!
鉴别诊断
胸腺其它原发肿瘤
如胸腺癌、胸腺的良性肿瘤等
鉴别诊断
非胸腺来源肿瘤性病变
包括淋巴瘤、生殖细胞肿瘤、小 细胞肺癌等
鉴别诊断
纵隔的转移瘤
复发与随访
胸腺瘤是惰性肿瘤 需长期随访
复发与随访
复发病灶 早发现很重要
如能完全切除,与术后不复发者预后类似,5年生 存率可以达到65%~80%
复发与随访
不具有临床预测价值
病理分类主要作用
区分 胸腺瘤和胸腺癌
胸腺瘤影像诊断及分期
流行 病学
临床 特征
病理 特征
分期& 治疗
影像 评价
临床特征
局部效应 压迫和侵犯
临床特征
胸痛
呼吸困难 咳嗽
临床特征
重症肌无力 30~50%的胸腺瘤患者 有重症肌无力表现 10~15%的重症肌无力 患者有胸腺瘤
胸腺瘤影像诊断及分期
A
梭形细胞和淋巴细胞混合构成
淋巴细胞>上皮细胞
AB
B1
AB
B1
淋巴细胞和上皮细胞混合构成
主要由上皮细胞构成 胸腺癌
B2
B3 C
B2
B3 胸腺癌
注:a. A型;b. B1型;c. B2型;d. B3型
病理分类局限性
几种WHO分型共存 确定病理类型困难
病理分类局限性
部分胸腺瘤不属于上述分类中的任何一型
流行 病学
临床 特征
病理 特征
分期& 治疗
影像 评价
小结
病理特征
恶性肿瘤 具有转移潜能
病理特征
实性肿瘤 具有包膜 局限在胸腺区
病理特征
1/3 坏死、出血、囊变 1/3 侵犯包膜和邻近结构
病理特征
生长缓慢 侵袭性 远处转移罕见
胸腺瘤的WHO病理分类表
分类依据
梭形细胞
1999年版WHO分类
A
2004年版WHO分类
Ⅲ~Ⅳa期胸腺瘤、胸腺癌术后 肿瘤不完全切除
其它高危肿瘤
半年一次胸部CT随访直至满3年
胸腺瘤影像诊断及分期
流行 病学
临床 特征
病理 特征
分期& 治疗
影像 评价
小结
小结
• 影像学在胸腺瘤的诊断、分期及随访中发挥着 重要作用,CT是重要的断面成像方法 • 肿瘤的分期及手术切除的程度是最重要的决定 预后的因素
a
b
Stage III thymoma in a 52-year-old man with chest pain and dyspnea. (a) Axial double-inversionrecovery MR image demonstrates a 4-cm lobulated mass that abuts the pericardium (arrow). (b) Contrast-enhanced multiplanar double-inversion-recovery short-axis MR image demonstrates tumor invasion of the pericardium (arrow) and epicardial fat (arrowhead), findings that were confirmed at thymectomy and pericardial resection.
胸腺瘤
影像诊断及分期
胸腺瘤影像诊断及分期
流行 病学
临床 特征
病理 特征
分期& 治疗
影像 评价
小结
流行病学
发病率相对较低,占所有成人恶性肿瘤的不到1%
前纵隔最常见的原发肿瘤
流行病学
常见于40岁以上成人 男女发病率相仿
流行病学
胸腺原发上皮来源肿瘤:
胸腺瘤和胸腺癌 胸腺瘤最常见
胸腺瘤影像诊断及分期
MRI表现
瘤内出血信号与血肿期 龄有关
含铁血黄素沉着表现为 T1及T2WI上的低信号
MRI表现
肿瘤的包膜和瘤内的纤维分隔
提示肿瘤侵袭性较低
PET/CT
a
b
Thymic hyperplasia in a 16-year-old boy who had undergone chemotherapy for osteosarcoma 4 months earlier. (a) Contrast-enhanced chest CT scan shows thymic enlargement. (b) PET/CT scan obtained to monitor for osteosarcoma recurrence or metastases shows diffuse FDG uptake in the thymus (arrow). At 7-month follow-up PET/CT, the uptake had resolved, a finding consistent with thymic hyperplasia.
stage Ⅲ in MDCT and Masaoka staging system
stage Ⅲ in MDCT and Masaoka staging system
