多发性硬化的影像诊断 PPT课件
脑多发性硬化的MRI表现ppt课件

认识到了贫困户贫困的根本原因,才 能开始 对症下 药,然 后药到 病除。 近年来 国家对 扶贫工 作高度 重视, 已经展 开了“ 精准扶 贫”项 目
1、国际通用分型
原发进展型(PPMS):
MS的少见病程类型,约10~15%MS患者最初即表现为本类 型,临床没有缓解复发过程,疾病呈缓慢进行性加重,并且病 程大于一年。
1、国际通用分型
复发缓解型(RRMS):
MS的最常见病程类型,80%MS患者发病初期为本类型,表 现为明显的复发和缓解过程,每次发作均基本恢复,不留或仅 留下轻微后遗症。随着病程的进展多数在5~15年内最终转变为 SPMS。
继发进展型(SPMS ):
RRMS 后的一个病程类型,表现为在复发缓解阶段以后,疾 病随着复发不能完全缓解并留下部分后遗症,疾病逐渐缓慢加 重的过程。
二、分型
1、国际通用分型(四型) 复发缓解型 ;继发进展型;原发进展型 及进展复发型;
2、少见临床分型(两型)
良性型和恶性型(又名暴发型)
3、亚洲型
视神经脊髓型
认识到了贫困户贫困的根本原因,才 能开始 对症下 药,然 后药到 病除。 近年来 国家对 扶贫工 作高度 重视, 已经展 开了“ 精准扶 贫”项 目
(8)巨大病灶:直径大于6 mm的病灶。
(9)黑洞:T1像上的低信号病灶至少存在6个月以上, 其T2像为高信号影,是MS神经退化进程的一个标志。
(所谓“假黑洞”是指一些活动性病灶带有液体和脱髓鞘成分, 其大小和T1像低信号部分在炎症反应消退后及髓鞘生长恢复后 减小或消失。)
(10)肿瘤样病灶:肿瘤样脱髓鞘病灶的最小直径一般认 为是3 cm左右。肿瘤样病灶指活动性病灶,引起广泛 的临床综合征,但也可能是无症状的。
多发性硬化影像诊断ppt课件

2005修订版
2010修订版
具备以下2项中的1项: ● 首次临床发作开始至少3个月后MRI检查发现非首次发作责任病变的钆增强病灶 ● 首次临床发作至少30天后MRI检查与参照MRI相比,任何时间出现了新发T2病灶
具备以下2项中的1项: ● 不管何时行基线扫描,随访MRI检查与基线MRI相比出现新发T2和/或钆增强病灶 ● 任何时间MRI检查发现同时存在无症状的钆增强和非增强病灶
*
假黑洞征 所谓“假黑洞”是指一些活动性病灶带有液体和脱髓鞘成分,其大小和T1像低信号部分在炎症反应消退后及髓鞘生长恢复后减小或消失。反之真黑洞不可恢复,其数目和体积与致残程度相关
*
肿瘤样脱髓鞘 肿瘤样脱髓鞘病灶的直径通常大于3cm。肿瘤样病灶通常是活动期病灶,引起广泛的临床综合征,但也可能是无症状的。 区分肿瘤样病灶和真实的肿瘤、感染性病灶有时非常困难。不完全的环状强化、同心圆环状(balo-type)病灶、以及存在于脑、脊髓的其他的具有脱髓鞘特征的病灶有助于做出正确的诊断。
McDonald诊断标准中时间多发性的标准比较
*
*
McDonald诊断标准中空间多发性的标准比较
2005修订版
2010修订版
具备以下4项中的3项: ● 至少1个钆增强病灶;若无钆增强病灶时要有9个T2高信号病灶 ● 至少1个幕下病灶 ● 至少1个近皮质病灶 ● 至少3个侧脑室旁病灶 注:1个脊髓病灶=1个幕下病灶;1个脊髓增强病灶=1个脑部增强病灶;脊髓独立T2病灶数可与脑部T2病灶数相加
以下4个CNS区域至少2个区域有≥1个T2病灶: ● 侧脑室旁 ● 近皮质区 ● 幕下 ● 脊髓 注:DIS诊断标准中不需要钆增强病灶;若患者有脑干或脊髓综合征,其责任病灶不在MS病灶数统计之列
多发性硬化PPT课件

原发进展型(PrimaryProgressive,PP) 10~20 % 发病后神经系统症状即呈进行 性恶化,无急性发作,无缓解, 对治疗的反应较差,发病年龄 偏大(30~50岁)。Fra bibliotek
进展-复发型 (ProgressiveRelapsing,PR)5% 最少见,发病后病情逐 渐进展,并间有缓解复 发,预后差。
临床表现
1.运动(45%):不对称性痉挛性轻截瘫最常见,
四肢瘫、偏瘫
2.感觉(35%):浅感觉、深感觉、Lhermitte征
3. 眼部症状:视神经炎(40%)、眼肌麻痹、眼震
4.小脑(25%):共济失调,眼震、意向性震颤
5.发作性症状(5-17%):强直性抽搐、三叉神经
痛(年轻、双侧、感觉障碍)
寡克隆(oligoclonal bands,OB)IgG带:8595%↑ 髓鞘碱性蛋白MBP↑可提示急性发作,如>9ng/ml, 提示活动性脱髓鞘
诱发电位
有助于发现无症状性(亚临床)病灶 视觉诱发电位(Visual Evoked Potentials, VEPs):75-90% 脑干听觉诱发电位(Brainstem Auditory Evoked Potentials, BAEPs):21-26% 体感觉诱发电位(Somatosensory Evoked Potentials, SSEPs)
– <14岁(20%),>50岁(5%),>60岁(1%)
女性稍多,M: F=1:2~3
病程反复发作与缓解,10-20%起病后进行性加 重
最常侵犯脑室周围白质、视神经、脊髓、脑干 传导束及小脑白质
多发性硬化的诊断与治疗(共65张PPT)

辅助检查
1. 脑脊液(CSF)检查
可为MS临床诊断提供重要证据 为其他方法无法取代
(1) CSF单核细胞(MNC)轻度增多 &正常(一般<15×106/L)
约1/3急性起病&恶化病例 可轻~中度增多, 通常不>50×106/L
>此值应考虑其他疾病而非MS 约40%MS病例CSF-Pr轻度增高
①病程中两次发作, 一处病变的临床证据 ②病程中一次 发作, 两个不同部位病变临床证据 ③病程中一次发作, 一 处病变临床证据和另一部位病变亚临床证据
4.实验室检查支持 可能MS(laboratorysupported probable
MS, LSPMS)
病程中两次发作, CSF OB/IgG,两次发作须累及CNS不 同部位, 须间隔至少一个月, 每次发作须持续24小时
细胞毒素 肿瘤坏死因子
细胞因子 肿瘤坏死因子 γ干扰素
巨噬细胞
γ干扰素
神经元 神经纤维 鞘髓 MBP 破损的细胞膜
脱髓鞘 裸露神经纤维
自身免疫与MS的脱髓鞘过程
病因&发病机制
3. 遗传因素
MS有明显家族倾向 两同胞可同时罹患
约15%的MS患者有一患病亲属 患者一级亲属患病风险较一般人群大12~15倍
髓鞘组成、生理功能
◙ 髓鞘: 包绕在有髓神经轴索外面的细胞膜 ◙ 周围神经髓鞘: 来源于雪旺细胞 ◙ 中枢神经髓鞘: 来源于少突胶质细胞
髓鞘的生理功能
◙ 保护轴索 ◙ 传导冲动 ◙ 绝缘作用
脱髓鞘疾病概念
脱髓鞘疾病: ➢ 一组脑&脊髓髓鞘破坏或脱髓鞘病变为主要
特征的疾病, 脱髓鞘是特征性病理表现
多发性硬化(MS)、急性播散性脑脊髓炎(ADEM)–影像PPT
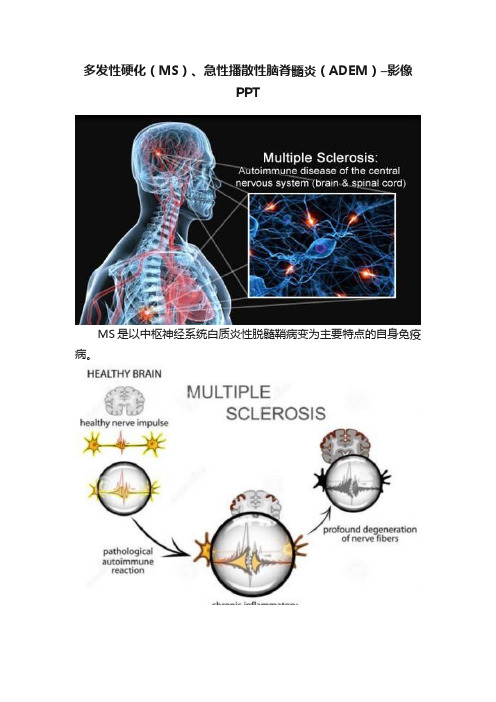
多发性硬化(MS)、急性播散性脑脊髓炎(ADEM)–影像PPTMS是以中枢神经系统白质炎性脱髓鞘病变为主要特点的自身免疫病。
多发性硬化(MS)(一)基本病理多发性硬化(Multiple sclerosis)病变分布广泛,可累及大脑、脑干、脊髓、视神经等处,其中以白质、特别是侧脑室角或侧脑室旁白质的病变最为突出,但灰质也可受累。
病灶呈圆形或不规整形,大小不一。
脱髓鞘是多发性硬化的主要病理改变。
病变早期多发生在静脉周围,伴血管周围单核细胞或淋巴细胞浸润。
进行性脱髓鞘病灶边缘常有多量单核细胞浸润,病变的髓鞘变性崩解呈颗粒状,被吞噬细胞吞噬后形成泡沫细胞。
轴索大多保存,部分也可变性、肿胀、扭曲断裂,甚至消失。
少突胶质细胞明显减少,星形胶质细胞反应性增生十分明显。
晚期病灶胶质化,成为硬化斑。
(二)临床主要信息病变分布广泛且轻重不等,故临床表现多样。
多数病例以双侧或单侧视力障碍为首发症状,最常见的症状为不同程度的运动、感觉障碍,也可有脑干和小脑功能受损的表现,如共济失调、眼肌麻痹、膀胱功能障碍等。
往往病情发作和缓解交替进行且持续数年。
总之患者可首先出现某一局灶性症状,随之同时出现或先后出现一组与前期症状毫无关联的症状和体征,提示中枢神经系统内存在多个病灶,且病灶发生的部位和变化具有多样性特点。
(三)影像诊断病理基础影像的基本表现是显示多发的硬化斑块。
因病变早期多从脑白质深部静脉周围开始。
而大脑深静脉的分支,如丘纹静脉、脑室脉络丛静脉及透明隔静脉均汇入第三脑室顶部的大脑内静脉,因此多发性硬化斑块最大径多与侧脑室前后径呈垂直方向分布。
缓解期硬化性斑块周边胶质细胞增生,使病灶边界十分清晰。
急性进展期病灶周边出现炎性反应,不仅使病灶边缘模糊不清,而且伴有轻度水肿,增强扫描可见边缘强化,而增强延迟扫描病灶强化更加明显,进一步提示病灶的发生与静脉周围炎关系十分密切。
本病的特点是发作与缓解交替进行,因此同一病人可显示强化病灶和无强化病灶并存的特点。
多发性硬化的科普知识PPT课件

治疗
治疗
药物治疗:包括抗炎药物、免疫调节剂 等
康复治疗:物理疗法、职业疗法、言语 疗法等可以帮助患者提高生活质量
治疗
支持性治疗:管理症状、提供 心理支持等
预防与自我管 理
预防与自我管理
保持健康的生活方式:均衡饮食、适度 运动、规律作息等
避免诱发因素:压力、感染等可能诱发 症状的因素
预防与自我管理
多发性硬化的 科普知识PPT课
件
目录 概述 病因 症状 诊断 治疗 预防与自我管理
概述
概述
多发性硬化是一种常见的神经 系统疾病,主要影响中枢神经 系统
常见症状包括视力障碍、肢体 乏力、平衡问题等
概述
目前尚无明确的治愈方法,但可以通过 药物和康复治疗来缓解症状
病因Байду номын сангаас
病因
多发性硬化的病因尚不完全清 楚,可能与遗传、免疫系统失 调以及环境因素有关 免疫系统攻击自身神经纤维髓 鞘,导致神经传导受损
症状
症状
视力问题:模糊、失明、眼睛疼痛等
运动障碍:肌无力、肢体麻木、协调不 良等
症状
平衡问题:行走不稳、晃动等 疲劳:持续感到疲劳和无力
症状
情绪问题:抑郁、焦虑等
诊断
诊断
医生会根据病史、症状、体格 检查和神经影像学等进行诊断 脑部磁共振成像(MRI)是常用 的检查方法,可以观察脑部病 变情况
定期随访:与医生定期随访, 及时调整治疗方案
谢谢您的观赏聆听
多发性硬化ppt课件【20页】

谢谢观赏
20
范畴,有强调脾虚有强调肾虚的,本病以肌肉无力为主症,而《素问 痿论》有云:肾气热,则腰脊不举,骨枯而髓减,发为骨痿。因此多 发性硬化的中医病机是五脏失衡核心在肾,肾虚髓亏为本。
法:治痿独取阳明,益髓填精,补益肝肾。 方:针灸同用。 穴:百会、印堂、风池、率谷、头临泣、曲池、手三里、外关、合
谷、颈胸夹脊、髀关、伏兔、三阴交、足三里、阳陵泉、风市、丰隆、 腰夹脊等。
7 其他症状
5
多发性硬化
(1)肢体无力,大约50%的患者首发症状包括一个或者多个肢体无力, 运动障碍下肢比上肢明显,可为偏瘫、截瘫或四肢瘫。 (2)感觉障碍:浅感觉障碍表现为肢体、躯干、或面部针刺样麻木感、 异常的肢体发冷、蚁走感、瘙痒感以及尖锐、烧灼样样疼痛及定位不明确 的感觉异常。 (3)眼部症状:急性视神经炎或球后视神经炎,多为急性起病的单眼视 力下降。也可双眼受累,眼底检查时可见视乳头水肿或正常,以后出现视 神经萎缩。
肌张力的分级: 0级:正常肌张力。 1级:肌张力略微增加:受累部分被动屈伸时,在关
节活动范围之末时呈现最小的阻力,或出现突然 卡住和突然释放。 1+级:肌张力轻度增加,在关节活动后50%范围内 出现突然卡住,然后在关节活动范围后50%均呈现 最小阻力。 2级:肌张力较明显地增加,通过关节活动范围的 大部分时,肌张力均较明显地增加,但受累部分 仍能较容易地被移动。 3级:肌张力严重增加,被动活动困难。 4级:僵直,受累部分被动屈伸时呈现僵直状态, 不能活动
7
体格检查
视神经检查
8
体格检查
肌力的分级: 0 级 肌肉完全麻痹,触诊肌肉
完全无收缩力 Ⅰ级 肌肉有主动收缩力,但不
能带动关节活动 Ⅱ级 可以带动关节水平活动,
多发性硬化_PPT课件

多发性硬化的心理护理
根据对自身疾病表现出的心理状况不同分 为4型:焦虑、抑郁、乐观、依赖。
患者的心理状态的好坏影响疾病的转归, 而周到、细致、有效的护理措施可减轻患者因 神经功能障碍带来的痛苦,提高疗效和减少复 发。
CT 常规扫描多正常,阳性率低,仅13%-
49%。急性期表现为白质内低密度区,较对称 散在分布于脑室周围,有时病灶周围有较明显 的水肿增强区。
多发性硬化的影像学诊断
MRI
可见大小不一类圆形的T1低信号、T2高信 号,常见于侧脑室前角与后角周围、半卵圆中 心及胼胝体,或为融合斑,多为于侧脑室体部
复发动期间, 无慢性进展现象。
临床稳定期
1~ 2 年内病情稳定, 无发作, 缓解和进展证据。可根 据功能指数和日常活动来判断
讨论内容
多发性硬化的实验室诊断 多发性硬化的电生理诊断 多发性硬化的影像学诊断
多发性硬化的实验室诊断
脑干、小脑和脊髓可见斑点状不规则T1低 信号T2高信号斑块
病程长的患者可伴脑室系统扩张、脑沟增 宽等脑白质萎缩征象
多发性硬化治疗
迄今为止,尚无有效根治多发性硬化的措施, 治疗的主要目的是一只急性期炎性脱髓鞘病变 进程,避免可能促使复返的因素,尽可能减少 复发次数。晚期采取对症和支持治疗,减少神 经功能障碍造成的痛苦。
病例介绍
(一)主诉
患者,女,32岁,主因“发热6天,右侧肢 体麻木无力伴排尿困难5天。”由急诊以“脊 髓病变性质待定”于2015年5月2日收入院。
(二)病史
患者于2015年1月感冒后出现左眼视力下降,进行性加重至 完全失明,在外地医院诊为“视神经炎”给予激素及人免 疫球蛋白等治疗,左眼视力恢复至0.7。6天前受凉后出现 发热,最高达38.5℃,伴有全身乏力。自服退烧药后体温 降至正常。5天前体温上升至39℃,并出现右侧肢体麻木无 力,由上肢迅速发展至下肢,症状渐加重,不能自行行走, 并出现排尿困难,于某县医院就诊,给予保留导尿、抗炎 对症治疗,症状未见好转。4天前左侧肢体亦出现麻木力弱, 3天前出现胸部束带感,无饮水呛咳、吞咽困难、构音不清、 呼吸困难,它院给予脱水、营养神经对症支持治疗,症状 仍未好转,为求进一步治疗来我院就诊,确诊为“多发性 硬化。既往否认高血压、心脏病、关节炎、糖尿病及药敏
脑多发性硬化的MRI表现PPT幻灯片

T2像上的高信号病灶定义如下:
(1)皮层下病灶:病灶位于大脑半球白质内,不与脑室和
皮层接触。
(2)皮层-近皮层病灶:病灶位于大脑灰质和/或近皮层白质
内(U形纤维)。
(3)室周病灶:指病灶与侧脑室或第三脑室(少见)接触。幕
下病变与第四脑室表面接触不能看作是室周病灶。
(4)胼胝体病灶:矢状位序列对此类病灶最为敏感。
多发性硬化的常见征象
河南省桐柏县人民医院 韩礼良
1
一、概述 二、分型 三、临床表现 四、病理改变 五、临床诊断
六、磁共振检查 七、病灶活动性评价 八、鉴别诊断 九、脊髓
2
一、概述
多发性硬化( ,)是一种免疫介导的中枢神经 系统慢性炎性脱髓鞘病变。髓鞘破坏是主要病 理改变,发生在病灶内和病变周围的白质,急 性期和慢性病灶内亦见神经元损伤。 好发于青 壮年,女性更多见,由于脱髓鞘病灶累及部位 的不同而呈现多种临床表现。
对于脊髓检查,建议使用短回波的梯度回波序列,以 减少横断面上脑脊液波动造成的伪影。脊髓背部的横 断面成像须采用长回波时间的快速回波序列T2加权序 列。
16
4、 的检查方法
若在脑部增强扫描后进行脊髓扫描,则增强扫 描T1序列在双回波T2序列之前进行。
急性病灶的强化是可逆的,恢复时间平均3周, 其中3%的急性病变增强时间超过2个月。强化 也偶尔出现于慢性病灶周边的炎症反应区。
3
二、分型
1、国际通用分型(四型)
复发缓解型 ;继发进展型;原发进展型
及进展复发型;
2、少见临床分型(两型)
良性型和恶性型(又名暴发型)
3、亚洲型
