31例普通外科患者围手术期死亡原因分析
肝左外叶切除治疗左肝内胆管结石31例分析

者 。胆 总 管 切 开取 石 术 很 难 将 肝 内胆 管 多 发 性 结 石 、 其 是 泥 沙 样 结 石 一 次 性 取 尽 , 此 需 借 助 内 尤 因 引流 术 将 残余 结 石 或 复发 结 石排 人 肠道 ; 内引流 术
可减 少 感染 , 止新 的结石 形 成 。常用 的胆肠 吻 合 防
生率 仅 占 65 . %。但我 们也 注 意到i L e 1I meit adln -em u- 8 C e W, onR P LuC , t . m dae n g tr ot a o c m s f eaetm r e a lhai J. ugr, O 41 54) o e ptco yf pt i i s【】S rey 2 0 ,3 ( : oh o h ot s
一
般 均恢 复 良好 。
参 考 文 献
[】S a E一 ea B T eeie o g fcoagoacn m [] 1 hi Y, 1S rgH . h pd mioyo h l icrio aJ. b l n
S miasi ie i ae 2 ( )1 5 1 5 e n r Lv rD s s , 4 2 : 1 — 2 . n e
20 ,4 2 :5 6 . 0 4 2 ( )6 - 6
[】姜 清 华 , 文 斌 , 菁 华 , . 道镜 下 液 电碎 石 术 治 疗 肝 内 胆 管 6 郭 李 等 胆
残 留 结 石 的 研 究 [】 J. 中华 消 化 内镜 杂 志 ,0 6 2 ( )4 8 4 9 2 0 ,3 6 :5 — 5 .
[ 4 ]刘宁 , 吕云福. 内胆 管结石 12 肝 1 例手 术治疗 [] J. 中国现代 普通外
科 进 展 ,0 9,2 6 : 3 — 3 . 20 1 ( )5 7 5 9
普外科手术感染危险因素探讨及护理对策

1 资 料 和 方 法 11 一般资料 20 . 0 8年 1月 一 2 0 0 9年 6月 我院收治 的手 术患者 中 , 发生手术切 口感染 5 5例 , 3 , 2 例 , 男 4例 女 1 年 龄 6岁 一 7 岁 , 均 年 龄 4 . , 院 时 间 6 2 9 , 8 平 83岁 住 — 8 d 平
手术 切 口感染是外科患 者最 常见的医 院感染之一 , 占 外科 医院感染 的 1 %一4 %[ ,术后切 口感染 的发 生 , 3 0 1 1 不 仅严重威胁着患者的健康及生命 ,而且给患者的家庭及社 会带来 了巨大 的经济负担 。 外科切 口感染 因素很多 , 涉及患 者、 及手术操作两方面 的多种危险因素 , 普外科切 口感染相 关 因素与其他外科有共 同处 , 但也有其特点 、 如腹部手术 、 污秽或感染性手术多『 。污染切 口的感染明显高于清 洁切 2 ] 口 , 防 切 口感 染 应 从 多 方 面人 手 。 确 定 病 人需 施 行 手 术 预 在 的同时, 因而 预 防切 口感 染 的措 施 应 贯 穿 于 术 前 , 中和 术 术
2 结 果
31 . 与手术操作人员相关 的因素 参加手术操作 的人 .21 . 与队控制手术 的感染有直接的影 响,而通常影响手术操作 者 的相关 因素如 :1 参加手术人员刷手程序不规 范( ) () 2 穿 衣及戴 口罩 、 帽子不符合要求 。( ) 3手术衣浸湿 、 手套破损 31 . 手术环境 据检测手术室 的空气随着手术 时间的 .22 . 延长及 手术 间流动人员的增 加, 空气 中细菌可超标 , 使手术 野受空气尘埃粒子污染的几 率增加【]因此 , 3, 手术操作 的时 间 以及 参 与手术 的人员 总数均可 成为患者 伤 口感染 的 因
340例普通外科围手术期患者预防性应用抗生素调查与分析

减少对患者不必要 的损伤, 减少手术并发症的出现 , 保障患者的生命
安全 , 到在严格掌握 手术适 应证 的前提下 , 达 规范地完成手术 , 不发
生 近 期 和 远 期 手术 并 发症 。
参考文献 :
【 李锦红 , l 】 曾亚军 , 张文生. 胃肠外科早期再手术 4 5例 分析 [l J 中国医疗前沿 , 】
20 3 1 )7 . 0 8.( 8 :0
足够的认识 , 忽视 了 胃大部分切 除的病史 , 而误人其它 急腹症毕罗 Ⅱ式吻合法常遗 留吻合周 围间隙, 即吻合后均遗 留以横结肠及 系膜 为中隔的上下两个间隙 , 其边界缺少弹性 , 类似一种疝 环 , 一旦肠管 疝人 , 便容易形成内疝 。, 这是形成的基 本因素 。
连续缝合 或着间断缝合时线要选取合适。在连续缝合最好使用可吸 收线 , 间断缝合用不吸收缝线针距宽 窄及缝 线拉力要适 中要完 整包
情况 , 及时止血 。 缝线要扎紧。 吻合完毕后 , 在 要及时抽 胃内容物 , 观
察有无活动性出血 , 尤其特别要注意是否存在多种 出血部位或多病 灶 以免漏治。 手术探查要全面、 仔细 、 循序【 尽量减 少此并发症的发 3 l 。
摘 要 : 的 调 查普 通 外科 围手 术 期 预 防性 使 用 抗 生 素 的 现 状 , 价 其 合 理 性 。 方 法 采 用 回 顾 性 调 查 方 法 , 我 院 3 0份 普 通 外科 住 院手 术 病 目 评 对 4 例 应 用预 防性 抗 生 素 的合 理 性 进 行 调 查 和 分析 。 果 我 院普 通 外科 使 用抗 生 素 指征 过 宽 、 间过 长 , 致 临 床 上 耐 药 菌种 增 加 。3 0例普 外科 结 时 导 4 手 术 患者 有 8 .%预 防 性应 用 了抗 生 素 , 中 I类切 口没 有 用 药 指征 滥 用抗 生 素的 占 5 % 。 论 普 通 外科 手 术 患 者存 在 滥 用 抗 生 素现 象 . 33 其 41 结 医
鼻腔泪囊吻合术31例围手术期护理

可再次用油纱压 迫止 血 , 重者 町 请耳 鼻喉科 医生会诊 协助 处 严
理, 安慰 患者 避 免 紧 张 , 助 医牛 给 予 局 部处 理 。 协
1 %麻黄素滴鼻液点鼻以收缩鼻黏膜 , 利于引流及 预防感染 , 滴药 时要嘱患者头向上 向后仰 , 使鼻 孑 垂直 向上 。术前 日备皮 、 日 L 当
3 1 术 前 护理 . 3 11 术 前 查 体 .. 胸 透 、 电图 、 心 m常 规 、 肾 功 、 糖 、 肝 血 血凝 四
3 2 1 卧位和饮食 ..
取半 坐卧 位, 利于伤 口卅 和积 液的引 有
流, 头部 血流量减少防止鼻部 伤 [ 出血 ; 1 手术 当天勿 进食过热食 物, 以防鼻腔 m , 以易消化 营养 丰富 的软食 为宜 , 忌刺 激性 食
护 理 园 地
中 学 究 21年1 第8 第1 CI SAD OE N EI L EERH 外医 研 0 0 月 卷 期 H EE N RI D A SAC N F GM C R
鼻 腔 泪囊 吻合 术 3 例 围手术 期 护理 1
李辉
招 远 市人 民 医院 ( 东 招远 2 5 0 ) 山 6 4 0
【 关键词】 慢性 泪囊炎; 泪囊鼻腔吻合术; 围手术期护理
20 0 5年 1 0月 ~ 0 8年 9月 , 者 共 为 3 例 慢 性 泪 囊 炎 患 20 笔 1 复 。 因此 , 者采 取 以下 措 施 : 任 护 一 积极 与患 者 沟 通 , 笔 责 J : 了解 患 者 的心 理状 况 和心 理 需 求 , 立 良好 的信 任 关 系 , 心 解 答 患 建 耐
物 , 食蔬菜和水果 , 持大便通畅。 多 保
项检查 , 有异常及 时处理 ; 详细查体 、 询问病史 , 看是 否合并 内科 疾病 , 本组病例糖尿病 1 , 胁压病 4例 , 例 高 冠心 病 3例 , 均及时
31例老年人工全髋关节置换术的围手术期护理

节功 能 , 提高 晚年生 活质量 。因此 , 湛 的手术技 术再 配合 精 完善 的术 前 、 中 、 后及 康 复护 理便 能获 得 理想 的效 果 。 术 术
本科 从 2 1 00年 4月 2 1 0 1年 7月 ,对 3 例 老 年 人 工 全 髋 1 关节 置换术 患者进 行护理 和功 能训 练 , 取得 满意疗 效 , 均 现
2 护理
全部患者术后无切 口感染 、 下肢深静脉血栓形成 、
压疮 、 肉萎缩及假 体松动 , 肌 随访 6~2 4个月 , 髋关 节功能恢
221 严 格无 菌 环 境 ..
人 工 全 髋 关 节 置 换 术 应 在 层 流 手 术 室
21 术前 护 理 .
内进行 , 限制手术 室人员 出入 , 预防性应用抗 生素 , 尽量缩 短
为宜 。 22 术 中护 理 .
中骨水泥 固定型 2 例 , 骨水泥 固定型 4 。②护理方法 : 7 非 例 术
前 、 中、 后 均进行全 程护理 指导 , 括心 理护理 、 确体 术 术 包 正 位 、 防 下肢 静 脉 血 栓 等康 复训 练 指 导 。 预
13 结果 -
复 良好 。
老 年 患 者 承 受 力 差 , 自责 , 士 应 了 解 患 易 护
手术质量安全提升行动监测指标
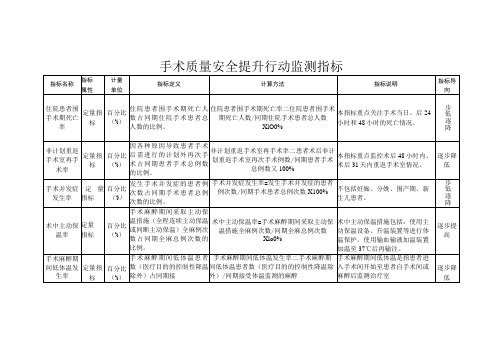
百分比(%)
发生手术并发症的患者例次数占同期手术患者总例次数的比例。
手术并发症发生率=发生手术并发症的患者例次数/同期手术患者总例次数X100%
不包括妊娠、分娩、围产期、新生儿患者。
步低逐降
术中主动保温率
定量
指标
百分比(%)
手术麻醉期间采取主动保温措施(全程连续主动保温或间断主动保温)全麻例次数占同期全麻总例次数的比例。
手术麻醉期间低体温发生率二手术麻醉期间低体温患者数(医疗目的的控制性降温除外)/同期接受体温监测的麻醉
手术麻醉期间低体温是指患者进入手术间开始至患者自手术间或麻醉后监测治疗室
逐步降低
受体温监测的麻醉患者总数的比例。
患者总数XlO0%
(PACU)返回病房前核心体温低于36。C(连续监测低体温持续230分钟或间断监测连续两次低体温且间隔时间230
术中主动保温率=手术麻醉期间采取主动保温措施全麻例次数/同期全麻总例次数Xlo0%
术中主动保温措施包括:使用主动ห้องสมุดไป่ตู้温设备、升温装置等进行体温保护。使用输血输液加温装置加温至37℃后再输注。
逐步提高
手术麻醉期间低体温发生率
定量指标
百分比(%)
手术麻醉期间低体温患者数(医疗目的的控制性降温除外)占同期接
步低逐降
非计划重返手术室再手术率
定量指标
百分比(%)
因各种原因导致患者手术后需进行的计划外再次手术占同期患者手术总例数的比例。
非计划重返手术室再手术率二患者术后非计划重返手术室再次手术例数/同期患者手术总例数又100%
本指标重点监控术后48小时内、术后31天内重返手术室情况。
逐步降低
手术并发症发生率
手术质量安全提升行动监测指标
31例甲状旁腺功能亢进患者的围手术期护理体会

2 2 术 后 护 理 .
腺瘤 2 、 6例 甲状旁腺增生 5例。临床表现病理性骨 折 3例 、 泌尿
系结石 1 、 2例 食欲不振恶 心呕 吐 2 7例 、 高变矮 1 、 身 3例 全身无 力疼痛 2 9例 、 搐 1 。3 例均在全麻下行手术治疗 , 抽 例 1 术后 生命
起 , 发生 在 2 3 多 4~ 6h内 , 者 表 现 为 不 同 程 度 的 呼 吸 困 难 , 患 重
的精神症状 , 患者急易 出现激惹 、 躁、 烦 焦虑等消极情绪 。护理人
员 应关 心 患者 , 向其 耐 心 解 释 , 绍 手 术 及 治 疗 过 程 , 介 了解 患 者 的
动态心理变化 , 消除其紧张 、 恐惧情 绪。 2 12 饮食 指 导 限 制 钙 的 摄 人 , 日食 物 含 钙 量 不 超 过 .. 每 10m , 5 g 禁食含钙量高 的兔 肉、 牛奶 、 奶制 品、 豆制 品等 , 日饮 水 每 大于 30 0m 以补充因高尿 钙、 0 l 高尿磷所致 多尿 、 多汗 丢失 的水 分, 防止脱水 , 同时促进钙 的排 出。在 胃肠 系统不受 侵 害的情况 下, 鼓励 患者 多饮 桔 汁、 汁等 酸性 饮 料 , 梅 以酸 化 尿 液 , 止 肾 防
中外 医学 研 究
21 0 0年 9月 第 8卷
第2 0期
C I E EA D F R I N M D C LR S A C H N S N O E G E I A E E R H
:誊蠹| || 掌
矗≯ ≯ 萋黪强萋 : 蕾 誊g 羹蕾磐孽鼻曩 .| | 薯≯ 磐舞 簪誊 I ∥ ≯ 薯| 。 | : 曩: |
2 1 1 心理 护理 ..
公民逝世后器官捐献供肝移植31例临床效果分析

第6卷 第5期2015年9月器官移植OrganTransplantationVol 6 No 5Sep 2015·临床研究·DOI:10 3969/j issn 1674 7445 2015 05 008基金项目:广西自然基金(2013GXNSFAA019253);广西科学技术开发与研究项目(桂科攻14124003 8)作者单位:530021 南宁,中国人民解放军第303医院移植医学研究院广西移植医学重点实验室广西移植医学工程技术研究中心广州军区器官移植中心通讯作者:孙煦勇,Email:sxywn@sohu com公民逝世后器官捐献供肝移植31例临床效果分析蓝柳根 秦科 董建辉 黄莹 曹嵩 李海滨 李壮江 周洁惠 孙煦勇 【摘要】 目的 总结公民逝世后器官捐献供肝用于肝移植的临床经验及疗效分析。
方法 回顾性分析2007年1月至2014年12月中国人民解放军第303医院收治的31例公民逝世后器官捐献肝移植病例的临床资料。
结果 31例供体中符合中国标准Ⅰ类8例、Ⅱ类3例、Ⅲ类20例。
按规范器官获取流程取得供肝。
供肝的热缺血时间为2~13min,平均为9min;冷缺血时间为240~600min,平均为350min。
31例受体均顺利完成肝移植手术。
其中29例受体恢复良好,肝功能逐渐恢复,未出现血栓形成、排斥反应,4例出现胆道狭窄并发症,经胆道支架置入术后引流通畅;重症监护室(ICU)停留时间平均8d,术后住院时间平均21d,病情稳定后出院。
受体总体存活率为81%,1例术后2d死于原发性肝脏无功能,1例死于术后肺部感染,4例肿瘤受者死于肿瘤复发转移。
结论 公民逝世后器官捐献可以扩大供肝来源且近期效果良好。
逐渐完善捐献供体器官功能保护措施,严格掌握供者适应证、加强器官功能评估、缩短热冷缺血时间,是改善临床效果的重要措施。
【关键词】 公民逝世后器官捐献;脑 心双死亡标准器官捐献;肝移植;预后 【中图分类号】R617 【文献标志码】A 【文章编号】1674 7445(2015)05 0008 06Clinicaleffectanalysisoflivertransplantationfromdonationaftercitizen sdeathin31cases LanLiugen,QinKe,DongJianhui,HuangYing,CaoSong,LiHaibin,LiZhuangjiang,ZhouJiehui,SunXuyong InstituteofTransplantMedicine,the303rdHospitalofPeople sLiberationArmy,GuangxiKeyLaboratoryforTransplantationMedicine,GuangxiTransplantationMedicineResearchCenterofEngineeringTechnology,OrganTransplantationCenterofGuangzhouMilitaryRegion,530021Nanning,ChinaCorrespondingauthor:SunXuyong,Email:sxywn@sohu com【Abstract】 Objective Tosummarizetheclinicalexperienceandcurativeeffectanalysisoflivertransplantationfromdonationaftercitizen sdeath Methods Clinicaldataof31casesoflivertransplantationfromdonationaftercitizen sdeathinthe303rdHospitalofPeople sLiberationArmywereretrospectivelystudiedResults Amongthe31donors,8donorsmetClassⅠofChineseStandard,3metClassⅡand20metClassⅢ Thelivergraftwasobtainedaccordingtothestandardizedorganprocurementprocess Thewarmischemiatimeofthelivergraftwas2 13minwiththeaverageof9minandthecoldischemiatimewas240 600minwiththeaverageof350min Thirty onerecipientsunderwentthelivertransplantationsuccessfully Twenty ninerecipientsrecoveredwellandtheliverfunctiongraduallyrecoveredwithoutthrombosisandrejection Fourrecipientsdevelopedbiliarystrictureandthedrainagewasunobstructedafterbiliarystentplacement Theaveragestaytimeinintensivecareunit(ICU)was8dandtheaveragelengthofstayaftertransplantationwas21d Therecipientsweredischargedwhentheconditionswerestable Theoverallsurvivalrateoftherecipientswas81% Onerecipientdiedofprimaryliverdysfunctionat2daftertransplantation,onerecipientdiedofpostoperativepulmonaryinfectionandfourtumorpatientsdiedoftumorrecurrenceandmetastasis Conclusions Donationaftercitizen sdeathmayexpandthesourceoflivergraftsandtheshorttermeffectisgood To第5期 蓝柳根等 公民逝世后器官捐献供肝移植31例临床效果分析graduallyimprovefunctionprotectivemeasuresfordonororgans,tostrictlycontrolindicationsofdonors,tostrengthentheassessmentoforganfunctionandtoshortenwarmandcoldischemiatimeareimportantmeasurestoimproveclinicaleffect【Keywords】 Donationaftercitizen sdeath;Donationafterbraindeathpluscardiacdeath;Livertransplantation;Prognosis 肝移植是治疗终末期肝病的有效手段,供体器官严重短缺制约着器官移植事业的发展。
胸腹主动脉瘤治疗方法选择---开放手术、杂交手术、腔内治疗(全文)

胸腹主动脉瘤治疗方法选择---开放手术、杂交手术、腔内治疗(全文)目的探讨胸腹主动脉瘤的治疗方法及适应征。
方法回顾性分析天津总医院2006.6-2013.3收治的11例患者临床资料,分别采取开放手术、杂交手术或腔内治疗。
开放手术6例(Debakey 法3例、Cowford法2例、非常规手术(主动脉假性动脉瘤切除、补片修补、腹主动脉人造血管端侧吻合、人造血管与右肾动脉吻合)1例、杂交手术(内脏动脉去分支化后行EVAR)3例、腔内手术2例(开窗支架1例、局部封堵远端夹层破口1例)。
结果全组无术中死亡病例。
开放手术组中术后胸腹腔大出血1例、截瘫1例、肾功能不全1例、肾衰1例、呼衰及霉菌血症1例,并发症发生率83.3%。
随访3-7年,均存活。
杂交手术组术后肾功能衰竭2例,并发症发生率66.7%,2例均无力承担血液透析费用自动出院后死亡,1例随访6月,正常存活。
腔内治疗组无重要器官功能不全等严重并发症。
随访3月-2年动脉瘤均消失、无内漏等并发症、各内脏动脉通畅。
结论三种治疗手段目前呈共存状态。
开放手术治疗需要患者具备较好的全身情况、对患者的损伤大、手术并发症多。
杂交手术较开放手术创伤有所减小,但对于瘤体巨大者术中暴露内脏动脉可能更困难且存在术后移植物扭曲、闭塞等远期问题。
由于腔内治疗具有的巨大的微创优势,随着新型器材的出现,腔内治疗必将成为TAAA的首选治疗手段。
关键词胸腹主动脉瘤开放手术杂交手术腔内治疗胸腹主动脉瘤(Thoracoabdominal aortic aneurysm, TAAA)是指累及腹腔干、肠系膜上和肾动脉等内脏动脉的腹主动脉和/或胸主动脉的动脉瘤样扩张性疾病。
其治疗意义在于缓解压迫症状和防止动脉瘤破裂。
TAAA的修复手术的死亡率、截瘫率和其他并发症率均高,是血管外科最具挑战性的手术。
尽管外科技术不断发展,采用了多种保护措施,但传统经胸腹联合切口治疗胸腹主动脉瘤的高等风险性仍持续存在。
痔术后出血31例论文

痔术后出血31例分析【摘要】目的探讨痔术后出血的原因及防治体会。
方法回顾分析2001年1月~2005年12月31例痔术后出血的病例资料。
结果全组均治愈出院,无死亡病例。
结论针对痔术后出血发生的原因,做好围手术期的管理,可有效减少痔术后出血的发生率。
【关键词】痔外科手术并发症中图分类号:r657.18文献标识码:b文章编号:1005-0515(2011)8-083-02痔术后出血是术后常见的并发症之一,如果不能及时发现、及时处理或处理不当,可能造成严重后果。
现总结我院2001年1月~2005年12月痔术后出血31例临床资料,报告分析如下:1 临床资料1.1 一般资料本组31例,其中男19例,女12例。
年龄27岁~74岁,平均年龄51.3岁。
混合性痔27例,内痔3例,外痔1例。
合并高血压7例,门脉高压1例。
行外剥内扎术15例,吻合器痔上粘膜环切术(pph)8例,血栓痔剥离术1例。
发现出血时间术后20min~9d。
出血量100ml~600ml。
1.2 处理方法缝扎止血24例,止血粉加纱布压迫止血4例,注射消痔灵止血2例,气囊压迫止血1例。
全组均予以抗感染及止血药物。
其中2例出现休克症状,予以输血并抗休克治疗。
1.3 结果全组均治愈出院。
无死亡病例。
2 讨论2.1 痔术后出血的程度按1978年第一次全国肛肠学术经验交流会意见,将术后出血分为三度[1]。
ⅰ度出血:主要表现为便后手纸带血或粪便表面少量染血。
ⅱ度出血:排便时滴血或排出较多血液和血块。
ⅲ度出血:除有明显的大量出血外,而且出现休克需特殊处理者。
本组均为ⅱ度及ⅱ度以上出血。
2.2 痔术后出血的原因痔术后出血的原因有全身因素及局部因素。
局部因素中根据出血发生时间分为原发性出血,即术后12h 内发生的出血;继发性出血,多为术后7~14d发生的出血。
2.2.1 全身因素有出血倾向的病例,如血小板减少、再生障碍性贫血、血友病、肝脾功能异常等,致术凝血机制不佳。
肠结核合并穿孔31例诊治分析

pai h l c s0 t n r a u e c mp i a e a c lus c oe y t— t c o e y t s0 my f c t o l t d c l u o h l c s i c o c
近年 来 由 于新 的结 核 耐 药 菌 株不 断 出 现 、 I HV 感染 、 吸毒 、 以及 滥 用药 物 、 流动 人 口增加 等原 因 , 肠
合并穿孔患者的临床资料进行总结分析。
1 临床资 料
结核与其他结核病一样发病率有上升趋势【 1 ] 。肠结 核 由于其 临床 表现复杂多变 , 无特异性 , 易造成误
A AⅢ级以上 , S 具有较高的麻 醉手术风 险。我们采 用PG T D技 术 迅 速 引 流 感 染 胆 汁 , 低 胆囊 腔 内 压 降 力 , 而减 少毒 素 吸收 , 轻 中毒 症状 。术 后 予 以抗 从 减
感染 、 支持治疗 , 可使风险极大的急诊手术变为风险 降 低 的择期 手术 , 于非 结石 性 胆囊 炎 患者 , 对 甚至 可
中国中西医结合外科杂志 2 1 年 1 月第 1 卷第 5 02 0 8 期
48 9
有效手段。国内众多学者也肯定 了该技术在急性胆 囊炎中的应用价值 , 适用于伴有其他脏器功能障碍 且急诊手术风险高 的急危重胆囊炎患者【 4 _ 。本组病
例 除年 龄 因素外 , 还合 并 有不 同程 度其 它 系统 疾病 ,
流 , 汁 稀 薄 的采 用 1 穿刺 管 , 汁黏稠 的用 胆 0F 胆
31例经枕下乙状窦后入路显微镜手术切除巨大听神经瘤患者的围手术期护理

听 神 经 瘤 是 颅 内 常 见 的 良性 肿 瘤 , 占
颅 内肿 瘤 的8%一1O% ,占小脑 桥 脑角 肿 瘤 的
65% 一72%… ,
大 型 听神 经瘤 直 径 大于 等 于4cm,
由于位 置 深 ,周 围结 构复 杂 ,手术 难度 大 ,术后
并发症多 ,对疾病的康复极为不利 ,而我科在
术后全麻未醒的患者 ,24—48h内禁止患侧卧 位 ,取健侧卧位或平卧位头偏向一侧 ,保持呼吸 道 的通 畅;患者麻醉清醒后 ,生命体征平稳 ,抬 高床头 l5—30度 ,利于静脉 回流 ,减轻脑水肿。 由于 听神 经瘤 切 除后 术野 形 成 了一个 空 腔 ,如 患 者突然改变体位 ,易造成脑干向患侧移位 ,压迫 呼吸中枢 ,导致 呼吸骤停 ,或因脑组织移位引起 大 脑静 脉撕 裂 ,发生 颅 内 出血 ,故 翻身 时要 用力 均匀 ,动作协调呈轴线 翻身 ,避免颈部扭 曲或震 荡 ,术后5—7天绝对卧床休息 】。本组病例未发 生颅 内 出血 及 呼吸骤 停 。 2.2.2 密切观察病情
巨大听瘤的患者往往会 出现听力下降、视力 下降 、平衡失调与共济失调等症状 ,生活上要给 予 特 殊 照顾 。(1)嘱 患 者尽 量 卧 床休 息 (2)患 者 外 出 ,人厕 时要 有 人 陪护 ,防止 发生 意外 伤害 (3)地面保持干燥 ,防止跌倒 (4)避免大幅度 的摆动头部 (5)与病人交谈时尽量站在健侧 , 必要时重复谈话的内容 。 2.1.4 术前准备
三级公立医院非计划重返手术室再手术情况分析

DOI:10.16659/ki.1672-5654.2024.01.204三级公立医院非计划重返手术室再手术情况分析田玥,郭华,沈伟南京医科大学附属无锡人民医院医务部,江苏无锡 214023[摘要] 目的分析某三级公立医院非计划重返手术室再手术情况,旨在持续改进医疗质量,确保医疗安全。
方法通过科室主动上报与病案管理科病案首页手术筛查对某三级公立医院2022年一季度发生的31例非计划再次手术情况进行调查分析。
结果非计划再次手术发生率为0.45%,非计划再次手术原因主要是术后出血/血肿58.1%、吻合口瘘16.1%、术区感染6.5%,发生率较高的科室是胸外科、消化内科、胃肠外科、甲乳外科。
结论医院的非计划重返手术室再手术发生率应定期汇总分析通报全院科室非计划重返手术室再手术情况,加强院科两级管理,降低非计划重返手术室再手术发生例数、发生率、漏报率。
[关键词] 非计划重返手术室再手术;三级公立医院;质量管理;医疗质量[中图分类号] R19 [文献标识码] A [文章编号] 1672-5654(2024)01(a)-0204-04Analysis of Unplanned Return to the Operating Room for Reoperation in Tertiary Public HospitalsTIAN Yue, GUO Hua, SHEN WeiMedical Department, Wuxi People's Hospital Affiliated to Nanjing Medical University, Wuxi, Jiangsu Province, 214023 China[Abstract]Objective To analyze the situation of unplanned return to the operating room for reoperation in a tertiary public hospital, with the aim of continuously improving medical quality and ensuring medical safety. Methods 31 un⁃planned re-operations in a tertiary public hospital from the first quarter of 2022 were investigated and analyzed through department proactive reporting and surgical screening on the medical record page of the Medical Records Management Department. Results The incidence rate of unplanned reoperation was 0.45%. The main reasons for un⁃planned reoperation were postoperative bleeding/hematoma (58.1%), anastomotic leakage (16.1%), and surgical site in⁃fection (6.5%). The departments with higher incidence rates were thoracic surgery, gastroenterology, and gastrointesti⁃nal surgery, nail and breast surgery. Conclusion The incidence of unplanned return to the operating room for reopera⁃tion in the hospital should be regularly summarized and analyzed to report the situation of unplanned return to the op⁃erating room for reoperation in all departments of the hospital to strengthen management at both hospital and depart⁃ment levels, reduce the number, incidence and underreporting rate of unplanned return to the operating room for reop⁃eration.[Key words] Unplanned return to the operating room for reoperation; Tertiary public hospital; Quality management; Medical quality非计划重返手术室再手术(简称非计划二次手术或非计划再次手术)是指患者在同一次住院过程[作者简介]田玥(1982-),女,硕士,主治医师,研究方向为卫生事业管理。
骨折合并糖尿病老年患者31例围手术期护理体会

骨折合并糖尿病老年患者31例围手术期护理体会摘要:目的:探讨骨折合并糖尿病老年患者的围手术期有效护理的措施。
方法:记录并分析我院2006年9月~2009年9月手术治疗的31例骨折合并糖尿病老年患者的情况。
结果:通过治疗护理,所有患者均骨折治愈出院。
结论:做好术前、术中、术后的准备护理工作,加强糖尿病骨折方面的教育和降低感染机会都是有效护病骨折合并理糖尿的成功经验。
关键词:骨折糖尿病围手术期护理bone fracture merge diabetes old age patient 31 examples encircle the surgery time nursing experienceluo jiyueabstract:objective:the discussion bone fracture merge diabetes old age patient encircles surgery time effective nursing the measure.methods:records and analyzes 31 example bone fracture merge diabetes old age patient s situation which my courtyard in september,2006 ~2009 year in september surgeries treat.results:through treatment nursing,all patient even bone fracture cure out ofhospital.conclusion:after completes in front of in the technique,the technique,the technique prepares the nursing work,strengthens diabetes bone fracture aspect the education and reduces the infection opportunity all is protects the bodyemaciated by sickness conversion and the principle saccharorrhea success experience effectively.keywords:bone fracture diabetes encircle surgery time nursing【中图分类号】r47 【文献标识码】b 【文章编号】1008-1879(2010)12-0141-01中国属于世界上糖尿病患病率较低的国家,但我国人口基数大,到目前为止,绝对患病人数居世界首位,其中绝大部分为2型糖尿病。
普通外科患者围手术期心理特点及护理论文

浅谈普通外科患者围手术期心理特点及护理【摘要】目的探究心理护理对普外科患者的医疗效果,提高患者参与治疗的依从性。
方法随机性抽取80例2010年10月-2012年10月在我院接受普外科手术的患者资料,平均分为观察组、对照组两组,每组各40例。
观察组术前对患者进行心理护理,对照组按照常规流程操作。
结果经过护理措施辅助手术后,观察组术后心理状态比较稳定,基本无异常情绪波动;对照组术后抑郁及其它情绪较多,两组对比差异性显著(p0.05),结果具有可比性。
1.2.2 护理观察组普外科患者围手术期除了正规操作外,40例病人进行心理护理;对照组仅按照常规手术流程。
术后对比两组患者的心理状态,判断心理护理对患者病情的恢复作用。
2 结果根据普外科围手术期常见的几种心理状况,包括:紧张、恐惧、焦虑、抑郁等四种,手术结束后对比观察组、对照组各40例病人的心理状况,见表1。
本次观察组、对照组术后心理状态的差异有统计学意义(p<0.01),尤其是在紧张、恐惧、焦虑、抑郁等典型的心理状态方面,观察组病例数明显少于对照组。
由此可以判断,围手术期进行心理护理,加快了患者病情恢复的效果。
3 讨论普外科手术是临床常用的病症处理方法,也是彻底清除病根的最有效方式。
随着医疗理论研究的深入开展,除了按照标准规范实施治疗外,还应对患者进行必要的心理护理,术前、术中、术后均实施心理疏导,使其保持正常的心理状态接受治疗。
3.1 普外科的常见疾病普外科是以手术为主要方法治疗肝脏、胆道、胰腺、胃肠、肛肠、血管疾病、甲状腺和乳房的肿瘤及外伤等其它疾病的临床学科,是外科系统最大的专科。
普外科即普通外科,一般综合性医院外科除普外科外还有骨科、神经外科、心胸外科、泌尿外科等[1]。
有的医院甚至将普外科更细的分为颈乳科、胃肠外科、肝胆胰脾外科等,还有肛肠科、烧伤整形科、血管外科、小儿外科、移植外科、营养科等都与普外科有关系。
一般来说普外科包括的疾病有:颈部疾病、乳腺疾病、周围血管疾病、腹壁疾病、胃肠疾病等。
胸腹联合伤手术31例临床分析

正 水 电解 质 、 酸碱 平衡 , 减少 并 发 症 发 生 重 要 措施 。 是
的诊断与治疗[ ] J.中国老年学杂志 ,0 82 ( )9 1 2 0 ,8 9 : . 0
[ ] 毛大本 . 5 老年大肠癌并发急性肠 梗阻的诊 断及治疗 [ ] J
.
中 国癌 症 杂 志 ,0 5 1 ( ) 16 20 ,5 2 :9 .
[ ] 魏荣辉 , 6 刘忠荣 , 彭
文 , .老年结直肠癌 急性肠梗阻 等
本组术后 并发症发生率仍然很高 , 中应 注意 无菌操 作 , 术 选择
的诊断与围手术 期处理 [ ] J .大 肠肛 门病外 科杂 志 ,0 5 1 20 ,l
[] 王 君 . 年结直 肠急性 肠梗 阻 4 例诊治 分析 [] 3 老 8 J.
中 国误 诊 学 杂 志 ,09,(0 :44 20 9 1 ) 24 .
[ ] 高二瞻 .9例老年 急性肠梗 阻临床和手 术治疗 效果分 4 4 析 [] J .中国现代 医生 ,0 9 4 (2 :5 . 2 0 ,7 1 ) 12
降低死亡率、 提高救治水平 的关键 。
[ 关键词 ] 胸腹联合损 伤 ; 诊断 ; 手术
S reyte t n f 1csso oa o—a d mia ij r u g r rame t ae f h re o3 t b o n lnu y
t aP oic , u m n 5 0 0 C ia i r n e K n i 6 0 0 , hn ) b i v g
L CegG OZ a Tnr i u o ilf u. / hn ,A hn( og n n aH st n eX h pa o Y
普通外科重症病人围手术期处理新进展

普通外科重症病人围手术期处理新进展摘要:老年慢性基础疾病患者,以及急诊手术的危重病人,通常在术后进入重症监护室(ICU)进行重症监护和个体化治疗,以顺利度过术后不稳定期,减少手术对器官功能的影响,避免其发生术后并发症。
如何对重症监护病房的外科危重病人实施术后康复(ERAS)目前尚无明确的建议和指导方针。
现有的ERAS计划对外科危重病人的预后和康复有着微妙的影响。
如果能够实施有效、可靠的ERAS治疗,提高危重病人的生活质量,降低病死率,将大大改善大多数ICU面临的病床紧张、周期率低、疾病反复延误、费用高等问题。
关键词:普通外科;重症病人;围手术期;处理1识别需进入ICU并实施ERAS治疗的外科重症病人对于计划择期手术的患者,要注意术前器官功能的评估和优化,从能进行手术的患者中选择高危人群,术后再进入ICU进行强化治疗。
对于身体状况良好、无明显基础疾病的非老年患者,择期手术后定期入住ICU并不能获得额外的好处,反而会增加住院时间和费用,因此不建议入住ICU。
随着社会老龄化和外科技术的进步,老年患者择期手术的比例逐渐增加。
由于心肺功能储备差,老年患者围手术期易发生血管疾病和呼吸循环系统受累。
建议患者术后入住ICU,减缓手术和麻醉引起的刺激,顺利过渡到普通病房。
对老年患者基本状态的评价可分为以下几个方面:(1)整体评价。
常用的定量工具是美国麻醉师协会(ASA)。
Ⅳ级及以上老年患者死亡率明显增高。
(2)老年患者的心脏风险评估可以从病史、心功能不全、脑血管疾病、需要胰岛素治疗的糖尿病和慢性肾功能不全等方面综合考虑。
(3)呼吸功能随年龄增长而下降。
术前肺功能和血气分析是必要的,但对结果的解释和分析应考虑年龄的影响。
长期吸烟、基础结构性肺病和术前肺部感染的患者有较高的延迟断奶风险。
(4)神经退行性疾病和脑血管病患者术后谵妄和再插管的风险较高,因此应适当调整麻醉和术后镇静镇痛。
(5)老年患者的肝、肾、胃肠道及内分泌功能障碍会影响其康复速度,因此需要加强监测和管理。
lmc中国普通外科围手术期血栓预防与管理指南

案例对临床实践的启示与借鉴
案例分析:对围手术期血栓预防与治疗的具体案例进行深入分析 临床实践:结合案例分析探讨如何将指南中的建议应用到临床实践中 启示与借鉴:总结案例分析中的启示为临床实践提供借鉴和参考 指南更新:根据案例分析的结果探讨是否需要对指南进行更新和完善
第六章
围手术期血栓预防与管 理指南的推广与应用
中国普通外科围手术 期血栓预防与管理指 南
单击此处添加副标题
汇报人:
壹
目 录
文
本
肆
理围 手
术
期
血
栓
管
目录
贰
述围 手
术
期
血
栓
概
伍
析防围 与手
治术
疗期
案血
例栓
分预
叁
防围 手
术
期
血
栓
预
陆
推防围 广与手
与管术
应理期
用指血
南栓
的预
第一章
添加章节标题
第二章
围手术期血栓概述
围手术期血栓形成的原因
围手术期血栓的危害
指南推广的必要性与意义
提高医疗质量:通过推广指南可以规范围手术期血栓预防与管理提高医疗质量。 降低医疗风险:推广指南可以降低围手术期血栓的发生率减少医疗风险。 提高患者满意度:通过推广指南可以提高患者对医疗质量的满意度。 促进医疗行业发展:推广指南可以促进医疗行业的发展提高医疗水平。
指南推广的方法与策略
围手术期血栓:手术前后发生的血栓 危害:可能导致血管阻塞影响血流引发心脑血管疾病 严重性:可能导致死亡或残疾 预防:采取措施降低血栓风险保障患者安全
围手术期血栓的预防与治疗的重要性
围手术期血栓是手术后常见的并发 症可能导致患者死亡或残疾
神经外科围术期并发症高危因素分析

神经外科围术期并发症高危因素分析摘要]目的:探究导致神经外科患者围术期出现并发症的危险因素。
方法:选取2017年1月至2019年3月在本院成功接受神经外科手术的314例患者作为研究对象,运用回顾性分析的方式对其临床资料进行研究,并对导致其围术期发生并发症的危险因素进行Logistic多因素分析。
结果:单因素分析结果显示,经皮冠状动脉介入手术史、糖尿病、鞘管留置以及重复穿刺是导致患者手术期间出现并发症的高危影响因素,而多因素分析结果显示,静脉内刺激性药品的使用、高血压以及静脉管道留置三类因素,是导致患者出现手术并发症的独立危险因素。
结论:在神经外科围手术期,多种因素均可导致患者出现并发症,所以应当紧密观察高危患者的情况,及时予以必要的治疗。
[关键词]神经外科;围手术期;并发症危险因素由于神经外科手术的复杂性,会对患者造成较大的损伤,所以患者手术后发生并发症的概率较高,从而影响患者的康复[1]。
因此本研究选取314例神经外科围术期患者作为研究对象,分析导致患者产生并发症的因素,期望为神经外科手术并发症的预防提供借鉴,现将研究资料汇报如下。
1资料与方法1.1一般资料选取2017年1月至2019年3月在本院成功接受神经外科手术的314例患者作为研究对象,其中有男性164例,女性150例,年龄在21岁至75岁间,平均年龄为(64.21±1.24)岁。
本研究经过本院医学伦理委员会的批准。
本研究所选取的患者及其家属均了解本研究内容且自愿签订知情同意书。
选取标准:(1)无精神障碍,可以与医护人员正常沟通的患者;(2)无影响本研究结果的内外科疾病;(3)依从性较好,可以积极配合治疗与调查的患者。
排除标准:(1)严重的肝肾功能障碍;(2)依从性差,不能配合调查的患者;(3)精神异常,不能正常沟通的患者;(4)患有影响本研究结果的疾病。
1.2方法运用多因素分析以及主效应模型拟合分析方法,对影响患者并发症发生的因素进行探究,主要涵盖患者年龄、是否出现慢性病、心电图特性等临床因素。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
┃2009.2(下)┃首都医药 CAPITAL MEDICINE35③预防脑血栓形成: 血栓栓塞是颅内动脉瘤血管内介入栓塞治疗的最主要并发症。
各种原因造成的脑血管痉挛、低血压、低血容量致脑灌注不足、相对的高凝状态等是发生血栓栓塞的主要诱因。
针对其诱因,严格治疗、操作护理规程,有利于预防其发生, 遵医嘱常规应用低分子肝素抗凝及扩容治疗能有效预防其发生。
一旦出现意识、瞳孔、言语、肢体运动等障碍,应高度怀疑血栓栓塞,及时行CT、DSA 检查,必要时溶栓治疗。
参考文献1 王维治,罗祖明,谢鹏,等.神经病学,北京:人民卫生出版社,2005:151~1562 吴中学,王忠诚,孙永泉,等. 电解可脱卸弹簧圈栓塞颅内动脉瘤[ J ]. 中华神经外科杂志, 1999,15: 90~933 兰艳,杜芸,青燕,等. 血管内栓塞治疗颅内动脉瘤的护理[ J ]. 护士进修杂志, 2006, 21: 61~624毛茂桂,毛继芳.介入治疗术后留置股动脉鞘护理40例.实用护理杂志,2002,18(10):9210(20081006收稿)摘要:目的 探讨普外科围手术期死亡的高危因素,进而降低围手术期的病死率。
方法 回顾性研究2816例普外科手术患者的临床资料,对其中31例围手术期死亡病例的临床资料进行单因素分析。
结果 单因素分析影响普外科围手术期死亡的主要因素为高龄、恶性肿瘤、术前合并高血压、上腹部手术、术后低蛋白血症、肺部感染、呼吸衰竭、心功能不全。
结论 高龄、恶性肿瘤、高血压、上腹部手术、术后低蛋白血症、肺部感染、呼吸衰竭、心功能不全是普外科围手术期死亡的主要因素。
关键词:普外科;围手术期死亡;高危因素围手术期死亡是影响普外科常规手术效果的主要原因之一。
为了降低围手术病死率,本文回顾性研究了北京世纪坛医院2003年12月~2007年4月2816例普外科手术病人,对其中31例围手术期患者死亡的相关原因进行总结,以期提高普外科常规手术的治疗效果。
1 资料与方法1.1一般资料 普外科常规手术病人2816例,其中围手术期死亡病人31例,死亡率1.1%:男17例,女14例,年龄45~87岁,平均67.1岁。
恶性肿瘤27例(87%),其中肝癌5例(16.1%),结肠癌4例(12.9%),胃癌4例(12.9%),直肠癌4例(12.9%),胆囊癌4例(12.9%),小肠恶性肿瘤1例(3.2%),十二指肠恶性肿瘤1例(3.2%),胰腺癌1例(3.2%),多个淋巴结恶性肿瘤1例(3.2%),膀胱癌腹腔转移1例(3.2%),食道癌腹腔转移1例(3.2%);非恶性肿瘤4例(13%),肝硬化2例(6.5%),十二指肠溃疡1例(3.2%),化脓性胆管炎1例(3.2%)。
术前合并症:高血压8例(25.8%),冠心病4例(12.9%),糖尿病4例(12.9%),慢性喘息性支气管炎1例(3.2%)。
手术部位:上腹部手术26例(83.9%),其他部位手术5例(16.1%)。
1.2围手术期死亡原因 围手术期死亡是指患者在手术后30天内发生临床死亡。
本组围手术期死亡31例,死亡原因如下:肺部感染14例(45.1%),呼吸衰竭21例(67.7%),心功能不全10例(32.3%),应激性溃疡3例(9.7%),低蛋白血症23例(74.2%),低血容量性休克2例(6.5%),急性肾功能不全1例(3.2%)。
1.3统计学处理1.3.1统计指标 选择年龄、性别、原发病种类、术前合并症、手术方式、死亡原因进行统计。
1.3.2统计方法 各因素间比较采用单因素分析,SPSS 12.0软件处理,筛选出与死亡有关的因素。
2 结果根据单因素分析结果,影响普外科围手术期死亡的主要影响因素为年龄、恶性肿瘤病史、术前高血压病史、上腹部手术、术后低蛋白血症、肺部感染、呼吸衰竭、心功能不全,而性别、冠心病、糖尿病、慢喘支病史、术后应激性溃疡、低血容量性休克、急性肾功能不全则对于普外科围手术期死亡没有统计学影响。
见附表1、2、3。
3讨论围手术期死亡是影响外科手术效果的重要原因之一,尽可能降低围手术期的病死率是提高外科有效治疗的手段之一。
通过本组研究发现,年龄、恶性肿瘤病史、术前患有高血压、上腹部手术、术后低蛋白血症、肺部感染、呼吸衰竭、心功能不全是影响普外科围手术期死亡的主要原因。
3.1高龄患者各组织器官发生不同程度的退行性病变,存在多种高危因素。
由于高龄患者心肺功能都明显减退,或伴有冠心病、糖尿病、高血压、肾功能不全等多器官器质性病变,免疫功能下降,对各种应激反应和耐受性差,因此手术安全度小,且明显增加了手术及麻醉风险和围手术期处理难度,术后极易发生呼吸循环系统功能障碍,病死率显著增高[1~5]。
术前除做常规生化和物理检查,还应对患者进行全面的心、肺、肝、肾等器官功能检测,如肺功能、心脏彩超等,从而有效评估患者呼吸循环功能。
对于肿瘤患者要进行详细的影像学检查,对于远隔转移而不能切除原发灶者,应尽可能改变手术方式,减少手术所造成的应激反应,对于术前评估可能耐受不了手术者,必要时放弃手术。
31例普通外科患者围手术期死亡原因分析北京世纪坛医院(100038)邢晓燕 张福先 赵永恒 闫巍 马兵兵 董全民 金莉┃2009.2(下)┃首都医药 CAPITAL MEDICINE363.2高血压是老年手术患者的高危因素之一[2][3]。
术前应尽可能把血压控制在预定范围内,同时防止应激或出血造成的低血压,以保证有效的冠脉灌注,防止术后出现心律失常或心肌病变,从而降低死亡率。
另外,对于高血压患者,术后要给予有效的心电监测,严格控制血压,防止发生心功能不全。
合并冠心病患者,要给予必要的扩冠治疗。
通过本组研究发现,术前高血压与术后心功能不全在围手术期影响死亡因素均有统计学意义,故笔者认为,严格控制血压,防止发生心功能不全有重要临床意义。
3.3恶性肿瘤患者由于长期处于消耗过程中,全身各器官功能均受到影响,免疫功能过低、贫血、伤口愈合缓慢,术前术后容易出现低蛋白血症,进而导致伤口感染、肺部感染、深部真菌感染、吻合口瘘等并发症。
据报道,围手术期死亡风险与术前血清白蛋白水平呈负相关,若术前白蛋白水平低于35g /L ,则会显著影响围手术期死亡。
故术前应严格纠正贫血、低蛋白血症,加强营养,必要时给予免疫球蛋白,适度输血,术后尽早开始肠内营养,尽快拔除各种深静脉导管,降低导管败血症的发生率,同时防止出现低蛋白血症。
本组研究证实低蛋白血症与围手术期病死率呈正相关。
围手术期进行营养支持,提高白蛋白水平,对减少术后并发症和降低病死率有积极作用[4]。
3.4有报道,胆管癌围手术期的死亡率可达65%,肝脏其他部位肿瘤围手术死亡率达22% 。
上腹部手术由于手术部位距离膈肌比较近,术后疼痛等原因,影响了膈肌的正常运动,容易造成术后患者胸廓运动受限,呼吸幅度减小,咳痰不畅,不利于痰液的引流和排除,进而形成坠积性肺炎,导致呼吸衰竭,增加死亡率。
另外,上腹部手术一旦出现腹腔感染,由于腹膜面积大、吸收快,容易造成全身炎症反应综合征,进而引起多器官功能不全,造成临床死亡。
3.5本组研究术后发生肺部感染占45%,临终合并呼吸衰竭为67.7%,由此可见,术后防治肺部感染是减少普外科围手术期死亡的有效治疗之一。
术后早期拔除气管插管,加强肺部护理,痰液引流,早期雾化,稀化痰液,适度翻身拍背,保证有效容量,防止出现心功能不全,如有可能可以进行翻身床治疗,早期进行细菌学调查,为后期治疗做准备。
减少肺部感染和呼吸衰竭的发生率也就降低了围手术期的病死率。
本组研究还发现术前患有糖尿病、冠心病、慢喘支等疾病,并没有对普外科围手术期死亡率有明显影响,这提示医务人员对于合并这些疾病患者,仍然可以进行手术治疗,只要有效控制好这些原发病,并不会影响患者的治疗效果。
参考文献1 龙容尊,罗德源,黄淼龙,等.肺癌围手术期死亡的高危因素分析.中国综合临床,2007,4(23):330~3322 唐大年,韦军民,黄明伟,等,老年消化道疾病患者围手术期死亡病例分析.中华老年医学杂志,2006,1(25):38~403 Goldman L. Cardiac risk in noncardiac surgery: an updata . Anesthe Anagle. 1995(59):499~5024 韦军民,乔江春,老年患者手术和围手术期处理中的特殊问题.中华老年医学,2004,23:519~5205 黄海,刘胜利,胆管癌围手术期死亡因素分析.中国普通外科杂志,2006,3(15):173~176(20090107收稿)例数死亡p年龄≤65岁19759 (0.456)年龄>65岁84122 (2.62)0性别 男139117 (1.22)性别 女142514 (0.982)0.542恶性肿瘤38229 (7.59)0.000高血压63713 0.01糖尿病499 4 0.48冠心病59640.257慢喘支31810.254例数死亡P上腹部1028260其他部位17885例数死亡P肺炎399110.002低蛋白血症742230呼吸衰竭216210心功能不全19810 0应激性溃疡3830.001低血容量性休克5620.253急性肾功能不全1110.27附表1 普外科围手术期死亡原因一般资料单因素分析(例,%)附表2 普外科围手术期死亡原因手术部位单因素分析(例,%)附表3 普外科围手术期死亡原因术后并发症单因素分析(例,%)。
