meq-sa评分标准
meq-sa评分标准

meq-sa评分标准摘要:一、MEQ-SA评分标准简介二、MEQ-SA评分标准的具体内容1.环境质量指标2.生态质量指标3.社会质量指标4.经济质量指标三、MEQ-SA评分标准的应用领域四、如何提高MEQ-SA评分1.提高环境质量2.提升生态质量3.增强社会质量4.促进经济发展五、总结正文:MEQ-SA(Multi-Element Quality-Sustainability Assessment)评分标准是一种综合评价体系,旨在评估政府在环境保护、生态平衡、社会公平和经济可持续发展等方面的表现。
该体系具有可读性和实用性,可用于衡量各地区的发展质量,为政策制定者和地方政府提供决策依据。
MEQ-SA评分标准包括四个方面的指标:环境质量、生态质量、社会质量和经济质量。
1.环境质量:衡量空气质量、水质、土壤质量和噪声环境等方面的表现。
通过监测和评估这些指标,可以了解地区生态环境的状况,为政府治理环境提供依据。
2.生态质量:评估生态系统完整性、生物多样性、生态服务功能等方面的表现。
这一指标关注自然生态系统的健康状况,以确保地区的生态平衡和可持续发展。
3.社会质量:评价教育、医疗、社会保障、居民收入等方面的表现。
这一指标关注人民生活质量,反映社会公平和人类发展水平。
4.经济质量:分析地区生产总值、产业结构、创新能力、能源利用等方面的表现。
这一指标反映地区的经济发展水平和综合实力,为政府制定经济发展战略提供参考。
MEQ-SA评分标准在以下领域具有广泛应用:城市规划、环境保护、土地利用、区域发展和政策评估。
通过对各地区的发展质量进行全面评估,政府可以更好地了解社会发展现状,发现问题,制定针对性的政策和措施。
要提高MEQ-SA评分,首先要关注环境保护,提高空气质量、水质等环境质量指标。
其次,要加强生态建设,保护生物多样性,提升生态质量。
同时,政府还需关注社会公平,提高教育、医疗等社会服务质量。
最后,要推动经济发展,优化产业结构,提高经济质量。
老年外科病人营养风险评定

ESPEN的概念与定义(二)
重度营养风险(Severe Nutritional Risk): • 描述因疾病或手术造成的急性或潜在的营养代谢受损, 可能因有或无营养支持带来更好或更差的临床结局
微型营养评定(Mini-nutrition assessment,MNA)
第二部分包括营养状态评估,主要包括五方面内容: (1) 整体评定 (药物、活动、独立生活能力、神经及精神 状态、心理、疼痛) (2) 膳食评定 (餐数、食物摄入量的改变、蛋白质食物、 果蔬、饮料和自主进食情况) (3) 主观评定 (自我评价健康和自我评价营养状况); (4) 人体测量 (体重下降情况、上臂围、小腿围、BMI指 数) (5) 实验室指标 (血浆白蛋白、总淋巴细胞计数) 评估结果的最大得分为16分
微型营养评定(Mini-nutrition assessment,MNA)
总得分为筛选评分+评估得分,评分标准: (1) > 23.5分,营养状况良好 (2) 17-23.5分,有营养不良的危险 (3) < 17分,营养不良
应用MNA评价营养状况并筛选营养不良及其高危人群的 敏感性可达96%,特异性98%,预测值97%,且与传统的 人体营养评定方法有良好的线性相关性
NRS 2002)
SGA的特点
优点: • 花费较少、操作简单可靠、可重复性强,不需要复 杂的实验室方法
缺点: • 其评分是半定量评估方法,只能发现营养不良的存 在,不能对营养不良的程度进行区分 • 其主观因素较多,因此也就限制了其精确性和可靠 性,降低了灵敏度
常见肺栓塞评分量表及其应用

得, 从 而 方 便 临 床 应 用。 Be
r
t
o
l
e
t
t
i 等 13 学 者 对 改 良
Gene
va评分可否对 PE 患 者 进 行 危 险 分 层 及 评 估 预 后 进 行
研究。该研究显 示, 评 分 为 低、 中、 高 危 患 者 3 个 月 内 病
死率 分 别 为 0% 、5 8% 、14 3% , 表 明 通 过 改 良 Ge
项目
分数
深静脉血栓的临床症状和体征 下肢肿胀和深静脉触痛
3
肺栓塞的可能性大于其他疾病
心率 >100 次 mi
n
最近 4 周内有手术史或制动史
既往有深静脉血栓史或肺栓塞史
咯血
恶性肿瘤史 正在治疗或近 6 个月内治疗过或姑息治疗
3
15
15
15
1
1
注:肺栓塞 We
l
l
s评分法为低 度 临 床 可 能 <2 分, 中 度 临 床 可
知的评分方法。
生 PE 的可能 性 较 小, 但 仍 不 能 完 全 排 除 诊 断。 现 临 床 上
为不大可能 ≤4 分,很可能 >4 分
[]
被人们所重视,Na
z
e
r
i
an 等 6 学者的研究 表 明, 若 将 We
l
l
s
Copyright©博看网. All Rights Reserved.
· 58 ·
未吸氧时 PaCO24 8kPa~5 19kPa 36~38 9 mmHg
未吸氧时 PaO2<6 5kPa 48 7 mmHg
未吸氧时 PaO26 5kPa~7 99kPa 48 7~59 9 mmHg
呼吸机参数调整技术评分标准

呼吸机参数调整技术评分标准引言呼吸机是重症监护室中必不可少的设备之一,它可以对患者的呼吸进行辅助和监测。
为了确保呼吸机的有效应用,需要进行参数调整。
本文档旨在提供一套技术评分标准,以指导医护人员在呼吸机参数调整过程中的决策和操作。
参数调整技术评分标准1. 呼吸机型号:评估呼吸机型号的适用性和性能。
考虑到患者的需求和疾病特点,选择合适的型号进行参数调整。
2. 起搏频率调整:根据患者的呼吸频率和需求,调整呼吸机的起搏频率。
确保起搏频率与患者的自主呼吸同步,减少呼吸机与患者之间的不协调。
3. 呼气末正压调整:根据患者的肺腔压力和通气功能,调整呼吸机的呼气末正压。
适当的呼气末正压可改善患者的通气和氧合情况。
4. 氧浓度调整:根据患者的氧合情况和需求,调整呼吸机提供的氧浓度。
确保患者的氧合指标处于正常范围内。
5. 呼吸模式选择:根据患者的病情和通气需求,选择合适的呼吸模式。
考虑到患者的自主呼吸能力和肺功能,选用合适的呼吸模式以提供最佳通气支持。
6. 报警限值设置:根据患者的生理状况和安全需求,设置呼吸机的报警限值。
确保报警系统及时响应异常情况,保证患者的安全和舒适。
7. 口咽压监测与调整:定期监测患者的口咽压力,根据监测结果调整呼吸机的相应参数。
避免口咽压过高引起不适和并发症。
结论本文档提供了一套呼吸机参数调整技术评分标准,旨在指导医护人员在呼吸机应用过程中的决策和操作。
通过合理调整呼吸机的参数,可以提供最佳的通气支持,促进患者的康复和治疗效果。
为确保患者的安全和舒适,医护人员应遵循本文档的建议进行操作。
椎管内麻醉麻醉评分标准

椎管内麻醉麻醉评分标准椎管内麻醉是一种常用的麻醉方法,广泛应用于手术和疼痛管理等医疗领域。
为了评估椎管内麻醉的效果,医学界制定了一套评分标准,用于描述患者在手术过程中麻醉的深度和效果。
本文将介绍椎管内麻醉麻醉评分标准及其各个维度的评估内容。
一、麻醉评分标准的定义和作用椎管内麻醉评分标准是一套用于评估患者在手术过程中的麻醉深度和效果的指标体系。
它可以帮助医生及时调整麻醉量,减少手术期间的疼痛和不适。
同时,麻醉评分标准也可以为医生提供可靠的参考,以确保手术操作的顺利进行。
二、椎管内麻醉麻醉评分标准的详细内容1. 意识状态评估意识状态评估是椎管内麻醉麻醉评分标准的核心指标之一。
它通过观察患者的意识活跃程度和对外界刺激的反应来评估麻醉的深度。
常用的意识状态评估方法包括观察患者的眼睛活动、言语反应和肌肉张力等。
2. 生命体征监测生命体征监测是评估椎管内麻醉效果的重要环节。
包括血压、心率、呼吸频率等生命指标的监测。
这些指标的变化可以反映患者体内生物学活性和麻醉药物的代谢情况,进而判断麻醉效果。
3. 疼痛评估在手术过程中,患者有可能会出现不同程度的疼痛感受。
为了评估椎管内麻醉对患者疼痛的缓解效果,医生会进行相关的疼痛评估。
常见的疼痛评估方法包括问询患者的主观感受和观察患者的表情等。
4. 肌肉松弛度评估肌肉松弛度评估是椎管内麻醉麻醉评分标准的另一个重要内容。
患者在手术期间需要保持一定程度的肌肉松弛,以便医生顺利进行手术。
通过观察患者的肌肉松弛度和骨骼运动情况,可以评估麻醉效果。
5. 呼吸功能评估在椎管内麻醉过程中,呼吸功能的正常与否对患者的生命安全至关重要。
医生会通过监测患者的呼吸频率、呼吸深度和呼吸节律等指标,评估麻醉对呼吸功能的影响。
三、椎管内麻醉麻醉评分标准的应用范围椎管内麻醉麻醉评分标准广泛应用于各类手术和疼痛管理中。
不同类型的手术对麻醉的要求各不相同,因此,医生需要根据实际情况和麻醉评分标准来调整麻醉方案,以确保手术的成功进行。
伤害程度评估评分(SA)表

伤害程度评估评分(SA)表1. 评分标准2. 伤害评估说明伤害程度评估评分(SA)表用于对不同事件或情况下的伤害程度进行评估和分类。
该表以0-5的数字评分表示不同程度的伤害,用户根据具体情况进行评分,并在所需的文档或报告中进行记录。
2.1 评分标准详解- 0:无伤害。
表示事件或情况没有对任何人造成任何伤害。
- 1:微弱伤害。
表示事件或情况对人体造成了极小程度的伤害,通常不会让人感到明显的疼痛或不适。
- 2:轻度伤害。
表示事件或情况对人体造成了较小程度的伤害,可能会引起轻微疼痛或不适,但不影响正常活动。
- 3:中度伤害。
表示事件或情况对人体造成了中等程度的伤害,可能会引起明显的疼痛、不适或部分功能受限。
- 4:重度伤害。
表示事件或情况对人体造成了较大程度的伤害,可能导致明显疼痛、丧失部分功能或需要医疗干预。
- 5:极重度伤害。
表示事件或情况对人体造成了极大程度的伤害,可能导致严重的疼痛、丧失功能或危及生命,需要紧急医疗干预。
2.2 使用方法在需要进行伤害程度评估的文档或报告中,用户可根据具体情况使用伤害程度评估评分(SA)表进行评分。
用户需要对事件或情况的伤害程度进行观察和评估,然后选择相应的评分进行记录。
评分的选择应尽量客观,可根据伤害程度的描述和评分标准进行参考。
若对评分存在较大分歧或需要更详细评估时,建议寻求专业人士的意见或进行更具体的伤害评估。
3. 注意事项- 伤害程度评估评分(SA)表仅用于对伤害程度进行初步评估和分类,不能替代医疗专业人士的诊断和评估。
- 在使用伤害程度评估评分(SA)表时,应尽量准确、客观地进行评分,避免主观偏差。
- 若对伤害程度评估存在较大分歧或需要更加详细全面的评估时,应寻求专业人士的意见或进行更具体的伤害评估。
4. 示例事件描述:一名工人在工作现场不慎从梯子上摔落,摔倒时着地时右臂着地。
摔倒后感觉剧痛,并且无法正常活动右臂。
伤害程度评分:根据事件描述,可以初步评估该事件对工人造成的伤害程度为:- 痛觉方面:明显疼痛,无法正常活动右臂。
麻醉术后患者苏醒程度评分

有新变化,但不需治疗
1
有新变化且需要进一步治疗
0
SpO2
与麻醉前吸空气相同
0
比麻醉前吸空气低1%~2%
-1
比麻醉前吸空气低3%或以上
-2
0
呼吸
通气量足够,不需要呼吸机支持
2
通气量不足,考虑呼吸机支持
1
有窒息,需要呼吸机支持
0
肤色
皮肤颜色红润
2
苍白、灰暗、发黄、花斑
1
发绀
0
意识
完全清醒
2
能唤醒
1
呼唤无应答
0
S-BP与麻醉前±20mmHg
2
血压
S-BP与麻醉前±20~40mmHg
1
S-BP与麻醉前>/<40mmHg
0
心率/律
与麻醉前相同
麻醉术后患者苏醒程度评分
通过对患者气道、呼吸、肤色、意识、心率、血压和Spo2客观指标的动态评分,正确判定术后患者麻醉的苏醒程度,各指标评分总和为患者的麻醉苏醒监测评分,最高分为12分,分值越高,苏醒程度越好。
麻醉患者苏醒监测指标评分表
指良好,气道通畅
2
需要通气道支持
1
需要并能耐受气管导管
无创血流动力学监测评分标准

无创血流动力学监测评分标准
简介
本文档旨在制定一套评分标准,用于评估无创血流动力学监测
的质量和准确性。
无创血流动力学监测是一种非侵入性的监测方法,用于评估患者的血流和循环系统功能。
评分标准
1. 监测工具的准确性 (30分)
评估监测工具的准确性是基于工具的测量误差、重复性和和可
靠性。
评分标准如下:
- 工具的测量误差小于3%:10分
- 工具的测量误差在3%到5%之间:8分
- 工具的测量误差大于5%:5分
2. 监测方法的适用性 (30分)
评估监测方法的适用性是基于方法对不同患者群体的适用性程度。
评分标准如下:
- 监测方法适用于所有患者群体:10分
- 监测方法适用于大部分患者群体:8分
- 监测方法适用于少部分患者群体:5分
3. 监测结果的精确性 (30分)
评估监测结果的精确性是基于监测结果与黄金标准的比较。
评分标准如下:
- 监测结果与黄金标准完全一致:10分
- 监测结果与黄金标准相对一致:8分
- 监测结果与黄金标准不一致:5分
4. 监测过程的可操作性 (10分)
评估监测过程的可操作性是基于监测方法的便捷程度和操作难度。
评分标准如下:
- 监测过程简便易行:10分
- 监测过程操作较复杂:8分
- 监测过程操作非常复杂:5分
总结
本评分标准综合考虑了无创血流动力学监测工具的准确性、适用性、结果精确性和监测过程的可操作性。
通过使用此评分标准,我们可以评估无创血流动力学监测的质量和准确性,为医疗工作提供有价值的参考。
MESSS评分标准

高级中枢损伤严重程度评定——MESSS评分标准
评价内容得分评价内容得
分意识(最大刺激、最佳反应)Ⅲ度抬臂高于肩2 1、提问:年龄、现在几月份Ⅲ度平肩或以下3都正确0Ⅱ上肢与躯干夹角大于45度4一项正确1Ⅰ度上肢与躯干夹角小于等于
5
45度
都不正确进行以下检查06 2、两项指令:握拳、伸拳;睁眼、闭眼或示范手肌力
均完成3Ⅴ度正常0完成一项4Ⅳ度不能紧握拳1均不能完成进行以下检查Ⅲ度握空拳能伸开2 3、强烈局部刺激患体肢体Ⅲ度能屈指不能伸3定向退让6Ⅱ度能屈指不能及掌4定向肢体回缩7Ⅰ度指微动5肢体伸直806无反应9下肢肌力
4、水平凝视功能Ⅴ度正常0正常0Ⅳ度不能抵抗外力1侧方凝视功能受限2Ⅲ度抬腿45度以上踝或趾可动2
眼球侧方凝视4Ⅲ度抬腿45度左右,踝或趾不
3
能动
5、面瘫Ⅱ度抬腿离床不足45度4正常0Ⅰ度水平移动不能抬高5轻瘫可动206全瘫4步行能力
6、语言正常行走0正常0独立行走5M以上坡行1
2独立行走需拐杖2交谈有一定困难需借助表情动作表
达;或流利但不易听懂,错语多
5他人扶持下可以行走3可简单交流,但复述困难,语言多
迂回,有命名障碍不
词不达意6能自己站立,不能走4 7、上肢肌力坐不需支持,但不能站立5Ⅴ度正常卧床6Ⅳ度不能抵抗外力总评分:
结论:(0---15)轻型(16---30)中型(31---45)重型。
最新新生儿复苏技术操作评分标准

日期:科别:分数:
项
目
评分标准及细则
分
值
扣分
得
分
准
备
质
量
10
分
用物:复苏囊、吸引器、气管插管、喉镜、手表、听诊器、预热毛巾
复苏的基本程序:此“评估-决策-措施-评估”的基本程序在整个复苏中不断重复,评估主要基于3个体征:呼吸、心率、氧饱和度。通过评估这3个体征中的每一项来确定每一步骤是否有效
(六)DIY手工艺品的“创作交流性”5
15
四、影响的宏观环境分析
月生活费人数(频率)百分比
30
(二)创业弱势分析
30
全
程
质
量
10
分
1、复苏小组每个成员需由明确的分工,均应具备熟练的复苏技能。
2、新生儿复苏设备和药品齐全,单独存放,功能良好。
3、持续气囊面罩正压通气(>2min)可产生胃充盈,应常规插入8F胃管,用注射器抽气和通过在空气中敞开端口来缓解。
众上所述,我们认为:我们的创意小屋计划或许虽然会有很多的挑战和困难,但我们会吸取和借鉴“漂亮女生”和“碧芝”的成功经验,在产品的质量和创意上多下工夫,使自己的产品能领导潮流,领导时尚。在它们还没有打入学校这个市场时,我们要巩固我们的学生市场,制作一些吸引学生,又有使学生能接受的价格,勇敢的面对它们的挑战,,即胸骨体下1/3进行按压。(1)拇指法:双手拇指端压胸骨,根据新生儿体型不同,双拇指重叠或并列,双手环抱胸廓支撑背部。此法不易疲劳,能较好的控制下压深度,并有较好的增强心脏收缩和冠状动脉灌流的效果。(2)双指法:右手食、中2个手指尖放在胸骨上,左手支撑背部。其优点是不受患儿体型大小及操作者手大小的限制。2、按压的深度:约为前后胸直径的1/3,产生可触及脉搏的效果。按压和放松的比例为按压时间稍短于放松时间,放松时拇指或其余手指不应离开胸壁。3、胸外按压和正压通气需默契配合:胸外按压和正压通气的比例应为3:1,即90次/分按压和30次/分呼吸,达到每分钟约120个动作。每个动作约0.5S,2S内3次胸外按压加1次正压通气。按压者喊口令1-2-3-吸。4、按压30秒后再次6秒评价法,如心率<60次/分继续按压加通气并辅以药物,考虑气管插管通气给药。如心率>60/分以上,可停止按压,继续通气直到心率达100次/分并出现自主呼吸。(一项不符合要求扣5分)
无创呼吸机评分标准文件.doc
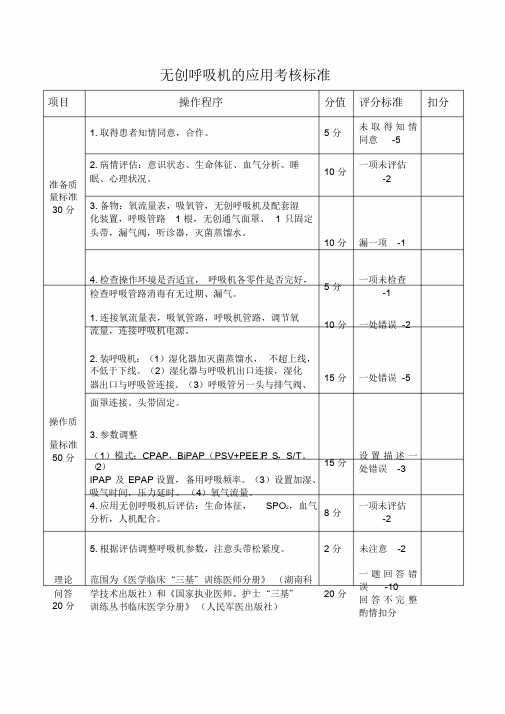
无创呼吸机的应用考核标准项目操作程序分值评分标准扣分1. 取得患者知情同意,合作。
5 分未取得知情同意-5准备质2. 病情评估:意识状态、生命体征、血气分析、睡眠、心理状况。
10 分一项未评估-2量标准30 分 3. 备物:氧流量表,吸氧管,无创呼吸机及配套湿化装置,呼吸管路 1 根,无创通气面罩、 1 只固定头带,漏气阀,听诊器,灭菌蒸馏水。
10 分漏一项-14. 检查操作环境是否适宜,呼吸机各零件是否完好,检查呼吸管路消毒有无过期、漏气。
5 分一项未检查-11. 连接氧流量表,吸氧管路,呼吸机管路,调节氧流量,连接呼吸机电源。
10 分一处错误-22. 装呼吸机:(1)湿化器加灭菌蒸馏水,不超上线,不低于下线。
(2)湿化器与呼吸机出口连接,湿化器出口与呼吸管连接。
(3)呼吸管另一头与排气阀、15 分一处错误-5面罩连接。
头带固定。
操作质3. 参数调整量标准50 分(1)模式:CPAP,BiPAP(PSV+PEE)P。
S,S/T。
(2)IPAP 及EPAP设置,备用呼吸频率。
(3)设置加湿、吸气时间,压力延时。
(4)氧气流量。
15 分设置描述一处错误-34. 应用无创呼吸机后评估:生命体征,SPO2,血气分析,人机配合。
8 分一项未评估-25. 根据评估调整呼吸机参数,注意头带松紧度。
2 分未注意-2理论问答20 分范围为《医学临床“三基”训练医师分册》(湖南科学技术出版社)和《国家执业医师、护士“三基”训练丛书临床医学分册》(人民军医出版社)20 分一题回答错误-10回答不完整酌情扣分相关理论知识作,Ⅰ型呼吸用于多种疾病引起的呼吸衰竭,如:COPD急性发症:应一、适应肌肉疾病,辅助脱,ALI,ARDS),手术后呼吸衰竭,神经衰竭(心源性肺水肿合征,胸廓疾病引起的限制机或拔管后的呼吸衰竭加重,哮喘,肥胖低通气综合症,呼吸康复治疗等。
性通气功能障碍,睡眠呼吸暂停综二、禁忌症:对禁忌症:心跳呼吸停止;自主呼吸微弱、昏迷;误吸可能性高;合并(1)绝其他器官功能衰竭(血流动部疾病,重脑力学不稳定);消化道大出血/ 穿孔;严通气);胸腹部手术后或创伤(胸外负压通气);后/ 畸形(正压面部创伤/术不合作。
评价脑卒中后神经功能损伤的方法

评价脑卒中后神经功能损伤的方法
评价脑卒中后神经功能损伤的方法主要有以下几种:
1. 格拉斯哥昏迷量表(Glasgow coma scale,GCS):用于确定患者有无昏迷及昏迷严重程度。
GCS分数≤8分为昏迷状态,是重度脑损伤;9~12
分为中度损伤;13~15为轻度损伤。
2. 脑卒中患者临床神经功能受损度评分(MESSS):该评分标准简单、使用、可靠、易于操作。
最高分是45分,最低分是0分,轻型是0-15分,
中型是16-30分,重型是31-45分。
3. 美国国立研究院脑卒中评分表(NIHSS):是一种有效的标准化的脑卒中后神经功能缺损严重程度评价工具。
有11项检测内容,得分低说明神经功
能损害程度轻,得分高说明程度重。
4. 哥本哈根卒中量表:是一个快速、有效、可靠的评估卒中病人的评分系统,能评估最初的神经功能缺损和随后的病变过程。
5. 日本脑卒中残损评定法:包括上下肢运动功能、肌紧张、感觉、关节活动度、疼痛、躯体平衡、视空间认知、语言及健侧肢体功能等9个大项目。
该量表每项评分为0-5分或0-3分,总计76分,0分表示完全性功能障碍,76分表示功能正常。
该量表可将其评测结果用简明雷达图直观显示,使患
者的功能障碍情况及改善程度一目了然,这种方法简便易行、效度好、可信度高。
以上方法仅供参考,如需准确评估脑卒中后神经功能损伤程度,请咨询专业医生。
胸腺穿刺术考核评分标准

胸腺穿刺术考核评分标准
本文档旨在制定胸腺穿刺术的考核评分标准,以确保胸腺穿刺术的操作质量和安全性。
考核评分标准根据操作技术、操作步骤和操作结果等方面进行评估。
以下是具体的评分标准:
1. 操作技术(40分)
- 技术熟练程度(10分):操作人员掌握胸腺穿刺术的核心技术,熟悉相关器械和设备的使用方法。
- 操作手法(15分):操作人员动作准确、流畅,能够正确定位和进针。
- 操作安全(15分):操作人员能够准确评估患者情况,并采取必要的安全措施,如防止感染和出血等。
2. 操作步骤(30分)
- 术前准备(10分):包括清洗和消毒器械设备、为患者做好准备工作,确保无菌环境。
- 穿刺操作(15分):包括正确定位刺入点、正确选择器械和方法进行穿刺、确保穿刺成功。
- 穿刺后处理(5分):包括适当的处理和丢弃使用过的器械设备,并向患者提供适当的护理。
3. 操作结果(30分)
- 穿刺成功率(10分):评估操作人员在进行胸腺穿刺术时的成功率。
- 并发症发生率(10分):评估操作人员在操作过程中是否避免并发症的发生。
- 报告和记录(10分):评估操作人员对穿刺术操作结果的准确报告和记录。
总分:100分
评分标准仅供参考,具体评分可根据实际情况进行调整。
为了确保胸腺穿刺术操作的质量和安全性,建议对参与胸腺穿刺术的操作人员进行定期的考核评分,并及时提供反馈和培训。
医疗设备预防性维护综合评分系统表

医疗设备综合风险评分系统表
评分标准-每个类别选择一个分数 设备的临床功能 不接触患者 设备可直接接触患者,但是并不起关键作用 设备用于患者疾病诊断或直接监护 设备用于直接为患者提供治疗 设备用于生命支持 设备风险故障 设备故障不会导致风险 设备故障导致低风险 设备故障会导致治疗失误,诊断错误或对患者监护失效 设备故障可能导致患者或使用者的严重损伤乃至死亡 PM对设备的影响 维护或检查对设备提示设备故障类型 预防性维护能避免常见设备故障 特定的规定或制造商要求进行的预防性维护或测试 事故历史 没有显著的事故历史 存在显著的事故历史 制造商/管理部门的特殊要求 没有要求 有独立于数值评级体系的测试要求 总分 总分在13分以上的设备被定义为每半年进行一次测试; 总分在9到12分的设备被定义为每年进行一次测试; 总分在8分以下的设备不需要进行年度测试(或者可以进行两年一度的测试,或者 就不需要定期测试,其频率取决于临床应用的情况)。 1 2 1 2 1 2 3 4 5 1 2 3 4 1 2 3 4 5 权重 分数
meq-sa评分标准

meq-sa评分标准
对于文章的评分标准,我们可以使用MEQ-SA方法进行评估。
MEQ表示内容(Manipulation of Information)、表达(Expression)、质量(Quality),SA表示语言接地气(Style and Approach)。
1. 内容(Manipulation of Information):评估文章的内容是否专业、完整、原创。
文章需要提供准确的信息,深入分析主题,并从多个角度进行探讨。
文章应该包含合适的资料和数据支持,具备独特的观点和见解。
2. 表达(Expression):评估文章的表达是否清晰、准确、连贯。
文章应该具有良好的逻辑结构,段落之间有明确的过渡,语句表达准确、简洁、易于理解。
避免使用模糊、含糊不清的语言,确保表达的准确性和一致性。
3. 质量(Quality):评估文章的质量是否高,是否符合专业水准。
文章应该具备深度和广度,充分论证观点,并提供有力的证据和例子。
鼓励文章提供原创思考和新颖观点,揭示问题的本质并提供解决方案。
4. 语言接地气(Style and Approach):评估文章的语言是否接地气、干脆、不拖泥带水。
语言应该符合读者的阅读习惯,易于理解,让读者能够迅速获取信息,并感受到作者的专业性和独特风格。
根据以上标准,针对每个方面给予相应的评分,并综合考虑得出文章的总体得分。
这样可以客观、全面地评估文章的质量。
当然,具体评分标准还可以根据具体需求和文章性质进行微调。
最新蒸汽吸入实施评分标准

最新蒸汽吸入实施评分标准
简介
该文档旨在提供最新的蒸汽吸入实施评分标准,以帮助评估相
关治疗方案的有效性和质量。
蒸汽吸入是一种常见的治疗呼吸系统
疾病的方法,本评分标准可作为评估蒸汽吸入治疗效果的参考指南。
评分标准
评分标准主要包括以下几个方面的指标:
1. 治疗前评估:评估患者的病情、症状和基本生理指标,以确
定治疗前的基准状态。
2. 治疗过程:评估蒸汽吸入治疗的实施过程,包括蒸汽吸入设
备的使用、蒸汽浓度和温度的控制等。
3. 治疗效果:评估治疗后患者的症状改善情况、呼吸功能恢复
情况和其他相关指标的变化。
4. 安全性:评估治疗过程中的安全性,包括患者是否出现不良
反应、蒸汽吸入设备是否运行正常等。
每个指标都设定了相应的评分标准,评分标准根据指标的重要
性和治疗效果的影响程度进行权重设置,以确保评估结果准确可靠。
应用范围
该评分标准适用于蒸汽吸入治疗相关研究和临床实践中评估治
疗效果的需要。
研究人员、临床医生和相关决策者可以根据该评分
标准进行研究设计、治疗决策和效果评估等工作。
结论
最新蒸汽吸入实施评分标准提供了一个综合且系统化的评估指南,有助于评估蒸汽吸入治疗的效果和质量。
在研究和临床实践中
广泛应用该评分标准,有望进一步推动蒸汽吸入治疗的发展和优化。
重症常用评分系统

一、【危重患者镇静深度评分】Ramsay镇静评分概述适用于接受静脉持续镇静患者。
解释•1: 镇静不足•2 - 4: 恰当•5 或6: 镇静过度机械通气患者的Brussels镇静评分概述Brussels镇静评分用于ICU接受机械通气患者的镇静监护。
镇静水平每4小时评测一次。
二、【危重患者镇痛评分】疼痛评估:疼痛评估应包括疼痛的部位、特点、加重及减轻因素和强度,最可靠有效的评估指标是病人的自我描述。
使用各种评分方法来评估疼痛程度和治疗反应,应该定期进行、完整记录。
常用评分方法有:1.语言评分法(Verbal rating scale, VRS):按从疼痛最轻到最重的顺序以0分(不痛)至10分(疼痛难忍)的分值来代表不同的疼痛程度,由病人自己选择不同分值来量化疼痛程度。
2.视觉模拟法(Visual analogue scale, VAS):用一条100 mm的水平直线,两端分别定为不痛到最痛。
由被测试者在最接近自己疼痛程度的地方画垂线标记,以此量化其疼痛强度。
VAS已被证实是一种评价老年病人急、慢性疼痛的有效和可靠方法。
不痛疼痛难忍0 1003.数字评分法(Numeric rating scale, NRS):NRS是一个从0—10的点状标尺,0代表不疼,10代表疼痛难忍,由病人从上面选一个数字描述疼痛。
其在评价老年病人急、慢性疼痛的有效性及可靠性上已获得证实。
0 1 2 3 4 5 6 7 8 9 10不痛痛,但可忍受疼痛难忍4.面部表情评分法:(Faces Pain Scale,FPS):由六种面部表情及0-10分(或0-5分)构成,程度从不痛到疼痛难忍。
由病人选择图像或数字来反映最接近其疼痛的程度。
FPS与VAS、NRS有很好的相关性,可重复性也较好。
不痛微痛有些痛很痛疼痛剧烈疼痛难忍5.术后疼痛评分法(Prince - Henry 评分法)该方法主要用于胸腹部手术后疼痛的测量。
从0分到4分共分为5级,评分方法如下:表一、术后疼痛评分法分值描述0咳嗽时无疼痛1咳嗽时有疼痛2安静时无疼痛,深呼吸时有疼痛3安静状态下有较轻疼痛,可以忍受对于术后因气管切开或保留气管导管不能说话的病人,可在术前训练病人用5个手指来表达自己从0~4的选择。
大量不保留插管考核评分标准

大量不保留插管考核评分标准
考核评分标准如下:
1. 工作质量(20%):
- 任务完成情况(10%):评估被考核者是否按时、按要求完成工作任务。
- 错误率(10%):评估被考核者在工作中出现的错误数量和频率。
2. 工作效率(20%):
- 工作量(10%):评估被考核者完成的工作量,包括任务数量和工作时长。
- 完成效率(10%):评估被考核者完成任务所花费的时间与预估时间的比较。
3. 团队合作(20%):
- 合作态度(10%):评估被考核者在团队合作中的积极态度和主动性。
- 合作贡献(10%):评估被考核者在团队合作中的贡献程度和能力。
4. 主动思维(20%):
- 创新意识(10%):评估被考核者对工作中的问题是否能提出创新解决方案。
- 主动研究(10%):评估被考核者是否具有主动研究和自我提升的意愿和能力。
5. 专业知识(20%):
- 专业知识掌握程度(10%):评估被考核者在所从事领域的专业知识掌握情况。
- 研究能力(10%):评估被考核者研究新知识的能力和积极性。
6. 沟通能力(20%):
- 口头表达(10%):评估被考核者的口头表达能力和沟通效果。
- 写作能力(10%):评估被考核者的书面表达能力和文案质量。
以上评分标准用于大量不保留插管考核,旨在全面评估被考核者在工作中的表现。
每个评估项目都有明确的权重,以确保评分的公正性和准确性。
根据被考核者在各项评估标准下的得分,最终确定考核评分。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
meq-sa评分标准
MEQ-SA(Motivated Strategies for Learning Questionnaire - Self-Assessment)是一种用于评估学习动机和学习策略的自我评估工具。
它由多个子尺度组成,每个子尺度都测量了不同的学习动机和学习策略方面。
以下是MEQ-SA的评分标准:
1. 学习动机尺度:这个尺度衡量了学习者的内在动机和外在动机。
- 内在动机得分高表示学习者具有自主性和兴趣,并在学习过程中享受学习。
- 外在动机得分高表示学习者主要受到外部奖励(如奖金、认可等)的驱动来进行学习。
2. 学习策略尺度:这个尺度衡量了学习者在学习过程中使用的策略。
- 元认知策略得分高表示学习者倾向于在学习过程中对自己的认知过程进行监控和调整。
- 动态策略得分高表示学习者能够自主地选择和运用不同的学习策略来适应不同的学习任务和情境。
- 延迟策略得分高表示学习者倾向于在学习过程中使用延迟满足的策略,即先进行一些困难和耗时的任务,然后获得更高的满足感。
根据自我评估的结果,可以得出以下结论和建议:
- 高内在动机和低外在动机的学习者可能更容易保持学习动力和长期学习效果。
- 高元认知策略和动态策略的学习者可能更能有效地组织和管
理自己的学习过程。
- 高延迟策略的学习者可能更能抵制短期的满足感,从而更好地完成学习任务。
这些评分标准旨在帮助学习者了解自己的学习动机和策略,并提供个性化的学习建议和指导。
然而,需要注意的是,这只是一个自我评估工具,结果可能受到个体主观意识和评估能力的影响。
因此,建议结合其他评估工具和反馈来得出更全面和准确的评估结果。
