肺癌脑转移的治疗方法ppt
合集下载
肺癌脑转移患者护理查房课件

肺癌脑转移的诊断主要依靠影像学检查,如CT、MRI等。
肺癌脑转移的临床表现
头痛:最常见的症状,表现为持续性、阵发性或搏动性头痛
01
恶心、呕吐:由于颅内压升高引起
02
视力障碍:表现为视野缺损、视力下降等
03
癫痫发作:由于肿瘤压迫脑组织引起
04
精神症状:表现为性格改变、记忆力减退等
05
运动障碍:表现为肢体无力、共济失调等
观察患者的饮食和排泄情况,如进食量、排便次数等
观察患者的疼痛情况,如疼痛部位、程度、持续时间等
观察患者的用药情况,如用药种类、剂量、时间等
问题解决技巧
评估护理效果:定期评估护理效果,根据评估结果调整护理计划和措施。
04
实施护理措施:按照护理计划实施护理措施,如药物治疗、饮食护理、心理护理等
03
制定护理计划:根据患者需求制定护理计划,包括药物治疗、饮食护理、心理护理等
06
语言障碍:表现为失语、构音障碍等
07
生命体征改变:如血压升高、心率加快等
08
肺癌脑转移的诊断和治疗
诊断方法:CT、MRI、PET等影像学检查
治疗方法:手术、放疗、化疗、靶向治疗等
治疗原则:综合治疗,个体化治疗
预后:取决于肿瘤类型、转移程度、治疗效果等因素
护理查房流程
查房前的准备
01
确定查房时间、地点和参加人员
沟通技巧
01
02
03
04
倾听:认真倾听患者的问题,理解患者的需求
解释:用简单易懂的语言解释病情和治疗方案
鼓励:鼓励患者积极面对疾病,增强信心
尊重:尊重患者的隐私和选择,维护患者的尊严
观察技巧
观察患者的生命体征,如呼吸、脉搏、血压等
脑转移瘤的综合治疗PPT课件

基因治疗的挑战
基因治疗在脑转移瘤治疗中仍处于研究阶段,其疗效和安全性尚未得到充分验证。此外,基因治疗技术难度较高, 成本也相对较高。
细胞治疗
细胞治疗策略
细胞治疗策略包括CAR-T细胞疗法、TILs细胞疗法等。这些策略可以通过培养具有抗肿 瘤作用的T细胞、改造肿瘤细胞等方式来达到治疗目的。
细胞治疗的挑战
02
脑转移瘤的治疗方法
手术治疗
手术切除肿瘤
对于单发或数量较少的脑转移瘤,手术切除是有效的治疗手段,可以迅速减轻 肿瘤压迫,缓解症状。
手术联合其他治疗
对于多发脑转移瘤,手术切除可联合放疗或药物治疗,以提高治疗效果。
放射治疗
全脑放疗
通过高能射线对全脑进行照射,杀死肿瘤细胞,缓解症状。
立体定向放疗
通过精确的定位和剂量控制,对肿瘤进行高剂量照射,减少对周围正常组织的损 伤。
细胞治疗在脑转移瘤治疗中仍处于研究阶段,其疗效和安全性尚未得到充分验证。此外, 细胞治疗技术难度较高,成本也相对较高。
05
病例分享与讨论
典型病例介绍
患者基本信息
年龄、性别、病史等。
症状表现
头痛、恶心、呕吐、肢体乏力等。
诊断过程
影像学检查(CT、MRI)及病理学诊断。
治疗过程解析
手术切除
手术适应症、手术过程及并发症处理。
药物治疗
化疗药物治疗
通过口服或注射化疗药物,杀死肿瘤 细胞,控制肿瘤生长。
靶向药物治疗
针对特定基因突变或蛋白质的药物, 可提高治疗效果和减少副作用。
03
脑转移瘤的综合治疗策略
个体化治疗原则
根据患者年龄、身体状况、肿 瘤类型和位置等因素,制定个 体化的治疗方案。
基因治疗在脑转移瘤治疗中仍处于研究阶段,其疗效和安全性尚未得到充分验证。此外,基因治疗技术难度较高, 成本也相对较高。
细胞治疗
细胞治疗策略
细胞治疗策略包括CAR-T细胞疗法、TILs细胞疗法等。这些策略可以通过培养具有抗肿 瘤作用的T细胞、改造肿瘤细胞等方式来达到治疗目的。
细胞治疗的挑战
02
脑转移瘤的治疗方法
手术治疗
手术切除肿瘤
对于单发或数量较少的脑转移瘤,手术切除是有效的治疗手段,可以迅速减轻 肿瘤压迫,缓解症状。
手术联合其他治疗
对于多发脑转移瘤,手术切除可联合放疗或药物治疗,以提高治疗效果。
放射治疗
全脑放疗
通过高能射线对全脑进行照射,杀死肿瘤细胞,缓解症状。
立体定向放疗
通过精确的定位和剂量控制,对肿瘤进行高剂量照射,减少对周围正常组织的损 伤。
细胞治疗在脑转移瘤治疗中仍处于研究阶段,其疗效和安全性尚未得到充分验证。此外, 细胞治疗技术难度较高,成本也相对较高。
05
病例分享与讨论
典型病例介绍
患者基本信息
年龄、性别、病史等。
症状表现
头痛、恶心、呕吐、肢体乏力等。
诊断过程
影像学检查(CT、MRI)及病理学诊断。
治疗过程解析
手术切除
手术适应症、手术过程及并发症处理。
药物治疗
化疗药物治疗
通过口服或注射化疗药物,杀死肿瘤 细胞,控制肿瘤生长。
靶向药物治疗
针对特定基因突变或蛋白质的药物, 可提高治疗效果和减少副作用。
03
脑转移瘤的综合治疗策略
个体化治疗原则
根据患者年龄、身体状况、肿 瘤类型和位置等因素,制定个 体化的治疗方案。
最新力比泰治疗脑转移进展-PPT文档
Bearz A. et al. Lung Cancer. 2010 May;68(2):264-8.
ORR (N=22)
11例从未接受放疗+11例放疗后进展(排除放疗对疗效的影响)
中枢系统疗效 PR SD PD
整体疗效 n(%)
PR
SD
4(50.0)
1(16.7)
4(50.0)
5(83.3)
-
-
PD 1(12.5) 7(87.5)
回顾性分析显示,力比泰可显著降低晚期 NSCLC非鳞癌患者脑转移的发生
脑转移发生率 总体(两项研究) JMDB一线研究
JMEI二线研究 所有非鳞癌患者(两项研究) 所有鳞癌患者(两项研究)
力比泰治疗的OR (95% CI)
力比泰治疗组 3.2%(26 of 819) 3.6%(22 of 621) 2.0%(4 of 198) 3.0%(18 of 602) 3.7%(8 of 217)
手术+ 全脑放疗 (level 1) 手术+放射外科治疗(level 3)
全脑放疗 (level 3)
脑转移病灶
≤3-4 cm
可手术切除
放射外科治疗(level 1) 放射外科治疗+全脑放疗 (level 1)
手术+全脑放疗 (level 1) 手术+放射外科治疗(level 3)
Level 1: 证据基于至少1个高质量的随 机、对照试验 Level 3: 证据基于专家意见、临床经验、 临床报道
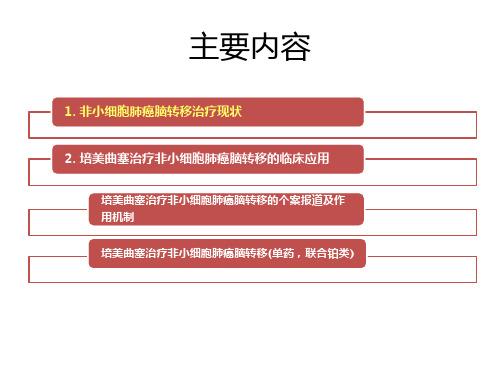
主要内容
1. 非小细胞肺癌脑转移治疗现状
2. 培美曲塞治疗非小细胞肺癌脑转移的临床应用
培美曲塞治疗非小细胞肺癌脑转移的个案报道及作 用机制 培美曲塞治疗非小细胞肺癌脑转移(单药,联合铂类)
ORR (N=22)
11例从未接受放疗+11例放疗后进展(排除放疗对疗效的影响)
中枢系统疗效 PR SD PD
整体疗效 n(%)
PR
SD
4(50.0)
1(16.7)
4(50.0)
5(83.3)
-
-
PD 1(12.5) 7(87.5)
回顾性分析显示,力比泰可显著降低晚期 NSCLC非鳞癌患者脑转移的发生
脑转移发生率 总体(两项研究) JMDB一线研究
JMEI二线研究 所有非鳞癌患者(两项研究) 所有鳞癌患者(两项研究)
力比泰治疗的OR (95% CI)
力比泰治疗组 3.2%(26 of 819) 3.6%(22 of 621) 2.0%(4 of 198) 3.0%(18 of 602) 3.7%(8 of 217)
手术+ 全脑放疗 (level 1) 手术+放射外科治疗(level 3)
全脑放疗 (level 3)
脑转移病灶
≤3-4 cm
可手术切除
放射外科治疗(level 1) 放射外科治疗+全脑放疗 (level 1)
手术+全脑放疗 (level 1) 手术+放射外科治疗(level 3)
Level 1: 证据基于至少1个高质量的随 机、对照试验 Level 3: 证据基于专家意见、临床经验、 临床报道
主要内容
1. 非小细胞肺癌脑转移治疗现状
2. 培美曲塞治疗非小细胞肺癌脑转移的临床应用
培美曲塞治疗非小细胞肺癌脑转移的个案报道及作 用机制 培美曲塞治疗非小细胞肺癌脑转移(单药,联合铂类)
肺癌伴脑转移护理查房通用课件

心理支持
关注患者的心理状态,提供必要的心理支持,帮助患者树立战胜疾病 的信心。
随访计划与注意事项
定期复查
根据患者的具体情况,制定合理的随访计划 ,包括定期复查的时间、项目等。
注意病情变化
密切关注患者的病情变化,如出现异常症状 ,及时就医。
保持健康生活方式
鼓励患者保持健康的生活方式,如规律作息 、合理饮食、适量运动等。
胸腔积液
肺癌可能引起胸腔积液,导致 胸闷、气短等症状。
CHAPTER
03
肺癌伴脑转移的护理评估
评估患者的病情状况
评估患者肺癌的分期和脑转移的个数、部位、大小等信息,了解患者的病情状况。
观察患者的生命体征,包括体温、脉搏、呼吸、血压等,以及意识状态和瞳孔变化 ,判断患者的病情变化。
评估患者的疼痛程度,了解患者是否需要止痛治疗。
及时调整治疗方案
根据随访结果和患者的具体情况,及时调整 治疗方案,以提高治疗效果。
患者及家属的健康教育
疾病知识教育
向患者及家属介绍肺癌伴脑转移的相关 知识,包括发病原因、治疗方法、康复
训练等。
心理调适指导
帮助患者及家属调整心理状态,正确 面对疾病,积极配合治疗和康复。
日常护理指导
指导患者及家属进行日常护理,如病 情观察、生活照顾、药物使用等。
评估患者的认知情况
评估患者的认知能力,包括记 忆力、注意力、定向力、计算 力等,了解患者的认知状况。
评估患者的生活自理能力,了 解患者是否需要协助完成日常 生活活动。
评估患者的语言和沟通能力, 了解患者是否能够理解和表达 自己的意愿和需求。
评估患者的心理状况
观察患者的情绪状态,了解患者 是否有焦虑、抑郁等心理问题。
关注患者的心理状态,提供必要的心理支持,帮助患者树立战胜疾病 的信心。
随访计划与注意事项
定期复查
根据患者的具体情况,制定合理的随访计划 ,包括定期复查的时间、项目等。
注意病情变化
密切关注患者的病情变化,如出现异常症状 ,及时就医。
保持健康生活方式
鼓励患者保持健康的生活方式,如规律作息 、合理饮食、适量运动等。
胸腔积液
肺癌可能引起胸腔积液,导致 胸闷、气短等症状。
CHAPTER
03
肺癌伴脑转移的护理评估
评估患者的病情状况
评估患者肺癌的分期和脑转移的个数、部位、大小等信息,了解患者的病情状况。
观察患者的生命体征,包括体温、脉搏、呼吸、血压等,以及意识状态和瞳孔变化 ,判断患者的病情变化。
评估患者的疼痛程度,了解患者是否需要止痛治疗。
及时调整治疗方案
根据随访结果和患者的具体情况,及时调整 治疗方案,以提高治疗效果。
患者及家属的健康教育
疾病知识教育
向患者及家属介绍肺癌伴脑转移的相关 知识,包括发病原因、治疗方法、康复
训练等。
心理调适指导
帮助患者及家属调整心理状态,正确 面对疾病,积极配合治疗和康复。
日常护理指导
指导患者及家属进行日常护理,如病 情观察、生活照顾、药物使用等。
评估患者的认知情况
评估患者的认知能力,包括记 忆力、注意力、定向力、计算 力等,了解患者的认知状况。
评估患者的生活自理能力,了 解患者是否需要协助完成日常 生活活动。
评估患者的语言和沟通能力, 了解患者是否能够理解和表达 自己的意愿和需求。
评估患者的心理状况
观察患者的情绪状态,了解患者 是否有焦虑、抑郁等心理问题。
肺癌伴脑转移护理查房通用课件

吞咽困难处理
对于吞咽困难的患者,可采用流质或半流质食物,小口慢咽,避免 呛咳和误吸。
忌口与食物选择
根据患者的病情和饮食习惯,指导其避免食用辛辣、刺激性食物,选 择富含蛋白质、维生素和矿物质的食物。
05
肺癌伴脑转移患者护理展望
最新护理理念与技术
个性化护理
根据患者的具体情况,制定个 性化的护理方案,以满足患者
咳嗽咳痰
02
协助患者排痰,可采用拍背、雾化吸入等方法促进痰液排出,
同时观察痰液的量、颜色及性状。
疼痛管理
03
评估患者疼痛程度,遵医嘱给予镇痛药物,同时可采用分散注
意力的方法缓解疼痛。
案例二:肺癌伴脑转移患者的心理护理
情绪支持
与患者及家属进行有效沟通,了解其心理需求,给予关心和支持 ,增强患者的信心和安全感。
心理护理
建立良好的护患关系
提供社会支持
与患者建立信任关系,了解其心理需 求和顾虑。
鼓励家属、亲友探视,给予患者情感 支持。
心理疏导
向患者及家属介绍病情,安慰患者, 减轻焦虑和恐惧情绪。
饮食护理
提供营养丰富易消化的食物
如高蛋白、高热量、高维生素的流质或半流质食物。
控制钠盐摄入
避免食用含盐高的食品,如腌制品、咸鱼等。
延长生存期
优质的护理能够延长患者 的生存期,提高治疗效果 。
02
肺癌伴脑转移患者护理要点
症状护理
呼吸困难
保持呼吸道通畅,协助患 者取半卧位或端坐位,遵 医嘱给予氧气吸入,必要 时吸痰。
咳嗽咳痰
鼓励患者咳嗽排痰,痰液 黏稠时遵医嘱给予雾化吸 入,必要时吸痰。
疼痛护理
评估患者疼痛情况,遵医 嘱给予止痛药,并观察止 痛效果。
对于吞咽困难的患者,可采用流质或半流质食物,小口慢咽,避免 呛咳和误吸。
忌口与食物选择
根据患者的病情和饮食习惯,指导其避免食用辛辣、刺激性食物,选 择富含蛋白质、维生素和矿物质的食物。
05
肺癌伴脑转移患者护理展望
最新护理理念与技术
个性化护理
根据患者的具体情况,制定个 性化的护理方案,以满足患者
咳嗽咳痰
02
协助患者排痰,可采用拍背、雾化吸入等方法促进痰液排出,
同时观察痰液的量、颜色及性状。
疼痛管理
03
评估患者疼痛程度,遵医嘱给予镇痛药物,同时可采用分散注
意力的方法缓解疼痛。
案例二:肺癌伴脑转移患者的心理护理
情绪支持
与患者及家属进行有效沟通,了解其心理需求,给予关心和支持 ,增强患者的信心和安全感。
心理护理
建立良好的护患关系
提供社会支持
与患者建立信任关系,了解其心理需 求和顾虑。
鼓励家属、亲友探视,给予患者情感 支持。
心理疏导
向患者及家属介绍病情,安慰患者, 减轻焦虑和恐惧情绪。
饮食护理
提供营养丰富易消化的食物
如高蛋白、高热量、高维生素的流质或半流质食物。
控制钠盐摄入
避免食用含盐高的食品,如腌制品、咸鱼等。
延长生存期
优质的护理能够延长患者 的生存期,提高治疗效果 。
02
肺癌伴脑转移患者护理要点
症状护理
呼吸困难
保持呼吸道通畅,协助患 者取半卧位或端坐位,遵 医嘱给予氧气吸入,必要 时吸痰。
咳嗽咳痰
鼓励患者咳嗽排痰,痰液 黏稠时遵医嘱给予雾化吸 入,必要时吸痰。
疼痛护理
评估患者疼痛情况,遵医 嘱给予止痛药,并观察止 痛效果。
肺癌脑转移还能存活多长时间PPT课件

保证充足的睡眠,避免过度劳累, 有助于提高身体免疫力。
适量运动
适当的运动有助于增强体质,提 高抵抗力。
定期复查
在接受治疗后的定期复查中,及 时发现和处理任何可能的复发或
转移。
心理支持与康复指导
心理支持
为患者提供心理支持和安慰,帮 助他们面对疾病和治疗带来的压 力和焦虑。
康复指导
根据患者的具体情况,提供康复 指导和建议,帮助他们恢复身体 功能和日常生活能力。
头痛
肺癌脑转移可能导致颅内压升高, 引发头痛。头痛通常表现为持续 性钝痛或阵发性加重,可能伴随 恶心和呕吐。
语言障碍
肺癌脑转移可能影响语言中枢, 导致言语不清或失语。
肺癌脑转移的诊断方法
影像学检查
脑脊液检查
通过头颅CT或MRI扫描可以发现颅内占位 性病变,有助于诊断肺癌脑转移。
通过腰椎穿刺获取脑脊液,进行细胞学和 生化检查,有助于诊断肺癌脑转移。
有多个脑转移病灶,超过三个 ,或有其他器官转移。
04
IV期
有脑膜转移。
03
肺癌脑转移的治疗方法
药物治疗
化疗药物
通过静脉注射或口服化疗药物, 杀死癌细胞并抑制其生长。常用 的药物包括顺铂、卡铂、依托泊
苷等。
靶向治疗
针对肺癌的特定基因突变,使用靶 向药物进行治疗。常见的靶向药物 包括吉非替尼、厄洛替尼、克唑替 尼等。
肺癌细胞在颅内生长和扩散,导致颅 内压升高、神经功能受损等症状。
02
肺癌脑转移的症状与诊断
肺癌脑转移的症状
视觉障碍
肺癌脑转移可能压迫视神经或视 觉中枢,导致视力模糊、视野缺 损或失明。
癫痫发作
肺癌脑转移可能刺激大脑皮层, 引发癫痫发作,表现为抽搐、痉 挛或意识丧失。
适量运动
适当的运动有助于增强体质,提 高抵抗力。
定期复查
在接受治疗后的定期复查中,及 时发现和处理任何可能的复发或
转移。
心理支持与康复指导
心理支持
为患者提供心理支持和安慰,帮 助他们面对疾病和治疗带来的压 力和焦虑。
康复指导
根据患者的具体情况,提供康复 指导和建议,帮助他们恢复身体 功能和日常生活能力。
头痛
肺癌脑转移可能导致颅内压升高, 引发头痛。头痛通常表现为持续 性钝痛或阵发性加重,可能伴随 恶心和呕吐。
语言障碍
肺癌脑转移可能影响语言中枢, 导致言语不清或失语。
肺癌脑转移的诊断方法
影像学检查
脑脊液检查
通过头颅CT或MRI扫描可以发现颅内占位 性病变,有助于诊断肺癌脑转移。
通过腰椎穿刺获取脑脊液,进行细胞学和 生化检查,有助于诊断肺癌脑转移。
有多个脑转移病灶,超过三个 ,或有其他器官转移。
04
IV期
有脑膜转移。
03
肺癌脑转移的治疗方法
药物治疗
化疗药物
通过静脉注射或口服化疗药物, 杀死癌细胞并抑制其生长。常用 的药物包括顺铂、卡铂、依托泊
苷等。
靶向治疗
针对肺癌的特定基因突变,使用靶 向药物进行治疗。常见的靶向药物 包括吉非替尼、厄洛替尼、克唑替 尼等。
肺癌细胞在颅内生长和扩散,导致颅 内压升高、神经功能受损等症状。
02
肺癌脑转移的症状与诊断
肺癌脑转移的症状
视觉障碍
肺癌脑转移可能压迫视神经或视 觉中枢,导致视力模糊、视野缺 损或失明。
癫痫发作
肺癌脑转移可能刺激大脑皮层, 引发癫痫发作,表现为抽搐、痉 挛或意识丧失。
肺癌脑转移 ppt课件

对于少数转移灶(1~3)可选 择的放疗方法
WBRT SRS/SRT WBRT+SRS/SRT 手术+WBRT 手术+SRS/SRT
SRS vs WBRT对比研究
(1)255例脑转移瘤(RPA 1~3,1~3个) SRS组117例 WBRT组138例 MST(RPA-1): 15.4个月 5.7个月(P<0.0001) MST(RPA-2): 5.9个月 4.7个月(P<0.04) MST(RPA-3): 4.2个月 2.5个月 (P>0.05) (2)186例脑转移瘤(RPA 1~2,1~3个) SRS组95例 WBRT组91例 MST: 13个月 7个月(P>0.05) 1年 LC(RPA1): 59% 26%(P=0.003) 1年 LC(RPA 2): 71% 21%(P<0.001) 1年 OS(RPA 1): 66% 55%(P>0.05) 1年 OS(RPA 2): 46% 22%(P>0.05)
?另有研究表明肺癌细胞具有嗜神经组织的特性对中枢神经系统有特别的亲和力?此外肺为活动性器官咳嗽等因素引起胸腔压力的改变均可促使癌细胞脱落进入血循环肺癌脑转移瘤左肺癌脑转移肺癌脑转移预后?肺癌脑转移预后极差不治疗中位生存期仅11个月只用类固醇治疗23个月wbrt治疗36个个?上世纪80年代由于ct及mri普遍应用得以早期诊断和治疗通过综合治疗预后有所好转
脑转移的预后指数分类(RPA分级)
Recursive Partitioning Analysis classes
I级 年龄 KPS 原发疾病状况 颅外转移 病人所占% 中位生存(月) <65 ≥ 70 控制 无 20 7.1
II级 ≥65 ≥70 未控 有 65 4.2
肺癌脑转移治疗进展PPT培训课件

时的重要因素 • SRS vs SRS+WBRT? • SRS vs WBRT? • 手术后患者:SRS vs 观察?
SRS vs WBRT?
利 弊
NSCLC脑转移手术后放疗研究
• NSCLC脑转移手术后,比较 SRS 与 观察组(N=131) • SRS组与观察组的6个月的局控率分别为84% vs 57%(P=0.011) • SRS组与观察组的OS均为17个月(P=0.37) • 手术后SRS提高局控率,未改善OS
肺癌脑转移治疗进展
NSCLC脑转移的发生率
• 中枢神经系统 (CNS)是NSCLC的常见转移部位,在NSCLC初诊患者中, 脑转移发生率在10%左右,患者疾病进程中约 25-40%会发生脑转移
• EGFR突变肺腺癌患者更容易发生脑转移,有报道显示EGFR突变型与野 生型患者脑转移发生率分别 39.2% vs 28.2% (p=0.038; HR 1.4)
比例的经治转移灶会出现明显进展
• 辅助WBRT的“利” • 提高颅脑病灶局控率,由70%
到90% • 减少新发脑转移灶发生率,从
50%到30%
• 辅助WBRT的“弊” • 没有延长总生存 • 影响认知功能
NSCLC脑转移局部治疗策略的选择
• “谁”影响了患者认知功能,“WBRT”还是“肿瘤复发”? • 不同的病情及个体有不同的选择 • 清晰理解WBRT的作用和风险(尤其是认知功能),成为决定治疗决策
NSCLC脑转移的治疗观念逐渐在转变
1、脑转移的分类问题: • 有无症状 • 是否有基因突变 • EGFR突变还是ALK+? • TKI治疗前还是耐药后
2、局部治疗方式的选择: • 是否需要局部治疗? • SRS vs SRS+WBRT?
SRS vs WBRT?
利 弊
NSCLC脑转移手术后放疗研究
• NSCLC脑转移手术后,比较 SRS 与 观察组(N=131) • SRS组与观察组的6个月的局控率分别为84% vs 57%(P=0.011) • SRS组与观察组的OS均为17个月(P=0.37) • 手术后SRS提高局控率,未改善OS
肺癌脑转移治疗进展
NSCLC脑转移的发生率
• 中枢神经系统 (CNS)是NSCLC的常见转移部位,在NSCLC初诊患者中, 脑转移发生率在10%左右,患者疾病进程中约 25-40%会发生脑转移
• EGFR突变肺腺癌患者更容易发生脑转移,有报道显示EGFR突变型与野 生型患者脑转移发生率分别 39.2% vs 28.2% (p=0.038; HR 1.4)
比例的经治转移灶会出现明显进展
• 辅助WBRT的“利” • 提高颅脑病灶局控率,由70%
到90% • 减少新发脑转移灶发生率,从
50%到30%
• 辅助WBRT的“弊” • 没有延长总生存 • 影响认知功能
NSCLC脑转移局部治疗策略的选择
• “谁”影响了患者认知功能,“WBRT”还是“肿瘤复发”? • 不同的病情及个体有不同的选择 • 清晰理解WBRT的作用和风险(尤其是认知功能),成为决定治疗决策
NSCLC脑转移的治疗观念逐渐在转变
1、脑转移的分类问题: • 有无症状 • 是否有基因突变 • EGFR突变还是ALK+? • TKI治疗前还是耐药后
2、局部治疗方式的选择: • 是否需要局部治疗? • SRS vs SRS+WBRT?
肺癌脑转移的治疗进展ppt课件

肺癌脑转移的诊断方法
影像学检查
通过头颅CT或MRI等影像 学检查,观察颅内是否存 在异常病灶,有助于诊断
肺癌脑转移。
脑脊液检查
通过腰椎穿刺获取脑脊液 ,检测其中是否存在肺癌 细胞,有助于确诊肺癌脑
转移。
血液肿瘤标志物检测
检测血液中肿瘤标志物的 水平,如癌胚抗原、神经 元特异性烯醇化酶等,有 助于诊断肺癌及其脑转移
特点
肺癌脑转移通常是肺癌晚期的表现, 具有较高的致残率和致死率,对患者 的生活质量和生存期产生严重影响。
肺癌脑转移的发病机制
血液传播
肺癌细胞通过血液系统进入颅内,在脑实 质或脑膜上形成转移病灶。
淋巴系统扩散
肺癌细胞通过淋巴管进入颅内淋巴组织, 导致淋巴转移。
直接浸润
肺癌病灶直接侵犯颅骨或硬脑膜,进而扩 散至颅内。
新型药物类型
随着生物技术的不断发展,新型药物类型如靶向药物、免疫药物等在肺癌脑转移治疗中显示出良好的应用前景。
临床试验进展
目前正在进行多项肺癌脑转移治疗的临床试验,旨在评估新药的有效性和安全性,为临床治疗提供更多选择。
05
肺癌脑转移治疗的案例分享
成功案例一:手术联合放化疗治疗肺癌脑转移
总结词
手术联合放化疗是肺癌脑转移的常用治疗方法,通过切除肺部肿瘤和脑部转移灶,结合放疗和化疗, 能够有效延长患者生存期。
肺癌脑转移的治疗进展
汇报人:可编辑
2024-01-11
CONTENTS
• 肺癌脑转移概述 • 肺癌脑转移的治疗现状 • 肺癌脑转移治疗进展 • 肺癌脑转移治疗的挑战与展望 • 肺癌脑转移治疗的案例分享
01
肺癌脑转移概述
定义与特点
定义
肺癌脑转移是指肺癌细胞通过血液或 淋巴系统进入中枢神经系统,并在颅 内生长和扩散。
肺癌脑转移的诊治PPT课件

• 小于5mm病变,位于颞叶或在皮质和皮 层下区域或与较大病灶相邻
诊断
• 鉴别诊断 • 原发脑肿瘤(良或恶性) • 脑脓肿 • 脑梗塞或脑出血 • 增强MRI鉴别
edema tumor
T1W
T2W
FLAIR
C+ T1W
??
T1W
M M
C+ T1W
治疗
• 手术治疗 • 立体定向放疗 • 全脑放射治疗 • 化学治疗 • 同步放化疗的应用
FIGURE 1. An axial, T1weighted MR image with double-dose gadoliniumbased contrast is illustrated through a metastasis in a patient with nonsmall cell lung cancer. The size, demarcation, and location of this metastasis make it ideally suited for radiosurgery.
立体定向治疗
• 总疗效:局部控制率73-98% • Flickinger等(94年):剂量17.5Gy,
局控率85% • Shiau等:剂量≥18Gy,1年局控77-90%
立体定向治疗
• 尸检多发脑转移发生率高 • 单一病灶,应视为有多发微小灶 • 放射外科+全脑照射:局控率 ↑ • 多发脑转移灶潜在复发
概述
• 脑转移瘤是成人颅内肿瘤最常见的肿瘤 • 发病率比原发肿瘤高10倍 • 中枢神经系统以外的肿瘤发生播散,累及
脑组织,形成转移
概述
• 20~40%出现脑转移 • 肺癌18~64%、乳癌2~21%、黑色素瘤
诊断
• 鉴别诊断 • 原发脑肿瘤(良或恶性) • 脑脓肿 • 脑梗塞或脑出血 • 增强MRI鉴别
edema tumor
T1W
T2W
FLAIR
C+ T1W
??
T1W
M M
C+ T1W
治疗
• 手术治疗 • 立体定向放疗 • 全脑放射治疗 • 化学治疗 • 同步放化疗的应用
FIGURE 1. An axial, T1weighted MR image with double-dose gadoliniumbased contrast is illustrated through a metastasis in a patient with nonsmall cell lung cancer. The size, demarcation, and location of this metastasis make it ideally suited for radiosurgery.
立体定向治疗
• 总疗效:局部控制率73-98% • Flickinger等(94年):剂量17.5Gy,
局控率85% • Shiau等:剂量≥18Gy,1年局控77-90%
立体定向治疗
• 尸检多发脑转移发生率高 • 单一病灶,应视为有多发微小灶 • 放射外科+全脑照射:局控率 ↑ • 多发脑转移灶潜在复发
概述
• 脑转移瘤是成人颅内肿瘤最常见的肿瘤 • 发病率比原发肿瘤高10倍 • 中枢神经系统以外的肿瘤发生播散,累及
脑组织,形成转移
概述
• 20~40%出现脑转移 • 肺癌18~64%、乳癌2~21%、黑色素瘤
肺癌脑转移诊治ppt模板

头痛、呕吐、颈项强直、脑膜刺激征、精神状态改变、意识朦胧、认知障碍、癫痫发作、肢体活动障碍
头痛、呕吐、视乳头水肿; 智力障碍、步行障碍、尿失禁;
脊髓和脊神经根刺激表现
*
共识的主要内容
一、辅助检查 二、治疗 (一)治疗原则 (二)手术治疗 (三)反射治疗 (四)内科治疗 (五)对症治疗 三、预后 四、随访
手术切除
1、脑转移瘤患者是否适合手术切 除需考虑肿瘤个数、大小和部 位、组织学类型、患者 的全 身状况等; 2、以上因素要单独考量,但手术 选择还应整合所有因素、综合 权衡; 3、值得注意的是,脑转移患者都 是晚期,手术选择应该谨慎
手术治疗适应症
放射治疗适应症
*
2、SCLC 脑转移的化疗
4、分子靶向治疗 EGFR-TKIs:吉非替尼 厄罗替尼 埃克替尼 奥希替尼 ALK抑制剂:克唑替尼 色瑞替尼 阿雷替尼
前瞻性单臂多中心II期试验
替莫唑胺 治疗非小细胞肺癌伴脑转移(经治)
反应
无进展期(月)
总生存期(月)
完全缓解,2 (6.7%)
1、NSCLC 脑转移的化疗
3、鞘内注射
5、抗血管生成药物: 贝伐珠单抗
内科治疗
以顺铂、卡铂为主的铂类药物为基础,联合三代细胞毒类,给患者带来生存获益; 培美曲塞 替莫唑胺
广泛期SCLC伴有无症状的脑转移患者一线治疗采用全身化疗,之后或脑转移进展时在考虑WBRT
肺癌脑转移诊治专家共识解读 (202X版)
202X.6
*
共识背景: 肺癌脑转移患者预后差,自然平均生存时间仅1~2个月。随着肺癌综合治疗、个体化治疗的发展,肺癌脑转移的治疗已经成为临床关注的热点之一; 为进一步提高我国肺癌脑转移的诊疗水平,改善肺癌脑转移患者的预后,中国医师协会肿瘤医师分会和中华抗癌协会肿瘤临床化疗专业委员会,组织全国36家大型医院和50位专家对数据资料进行整理、分析与挖掘,同时结合国内外相关文献,遵循循证医学原则,共同制定了该共识; 为国内首个肺癌脑转移诊疗共识,结合手术、放疗、化疗及分子靶向治疗等,提出了具体化,可操作的临床共识。
头痛、呕吐、视乳头水肿; 智力障碍、步行障碍、尿失禁;
脊髓和脊神经根刺激表现
*
共识的主要内容
一、辅助检查 二、治疗 (一)治疗原则 (二)手术治疗 (三)反射治疗 (四)内科治疗 (五)对症治疗 三、预后 四、随访
手术切除
1、脑转移瘤患者是否适合手术切 除需考虑肿瘤个数、大小和部 位、组织学类型、患者 的全 身状况等; 2、以上因素要单独考量,但手术 选择还应整合所有因素、综合 权衡; 3、值得注意的是,脑转移患者都 是晚期,手术选择应该谨慎
手术治疗适应症
放射治疗适应症
*
2、SCLC 脑转移的化疗
4、分子靶向治疗 EGFR-TKIs:吉非替尼 厄罗替尼 埃克替尼 奥希替尼 ALK抑制剂:克唑替尼 色瑞替尼 阿雷替尼
前瞻性单臂多中心II期试验
替莫唑胺 治疗非小细胞肺癌伴脑转移(经治)
反应
无进展期(月)
总生存期(月)
完全缓解,2 (6.7%)
1、NSCLC 脑转移的化疗
3、鞘内注射
5、抗血管生成药物: 贝伐珠单抗
内科治疗
以顺铂、卡铂为主的铂类药物为基础,联合三代细胞毒类,给患者带来生存获益; 培美曲塞 替莫唑胺
广泛期SCLC伴有无症状的脑转移患者一线治疗采用全身化疗,之后或脑转移进展时在考虑WBRT
肺癌脑转移诊治专家共识解读 (202X版)
202X.6
*
共识背景: 肺癌脑转移患者预后差,自然平均生存时间仅1~2个月。随着肺癌综合治疗、个体化治疗的发展,肺癌脑转移的治疗已经成为临床关注的热点之一; 为进一步提高我国肺癌脑转移的诊疗水平,改善肺癌脑转移患者的预后,中国医师协会肿瘤医师分会和中华抗癌协会肿瘤临床化疗专业委员会,组织全国36家大型医院和50位专家对数据资料进行整理、分析与挖掘,同时结合国内外相关文献,遵循循证医学原则,共同制定了该共识; 为国内首个肺癌脑转移诊疗共识,结合手术、放疗、化疗及分子靶向治疗等,提出了具体化,可操作的临床共识。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
立体定向治疗
技术—采用立体照射技术,确定一个很小的 三维颅内靶体积,给予高剂量照射,其特点 是靶区边缘剂量迅速下降。
手术治疗
选择:肿瘤位于手术可切除的部位 单个转移瘤
不宜手术:脑深部及重要功能区 如丘脑、基底节、脑干等
手术治疗
疗效较明确. 疗效:生存期10-14月
手术治疗
脑转移瘤预后分级标准(recursive partitioning analysis RPA)
RPA I级:≤ 65岁,KPS≥70,原发灶控制, 无颅外M ;
诊断
肿瘤病史及单发或多发脑部病灶
手段-强化MRI。优于强化CT及平扫 MRI,增强MRI>平扫MRI,CT 20%↑
强化MRI后仍有疑问-活检是唯一可靠 手段
诊断
影像表现:灰白质交界处病变,边界不规 则,肿瘤较小伴大片水肿
MRI :T1像显示低于正常脑组织信号 T2加权像显示水肿,表现高信号
23
25
MS, wk
15
40
<0.01
Length of functional
8
38
independence, wk
CNS death rate, %
50
29
<0.005 0.26
Local recurrence at
52
20
initial site, %
Vecht ,et al N
31
32
<0.02
2.系统化疗后生存率提高
概述
肺癌发病率↑ 肺癌脑转移↑ 脑转移是肺癌常见的转移部位,也是患
者致死的主要原因之一。
概述
肺癌脑转移 -出现在肺癌原发灶发现之前 -肺癌原发灶同时发现 -发现之后 近来报道,约81%的肺癌脑转移发生在
肺癌诊断后,其中位数为17个月
概述
非小细胞肺癌脑转移的发生率约20-40%, 高到低:腺癌 〉大细胞未分化癌〉鳞癌
68
Smalley et al 28(不完全切除) 13
57
手术治疗
单发脑转移灶的单纯全脑照射和手术加全 脑照射的随机分组研究,对生存率、中枢 神经系统的控制率、肿瘤进展的类型及生 存质量的比较,结果显示后者明显优于前 者。
手术治疗
一组回顾性研究结果: 术后观察组与术后放疗组比较:两者的复发
RPA II级:原发灶控制不理想,有颅外M 或 KPS>70等不符I,III条件
RPA III级: KPS< 70
手术治疗合并WBRT
杀灭手术部位残存癌细胞 其它微小转移灶 延长生命
表一 单发脑转移的单纯放疗与放疗+手术的随机研究(中 位生存期)
作者
病历数 单纯放疗(周数) 手术合并放疗(周数)
MS, wk
26
43
0.04
Length of functional
15
33
independence, wk
CNS death rate, %
33
35
0.06
Local recurrence at
NR
NR
initial site, %
MS, median survival; NR, not reported; WBRT, whole brain radiation therapy
Patcheht et al
65
26
43
Mintz et al
84
27
24
表二单发脑转移的单纯放疗与放疗+手术 的非随机研究(中位生存期)
作者
病例数 单纯放疗(周数) 手术+放疗(周数)
Famell et al
81
36
45
Sause et al
80
29
67
Smalley et al 121(完全切除) 36
小于5mm病变,位于颞叶或在皮质和皮层 下区域或与较大病灶相邻
诊断
鉴别诊断 原发脑肿瘤(良或恶性) 脑脓肿 脑梗塞或脑出血 增强MRI鉴别
edema tumor
T1W
T2W
FLAIR
C+ T1W
??
T1W
M M
C+ T1W
治疗
手术治疗 立体定向放疗 全脑放射治疗 化学治疗 同步放化疗的应用
肺小细胞未分化癌首次就诊,脑转移发生率 10%,诊疗过程中为40-50%,存活2年以 上的患者脑转移达80%。
概况
脑转移自然病程1-2个月;单纯化疗为 2.5-3个月,全脑照射4-6月
脑转移是原发瘤治疗失败的常见原因。
脑转移途径和部位
最常见途径-动脉循环的血源性转移。 脑内灰白质交界以下区域血管管径变细,狭
66~75%,建议增强扫描
临床表现
2/3有神经症状 先于肺癌出现 同时出现 肺癌后出现 原发瘤患者有新的神经症状,高度怀疑
临床表现
无特异性 渐进或急性发病 四大症状:头疼(50%)、局灶性肌无力
(20%-40%)、认知障碍(1/3)、癫痫 (10%首发,40%) 其次:步态、言语、视力障碍等
窄的血管内血流变慢,易形成瘤栓,该处是 发生脑转移瘤的最常见部位。 脑转移瘤的分布与其重量(及血流量)有关, 约80%的脑转移位于大脑半球,15%在小脑, 5%在脑干。
脑转移途径和部位
脑转移可单发也可多发 单发脑转移:单个病灶、其他部位无转移 肺癌脑转移则以多发常见 CT:单发多见约53%,多发47% MRI:单发脑转移仅占25~33%而多发为
手术治疗
考虑病人PS、病理分类、转移瘤的 位置与数量
最适当的治疗手段仍有争议 单纯全脑照射和手术加全脑照射比较
手术治疗
原发瘤-影响术后生存的重要因素 70%-全身恶化而非中枢系统 术前检查-CT,ECT,Marker。
手术治疗
手术适应症: 原发灶已得到控制,颅内为单发转移灶,
全身状态尚好及年轻患者(KPS≥70)。 预计生存›4个月。
脑转移的最新治疗进展
概述
脑转移瘤是成人颅内肿瘤最常见的肿瘤 发病率比原发肿瘤高10倍 中枢神经系统以外的肿瘤发生播散,累及脑
组织,形成转移
概述
20~40%出现脑转移 肺癌18~64%、乳癌2~21%、黑色素瘤
3~16%、肾癌7%、结肠癌2~11%等
多种因素导致脑转移发病率↑ 1.诊断技术提高
率分别为:85%与21%.中位生存期分别为 11.5与21月.
JCO 19:2074-2083,2001
Table,WBRT with or without surgery: randomized trials
auther
varial
WBRT
WBRT + Surg P-value
Patchell, etal n
