腹膜后神经源性肿瘤
儿童腹膜后肿瘤和肿瘤样病变的影像诊断和鉴别诊断

神经节细胞瘤。男,5岁。
(二)神经节母细胞瘤
很难与神经母细胞瘤鉴别。 可能的区别是临床发展缓慢,病程更长,肿瘤边界较
神经母细胞瘤更清楚,强化程度稍低于神经母细胞瘤,
也常不易与神经节细胞瘤区别。
神经源性肿瘤 嗜铬细胞瘤 肾源性肿瘤 肾上腺肿瘤 生殖细胞源性肿瘤 其它
神经节母细胞瘤。男,8岁。
神经节母细胞瘤。女,2岁。
神经源性肿瘤 嗜铬细胞瘤 肾源性肿瘤 肾上腺肿瘤 生殖细胞源性肿瘤 其它
嗜铬细胞瘤
影像学表现
肿瘤直径往往大于2cm,最大超过10cm,呈圆形或椭圆形; 较小时密度均匀、边缘光滑,较大肿瘤因有坏死灶,密度 往往不均匀,15%有钙化; 嗜铬细胞瘤血供丰富,肿瘤往往显示中等至明显强化; 肿瘤明显强化和囊变是嗜铬细胞瘤的特征;
向椎管内扩展:MRI冠扫可以清楚地显示肿瘤经椎间孔进入椎管。
淋巴扩展:90%有肾门、肝门和腹膜后淋巴结大,增大淋巴结常不 易与原发肿瘤区分开来,还可以有远处淋巴结转移,特别是左颈淋 巴结的发现可避免巨大不可切除肿瘤的剖腹活检。
神经源性肿瘤 嗜铬细胞瘤 肾源性肿瘤 肾上腺肿瘤 生殖细胞源性肿瘤 其它
直接扩展
与大血管关系:超中线的神经母细胞瘤沿椎体前缘扩展,肿瘤包绕 腹主动脉、下腔静脉、肾动静脉(单侧或双侧)、腹腔动脉干和肠 系膜上动脉,脾静脉前移或包绕。 与周围脏器关系:压迫还是直接侵犯肝、肾有时在CT横断面扫描 上不能正确判断,以多平面MR显示更佳,同时需与肝、肾原发肿 瘤鉴别。围绕肾侵犯。
三、周围神经肿瘤
包括良、恶性的神经鞘瘤和神经纤维瘤。青春期比儿童 时期更常见,通常为良性,少数可发生恶变。 影像表现 通常为位于椎旁孤立性病变,表现为边缘光滑的软组织 密度肿块,其中可含有囊变,含脂肪的黄瘤性成分或少
腹膜后肿瘤分类

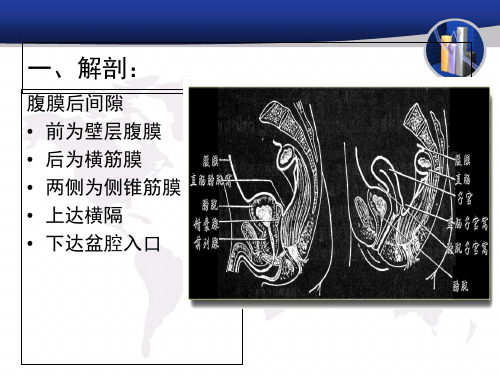
腹膜后肿瘤腹膜后间隙:是后腹膜与腹横筋膜解剖间隙及其解剖结构的总称。
腹膜后间隙位于腹后壁前方 ,介于腹膜壁层与腹内筋膜间,上到隔肌,下达骶骨岬及髂嵴,向下与盆腔腹膜外间隙相通。
该间隙内有肾、肾上腺、胰腺、大部分十二指肠、输尿管、腹主动脉、下腔静脉、腹腔神经丛及交感神经干、淋巴等重要结构。
分类:腹膜后肿瘤(Retroperitoneal tumor)根据肿瘤组织学起源分为4大类:间叶源性肿瘤、神经源性肿瘤、残留胚胎组织起源肿瘤及来源不明或不能分类的肿瘤。
原发性腹膜后肿瘤80%以上为恶性。
一般而言,腹膜后肿瘤,囊性者常为良性,实质性者多为恶性。
1.良性肿瘤:脂肪瘤、纤维瘤、神经节细胞瘤、囊性畸胎瘤以及化学感受器瘤。
2.恶性肿瘤:淋巴肉瘤、脂肪肉瘤、纤维肉瘤、恶性神经鞘瘤及恶性畸胎瘤等。
原发性腹膜后常见肿瘤的病理分类组织来源良性肿瘤恶性肿瘤一间叶组织脂肪瘤纤维瘤平滑肌瘤横纹肌瘤血管瘤血管外皮瘤淋巴管瘤间叶瘤脂肪肉瘤纤维肉瘤平滑肌肉瘤横纹肌内瘤血管内皮肉瘤血管外皮肉瘤淋巴管肉瘤间叶肉瘤二淋巴组织假性淋巴瘤恶性淋巴瘤三神经组织神经鞘瘤神经纤维瘤神经节细胞瘤嗜铬细胞瘤非嗜铬性副神经节瘤恶性神经鞘瘤神经纤维肉瘤成神经细胞瘤、节细胞成神经细胞瘤恶性嗜铬细胞瘤恶性非嗜铬性副神经节瘤四尿生殖原性中肾瘤恶性苗勒氏混合性瘤五生殖细胞源性良性囊性畸胎瘤恶性畸胎瘤内胚窦癌绒毛膜上皮细胞癌六组织来源不明囊肿、腺瘤未分化癌、异位组织癌、未分化内瘤原发性腹膜后肿瘤分类良性肿瘤:边缘较光整,形态较规则,一般密度较均匀,增强后强化较均匀。
一般没有恶性肿瘤大、发展快!恶性肿瘤:边缘不光整,形态不规则,周围组织侵犯,骨骼破坏等,密度不均匀,其内有坏死液化囊变等。
增强后强化不均匀。
通常肿瘤较大。
左肾前间隙:胰尾肿瘤、脂肪肉瘤(好发部位:肾周脂肪囊;第一常见)右肾前间隙:胰头肿瘤、肝肿瘤肾周:平滑肌肉瘤、肾肿瘤、肾上腺肿瘤、肝外肿瘤肾脏侵犯、肾脏肿瘤侵犯肝脏肾后:恶性周围神经鞘膜瘤、恶性纤维组织细胞瘤、平滑肌肉瘤、腹膜后副神经节瘤、纤维肉瘤、畸胎瘤、恶性淋巴瘤(平均50余岁,少见)、血管滤泡性淋巴结增生又称 Castleman 病(罕见)、腹膜后横纹肌肉瘤(主要见于儿童及婴儿)、神经母细胞瘤(主要见于儿童及婴儿)、囊状淋巴管瘤(罕见,多在2岁内,男患多)。
腹膜后神经源性肿瘤 CT 征象与病理分类相关性分析

❖影儀诊断❖腹膜后神经源性肿瘤C T征象与病理分类相关性分析桂东川,郎援疆Retroperitoneal neurogenic tumor CT signs and pathologic classificationGui Dongchuan, Lang YuanjiangDepartment o f Imaging y Bole in Xinjiangs Fifth Division Hospital^Xinjiang Bole S334Q Q,China.【Abstract】Objective: To study CT im aging m anifestations and pathological classification of 44 cases of retroperitoneal neurogenic tum ors. Methods : All 44 cases of retroperitoneal tum ors were located under the diaphragm and the pelvic retroperitoneal space. Results:In 44 cases,th e re were benign 36 c a s e s,8 cases of m alignant. T here were nerve sheath tum or 9 cases, nerve fibrom a 9 c a se s, ganglion cells neurom a 17 c ases, paragangliom a in 5 c a s e s,4 cases of neuroblastom a. Tum or growth in liver and kidney fo ssae,th e upper pole of the spleen and kidney fossae and bilateral renal area 17 c ases,abdom inal aorta and inferior vena cava or near 4 cases,re n a l clearance before and 12 c ase s,b ila teral psoas m ajor front and anterolateral 7 cases,lead in g edge of the sacrum and pelvic cavity in 2 c ases,o th e r parts 2 cases. Tum or shape was round or class round 30 cases, 14 cases of irregular shape. T here were 6 cases present " shaping" growth ,5 cases of visible " tail sign" . The density of tum or in 12 cases was so lid, solid capsule in 16 c ases, 16 cases of cystic. E nhanced sc a n:There were 25 cases visible and delay of m ild or m oderate arterial enhancem ent, 17 cases of tum or did not see im proved or only wall slightly im proved. Conclusion : CT signs of retroperitoneal neurogenic tum or has its ch aracteristic, through the analysis on the relationship betw een the pathological classification and tum or CT signs,to im prove the CT exam ination in the diagnosis of retroperitoneal neurogenic tum ors.【Key words】nervous system tum ors,tom ography,X-r a y com puter,retroperitonealM odem Oncology 2016,24(24) :3993 -3997【摘要】目的:分析腹膜后神经源性肿瘤的C T影像学征象与病理类型的相关性,提高对腹膜后神经源性肿 瘤的影像学诊断和鉴别诊断。
彩色超声多普勒诊断腹膜后神经细胞源性肿瘤

彩色超声多普勒诊断腹膜后神经细胞源性肿瘤【摘要】目的探讨彩色超声多普勒对腹膜后神经细胞源性肿瘤诊断的临床价值。
方法回顾性分析应用彩色多普勒超声诊断的28例经手术病理证实的腹膜后神经细胞源性肿瘤患者的声像图改变,并与病理诊断结果进行对照。
结果 28例腹膜后神经细胞源性肿瘤患者中恶性者为12例,良性者为16例。
结论应用彩色超声多普勒诊断腹膜后神经细胞源性肿瘤有较高的诊断价值,但在鉴别良恶性诊断方面还存在一些问题。
【关键词】彩色超声多普勒;腹膜后神经细胞源性肿瘤;诊断doi:10.3969/j.issn.1004-7484(s).2013.08.709 文章编号:1004-7484(2013)-08-4698-021 资料与方法1.1 一般资料本组28例腹膜后神经细胞源性肿瘤患者为我院2008年1月至2013年1月间经手术病理证实的住院患者。
年龄23-67岁,平均年龄48岁。
1.2 使用仪器为飞利浦iu22和西门子s-2000彩色多普勒超声诊断仪,探头频率为3.5mhz。
1.3 方法患者分别采取仰卧位和左、右侧卧位,对腹部进行多方位、多切面的扫查。
当发现腹部存在肿块时首先应排除肝右后叶、双肾以及胰腺等部位的肿块,然后再确定肿块是否来源于腹膜后,这样就可以进一步来判断是否为腹膜后神经细胞源性肿瘤了。
检查肿块时应重点从肿块的大小、形态、边界、内部回声、有无钙化以及肿块内部的血管数目、血流是否丰富等多方面来观察。
2 结果本组28例腹膜后神经细胞源性肿瘤患者均经手术后病理所证实,恶性者为12例,良性者为16例,其中肾上腺嗜络细胞瘤6例占21.4%(6/28),节细胞神经瘤8例占28.6%(8/28),节细胞神经母细胞瘤6例占21.4%(6/28),成神经细胞瘤5例占17.9%(5/28),混合细胞瘤3例占10.7%(3/28)。
恶性肿瘤的直径在5.0cm以上的8例占66.6%(8/12),良性肿瘤的直径在5.0cm以上的2例占12.5%(2/16)。
腹膜后肿瘤的CT与MRI诊断与鉴别

●概述 • >腹膜后肿瘤组织学分类 • >与脏器来源肿瘤不同的CT与MRI征象,无 喙征、器官掩盖征、器官包埋征、供血动 脉突出征 • >提示来源的征象:钙化、坏死、脂肪、黏液 基质、胶原纤维、强化特点、几种MRI征象
●原发性腹膜后常见肿瘤分类 一、间叶组织来源肿瘤
1、脂肪来源 • 脂肪瘤与脂肪肉瘤:脂肪瘤为近似皮下脂肪密度及信号,不同 类型脂肪肉瘤体积较大、混杂密度及信号、有强化 2、平滑肌来源(平滑肌瘤、平滑肌肉瘤) • >平滑肌肉瘤:次常见肉瘤,边缘清楚,位于血管内或血管外, 信号及密度不均,强化明显 3、纤维组织来源(纤维瘤、纤维肉瘤、恶性纤维组织细胞瘤) • >恶性纤维组织细胞瘤:见于中老年,边缘清楚的团块,包绕 腹膜后血管,轻度至明显强化 4、脉管(血管、淋巴管)组织来源:血管瘤、血管外皮瘤、血 管肉瘤、淋巴管囊肿(淋巴管瘤)
ห้องสมุดไป่ตู้
图1腹膜后副神经节瘤
• 轴位增强CT,肿块位于腹主动脉与左肾之间 (箭),肾静脉受压、弧形前移
图2 左肾AML
• 冠状位CT增强扫描重组图,左肾下极肿瘤 与 肾实质交界呈鸟嘴状(喙征)(箭)
•
CT与MRI上有助于推测肿瘤性质及来源的征象如下。①钙 化:神经节神经瘤、恶性纤维组织细胞瘤、血管瘤及神经母细 胞瘤。②坏死:高恶性度肿瘤如平滑肌肉瘤。③脂肪,呈CT低 密度 (-40〜-120HU)、T1WI高信号及T2WI中高信号,脂肪抑制 序列为低信号,见于脂肪瘤、分化良好的脂肪肉瘤、血管肌脂 肪瘤、髓样脂肪瘤。④均匀低密度:神经纤维瘤。⑤黏液样基 质,呈T2WI高信号及T1WI低信号,注射对比剂后可见渐进性强 化。含黏液基质的病变包括节细胞神经瘤、神经鞘瘤、神经纤 维瘤、黏液样脂肪肉瘤、恶性纤维组织细胞瘤、神经节神经母 细胞瘤及恶性周围神经肿瘤。⑥胶原纤维,T1WI及T2WI均为低 信号,增强扫描缓慢强化。含有胶原纤维的肿瘤包括神经纤维 瘤、节细胞神经瘤、平滑肌肉瘤、恶性纤维组织细胞瘤、恶性 周围神经肿瘤、纤维肉瘤及腹膜后纤维化。⑦强化显著的肿瘤: 副神经节瘤、血管瘤、血管外皮瘤、Castleman病。⑧其他强化 特点:无强化,见于良性肿瘤。早期强化、廓清迅速,见于 Castleman病及其他良性病变。早期强化、缓慢廓清或不廓清, 大多数为恶性肿瘤。延迟强化,见于良性肿瘤与含有黏液基质 的恶性肿瘤如黏液样脂肪肉瘤及平滑肌肉瘤。
原发性腹膜后肿瘤(吕昌光)PPT课件
⑤对于术中需要联合脏器切除者.应按切口 污染程度依次处理需切除的脏器。
⑥原则上肿瘤需完整整体切除.但当遇到肿 瘤特别巨大显露困难影响手术操作时,可 考虑先切除部分肿瘤。
பைடு நூலகம்
• 肿瘤的病理类型也与预后密切相关.
• 如良性肿瘤和恶性程度较低的脂肪肉瘤预 后较好,即使不能完整切除,仍有再次手 术机会并能获得长期生存。
手术原则
①良好的麻醉和充分显露的切口。
②手术操作应尽可能在直视下沿肿瘤包膜进行锐性 分离,由易到难,由周围向中心。术中注意无瘤 技术。
③术中对未明确诊断者,常规行快速冰冻病理检查 ,若为淋巴瘤,则可放弃切除。行放化疗治疗。
④肿瘤与重要血管关系密切压迫或侵犯者。为防止 血管损伤破裂,应争取将其远近端充分游离.以 备控制止血,血管修复技术在PRT手术血管损伤 的处理中显得尤为重要
积很大也可能被完整切除。
⑶、PRT不易出现远处转移,而以局部生长 为主,这一点也为外科彻底的肿瘤切除而 不必进行相应的淋巴结清扫以及联合脏器 切除提供了依据。
⑷、易于复发,且以局部复发为主,包括原 位复发和局部种植复发,因此对于复发肿 瘤也多有二次手术的机会。
• 除了部分淋巴和生殖源性肿瘤外,PRT对 放疗和化疗皆不敏感,手术切除是目前效 果最好的治疗方法。而完整彻底切除肿瘤 又是降低肿瘤复发和提高远期生存率的关 键。
六、治疗
• 肿瘤的治疗方法和治疗效果都与其本身的 生物学特性密切相关。而且PRT的生物学 特性有别于一般部位的肿瘤。
生物学特性有:
⑴、 绝大多数PRT,不论为良性或是恶性, 都有完整的包膜,这在术前的影像学检查 也多可得到证实,这为外科完整切除肿瘤 提供了较好的条件。
⑵、PRT不论为良性或是恶性都呈膨胀性生 长,不具浸润性,对周围的组织也仅有推 移或挤压作用,因此即使PRT为恶性或是体
腹膜后神经细胞源性肿瘤的声像图分析

腹膜后神经细胞源性肿瘤的声像图分析杨晔;王嘉俊;丛杰【摘要】目的:腹膜后神经细胞源性肿瘤的组织来源多样,病理结构复杂,通过分析其超声声图像表现,探讨肿瘤良恶性的鉴别及提高超声定性诊断水平.方法:回顾性分析经手术病理证实的腹膜后神经细胞源性肿瘤25例,分析其超声声像图表现.结果:腹膜后神经细胞源性肿瘤多位于肾周、脊柱旁及肾上腺区;体积多较大;以低回声为主,可有囊性变及钙化且各具特点;边界清晰度与形态规整度良性肿瘤与恶性肿瘤组无明显差别(P>0.05);血流丰富程度良恶性组无明显差别(P>0.05);恶性肿瘤组的平均长径明显大于良性肿瘤组(P<0.025,a=0.05),具有显著差异;成神经细胞瘤以内部密集细小钙化为特点,而嗜铬细胞瘤则表现为血供较丰富伴散在小液性区.结论:腹膜后神经细胞源性肿瘤超声表现缺乏特异性,定性准确率较低;仅根据肿瘤形态、边界及血流显像情况判断其良恶性不可靠.【期刊名称】《中国临床医学影像杂志》【年(卷),期】2010(021)008【总页数】4页(P553-555,568)【关键词】神经节成神经细胞瘤;嗜铬细胞瘤;腹膜后肿瘤;超声检查,多普勒,彩色【作者】杨晔;王嘉俊;丛杰【作者单位】中国医科大学附属盛京医院超声科,辽宁,沈阳,110004;中国医科大学附属盛京医院超声科,辽宁,沈阳,110004;中国医科大学附属盛京医院超声科,辽宁,沈阳,110004【正文语种】中文【中图分类】R735.4;R730.264;R445.1腹膜后神经细胞源性肿瘤起源于腹膜后周围神经细胞[1],包括神经节细胞肿瘤和副神经节细胞肿瘤。
瘤体位于腹膜后间隙,隐匿性生长,如无症状发现时体积多已巨大,彩色多普勒超声检查具有简便灵活的特点,对腹膜后肿瘤的定位准确。
正确的影像学提示非常重要[2],笔者回顾性分析25例腹膜后神经细胞源性肿瘤的声像图特点,旨在探讨超声的诊断价值,提高超声定性诊断水平。
腹膜后肿瘤

.
10
下面按照部位列出常见的肿瘤 左肾前间隙
胰尾肿瘤 脂肪肉瘤(好发部位:肾周脂肪囊;第一常见)
右肾前间隙 胰头肿瘤 肝肿瘤
肾周 平滑肌肉瘤 肾肿瘤 肾上腺肿瘤 肝外肿瘤肾脏侵犯 肾脏肿瘤侵犯肝脏
.
11
肾后 恶性周围神经鞘膜瘤 恶性纤维组织细胞瘤 平滑肌肉瘤 腹膜后副神经节瘤 纤维肉瘤 畸胎瘤 恶性淋巴瘤(平均50余岁,少见) 血管滤泡性淋巴结增生又称 Castleman病(罕见) 腹膜后横纹肌肉瘤(主要见于儿童及婴儿) 神经母细胞瘤(主要见于儿童及婴儿) 囊状淋巴管瘤(罕见,多在2岁内,男患多)
良性肿瘤:边缘较光整,形态较规则,一般密度较均匀,增强后强化 较均匀。一般没有恶性肿瘤大、发展快!
恶性肿瘤:边缘不光整,形态不规则,周围组织侵犯,骨骼破坏等, 密度不均匀,其内有坏死液化囊变等。增强后强化不均匀。通常肿瘤 较大。 诊断主要考虑肿瘤来自哪个组织基本就可以了:如脂肪源性的、肌源 性的、神经源性的等等。
.
24
Castleman病CT检查示实性均质增强团块,可有钙化。
中央性分支状钙化和病灶显著均匀强化是局限性 Castleman 病定性诊断的重要特征。
CT上有以下一些特点: 形态:呈孤立的圆柱形巨大肿物。 边缘:不规则,呈小分叶状。 密度:多为均匀密度,坏死、液化和出血较少。 病灶增强特征:多为显著均匀强化,动态CT扫描显示病变增
强呈由周边向中央渐进性方式,少数病例表现为中央区无 坏死的周边环状强化特征。多数局限性肿块表现为动脉期 强化,门脉期和平衡期持续强化。 钙化的形态和分布:少数病例可见多个分支状和点状钙化, 呈簇状分布于病灶中央区。
.
25
•Castleman 病。在本病例中,病灶密度较均匀,边界清楚,显著均 匀强化, 动态CT扫描显示病变由周边向中央渐进性强化,无明确钙 化,对周围组织压迫移位明显,肝脾肿大,符合Castleman病影像学 表现。
原发性腹膜后肿瘤应该做哪些检查?

原发性腹膜后肿瘤应该做哪些检查?*导读:本文向您详细介原发性腹膜后肿瘤应该做哪些检查,常用的原发性腹膜后肿瘤检查项目有哪些。
以及原发性腹膜后肿瘤如何诊断鉴别,原发性腹膜后肿瘤易混淆疾病等方面内容。
*原发性腹膜后肿瘤常见检查:常见检查:血常规、腹部平片、腹部CT、腹部透视、腹部MRI检查、上消化道造影、血管造影*一、检查1.血常规(1)血红蛋白:恶性瘤中心坏死、出血,或儿童腹膜后肿瘤增长较快时,可伴有血红蛋白降低。
(2)白细胞计数:腹膜后肿瘤坏死或继发感染时可有白细胞总量的升高。
2.组织病理学检查术前应尽可能用其他方法作出诊断,如有必要,可行剖腹探查或腹腔镜手术取活组织病理学检查。
3.免疫组化标记(1)血管平滑肌脂肪瘤表达黑色素瘤单克隆抗体(HMB45)。
(2)神经鞘膜瘤S-100阳性表达;副神经节瘤 chromograninA、S-100蛋白、beta-endorphin molecule阳性表达;脊索瘤细胞cytokeratin阳性表达,肿瘤vimentin及S-100蛋白阳性表达。
(3)平滑肌瘤和平滑肌肉瘤desmin、muscle actin阳性;肌上皮瘤的组织学形态与神经鞘瘤相似,也需免疫组化标记方可确诊。
影像学检查1.X线检查(1)腹部透视:可见膈肌被肿瘤推动上移,活动度降低,或能看到胸腔积液或肺转移阴影。
在脊索瘤、盆腔恶性畸胎瘤、脑脊髓膜瘤或神经原发性肿瘤可看到肿瘤邻近的骨质侵蚀、破坏或变形。
(2)腹部平片:多数腹膜后肿瘤腹部正、侧位X线片检查可见腹内有软组织块致密影或脂肪瘤和脂肪肉瘤的透明度较高影。
有些皮样囊肿阴影密度不同。
如发现有成熟的骨质、牙齿或钙化等影像,则为畸胎瘤的特征。
但一般的钙化斑点可见于多种肿瘤如成神经细胞瘤、神经节瘤、混合瘤、神经鞘瘤、神经纤维瘤、脊索瘤、平滑肌瘤以及肠腔内物质、慢性炎症包括淋巴结钙化、陈旧性血肿钙化、胰腺病变钙化等等,对诊断无特殊意义,甚至有碍于了解肿瘤的性质。
腹膜后肿瘤应做哪些检查才能确诊?

腹膜后肿瘤应做哪些检查才能确诊?
……
【辅助检查】
1.X线检查
常规X线检查仍常有首选使用,通常仅能提供间接不完整的或不精确的影像。
平片可见肿瘤较浓厚的阴影,而较淡的阴影可为脂肪瘤或脂肪肉瘤,密度不均匀可能是皮样囊肿。
当肿瘤坏死形成脓肿或瘘管时,偶可见到气体或气液面。
在血管瘤、神经节瘤、或神经节细胞瘤、畸胎瘤、皮样囊肿、神经纤维瘤、神经鞘瘤、脊索瘤(Chordoma)、平滑肌瘤或某些转移瘤可以见到钙化。
脊索瘤、神经源性肿瘤或畸胎瘤等X平片有时可显示系骨质破坏或变形。
肾盂及消化造影检查对影响泌尿道和消化道的后腹膜肿瘤诊断常有参考价值。
2.腔静脉造影和逆行选择性动脉造影
对后腹膜肿瘤诊断有一定意义。
后腹膜充气造影对肾上腺肿瘤诊断有参考价值,现已较少使用。
3.B型超声检查
B型超声检查亦可发现后腹膜肿瘤和肿大的淋巴结,但肠内气体干扰使诊断很难精确,而对腹主动脉瘤的诊断或排除较为可靠。
在B型超声引导下活检或随访肿瘤化疗后的变化很有参考意义,单独超声波检查常不易将后腹膜肿瘤与脓肿或血肿区分,囊性肿
瘤易与寄虫囊肿、炎性或创伤性血肿相混淆。
在B型超声或CT 引导下经皮细针吸引力活检对诊断有较大意义,确诊率达80%左右。
4.CT 对诊断后腹膜肿瘤有重要意义,能提供肿瘤位置、范围和对邻近组织影响的资料,还能提示肿瘤中心囊性变性(如平滑肌肉瘤),有时能提示特殊的组织学诊断(如脂肪肉瘤、脂肪瘤),并能发现后腹膜正常的及异常的淋巴结。
5.疑有嗜铬细胞瘤者
应检查24h尿中儿茶酚胺及其代谢产物香草基杏仁酸(VEA)的含量。
腹膜后神经源性肿瘤的MRI诊断

腹膜后神经源性肿瘤PPT课件

·
11
恶Байду номын сангаас蝾螈瘤(MTT)
❖ MTT是一种极少见的含有成横纹肌细胞分化的恶性 神经鞘瘤,肿瘤内的神经成分可以向骨骼肌 方向分 化,同蝾螈的正常神经也能向骨骼肌方向分化的特 性类似,故命名为“蝾螈瘤”。
❖ MTT应完全具备3条标准:
① 肿瘤起源于周围神经或发生于I型神经纤维瘤病; ② 以恶性神经鞘膜瘤为主要成分; ③ 出现真正的肿瘤性横纹肌母细胞。
➢T1WI低信号,T2WI不均匀高信号。 ➢病灶可沿间隙呈膨胀性及嵌入式生长,或对周围血管呈包 绕改变,但无侵犯血管征象;多为均匀轻度进行性强化。
·
17
·
18
神经母细胞瘤(NB)
➢婴幼儿多见。
➢完全由神经母细胞及数量不等的神经 纤维丝组成,没有节细胞及施万细胞间 质组成。
➢恶性程度高,肿瘤向周围浸润性生长。
可能的区别:临床发展
缓慢,病程更长,肿瘤边界
较神经母细胞瘤更清楚,强
化程度稍低于神经母细胞瘤;
也常不易与神经节细胞瘤区
别。
·
22
鉴别:
病变 征象
神经节母细胞瘤 (GNB)
神经母细胞瘤 (NB)
边缘情况
有完整或不完整的纤维假包 膜,边界尚清晰
浸润性生长,无包膜,边界不清
内部特征
推移周围大血管为主 血供更丰富;浸润周围大血管
·
13
·
14
SUCCESS
THANK YOU
2020/12/11
·
15
神经节细胞瘤(GN)
可发生于任何年龄,多见于青年及成年人,大 部分患者在10岁以上。
MRI对腹膜后良性神经源性肿瘤的诊断价值

MRI对腹膜后良性神经源性肿瘤的诊断价值王成达;吴文娟【摘要】目的探讨MRI常规T1WI,T2WI,弥散加权成像(DWI)结合增强扫描对腹膜后良性神经源性肿瘤的诊断价值.方法回顾性研究34例腹膜后良性神经源性肿瘤的MRI常规T1WI,T2WI,DWI及增强表现,所有病变均经手术病理证实,包括神经鞘瘤15例,副神经节瘤11例,节细胞瘤8例.结果神经鞘瘤、副神经节瘤、节细胞瘤患者发病年龄、肿瘤大小无统计学差异(P>0.05),均易产生囊变,神经鞘瘤囊变多位于病灶中心,副神经节瘤囊变多位于病灶周边,神经鞘瘤出血明显多于其他两者(P < 0.05),神经鞘瘤及副神经节瘤呈类圆形或椭圆形,节细胞瘤在形态上呈不规则形;三种病例在DWI上均呈稍高信号,部分囊变出血呈混杂信号,DWI信号强度及ADC 值差异无统计学意义(P> 0.05).副神经节瘤强化最明显,神经鞘瘤其次,节细胞瘤轻度强化.结论 MRI增强扫描对腹膜后良性神经源性肿瘤的鉴别诊断具有重要作用,常规T2WI及T1WI对病灶形态、大小显示较好,T2WI对显示囊变、T1WI对显示出血具有优势,DWI鉴别价值不高.【期刊名称】《肝胆胰外科杂志》【年(卷),期】2016(028)005【总页数】4页(P382-385)【关键词】神经源性肿瘤;腹膜后;良性;磁共振成像;增强扫描【作者】王成达;吴文娟【作者单位】无锡市中医医院影像科,江苏无锡214002;无锡市第二人民医院影像科,江苏无锡214002【正文语种】中文【中图分类】R445.2;R735.04腹膜后良性神经源性肿瘤在常规MRI检查中往往表现为相似的影像特征,鉴别困难。
磁共振弥散加权成像(diffusion-weighted imaging,DWI)能反映活体组织中水分子弥散特性,已用于临床的常规诊断手段,但其在腹膜后神经源性肿瘤的表现具有相似特征,需结合MRI其他扫描序列来鉴别诊断。
现对2011年 6月至2015年6月经手术诊治的34例腹膜后良性神经源性肿瘤患者的MRI常规T1WI、T2WI及增强扫描、DWI特征及表观弥散系数(ADC)进行分析,探讨MRI各序列扫描在腹膜后良性神经源性肿瘤鉴别诊断中的价值。
腹膜后肿瘤的CT诊断

恶性纤维组织细胞瘤
纤维肉瘤
(四)淋巴源性肿瘤: 1. 淋巴管瘤是由于淋巴管先天发育畸形或某些原因引起发病 部位淋巴液排出障碍造成淋巴液储留,导致淋巴管扩张增 生而形成的淋巴系统良性肿瘤,儿童多见,男女发病率大 至相等,多沿血管轴分布,呈多房、薄壁、水样密度肿块, 边界清楚葡甸生长,多房囊内分隔为特征,增强后分隔可 轻度强化。 2. 淋巴瘤是原发于淋巴结或淋巴组织的恶性肿瘤,沿大血管 走行周围生长,易发生在中年男性,腹膜后淋巴瘤初期表 现为腹膜后某一区域多发的软组织密度结节影,边界清楚; 病变进展时,结节可相互融合成分叶状团块,内可见坏死, 增强呈轻度强化,当腹主动脉和下腔静脉后方淋巴结肿大 为主时,将腹主动脉和下腔静脉向前推移,致其显示不清, 呈“主动脉淹没征”;增强可鉴别增大的淋巴结和血管影, 显示血管被包绕和移位的情况。
三、腹膜后肿瘤常推压腹膜后脏器和大血管使之移位,定位征
象主要有: (1)肿瘤与腹膜内器官间存在脂肪间隔可提示肿瘤来自腹膜后。 ( 2)腹膜后器官如胰腺、十二指肠向前移位,升、降结肠 前外 侧移位,肾脏明显旋转和移位,是上腹部腹膜后肿瘤的定位 征象。 ( 3)肿块紧贴腰大肌,腰大肌增宽或受压变形,密度不均,肿 瘤与相邻后腹壁或盆壁肌肉脂肪间隙不清或消失。 ( 4)肿瘤包裹主动脉或下腔静脉,腹腔大血管向前及向对侧移 位。 (5)肿瘤推压肝叶后缘的脂肪影前移; 肿瘤位于骶尾椎前,与 相邻盆壁肌肉脂肪间隔消失; 。
腹膜后畸胎瘤
畸胎瘤
鉴具有一定特征, 下列征象有助于鉴别定性诊断: ①良性腹膜后肿瘤边缘较光滑,密度均匀,其周围组 织器官无侵犯,而恶性肿瘤边缘不清,邻近组织器 官多有侵犯。 ②腹膜后囊性淋巴管瘤CT表现为均匀液性低密度,边 界清楚,壁薄无强化。 ③神经源性腹膜后肿瘤多靠近中线沿脊柱两侧分布, 脂肪肉瘤多见于肾周围。 ④畸胎瘤为混合密度肿物,如含有脂肪、高密度钙化 等,为其特异表现 。
儿童腹膜后外周神经母细胞性肿瘤的CT及临床特点

儿童腹膜后外周神经母细胞性肿瘤的CT及临床特点宋鹏鹏陈聪聪崔得金郑州大学附属儿童医院放射科,郑州450000通信作者:宋鹏鹏,Email:【摘要】目的分析儿童腹膜后外周神经母细胞性肿瘤(pNT)的CT及临床特点,加强对pNT的认识。
方法收集本院2014年2月至2020年3月收治的36例腹膜后pNT患儿的临床资料,包括神经母细胞瘤(NB)25例、节细胞神经母细胞瘤(GNB)8例、节细胞神经瘤(GN)3例。
36例均行CT平扫及增强扫描。
回顾性分析pNT不同亚型的影像及临床特点。
结果本组32例单发,4例多发,29例位于肾上腺,7例位于脊柱旁,肿瘤长径21.6~98.5mm。
NB与GNB形态多不规则,密度不均匀,囊变坏死多见,可伴周围组织侵犯或远处转移;GN形态规则,密度较均匀。
3种亚型钙化均多见。
增强扫描NB 与GNB强化特点相近,GN强化较前两者均匀。
肿瘤分期L1期4例,L2期22例,M期10例;36例患儿临床实施手术、化疗或两者相结合的治疗方案,术后NB短期预后要差于GNB及GN。
结论儿童腹膜后pNT好发于肾上腺,多为伴钙化的单发病灶,肿瘤大小对良恶性判断可能无提示意义。
NB与GNB 为恶性肿瘤,两者影像学表现有较多重叠之处,NB发病年龄低,恶性程度高于GNB,易发生转移,预后较差。
GN为良性肿瘤,术后不易复发,预后良好。
在治疗前可采用国际NB危险因素组织分期系统尝试对肿瘤进行分期,有利于临床制定个性化治疗方案。
【关键词】儿童;腹膜后;外周神经母细胞性肿瘤;计算机体层摄影;临床CT and clinical features of retroperitoneal peripheral neuroblastic tumors in childrenSong Pengpeng,Chen Congcong,Cui DejinDepartment of Radiology,Children's Hospital Affiliated to Zhengzhou University,Zhengzhou450000, ChinaCorresponding author:Song Pengpeng,【Abstract】Objective To analyze the CT and clinical characteristics of children's retroperitoneal peripheral neuroblastic tumors(pNT),and to improve the understanding of pNT. Methods The clinical data of36children with retroperitoneal pNT treated at our hospital from February,2014to March,2020,including25cases of neuroblastoma(NB),8cases of ganglioneuroblastoma(GNB),and3cases of ganglioneuroma(GN),were collected.All the36cases were performed CT and enhanced scan.The imaging and clinical characteristics of pNT subtypes were retrospectively analyzed.Results In this group,32cases were single,and4multiple;29cases were located in the adrenal gland,and7by the spinal column.The tumor length ranged from21.6to 98.5mm.NB and GNB were irregular in shape and had uneven density.Cystic degeneration and necrosis were common in NB and GNB,accompanied with invasion of surrounding tissues or distant metastasis.GN had regular shape and relatively uniform density.Calcification was common in all the three subtypes.The enhancement characteristics of NB and GNB were similar;and GN had moreuniform enhancement than the former two.There were4cases of stage L1,22of stage L2,and10cases ofstage M.All the36children were clinically treated with surgery,chemotherapy,or a combination of both.The short-term prognosis after surgery was worse in NB than in GNB and GN.Conclusion InDOI:10.3760/cma.j.issn.1007-1245.2021.03.023收稿日期2020-07-29本文编辑成观星引用本文:宋鹏鹏,陈聪聪,崔得金.儿童腹膜后外周神经母细胞性肿瘤的CT及临床特点[J].国际医药卫生导报,2021,27(3):393-396.DOI:10.3760/cma.j.issn.1007-1245.2021.03.023.children,retroperitoneal pNT is more likely to occur in adrenal gland,and often is a single lesion with calcification.Tumor size may not be suggestive of benign or malignant tumors.NB and GNB are malignant tumors,and their imaging findings overlap a lot.NB has a young onset age,and its malignancy is higher than GNB;it is prone to metastasis and has a poor prognosis.GN is a benign tumor,with a low postoperative recurrence rate and good prognosis.International neuroblastoma risk group staging system can be used for tumor staging before treatment,which is conducive to clinically develop individualized treatment.【Key words】Children;Retroperitoneal;Peripheral neuroblastic tumors;Computer tomography;Clinical外周神经母细胞性肿瘤(peripheral neuroblastic tumors,pNT)是神经源性肿瘤的一种,根据分化程度不同分为神经母细胞瘤(neuroblastoma,NB)、节细胞神经母细胞瘤(ganglioneuroblastoma,GNB)和节细胞神经瘤(ganglioneuroma,GN)3种病理亚型[1-2]。
腹膜后神经源性肿瘤的分类以及CT诊断和鉴别诊断

断和鉴别诊断(类似研究未见报道,文中包括了我院诊照分析。
孥翼警别诊登篓竺_.孽至垫孥堂雪神经源性肿瘤的结果系统认识、诊断与鉴别诊断提供参考。
一…材料与方法搜集1996年8月~2009年9月经手术病理证实的腹膜后神经源性肿瘤43例。
男26例,女17例。
年龄4~76岁,平均39岁。
腹痛19例,高血压15例,背痛12例,下肢运动减弱9例,下肢感觉下降6例,腹泻2例,呕吐1例。
体检发现9例,其他检查偶然发现4例。
术前分别经单层和多层螺旋CT双期或者三期扫描,双期扫描12例,三期扫描31例。
CT机型:单层螺旋CT(GEhighspeed,USA),多层螺旋CT(Marconi80004层,Holland;SiemensSensation16层,Siemensdefinition128层,Germany;GEVCT64层,USA)。
CT扫描层厚5~10mm,间隔5~10mm,螺距为1~1.2。
双期扫描:CT平扫+静脉期增强。
静脉期扫描延迟时间:单层螺旋CT70S,多层螺旋CT80S。
三期扫描:平扫+动脉期+静脉期。
动脉期延迟时间30s(单层螺旋CT)或者33s(多层螺旋CT),静脉期扫描延迟时间与前述静脉期相同。
静脉内团注选用非离子型对比剂优维显或欧乃派克(300mgI/m1),于肘前静脉注射,剂量1.5~2.0ml/kg,注射流率2~3ml/s。
复习CT扫描结果并和手术病理作州I:1顾性对43个病例中良性神经鞘瘤19例(图1),神经纤维瘤2例(图2),恶性神经鞘瘤7例(图3);副神经节瘤9例,其中良性8例(图4),恶性1例(图5),神经母细胞瘤4例(图6),节细胞神经瘤2例(图7)。
28例神经鞘膜来源肿瘤中(图1~3)神经鞘瘤26例,神经纤维瘤2例。
26例神经鞘瘤中实性9例,囊实性12例,囊性5例。
肿瘤实体部分由较高密度的细胞密集区(AntoniA区)和较低密度的细胞稀疏区(AntoniB区)构成L43。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
可能的区别:临床发展缓 慢,病程更长,肿瘤边界较 神经母细胞瘤更清楚,强化 程度稍低于神经母细胞瘤; 也常不易与神经节细胞瘤区 别。
鉴别:
病变 征象
❖ 神经源性肿瘤多起源于脊柱两旁、盆腔骶前 ,发病隐蔽,早期出现不规则的疼痛症状, 无特异性。
❖ 腹膜后组织间隙较大,器官相对少,肿瘤临 床症状出现迟,因此,腹膜后神经源性肿瘤 体积较大。
分类:
神经鞘膜来源
神经鞘瘤 神经纤维瘤 恶性神经鞘瘤 恶性神经纤维瘤
腹膜后神经 源性肿瘤 交感神经节来源
神经节细胞瘤 神经节母细胞瘤 神经母细胞瘤
功能性 副神经节瘤
无功能性
腹膜后神经鞘瘤
❖ 是最常见的腹膜后良性肿瘤,肿瘤生长缓慢 。
❖ 可发生于任何年龄,20-50岁多见,无明显的 性别差异;大部分患者是因为体检或其他症 状就诊时发现。
❖ 起源于神经鞘膜雪旺氏细胞;组织学主要由 排列紧密的Antoni A组织及细胞疏松而富含 脂质,黏液样基质的Antoni B组织构成。
(5)巨大肿块,其前缘因壁层腹膜(或同时有肾前 筋膜)的被覆作用而多显光整,即使接近或抵达前 腹壁,二者间仍可见窄带状或新月形低密度影,此 可与腹腔内肿瘤鉴别。
升结肠向前移位
鸟嘴征:当肿块破坏一个器官 的边缘呈鸟嘴状。
而临近的器官有一个钝性的边 缘,说明肿块压迫器官而不是 起源于它。
概述
❖ 神经源性肿瘤在原发性腹膜后肿瘤中占第二 位,仅次于间叶组织来源肿瘤。
u病理:恶性神经鞘瘤伴横纹肌肉瘤分化(即恶 性蝾螈瘤MTT)
恶性蝾螈瘤(MTT)
❖ MTT是一种极少见的含有成横纹肌细胞分化的恶性 神经鞘瘤,肿瘤内的神经成分可以向骨骼肌 方向分 化,同蝾螈的正常神经也能向骨骼肌方向分化的特 性类似,故命名为“蝾螈瘤”。
❖ MTT应完全具备3条标准:
① 肿瘤起源于周围神经或发生于I型神经纤维瘤病; ② 以恶性神经鞘膜瘤为主要成分; ③ 出现真正的肿瘤性横纹肌母细胞。
神经节母细胞瘤 (GNB)
神经母细胞瘤 (NB)
边缘情况
有完整或不完整的纤维假包 膜,边界尚清晰
浸润性生长,无包膜,边界不清
内部特征
推移周围大血管为主 血供更丰富;浸润周围大血管
腹膜后副神经节瘤
❖ 是一类罕见的神经内分泌肿瘤,可分为功能性和非 功能性。
❖ 副神经节瘤无论良性和恶性、有功能或无功能,容 易引起高血压危象,术前充分、彻底的降压治疗十 分必要;术中严禁挤压和强行分离(鉴别其他肿瘤 )。
Ø易坏死、囊变、出血。
Ø腹膜后肿瘤良恶性鉴别比不同类型肿瘤之间的 鉴糊、周围结构侵犯及 界限不清、内部易出现坏死及出血等。
(2)恶性肿瘤较大。
(3)增强扫描:恶性肿瘤以中度及明显强化居 多(与其血管丰富、肿瘤血管不成熟、细胞外间 隙较大有关)。
❖ 可发生于任何年龄,以40-50岁较多。 ❖ 主要发生在脊柱两旁腹主动脉周围,以单发常见。 ❖ 病理可见肿瘤实质间质内含丰富的血窦和毛细血管
。
Ø一般有纤维包膜,呈膨胀性生长,肿块形态较规则, 边界较清楚。
Ø表现为软组织肿块,边缘清楚,可有钙化、坏死、出 血, T2WI呈“亮灯泡征”;增强扫描呈明显强化(较 神经鞘瘤明显)。
神经节细胞瘤(GN)
u可发生于任何年龄,多见于青年及成年人,大 部分患者在10岁以上。 u沿交感神经链分布,常位于脊柱两旁。 u病理:主要由大量的黏液基质成分,神经节细 胞、雪旺氏细胞组成。
Ø多表现为境界清楚的椭圆形或梭形软组织影,CT值较低, 包膜完整;少有出血、坏死或囊变,少数可见钙化。
ØT1WI低信号,T2WI不均匀高信号。 Ø病灶可沿间隙呈膨胀性及嵌入式生长,或对周围血管呈包 绕改变,但无侵犯血管征象;多为均匀轻度进行性强化。
需综合多种征象鉴别。
谢谢
此课件下载可自行编辑修改,供参考! 感谢您的支持,我们努力做得更好!
腹膜后神经源性肿瘤
Retroperitoneal neurogenic tumors
腹膜后间隙肿块:
(1)肿块使腹膜后脏器移位,尤其是向前移位。
(2)肿块与腹膜后脏器分界不清,脂肪间隙消失, 但肿块最大径线仍在脏器之外。
(3)主动脉或下腔静脉受累或包埋。
(4)肿块使腹腔内脏器向前方或侧方移位,但其间 的脂肪间隙仍存在。
神经母细胞瘤(NB)
Ø婴幼儿多见。
Ø完全由神经母细胞及数量不等的神经 纤维丝组成,没有节细胞及施万细胞间 质组成。
Ø恶性程度高,肿瘤向周围浸润性生长。
Ø肿块较大,形态不规则,密度不均匀, 中间有明显囊变坏死,无定形显著钙化 是其特征性表现,增强扫描实性成分明 显强化。
神经节母细胞瘤(GNB)
❖ MTT的诊断依赖于病理及免疫组化确定神经鞘细胞 和横纹肌母细胞成分则可确诊。
神经纤维瘤
❖ 可发生于任何年龄。
❖ 外观呈圆形或梭形,常无包膜,可见神经纤 维穿过肿瘤实质。可伴有粘液变性。
❖ 组织学显示肿瘤主要由纤维细胞及Schwan细 胞构成。
❖ 神经纤维瘤术后可以复发也可以恶变,表现 为轮廓和边缘不清,密度/信号不一,瘤周脂 肪间隙模糊,表现为囊状多个团块状肿物。
Ø大多位于脊柱周围的腹膜后间隙内;常有包膜;可伴有出血、 囊变及钙化。
ØCT表现 密度不均;T1WI呈低信号,T2WI呈不均匀高信号。
Ø增强扫描:典型表现为进行性延迟强化。(会因病理类型的不 同而有相应变化)
Ø如发现肿瘤与神经相连或与椎间孔关系密切,则对诊断有重要 意义。
u肿块边缘光滑,密度不均匀,其内可见多发囊 变、坏死区域,分布不规则;肿块不均匀强化, 周围脏器受推压移位。
